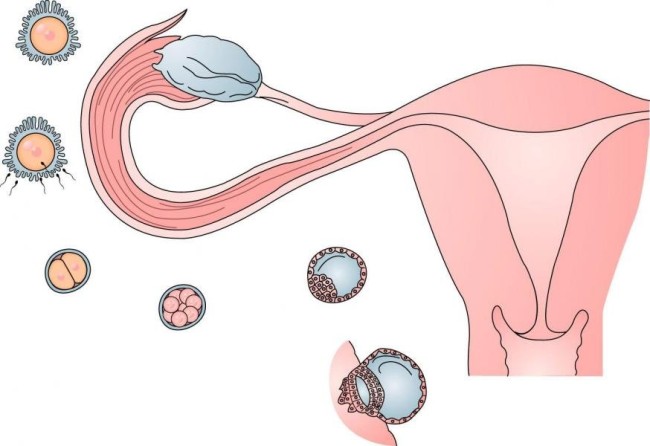
Все, что вы хотели знать о яйцеклетках. Мнение врача-гинеколога.
По статистике к 35 годам в организме женщины остается около 25-70 тысяч яйцеклеток. С возрастом яйцеклеток не только становится меньше, кроме этого, они постепенно теряют в своем качестве. Поэтому, чем старше женщина, тем острее стоит вопрос с беременностью и рождением здорового ребенка.
Врач-гинеколог КЛИНИКИ21 Федорова Ольга Аркадьевна ответила на часто задаваемые вопросы пациенток:
Фолликулы с яйцеклетками закладываются во время внутриутробного развития плода женского пола на сроке от 8 недель до 12 недель беременности. При нормальном течении беременности закладывается около 9 млн фолликулов. Если мама болеет в эти сроки беременности, принимает какие-то ЛВ самостоятельно, работает на вредном производстве, имеет вредные привычки, подвергается любым облучениям (особенно в области малого таза), неправильно питается – все это приведет к тому, что закладывается меньшее количество яйцеклеток.
К моменту рождения девочки в ее яичниках остается около 2 млн яйцеклеток, некачественные, «битые», подвергаются атрезии и не развиваются, проходит естественный отбор генетического материала, а также патологическое течение беременности с развитием хронической плацентарной недостаточности.
Ограничен ли запас яйцеклеток?
С момента рождения и до начала полового созревания погибает большее количество фолликулов в результате перенесенных вирусных заболеваний (ОРВИ, ветряная оспа и другие детские инфекции) с высокой температурой, прием ЛВ, иногда бесконтрольно, без назначения врача и не учитывая возрастные дозы, или даже прием препаратов, противопоказанных для детей. К моменту менархе (начало менструаций) остается около 400 тысяч яйцеклеток.
Можно ли восстановить яйцеклетки?
Можно ли восстановить яйцеклетки, увеличить овариальный резерв и продлить жизнь яичников? Определенное количество яйцеклеток девочка получает от рождения, затем оно постепенно уменьшается. Больше яйцеклетки организмом не вырабатываются, а оставшиеся испытывают все негативные воздействия.
Поэтому для рождения здорового ребенка бесполезно воздерживаться от вредных привычек непосредственно перед беременностью, нужно вести здоровый образ жизни с самого детства.
Что влияет на количество яйцеклеток?
С менархе в каждом менструальном цикле происходит созревание и овуляция 1, редко 2 фолликулов. Кроме доминантного фолликула погибают еще ее окружение («свита») до 10-15 фолликулов. Чем раньше начались менструации, чем короче менструальный цикл (норма 24-35 дней), тем больше яйцеклеток «тратится». Когда запас яйцеклеток заканчивается в яичниках, женщина уходит в менопаузу (норма старше 45 лет), или раннюю менопаузу (40-45 лет) или происходит преждевременное истощение яичников и наступает менопауза до 40 лет.
Что помогает сохранить яйцеклетки в организме женщины?
Беременность и кормление грудью, когда у женщины не происходит овуляция и нет менструации. Сохраняют ли гормональные контрацептивы яйцеклетки, так как они тоже блокируют овуляцию? Тут мнение специалистов расходятся.
В нашем организме все время происходит естественный отбор, и в овуляцию идет самая здоровая и качественная яйцеклетка. Соответственно в 20-35 лет вероятность родить здорового ребенка намного выше. Ведь потом овулируют те яйцеклетки, которые не прошли естественный отбор в 20 лет.
Что способствует более быстрому истощению яичников?
Факторов очень много:
1. Вредные привычки. Любые. Чем раньше появляются вредные привычки, тем больший урон наносят на количество и качество яйцеклеток, которые находятся у девушки (женщины) в яичниках. При планировании беременности, когда женщина отказывается от вредных привычек, прекращается дальнейшее воздействие вредных факторов на яйцеклетки, но яйцеклетки не восстанавливаются.
2. Инфекции, передаваемые половым путем (гонококки, хламидии, мико-уреаплазмы и др).
3. Оперативные вмешательства на яичнике по поводу кист яичников, апоплексии яичников, эндометриоза яичников и т.д.
4. Хронические воспалительные заболевания яичников.
5. Избыточные физические нагрузки, спортивное питание.
6. Аутоиммунные заболевания. Иногда иммунная система женщины начинает вырабатывать антитела против ткани собственных яичников, часто сочетается с аутоиммунным тиреоидитом, СД и др.
7. Химиотерапия, радиооблучение или другая терапия онкозаболеваний. Если женщине репродуктивного возраста предстоит пройти лечение по поводу онкозаболевания, а она не выполнила свою репродуктивную функцию (нет детей), есть возможность заморозки яйцеклеток или ткани яичника до начала терапии.
8. Стрессы. Как ни странно.
Как определить количество яйцеклеток?
Как определить сколько яйцеклеток осталось в организме женщины?
Для этого можно сдать анализ крови на:
Не зря, еще в старину, говорили, что во время беременности закладывается репродуктивное здоровье на 2 поколения вперед: детей и внуков. Берегите репродуктивное здоровье смолоду.
Здоровье наших будущих детей, в основном, в наших руках.
«Препаратов, улучшающих качество яйцеклеток, не существует». Что важно знать об овариальном резерве
Чем старше женщина, планирующая беременность, тем актуальнее для нее вопрос овариального резерва. Что влияет на качество яйцеклеток? Можно ли узнать их количество? И «экономятся» ли они во время беременности и кормления грудью?
На эти и другие вопросы ответила Лаура Константиновна Ольшанская, врач акушер-гинеколог первой квалификационной категории медицинского центра «ИдеалМед».
Что такое репродуктивное здоровье
Способность к деторождению тесно связана с понятием репродуктивного здоровья.
С понятием репродуктивного здоровья коррелирует и термин овариальный резерв. Разобраться в нем поможет детальное рассмотрение особенностей работы яичников.
Как работают яичники
Яичники — это парные женские половые железы, расположенные в полости малого таза. Это место, где созревают женские половые клетки — яйцеклетки. Также яичники являются железами внутренней секреции и, соответственно, вырабатывают половые гормоны.
Яичники состоят из двух слоев — поверхностного слоя (коркового) и мозгового вещества, в котором находятся фолликулы в разных стадиях развития и регресса.
Овариальный резерв можно оценивать по-разному.
Это маркер качества ооцитов (женских половых клеток, участвующих в размножении, — незрелых яйцеклеток, вырабатывающихся в яичнике).
Это маркер резерва фолликулов. Клиническая оценка происходит на 2-5 день цикла:
При количестве фолликулов от 8 до 20 говорят об умеренной и/или хорошей частоте наступления беременности.
Сколько яйцеклеток дано женщине
Каждая из женщин рождается с определенным запасом яйцеклеток. С 3-4 недели внутриутробного развития у эмбриона начинается закладка половых желез.
До 22 недель беременности их количество равно 4,5-5 млн, после чего снижается. К моменту рождения их количество составляет около 2 млн, к периоду полового созревания (11-13 лет) — 400 тысяч, к периоду менопаузы — 1000 единиц.
Их нельзя нарастить, пересадить, добавить. Их столько, сколько есть изначально, и становится меньше с каждым годом.
Из 400 тысяч фолликулов к моменту полового созревания только около 400 станут доминантными.
Это значит, что они смогут выпустить зрелую яйцеклетку, способную к оплодотворению. Остальные подвергнутся атрезии (запрограммированной гибели).
Жизненный цикл фолликулов
С самого рождения девочки ее яичники содержат ряд незрелых, первичных фолликулов, в которых находятся одинаково незрелые первичные ооциты. И для того чтобы яйцеклетка была готова к оплодотворению, она должна пройти стадии роста, «созревания» вместе с фолликулами — местом, где она «обитает».
Фолликул проходит 3 стадии роста и формирования:
То есть доминантный фолликул, видимый на УЗИ на 14-й день цикла, созревал не две недели, а целых 200 дней.
В естественном цикле у женщин вырастает один, крайне редко два доминантных фолликула. Параллельно с этим десяток фолликулов, которые могли бы стать, но так и не стали доминантными, просто погибают — подвергаются атрезии.
Овариальный резерв и ЭКО
Вопреки расхожему стереотипу, стимуляция овуляции при прохождении процедуры ЭКО не истощает запас яйцеклеток. Яйцеклетки, которые стимулируют, все равно бы «умерли» в течение естественного цикла в этом месяце.
Фолликулы, которые не прошли первые две стадии роста, нечувствительны к действию препаратов для стимуляции овуляции. Те же, которые уже чувствительны, все равно погибают или становятся доминантными вне зависимости от каких-либо факторов или препаратов.
Стимуляция овуляции не истощает овариальный резерв и не приближает климакс.
Фолликулогенез — непрерывный процесс, а значит, яичники в любое время содержат фолликулы на разных стадиях развития. Большинство фолликулов «умрет» и никогда не завершит весь цикл развития.
Как сохранить яйцеклетки
Единственный способ сохранить яйцеклетки — криоконсервация, то есть заморозка ооцитов.
Яйцеклетки стареют — так же, как и люди. После 35 лет повышается количество хромосомных аномалий. Частота наступления беременностей снижается, а частота выкидышей — возрастает.
Как только яйцеклетка стареет или «портится», ее невозможно восстановить. Препаратов, улучшающих качество яйцеклеток, не существует.
Яйцеклетка имеет очень короткий срок жизни. Как только она покидает яичник (период овуляции), она будет жить всего 12-24 часа. Вот почему время имеет решающее значение при планировании беременности.
Яйцеклетки очень нежные. Их нельзя просто заморозить, так как они повредятся кристаллами льда. Поэтому используются специальные методики мгновенной заморозки, при которой не успевает образоваться лед.
Для оценки состояния овариального резерва имеют значение:
Полезное
Яйцеклетка
Успешное зачатие возможно только при участии двух полноценных половых клеток – мужской (сперматозоида) и женской (яйцеклетки). Вклад каждой из них в формировании нового организма равноценен – 50/50. Но было время, когда вопрос о роли отца и матери в этом деле был спорным. Аристотель полагал, что женщина лишь предоставляет место для развития эмбриона, а весь материал ему достаётся от отца. Такая точка зрения доминировала довольно долго. Но вот настало время, когда стало ясно: все самки млекопитающих производят яйцеклетки. Даже бытовало утверждение: «все от яйца!» (лат. Ex ovo omnia). Его приписывают английскому медику и учёному Уильяму Гарвею (1578-1657 гг.). И только в начале XIX века было установлено, что сперматозоид и яйцеклетка одинаково необходимы для формирования будущего организма.
Сегодня процесс оплодотворения и его участники – половые клетки, довольно подробно изучены. Досье на яйцеклетку представляем в данной публикации.
Итак, её имя: яйцеклетка, ооцит (овоцит). Слово имеет греческие корни: Ōón — яйцо, Kýtos — клетка
Термин «яйцеклетка» употребляется, когда речь идёт о женской половой клетке в общем.
Термин «ооцит» применяется для обозначения разных стадий, которые проходит яйцеклетка при своём образовании.
Функция: яйцеклетки служат продолжению рода. Мега важная миссия!
Продолжительность жизни
В яичниках, в «домашних условиях», яйцеклетка живёт около 50 лет. Настоящая долгожительница! Но при этом она стареет вместе с организмом. Чем старше женщина, тем яйцеклеток у неё меньше, а их качество хуже. Этим объясняется, почему с годами зачать ребёнка становится всё труднее. Даже при ЭКО яичники работают порой слабо. Даже под воздействием препаратов достаточное количество яйцеклеток не образуется. Они не доходят до нужной стадии зрелости и непригодны для оплодотворения. «Пожилые» яйцеклетки могут также стать виной генетических нарушений плода, что является основной причиной невынашивания беременности или рождения ребёнка с генетическим заболеванием.
После выхода из фолликула (овуляции) яйцеклетке остаётся жить всего лишь 24 часа. Если за это время она не встретится со сперматозоидом – беременность не наступит.
Форма тела яйцеклетки шарообразная. Это настоящие толстушки! Они совершенно неподвижны и наполнены запасами для будущего эмбриона.
Состав:
Яйцеклетка состоит из цитоплазмы, ядра и мембраны.
Функции оболочки:
1-я – защита от механических повреждений
2-я – защита от проникновения лишних сперматозоидов. В оплодотворении должен принять участие только один!
3-я – помощь при имплантации, когда эмбрион прикрепляется к внутренней поверхности матки – эндометрию.
Ядро яйцеклетки содержит:
— белки, которые могут обеспечить деление и развитие новой жизни
— генетический материал, в котором заложена вся информация о будущем организме
Количество хромосом: 23 (гаплоидный набор). Из них 22 несут наследственную информацию. Одна отвечает за пол будущего ребёнка – это половая хромосома X.
Около ядра яйцеклетки располагается полярное тельце – это маленькая клеточка, которая образуется вместе с яйцеклеткой в результате мейоза. В её протоплазме содержится РНК и питательные вещества, которые необходимы на стадии дробления после оплодотворения.
На вес золота
Каждая яйцеклетка бесценна, ведь восполнить овариальный резерв нельзя, как и улучшить качество стареющих ооцитов. Есть только один способ, позволяющий сохранить здоровые молодые яйцеклетки – замораживание или криоконсервация. В случае яйцеклеток применяется наиболее прогрессивная технология криоконсервации биоматериала – витрификация
Взаимодействию половых клеток способствуют вещества – гамоны, которые выделяет яйцеклетка. Ими она влечёт к себе сперматозоидов, стимулирует их двигательную активность, вызывает склеивание и обездвиживание тех, что оказались не у дел.
За пределами нормы
Бывает, что фолликул созревает, разрывается, а яйцеклетки в нём нет. Такое явление носит название «синдром пустого фолликула».
Случается, что яйцеклетка образуется и даже начинает созревать, но так и не выходит из фолликула. Множество фолликулов с недозрелыми ооцитами превращаются в кисты. В этом случае говорят о заболевании под названием «синдром поликистозных яичников» (СПКЯ, поликистоз). Патология развивается на фоне гормональной дисфункции и часто приводит к бесплодию.
Редко, но встречается и такое: созревает одновременно две или три яйцеклетки, все они попадают в маточную трубу и оплодотворяются. В таких случаях рождаются двойняшки или тройняшки.
Если оплодотворение не произойдёт, верхний слой эндометрия, предназначенный для принятия эмбриона, отторгнется и выйдет с кровью во время месячных. Цикл начнётся заново.
Процесс созревания яйцеклетки, овуляции, оплодотворения, имплантации и развития беременности находится под контролем эндокринной системы. Гормональная дисфункция обычно приводит к нарушению цикла и развитию патологических состояний, которые без должной коррекции рано или поздно приводят к бесплодию.
Одна из наиболее тяжёлых форм женского бесплодия – отсутствие яйцеклеток, пригодных к оплодотворению. Бывают случаи, когда их может не быть совсем (удаление яичника, врождённая аномалия развития органа и пр.). В такой ситуации беременность возможна посредством ЭКО с донорской яйцеклеткой
Стать донором яйцеклеток может женщина, отвечающая определённым требованиям. Донорство половых клеток является абсолютно легальной процедурой на территории РФ.
Какой «возраст» у Ваших яичников?
Фолликулярный запас или резерв – это потенциал яичников к производству яйцеклеток сейчас и в будущем. Все чаще встречаются случаи, когда планируя первую беременность в возрасте после 30, женщина сталкивается с синдромом преждевременного истощения яичников. Цель этой статьи – познакомить читательниц всех возрастов с понятием «репродуктивного потенциала», рассказать, зачем и как нужно контролировать свой фолликулярный резерв уже сегодня.
Что такое овариальный резерв?
Совокупность всех примордиальных фолликулов, находящихся в ткани яичников, которые будут вступать в рост в будущем, называют овариальным резервом.
Овариальный резерв формируется в женском организме еще на стадии внутриутробного развития плода. Т.е. этот, своего рода, репродуктивный запас формируется всего 1 раз в жизни и ни коем образом не пополняется, а лишь расходуется с наступлением репродуктивного возраста.
На протяжении всей жизни женщины, с момента менархе (первой менструации), в яичниках в течение 180-300 дней происходит гормоно-независимый рост нескольких сотен фолликулов. Далее, с началом менструального цикла, начинает созревать 1 доминантный и наиболее перспективный фолликул, который овулирует и освобождает яйцеклетку. Остальные фолликулы подвергаются атрезии (запрограммированной гибели).
При рождении девочки ее фолликулярный резерв составляет порядка 250-300 тысяч фолликулов, а в течение всей жизни овулируют лишь 300-400 фолликулов, остальные подвергаются естественному апоптозу (гибели). Этот процесс является физиологичным и неизбежным. Снижение запаса фолликулов до критического значения приводит к наступлению менопаузы.
Как много у меня времени?
Даже девушкам юного возраста стоит озадачиться этим вопросом. Уже начиная с 23-24 лет, не планируя беременность в ближайшие годы, молодая женщина должна знать, в каком состоянии находится ее репродуктивная система, и не подвержена ли она преждевременному истощению яичников.
Первый скачок снижения овариального резерва происходит в среднем в популяции к 27 годам, и это естественно. А к 35-ти — скорость потери яйцеклеток возрастает в несколько раз. Однако, скорость естественного апоптоза фолликулов у каждой женщины индивидуальна и обусловлена генетическими особенностями или снижением изначального внутриутробного фолликулярного запаса вследствие тяжелого протекания беременности у матери. Некоторые подвержены преждевременному истощению яичников уже к 30 годам, у других способность к зачатию сохраняется вплоть до 40-45 лет. На подобные индивидуальные физиологические особенности повлиять невозможно.
Помимо генетической предрасположенности к преждевременному истощению яичников способны приводить некоторые неблагоприятные факторы, которым девушка была подвержена в течение жизни:
Наличие одного из этих факторов свидетельствует о том, что женщина находится в группе риска, а, следовательно, необходимо начать строить свои репродуктивные планы и отслеживать изменение фолликулярного запаса. Осведомлен — значит вооружен. Зная о возможной проблеме, врач может прогнозировать сроки, на протяжении которых репродуктивная система женщины будет способна к естественному зачатию.
Как оценить овариальный резерв?
Способность к зачатию исчезает еще ДО того, как полностью «закончились» яйцеклетки, т.е. до наступления менопаузы. Для оценки фолликулярного резерва нельзя ориентироваться лишь на возраст или на показатель одного гормона АМГ. Сегодня специалисты полагаются на комплексную оценку трех факторов:
Данных исследований достаточно, чтобы оценить овариальный резерв женщины и спрогнозировать сроки своего фертильного периода.
Возраст как причина снижения репродуктивного потенциала. Пути преодоления бесплодия у женщин старшей возрастной группы. Донорство ооцитов
ВОЗРАСТНОЕ СНИЖЕНИЕ РЕПРОДУКТИВНОЙ ФУНКЦИИ НЕИЗБЕЖНО. СКОРОСТЬ ЭТОГО СНИЖЕНИЯ ОПРЕДЕЛЯЕТСЯ СОЧЕТАНИЕМ ГЕНЕТИЧЕСКИХ ФАКТОРОВ И ВЛИЯНИЯ ОКРУЖАЮЩЕЙ СРЕДЫ. ДАННАЯ ОСОБЕННОСТЬ ЖЕНСКОГО ОРГАНИЗМА ДАЕТ ВОЗМОЖНОСТЬ ЗАЧАТИЯ В ТОМ ВОЗРАСТЕ, КОГДА МОЛОДАЯ ЗДОРОВАЯ ЖЕНЩИНА МОЖЕТ ПОЛНОЦЕННО ЗАБОТИТЬСЯ О СВОИХ ДЕТЯХ. ОКОНЧАТЕЛЬНОМУ УГАСАНИЮ РЕПРОДУКТИВНОЙ ФУНКЦИИ ПРЕДШЕСТВУЕТ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД, В КОТОРОМ СПОСОБНОСТЬ К ЗАЧАТИЮ УЖЕ КРАЙНЕ НИЗКА.
В позднем репродуктивном периоде у женщины еще присутствуют менструации, но способность к зачатию резко снижается. Гормональная функция яичников прекращается в возрасте менопаузы, то есть обычно ближе к 50 годам. На практике после 40 лет получить беременность с собственными ооцитами даже при ЭКО достаточно сложно.
КОГДА НАЧИНАЕТСЯ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД?
В настоящее время он сдвинут уже к 35–38 годам. Такое увеличение возраста объясняется современными социальными реалиями, в которых женщина откладывает рождение детей на возраст после 30 лет из-за необходимости обучения, получения профессии, карьеры и создания материальной базы для будущих детей. Но мало кто из женщин знает, что инволютивные процессы, снижающие вероятность спонтанной беременности, начинаются уже после 30 лет и после 35 лет значительно ускоряются.
КОГДА ЗАКАНЧИВАЕТСЯ РЕПРОДУКТИВНЫЙ ВОЗРАСТ?
По определению ВОЗ, репродуктивный возраст определен до 49 лет. Это значит, что у большинства женщин к 49 годам теряется способность к спонтанной беременности. Но на самом деле данная способность у большинства женщин теряется значительно раньше. И это данные средние по популяции, не учитывающие синдром преждевременного истощения яичников и оперативные вмешательства на яичниках. Зная это, врачам необходимо вовремя ориентировать пациенток на вспомогательные репродуктивные технологии, а не тратить время на восстановление естественной фертильности.
Существует представление, что женщина способна к зачатию до тех пор, пока у нее присутствует менструация и определяются фолликулы. Но в подавляющем большинстве случаев это не так. Каковы же основные патогенетические механизмы снижения фертильности у женщин старшего возраста? Их всего два: снижение количества яйцеклеток и снижение качества яйцеклеток, причем вторая причина мешает зачатию значительно больше, чем первая, а врачи часто учитывают только количество яйцеклеток, ориентируясь на количество фолликулов на УЗИ. Известно, что с возрастом все меньше фолликулов инициируются к росту в каждом цикле. Так, по данным M. Faddy и R. Gosden, в возрасте 20–25 лет ежедневно происходит рост 50 примордиальных фолликулов, в 34–35 лет – 17 фолликулов, а в 44–45 лет – не более трех, да и скорость атрезии фолликулов после 36 лет возрастает вдвое, что, конечно, приводит к истощению фолликулярного резерва. Но, казалось бы, для беременности достаточно одной яйцеклетки, тогда почему же она не наступает даже при наличии трех и более яйцеклеток? Именно потому, что для беременности необходима одна генетически и морфологически полноценная яйцеклетка, способная к оплодотворению. А вот именно таких яйцеклеток после 35 лет становится катастрофически мало и с каждым годом все меньше. Поэтому, чтобы получить полноценную яйцеклетку после 40 лет, приходится переработать большое количество материала. Иногда удается попасть на такую яйцеклетку с первой попытки ЭКО, и тогда мы получаем беременность с первого раза. Но зачастую приходится повторять попытки именно по причине плохого качества получаемых эмбрионов.
ЧТО ПРОИСХОДИТ С ЯЙЦЕКЛЕТКАМИ С ВОЗРАСТОМ?
Результаты цитогенетического анализа ооцитов, полученных у пациенток различных возрастных групп, показывают планомерное увеличение их дегенеративных форм у женщин старше 35 лет. По данным Боярского К. Ю. и Гайдукова С. Н., в ооцитах обнаруживаются деформация и лизис структурных элементов, фрагментация и вакуолизация ядра и другие визуальные признаки клеточной дегенерации. В геноме эмбрионов, полученных из ооцитов женщин старшей возрастной группы, значительно увеличивается частота хромосомных аномалий. Чаще всего встречаются анеуплоидии из-за нерасхождения хромосом или запаздывания хромосомы при анафазном движении. Анеуплоидии могут проявляться моносомией или трисомией по какой-либо паре хромосом. Наиболее часто встречающиеся трисомии – это синдром Дауна (21 пара), синдром Эдвардса (18 пара) и синдром Патау (13 пара), а моносомии – это синдром Шерешевского-Тернера (Х-хромосома). Но их частота очень условна, так как эти патологии чаще диагностируются у доношенных плодов именно потому, что возможно донашивание беременности и рождение ребенка с данными патологиями. Трисомии же по остальным парам приводят к полной нежизнеспособности эмбрионов и, соответственно, к прерыванию беременности на более ранних сроках и поэтому остаются недиагностированными и неучтенными. Именно благодаря им частота невынашивания у женщин старшей возрастной группы значительно выше, чем у молодых женщин. Данные, учитывающие распространенность хромосомных аномалий не только у новорожденных, но и у абортусов, позволяют сделать вывод, что у женщин старше 42 лет до трети всех зачатий имеют отклонения в генетике эмбрионов. Более же грубые нарушения в генетике яйцеклетки приводят к тому, что она не оплодотворяется и беременность попросту не наступает.
ПОКАЗАНИЯ ДЛЯ ИСПОЛЬЗОВАНИЯ ДОНОРСКИХ ООЦИТОВ ПОДРАЗДЕЛЯЮТ НА АБСОЛЮТНЫЕ И ОТНОСИТЕЛЬНЫЕ
КАК ПРЕОДОЛЕТЬ ДОСТАТОЧНО СЕРЬЕЗНЫЙ БАРЬЕР ГЕНЕТИКИ НА ПУТИ К БЕРЕМЕННОСТИ?
Пути здесь два. Первый – это повторять процедуры ЭКО до тех пор, пока не удастся получить жизнеспособный эмбрион. Этот способ достаточно сложен и с финансовой точки зрения, и с точки зрения гормональной нагрузки на организм женщины. Одним из путей решения этих проблем может быть применение ЭКО в естественном цикле. Данный вид ЭКО используется, если у женщины в процессе стимуляции не удается вырастить больше одного ооцита. При нем не применяются стимулирующие препараты, пунктируется только один фолликул, выросший у женщины самостоятельно. Это позволяет уменьшить гормональную нагрузку на организм женщины в ходе многочисленных стимуляций, а также удешевить каждую попытку ЭКО. Но существенным недостатком данного метода является высокая частота преждевременной овуляции фолликула, когда на протяжении нескольких месяцев не удается произвести пункцию фолликула по причине его овуляции до пункции. На практике же получить беременность даже ежемесячными процедурами ЭКО у женщин старшей возрастной группы достаточно сложно, а зачастую и невозможно. На сегодняшний день не существует способов улучшить качество ооцитов у женщины и заставить работать ее яичники лучше, поэтому возникает необходимость брать яйцеклетки у женщин, у которых они хорошего качества и достаточного количества.
В связи с этим более выгодным видится второй путь – это использование донорских ооцитов. Безусловно, решение об использовании донорского материала должна принимать исключительно супружеская пара. Врач обязан разъяснить, что данный ребенок не будет генетически родным для женщины, а будет генетически родным только мужчине. Переходить к использованию донорского материала необходимо, исключительно если все остальные способы получения беременности в данной паре исчерпаны. Очевидной причиной более высокой эффективности программ ЭКО с использованием донорских ооцитов является то, что в них используются яйцеклетки молодых женщин, имеющие лучшее качество, в которых значительно реже встречаются хромосомные аберрации. Это доказывает, что для наступления беременности важнее качество ооцитов, а не соматический и гинекологический статус пациенток (не учитывая, конечно, грубую соматическую или гинекологическую патологию, препятствующую наступлению и вынашиванию беременности).
В настоящее время к донорским ооцитам обращаются до 20% пациенток, выполняющих ЭКО. Такому увеличению частоты использования донорского материала в последнее время поспособствовало значительное усовершенствование методов криоконсервации эмбрионов, позволяющее обеспечить 95% выживаемости эмбрионов после разморозки. Применяемая в настоящее время витрификация эмбрионов позволяет замораживать, хранить и размораживать эмбрионы без потери их качества и жизнеспособности. Поэтому в большинстве донорских программ используются именно замороженные эмбрионы. Это более удобно, не требует синхронизации циклов биологической матери и донора ооцитов и позволяет максимально адекватно подготовить эндометрий реципиента к переносу эмбрионов.
Обследование донора ооцитов проводится практически в том же объеме, что и при стандартной подготовке к программе ЭКО, дополнительно необходимо заключение психиатра и генетическое обследование. Донором ооцитов может быть соматически, психически и гинекологически здоровая женщина 19–35 лет.
Согласно существующему законодательству использование донорских ооцитов возможно только при полном информированном согласии обоих супругов и донора ооцитов. Обязательно оформление соответствующих нормативных документов. Финансовые вопросы регламентируются либо пациентами самостоятельно (например, в случае привлечения в качестве донора ооциов родственников или знакомых пары), либо специализированными юридическими агентствами. Медицинскому персоналу следует воздержаться от финансовой стороны вопроса.
В заключение хотелось бы сказать, что получение беременности у женщин старшего репродуктивного возраста – достаточно сложная, трудоемкая и длительная работа. Учитывая длительность и малую результативность этих усилий, зачастую пациентка отчаивается получить беременность и отказывается от дальнейшего лечения. В эти моменты возможно и даже желательно использовать помощь психологов, которая позволяет женщине наименее болезненно пережить все этапы необходимого лечения.