Пролиферативная диабетическая ретинопатия
Пролиферативная диабетическая ретинопатия развивается на фоне непролиферативной и препролиферативной (предшествующих) стадий диабетической ретинопатии, когда окклюзия капилляров приводит к возникновению обширных зон нарушения кровоснабжения (ишемии) сетчатки. «Голодающая» сетчатка выделяет особые вещества, призванные запустить рост новообразованных сосудов (неоваскуляризации). Неоваскуляризация в организме обычно выполняет защитную функцию, однако в случае с пролиферативной диабетической ретинопатией неоваскуляризация провоцирует развитие целый комплекс осложнений.
Этапы развития пролиферативного процесса
Сокращение фиброзной ткани повышает вероятность разрыва новообразованных сосудов, приводит к рецидивам гемофтальма. Это еще более усиливает процессы рубцевания в стекловидном теле, что в конечном счете может быть причиной развития отслойки сетчатки. Также возможно образование подобных сосудов на радужке (рубеоз радужки). Бурное просачивание плазмы крови из них приводит к блокированию путей оттока внутриглазной жидкости и развитию вторичной неоваскулярной глаукомы.
Что необходимо делать пациенту для предотвращения потери зрения?
Каковы симптомы диабетической ретинопатии?
Поражение сетчатки протекает безболезненно, на ранних стадиях диабетической ретинопатии и макулярного отека пациент может не замечать снижения зрения. Возникновение внутриглазных кровоизлияний сопровождается появлением перед глазом пелены и плавающих темных пятен, которые обычно через некоторое время бесследно исчезают. Массивные кровоизлияния в стекловидное тело приводят к полной потере зрения. Развитие макулярного отека также может вызывать ощущение пелены перед глазом. Затрудняется выполнение работы на близком расстоянии или чтении.
Как лечить диабетическую ретинопатию?
Лазерное лечение является «золотым стандартом» в лечении пролиферативных форм диабетической ретинопатии. Лазеркоагуляция сетчатки выполняется амбулаторно.
Сущность лазерного воздействия сводится к:
При препролиферативной или пролиферативной диабетической ретинопатии лазерные ожоги наносятся по всей сетчатке, исключая центральную зону (панретинальная лазеркоагуляция), за 4-5-6 сеансов. Новообразованные сосуды подвергаются фокальному лазерному облучению. Данный хирургический метод особенно высоко эффективен при раннем начале лечения, долговременно предупреждая слепоту почти в 100% случаев. В случае диабетического макулярного отека лазерному воздействию подвергаются центральные отделы сетчатки. Долговременность эффекта лечения в значительной степени определяется системным статусом пациента, компенсацией сахарного диабета.
Хирургическое лечение (витрэктомия) показано при массивных внутриглазных кровоизлияниях или запущенной пролиферативной ретинопатии. Суть витрэктомии заключается в удалении из полости глаза сгустков крови, помутневших порций стекловидного тела и фиброваскулярных тяжей на поверхности сетчатки. Аспирация стекловидного тела производится в максимально полном объеме. По возможности удаляется задняя гиалоидная мембрана, располагающаяся между сетчаткой и стекловидным телом, и играющая важную роль в развитии пролиферативной ретинопатии.
С целью подавления массивной неоваскуляризации, уменьшения проявлений отечности сетчатки в полость глаза (интравитреально) вводятся препараты, подавляющие рост новообразованных сосудов, способствующие их регрессу. Это группа анти-VEGF-препаратов является высокоэффективным способом борьбы с неоваскуляризацией. Консервативное лечение имеет вспомогательное значение. Это антикоксидантные, нейротрофические, витаминные, некоторые сосудистые препараты, ангиопротекторы, антиагреганты, ноотропы и т.д.
Диабетическая ретинопатия
Диабетическая ретинопатия, или патологические изменения сетчатки при сахарном диабете – одно из многочисленных осложнений этого хронического системного эндокринного расстройства. И так же, как прочие осложнения диабета, ретинопатия этого типа весьма опасна в прогностическом плане, трудно поддается терапевтическому контролю и коррекции, а главное – не прощает пренебрежительного к себе отношения.
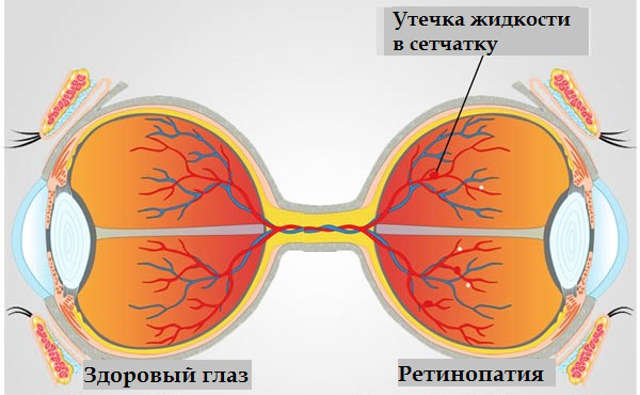
Как правило, развитие ретинальной (сетчаточной) патологии при диабете начинается ангиопатией – специфическим поражением сосудов, которое заключается в постепенном перерождении тканей сосудистых стенок на фоне общего обменного дисбаланса. Уплотнение и расширение сосудов, сужение их просветов, аномально высокая проницаемость стенок, утрата эластичности и пропускной способности – все эти явления в совокупности приводят к ишемии, то есть к дефициту кровоснабжения тех тканей, питать которые должна данная сосудистая система. В ряде случаев на поздних этапах в тканях начинается неоваскуляризация – процесс образования новых сосудистых сеток, что является реактивной попыткой организма в какой-то степени компенсировать недостаток поступающих с кровью питательных веществ и кислорода. Однако вместо компенсации такие новообразования, как правило, лишь отягощают клиническую картину.
В целом, диабетическая ретинопатия входит в число основных причин слепоты, развивающейся в трудоспособном и продуктивном возрасте. По сравнению со здоровыми выборками, больные сахарным диабетом слепнут до 25 раз чаще. Согласно статистическим данным, вероятность развития ретинопатии при сахарном диабете I типа с 10-летней длительностью течения составляет 50%, а к 20 годам течения достигает уже 85%, причем почти две трети ретинопатий в этом случае представлены уже наиболее тяжелой, пролиферативной стадией. При диабете II типа ретинопатия чаще проявляется поражением макулярной, – центральной, – зоны сетчатки, наиболее чувствительной к свету и ответственной за передачу четкого визуального сигнала через диск зрительного нерва в мозг.
На этапе пролиферации и рецидивирующих геморрагий (кровоизлияний) риск полной утраты зрительных функций в течение ближайших пяти лет достигает 50%, и необходимо интенсивное комплексное лечение, чтобы снизить этот риск до минимально возможного уровня.
Симптомы диабетической ретинопатии
Любому больному сахарным диабетом опытный эндокринолог обязательно назначит регулярные осмотры у офтальмолога. Дело в том, что начальные изменения в сетчатке глаза субъективно могут и не ощущаться. Контролировать и корректировать ситуацию будет сложней на более поздних стадиях, когда усилится тенденция к внутриглазным кровоизлияниям и, как следствие, появятся разнообразные искажения в полях зрения: пятна, туманная пелена, плавающие скотомы (локально-слепые зоны), затруднения с фокусировкой зрительного внимания на расположенных близко объектах (текст, мелкие детали, шитье и т.п.). Такого рода проблемы поначалу имеют свойство исчезать самопроизвольно, без какого-либо лечения, и через некоторое время возвращаться вновь.
Общие сведения о заболевании
Как указывалось выше, к развитию специфической патологии сетчатки предрасположены больные сахарным диабетом обоих типов. Несмотря на различия в преимущественной локализации поражения, общей закономерностью являются органические изменения сосудов, пропотевание крови в функциональную ткань сетчатки, обусловленное высоким давлением и аномальной проницаемостью сосудистых стенок, а также ряд многочисленных последствий таких ретинальных кровоизлияний.
Классификация
По клинической картине диабетическую ретинопатию делят на три основные формы: фоновая непролиферативная, препролиферативная и пролиферативная. Как видно из терминов, различительным критерием в этой классификации выступает пролиферация («разрастание»). В данном случае имеется в виду тенденция к образованию и разветвлению сетки новых кровеносных сосудов (это явление более точно называют неоваскуляризацией), которая наблюдается на поздних этапах ретинопатии, когда собственные сосуды уже не в состоянии обеспечить кровоснабжение сетчатки.
Кроме того, как относительно самостоятельную форму рассматривают диабетическую макулопатию, или диабетический макулярный отек ( по преимущественному поражению центральной светочувствительной макулярной зоны сетчатки).
Фоновая (непролиферативная) ретинопатия является начальной стадией диабетической ретинопатии. Субъективно может не ощущаться, существенно зрительные функции не страдают, или же симптоматика является «мерцающей» (нарушения появляются и затем на какое-то время исчезают вновь). Клинически характеризуется преимущественно ангиопатическими (сосудистыми) очаговыми изменениями: образованием липидных бляшек, утолщением базальной мембраны, повышением проницаемости стенок. Возможны микроаневризмы (выпячивания) и микрогеморрагии – незначительные кровоизлияния и кровоподтеки под сосудами.
Препролиферативная ретинопатия является закономерным развитием начальной фазы. На второй стадии ишемия сетчатки приобретает отчетливый характер, формируются множественные патологические очаги, учащаются и интенсифицируются кровоизлияния, меняется структура и внешний вид вен.
Наконец, пролиферативная ретинопатия отличается активной неоваскуляризацией, разрастанием фиброзной ткани, грубыми органическими изменениями тканей сосудистых стенок и функциональной деградацией кровеносных сосудов; геморрагии приобретают массивный характер и достигают степени общего гемофтальма (внутриглазного кровоизлияния). Врастание новообразованных сосудов приводит к разного рода механическим аномалиям – тракциям (вытяжениям), сдавлению, сжатию и пр., что может привести к катастрофическим для глаза последствиям: например, диагноз «тракционное отслоение сетчатки» подразумевает, в буквальном смысле слова, силовой отрыв сетчатки вросшими в стекловидное тело и механически напряженными стяжками.
Диабетический макулярный отек, т.е. отек центральной зоны сетчатки (макулы, желтого пятна) разделяют по степени распространенности на очаговый (локальный) и диффузный, охватывающий всю область макулы. Может привести к утрате центрального зрения, поскольку именно за это зрительное поле, наиболее четкое и ясное, отвечает фоточувствительное желтое пятно, или макула. Отечность развивается в результате обильного выпота из кровеносных сосудов, образуются жидкие и твердые экссудативные очаги.
Причины и факторы риска диабетической ретинопатии
Поскольку диабетическая ретинопатия относится к группе вторичных заболеваний, обусловленных более общей системной (в данном случае – эндокринной) патологией, этиопатогенетические механизмы и динамика поражения сетчатки находится в тесной зависимости от длительности и характера протекания сахарного диабета. В основе развития ретинопатии при диабете лежат изменения структуры и состава сосудистых стенок, результатом чего является постепенно нарастающий дефицит васкуляции (кровоснабжения) сетчатки. Таким образом, все факторы, так или иначе влияющие при диабете на состояние ретинальных сосудов, имеют патогенетическое значение в клинике диабетической ретинопатии. К основным из таких факторов относятся:
Симптомы и признаки ретинопатии сетчатки
На ранних стадиях диабетической ретинопатии субъективный дискомфорт может либо вовсе не ощущаться, либо носить периодический характер. К первым признакам относятся туманная пелена перед глазами, плавающие пятна, зоны невидимости в поле зрения (скотомы), первичные затруднения при чтении или работе с мелкими объектами. Однако чаще тенденция к органическому поражению сетчатки при диабете диагностируется врачом-офтальмологом при плановом или профилактическом (по направлению эндокринолога) осмотре или при целенаправленном исследовании структур глазного дна.
Диагностика
Методы диагностики диабетической ретинопатии не отличаются особой спецификой и включают стандартные процедуры офтальмологического исследования:
Обычно обследование носит комплексный характер и включает несколько диагностических методов. Задачи такого обследования – оценка общего состояния многослойной ткани сетчатки и питающей ее кровеносной системы, раннее обнаружение очагов ишемии (недостаточного кровоснабжения) и начинающейся неоваскуляризации, выявление микрогеморрагий, зон отечности, механических разрывов и т.д. Немаловажное значение имеет также оценка эффективности профилактических мероприятий и общей динамики состояния сетчатки в ходе лечения.
Профилактика поражения глаз при диабете
Наилучшей профилактикой диабетической ретинопатии является адекватный терапевтический контроль основного заболевания. При условии нормализации или максимально возможной нейтрализации описанных выше факторов риска, как правило, удается на долгие годы предотвратить, замедлить или приостановить развитие функциональной и тканевой деградации сетчатки.
Лечение диабетической ретинопатии
Помимо терапии основного заболевания (которая является ключевым направлением лечения любой вторичной патологии), диабетическая ретинопатия, особенно на средних и поздних стадиях, требует специальной офтальмологической помощи вплоть до офтальмохирургического вмешательства. Таким образом, компенсация собственно диабетической симптоматики, контроль артериального давления и максимально возможная нормализация жирового обмена являются необходимыми, но не достаточными мерами по сохранению сетчатки глаза при диабете.
В специальном офтальмологическом лечении диабетической ретинопатии прослеживаются три магистральных направления: консервативное лечение, офтальмохирургическое вмешательство и эксимер-лазерная терапия. В связи с этим следует отметить, что лазерная терапия в последние десятилетия получила стремительное развитие, оказавшись настолько эффективной и безопасной, что на сегодняшний день ее по праву считают отдельной терапевтической стратегией, промежуточной между хирургической и консервативной методологиями.
Медикаментозное лечение (препараты)
Консервативная терапия диабетической ретинопатии, в свою очередь, может быть классифицирована по направлениям воздействия. Так, для снижения перегрузок на стенки сосудов назначают препараты, нормализующие реологические показатели крови (плотность, вязкость): аспирин и различные соединения ацетилсалициловой кислоты; тиклопидин (прицельно действует на характеристики кровяной плазмы, снижает содержание белка фибриногена, участвующего в тромбообразовании); сулодексид (также предотвращает образование тромбов, обладает ангиопротективным действием, стимулируя регенерацию ткани сосудистой стенки). Ингибиторы ангиотензинпревращающего фермента (АПФ), – в частности, лизиноприл, – мощное средство контроля и нормализации артериального давления, которое существенно замедляет темпы прогрессирования ретинопатии и поэтому назначается даже при отсутствии клинической артериальной гипертензии. Медикаментозные стимуляторы микроциркуляции, – например, добезилат кальция, – разгружают сосуды и способствуют нормализации их функционального состояния.
В некоторых случаях назначают парабульбарные (чрескожные в области нижнего века, на глубину около 10 мм) инъекции препаратов трофического действия, т.е. стимуляторов обеспечения и питания сетчатки.
Могут быть показаны также интравитреальные (непосредственно в стекловидное тело) инъекции стероидных гормонов, – например, триамцинолона, – а также препаратов, блокирующих разрастание сосудов (Луцентис, Авастин и другие).
Кроме того, профилактическим ретино- и ангиопротективным действием обладают антиоксиданты, которые также назначаются в комплексе с другими медикаментозными средствами. В целом, комбинация препаратов подбирается индивидуально и определяется конкретной клинической ситуацией.
Лазерное лечение (коагуляция сетчатки)
Лазерная коагуляция на сегодняшний день входит в число наиболее эффективных методов предотвращения отслоения сетчатки, в том числе при диабетической ретинопатии. Воздействие мощного и узконаправленного светового потока позволяет устранить неоваскулярную сосудистую сетку, стимулировать собственное кровообращение, снизив тем самым выраженность и смягчив последствия локальной ишемии.
В зависимости от планируемой целевой навигации лазерного луча, различают три основных техники коагуляции: панретинальная (по всей площади сетчатки производятся импульсные лазерные «уколы» диаметром 100-400 микрон и числом до 2000 и более), фокальная (направленная на четко локализованный очаг) и «решетчатая», наносимая в виде отдельных точек.
Офтальмохирургическое вмешательство при диабетической ретинопатии обычно подразумевает витрэктомию, т.е. полное или частичное удаление стекловидного тела, и является вынужденной мерой в тех случаях, когда процесс патологического перерождения тканей зашел слишком далеко, прочие методы неэффективны и предотвратить отслоение сетчатки можно только хирургическим путем.
Осложнения диабетической ретинопатии
Таким образом, запущенная ретинопатия при длительном течении сахарного диабета, независимо от его типа, закономерно приводит к тяжким органическим изменениям тканей глаза и может результировать полной слепотой. К наиболее тяжелым осложнениям диабетической ретинопатии, развивающимся на поздних ее этапах, относятся:
Подводя итог, необходимо повторить: только своевременная диагностика и адекватные лечебно-профилактические меры, предпринятые высококвалифицированным врачом-офтальмологом, способны замедлить и приостановить разрушительные процессы в кровеносных сосудах и тканях сетчатки, тем самым обеспечивая многолетнюю сохранность зрительных функций на максимально возможном уровне.
В нашем офтальмологическом центре пациентам доступна качественная диагностика и эффективное лечение у ведущих московских специалистов по сетчатки. Доверьте свое зрение профессионалам и сохраните его на долгие годы!
Стиль жизни (рекомендации)
Сахарный диабет существенно отражается на качестве жизни, требуя от пациента ответственного отношения к врачебным предписаниям, рекомендациям и предостережениям. Неизбежны достаточно строгие ограничения в рационе питания и образе жизни. С другой стороны, соблюдать эти же ограничения не помешало бы и многим здоровым людям, поскольку правильное питание, отказ от курения и алкоголя, оптимальный режим нагрузок и отдыха, навыки самоконтроля и самодиагностики, собственно, и являются основой активного долголетия. Что касается зрительной системы, то у любого современного человека она постоянно сталкивается с неестественными для нее, не существующими в природе нагрузками и перегрузками. Периодические, хотя бы раз в году, профилактические визиты к офтальмологу должны войти в привычку. Если же имеет место столь грозное и тяжелое заболевание, как сахарный диабет, с сопутствующим ему высоким статистическим риском ретинопатии – регулярные офтальмологические осмотры являются необходимыми и обязательными.
Сахарный диабет: диабетическая ретинопатия, диабетический макулярный отек
Общая информация
Краткое описание
Общероссийская общественная организация «Ассоциация врачей-офтальмологов»
Клинические рекомендации
Сахарный диабет: диабетическая ретинопатия, диабетический макулярный отек
Возрастная категория: взрослые, дети
Год утверждения: 2013 (пересмотр каждые 3 года)
ID: КР115
Определение
Кодирование по МКБ 10
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Осложненные формы ПДР включают развитие рубеоза радужки и вторичной неоваскулярной глаукомы, организовавшегося гемофтальма, тракционного синдрома и/или тракционной отслойки сетчатки вследствие образования витреоретинальных фиброглиальных шварт.
Таблица 1 – Классификация и клинические проявления диабетической ретинопатии ETDRS (Early Treatment Diabetic Retinopathy Study, 1991) [20]
| Уровень по ETDRS | Стадия ретинопатии | Офтальмоскопическая картина |
| Непролиферативная диабетическая ретинопатия | ||
| 10 | нет ретинопатии | Микроаневризмы и другие изменения отсутствуют. Может быть расширение венул сетчатки. |
| 14-35 | начальная | Незначительное количество микроаневризм и микрогеморрагий. Могут выявляться “твердые” и “мягкие” экссудаты |
| 43 | умеренная | Один из признаков: — умеренное количество микроаневризм и геморрагий; — умеренно выраженные интраретинальные микрососудистые аномалии (ИРМА) в одном квадранте. | выраженная | Оба признака 43 уровня или один из признаков: — множественные микроаневризмы и микрогеморрагии в двух-трех квадрантах; — множественные зоны ИРМА в одном-трех квадрантах; — четкообразность венул хотя бы в одном квадранте |
| Сочетание двух-трех признаков 47 уровня или один из признаков: — множественные микроаневризмы и микрогеморрагии во всех квадрантах; — выраженные ИРМА хотя бы в одном квадранте; — четкообразность венул в двух и более квадрантах. | ||
| Пролиферативная диабетическая ретинопатия | ||
| 61 | начальная | Один из признаков: — фиброз на диске зрительного нерва (ДЗН) или сетчатке без неоваскуляризации. — неоваскуляризация сетчатки меньше половины площади ДЗН; |
| Один из признаков: — неоваскуляризация сетчатки более половины площади ДЗН; — неоваскуляризация ДЗН менее трети его площади; — неоваскуляризация сетчатки менее половины площади ДЗН без неоваскуляризации ДЗН, но при наличии преретинальной или витреальной геморрагии площадью менее 1,5 ДЗН. | ||
| 71 | тяжелая (высокого риска 1) | Один из признаков: — преретинальная или витреальная геморрагия площадью более 1,5 ДЗН, — преретинальная или витреальная геморрагия площадью менее 1,5 ДЗН в сочетание с неоваскуляризацией сетчатки более половины площади ДЗН; — преретинальная или витреальная геморрагия площадью менее 1,5 ДЗН в сочетании с неоваскуляризация ДЗН менее трети его площади; — неоваскуляризация ДЗН более трети его площади. |
| 75 | тяжелая (высокого риска 2) | Неоваскуляризация ДЗН более трети его площади и преретинальная или витреальная геморрагия площадью более 1,5 ДЗН. |
| далеко зашедшая | Один и более признаков: — невозможно оценить площадь неоваскуляризации; — глазное дно офтальмоскопируется частично или не офтальмоскопируется в заднем полюсе; — преретинальная или витреальная геморрагия в заднем полюсе площадью более 4 ДЗН; — ретиношизис в макулярной зоне. | |
| 90 | градация невозможна | Глазное дно не офтальмоскопируется даже фрагментарно |
Этиология и патогенез
Этиология и патогенез
В основе патогенеза ДР лежит ишемия, развивающаяся из-за окклюзии капилляров сетчатки. Причиной нарушения перфузии сетчатки является поражение эндотелия сосудов (эндотелиальный стресс), возникающее вследствие резкого усиления ретинального кровотока в условиях гипергликемии и приводящее к образованию тромбов в капиллярном русле. Открытие шунтов (интраретинальных микрососудистых аномалий, ИРМА) в ответ на значительное снижение кровоснабжения лишь усугубляет ситуацию, поскольку перераспределяет кровоток в обход неперфузируемой сетчатки. Повреждение эндотелия, усиление агрегации тромбоцитов и активация факторов коагуляции способствует окклюзии капилляров. Важная роль в этом процессе принадлежит свободным радикалам, которые оказывают повреждающее действие на эндотелиальные клетки.
Увеличение площади ишемии приводит к повышению экспрессии сосудистого эндотелиального фактора роста VEGF (vascular endothelial growth factor). Увеличение выработки VEGF выше критического уровня способствует развитию основных клинических проявлений диабетического поражения сетчатки – макулярному отеку и неоваскуляризации.
Воздействуя на эндотелиальные белки плотных межклеточных контактов, VEGF вызывает увеличение сосудистой проницаемости. Это в свою очередь усиливает экссудацию и накопление экстрацеллюлярной жидкости и белков в ткани сетчатки. Жидкость, которая проходит через стенку капилляров, в норме должна реабсорбироваться пигментным эпителием (наружный гематоретинальный барьер) и соседними капиллярами сетчатки. Когда диффузия превышает потенциальные возможности пигментного эпителия и капилляров к реабсорбции жидкостей, возникают клинические признаки макулярного отека.
Процесс ангиогенеза – это упорядоченная последовательность сложных биохимических процессов:
Изменения в экстрацеллюлярном матриксе, обеспечивающие миграцию эндотелиальных клеток, повышенная экспрессия VEGF, разрушение контактов между эндотелиальными клетками способствуют появлению новообразованных сосудов, которые растут по задней поверхности стекловидного тела. Стенка новообразованного сосуда неполноценна, что приводит к выходу за его пределы как компонентов плазмы, так и цельной крови. Это стимулирует разрастание соединительной ткани в зонах неоваскуляризации. Поскольку соединительная ткань всегда стремится к сокращению, а адгезия фиброваскулярного конгломерата к задней поверхности стекловидного тела очень плотная, то развивается отслойка стекловидного тела. Как правило, в этот момент происходит разрыв новообразованного сосуда с развитием преретинальных (перед поверхностью сетчатки) или витреальных (в полость стекловидного тела) кровоизлияний. Рецидивирующие кровоизлияния и происходящее вследствие этого рубцевание задних отделов стекловидного тела ведут к образованию патологических витреоретинальных сращений, которые могут вызвать тракционную отслойку сетчатки.
Эпидемиология
Эпидемиология
Клиническая картина
Cимптомы, течение
Жалобы на снижение зрения длительное время могут отсутствовать. При поражении макулярной области возникают жалобы на затуманивание и снижение зрения, отмечаются метаморфопсии, появление темного пятна перед глазом. При пролиферативной диабетической ретинопатии могут появляться пятна в поле зрения, плавающие помутнения как диффузные, так и в виде сгустков, может быть ощущение «завесы» и выпадения поля зрения. Возможны жалобы на ухудшение сумеречного зрения [2].
Пролиферативная ретинопатия – характеризуется 2 компонентами: сосудистым (неоваскуляризация) и соединительнотканным (фиброз). Обнаруживают новообразованные сосуды, растущие по задней поверхности стекловидного тела, несостоятельность стенки которых приводит к частым рецидивирующим кровоизлияниям. Вследствие частых кровоизлияний происходит рубцевание задних отделов стекловидного тела, что может вызвать тракционную отслойку сетчатки [2].
Диабетическая макулопатия. Выделяют 2 формы. Отечная макулопатия (ДМО) связана с локальной диффузией жидкости из микроаневризм или измененных сосудов, характеризуется утратой фовеолярного рефлекса, утолщением сетчатки в макулярной зоне, отложением «твердых» экссудатов. Длительно существующий макулярный отек может привести к кистозным изменением сетчатки с формированием прозрачных микрокист). Ишемическая макулопатия связана с резким нарушением кровотока в центральных отделах сетчатки, проявляется ишемическими «тонкими» отеками.
Транзиторная ретинопатия – возможна на фоне быстрого снижения уровня гликемии у пациентов с выраженной декомпенсацией сахарного диабета. Характеризуется появлением большого количества «мягких» экссудатов и ретинальных геморрагий. Течение доброкачественное, ЛКС не требуется. Изменения подвергаются регрессии в течение нескольких месяцев [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Диагностика
Жалобы и анамнез
Физикальное обследование
Лабораторная диагностика
Инструментальная диагностика
Лечение
Консервативное лечение
Хирургическое лечение
Лазерное лечение
Оперативное лечение
Медицинская реабилитация
Профилактика
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2а)
Таблица 2. Целевые показатели контроля гликированного гемоглобина у пациентов с сахарным диабетом
| Критерии прогноза | Ц е л е в ы е з н а ч е н и я | ||
| Молодой возраст | Средний возраст | Пожилой возраст и/или ожидаемая продолжительность жизни | |
| Нет тяжелых макрососудистых осложнений и/или риска тяжелой гипогликемии | |||
| Есть тяжелые макрососудистые осложнения и/или риск тяжелой гипогликемии | |||
| Показатель, ммоль/л | Ц е л е в ы е з н а ч е н и я | |
| мужчины | женщины | |
| Общий холестерин | менее 4,5 | |
| Липопротеины низкой плотности | менее 2,6 | |
| Липопротеины высокой плотности | более 1,0 | более 1,2 |
| Триглицериды | менее 1,7 | |
Информация
Источники и литература
Информация
· диабетическая ретинопатия
· диабетический макулярный отек
· диагностика
· лечение
· профилактика
Список сокращений
ГКС – глюкокортикостероиды
ДЗН – диск зрительного нерва
ДМО – диабетический макулярный отек
ДР – диабетическая ретинопатия
ИРМА – интраретинальные микрососудистые аномалии
МКБ 10 – Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра
ОКТ – оптическая когерентная томография
ПДР – пролиферативная диабетическая ретинопатия
ФАГ – флюоресцентная ангиография
ETDRS – Early Treatment Diabetic Retinopathy Study
VEGF – Vascular Endothelial Growth Factor
Дополнительная информация, влияющая на течение и исход заболевания
Критерии оценки качества медицинской помощи
Название группы: Диабетическая ретинопатия, диабетический макулярный отек
МКБ коды: H36.0
Вид медицинской помощи: специализированная, в том числе высокотехнологичная
Возрастная группа: взрослые
Условия оказания медицинской помощи: стационарно, в дневном стационаре, амбулаторно
Форма оказания медицинской помощи: плановая
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1. | Выполнена визометрия | 1b | А |
| 2. | Выполнена биомикроскопия глаза | 1b | А |
| 3. | Выполнена офтальмоскопия и/или биомикроскопия глазного дна в условиях мидриаза | 1b | А |
| 4. | Выполнена лазерная коагуляция сетчатки и/или интравитреальное введение ингибитора ангиогенеза и/или лекарственных препаратов группы глюкокортикостероиды и/или терапия лекарственными препаратами группы антиоксиданты и/или антигипоксанты и/или гиполипидемические препараты и/или ангиопротекторы и/или хирургическое вмешательство (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | 1b | А |
| 5. | Достигнута стабилизация или повышение корригированной остроты зрения на момент выписки из стационара | 1b | А |
| 6. | Достигнута стабилизация или уменьшение клинических проявлений диабетической ретинопатии на момент выписки из стационара | 1b | А |
Приложение А1. Состав рабочей группы
Конфликт интересов отсутствует.
Целевая аудитория данных клинических рекомендаций:
Таблица 1 – Уровни достоверности доказательств.
| Уровень достоверности | Тип данных |
| 1а | Мета анализ рандомизированных контролируемых исследований (РКИ) |
| 1b | Хотя бы одно РКИ |
| 2а | Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
| 2b | Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
| 3 | Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
| 4 | Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица 2 – Уровни убедительности рекомендаций.
| Уровень убедительности | Основание рекомендации |
| А | Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих по меньшей мере одно РКИ |
| В | Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
| С | Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3. Связанные документы
Приложение В. Информация для пациентов
При наличии сахарного диабета без признаков диабетической ретинопатии пациент должен проходить офтальмологический осмотр (включающий осмотр глазного дна с расширением зрачка) 1 раз в год. При выявлении признаков непролиферативной диабетической ретинопатии осмотр у офтальмолога должен проводиться в раз в полгода. У пациентов с препролиферативной и пролиферативной диабетической ретинопатией частота визитов к врачу определяется индивидуально в зависимости от проведенных лечебных мероприятий и стабилизации клинических проявлений.