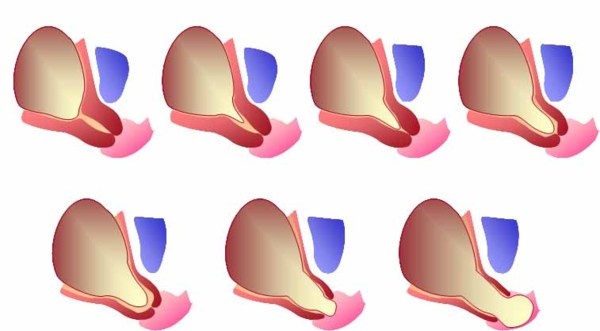
Пролабирование плодного пузыря — что это, как исправить
Плодный пузырь напоминает своеобразный мешок, заполненный амниотической жидкостью, именно здесь происходит развитие ребенка, и именно пузырь обеспечивает ему защиту от инфекционных патологий и микробов, способных проникнуть в маточную полость через влагалищное отверстие. Дополнительная функция пузыря — помощь, оказываемая шейке матки в процессе родов, когда из-за сокращений увеличивается внутреннее давление. В итоге околоплодная жидкость в нижнем отделе пузыря давит на маточную шейку, ускоряя ее раскрытие.
Потому пролабирование плодного пузыря — диагноз очень тяжелый, поскольку существует высокий риск прерывания беременности, особенно если адекватное лечение отсутствует.
Особенности патологии
Прежде чем дать определение рассматриваемому явлению, поговорим о роли маточной шейки в процессе вынашивания ребенка. Именно этот орган удерживает плод в полости матки. Однако в ряде случаев шейка перестает правильно функционировать, укорачиваясь и начиная раскрываться. Результатом становится диагноз ИЦН с пролабированием плодного пузыря, при котором происходит выпирание оболочки и ее содержимого в маточную шейку. В случае влагалищной инфекции может произойти воспаление плодной оболочки, при этом прогноз при пролабировании плодного пузыря мало утешителен: велика вероятность разрыва его поверхности с прерыванием беременности.
В результате истмико-цервикальной недостаточности может развиться:
При расширении цервикального канала либо открытии маточного зева с последующим пролабированием пузыря в область влагалища необходима немедленная госпитализация. Длиться она может неограниченно, поскольку основная задача — предупреждение преждевременной родовой деятельности.
Как показывает практика, женщина ощущает не сам патологический процесс, а только его последствия. Впрочем, имеется ряд симптомов, указывающих на пролабирование плодного пузыря. Основной же вопрос, волнующий будущих мам, — это лечение, и можно ли снять пролабирование плодного пузыря.
Причины и симптомы патологии
Существует ряд причин, под воздействием которых происходит пролабирование плодного пузыря в шейку или влагалище:
Проблему удается обнаружить только во 2-м триместре — с 14 по 26 неделю ребенок усиленно растет, соответственно и давление на маточную шейку заметно увеличивается, так что она отнюдь не всегда способна надежно удержать ребенка в теле матери. Чаще всего пролабирование плодного пузыря диагностируют на 20 неделе, при этом основная опасность — в отсутствии предвестников, потому и выпирание обычно становится полной неожиданностью.
На пролабирование плодного пузыря в шейку матки указывают следующие симптомы:
При диагностировании ИЦН осмотр проводят при помощи зеркал, при пальпации влагалища. На начальной стадии развития патологии отмечается размягчение шейки и ее укорочение, в более поздние периоды происходит ее незначительное раскрытие, составляющее порядка 2 см, пролабирование пузыря.
Лечение патологии
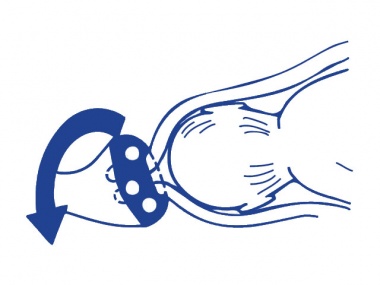
При раннем обнаружении ИЦН с угрозой пролабирования плодного пузыря во влагалище, спровоцированной сбоем в гормональном уровне, назначают применение лекарственных средств, которые позволяют скорректировать эндокринные нарушения. В случае успешной стабилизации шейки нет необходимости в проведении дальнейшей терапии. В противном случае используют акушерский пессарий при пролабировании плодного пузыря. Он выглядит как прочное кольцо, которое специалист фиксирует на маточной шейке, предупреждая тем самым ее раскрытие и последующий выкидыш. Современные производители изготавливают пластиковые и силиконовые пессарии, особой популярностью пользуются устройства «Симург».
Также благодаря приспособлению происходит перераспределение нагрузки, организовывается поддержание мышц промежности и препятствование опущению пузыря. Однако в случаях, когда пролабирование произошло, кольцо не устанавливают.
При невозможности применения пессариев и неэффективности лекарственного лечения может назначаться наложение швов, которой проводят в срок 13-26 недель. Снимают швы после 38 недели, что способствует самостоятельному раскрытию матки и открытию родовых путей. Ушивание маточной шейки — вариант оптимальный, позволяющий снизить риск самопроизвольного аборта при пролабировании. Метод отличается простотой и безопасностью, однако вмешательство производится только в стационарных условиях. После наложения швов пациентке потребуется еженедельное посещение специалиста. При пролабировании плодного пузыря в цервикальный канал необходима дополнительная коррекция.

Особенности использования пессария при беременности двойней, предотвращение преждевременных родов.
Роды и профилактика
Роды после пролабирования плодного пузыря не доставят женщине проблем при своевременно принятых мерах и выполнении всех врачебных распоряжений. Чаще всего постельный режим требуется до начала родов, необходим скрупулезный прием прописанных препаратов. К сожалению, полное предупреждение пролабирования невозможно, но уменьшить риск формирования ИЦН можно, если вовремя проводить терапию гормональных дисфункций и при вынашивании отказаться от изнурительной физической работы, не заниматься подъемом тяжестей.
Своевременное диагностирование ИЦН обеспечит предотвращение выпадения плодного пузыря и его разрывов, современные терапевтические методики позволяют увеличить шансы на хороший исход вдвое или втрое.
Обратный звонок:
Если у вас остались вопросы, наши менеджеры оперативно ответят на них
К сожалению произошла ошибка отправки формы. Попробуйте, пожалуйста, позже.
Истмико-цервикальная недостаточность
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
Противопоказания к хирургическому лечению:
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.


Сергей Валерьевич Рыбников
ГАУЗ ОКБ СМП им. М.А. Подгорбунского, г. Кемерово
Россия
доктор мед. наук, зам. главного врача по гинекологии
Артем Константинович Неретин
ГАУЗ ККБ СМП им. М.А. Подгорбунского, г. Кемерово
Россия
зав. гинекологическим отделением № 2
Елена Владимировна Рудаева
ФГБОУ ВО КемГМУ Минздрава России, г. Кемерово
Россия
канд. мед. наук, доцент, доцент кафедры акушерства и гинекологии им. Г.А. Ушаковой
Игорь Вадимович Пачгин
ГАУЗ ККБСМП им. М.А. Подгорбунского, г. Кемерово
Россия
канд. мед. наук, главный врач
Вадим Гельевич Мозес
ФГБОУ ВО КемГМУ Минздрава России, г. Кемерово
Россия
доктор мед. наук, доцент, профессор кафедры акушерства и гинекологии им. Г.А. Ушаковой
Светлана Ивановна Елгина
ФГБОУ ВО КемГМУ Минздрава России, г. Кемерово
Россия
доктор медицинских наук, доцент, профессор кафедры акушерства и гинекологии № 1
Анастасия Михайловна Ошлыкова
ФГБОУ ВО КемГМУ Минздрава России, г. Кемерово
Россия
клинический ординатор, кафедра акушерства и гинекологии им. Г.А. Ушаковой
НОВОСТИ МЕДИЦИНЫ
Рыбников С.В., Неретин А.К., Рудаева Е.В., Пачгин И.В., Мозес В.Г., Елгина С.И., Ошлыкова А.М.
Кемеровский государственный медицинский университет, Кузбасская клиническая больница скорой медицинской помощи им. М.А. Подгорбунского, г. Кемерово, Россия
ВЕДЕНИЕ ПАЦИЕНТКИ С ПРОЛАБИРОВАНИЕМ ПЛОДНОГО ПУЗЫРЯ ПРИ ИСТМИКО-ЦЕРВИКАЛЬНОЙ НЕДОСТАТОЧНОСТИ (КЛИНИЧЕСКИЙ СЛУЧАЙ)
По данным различных авторов, истмико-цервикальная недостаточность (ИЦН) встречается в 40 % сверхранних и ранних преждевременных родов. Эффективность различных методов коррекции истмико-цервикальной недостаточности широко обсуждается. Используется микронизированный прогестерон, акушерский пессарий, хирургическая коррекция ИЦН. Хирургическая методика коррекции обладает более чем полувековой историей с неоднозначными результатами. По данным различных авторов, при пролабировании плодного пузыря у пациенток с истимико-цервикальной недостаточностью хирургическая коррекция позволяет пролонгировать беременность на 10 недель и более в сравнении с консервативными методиками лечения.
Ключевые слова: невынашивание беременности; истмико-цервикальная недостаточность; пролабирование плодного пузыря; хирургическая коррекция
Rybnikov S.V., Neretin A.K., Rudaeva E.V., Moses V.G., Elgina S.I., Pachgin I.V., Oshlykova A.M.
Kemerovo State Medical University, Kuzbass Clinical Emergency Hospital named after M.A. Podgorbunsky, Kemerovo, Russia
MANAGEMENT OF A PATIENT WITH FRUIT BLADDER IN ISTHMIC-CERVICAL INSUFFICIENCY (CLINICAL CASE)
According to various authors, isthmic-cervical insufficiency (ICI) occurs in 40 % of very early and early preterm births. The effectiveness of various methods for correcting ischemic-cervical insufficiency is widely discussed. Micronized progesterone, obstetric pessary, surgical correction of ICI are used. The surgical technique of correction has more than half a century of history with mixed results. According to various authors, when the fetal bladder prolapses in patients with isthymic-cervical insufficiency, surgical correction allows the pregnancy to be prolonged by 10 weeks or more in comparison with conservative treatment methods.
Key words : miscarriage; ischemic-cervical insufficiency; prolapse of the fetal bladder; surgical correction
C остояние шейки матки – один из важных факторов для нормального течения беременности и родов. Несостоятельность шейки матки во втором триместре беременности, проявляющаяся ее укорочением и размягчением, является значимым диагностическим критерием и клинической проблемой 3.
По данным различных авторов, истмико-цервикальная недостаточность (ИЦН) встречается в 40 % сверхранних и ранних преждевременных родов. Если предыдущие беременности прервались в сроке 23-27 недель гестации, последующие беременности, без проведения своевременной коррекции, не будут пролонгированы свыше 28 недель. При потерях беременности во II триместре в анамнезе, риск преждевременного прерывания последующеий беременности увеличивается в десятки раз 4.
Эффективность различных методов коррекции истмико-цервикальной недостаточности широко обсуждается. Используются микронизированный прогестерон, акушерский пессарий, хирургическая коррекция ИЦН. Хирургическая методика коррекции обладает более чем полувековой историей с неоднозначными результатами. В феврале 2014 г., согласно рекомендациям Американского общества акушеров-гинекологов, именно хирургическая коррекция ИЦН была признана терапией выбора у женщин с преждевременными родами в анамнезе и динамическим изменением длины шейки матки и внутреннего зева по данным трансвагинального ультразвукового исследования. По данным различных авторов, при пролабировании плодного пузыря у пациенток с истимико-цервикальной недостаточностью хирургическая коррекция позволяет пролонгировать беременность на 10 недель и более в сравнении с консервативными методиками лечения. В связи с чем, данная тактика ведения была признана предпочтительной 7.
Хирургическая коррекция истмико-цервикальной недостаточности при пролабировании плодного пузыря считается более травматичной и сопровождается неблагоприятными исходами при пролонгировании беременности. Прогноз зависит от техники хирургического вмешательства, наличия или отсутствия хориоамнионита, сократительной активности матки. В связи с чем, немаловажно проведение дооперационного обследования и правильное послеоперационное ведение 8.
Измерение длины шейки матки трансвагинальным ультразвуковым датчиком рекомендовано всем беременным женщинам в ходе ультразвукового скрининга второго триместра. Рутинный трансвагинальный скрининг в обязательном порядке следует проводить у женщин с одноплодной беременностью и предшествующими спонтанными преждевременными родами в анамнезе. У пациенток группы риска истмико-цервикальной недостаточности целесообразно проведение трансвагинального ультразвукового исследования в период с 11-13 недели и в сроке 16-24 недели беременности.
Длину шейки матки трехкратно измеряют при опорожненном мочевом пузыре с документированием в виде фотографий. Определяют внутренний и наружный зев, измеряют длину закрытой части шейки матки. Для пациенток группы риска обязательно определяют исходную длину шейки матки при первом ультразвуковом скрининге. При трансвагинальном сканировании шейки матки можно визуализировать ее укорочение, изменение структуры и анатомические особенности внутреннего зева, расширение цервикального канала, пролабирование плодных оболочек. В зависимости от типа расширения внутреннего зева, описаны различные его формы: T-, Y-, V- и U-образная. При T-образном расширении зева говорят об отсутствии воронки, Y-образное соответствует первой стадии воронки, U- и V- – о расширении воронки. При V-образном типе плодные оболочки пролабируют в цервикальный канал с образованием воронки треугольной формы. При U-образном типе полюс пролабирующих оболочек имеет округлую форму 14.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В феврале 2021 года пациентка Н., 29 лет, обратилась в гинекологическое отделение № 2 ГАУЗ ККБСМП им. М.А. Подгорбунского с жалобами на периодические тянущие боли в нижних отделах живота.
Из анамнеза: беременность вторая, желанная, прегравидарная подготовка не проводилась. Первая беременность закончилась преждевременными оперативными родами в сроке 24 недели гестации на фоне истмико-цервикальной недостаточности, коррегированной акушерским пессарием Dr. Arabin, дородового излития околоплодных вод.
В женской консультации пациентка наблюдалась регулярно. С ранних сроков принимала микродозированный прогестерон 400 мг в сутки. Течение беременности осложнилось угрожающим самопроизвольным поздним выкидышем в сроке 17 недель гестации.
При поступлении в стационар общее состояние удовлетворительное. В сознании, активна. Кожные покровы чистые, обычной окраски и влажности. Отеков нет. Дыхание через нос не затруднено. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, пульс 72 удара в минуту. Язык чистый, влажный. Живот увеличен за счет беременной матки, при пальпации мягкий, безболезненный во всех отделах. Симптом поколачивания отрицателен с обеих сторон. Мочеиспускание свободное, безболезненное. Стул в норме.
При исследовании акушерского статуса: матка увеличена соответственно 21-й неделе беременности, правильной овоидной формы, с четкими ровными контурами, в нормальном тонусе, безболезненная при пальпации. Сердцебиение плода четко не выслушивается.
В асептических условиях проведено влагалищное исследование. Н аружные половые органы сформированы правильно. Оволосение по женскому типу. Слизистая вульвы бледно-розовая, чистая. Уретра, парауретральные и бартолиновые железы не изменены. Шейка матки расположена по оси таза, длиной до 0,5 см, размягчена. Во влагалище пролабирует напряженный плодный пузырь. Выделения из половых путей светлые, слизистые.
При поступлении выставлен основной диагноз: Беременность 21 неделя. Истмико-цервикальная недостаточность. Осложнение: Начавшийся самопроизвольный поздний выкидыш.
По данным ультразвукового исследования, выявлены признаки истмико-цервикальной недостаточности. Цервикальный канал расширен на всем протяжении до 23 мм, во влагалище пролабирует плодный пузырь с ножками плода. Количество околоплодных вод в норме. АИ 12. Размеры плода соответствуют 21-й неделе беременности. Сердцебиение плода определяется, ритмичное, с частотой 143 удара в минуту. Двигательная активность плода удовлетворительная.
По данным лабораторных методов исследования, патология не выявлена.
Выполнена экстренная хирургическая коррекция истмико-цервикальной недостаточности: наложение П-образных швов на шейку матки по методу Любимовой А.И. в модификации Мамедалиевой Н.М. Назначен микродозированный прогестерон 600 мг в сутки, антибактериальная терапия.
Послеоперационный период протекал без осложнений. На седьмые сутки пациентка выписана в удовлетворительном состоянии с прогрессирующей беременностью.
Таким образом, соблюдение условий, учет противопоказаний, рациональное ведение послеоперационного периода при хирургической коррекции истмико-цервикальной недостаточности с пролабированием плодного пузыря позволяют достичь хороших результатов – рождения доношенных детей.
Информация о финансировании и конфликте интересов
Исследование не имело спонсорской поддержки.
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.