Проходимость бронхов 1 3 что это
1) спазм гладкой мускулатуры легких;
2) отек слизистой бронхов различной природы (инфекционное, иммунное воспаление, застойные изменения в легких);
3) гиперкриния и дискриния желез слизистой бронхов;
4) рубцовые сужения и расширения просвета бронхов и изменения физических свойств бронхов;
5) клапанная обструкция бронхов на выдохе.
Исследования последних лет позволяют расширить и в определенной степени детализировать этот список:
6) повышение тканевого трения (ТТ), включающее в себя ньютоновское трение, инспираторно-экспираторное изменение количества крови в сосудах, жидкости в тканях, перераспределение сурфактанта [11, 12];
7) изменение инерционного сопротивления легких [11];
8) антитиксотропия легких [13];
9) асинфазное сопротивление легких [14];
10) гидропексия легких [9, 10].
Исследование всех перечисленных факторов в каждом конкретном клиническом случае представляет собой исключительно сложную проблему, и в настоящее время выполнить такое исследование практически невозможно. Тем не менее актуальными следует считать обсуждение перечисленных факторов и предварительную оценку их значения в условиях экспериментального сравнения основных показателей механического сопротивления в изолированных легких и в легких при жизни в норме и при эмфиземе легких. Сложность проблемы обусловлена тем, что на все показатели механических свойств легких оказывает значительное влияние интегральная и регионарная механическая активность легких (инспираторное и экспираторное действие внутрилегочного источника механической энергии) [11, 12].
Цель настоящей работы заключалась в обсуждении по возможности всех факторов, обусловливающих обструктивные нарушения вентиляции легких при эмфиземе легких, выявлении важнейших из них и построении гипотезы, объясняющей механизм поддержки реального экспираторного потока воздуха в нормальных условиях и при эмфиземе легких.
Результаты исследования общего и эластического гистерезиса у здоровых людей, больных ХОБЛ с выраженной эмфиземой легких в сравнении с этими показателями в изолированных легких были представлены в 1974 г. [15]. У здоровых людей эластический гистерезис был в среднем отрицательным. Этот парадокс был расценен как проявление интегральной механической активности легких. Отсутствие эластического гистерезиса указывало на преодоление тканевого трения. Отрицательная же величина эластического гистерезиса указывала на избыточное инспираторное и экспираторное действие источника механической энергии в легких, возникавшее в условиях прерывания воздушного потока. Такая трактовка описанного парадокса не противоречила законам физики (1-му и 2-му законам термодинамики). Она легла в основу теории механической активности легких [11], получившей развитие в более поздних работах [12]. В нормальных трупных легких общий и эластический гистерезис был значительно большим по сравнению с показателями в нормальных легких при жизни. При этом эластический гистерезис составлял в среднем 67,1% общего гистерезиса. У больных эмфиземой легких по сравнению со здоровыми лицами был значительно повышен общий и эластический гистерезис, который составлял в среднем 30,7% от общего гистерезиса. В трупных эмфизематозных легких эластический гистерезис был повышен и составлял в среднем 62% от общего гистерезиса. Он был меньше эластического гистерезиса в нормальных изолированных легких, что можно было объяснить атрофическими изменениями в паренхиме легких. У больных эмфиземой эластический гистерезис был в среднем в 2 раза меньше такового в изолированных эмфизематозных легких. Это было расценено как снижение механической активности легких при эмфиземе, в результате чего сниженное тканевое трение преодолевается в среднем на 50%.
В настоящем исследовании была задача оценить перечисленные факторы, вызывающие обструктивные нарушения вентиляции легких при эмфиземе, и факторы, противодействующие бронхиальной обструкции. Среди них отчетливо выражено повышение работы дыхания на преодоление ТТ, связанного со снижением механической активности легких, обусловленной жировой дегенерацией гладкомышечных волокон [3]. Однако эта гипотеза требует разработки, так как в настоящее время еще остаются неизвестными морфология и функция источника механической энергии, находящегося в структурах легких. При сопоставлении показателей механики дыхания у больных пневмонией было показано, что воспалительный процесс способствует повышению альвеолярно-капиллярной проницаемости не только в очаге поражения легких, но генерализованно в интактном легком в том числе. Этот фактор, повышающий ТТ, был выявлен у больных пневмонией при нормальном бронхиальном сопротивлении [6, 16]. При бронхиальной астме c помощью использования методики исследования регионарной механики дыхания удалось обнаружить повышение ТТ при нормальном бронхиальном сопротивлении в регионах легких. Повышение ТТ объяснялось влиянием иммунного воспаления как причины повышения альвеолярно-капиллярной проницаемости [1, 17]. Аналогично повышению ТТ при ХОБЛ может способствовать гидропексия легочной ткани и структур бронхов. Механизм повышения ТТ состоит в инспираторном и экспираторном перемещении жидкости в тканях легких и бронхов. Важно отметить, что при гидропексии легких у здоровых людей, вызванной вдыханием дыма лесных пожаров и курением, не было повышения бронхиального сопротивления, но была гиперинфляция легких. Были основания считать гидропексию генерализованным процессом. Она выявлялась почти у половины беременных женщин и определяла непсихотические нарушения психики [11]. При ХОБЛ гидропексия тканей бронхов может способствовать повышению бронхиального сопротивления, а гидропексия легочной паренхимы, вероятно, может снижать функцию внутрилегочного источника механической энергии, преодолевать ТТ.
При ХОБЛ возможно повышение ТТ в случаях, когда в легких развиваются грубые фиброзные изменения. Это предположение требует специальной проверки. На величину ТТ оказывает влияние дыхательное перераспределение сурфактанта на альвеолярной поверхности. При эмфиземе легких этот фактор оказывает, очевидно, небольшое влияние в связи с увеличением остаточного объема легких и повышения стабильности легочных пузырьков. Дыхательные изменения кровенаполнения сосудов должны приводить к увеличению ТТ при гиперволемии малого круга. При эмфиземе легких происходит обеднение сосудистого русла, что должно приводить к снижению влияния этого фактора на величину ТТ. При ХОБЛ возможно повышение ТТ в случаях, когда в легких развиваются грубые фиброзные изменения. Это требует специальной проверки. Тиксотропия [12], связанная с коллоидными свойствами легочной ткани, предположительно способствует снижению ТТ, однако возможно явление антитиксотропии [13], когда при механическом воздействии отрицательного внутриплеврального давления происходит повышение структурной вязкости ткани, увеличивающее затрату работы дыхания на преодоление ТТ. Эти свойства легких остаются неизученными. Они могут проявляться как в живой, так и в неживой структуре легких [7]. О значении инерционного сопротивления легких можно говорить в тех случаях, когда увеличивается масса легких (например, при застое в малом круге кровообращения и при значительном увеличении частоты дыхательных движений). Асинфазное сопротивление легких, увеличивающее величину ТТ, является феноменом, противоположным отрицательному эластическому гистерезису легких [14]. При этом инспираторное действие внутрилегочного источника механической энергии на какое-то время запаздывает относительно инспираторного действия дыхательной мускулатуры. Обобщая значение различных факторов, которые способствуют либо уменьшению, либо увеличению ТТ, нужно отметить, что результат влияния каждого из перечисленных факторов вполне реально замечен при исследовании механики дыхания в клинике и эксперименте. Однако природа их влияния на величину ТТ остается неизученной, а взаимодействие описанных факторов составляет еще более сложную проблему. Тем не менее можно с достаточной уверенностью утверждать, что многообразное, разнонаправленное действие различных факторов перекрывается свойствами легких при жизни, обладающих способностью совершать инспираторное и экспираторное действие, помимо действия дыхательной мускулатуры. Инспираторное действие способствует потоку воздуха в легкие и нормальному его распределению по зонам легких благодаря регионарной механической активности легких [11]. Экспираторное действие легких повышает альвеолярное давление, противодействуя клапанной обструкции бронхов.
Существуют факторы, которые противодействуют проявлению бронхиальной обструкции в нормальных условиях и при эмфиземе легких.
1. Эластическое напряжение легких. Если эластическую тягу легких (ЭТЛ) рассматривать как статический показатель механики дыхания, то ее роль в противодействии бронхиальной обструкции, в частности клапанной обструкции бронхов, пассивная и невелика. Снижение ЭТЛ при эмфиземе легких доказано и рассматривается как важнейший механизм бронхиальной обструкции на выдохе. Тем не менее ЭТЛ при эмфиземе легких не утрачивается полностью. Кроме того, определяется функциональное увеличение эластичности легких при спонтанном дыхании (снижение динамической растяжимости легких (ДРЛ) [11].
2. При ХОБЛ и выраженной эмфиземе стенки бронхов становятся более жесткими в связи с развитием в них и в перибронхиальных структурах фиброза. Можно предполагать, что это в какой-то степени препятствует клапанной обструкции бронхов. Однако клапанный механизм обструкции бронхов проявлялся совершенно одинаково в изолированных нормальных и эмфизематозных легких.
3. Повышенный инспираторный тонус бронхов, обусловленный гиперинфляцией легких. На выдохе тонус гладких мышц снижается, но остается еще повышенным в связи со смещением дыхательного объема легких в сторону резервного вдоха. Действие этого фактора при жизни очевидно реально, но весьма мало.
4. Торможение выдоха. Влияние этого фактора хорошо выявляется клинически по увеличению времени выдоха по сравнению с длительностью вдоха.
5. Механическая активность легких. Экспираторное действие легких повышает альвеолярное давление, которое в определенной степени противостоит клапанной обструкции бронхов.
Сравнение петель общего и эластического гистерезиса здоровых людей и больных ХОБЛ с выраженной эмфиземой легких с соответствующими петлями изолированных легких выявило следующие особенности. ДРЛ в изолированных нормальных и эмфизематозных легких была значительно и в среднем одинаково снижена. Это объясняется увеличением отрицательного давления на преодоление сил поверхностного натяжения в альвеолах и в респираторной зоне тех участков легких, которые раскрываются на «вдохе». В изолированных легких продолжает действовать сурфактант, препятствующий «экспираторному» коллапсу альвеол и ацинусов. Тем не менее при снижении транспульмонального давления происходит увеличение объема не только раскрытых участков легких. Дополнительно визуально выявляется раскрытие участков легких, находившихся до этого в спавшемся состоянии. Можно сделать заключение, что при жизни стабильность альвеол определяет не только сурфактант, но и другие факторы, которые еще надлежит изучать. Среди них, по-видимому, решающую роль играет регионарная механическая активность легких, обеспечивающая должное экспираторное расширение ацинусов и поддержание должного их расширения на выдохе. В изолированных легких эта способность легких исчезает.
Выводы
Рецензенты:
Калюжин В.В., д.м.н., профессор, профессор кафедры госпитальной терапии с курсом физической реабилитации и спортивной медицины ГБОУ ВПО «Сибирский государственный медицинский университет» Министерства здравоохранения РФ, г. Томск;
Букреева Е.Б., д.м.н., профессор, профессор кафедры внутренних болезней педиатрического факультета ГБОУ ВПО «Сибирский государственный медицинский университет» Министерства здравоохранения РФ, г. Томск.
Рентген или КТ легких и бронхов, что лучше?
Для диагностики заболеваний легких используются как рентген, так и КТ
Что выбрать – рентген или КТ – этот вопрос часто встает, когда необходимо пройти обследование органов грудной клетки. Рентген – более привычный и доступный метод. КТ – это современная разновидность рентгенологического метода исследования.
И рентгенодиагностика, и томография с успехом применяют при обследовании легких и бронхов. Оба метода основаны на использовании рентгеновских лучей, что затрудняет более широкое их применение, т.к. противопоказания есть и в том, и в другом случае, несмотря на то, что современные аппараты позволили значительно уменьшить дозу получаемого ионизирующего излучения.
Рентгенологический метод чаще используют для проведения профилактических, массовых, осмотров (флюорографию) и в качестве первичной диагностики. КТ – метод более высокого, экспертного, уровня, чаще используется для уточняющей диагностики.
Есть и другие существенные отличия этих методов:
Врачи назначают способ обследования с учетом преимуществ и недостатков каждого метода:
Полости распада (абсцесс) в легком при рентгенографии (слева) и КТ (справа)
КТ осуществляют только по врачебным показаниям, это исследование не рекомендуется проходить часто, поэтому не применяют для массовых осмотров. С профилактической целью используют флюорографию.
КТ легких и бронхов с контрастом и без, в чем разница
КТ с введением контраста
В большинстве случаев при КТ легких и бронхов можно обойтись без контрастного усиления, т.к. методики спиральной и мультиспиральной томографии являются достаточно информативными для выявления большинства патологических состояний. Поэтому КТ с контрастом проводят строго по показаниям.
В качестве контрастных веществ для исследования бронхов и легких используются неионные изоосмолярные или низкоосмолярные йодсодержащие водорастворимые контрастные препараты для внутривенного введения:
Препараты вводят только в тех случаях, когда у пациента никогда не было аллергии на йод или лекарственные препараты, он не страдает бронхиальной астмой, сахарным диабетом, у него нет заболеваний щитовидной железы или почечной недостаточности.
При склонности к аллергическим реакциям перед использованием контраста обязательно проводят кожный тест на индивидуальную переносимость контраста: с помощью скарификатора на кожу наносят каплю препарата и через 30 минут анализируют реакцию. В норме не должно быть ни отека, ни покраснения, ни зуда.
Препараты вводят внутривенно:
Контрастное усиление увеличивает время проведения КТ, т.к. необходимо сделать две серии снимков одной и той же зоны – с контрастом и без.
Введение контрастных веществ может сопровождаться появлением нежелательных побочных реакций:
Контрастное усиление при обследовании легких проводят тогда, когда необходимо усилить четкость изображения в таких ситуациях:
Очаг некроза в легком: снимок без контраста слева и с контрастом справа
Какие патологии показывает КТ легких и бронхов
КТ позволяет обнаружить любую патологию легких и бронхов. Применение мультиспиральной методики и контрастного усиления значительно увеличивают вероятность обнаружения даже самых незначительных по размерам и распространенности патологических очагов на ранних стадиях болезни. С помощью КТ значительно легче отличить характер выявленных новообразований: доброкачественные от злокачественных, воспалительные от опухолевых, пневмонические очаги от туберкулезных.
Наиболее часто при КТ врачи отмечают характерные признаки таких патологических состояний:
Рак правого легкого с метастазами
Характерные признаки коронавирусной пневмонии при КТ (симптом «матового стекла»)
Двухсторонняя эмфизема легких
Врожденное недоразвитие правого легкого (кистозная гиполазия)
Бронхоэктатическая болезнь с развитием кистозного фиброза
Скопление жидкости (гидроторакс) в плевральной полости в результате плеврита
Противопоказания к проведению КТ легких
Все ограничения при проведении КТ легких связаны либо с томографией, либо с использованием контрастных препаратов.
Противопоказания к КТ легких без контраста
Противопоказания к КТ легких с контрастом
Что показывает КТ легких и бронхов
Что показывает КТ легких и бронхов
МСКТ позволяет выявить любую патологию бронхиального дерева, легочной ткани, плевры.
На КТ снимках хорошо видны главные бронхи с диаметром около 18 мм, их разветвления до бронхиол, которые делятся на альвеолярные ходы, и легочная ткань. В альвеолах происходит газообмен, кровь очищается от углекислоты и насыщается кислородом. После внедрения в клиническую практику методов многоспиральной КТ стало возможным исследовать мягкие ткани, паренхиматозные органы, в том числе легочную ткань, получить достаточный объем информации для определения широкого спектра патологических состояний:
Воспалительные изменения в легких (пневмония слева и абсцесс справа)
Инфекции (туберкулез легких), паразитарные инвазии (эхинококкоз).
Новообразования доброкачественного и злокачественного генеза и метастазы.
Наличие жидкости в плевральных полостях (серозный выпот, гной, кровь).
Травматические повреждения легких и бронхов.
Кистозные образования в легких.
Нарушение проходимости бронхов, деформация стенок, бронхоэктазы, ХОБЛ.
Хроническая обструктивная болезнь легких (ХОБЛ)
Спаечный процесс в плевральных полостях.
Разрастание фиброзной и соединительной ткани в легких.
Инородные тела в бронхах.
По плотности легочной ткани выявляется ее уплотнение, безвоздушные участки, очаги повышенной воздушности.
Врожденные и приобретенные аномалии развития бронхов и легких.
Чувствительность компьютерной томографии в выявлении объемных образований (кист, опухолей, метастазов) в легких составляет 98 %. Метод позволяет дифференцировать опухоли доброкачественные от злокачественных, от туберкулезных очагов, абсцессов и свищей.
КТ грудной клетки используют хирурги перед операцией для решения вопроса оптимального доступа к патологическому очагу, в послеоперационном периоде для контроля результатов хирургического вмешательства.
Таким образом, томография легких необходима для диагностики большинства из известных заболеваний бронхов и легких. Именно этот метод в последние годы позволяет обнаружить рак (карциному) легкого на ранней стадии, а в период коронавирусной пандемии своевременно поставить диагноз атипично протекающей пневмонии.
Ещё статьи.
ПЦР (COVID-19) РНК коронавируса SARS-CoV2
результат в течение 24часов- 2000 рублей
Антитела IgM/IgG к коронавирусу SARS-CoV-2
полуколич. результат в течение 72 часов- 2500 рублей.
Возможное выездное тестирование на территории работодателя для организованных групп, с оплатой по безналичному расчёту.
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
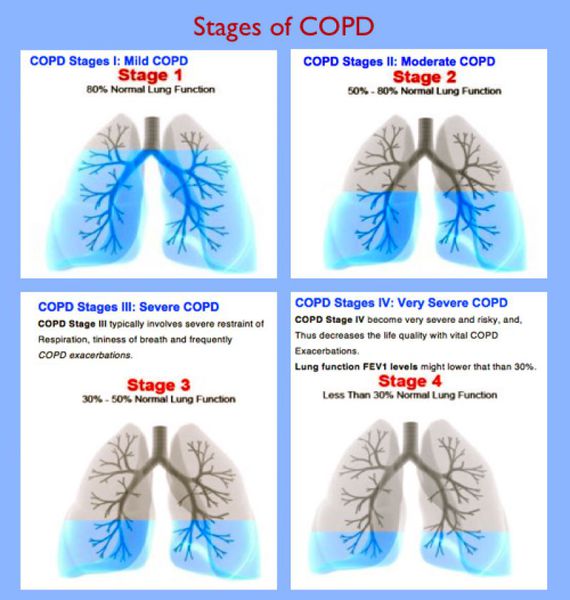
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
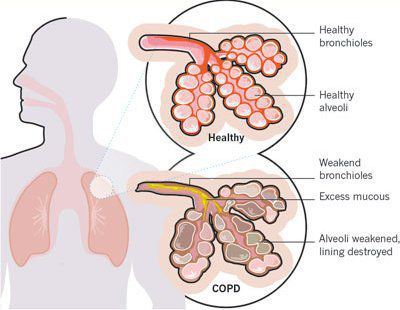
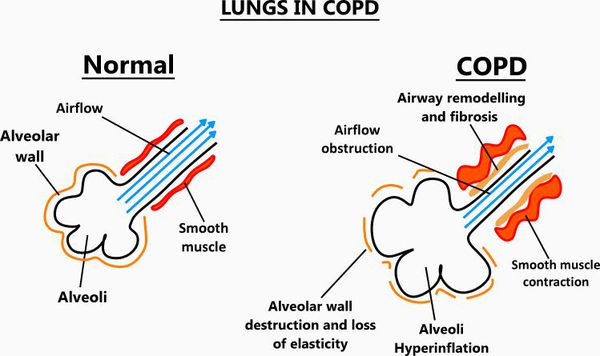
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
К другим причинам относятся:
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.