Признаки периферического образования правого легкого что это значит
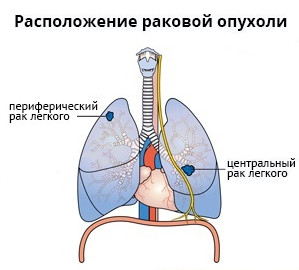
Периферический рак легкого
Периферическим называется рак легкого, который развивается в одноименных отделах дыхательной системы непосредственно из легочной ткани. Поскольку в бронхиолах и альвеолах практически отсутствуют болевые рецепторы, растущий здесь опухолевый очаг на ранних стадиях может ничем себя не проявлять. Такое новообразование зачастую обнаруживается случайно при КТ грудной клетки, назначенной по поводу других проблем со здоровьем.
С учетом многократного возрастания вероятности заболевания в пожилом и старческом возрасте, людям из групп риска старше 35 лет рекомендуется периодически проходить комплексный онкоскрининг, включающий ряд анализов, компьютерную томографию и бронхоскопию. Прежде всего, это касается курильщиков.
Формы периферического рака легких
По периферии могут образовываться как узловые, так и инфильтративные злокачественные очаги. Абсолютное большинство опухолей – узловые.
Если узел образовался из плоскоклеточного эпителия, то, как правило, он круглый. Если в легких растет аденокарцинома, то ее форма обычно зависит от размера:
К характерным особенностям новообразований можно отнести достаточно большой процент узлов с гладкой и ровной поверхностью. При недостаточно информативном обследовании и некомпетентности рентгенолога это может приводить к диагностическим ошибкам. Наибольшие сложности возникают при обследовании больных с полостным периферическим раком легких. Такие опухоли на рентгеновских снимках не всегда можно дифференцировать с гнойными очагами (абсцессами), туберкулезными кавернами, кистами.
Уточнить характер поражения позволяет сканирование на установке с двумя различными типами сканеров – ПЭТ и КТ.
Основные особенности узловых форм периферического рака, связанные с анатомией дыхательной системы
В анатомическом строении левого и правого легкого есть различия:
Рак любого типа чаще поражает правый парный орган, так как сюда легче и проще проникать канцерогенным веществам.
Развитие карциномы в верхних долях не вызывает существенного увеличения лимфатических узлов, но приводит к расширению корня.
Опухоли нижних долей по мере прогрессирования заболевания затрагивают близлежащие лимфоузлы, что проявляется значительным увеличением последних.
Кортико-плевральный периферический рак легкого
Кортико-плевральные опухоли образуются из плоскоклеточного эпителия. Главные диагностические критерии – местоположение и распространение новообразования, которое формируется из плащевой прослойки, локализуется под плеврой, прорастает в ребра и грудной отдел позвоночника.
На томограммах узел имеет характерные отличия – широкую ножку, четкий овальный контур с бугристой поверхностью и выраженную «лучистость».
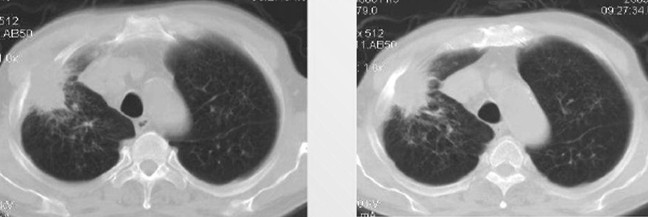
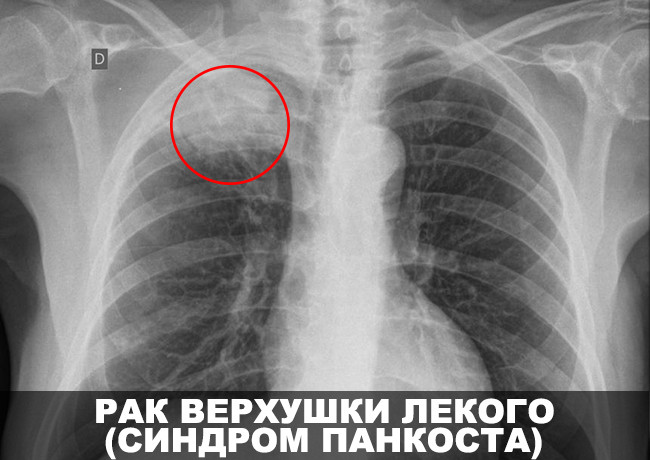
Верхушечный периферический рак легкого (опухоль Панкоста)
За счет того, что этот тип новообразований прорастает в нервные сплетения и сосуды, расположенные в области ключицы, возникает характерная симптоматика. Компрессия звездчатого ганглия сопровождается развитием так называемого синдрома Горнера: сужение зрачка (миоз), опущение века (птоз), западение глазного яблока (энофтальм). Пациента также может беспокоить:
Больных с раком Панкоста сложно оперировать, поэтому на первое место в их лечении выходят химиотерапия и лучевая терапия.
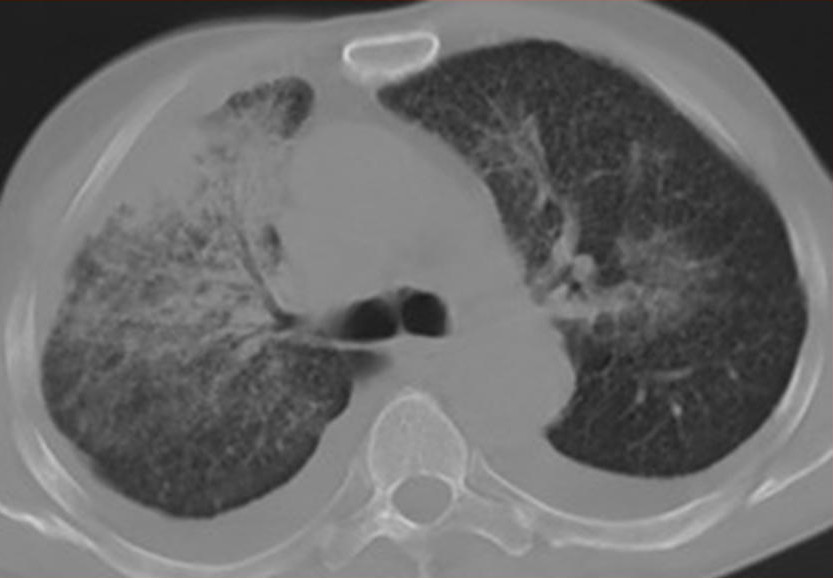
Пневмониеподобный периферический рак легкого
Свое название эта разновидность железистой неоплазии получила вследствие сходства рентгенологической картины заболевания с рентгенограммами больных хроническим воспалением легких. В средней и/или нижней долях у таких пациентов (очень редко – в верхней) обнаруживаются множественные уплотнения инфильтративного характера. Опытный радиолог способен отличить раковую инфильтрацию от пневмонии по характерному «симптому воздушной бронхограммы».
Лечение и прогноз
Вследствие многообразия форм и клинических проявлений, подходы к лечению больных с периферическими злокачественными опухолями легких существенно различаются. Схема и объем хирургического вмешательства и терапевтической помощи в каждом конкретном случае определяются с учетом:
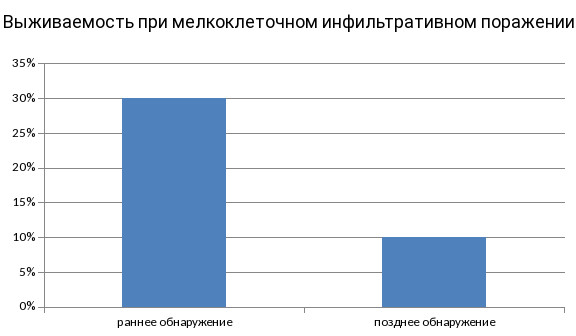
Наименее благоприятен прогноз у больных с мелкоклеточным инфильтративным раком, который нередко диагностируется лишь на поздних стадиях вследствие невыраженной симптоматики. Пятилетняя выживаемость в данном случае не превышает 10%. Своевременное профилактическое обследование и грамотное лечение, при котором приоритет отдается химиотерапии, лучевой терапии и их комбинации, позволяет значительно улучшить эту статистику.
При раннем выявлении узлового очага более 50% пациентов удается вывести в стойкую ремиссию. Избежать рецидивов позволяет химиотерапия, курс которой проводится после операции или разрушения новообразования с помощью радиохирургической установки нового поколения – TrueBeam, Кибер-нож и др.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Клиника и методы лечения периферического рака легкого
Периферический рак легкого представляет собой злокачественную опухоль, формирующуюся из альвеол, мелких бронхов (4–6-го порядка) и их ветвей и локализующуюся вдали от корня легкого, на периферии. Опасность патологии состоит в скрытом бессимптомном течении, она дает о себе знать, как правило, на неоперабельной стадии.
Причины периферического рака легкого
Факторы развития патологии делятся на генетические и модифицирующие. О наследственных предпосылках говорят тогда, когда рак легкого уже встречался у его ближайших родственников.
Периферический рак легкого чаще возникает вследствие влияния внешних факторов. Наиболее значимый среди них — аэрогенные канцерогены, прежде всего, содержащиеся в сигаретном дыме.
Среди экзогенных причин находятся:
Эндогенными предпосылками для развития периферического рака считаются:
Однако около 30% больных РЛ никогда не курили и число таких пациентов в последние годы возрастает. До сих пор не изучены причины, влияющие на возникновение различных подтипов рака легкого, а также наибольшей встречаемости аденокарциномы у некурящих, особенно у женщин.
Цены на платные услуги
Виды периферического рака
Различают три формы периферического рака:
Общая симптоматика включает в себя повышенную температуру тела, слабость, снижение трудоспособности, ухудшение аппетита, потерю веса.
Подходы к лечению периферического рака легкого
При лечении больных периферическим раком легкого применяют хирургический, лучевой, химиолучевой, лекарственный (химиотерапия, таргетная терапия, иммунотерапия) и комбинированный методы. При мелкоклеточном раке легкого на первом плане лекарственное лечение.
В выработке плана лечения принимают участие хирург, радиолог и химиотерапевт, при необходимости привлекаются другие специалисты. После выполнения отдельных этапов этого плана проводят коррекцию последующих этапов в зависимости от полученных результатов.
Стратегия лечения определяется стадией периферического рака легкого.
При локальных формах периферического немелкоклеточного рака легкого (I-II стадия) методом выбора является хирургическое лечение. Выполняются резекции легких (лобэктомия, билобэктомия). В настоящее время большинство подобных операций выполняется малоинвазивно при помощи видеоторакоскопических технологий.
При III стадии периферического рака легкого оптимальным лечением является проведение комбинированного лечения, включающего радикальную операцию в сочетании с пред- или послеоперационным лекарственным противоопухолевым лечением.
Показанием к проведению комбинированного лечения при немелкоклеточном периферическом раке легкого является: метастатическое поражение внутригрудных регионарных лимфатических узлов, переход первичной опухоли или метастатических лимфатических узлов на соседние структуры и органы.
У больных с IV стадией заболевания возможна лишь лекарственная противоопухолевая или симптоматическая поддерживающая терапия.
Онкологическое отделение № 4 (торакальной хирургии) ПСПбГМУ им. И. П. Павлова располагает техническими возможностями и квалифицированными кадрами для лечения периферического рака легкого.
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
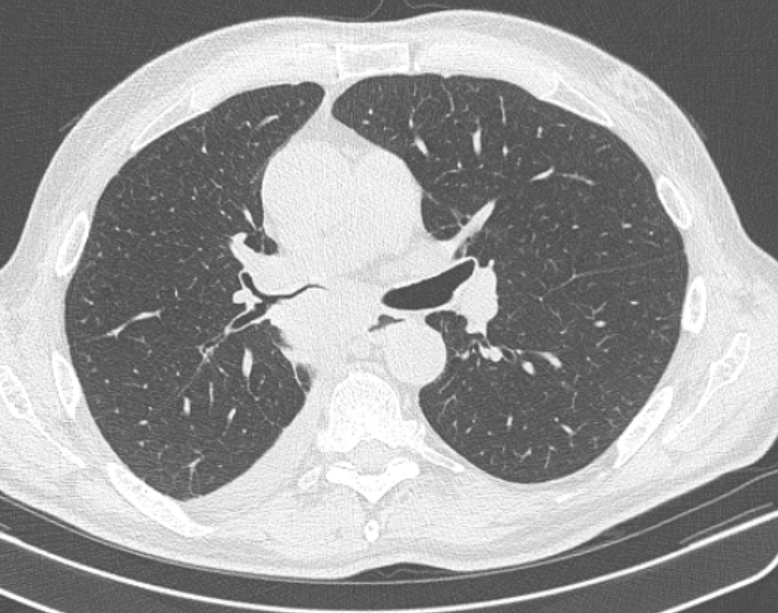
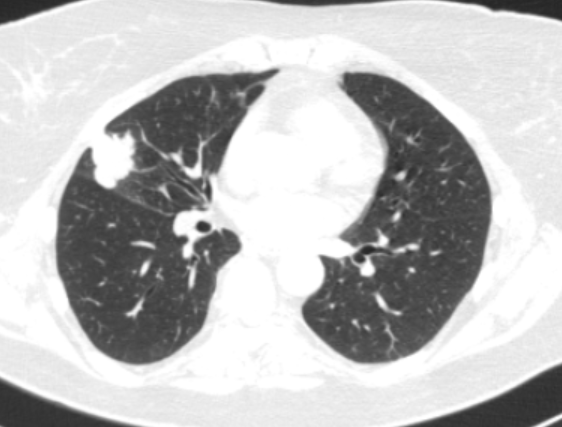
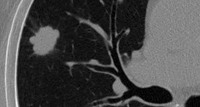
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Доброкачественные опухоли легких
МКБ-10
Общие сведения
Опухоли легких составляют большую группу новообразований, характеризующихся избыточным патологическим разрастанием тканей легкого, бронхов и плевры и состоящих из качественно измененных клеток с нарушениями процессов дифференцировки. В зависимости от степени дифференцировки клеток различают доброкачественные и злокачественные опухоли легких. Также встречаются метастатические опухоли легких (отсевы опухолей, первично возникающих в других органах), которые по своему типу всегда являются злокачественными.
Доброкачественные опухоли легких составляют 7-10% от общего числа новообразований данной локализации, развиваясь с одинаковой частотой у женщин и мужчин. Доброкачественные новообразования обычно регистрируются у молодых пациентов в возрасте до 35 лет.
Причины
Причины, приводящие к развитию доброкачественных опухолей легкого, до конца не изучены. Однако, предполагают, что этому процессу способствует генетическая предрасположенность, генные аномалии (мутации), вирусы, воздействие табачного дыма и различных химических и радиоактивных веществ, загрязняющих почву, воду, атмосферный воздух (формальдегид, бензантрацен, винилхлорид, радиоактивные изотопы, УФ-излучение и др.). Фактором риска развития доброкачественных опухолей легких служат бронхолегочные процессы, протекающие со снижением локального и общего иммунитета: ХОБЛ, бронхиальная астма, хронический бронхит, затяжные и частые пневмонии, туберкулез и т. д.).
Патанатомия
Доброкачественные опухоли легких развиваются из высокодифференцированных клеток, схожих по строению и функциям со здоровыми клетками. Доброкачественные опухоли легких отличаются относительно медленным ростом, не инфильтрируют и не разрушают ткани, не метастазируют. Ткани, расположенные вокруг опухоли, атрофируются и образуют соединительнотканную капсулу (псевдокапсулу), окружающую новообразование. Ряд доброкачественных опухолей легкого имеет склонность к малигнизации.
По локализации различают центральные, периферические и смешанные доброкачественные опухоли легких. Опухоли с центральным ростом исходят из крупных (сегментарных, долевых, главных) бронхов. Их рост по отношению к просвету бронха может быть эндобронхиальным (экзофитным, внутрь бронха) и перибронхиальным (в окружающую ткань легкого). Периферические опухоли легких исходят из стенок мелких бронхов или окружающих тканей. Периферические опухоли могут расти субплеврально (поверхностно) или внутрилегочно (глубоко).
Доброкачественные опухоли легких периферической локализации встречаются чаще, чем центральные. В правом и левом легком периферические опухоли наблюдаются с одинаковой частотой. Центральные доброкачественные опухоли чаще располагаются в правом легком. Доброкачественные опухоли легких чаще развиваются из долевых и главных бронхов, а не из сегментарных, как рак легкого.
Классификация
Доброкачественные опухоли легких могут развиваться из:
Среди доброкачественных опухолей легких чаще встречаются гамартомы и аденомы бронхов (в 70% случаев).
К редким доброкачественным опухолям легких относятся фиброзная гистиоцитома (опухоль воспалительного генеза), ксантомы (соединительнотканные или эпителиальные образования, содержащие нейтральные жиры, холестеринэстеры, железосодержащие пигменты), плазмоцитома (плазмоцитарная гранулема, опухоль, возникающая вследствие расстройства белкового обмена). Среди доброкачественных опухолей легкого также встречаются туберкуломы – образования, являющиеся клинической формой туберкулеза легких и образованные казеозными массами, элементами воспаления и участками фиброза.
Симптомы
Клинические проявления доброкачественных опухолей легких зависят от локализации новообразования, его размера, направления роста, гормональной активности, степени обтурации бронха, вызываемых осложнений. Доброкачественные (особенно периферические) опухоли легких длительно могут не давать никаких симптомов. В развитии доброкачественных опухолей легких выделяются:
Периферические опухоли легких
При периферической локализации в бессимптомной стадии доброкачественные опухоли легких ничем себя не проявляют. В стадии начальной и выраженной клинической симптоматики картина зависит от размеров опухоли, глубины ее расположения в легочной ткани, отношения к прилежащим бронхам, сосудам, нервам, органам. Опухоли легких больших размеров могут достигать диафрагмы или грудной стенки, вызывая боли в груди или области сердца, одышку. В случае эрозии сосудов опухолью наблюдаются кровохарканье и легочное кровотечение. Сдавление опухолью крупных бронхов вызывает нарушение бронхиальной проходимости.
Центральные опухоли легких
Клинические проявления доброкачественных опухолей легких центральной локализации определяются выраженностью нарушений бронхиальной проходимости, в которой выделяют III степени. В соответствии с каждой степенью нарушения бронхиальной проходимости различаются клинические периоды заболевания.
В 1-ый клинический период, соответствующий частичному бронхиальному стенозу, просвет бронха сужен незначительно, поэтому течение его чаще бессимптомное. Иногда отмечаются кашель, с небольшим количеством мокроты, реже с примесью крови. Общее самочувствие не страдает. Рентгенологически опухоль легкого в этом периоде не обнаруживается, а может быть выявлена при бронхографии, бронхоскопии, линейной или компьютерной томографии.
Во 2-ом клиническом периоде развивается клапанный или вентильный стеноз бронха, связанный с обтурацией опухолью большей части просвета бронха. При вентильном стенозе просвет бронха частично открывается на вдохе и закрывается на выдохе. В части легкого, вентилируемой суженным бронхом, развивается экспираторная эмфизема. Может происходить полное закрытие бронха вследствие отека, скопления крови и мокроты. В ткани легкого, расположенной по периферии опухоли, развивается воспалительная реакция: у пациента повышается температура тела, появляется кашель с мокротой, одышка, иногда кровохарканье, боли в груди, утомляемость и слабость. Клинические проявления центральных опухолей легких во 2-ом периоде носят перемежающийся характер. Противовоспалительная терапия снимает отек и воспаление, приводит к восстановлению легочной вентиляции и исчезновению симптомов на определенный период.
Скорость и выраженность нарушений проходимости бронхов зависит от характера и интенсивности роста опухоли легкого. При перибронхиальном росте доброкачественных опухолей легких клинические проявления менее выраженные, полная окклюзия бронха развивается редко.
Осложнения
При осложненном течении доброкачественных опухолей легкого могут развиться пневмофиброз, ателектаз, абсцедирующая пневмония, бронхоэктазы, легочное кровотечение, синдром сдавления органов и сосудов, малигнизация новообразования. При карциноме, являющейся гормонально активной опухолью легких, у 2–4% пациентов развивается карциноидный синдром, проявляющийся периодическими приступами жара, приливов к верхней половине туловища, бронхоспазмом, дерматозом, диареей, психическими расстройствами вследствие резкого повышения в крови уровня серотонина и его метаболитов.
Диагностика
В стадии клинической симптоматики физикально определяются притупление перкуторного звука над зоной ателектаза (абсцесса, пневмонии), ослабление или отсутствие голосового дрожания и дыхания, сухие или влажные хрипы. У пациентов с обтурацией главного бронха грудная клетка асимметрична, межреберные промежутки сглажены, соответствующая половины грудной клетки отстает во время совершения дыхательных движений. Необходимые инструментальные исследования:
Лечение
Все доброкачественные опухоли легких, независимо от риска их малигнизации подлежат оперативному удалению (при отсутствии противопоказаний к хирургическому лечению). Операции выполняют торакальные хирурги. Чем ранее диагностирована опухоль легкого и проведено ее удаление, тем меньше объем и травма от оперативного вмешательства, опасность осложнений и развития необратимых процессов в легких, в т. ч. малигнизации опухоли и ее и метастазирования. Применяются следующие виды оперативных вмешательств:
Оперативное лечение доброкачественных опухолей легких обычно производят методом торакоскопии или торакотомии. Доброкачественные опухоли легкого центральной локализации, растущие на тонкой ножке, можно удалить эндоскопическим путем. Однако, данный метод сопряжен с опасностью развития кровотечения, недостаточно радикальным удалением, необходимостью проведения повторного бронхологического контроля и биопсии стенки бронха в месте локализации ножки опухоли.
При подозрении на малигнизированную опухоль легких, во время проведения операции прибегают к срочному гистологическому исследованию тканей новообразования. При морфологическом подтверждении злокачественности опухоли объем оперативного вмешательства выполняется как при раке легкого.
Прогноз и профилактика
При своевременных лечебно-диагностических мероприятиях отдаленные результаты благоприятные. Рецидивы при радикальном удалении доброкачественных опухолей легких наблюдаются редко. Менее благоприятен прогноз при карциноидах легких. С учетом морфологической структуры карциноида пятилетняя выживаемость при высокодифференцированном типе карциноида составляет 100%, при умеренно дифференцированном типе –90%, при низкодифференцированном — 37,9%. Специфическая профилактика не разработана. Минимизировать риски возникновения новообразования позволяет своевременное лечение инфекционно-воспалительных заболеваний легких, исключение курения и контакта с вредными веществами-поллютантами.
- Признаки перивентрикулярного отека у новорожденного что это
- Признаки периферического образования правого легкого что это такое
| Торакальная хирургия | Цена, руб. |
| Дренирование плевральной полости эндоскопическим методом Гистологическое исследование оплачивается дополнительно | 3 900 |
| Трансторакальная биопсия Гистологическое исследование оплачивается дополнительно | 4 800 |
| Биопсия (игловая) легкого или образований средостения Гистологическое исследование оплачивается дополнительно | 5 500 |
| Открытая биопсия легкого, образований средостения Гистологическое исследование оплачивается дополнительно | 21 230 |
| Эндопротезирование трахеи и бронхов силиконовыми протезами | 41 360 |
| Дренирование абсцесса легкого средней тяжести с последующим лечением | 5 500 |
| Санация плевральной полости лекарственными препаратами при гнойных заболеваниях (1 процедура) | 4 800 |
| Диагностическая торакоскопия | 11 770 |
| Видеоторакоскопическая спланхикоэктомия (с одной стороны) | 24 970 |
| Видеомедиастиноскопия | 22 000 |
| Видеоторакоскопическая биопсия легкого Гистологическое исследование оплачивается дополнительно | 22 000 |
| Видеоторакоскопическая плеврэктомия Гистологическое исследование оплачивается дополнительно | 26 400 |
| Видеоторакоскопическая плеврэктомия с распылением склерозирующих препаратов Гистологическое исследование оплачивается дополнительно | 33 770 |
| Видеоторакоскопическая буллэктомия с использованием одноразовых сшивающих аппаратов | 41 360 |
| Видеоторакоскопическое удаление периферических образований легкого Гистологическое исследование оплачивается дополнительно | 26 400 |
| Видеоторакоскопическое удаление образований средостения Гистологическое исследование оплачивается дополнительно | 32 230 |
| Микроторакотомия с видеоподдержкой и использованием многоразовых сшивающих аппаратов | 22 000 |
| Плеврэктомия Гистологическое исследование оплачивается дополнительно | 22 000 |
| Плеврэктомия с декортикацией легкого Гистологическое исследование оплачивается дополнительно | 32 230 |
| Краевая резекция легкого Гистологическое исследование оплачивается дополнительно | 22 000 |
| Удаление новообразования легкого (атипичная резекция) Гистологическое исследование оплачивается дополнительно | 26 400 |
| Удаление округлых периферических образований легких Гистологическое исследование оплачивается дополнительно | 26 400 |
| Уменьшение объема легкого у больных ХОБЛ, крупнобуллезной или диффузной эмфиземой легких | 65 890 |
| Декортикация легкого | 36 630 |
| Лобэктомия 1 категории | 41 030 |
| Лобэктомия 2 категории | 48 400 |
| Билобэктомия | 48 400 |
| Пневмонэктомия Гистологическое исследование оплачивается дополнительно | 48 400 |
| Пневмонэктомия с клиновидной резекцией бифуркации трахеи Гистологическое исследование оплачивается дополнительно | 58 630 |
| Пневмонэктомия с циркулярной резекцией бифуркации трахеи Гистологическое исследование оплачивается дополнительно | 58 630 |
| Циркулярная резекция трахеи при новообразованиях и рубцовых стенозах Гистологическое исследование оплачивается дополнительно | 77 660 |
| Резекция грудной клетки | 26 400 |
| Операция при опухолях средостения Гистологическое исследование оплачивается дополнительно | 61 600 |
| Торакопластика | 44 000 |
| Эмболизация бронхиальных артерий при легочных кровотечениях и/или кровохарканьях | 22 000 |
| Лечебно-диагностическая торакоскопия, введение лекарственных препаратов с целью плевродеза | 22 000 |
| Лечебно-диагностическая видеоторакоскопия | 23 430 |
| Лечебно-диагностическая видеоторакоскопия, введение лекарственных препаратов с целью плевродеза | 26 400 |
| Дренирование плевральной полости и плевродез | 17 600 |
| Видеоторакоскопия, дренирование плевральной полости и плевродез | 26 400 |
| Видеоторакоскопия, биопсия плевры, дренирование плевральной полости и плевродез Гистологическое исследование оплачивается дополнительно | 27 830 |