Постназальный кашель чем лечить
Синдром постназального затека ( Постназальный синдром )
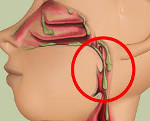
Синдром постназального затека – это сочетание клинических симптомов, вызванных раздражением слизистых оболочек задней стенки глотки и гортани катаральными или гнойными выделениями из носовой полости или придаточных синусов. Проявления включают кашель, обостряющийся ночью и сразу после пробуждения, ощущение «комка», сухости и жжения в задней части носа, изменения голоса. Диагностика базируется на результатах визуального осмотра глотки и носовой полости, лабораторных исследований, рентгенографии или компьютерной томографии. Лечение заключается в ликвидации первичного очага воспаления медикаментозным или хирургическим способом.
МКБ-10
Общие сведения
Синдром постназального затека (СПЗ) – очень распространенное патологическое состояние. По мнению многих специалистов, он является одной из самых частых причин возникновения кашля. Заболевание встречается повсеместно вне зависимости от социально-экономических показателей и климатических характеристик региона проживания. Более чем в 35% случаев СПЗ обусловлен острыми и хроническими ринитами, еще в 20-25% – различными формами синуситов. Сопутствующие пороки развития полости носоглотки и носа присутствуют у 15-25% больных. Осложнения в виде воспалительных поражений гортани и трахеобронхиального дерева выявляются сравнительно часто – у 20% пациентов.
Причины
Данный синдром является результатом заболеваний ЛОР-органов, при которых нарушается работа региональных экзокринных желез, продуцирующих слизь. В нормальных условиях они обеспечивают увлажнение и очистку носовой полости, носоглотки, придаточных синусов от вдыхаемых веществ. Дисфункция этих желез и избыточный синтез слизи могут быть обусловлены следующими факторами:
Выделяют ряд факторов, не вызывающих СПЗ напрямую, но способствующих развитию уже имеющихся нарушений. В их список входят табакокурение, неблагоприятная экологическая обстановка, работа с летучими химикатами или в условиях повышенной сухости воздуха, гормональный дисбаланс различного происхождения, длительный или бесконтрольный прием некоторых системных фармакотерапевтических средств и сосудосуживающих носовых капель.
Патогенез
Заболевание развивается на фоне воспалительного поражения верхних дыхательных путей. В результате местного повышения проницаемости кровеносных сосудов и экссудации выделяются гнойные или слизистые патологические массы, усиливается работа слизистых желез. Накапливаясь, выделения стекают по задней стенке глотки в вестибулярный отдел гортани. В данной области происходит механическое раздражение нервных окончаний афферентной части дуги кашлевого рефлекса, что провоцирует кашель. В дневное время суток клиника менее выражена. Это обусловлено тем, что значительную часть выделений пациент проглатывает, из-за чего они не попадают на кашлевые зоны – слизистые оболочки надгортанника и голосовые складки. Ночью, когда тело пребывает в горизонтальном положении, слизь или гной свободно протекают к рефлексогенным участкам гортаноглотки, стимулируя кашель.
Симптомы постназального синдрома
В клинической картине преобладают неспецифические симптомы, характерные для острой респираторной вирусной инфекции. Зачастую ведущее место занимают проявления первичного заболевания – ринита, синусита и других. Это могут быть нарушения носового дыхания, чувство заложенности, сухости или жжения в носу, гнусавость, головная боль, общая слабость, недомогание, субфебрильная температура тела. На формирование СПЗ указывает дискомфорт и ощущение скопления слизи в задних отделах носоглотки, реже – боль в этой области. Пациенты описывают это состояние как «комок», который не исчезает при глотании и незначительно уменьшается при покашливании. Возникает сухой кашель, который наблюдается в первой половине дня, особенно – утром. В тяжелых случаях больные откашливают слизистые сгустки бледно-оранжевого или оранжево-желтого цвета, ночью испытывают сильные приступы кашля.
Осложнения
Осложнения синдрома постназального затека связаны с распространением воспалительного процесса в нижерасположенные отделы дыхательных путей. При отсутствии своевременного лечения основной патологии формируются рецидивирующие или хронические фарингиты и ларинготрахеиты. При длительном течении и синтезе большого количества патологических масс могут возникать затяжные, сложно поддающиеся лечению бронхиты и пневмонии. Реже выделения проникают в пищевод, становясь причиной эзофагитов.
Диагностика
Постановка диагноза постназального синдрома основывается на результатах объективного осмотра, анамнестических данных, жалоб пациента. Лабораторные и инструментальные методы носят вспомогательный характер, нацелены на выявление первопричины патологии, выбора наиболее целесообразной лечебной тактики. При опросе больного врач-отоларинголог акцентирует внимание на недавно перенесенных заболеваниях и имеющихся аномалиях развития верхних отделов дыхательной системы, усилении симптомов в определенное время суток. Дальнейшая диагностическая программа состоит из:
Лечение постназального синдрома
Терапевтическая тактика зависит от характера и этиологии заболевания. В большинстве случаев достаточно консервативной терапии. К оперативным вмешательствам прибегают только при невозможности ликвидировать очаг воспаления медикаментозными средствами. Перечень возможных лечебных мероприятий включает:
Прогноз и профилактика
Прогноз для здоровья в случае своевременного выявления и соответствующей коррекции основного этиологического фактора – благоприятный. Устранение патологического процесса в первичном очаге воспаления приводит к полному исчезновению симптомов заболевания. Специфических превентивных мероприятий в отношении данного синдрома не разработано. Неспецифическая профилактика основывается на раннем лечении бактериальных, вирусных и грибковых поражений ЛОР-органов, которые могут сопровождаться гиперсекрецией слизи или образованием гнойных масс. Важную роль играет коррекция врожденных и приобретенных аномалий носовой полости и глотки, купирование сезонных аллергических реакций.
Постназальный кашель чем лечить
Кафедра оториноларингологии факультета последипломного образования Московского государственного медицинского стоматологического университета
Кафедра оториноларингологии факультета постдипломного образования Московского государственного медико-стоматологического университета им. А.И. Евдокимова Минздрава России, Москва, Россия, 127473
Кафедра оториноларингологии факультета постдипломного образования Московского государственного медико-стоматологического университета им. А.И. Евдокимова
Кафедра оториноларингологии МГМСУ им. А.И. Евдокимова, Москва, Россия, 127473
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Новые возможности терапии хронического кашля при постназальном затеке
Журнал: Вестник оториноларингологии. 2017;82(2): 60-64
Овчинников А. Ю., Мирошниченко Н. А., Митюк А. М., Рябинин В. А., Горбан Д. Г. Новые возможности терапии хронического кашля при постназальном затеке. Вестник оториноларингологии. 2017;82(2):60-64.
Ovchinnikov A Iu, Miroshnichenko N A, Mitiuk A M, Ryabinin V A, Gorban D G. The new possibilities for the treatment of chronic cough associated with postnasal drip. Vestnik Oto-Rino-Laringologii. 2017;82(2):60-64.
https://doi.org/10.17116/otorino201782260-64
Кафедра оториноларингологии факультета последипломного образования Московского государственного медицинского стоматологического университета
Кашель занимает одно из ведущих мест среди симптомов, обусловленных патологией органов дыхания. Несмотря на широкий выбор лекарственных средств, обладающих противокашлевым эффектом, предпочтение отдается комбинированным препаратам. Представлено клиническое исследование эффективности и безопасности применения релиз-активного комбинированного препарата ренгалин, обладающего комплексным противокашлевым, противовоспалительным и бронхолитическим действием в терапии пациентов с хроническим кашлем, обусловленным синдромом постназального затека. Результаты сравнительного исследования с часто применяемой в оториноларингологической практике схемой лечения постназального затека продемонстрировали эффективность ренгалина в терапии хронического кашля.
Кафедра оториноларингологии факультета последипломного образования Московского государственного медицинского стоматологического университета
Кафедра оториноларингологии факультета постдипломного образования Московского государственного медико-стоматологического университета им. А.И. Евдокимова Минздрава России, Москва, Россия, 127473
Кафедра оториноларингологии факультета постдипломного образования Московского государственного медико-стоматологического университета им. А.И. Евдокимова
Кафедра оториноларингологии МГМСУ им. А.И. Евдокимова, Москва, Россия, 127473
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Кашель занимает одно из первых мест среди симптомов, обусловленных патологией респираторной системы. Его следует рассматривать скорее не как патологический симптом, а как защитную реакцию организма, создающую человеку оптимальные условия для существования. Тем не менее достаточно часто кашель теряет свое физиологическое предназначение, становится хроническим и превращается в фактор, значительно снижающий качество жизни пациента [1, 2].
По длительности течения кашель может быть острым, затяжным и хроническим. Наиболее частыми причинами острого кашля являются такие инфекции верхних дыхательных путей, как острые респираторные вирусные инфекции (ОРВИ), острый бактериальный риносинусит, коклюш, обострение хронических обструктивных заболеваний легких, аллергический ринит. Самая частая причина острого кашля — вирусные инфекции верхних дыхательных путей. У больных с ОРВИ при отсутствии лечения частота этого симптома в первые 48 ч заболевания достигает 83%, а к 14-му дню снижается до 26%. Кашель при ОРВИ стимулируется стеканием отделяемого из носоглотки и раздражением слизистой оболочки глотки и гортани. При адекватной терапии ОРВИ кашель бесследно проходит. Однако возникают ситуации, когда кашель приобретает затяжное течение.
Затяжной кашель чаще всего начинается с инфекции верхних дыхательных путей и продолжается от 3 до 8 нед; чаще всего он является так называемым постинфекционным, либо служит проявлением бактериального риносинусита или астмы [3].
Хронический кашель. Частой причиной хронического кашля является курение, которое оказывает прямое раздражающее воздействие на кашлевые рецепторы дыхательных путей, а также вызывает раздражение и воспалительную реакцию в слизистой оболочке трахеобронхиального дерева. Другими причинами, вызывающими хронический кашель, являются:
1. Синдром постназального затекания слизи в глотку вследствие ринита или синусита. Термином «синдром постназального затекания» (postnasal drip syndrom), (ПНС) обозначают клинические ситуации, характеризующиеся воспалительным процессом в верхних дыхательных путях (носоглотка, нос, околоносовые пазухи (ОНП)), при которых отделяемое из носа стекает по задней стенке глотки в трахеобронхиальное дерево.
2. Особый вариант бронхиальной астмы, который проявляется кашлем без удушья, чаще в ночное время. Так называемая «кашлевая бронхиальная астма» составляет 20—28% всех случаев хронического кашля.
3. Гастроэзофагеальный рефлюкс (гастроэзофагеальная рефлюксная болезнь). Считается, что более чем у 20% больных с хроническим кашлем причиной последнего является гастроэзофагеальный рефлюкс.
4. Кашель нередко становится побочным эффектом при приеме ингибиторов ангиотензинпревращающих ферментов (АПФ) в лечении больных с артериальной гипертонией и недостаточностью кровообращения. Это связано с накоплением брадикинина, неблагоприятно влияющего на бронхи. Отмечено, что не все ингибиторы АПФ в равной степени обладают этим побочным действием. Значительно реже кашель возникает при использовании пириндоприла (престариум) и моноприла [1].
В большинстве случаев возникновение кашля связано с патологией дыхательной системы. Однако существуют такие его виды, при которых патология в дыхательных путях отсутствует. Это рефлекторный и нейрогенный кашель.
При лечении кашля необходимо учитывать его этиологию, течение и характер.
Наиболее эффективной оказывается этиотропная терапия, которая предполагает либо устранение причины кашля, либо ликвидацию патологического процесса, приведшего к кашлю. В тех случаях, когда этиологическая и патогенетическая терапия по тем или иным причинам невозможна или недостаточно эффективна, проводят симптоматическую терапию кашля. Выбор лекарственных препаратов при этом зависит прежде всего от характера кашля, его интенсивности и других особенностей.
На сегодняшний день в фармацевтическом справочнике можно найти несколько десятков лекарственных средств, обладающих противокашлевым эффектом, среди которых традиционно выделяют собственно противокашлевые средства центрального и периферического действия, препараты с опосредованным противокашлевым действием (бронхорасширяющие, противовоспалительные, противоаллергические, противоотечные и др.), а также комбинированные препараты.
Такое обилие предлагаемых средств для лечения кашля обусловлено, с одной стороны, необходимостью решать различные терапевтические задачи в зависимости от характера кашля, стадии инфекционного процесса и сочетания тех или иных патологических факторов, лежащих в его основе, а с другой стороны недостаточной эффективностью проводимой терапии. Согласно данным литературы, 36% пациентов считают бесполезными те препараты от кашля, которые они принимают; 57% отмечают небольшой лечебный эффект и только 7% говорят об улучшении состояния при приеме лекарства [4].
В сложившейся ситуации появление инновационного комбинированного препарата ренгалин с принципиально другим механизмом действия открывает новые возможности для оптимизации терапии кашля. Он относится к группе релиз-активных препаратов, оказывает комплексное противокашлевое, противовоспалительное, бронхолитическое действие и эффективен в отношении как сухого, так и влажного кашля [5].
Ренгалин разработан на основе релиз-активных антител (РА-АТ) к брадикинину, гистамину и морфину. Благодаря своему составу ренгалин модифицирует активность взаимодействия с В1- и В2-рецепторами (рецепторы брадикинина), с Н1-гистаминовыми и опиатными рецепторами. Препарат влияет на центральные и периферические звенья кашлевого рефлекса, регулируя активность кашлевого центра через опиоидные рецепторы (в частности, μ-рецепторы), оказывая угнетающее действие на болевой центр и периферическую болевую импульсацию, обеспечивая аналгезирующее действие. Релиз-активные антитела к брадикинину в составе ренгалина оказывают влияние на воспалительный процесс и формирование кашлевого рефлекса за счет подавления синтеза и освобождения брадикинина, расслабления гладкой мускулатуры органов дыхания, а релиз-активные антитела к гистамину влияют на гистаминзависимую активацию H-рецепторов, уменьшают сосудистую проницаемость, гиперпродукцию слизи и снижают отек слизистой оболочки [6—9].
За счет воздействия на разные звенья кашлевого рефлекса ренгалин оказывает комплексное противовоспалительное, бронхолитическое, противоотечное и анальгетическое действие, гибко регулирует активность кашлевого центра, контролирует воспаление в респираторном тракте и помогает купировать или «оптимизировать» кашель в зависимости от его характера и стадии инфекционного процесса.
Следует отметить, что при наличии кодеинподобного действия ренгалин лишен риска развития побочных эффектов, характерных для противокашлевых препаратов центрального действия: он не вызывает угнетения дыхания, лекарственной зависимости, не обладает наркотическим и снотворным действием [10].
Терапевтическое действие ренгалина проявляется в эффективном купировании дневного и ночного кашля. Прогрессивное снижение интенсивности кашля начинается с первого для применения ренгалина и продолжается на протяжении всего периода терапии. Антитуссивная активность ренгалина сопоставима с эффективностью комбинированного препарата коделак [11].
Как уже было сказано, причин хронического кашля множество, одной из них является ПНС. ПНС — это клинические ситуации, когда воспалительный и/или аллергический процесс в верхних дыхательных путях (носоглотка, полость носа, ОНП) сопровождается стеканием отделяемого по задней стенке глотки в трахеобронхиальное дерево. Различают первичный, или идиопатический ПНС, когда причина синдрома не установлена, и вторичный, вызванный наличием у пациента какой-либо патологии полости носа, ОНП и носоглотки.
Пациенты предъявляют жалобы на ощущение «стекания в горло», потребность в частом откашливании, скопление слизи в полости носа. И хотя кашель сухой по характеру, но в связи с откашливанием назальной слизи, затекшей в дыхательные пути, в жалобах больных он выглядит как продуктивный. Осведомленность врачей в отношении данного синдрома важна, поскольку кашель при этом состоянии трактуется не всегда правильно и приписывается ошибочно хроническому бронхиту.
Стандартная схема лечения ПНС включает три основных момента:
— терапию выявленных заболеваний полости носа, ОНП и носоглотки (риносинусит, аллергический ринит и т. д.);
— хирургическое устранение анатомических предпосылок синдрома (септопластика, аденотомия, резекция кисты носоглотки и т. д.);
— исключение возможных этиологических факторов или их компенсация (курение, злоупотребление алкоголем, стресс, профессиональные вредности, болезни желудочно-кишечного тракта, заболевания нижних дыхательных путей и т. д.).
По стандартам в схему ведения пациентов с данным синдромом включается ирригация полости носа изотоническим раствором морской воды в виде назального аэрозоля до 6 раз в день и интраназальные глюкокортикостероиды в сочетании с антигистаминными препаратами в течение не менее 2 нед с последующей оценкой эффективности терапии. К сожалению, не всегда лечение этих больных приводит к положительному результату.
Нами проведена сравнительная оценка эффективности препарата ренгалин в лечении кашля, вызванного постназальным синдромом у взрослых. В исследование были включены амбулаторные пациенты старше 18 лет с клинически подтвержденным синдромом постназального затека, не требующего хирургического вмешательства на ЛОР-органах, а также с непродуктивным кашлем как клиническим проявлением ПНС, с продолжительностью не меньше 12 нед (см. таблицу). Были сформированы 2 клинические группы по 32 пациента.

Длительность кашля составляла от 12 до 18 нед. Большинство пациентов страдало от 13 до 15 нед.
Исследование состояло из визита 0 — день включения в исследование, обследование, назначение лечения; затем наблюдение и оценка эффективности лечения: 1-й визит — 5-й день, 2-й визит — 10-й день, 3-й визит — 15-й день, 4-й визит — 21-й день, 5-й визит — 28-й день.
Лечение в основной группе включало орошение полости носа изотоническим раствором до 6 раз в день, использование топических кортикостероидов по 400 мг 2 раза в день — 21-й день, ренгалин по 1 таблетке 3 раза в день в течение 14 дней. В контрольной группе та же схема плюс антигистаминное средство по 1 таблетке в день в течение 14 дней, но без ренгалина.
Учитывая, что кашель во многом является субъективным симптомом, эффективность оценивали по диагностическим тестам: шкалы по оценки дневного и ночного кашля, визуальной аналоговой шкалы качества жизни (ВАШ).
Дневной кашель оценивали по баллам от 0 до 5: 0 — нет кашля, 1 — единичные кашлевые толчки, 2 — редкий кашель в течение дня, 3 — частый кашель, не влияющий на дневную активность, 4 — частый кашель, снижающий дневную активность, 5 — тяжелый кашель, при которой невозможна дневная активность.
Ночной кашель также оценивали по 5-балльной системе: 0 — нет кашля, 1 — кашель, не прерывающий сон, 2 — кашель, приводящий к прерыванию сна не более 2 раз, 3 — кашель, приводящий к прерыванию сна более 2 раз, 4 — частое прерывание сна, 5 — кашель, не дающий возможность уснуть.
Также пациенты самостоятельно оценивали качество жизни от 0 баллов (нет кашля) до 10 баллов (очень тяжелый кашель).
На фоне проводимого лечения положительная динамика отмечена в обеих группах, однако в основной группе она была более выраженной в отношении дневного кашля уже к 1-му визиту (р 
Также достоверные различия в отношении уменьшения ночного кашля между группами были зарегистрированы к 1-му визиту и уменьшались к последующим визитам. В основной группе эффект наступал раньше, к 5-му дню (рис. 2).

Достоверные различия в самочувствии пациентов по ВАШ между группами были зарегистрированы к 1-му визиту и сохранялись к последующим визитам (рис. 3).

По окончанию исследования в основной группе отмечено полное купирование кашля у 89% больных, в контрольной группе — у 81%.
Таким образом, применение ренгалина в комплексной терапии пациентов с постназальным синдромом оказывает выраженный клинический эффект уже к 5-му дню от начала лечения, снижает количество эпизодов дневного и ночного кашля и его интенсивность, а также повышает качество жизни пациентов с хроническим кашлем с первых дней от начала лечения.
Анализ приведенных исследований продемонстрировал, что ренгалин делает терапию кашля удобной как для врача, так и для пациента. Препарат гибко регулирует активность кашлевого центра, контролирует воспаление в респираторном тракте и оказывает комплексное противовоспалительное, бронхолитическое, противоотечное и анальгетическое действие. Сочетанное влияние его компонентов на различные патогенетические механизмы кашлевого синдрома эффективно в лечении как сухого, так и влажного кашля, что в совокупности с высокой безопасностью позволяет рекомендовать его для широкого применения в клинической практике.
Конфликт интересов: авторы статьи подтвердили отсутствие финансовой поддержки/конфликта интересов, о которой необходимо сообщить.
Постназальный кашель чем лечить
Кафедра оториноларингологии факультета последипломного образования Московского государственного медицинского стоматологического университета
Кафедра оториноларингологии факультета постдипломного образования Московского государственного медико-стоматологического университета им. А.И. Евдокимова
Новые подходы к лечению кашля, обусловленного «синдромом постназального затекания»
Журнал: Вестник оториноларингологии. 2013;78(6): 84-86
Овчинников А. Ю., Митюк А. М. Новые подходы к лечению кашля, обусловленного «синдромом постназального затекания». Вестник оториноларингологии. 2013;78(6):84-86.
Ovchinnikov A Iu, Mitiuk A M. The novel approaches to the treatment of cough attributable to «postnasal drip syndrome». Vestnik Oto-Rino-Laringologii. 2013;78(6):84-86.
Кафедра оториноларингологии факультета последипломного образования Московского государственного медицинского стоматологического университета
Кафедра оториноларингологии факультета последипломного образования Московского государственного медицинского стоматологического университета
Кафедра оториноларингологии факультета постдипломного образования Московского государственного медико-стоматологического университета им. А.И. Евдокимова
Кашель — одна из частых жалоб, являющихся причиной обращения к врачу. Поводом для обращения, как правило, является мучительный кашель, нарушающий качество жизни пациентов, или появление вместе с кашлем других беспокоящих больного симптомов.
Вместе с тем кашель — это нормальная реакция дыхательных путей на различные раздражители. Кашель служит защитным механизмом, способствующим очищению дыхательных путей от избыточного секрета и чужеродных частиц. Только длительно сохраняющийся непродуктивный приступообразный кашель является патологией.
Кашель — сложный рефлекс, имеющий афферентные пути от кашлевых рецепторов чувствительных окончаний тройничного, языкоглоточного, верхнего гортанного и блуждающего нервов к «кашлевому центру» в стволе головного мозга и эфферентное звено рефлекса, включающее возвратный, гортанный нерв и спинномозговые (С1 и С4) нервы. Кашель может возникать при воспалительном, химическом и термическом раздражении кашлевых рецепторов. Он бывает и у здоровых людей. По своей природе кашель — это резкий толчок воздуха из легких сквозь открывающуюся голосовую щель. Кашель начинается с глубокого вдоха, после которого закрывается голосовая щель и сокращаются дыхательные мышцы. За счет синхронного напряжения дыхательной и вспомогательной мускулатуры при закрытии голосовой щели нарастает внутригрудное давление и суживаются трахея и бронхи. При открытии голосовой щели резкий перепад давления создает в суженных дыхательных путях стремительный поток воздуха, увлекающий за собой слизь, инородные частицы, и таким образом стимулирует очищение бронхов. Это особенно важно при нарушении естественного механизма очищения, например, у курящих людей.
Кашель может оказывать другие услуги человеку, являясь фактором, способным удерживать пациента в сознании во время жизнеугрожающих аритмий и/или способствующий восстановлению нормального ритма сердечных сокращений.
По характеру кашель может быть продуктивным (влажным, с выделением мокроты) и непродуктивным (сухим).
Для постановки правильного диагноза и подбора адекватной терапии необходимо определить причину возникновения кашля. Для этого нужно оценивать все характеристики кашля. Каждая из них имеет определенное диагностическое значение. Однако ответ на первый вопрос, который врач задает пациенту, «Как давно кашель появился?», позволяет предположить причину его возникновения.
Острый кашель. Наиболее частыми причинами острого кашля являются такие инфекции верхних дыхательных путей, как острая респираторная вирусная инфекция (ОРВИ), острый бактериальный синусит, коклюш, обострение хронических обструктивных заболеваний легких, аллергический ринит. Вирусные инфекции верхних дыхательных путей — самая частая причина острого кашля. У больных с ОРВИ при отсутствии лечения частота этого симптома в первые 48 ч заболевания достигает 83%, а к 14-му дню снижается до 26%. Кашель при ОРВИ стимулируется стеканием отделяемого из носоглотки и раздражением слизистой оболочки гортани. При адекватной терапии ОРВИ кашель бесследно проходит. Однако возникают ситуации, когда кашель приобретает затяжное течение.
Затяжной кашель. Чаще всего начинается с инфекции верхних дыхательных путей и продолжается от 3 до 8 нед, чаще всего он является так называемым «постинфекционным», либо служит проявлением бактериального синусита или астмы.
Хронический кашель. Частой причиной хронического кашля является курение, которое оказывает прямое раздражающее воздействие на кашлевые рецепторы дыхательных путей, а также вызывает раздражение и воспалительную реакцию слизистой оболочки трахеобронхиального дерева. Другими причинами, вызывающими хронический кашель, являются:
1. Синдром постназального затекания слизи в глотку вследствие ринита или синусита. Термином «синдром постназального затекания» (postnasal drip syndrom) обозначаются клинические ситуации, характеризующиеся воспалительным процессом в верхних дыхательных путях (носоглотка, нос, околоносовые пазухи), при которых отделяемое из носа стекает по задней стенке глотки в трахеобронхиальное дерево. Осведомленность врачей в отношении данного синдрома важна, поскольку кашель при этом состоянии трактуют не всегда правильно и зачастую приписывают ошибочно хроническому бронхиту. Этот синдром имеет место у 20—34% больных с хроническим кашлем.
2. Особый вариант бронхиальной астмы, который проявляется кашлем без удушья, чаще в ночное время. Так называемая «кашлевая бронхиальная астма» составляет 20—28% всех случаев хронического кашля.
3. Гастроэзофагеальный рефлюкс (гастроэзофагеальная рефлюксная болезнь). Считается, что более чем у 20% больных с хроническим кашлем причиной последнего является гастроэзофагеальный рефлюкс.
4. Кашель нередко становится побочным эффектом при приеме ингибиторов ангиотензинпревращающих ферментов (АПФ) при лечении больных с артериальной гипертонией и недостаточностью кровообращения. Это связано с накоплением брадикинина, неблагоприятно влияющего на бронхи. Отмечено, что не все ингибиторы АПФ в равной степени обладают этим побочным действием. Значительно реже кашель возникает при применении пириндоприла (престариума) и моноприла.
В большинстве случаев возникновение кашля связано с патологией дыхательной системы. Однако существуют такие его виды, при которых патология в дыхательных путях отсутствует. Это рефлекторный и нейрогенный кашель.
При лечении кашля необходимо учитывать его этиологию, течение и характер.
Наиболее эффективной оказывается этиотропная терапия, которая предполагает либо устранение причины кашля (отмена лекарств, вызывающих кашель, отказ от курения, удаление серной пробки из наружного слухового прохода, устранение контакта с аллергеном и др.), либо ликвидацию патологического процесса, приведшего к кашлю (антибактериальная терапия пневмонии и других респираторных инфекций, лечение гастроэзофагеального рефлюкса и др.). В тех случаях, когда этиологическая и патогенетическая терапия по тем или иным причинам невозможна или недостаточно эффективна, проводят симптоматическую терапию кашля. Выбор лекарственных препаратов при этом зависит прежде всего от характера кашля, его интенсивности и других особенностей.
Противокашлевые препараты по механизму действия подразделяются на препараты центрального наркотического (кодеин) и ненаркотического (глауцин) действия, вызывающие торможение кашлевого центра, и препараты периферического действия, снижающие чувствительность кашлевых рецепторов (местные анестетики, препараты комбинированного действия и лекарственные средства, подавляющие высвобождение нейролептиков.
Важным патогенетическим механизмом нарушения бронхиальной проходимости является образование вязкой трудноотделяемой мокроты. Разжижение и удаление этого секрета занимает существенное место в лечении кашля. Препараты, влияющие на образование мокроты, можно разделить на 4 группы.
1. Препараты рефлекторного действия, реализующие свой эффект со слизистой оболочки желудка (термопсис) и через хеморецепторную триггерную зону (апоморфин). Они раздражают афферентные волокна парасимпатического нерва и слизистой оболочки желудка, что рефлекторно возбуждает дыхательный центр. В результате происходит стимуляция бронхиальных желез, что, в свою очередь, способствует эвакуации мокроты.
2. Лекарственные средства с прямым действием на слизистую оболочку дыхательных путей (солевые, щелочи, эфирные масла). Среди них наибольшее распространение получили иодиды. Выделяясь из крови, соли йода вызывают гиперемию слизистой бронхов, стимулируют бронхиальные железы, в связи с чем золь-слой становится более жидким.
3. Протеолитические ферменты.
4. Стимуляторы продуктов сурфактанта (амброксол и его производные).
В случае несостоятельного кашля у ослабленных больных используются средства, усиливающие кашель и выведение мокроты.
Несмотря на многообразие противокашлевых средств, поиск новых, эффективных и безопасных препаратов остается весьма актуальным. Задачей нашего исследования было определение эффективности лечения кашля, вызванного «синдромом постназального затекания». Издавна в медицине для лечения заболеваний дыхательных путей использовались лекарственные растения, такие как цветы первоцвета, трава щавеля, цветки бузины, трава вербена, корень генциана. Именно эти лекарственные растения входят в состав препарата синупрета («Bionorica Arzneimittel»), который разработан более 60 лет назад и имеет длительную историю практического применения. Синупрет является комплексным препаратом с уникальным подбором комбинаций лекарственных растений. Препарат создан с помощью особой технологии производства — фитониринга, при которой достигается максимальная концентрация действующих веществ при минимальной аллергенности, хорошей переносимости и высоком профиле безопасности. Благодаря пятикомпонентному составу, синупрет оказывает секретолитическое, противовоспалительное, антивирусное и иммуномодулирующее действие, доказанное в клинических исследованиях [1—3]. Синупрет эффективно регулирует секрецию и нормализует вязкость слизи, устраняет мукостаз и восстанавливает мукоцилиарный клиренс. Уменьшение вязкости секрета происходит за счет стимуляции секреторных клеток слизистой оболочки верхних дыхательных путей, вырабатывающих нейтральные мукополисахариды. Синупрет оказывает противовоспалительное и противоотечное действие на слизистую оболочку, подавляя синтез провоспалительных медиаторов [2] и уменьшая отек в области соустий околоносовых пазух. Синупрет также улучшает дренирование околоносовых пазух носа и облегчает носовое дыхание. Проведенные исследования [4] показали, что на фоне лечения синупретом отмечается повышение активности неспецифических факторов защиты и усиление местного иммунитета слизиcтых оболочек: существенное увеличение фагоцитарного числа, уровней sIgA и лизоцима в слюне, повышение концентраций Ig M и Ig A в сыворотке крови. Одновременно выявилось повышение активности противовирусного иммунитета за счет увеличения продукции смеси ИФα+ИФγ. Указанные свойства препарата значительно снижают проявления «синдрома постназального затекания», возникающего вследствие острого и хронического риносинуситов как вирусного, так и бактериального происхождения, и провоцируемого им кашля.
Нами проведено исследование 40 больных. Они были объединены в две группы по 20 человек. 1-ю (исследуемую) группу составили 12 мужчин и 8 женщин в возрасте от 19 до 66 лет (средний возраст 42 года). Больные этой группы страдали острым и обострением хронического риносинусита, сопровождающимся кашлем. Всем больным проведено лечение препаратом синупрет по 50 капель 3 раза в день. Во 2-й, аналогичной по качественному и количественному составу, группе было 10 мужчин и 10 женщин в возрасте от 20 до 63 лет (средний возраст 42 года). Больным этой группы назначали таблетированный препарат термопсис по 1 таблетке 4 раза в сутки.
Из таблицы 
Проведенное нами исследование свидетельствует о достаточно высокой лечебной эффективности фитопрепарата синупрет в отношении купирования кашля, вызванного «синдромом постназального затекания».