Другие виды последующей хирургической помощи (Z48)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
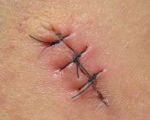
Снятие послеоперационных швов
Самым распространенным способом соединения различных биологических тканей, таких как края раны, стенки органов и многого другого, уменьшения желчеистечения и кровотечения, является наложение хирургом послеоперационных швов. Они бывают разных видов: рассасывающиеся швы – сделанные из ниток и не требующие удаления по мере регенерации тела, а также металлические скобки и синтетические нитки, которые невозможно снять самостоятельно.
В зависимости от масштаба произведенной операции размеры швов могут значительно различаться между собой. При проведении некоторых хирургических вмешательств у пациента остаются небольшие сантиметровые разрезы. Иногда для таких швов не требуется применение специальных ниток, они просто склеиваются лейкопластырем. Но важно узнать у врача, каким образом правильно ухаживать за поврежденной областью и о сроках снятия пластыря.
Однако чаще всего послеоперационные швы имеют крупные размеры. В данном случае ткани сшиваются послойно. Вначале хирург совмещает мышцы, ткани кровеносных сосудов и только после этого выполняет наружный шов, с помощью которого соединяется кожный покров. Такие рубцы срастаются в течение продолжительного времени, требуя тщательного ухода и особого внимания.
Снятие послеоперационных швов – это процедура, проводимая хирургом через определенное время после их наложения. Чаще всего швы удаляются, когда заживает рана и образовывается рубец. Но снятие послеоперационных швов требуется и в том случае, если рана гноится, то есть обеспечивается отток ее содержимого.
Крайне важно, чтобы швы были удалены вовремя, поскольку в противном случае может возникнуть воспалительный процесс, ведь фиксирующий материал является инородным для организма. Кроме того, хирургические нити могут врасти в ткани, делая снятие швов довольно болезненной процедурой.
Сроки снятия послеоперационных швов зависят от множества факторов, среди которых:
Ориентировочные сроки удаления швов после операций составляют, как правило:
Стоит отметить, что если послеоперационные рубцы гиперемированы, то швы достаточно сильно врезаются в рану, что приводит к омертвению тканей, поэтому они должны быть удалены в срочном порядке. Также швы снимаются при возникновении нагноений с целью предотвращения возможности развития опасных осложнений. В некоторых случаях даже при ускоренном заживлении раны швы необходимо снимать в несколько этапов с определенным интервалом.
Записаться на консультацию врача-хирурга в Москве можно в «Поликлиника «ПрофиМед», чтобы узнать точные сроки снятия послеоперационных швов.
Как происходит снятие послеоперационных швов
Швы, наложенные на кожный покров или слизистые оболочки, снимаются без труда, поэтому их удалением чаще всего занимаются опытные медицинские сестры. В других случаях процедуру осуществляет хирург.
Перед тем, как начать снятие послеоперационных швов, поверхность раны обрабатывается раствором антисептика. Дальнейшие действия производятся при помощи анатомического пинцета и хирургических ножниц. В ходе данной процедуры конец узелка захватывается пинцетом, приподнимается и протягивается в сторону, противоположную той, в которую была зашита рана. После того, как над поверхностью кожи появляется два миллиметра белой нити, она аккуратно пересекается и извлекается.
Окончание данной процедуры выполняется проверкой целостности раны. Чтобы предотвратить появление инфекции и одновременно ускорить регенерацию кожного покрова, послеоперационный рубец обрабатывается антисептическим раствором и на него накладывается стерильная фиксирующая повязка.
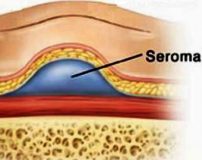
Послеоперационная серома ( Серома шва )
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
МКБ-10
Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.
Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
Хирургическое лечение больных послеоперационным медиастинитом и остеомиелитом грудины и ребер
Общая информация
Краткое описание
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ БОЛЬНЫХ ПОСЛЕОПЕРАЦИОННЫМ МЕДИАСТИНИТОМ И ОСТЕОМИЕЛИТОМ ГРУДИНЫ И РЕБЕР (Краснодар-Москва 2014)
Определение
Стерномедиастинит – это инфекционное осложнение, возникающее после рассечения грудины, с вовлечением в инфекционный процесс костной ткани грудины, тканей средостения, с вовлечением/без в процесс поверхностных мягких тканей, с наличием/без стабильности грудины. (Инфекция в хирургии, №2,2009 Вишневский А.А. и соавторы; Complications of midlaine sternothomy Robiscek F., section 5, Pearson s thoracic & esofageal surgery, 2008).
Несостоятельность шва грудины после срединной стернотомии в сочетании с присоединившейся инфекцией расценивается как стерномедиастинит (СМ), поскольку составляющими раны являются органы и клетчатка средостения, а также грудная кость, ребра и мягкие ткани передней грудной стенки. В отдельных случаях, когда пациенты не получают должного объема хирургического лечения, болезнь принимает рецидивирующий и затяжной характер, принося немалые страдания (Софроний С.В.,1992).
Код МКБ 10
Формулируя диагноз у больного с осложнениями, развившимися после стернотомии, подлежащего лечению в хирургической клинике, необходимо использовать код в соответствии с классификацией МКБ-10, а также указывать осложнения, требующие хирургической коррекции (МКБ-10).
M86.3 Хронический многоочаговый остеомиелит
M86.6 Другой хронический остеомиелит
J98.5 Болезни средостения, не классифицированные в других рубриках
J85.3 Абсцесс средостения
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Раневые осложнения после полной срединной стернотомии варьируют от стерильного расхождения краев раны до гнойного медиастинита.
Приведенная ниже классификация по El Oakley & John E. Wright (1996) основывается на сроках манифестации осложнения, наличии факторов риска и неэффективных попыток хирургического лечения (таблица 2).
Таблица 2. Классификация медиастинита 1 по El Oakley & John E. Wright, 1996
| Тип | Характеристика |
| I | Возникает в первые 2 недели п/о периода при отсутствии факторов риска 2 |
| II | Возникает в период от 2 до 6 недель п/о периода при отсутствии факторов риска 2 |
| IIIa | Медиастинит I типа при наличии 1 или более факторов риска |
| IIIb | Медиастинит II типа при наличии 1 или более факторов риска |
| IVa | Медиастинит I, II или III типа после одной неэффективной попытки лечения 3 |
| IVb | Медиастинит I, II или III типа после более чем одной неэффективной попытки лечения |
| V | Возникает позже 6 недель после операции |
1 – инфекция грудной стенки, ассоциированная с остеомиелитом грудины с/без инфицирования ретростернального пространства.
2 – факторы риска, установленные в 3 или более крупных исследованиях. В настоящее время таковыми признаны: сахарный диабет, ожирение и прием иммуносупрессоров.
3 – неэффективная попытка лечения включает любое хирургическое вмешательство, направленное на лечение медиастинита.
Некоторые авторы подразделяют инфекционные осложнения со стороны стернотомной раны (SWI, sternal wound infection) на две группы: поверхностные SWI с поражением лишь кожи и подкожно-жировой клетчатки и глубокие SWI с развитием остеомиелита грудины в сочетании с инфицированием ретростернального пространства или без него (Omran A.S., Karimi A., Ahmadi S.H. et al., 2007).
В свою очередь, Вишневский А.А., Рудаков С.С. и Миланов Н.О. с соавторами (2005) полагают, что термин «послеоперационный стерномедиастинит» является собирательным, так как инфицирование грудины почти всегда сопровождается поражением ребер, хрящей, мышц грудной стенки, ключиц, переднего средостения.
Диагностика
Выявление клинических симптомов, характерных для раннего расхождения шва грудины, при осмотре врача как в стационаре, так и при обращении в первичную сеть к специалистам любого профиля, требует дальнейшего целенаправленного осмотра хирурга-специалиста и выполнения назначенного им дообследования пациента для подтверждения или исключения несостоятельности грудины (уровень доказательности А).
1. Данные анамнеза. Выяснение анамнестических данных и изучение предыдущих медицинских документов является началом диагностического процесса у данной категории больных
2. Подробный физикальный осмотр в перевязочной и взятие биоматериала для бактериологического посева. Пациент тщательно осматривается в перевязочной, производится забор отделяемого и биоптата из раны на микрофлору и чувствительность к антибиотикам, проводится оценка степени поражения, функциональные особенности грудино-реберного каркаса в условиях патологического процесса.
3. ЭКГ, Эхо-КГ, ФВД (по показаниям: проба с физической нагрузкой, суточное ЭКГ-мониторирование)
4. Компьютерная томография органов грудной клетки с реконструкцией грудины (при отсутствии возможности – обзорная рентгенография органов грудной клетки).
5. ОАК, БХК + СРБ, коагулограмма, прокальцитониновый тест (по показаниям).
6. Осмотр специалистов по показаниям (кардиолог, пульмонолог, невролог, нефролог и тд.).
7. Ультразвуковое исследование раны
8. Фистулография (при наличии свищей)
Неоспоримо значимым из методов диагностики является мультиспиральная компьютерная томография (МСКТ) грудной клетки. Данное исследование легко переносится больными и является высокоинформативной методикой в диагностике инфекционно-воспалительных заболеваний грудины и рёбер. Современный мульти- спиральный компьютерный томограф имеет высочайший уровень разрешения, способен воспроизводить картинку в формате 3D – объемное изображение, выполнять послойную реконструкцию тканей, органов и структур, а также производить компьютерную ангиографию сосудов, в том числе селективную.
Кроме того, ценность этого метода состоит в том, что при восстановлении картины заболевания пациента на мониторе, врач может произвести виртуальную операцию, просмотрев индивидуальные анатомические особенности пациента и патологических процессов протекающих у него. Совпадения виртуальной операции с обычной хирургической составляют 88% [Vogel H., Nagele B., Arnold P. J.].
Мы отмечаем необходимость проведения компьютерной томографии не только до операции, но и после неё, с целью контроля состояния костных структур раны, оценки радикальности выполненной резекции, отсутствия гематом. Так как инфекционно-воспалительные заболевания склонны к рецидивированию, КТ обоснованно применять в отдаленные сроки.
С помощью ультразвукового метода исследования можно определить локализацию и форму патологического очага в грудной стенке, выявить наличие и расположение жидкостного компонента – гематом, абсцессов [50, 53,54].
Лечение
Лечение больного со стерномедиастинитом должно быть комплексным и мультдисциплинарным.
Хирургическое лечение
Первичная (вторичная) хирургическая обработка гнойной раны.
Основной метод лечения воспалительных заболеваний грудной стенки – хирургический, этапный [13,21,25,33,43,50,68].
На первом этапе производится хирургическая обработка раны с ревизией и удалением наложенных ранее швов и резекцией некротических участков как костных структур, так и мягких тканей. Во время операции из вскрытых очагов некроза, гнойных затеков производится забор материала на исследование микрофлоры и чувствительность к антибактериальным препаратам.
Таблица 3
«Стартовая» антибиотикотерапия (до получения результатов посевов, с учетом наиболее частых возбудителей) – эртапенем 1 г 1 раз в сутки или пиперациллин/тазобактам 4,5 г 4 раза в сутки; при высокой вероятности MRSA (10-15%) – к лечению добавляется ванкомицин, или линезолид, или телаванцин. При высокой вероятности ESBL-продуцентов используются карбапенемы или тигециклин. («Справочник по антимикробной терапии» Козлов Р.С., Дехнич А.В., 2013). Дальнейшая коррекция антибактериальной терапии должна проводиться согласно результатам посевов и чувствительности к антибиотикам.
Проводимое местное лечение претерпевает изменения согласно результатам микробиологического исследования раневого отделяемого, получаемого во время каждой перевязки при использовании вакуумной терапии или 1 раз в 3 дня при использовании мазевого метода.
На третьем этапе лечения выполняются операции с целью ликвидации дефекта передней грудной стенки (пластический этап).
Варианты реконструктивных операций:
1. Реостеосинтез грудины с применением рутинного шва грудины стальной лигатурой или с применением современных имплантов и фиксирующих систем: Z|ipFix, монофиламентной нити, имплантов из металла с памятью формы и др.
2. Пластика мышечным лоскутом. Возможно использовать: большую и малую грудные мышцы, прямую мышцу живота, широчайшую мышцу спины.
3. Пластика прядью большого сальника. При избыточном объеме сальника возможно выполнение частичной резекции пряди для создания трансплантата необходимой величины.
Способ проведения трансплантата на грудную стенку к области реципиентного участка зависит, главным образом, от конфигурации стернальной раны и сообщения с лапаротомной раной. Перемещение пряди производится по раневому каналу, соединяющему раны грудной и брюшной стенок и через подкожный «тоннель» или через диафрагмотомию.
При питающей ножке небольшого диаметра и близком расположении переднего края диафрагмы к стернальной ране возможно проведение сальника через крестообразную диафрагмотомию. При этом трансплантат проводят в одной из «слабых» зон диафрагмы – ретростернальном пространстве. Способ наиболее предпочтителен в отношении профилактики формирования в отдаленных сроках послеоперационной диафрагмальной грыжи в области проведения питающей ножки.
Перемещенный БС целесообразно фиксировать по контуру раны отдельными узловыми швами, укрывая края резецированных грудины и ребер. Операцию необходимо завершить дренированием брюшной полости, пространств над и под перемещенным лоскутом.
По окончании транспозиции пряди сальника в реципиентную область на передней грудной стенке, рана ушивается узловыми широкозахватными неишемизирующими швами.
Большой сальник, обладая высоким иммунологическим и пластическим эффектом, совмещая эти две функции, остается универсальным пластическим материалом в торакальной и пластической хирургии (уровень доказательности С).
Наблюдение и лечение пациента предпочтительнее проводить в условиях реанимационного отделения с целью максимально эффективного мониторинга, диагностики, коррекции лечения и протезирования витальных функций.
Ранние послеоперационные осложнения
Несостоятельность шва мягких тканей передней грудной стенки, кровотечение, подтвержденное поступлением крови по ретро- и антестернальным дренажам.
Поздние послеоперационные осложнения
Рецидив гнойного процесса в ране, болевой синдром, дискомфорт в проекции передней грудной стенки, послеоперационные вентральные и диафрагмальные грыжи.
Что нельзя делать
1. При установлении диагноза послеоперационный медиастинит – нельзя откладывать хирургическое лечение и надеяться на консервативную терапию;
2. Нельзя оперировать пациента с некомпенсированной коагулопатией;
3. Нельзя выполнять хирургическую обработку раны без адекватного анестезиологического пособия;
4. Нельзя оставлять нефиксированные отломки грудины и ребер в ране;
5. Нельзя частично «сводить» грудину, средостение должно быть открыто полностью;
6. Нельзя игнорировать мобилизацию внутренней части грудины от переднего средостения;
7. Нельзя укладывать губку на сердце без предварительного отграничения неадгезивным сетчатым перевязочным материалом (см. выше);
8. Нельзя выполнять реконструктивную операцию без достижения всех необходимых для этого критериев;
Дальнейшее ведение, обучение и реабилитация пациента
Пациенты, перенесшие реостеосинтез грудины либо резекционно-пластические операции на грудине, обязаны соблюдать строгие ограничения физической нагрузки в течение 6 месяцев:
1. ограничить движение в поясе верхних конечностей (не поднимать руки выше плечевого пояса);
2. исключить несимметричные физические нагрузки на верхний плечевой пояс;
3. ношение эластического бандажа на грудную клетку;
Медикаментозная терапия заключается в лечении сопутствующих заболеваний, согласно рекомендациям соответствующих специалистов.
Прогноз
Летальность у пациентов со стерномедиастинитом варьирует от 14 до 47% (Franco S. et аl., 2009)
При условии раннего выявления, своевременной хирургической помощи и комплексного подхода в лечении, прогноз для жизни пациента благоприятный.
Пациенты, перенесшие обширные резекционные костные операции, инвалидизируются до уровня II группы инвалидности.
В 4-7% случаев у пациентов могут развиваться хронические свищевые формы остеомиелита ребер и грудины, в последующем требующие соответствующего этапного хирургического лечения.
Профилактика
Оценка факторов риска – залог минимизации осложнений
Развитие осложнений после срединного трансстернального доступа многие авторы описывают у пациентов, входящих на предоперационном этапе в так называемую «группу риска» [12,18,19,84,119,131]. Факторы риска возможного развития осложнений после срединной стернотомии делятся на предоперационные, интраоперационные и послеоперационные (таб.1).
Предоперационными «факторами риска» являются хронические нарушения обмена веществ (ожирение, сахарный диабет), обострения хронических заболеваний легких (ХОБЛ, астма), нарушения работы выделительной системы (хроническая почечная недостаточность), снижение иммунологической реактивности организма, длительный прием лекарственных препаратов, снижающих свертываемость крови, прием стероидных гормонов, препаратов комплексного лечения гипертонической болезни [12,55, 66,119]
Интраоперационными «факторами риска» являются значительная кровопотеря [79,118,128,129], продолжительность операции, время искусственного кровообращения (ИК) [12,71,84], компрессия (ишемия) в зоне операционной раны. Выделяют риск развития воспалительного процесса при наличии гематом [71,83,102,120,128], по существу, являющихся инкубатором для бактерий. Кроме этого, среди причин осложнений, в литературе есть указания на использование медицинского воска, вызывающего образование гранулем в области шва грудины [2,15,31,34,133].
Послеоперационными «факторами риска» являются нестабильность грудины, ишемия сосудов грудины, прорезывание швов грудины, кровотечение, рестернотомии, продолжительная ИВЛ, непрямой массаж сердца, низкий сердечный выброс, респираторный дистресс-синдром, иммунодепрессия, неправильное ведение больного в послеоперационном периоде, декомпенсация хронических заболеваний [55,71,79,102,128,132].
Таблица 1. Факторы риска, приводящие к развитию стерномедиастинита
| Предоперационные факторы риска | Интраоперационные факторы риска | Послеоперационные факторы риска |
| Хронические заболевания (ИБС, ХОБЛ, ХПН, СД и др.) Прием ГКС Иммунодефицит Деформация грудной клетки Почечная недостаточность Длительное использование диуретиков Остеопороз Курение, ХОБЛ Рестернотомии Индекс массы тела > 30 | Метод пересечения грудины Неправильная дистракция раны Поперечный перелом грудины Метод ушивания грудины Шовный материал Продолжительность операции Длительное ИК (> 2 часов) Массивная кровопотеря Бимаммарное шунтирование Несрединная стернотомия Внутриаортальная баллонная контрпульсация Симультанная операция Техника хирурга | Анемия, требующая гемотрансфузии (Hb |
Интраоперационная профилактика включает:
1. АБТ профилактика – повторное введение дозы антимикробного препарата при длительности операции больше двух периодов полувыведения препарата, выбранного для профилактики.
2. Хирургические мероприятия:
• Обработка операционного поля хлоргексидином 3-х кратно
• Рассечение мягких тканей, включая надкостницу скальпелем
• Технически симметрично выполненная стернотомия
• Скелетирование внутренних грудных артерий
• Промывание раны и полости перикарда теплым стерильным физиологическим р-ром
• Раздельное дренирование перикарда и ретростернального пространства
• Исключение применения воска для гемостаза грудины
• Стабилизация грудины 6-8 восьмиобразными швами
• Ушивание фасциально-мышечного слоя отдельными швами. Подкожная жировая клетчатка не ушивается
• Ушивание кожи внутрикожным швом мононитью на режущей игле
3. OFF-pump хирургия (по возможности).
4. Анестезиологические мероприятия:
• Внутривенные линии находятся на большом расстоянии от пациента
• Введение препаратов осуществляется на большом расстоянии от центрального венозного катетера.
(«Элиминация стернальной инфекции в кардиохирургии» П.Р. Фогт, Г.Г. Хубулава, 2012)
Информация
Источники и литература
Информация
Академик РАМН В.А. Кубышкин, член-корреспондент РАМН В.А. Порханов
Координаторы работы:
Научный совет: В.А. Кубышкин, В.Д. Паршин, В.А. Порханов
Состав рабочей группы по разработке рекомендаций:
В.А. Порханов, А.А. Печетов, В.А. Митиш, А.А. Звягин, А.Л. Коваленко, Г.Г. Кармазановский, И.А. Косова, С.А. Бурякина
Список сокращений:
БС – большой сальник
ЖС – желудочно-сальниковая (артерия)
ОГ – остеомиелит грудины
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
ИБС – ишемическая болезнь сердца
АКШ – аортокоронарное шунтирование
МКШ – маммарокоронарное шунтирование
ОИМ – острый инфаркт миокарда
МК – митральный клапан
АК – аортальный клапан
ТК – трикуспидальный клапан
ВГА – внутренняя грудная артерия
СД – сахарный диабет
СМ – стерномедиастинит
VAC – вакуумная повязка
NPWT – низковакуумное раневое лечение
Off-pump – без искусственного кровообращения
SSWI – неглубокая (поверхностная) раневая инфекция
DSWI – глубокая стернальная раневая инфекция