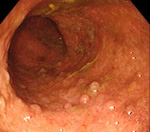
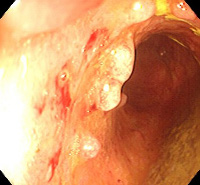
Псевдополипоз ободочной кишки
Псевдополипоз ободочной кишки – это вторичное патологическое состояние, при котором на слизистой оболочке ободочной кишки образуются множественные выпячивания, по внешнему виду напоминающие полипы. Возникает при воспалительных заболеваниях кишечника и некоторых инфекциях ЖКТ. Клиническая картина псевдополипоза ободочной кишки определяется основным заболеванием, у пациентов могут наблюдаться диарея, боли в животе, тенезмы, метеоризм, похудание и патологические примеси в кале. Диагноз выставляется на основании данных эндоскопического исследования и биопсии. В некоторых случаях используются КТ и рентгенография с контрастированием. Требуется лечение основной патологии.
МКБ-10
Общие сведения
Псевдополипоз ободочной кишки – состояние, при котором на стенке ободочной кишки появляются выросты, которые имитируют полипы кишечника, но являются участками сохранившейся слизистой оболочки либо островками избыточной регенерации железистого эпителия, возникшими на фоне воспалительного или инфекционного процесса в ободочной кишке. Чаще всего причиной развития псевдополипоза ободочной кишки становится неспецифический язвенный колит. По данным специалистов в области современной проктологии, псевдополипы выявляются у 22-64% пациентов, страдающих этим заболеванием.
Иногда псевдополипоз ободочной кишки обнаруживается при болезни Крона и дизентерии. Заболевание обычно развивается в возрасте 40-65 лет. Исследователи отмечают, что псевдополипы не склонны к озлокачествлению, при этом в отдельных случаях в процессе регенерации железистого эпителия сигмовидной кишки могут возникать участки дисплазии, в последующем трансформирующиеся в колоректальный рак.
Причины
Псевдополипоз ободочной кишки характеризуется появлением бляшек различного размера и формы, выступающих над поверхностью стенки в просвет кишечника. Причиной образования таких бляшек становятся повреждения слизистой при воспалительных заболеваниях кишечника (неспецифическом язвенном колите, болезни Крона) и некоторых инфекционных поражениях ЖКТ (чаще всего при дизентерии). При болезни Крона псевдополипоз ободочной кишки выявляется гораздо реже, чем при неспецифическом язвенном колите, что обусловлено различиями в течении и преимущественной локализации воспалительного процесса при этих двух заболеваниях.
Патанатомия
Узлы при псевдополипозе ободочной кишки могут представлять собой сохранившиеся участки нормальной слизистой оболочки, окруженные язвами и очагами поверхностного некроза. Такие выросты также могут образовываться в результате разрастания железистого эпителия при восстановлении слизистой. Под разрастаниями иногда обнаруживаются островки соединительной ткани. В некоторых случаях псевдополипоз ободочной кишки возникает в результате образования избыточных грануляций. В формировании узлов могут играть роль не только изъязвления слизистой, но и растяжения стенки кишечника при перистальтических движениях, травмы воспаленной слизистой твердыми каловыми массами и т. д.
Количество и размеры псевдополипов при псевдополипозе ободочной кишки существенно варьируют. У одних больных выявляются единичные узлы, у других – множественные образования, покрывающие значительную часть слизистой оболочки сигмовидной кишки. Средний диаметр узла при псевдополипозе ободочной кишки составляет 5-10 миллиметров, при этом отдельные псевдополипы могут достигать 5 и более сантиметров. С учетом внешнего вида узлов различают обычные псевдополипы, образования в форме шапочки и глубокий кистозно-полипозный колит.
Симптомы псевдополипоза
Специфическая симптоматика псевдополипоза ободочной кишки отсутствует. Пациенты предъявляют жалобы, характерные для основного заболевания. При неспецифическом язвенном колите наблюдаются поносы. Возможен кашицеобразный стул с примесями слизи, крови и гноя. Больных псевдополипозом ободочной кишки беспокоят частые ложные позывы и боли в левой половине живота. Отмечаются слабость, нарушения аппетита и потеря веса. Выраженность гипертермии зависит от тяжести патологии, температура тела может колебаться от 37 до 39 градусов. Иногда выявляются внекишечные симптомы: боли в суставах, анкилозирующий спондилит (болезнь Бехтерева), афтозный стоматит, увеит, узловатая эритема и пр.
Для псевдополипоза ободочной кишки при болезни Крона также характерны боли в животе, расстройства стула, потеря аппетита, снижение массы тела, слабость и гипертермия различной степени выраженности. Обнаруживаются те же внекишечные проявления, что и при неспецифическом язвенном колите. Отличительными особенностями псевдополипоза ободочной кишки при болезни Крона являются склонность к образованию рубцовых сужений просвета кишечника, более высокая частота развития осложнений (кишечной непроходимости, кишечного кровотечения, перфорации толстой кишки) и нарушения со стороны печени и почек. При дизентерийном псевдополипозе ободочной кишки наблюдаются острое начало, общие симптомы интоксикации и выраженные кишечные расстройства (многократный понос, урчание, схваткообразные боли, патологические примеси в кале).
Диагностика
Псевдополипоз ободочной кишки диагностируется на основании эндоскопических исследований. В процессе ректороманоскопии или колоноскопии врач изучает состояние слизистой, выявляет изъязвления и другие изменения, характерные для неспецифического язвенного колита и других заболеваний, способных спровоцировать псевдополипоз ободочной кишки. Эндоскопист оценивает количество, размер и форму псевдополипов, берет образцы ткани узлов и соседних участков слизистой оболочки для морфологического исследования.
В процессе изучения морфологической структуры образований, возникающих у больных псевдополипозом ободочной кишки, определяется неизмененный эпителий, разрастания эпителия или грануляционная ткань. При исследовании слизистой оболочки, пораженной язвенным колитом выявляются расширенные капилляры, кровоизлияния, язвы и крипт-абсцессы. Подслизистый слой обычно изменен незначительно. Слизистая оболочка кишечника у пациентов с болезнью Крона грубая, бугристая, по внешнему виду напоминает «булыжную мостовую».
Ирригоскопия при псевдополипозе ободочной кишки малоинформативна, поскольку позволяет обнаруживать только достаточно крупные псевдополипы и при этом не дает возможности оценивать форму узлов, состояние и общий вид слизистой оболочки. Компьютерная томография обеспечивает более точные результаты, но, как и контрастная рентгенография, не предоставляет врачу достаточно информации для дифференцировки псевдополипоза ободочной кишки и других заболеваний, сопровождающихся появлением дефектов наполнения на рентгенограммах. Обе методики применяют только при недоступности эндоскопических исследований или наличии противопоказаний к проведению ректороманоскопии и колоноскопии.
Дифференциальную диагностику псевдополипоза ободочной кишки осуществляют с множественными полипами, диффузным семейным полипозом, колоректальным раком, липомами и карциноидами ободочной кишки. Окончательный диагноз выставляют на основании данных микроскопического исследования.
Лечение псевдополипоза
Тактику лечения псевдополипоза ободочной кишки определяют в зависимости от вида и степени тяжести основной патологии. При неспецифическом язвенном колите рекомендуют полноценное сбалансированное питание, в периоды обострения назначают иммуносупрессоры, глюкокортикоидные средства и препараты 5-аминосалициловой кислоты. При псевдополипозе ободочной кишки с выраженными нарушениями водно-электролитного обмена проводят инфузионную терапию. По показаниям применяют антибиотики. При неэффективности консервативной терапии, дисплазии слизистой оболочки, ярко выраженных внекишечных проявлениях и осложнениях неспецифического язвенного колита (мегаколоне, перфорации сигмовидной кишки, кишечном кровотечении, озлокачествлении участка измененной слизистой оболочки) осуществляют хирургические вмешательства.
Терапия псевдополипоза ободочной кишки при болезни Крона также предусматривает использование глюкокортикоидов, иммуносупрессоров, препаратов 5-аминосалициловой кислоты и антибиотиков. Дополнительно назначают блокаторы фактора некроза опухоли, блокаторы интегриновых рецепторов, витамин D и гипербарическую оксигенацию. При осложнениях проводят операции. Неспецифический язвенный колит и болезнь Крона являются хроническими заболеваниями с рецидивирующим течением. Пациентам необходимы регулярные осмотры и поддерживающая терапия в период ремиссии.
При псевдополипозе ободочной кишки, обусловленном дизентерией и другими кишечными инфекциями, назначают специальную диету, проводят этиотропную терапию с использованием противомикробных препаратов, осуществляют дезинтоксикационные мероприятия. Прогноз при данной патологии определяется типом и особенностями течения основного заболевания. Больные с псевдополипозом ободочной кишки находятся под наблюдением врача-проктолога и гастроэнтеролога.
Псевдополипоз толстого кишечника
Являются ли псевдополипы предвестниками рака?
Неспецифический язвенный колит – это заболевание, поражающее разные отделы толстого кишечника. Обычно, начинается с нижней его части (прямой кишки), постепенно, при отсутствии должного лечения, распространяясь все выше и выше.
Тотальное поражение (панколит) – это, как не сложно догадаться, состояние, при котором НЯК уже поразил весь толстый кишечник. Одним из результатов воздействия тотального поражения является псевдополипоз. Что такое псевдополипы, являются ли они предвестниками онкологии, всегда ли они появляются при НЯК и из-за НЯК – на эти и другие вопросы вы найдете ответы в этой статье.
Псевдополипоз – это не отдельное заболеванием, а следствие сильного воспалительного процесса, который в большинстве случаев характерен для НЯК (до 64% от всех случаев). В процессе заболевания происходит перестройка слизистой оболочки кишечника, возникает дисплазия тканей.
Псевдополипы в толстом кишечнике представляют собой утолщенные участки слизистой оболочки, находящиеся в области язвы или рубца. Псевдополип – это легкоранимое, гиперемированное разрастание слизистой ткани, происходящее на фоне воспалительных заболеваний кишечника.
Псевдополипы – не злокачественные онкологические образования. Предрасполагающие к псевдополипозу заболевания:
Иными словами, псевдополипы в толстом кишечнике не могут взяться из неоткуда; они являются результатом дисплазии. Но наверняка вам известно и такое понятие, как «полипы».
Не стоит ставить на одну полку псевдополипы и полипы. Причина полипов – аномальна, а в случае с псевдополипами мы имеем дело с конкретным воспалением. Псевдополипы отличаются от истинных полипов отсутствием ножки, легкой кровоточивостью и оперативным исчезновением после лечения.
Псевдополипы обнаруживаются при эндоскопическом обследовании (колоноскопия, ректороманоскопия). С применением этих же приборов осуществляется биопсии с пораженного участка слизистой для микроскопического исследования. Дифференциация псевдополипов от полипов производится в результате изучения строения оных и их анализа.
Псевдополипы, при правильном лечении, успешно исчезают. Для лечения используют как консервативную терапию (в процессе лечения основного заболевания), так и физическое их удаление. К «ручной» ликвидации прибегают в тех случаях, когда псевдополип обильно кровоточит и активно выделяет слизь (раздражение стенок толстого кишечника в процессе дефекации). Вывод: необходима корректировка питания, дабы не провоцировать запоры. Для этого больному рекомендована диета на основе богатых клетчаткой продуктов, назначения курса пробиотиков и витаминотерапии.
Я был на курсе Ремикейда около двух лет. До начала терапии псевдополипы были распространены на большей части толстого кишечника. Спустя два года их количество значительно уменьшилось, а зоной их «дислокации” стал сигмовидный отдел кишки. О чем это говорит?
При снятии воспаления, псевдополипы сами со временем исчезают, поврежденные ткани регенерируются. Так что, правильно подобранное лечение – залог восстановления слизистой оболочки вашего кишечника.
Псевдополипы при воспалительных заболеваниях кишечника: достаточно ли мы узнали?
Вклад автора: все авторы внесли одинаково существенный вклад в разработку и разработку обзора, составление проекта или критическую критику важного интеллектуального контента и окончательное утверждение версии, подлежащей представлению.
Корреспонденция: Димитриос К. Христодулу, доктор медицинских наук, доцент кафедры гастроэнтерологии, Университетская больница Янины, медицинский факультет, Школа медицинских наук, Университет Янины, 45110 Янина, Греция. dchristo@uoi.gr
Телефон: + 30-2651-007501 Факс: + 30-2651-007016
Псевдополипы — это хорошо описанная сущность в литературе, и хотя точный патогенез их образования не полностью понят, они считаются не опухолевыми поражениями, происходящими из слизистой оболочки после повторных периодов воспаления и изъязвления, связанных с чрезмерными процессами заживления. Их появление встречается реже при болезни Крона, чем при язвенном колите, и их общая распространенность колеблется от 4% до 74%; более того, они встречаются чаще в толстой кишке, но также обнаруживаются и в других частях желудочно-кишечного тракта. Когда их размер превышает произвольную точку 1,5 см, они классифицируются как гигантские псевдополипы. Клиническая оценка должна дифференцировать псевдополипы от других полиповидных поражений, таких как связанная с дисплазией масса или поражение, но эта ситуация представляет собой постоянную клиническую проблему. Псевдополипы могут спровоцировать осложнения, такие как кровотечение или обструкция, а их лечение включает в себя медикаментозную терапию, эндоскопию и хирургию; однако консенсуса относительно оптимального подхода к лечению нет. Пациенты с псевдополипами считаются промежуточным риском развития колоректального рака, и рекомендуется регулярный эндоскопический мониторинг. В обзоре литературы мы предлагаем здесь предлагаемую классификацию характеристик псевдополипов.
Кончик сердцевины: при воспалительных заболеваниях кишечника псевдополипы формируются на стенке кишечника во время воспалительного процесса. Опубликованные отчеты начали освещать механизм формирования и распространения псевдополипов; однако клиническая проблема в распознавании этих объектов от других диспластических поражений остается, и имеются скудные данные об их осложнениях и управлении. В этом обзоре мы стремились сконденсировать опубликованные сообщения об их распространенности и представить классификацию их отдельных характеристик на основе эндоскопических и гистологических критериев, чтобы облегчить их признание. Кроме того, представлены доступные методы противодействия их осложнениям и долгосрочному управлению.
Слово псевдополип (ПП) происходит от составного псевдо, префикса с греческим происхождением, означающего «подделка», и второго соединения, полипа, что означает «любая проекция в просвет кишечника над слоем слизистой оболочки» [1]. Точный патогенез этих «поддельных» полипов не совсем понят, хотя в нынешней медицинской литературе существует респектабельное количество сообщений. PP были описаны в связи с язвенным колитом (UC) еще в 1926 году, хотя в то время не использовалась терминология современного идентификатора [2]. Их название возникло как попытка отделить их от истинных неопластических полипов, а именно аденомы [3].
В этом обзоре основное внимание уделяется описанию отдельных характеристик ПП, подчеркивая их управление и дифференциацию от связанного с дисплазией поражения или массы (DALM), встречающихся у пациентов с воспалительным заболеванием кишечника (IBD).
Для проведения этого обзора был проведен поиск медицинской литературы базы данных PubMed для определения статей, опубликованных до января 2016 года. Актуально соответствующие статьи были идентифицированы с использованием терминов «псевдополипы», «воспалительные полипы», «воспалительные псевдополипы», «гигантские псевдополипы», «пост-воспалительные псевдополипы», «воспалительное заболевание кишечника», «язвенный колит», «болезнь Крона» и «полипы толстой кишки». Библиографии соответствующих статей были вручную найдены для выявления потенциально актуальных дополнительных ссылок, которые были получены и рассмотрены. Изображения, представленные в этом обзоре, представляют собой случаи, управляемые в нашем клиническом подразделении.
ПП образуются вследствие чередования циклов воспаления и регенерации изъязвленного эпителия [4]. Термины «псевдополипы» [5], воспалительные полипы [6], послеподстрекательские полипы [7] или воспалительные псевдополипы [8] часто применяются в литературе взаимозаменяемо, создавая путаницу. Однако термин «псевдополипы» был применен к характеристике выживших островков слизистой оболочки между язвами во время тяжелой атаки, которые создают впечатление полипа [9] и рыхлых слизистых тегов, которые образуются из-за сильного изъязвления, подрывающего целостность слизистой оболочки мышц. В сочетании с процессом воспаления и клеточной инфильтрацией подслизистой оболочки образуется грануляционная ткань, которая более интенсивна в некоторых очаговых областях, тем самым создавая воспалительные полипы [10]. Во время процесса заживления, который характеризуется повторной эпителизацией и чрезмерной регенерацией, формируются послеподстрекательские полипы [11], приобретая форму от удлинения метки слизистой оболочки, связанной с перистальтическими сокращениями кишечника и потоком фекалий [12]. С этой точки зрения, послеподстрекательские полипы можно разделить на следующие категории: (1) псевдополипы; (2) воспалительные полипы; и (3) послеподстрекательские полипы.
Гистология выявляет различные аспекты воспаления — острый и хронический — которые возникают в стенке кишечника, часто одновременно и параллельно в соседних областях толстой кишки. Первый тип состоит только из слизистой оболочки, которая может быть относительно интактной или отечной, представляя остатки слизистых оболочек между зонами изъязвления и которые для большинства авторов считаются «истинными» ПП [10] (рис. 1А).
Примеры различных типов псевдополипов у разных пациентов с воспалительным заболеванием кишечника. A: Эндоскопическая картина глубоких язв и остаточных островков выжившей слизистой оболочки, «истинных» псевдополипов; B: Локализованные псевдополипы разного размера до 1,6 см с дискретными границами, бледная поверхность, экссудаты на поверхности и различные формы. Биопсия полипов выявила воспалительную инфильтрацию лимфоцитов, искажение и ветвление склепов, совместимых с пост-воспалительными псевдополипами; C: длинный нитевидный псевдополип, расположенный в поперечной толстой кишке, захваченный с помощью биопсийных щипцов; D: локализованный нитевидный псевдополипос, расположенный в сигмовидной кишке; E: Поствоспалительный генерализованный псевдополипоз; F: кластер псевдополипов в сигмовидной кишке размером 2,5 см, создавая гигантский локализованный псевдополип. Множественные биопсии полипа показали выровненный эпителий с сердечником соединительной ткани и сосудами с воспалительной инфильтрацией, которые подтвердили диагноз псевдополипа; G: Несколько псевдополипов соломы сигмовидной кишки. В этом случае наблюдение за связанным с дисплазией поражением или массой может быть сложным из-за интенсивного воспаления и множественных псевдополипов; H: Псевдополип или аденома-подобная масса? Одиночный полип размером 1,5 см и широким основанием с дискретными границами, но без экссудатов, поддается эндоскопическому удалению и имеет бледную поверхность. Гистология после удаления полипа с электрокаутерией показала ворсистую аденому с легкой дисплазией и без дисплазии в окружающей слизистой оболочке или в другом месте толстой кишки, совместимой с аденомой-подобной массой; I: локализованные поствоспалительные псевдополипы; J: Локализованные псевдополипы с максимальным размером 0,3 см, расположенные в сигмовидной кишке с дискретными границами и бледной, блестящей поверхностью. Эндоскопические характеристики были адекватными для распознавания псевдополипов без необходимости биопсии или дальнейшего вмешательства.
Воспалительные полипы состоят из компактной, неэпителиализованной грануляционной ткани, представляющей собой плотную смесь лимфоцитов, плазматических клеток и тучных клеток преимущественно, но также включает нейтрофилы и эозинофилы, все из которых обнаруживаются как проникающие в надлежащую пластинку изъязвленного эпителия. Поствоспалительные псевдополипы состоят из слоя нормального или слегка гиперпластического железистого эпителия, мускулатуры слизистой оболочки и подслизистого ядра фиброво-сосудистой ткани. Однако на стенке кишечника часто встречаются смешанные формы этих типов; например, обнаружена слизистая оболочка слизистой оболочки слизистой оболочки или грануляционная ткань на свободных концах послеподстрекательских полипов. Последнее связано с вторичной изъязвлением или воспалительной инфильтрацией у основания ПП [13].
Келли и др. [6] разделили типы ПП на полипозные метки слизистой оболочки и зрелые воспалительные полипы, охватывая по существу все предыдущие формы, и предложили термин «воспалительный полип» как наиболее подходящий для общего использования. Гистология гигантского псевдополипа (GPP) типа PIP состоит из нескольких полос тех же элементов [5].
ПП существуют во множестве форм, в том числе сидячих, лососевидных и племенных, и они могут встречаться как одиночные или множественные, или как диффузные, либо локализованные в распределении [9]. Они также различаются по размеру, но обычно короткие. Когда ПП превышает 1,5 см (рис. 1В), термин гигантский псевдополип преобладал для их характеристики [5], причем это описание впервые появилось в литературе в 1965 г. [9].
Различной формой поствоспалительных полипов являются нитевидные полипы. Они выглядят как тонкие, похожие на пальцы или червеобразные выступы слизистой оболочки и суб-слизистой оболочки, и выглядят как стебель полипа без головы и часто с ветвлением [14] (рис. 1С и D). Они часто создают кластер и как таковой называют локализованным гигантским псевдополипозом [15] (рис. 1Е и F). В литературе термин «нитевидный полипоз» часто относится к GPP [7]. Другой видной формы послеподстрекательских полипов является мостовой ПП, представляющий собой слизистый мостик, образованный из длинного нитевидного полипа, соединяющегося с противоположным концом просвета [16].
ПП чаще встречаются в толстой кишке, вероятно, из-за того, что эта ткань поражается как у UC, так и у болезни Крона (CD). Наиболее распространенным сайтом является поперечная толстая кишка, а затем и нисходящая и сигмовидная кишка, причем прямой кишкой является наименее распространенным сайтом; кроме того, ПП в прямой кишке обычно находятся в верхней третьей области [17]. GPP показывают сходное топографическое происхождение [7]. Однако, поскольку CD может включать весь желудочно-кишечный тракт, ПЗ могут присутствовать повсеместно, но были обнаружены реже в экстра-колониальных областях. Существует исключение из этой схемы распределения для пациентов с UC с илеитом обратной промывки, где PP также обнаружены в концевой подвздошной кишке [18]. Имеются также сообщения о ПП, расположенных в пищеводе [19], желудке [20], и в различных частях тонкой кишки [21], причем в последнем преобладает презентация ileum [22]. Существует один случайный доклад пациента с CD с позицией пансинуса ПП, который регрессировал с помощью медицинской терапии [23], и еще один отчет о пациенте с рефрактерным поушитом, который представил большой ПП, расположенный в поврежденной сумке [24].
ПП являются общим нахождением в ИБД [13]. Они встречаются чаще в UC, чем на CD, и некоторые авторы сообщили о двойной распространенности в UC по сравнению с CD colonic [25]. Сообщенные показатели распространенности варьируются от 4% до 74% [26,27], но большинство данных, подтверждающих эти данные, были получены из более старых исследований, которые рассматривали только UC. Наиболее часто сообщаемые показатели заболеваемости в UC находятся в пределах 10-20% [28]. Этот показатель распространенности в сообществе может быть отнесен к разным диагностическим критериям и различным изученным популяциям [6,9-11,17,19,21,26,29-50] (таблица 1). В отношении распространенности ГПП, в частности, обзор 53 пациентов с церебромизированным с ГПЗ показал, что у 66,6% был CD и у 33,7% был УЦ [12]; однако в более недавнем обзоре 78 пациентов с ВЗП и ГПП обнаружена распространенность 53,8% у пациентов с UC, что несколько выше, чем у пациентов с CD (46,2%) [7].
Распространенность псевдополипов при воспалительных заболеваниях кишечника
CD: болезнь Крона; CRC: колоректальный рак; IBD: воспалительное заболевание кишечника; UC: язвенный колит.
Псевдополипоз ободочной кишки (K51.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Стандартно также выделяют:
— обычные псевдополипы;
— шапковидные (cap) псевдополипы;
— глубокий кистозно-полипозный колит.
Этиология и патогенез
Эпидемиология
Возраст: преимущественно от 40 до 65 лет
Признак распространенности: Редко
Факторы и группы риска
Пациенты с неспецифическим язвенным колитом старшего возраста.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Характерная локализация: ободочная кишка, прямая кишка или весь левый отдел толстой кишки, где псевдополипы иногда выявляются в большом количестве.
Диагностика
При использовании иммуномодуляторов эндоскопическое исследование позволяет сделать выводы, необходимые для оценки ответа на терапию. В последних фармацевтических исследованиях, документирование эндоскопического заживления слизистой стало одним из важнейших компонентов результата измерения эффективности препаратов. Чувствительность процедуры более 85%.
Биопсия позволяет морфологически провести дифдиагностику и решить вопрос о необходимости хирургического вмешательства, повлиять на выбор его методики. Образцы должны быть взяты как из пораженных, так и из прилегающих и имеющих нормальный вид участков слизистой оболочки. Биоптаты из разных мест должны быть помечены отдельно.
Периодичность эндоскопических исследований, как до, так и после операции, также определяется на основании данных эндоскопии и биопсии. Методы относительно противопоказаны в период обострения; при тяжелой молниеносной форме неспецифического язвенного колита или при развитии его осложненений. В этих случаях вопрос решается индивидуально с учетом многих данных.
2. Рентгенография с контрастированием барием может показать специфическую «сетчатую» или «ворсинчатую» картину при значительном поражении и малоинформативна при единичных мелких псевдополипах.
Заполнение толстой кишки сернокислым барием, принятым через рот, малоэффективно в диагностике опухолей этой локализации из-за неравномерности распределения его по толстой кишке, невозможности изучения рельефа слизистой оболочки и применения двойного контрастирования. Кроме того, прием контрастного вещества через рот может усугублять явления частичной непроходимости, нередко наблюдаемые при раке толстой кишки.
Метод двойного заполнения более информативен, чем обычная клизма с барием, поскольку более чем в половине случаев процесс располагается в зоне, доступной эндоскопическому осмотру. Рентгенологическое исследование следует производить лишь при невозможности проведения эндоскопии.
3. Компьютерная томография (КТ) достаточно специфична и чувствительна, но не обладает теми возможностями для дифдиагностики, которыми обладает эндоскопическое исследование. КТ показана при невозможности проведения эндоскопии (например, вследствие тяжести заболевания).
Существует такая полностью неинвазивная диагностическая методика, как виртуальная колоноскопия. Она представляет собой разновидность колоноскопии в 2D/3D формате, которая реконструируется из результатов компьютерной томограммы (КТ) или ядерно-магнитной резонансной томографии (ЯМРТ).
На данный момент диагностические возможности виртуальной колоноскопии обсуждаются. Виртуальная колоноскопия не позволяет проводить такие терапевтические манипуляции, как биопсия и удаление полипов/опухолей, а также выявлять повреждения размером до 5 мм.
Данный метод может помочь в выявлении поверхностных повреждений, не обнаруженных традиционной эндоскопией или рентгенографией.
Капсульная эндоскопия может быть полезна при начальной диагностике, для выявления рецидивов, для установления степени заболевания, для оценки ответа на терапию, и, отчасти, для дифференциации заболевания.
5. Эндоскопическое ультразвуковое исследование (EUS) достаточно информативный способ дифдиагностики псевдополипов с некоторыми другими заболеваниями ободочной кишки, распространяющимися за пределы слизистой.
Лабораторная диагностика
Дифференциальный диагноз
Дифференцировка требуется в первую очередь по морфологическому признаку:
1. Полипы (одиночные, групповые):
1.1 Железистые и железисто-ворсинчатые полипы (аденомы и аденопапилломы)
Представляют собой опухоли, которые развились из клеток кишечного эпителия (внутренней выстилки кишки).
Выделяют три основные группы новообразований (в зависимости от соотношения тех или иных клеток кишечного эпителия)6
— железистые аденомы;
— железисто-ворсинчатые аденомы;
— ворсинчатые аденомы.
Наиболее часто встречаются железистые аденомы, их выявляют у 60-80% больных с доброкачественными опухолями толстой кишки. Анатомическая форма таких аденом может быть различной, с выраженным основанием (на ножке) или распластанной (стелющейся). Риск малигнизации (злокачественного перерождения) зависит от размеров и клеточной структуры полипа. Около 5% железистых полипов являются малигнизированными.
1.2 Гиперпластические полипы
Новообразования небольших размеров, которые локализуются чаще в дистальных отделах толстой кишки. Как правило, обнаруживаются у пациентов старших возрастных групп. Гиперпластические полипы не малигнизируются и редко встречаются как самостоятельное заболевание. Некоторые исследователи считают их исходной формой аденом и папиллом. Могут встречаться при неспецифическом язвенном колите.
1.3 Кистозно-гранулирующие полипы (ювенильные или гамартомы)
Полипы ювенильного типа относятся к порокам развития; их также называют врожденными, ретенционными полипами, ювенильными аденомами. Размер таких полипов может достигать 2 см. Ювенильные полипы проявляются преимущественно появлением примеси крови в каловых массах; они не малигнизируются.
1.4 Фиброзные полипы
По своей природе являются полиповидными разрастаниями соединительной ткани. Развиваются на почве хронических воспалительных заболеваний и сосудистых расстройств в основном в анальном канале. Встречаются часто.
Выделяют две формы опухоли по виду:
По характеру поверхности ворсинчатые опухоли разделяют на:
3. Диффузный полипоз
3.1 Истинный (семейный) диффузный полипоз
Наследственные гамартомные полипозы включают: синдром Пейтца-Егерса (полипы желудочно-кишечного тракта, выраженная пигментация по краю губ), нейрофиброматоз, ювенильный диффузный полипоз. У больных с ювенильным полипозом симптомы заболевания появляются уже в детстве (в отличие от диффузного семейного полипоза), часто присутствуют кровотечения и острая кишечная непроходимость, обуславливающие необходимость резекций кишечника.
3.2 Вторичный псевдополипоз
Воспалительные полипы формируются вследствие воспалительной реакции на различные повреждения толстой кишки (например инфекционные), и сопутствуют не только неспецифическому язвенному колиту.
4. Сосудистые пороки развития:
4.1. Сосудистые поражения.
4.2. Ишемический колит.
5. Опухоли:
5.2 Липомы
Липомы никогда не перерождаются в злокачественные. Липома легко меняет размеры и форму при ее пальпации или компрессии во время рентгенологического исследования, поскольку является довольно мягкой опухолью. Кишечная стенка в месте расположения липомы эластичная. Складки слизистой оболочки над липомой истончены (над опухолью могут не прослеживаться вовсе) в прилежащих же к опухоли отделах рельеф слизистой оболочки обычно не изменен.
5.3 Карциноиды
Считаются опухолями низкой степени злокачественности. Состоят из нейроэндокринных клеток. Внешне представляют собой мелкие узелки слизистой или подслизистой размером чаще всего не превышающим 2 см. Способны к местному деструктивному росту при размерах менее 2 см. Обычно не метастазируют, метастазы возможны при размерах более 2 см. В клинике характерен карциноидный синдром (приливы,понос, бронхоспазм). В лабораторных показателях возможно повышение 5-гидра оксииндолуксусной кислоты в моче.
6. Рак прямой кишки.