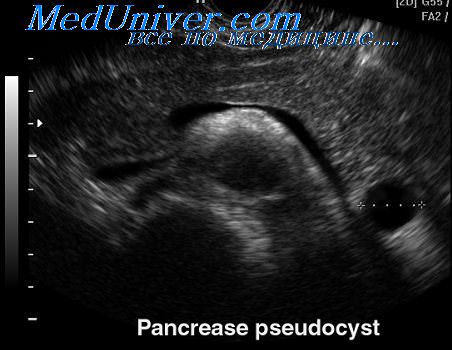
Псевдокиста поджелудочной железы что это
а) Определения:
• Скопление секрета поджелудочной железы и воспалительного экссудата, инкапсулированное неэпителизированной фиброзной тканью, развивающееся в сроки >4 недель на месте острого скопления секрета поджелудочной железы
1. Общая характеристика:
• Основные диагностические признаки:
о Четко отграниченное однокамерное перипанкреатическое кистозное образование у перенесшего панкреатит пациента
• Локализация:
о 2/3 перипанкреатические:
— Тело и хвост (85%); головка (15%)
о 1/3 экстрапанкреатические:
— Околоселезеночные, забрюшинные, внутрибрюшинные и медиастинальные
— Интрапаренхимальные: левая доля печени, селезенка, почки
• Размеры:
о 2-10 см
• Морфология:
о Сферическое или овоидное скопление жидкости
о Панкреатический секрет, инкапсулированный грануляционной тканью и фиброзной капсулой
о В отличие от истинных кист, у псевдокист отсутствует истинная эпителиальная выстилка
2. УЗИ при псевдокисте поджелудочной железы:
• УЗИ в черно-белом режиме:
о Неосложненная псевдокиста:
— Четко отграниченное гладкостенное однокамерное анэхогенное образование, вызывающее акустическое усиление сигнала от нижележащих тканей
о Вариант/осложненная псевдокиста:
— Многокамерная (приблизительно 6% случаев)
— В просвете кисты уровень жидкость/детрит, источники эхосигналов и перегородки (вследствие кровоизлияния/ инфекции)
— По морфологии сложная или солидная (в начальную фазу формирования кисты)
— Кальциноз стенки: может затруднять оценку деталей псевдокисты
о Расширенные проток поджелудочной железы и общий желчный проток:
— Сдавливание псевдокисты
— Фиброз/стриктура, вызванные хроническим панкреатитом
• Цветовая допплерография
о Отсутствие кровотока в полости кисты
• Для выполнения аспирации и гистологической диагностики может потребоваться эндоскопическое УЗИ
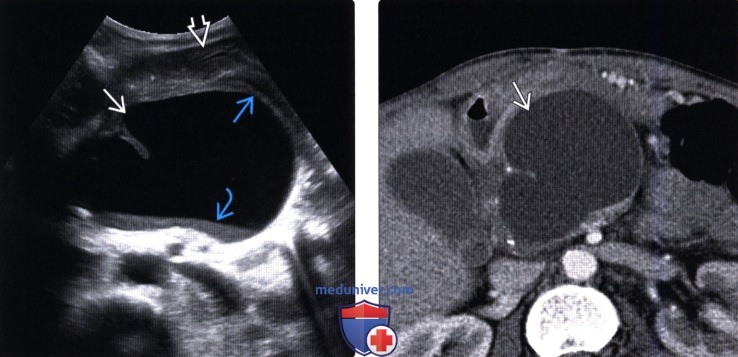
(Правый) При КТ с контрастным усилением на аксиальной томограмме у того же пациента в теле поджелудочной железы определяется псевдокиста. Слоистый детрит на этой томограмме виден плохо, при УЗИ он определяется гораздо лучше.
3. КТ при псевдокисте поджелудочной железы:
• Округлое или овальное гомогенное образование сниженной плотности, плотность почти равна плотности воды («зрелая» псевдокиста)
• Геморрагическая, инфицированная псевдокиста: многокамерное, гетерогенное, неоднородной плотности образование
• Газ в просвете псевдокисты: инфекция или самостоятельное дренирование кисты в желудок или кишку
• Может иметь едва заметную тонкую фиброзную капсулу или толстую контрастную стенку
• Содержимое псевдокисты не контрастируется
• Псевдоаневризма: контрастирование стенки кисты в артериальную фазу
4. МРТ при псевдокисте поджелудочной железы:
• Т2-ВИ:
о Гиперинтенсивная (жидкость)
о Неоднородной интенсивности (жидкость + слоистый детрит)
• Т1-ВИ с контрастным усилением:
о Может наблюдаться контрастирование фиброзной капсулы
• МР-холангиопанкреатография:
о Гиперинтенсивная киста, прилегающая к расширенному протоку поджелудочной железы
5. Рентгеноскопическая картина:
• Эндоскопическая ретроградная холангиопанкреатография: сообщение псевдокисты с протоком поджелудочной железы определяется в 70% случаев (снижается со временем)
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ с контрастным усилением, УЗИ
• Рекомендации по методике проведения исследования:
о Формирование и созревание псевдокисты обычно занимает 6-8 недель, чаще всего она обнаруживается в эти сроки
о Кроме перипанкреатического пространства необходимо исследовать и другие области: полость брюшины, внутрибрюшную клетчатку и грудную полость
о Контрольные УЗИ помогают отслеживать изменения размеров и определять показания к декомпрессии
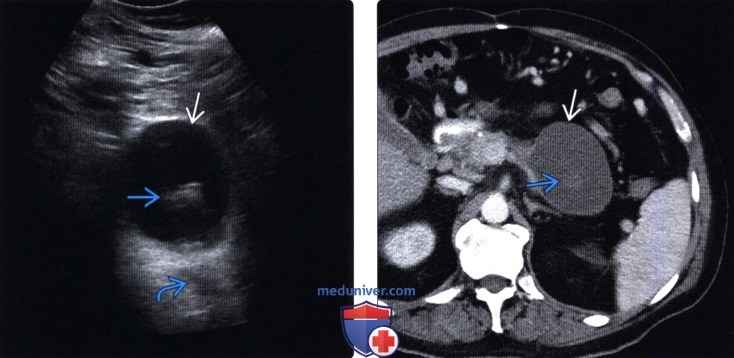
(Правый) Тот же пациент, КТ с контрастным усилением, аксиальная томограмма. Хотя псевдокиста визуализируется прекрасно, содержащийся в ее просвете детрит, хорошо видимый при УЗИ, едва различим.
в) Дифференциальная диагностика псевдокисты поджелудочной железы:
1. Муцинозная кистозная опухоль:
• Локализация: хвост поджелудочной железы (чаще)
• Многокамерное толстостенное кистозное образование
• В просвете-солидный компонент/эхогенная перегородка
• На основании только лишь результатов лучевых исследований может быть неотличима от псевдокисты
2. Серозная цистаденома:
• Доброкачественная опухоль поджелудочной железы (развивается из ацинарных клеток)
• Локализация: головка поджелудочной железы (чаще всего)
• Солидное образование с мелкими кистозными зонами ( 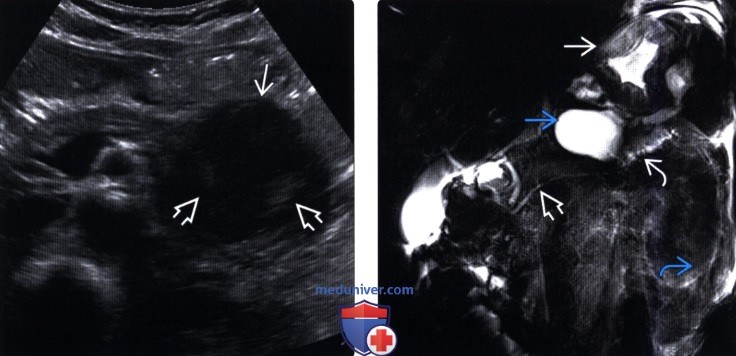
(Правый) У пациента с обострением хронического панкреатита при магнитной резонансной холангиопанкреатогра-фии на толстом срезе сверху от хвоста железы определяется псевдокиста, сообщающаяся с расширенным деформированным протоком хвоста поджелудочной железы. Обратите внимание на нерасширенный неправильной формы проток тела и головки железы, отечный желудок и скопление воспалительного экссудата в забрюшинном пространстве слева.
1. Общая характеристика:
• Этиология:
о Псевдокисты развиваются у 10-20% пациентов с острым скоплением панкреатического секрета
о Патогенез:
— Выделение ферментов и сока поджелудочной железы:
Разрыв протока поджелудочной железы
Экссудация через поверхность железы вследствие активации ферментов внутри железы
— Неабсорбированные острые скопления панкреатического секрета организуются, в течение 4-6 недель вокруг них образуется фиброзная капсула
— Развиваются вследствие посттравматического/воспали-тельного аутопереваривания поджелудочной железы
— Причиной образования стенки является реакция окружающих тканей на воспалительный экссудат
• Сопутствующая патология:
о Острый или хронический панкреатит
2. Макроскопические и хирургические особенности:
• Скопление жидкости, детрита тканей, ферментов поджелудочной железы и крови, покрытое тонким слоем фиброзной капсулы
3. Микроскопия:
• Воспалительные клетки, некроз, кровоизлияние
• Отсутствие эпителиальной выстилки
• Стенка образована грануляционной и фиброзной тканями
д) Клинические особенности:
1. Проявления псевдокисты поджелудочной железы:
• Наиболее часто встречающиеся симптомы/жалобы:
о Клиническое значение определяется размерами и развитием осложнений:
— Боли в животе, как правило, иррадиирующие в спину
— Пальпируемое болезненное образование в середине или в правом верхнем квадранте живота
• Другие жалобы/симптомы:
о Может протекать бессимптомно
• Клинический профиль:
о Пациенты с отягощенным хроническим алкоголизмом анамнезом, болями в животе и пальпируемым болезненным образованием
• Лабораторные показатели:
о Аспирация кисты: повышение уровней амилазы и липазы
о Острый панкреатит:
— Повышение активности амилазы и липазы в сыворотке крови
о Хронический панкреатит:
— Анализ на сывороточные маркеры и исследования экзокринной функции не информативны и не всегда легкодоступны
2. Демография:
• Возраст:
о Чаще встречается у пациентов молодого и среднего возраста
• Пол:
о М>Ж
3. Эпидемиология:
о Редко развивается после первого приступа панкреатита (1-3% пациентов)
о Развивается после нескольких обострений алкогольного панкреатита у 1 2% пациентов
о Может выявляться у 40% пациентов с хроническим панкреатитом
4. Течение и прогноз:
• Могут персистировать, разрешаться или увеличиваться в размерах
• Спонтанное разрешение наступает в 25-40%
• Осложнения: чаще всего развиваются при псевдокистах размерами >4-5 см:
о Сдавливание прилегающих кишки или желчного протока
— Обструкция, острая боль, желтуха
о Спонтанный прорыв в брюшную полость:
— Асцит, перитонит
о Кишечный свищ
о Вторичная инфекция
о Эрозия прилегающего сосуда:
— Кровотечение или формирование псевдоаневризмы
• Разрыв и кровотечение-основные причины смерти при псевдокистах
5. Лечение псевдокисты поджелудочной железы:
• Консервативная терапия:
о При бессимптомном течении или уменьшении размеров по данным последовательных лучевых исследований
• Дренирование:
о При наличии симптоматики или продолжающемся увеличении размеров:
— Размер сам по себе не является показанием для дренирования
о Пути дренирования:
— Чрескожный: забрюшинный, чресбрюшинный, чреспеченочный
— Эндоскопический: цистогастростомия под контролем эндоскопического УЗИ
— Хирургический: внутренний (обычно в желудок) или наружный дренаж
о Если псевдокиста все еще сообщается с протоком поджелудочной железы, требуется длительная катетеризация
о Приводит к излечению до 90% случаев
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо исключить другие кистозные образования поджелудочной железы, особенно муцинозные опухоли
2. Советы по интерпретации изображений:
• Для подтверждения диагноза соотнесите выявленные изменения с результатами дополнительных методов лучевых исследований и клинических данных о перенесенном ранее панкреатите
• Для уточнения диагноза может потребоваться аспирация кисты
ж) Список использованной литературы:
1. Banks PA et al: Classification of acute pancreatitis-2012: revision of the Atlanta classification and definitions by international consensus. Gut. 62(1): 102-11, 2013
2. Kucera JN et al: Cystic lesions of the pancreas: radiologic-endosonographic correlation. Radiographics. 32(7):E283-301, 2012
3. Thoeni RF: The revised atlanta classification of acute pancreatitis: its importance for the radiologist and its effect on treatment. Radiology. 262(3):751-64, 2012
4. Khan Aet al: Cystic lesions of the pancreas. AJR Am J Roentgenol. 196(6):W668-77, 2011
5. Kim YH et al: Imaging diagnosis of cystic pancreatic lesions: pseudocyst versus nonpseudocyst. Radiographics. 25(3):671-85, 2005
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Псевдокиста поджелудочной железы что это
Существует множество хирургических операций, используемых для лечения псевдокист поджелудочной железы. Выбор метода операции зависит от анатомических особенностей и имеющейся патологии, а также от общего состояния пациента. Необходимо учитывать и такие факторы, как размер и локализация псевдокисты, состояние ее стенки, ее взаимоотношения с желудком или двенадцатиперстной кишкой, наличие осложнений (быстрый рост с угрозой разрыва кисты или прорыв ее в брюшную полость, активное кровотечение, вызванное эрозией артерии или разрывом псевдоаневризмы, псевдоаневризма без кровотечения, массивное нагноение псевдокисты, возраст и общее состояние пациента и т. д.).
Формирование анастомоза между кистой и пищеварительным трактом желудком, гощей кишкой или двенадцатиперстной кишкой — используется наиболее часто и дает наилучшие результаты. Другие операции — наружное дренирование псевдокисты под контролем УЗИ или компьютерной томографии, марсупиализация, резекция поджелудочной железы, комбинация медикаментозной терапии и хирургического вмешательства (эмболизация кровоточащей артерии или ее окклюзия путем катетеризации артерии, выполняемой во время хирургического вмешательства, и т. д.) — используются реже. Все это придает особое значение полному дооперационному обследованию больных с псевдокистами поджелудочной железы, которое позволяет разработать наиболее подходящий план оперативного вмешательства в каждом отдельном случае.
Обязательным является рентгенологическое исследование грудной клетки из-за возможности левостороннего или двустороннего плеврального выпота. Необходимо выполнить также рентгенологическое исследование верхних отделов желудочно-кишечного тракта, чтобы определить взаимоотношения псевдокисты с желудком, двенадцатиперстной кишкой и кишечником. Ультразвуковое исследование важно не только для диагностики кисты, но и для наблюдения в динамике за изменением ее размеров, а также для оценки состояния стенки кисты и установления наличия желчных конкрементов или расширения желчных протоков. Если возможно, необходимо выполнить компьютерную томографию, чтобы получить еще более точные данные. В некоторых случаях, в дополнение к УЗИ, для выявления желчных камней можно выполнить холецистографию. Можно выполнить чрескожную чреспеченочную холангиографию. особенно при наличии расширения желчных протоков или желтухи. Полезной бывает также эндоскопическая ретроградная холангиопанкреатография, но ее выполняют с предельной осторожностью, т.к. она может привести к инфицированию желчных путей. Иногда при эндоскопической ретроградной холангиопанкреатографии удается законтрастировать проток поджелудочной железы и псевдокисту. Наличие сообщения между протоком поджелудочной железы и псевдокистой предполагается во всех случаях, но наглядно продемонстрировать его не всегда возможно, вероятно, из-за того, что это соединение действует подобно клапану.
Если псевдокиста осложняется активным кровотечением, очень важно выполнить селективную артериографию чревного ствола и верхней брыжеечной артерии, чтобы установить источник кровотечения и принять решение о наиболее адекватном оперативном вмешательстве с учетом анатомических особенностей. Некоторые авторы полагают, что всех пациентов с псевдокистами поджелудочной железы необходимо подвергать селективной ангиографии даже при отсутствии кровотечения, для того чтобы выявить псевдоаневризмы, которые могут кровоточить в послеоперационном периоде. Важно помнить, что для развития стенки псевдокисты требуется около шести недель: за это время она должна достаточно окрепнуть для удержания швов. Иногда стенка псевдокисты формируется раньше, но быть абсолютно уверенным в этом трудно; часто несостоятельность швов бывает вызвана незрелостью стенки псевдокисты. Чтобы определить степень зрелости стенки псевдокисты до операции, кроме клинической картины следует ориентироваться на данные компьютерной томографии, ультразвукового исследования, а также на уровень «остаточной амилазы» в крови.
30-40% псевдокист поджелудочной железы спонтанно разрешаются в течение 6 недель после их появления и поэтому не требуют оперативного лечения. По прошествии 6 недель кисты редко разрешаются спонтанно и более склонны к осложнениям.
Наружное дренирование псевдокисты поджелудочной железы
Наружное дренирование псевдокисты поджелудочной железы показано, когда киста быстро растет и существует угроза ее прорыва в брюшную полость. До тех пор пока стенка кисты не созрела, ее невозможно анастомозировать с пищеварительным трактом. Для наружного дренирования кисты производят срединный разрез между мечевидным отростком и пупком. Содержимое кисты аспирируют шприцем с иглой № 16. Производят бактериологическое и цитологическое исследование жидкости, определяют уровень ферментов.
Затем кисту пунктируют троакаром, все ее содержимое удаляют. В кисту помещают трубку для постоянного дренирования и, если возможно, закрепляют ее кисетным швом. Дренажную трубку выводят через небольшой разрез в брюшной стенке и присоединяют к системе для постоянного дренирования. Брюшную стенку ушивают послойно нерассасывающейся нитью. Если псевдокиста разорвалась до операции, вмешательство производят, как описано выше.
Наружное дренирование псевдокисты не является операцией выбора. Это только неотложное решение проблемы, которое может приводить к осложнениям, таким как формирование свищей, повреждения кожи в результате действия ферментов и частые рецидивы, ухудшающие течение заболевания и повышающие летальность.
Псевдокисты, которые увеличиваются до опасного размера, можно также пунктировать чрескожным доступом под контролем УЗИ или компьютерной томографии. Чрескожное дренирование должно выполняться в учреждениях, имеющих достаточный опыт проведения таких процедур. Показано, что у больных, которым выполнено чрескожное дренирование псевдокист, рецидивы возникают значительно чаще, чем у тех, которым выполнена хирургическая операция.
Современные подходы к лечению кисты поджелудочной железы
Киста поджелудочной железы – полость, которая окружена капсулой и заполнена жидкостью. Самой распространённой морфологической формой кистозных поражений поджелудочной железы являются постнекротические кисты. В Юсуповской больнице врачи выявляют кисты в поджелудочной железе благодаря применению современных инструментальных методов диагностики: ультразвукового исследования (УЗИ), ретроградной холангиопанкреатографии, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ). Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Увеличению количества пациентов с кистозными поражениями поджелудочной железы способствует неукротимый рост заболеваемости острым и хроническим панкреатитом, возрастание числа деструктивных и осложнённых форм заболеваний. Частота постнекротических кист поджелудочной железы увеличивается благодаря внедрению эффективных методик консервативной терапии острого и хронического панкреатита.
На фоне проведения интенсивной терапии терапевтам Юсуповской больницы всё чаще удаётся остановить процесс деструкции, снизить частоту гнойно-септических осложнений. Хирурги применяют инновационные методики лечения кист поджелудочной железы. Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие хирурги коллегиально принимают решение о тактике ведения пациентов.
Врождённые (дизонтогенетические) кисты поджелудочной железы образуются в результате пороков развития ткани органа и его протоковой системы. Приобретенные кисты поджелудочной железы бывают следующими:
Ретенционными – развиваются в результате сужения выводных протоков железы, стойкой закупорки их просвета новообразованиями, камнями;
Дегенерационными – образуются вследствие повреждения ткани железы при панкреонекрозе, опухолевом процессе, кровоизлияниях;
Пролиферационными – полостные новообразования, к которым относятся цистаденомы и цистаденокарциномы;
Паразитарными – эхинококковыми, цистицеркозными.
В зависимости от причины заболевания выделяют кисты поджелудочной железы алкогольной природы и развивающиеся вследствие желчекаменной болезни. С увеличением количества участившихся террористических актов, дорожно-транспортных происшествий, природных и техногенных катастроф значение приобретает образование ложных кист поджелудочной железы при тяжёлых абдоминальных травмах. В зависимости от локализации кистозного образования различают кисту головки, тела или хвоста поджелудочной железы.
Истинные кисты составляют 20% кистозных образований поджелудочной железы. К истинным кистам относят:
Врождённые дизонтогенетические кисты железы;
Приобретенные ретенционные кисты;
Цистаденомы и цистаденокарциномы.
Отличительная особенность истинной кисты – наличие эпителиальной выстилки на внутренней её поверхности. Истинные кисты в отличие от ложных образований обычно не достигают больших размеров и нередко являются случайными находками во время операции.
Ложная киста наблюдается в 80% всех кист поджелудочной железы. Она образуется после травмы поджелудочной железы или острого деструктивного панкреатита, которые сопровождались очаговым некрозом ткани, разрушением стенок протоков, кровоизлияниями и выходом панкреатического сока за пределы железы. Стенки ложной кисты представляют собой уплотнённую брюшину и фиброзную ткань, изнутри не имеют эпителиальной выстилки, а представлены грануляционной тканью. Полость ложной кисты обычно заполнена некротическими тканями и жидкостью. Её содержимое – серозный или гнойный экссудат, который содержит большую примесь сгустков изменённой крови и излившегося панкреатического сока. Ложная киста может располагаться в головке, теле и хвосте поджелудочной железы и достигать больших размеров. В ней выявляют 1-2 литра содержимого.
Среди кистозных образований поджелудочной железы хирурги выделяют следующие основные разновидности, которые отличаются механизмами и причинами образования, особенностями клинической картины и морфологии, необходимой в применении хирургической тактикой:
Экстрапанкреатические ложные кисты возникают на почве панкреонекроза или травмы поджелудочной железы. Они могут занимать всю сальниковую сумку, левое и правое подреберья, иногда располагаются в других отделах грудной и брюшной полостей, забрюшинном пространстве;
Интрапанкреатические ложные кисты обычно являются осложнением рецидивирующего очагового панкреонекроза. Они имеют меньшие размеры, чаще располагаются в головке поджелудочной железы и нередко сообщаются с её протоковой системой;
Кистозное расширение панкреатических протоков по типу их водянки наиболее часто встречается при алкогольном калькулёзном панкреатите;
Ретенционные кисты чаще исходят из дистальных отделов поджелудочной железы, имеют тонкие стенки и не сращены с окружающими тканями;
Множественные тонкостенные кисты неизмененной в остальных отделах поджелудочной железы.
Стадии
Процесс формирования постекротической кисты поджелудочной железы проходит 4 стадии. На первой стадии возникновения кисты в сальниковой сумке образуется полость, заполненная экссудатом вследствие перенесенного острого панкреатита. Эта стадия продолжается 1,5-2 месяца. Вторая стадия – начало формирования капсулы. В окружности несформировавшейся псевдокисты появляется рыхлая капсула. На внутренней поверхности сохраняются некротические ткани с полинуклеарной инфильтрацией. Продолжительность второй стадии 2-3 месяца с момента возникновения.
На третьей стадии завершается формирование фиброзной капсулы псевдокисты, прочно сращенной с окружающими тканями. Интенсивно протекает воспалительный процесс. Он носит продуктивный характер. За счёт фагоцитоза завершается освобождение кисты от некротических тканей и продуктов распада. Продолжительность этой стадии варьируется от 6 до 12 месяцев.
Четвёртая стадия – обособление кисты. Только спустя год начинаются процессы разрушения сращений между стенкой псевдокисты и окружающими тканями. Этому способствует постоянное перистальтическое движение органов, которые сращены с неподвижной кистой, и длительное воздействие протеолитических ферментов на рубцовые сращения. Киста становится подвижной, легко выделяется из окружающей ткани.
Симптомы и диагностика
Клинические признаки кисты поджелудочной железы обусловлены основным заболеванием, на фоне которого она возникла, наличием самой кисты и возникшими осложнениями. Киста небольших размеров может протекать бессимптомно. При остром и хроническом панкреатите во время очередного рецидива болезни врачи Юсуповской больницы определяют в зоне проекции поджелудочной железы малоболезненное округлое образование, которое может навести на мысль о кисте железы. Наиболее часто бессимптомно протекают кисты врожденного характера, ретенционные кисты и цистаденомы небольших размеров.
Боли в зависимости от величины кисты и степени давления ее на соседние органы и нервные образования, на солнечное сплетение и нервные узлы по ходу крупных сосудов могут быть следующего характера:
Приступообразными, в виде колики;
При выраженном болевом синдроме пациент иногда принимает вынужденное коленно-локтевое положение, ложится на правый или левый бок, стоит, наклонившись вперёд. Боли, вызываемые кистой, часто оцениваются больными как чувство тяжести или давления в подложечной области, которые усиливаются после еды.
Более резкие боли сопровождают острую форму кисты в начальной фазе её формирования. Они – следствие панкреатита травматического или воспалительного происхождения и прогрессирующего протеолитического распада тканей железы. Опухолевидное образование, которое прощупывается в подложечной области, является наиболее достоверным признаком кисты поджелудочной железы. Иногда оно возникает и вновь исчезает. Это связано с периодическим опорожнением полости кисты в панкреатический проток.
К более редким признакам кисты поджелудочной железы относятся следующие симптомы: