Псевдокиста кармана ратке что это
а) Терминология:
1. Сокращения:
• Киста кармана Ратке (ККР)
2. Определение:
• Неопухолевая киста, происходящая из остатков эмбрионального кармана Ратке
• Доброкачественная эндодермальная киста селлярной области, выстланная реснитчатым, продуцирующим слизь эпителием
1. Общие характеристики кисты кармана Ратке:
• Лучший диагностический критерии:
о Не накапливающая контраст и некальцифицирующаяся интраи/или супраселлярная киста с внутрикистозным узловым компонентом
о Нечастый, но патогномоничный признак = симптом заднего выступа:
— Восходящее распространение через диафрагму турецкого седла
— «Выступ» ткани над задней долей
• Локализация:
о Может иметь полностью интраселлярное расположение (40%), возможно супраселлярное распространение (60%) о Расположение большинства кист кармана Ратке ограничено турецким седлом:
— Между передней и промежуточной долями
о Симптоматические кисты кармана Ратке характеризуются супраселлярным распространением
• Размеры:
о Большинство симптоматических кист кармана размером 5-15 мм в диаметре
о Иногда могут достигать крупных размеров:
— Могут быть причиной протяженных интра/супраселлярных объемных образований
— Редко: эрозия основания черепа
о Размеры обычно постоянные, не увеличиваются:
— Имеются сообщения о временном уменьшении размеров кисты в ответ на терапию глюкокортикостероидами
• Морфология:
о Четкие контуры, округлая/овальная форма
2. КТ признаки кисты кармана Ратке:
• Бесконтрастная КТ:
о Четкие контуры, округлое/дольчатое, интра-/супраселлярное объемное образование:
— Гиподенсное (75%), смешанное изо-/гиподенсное (20%)
— Гиперденсное (5-10%)
— Криволинейный характер кальцификации (10-15%) стенки кисты
о Редко: может вызвать сфеноидит
• КТ с контрастированием:
о Накопление контраста отсутствует
о Иногда наблюдается симптом когтя в виде нормальной ткани гипофиза, окружающей кисту
3. МРТ признаки кисты кармана Ратке:
• Т1-ВИ:
о Вариабельная интенсивность сигнала в зависимости от содержимого кисты (серозное или слизистое):
— Гиперинтенсивный (50%), гипоинтенсивный (50%) сигнал
— Гиперинтенсивный внутрикистозный узловой компонент (75%)
— Смешанная интенсивность сигнала (5-10%), возможно наличие уровня жидкость-жидкость
• Т2-ВИ:
о Вариабельная интенсивность сигнала в зависимости от содержимого кисты:
— Гиперинтенсивный сигнал (70%), изо-/гипоинтенсивный (30%) сигнал
— Гипоинтенсивный внутрикистозный узловой компонент (75%)
• FLAIR:
о Гиперинтенсивный сигнал
• Т2* GRE:
о Редко наблюдаются участки «выцветания» изображения
• Постконтрастные Т1-ВИ:
о Отсутствие накопления контраста внутри кисты:
— Симптом когтя = контрастируемый ободок, который представляет собой компримированный гипофиз, окружающий неконтрастируемую кисту
— Маленький не накапливающий контраст узловой компонент внутри кисты (75%)
— При накоплении контраста узловым компонентом образование, более вероятно, является краниофарингиомой
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ
• Совет по протоколу исследования:
о Тонкосрезовая высокоразрешающая визуализация супраселлярной области
о Сагиттальные, корональные доконтрастныеТ1-/Т2-ВИ
о «Динамические» постконтрастные корональные Т1-ВИ турецкого седла
о Сагиттальные, корональные тонкосрезовые постконтрастные Т1-ВИ
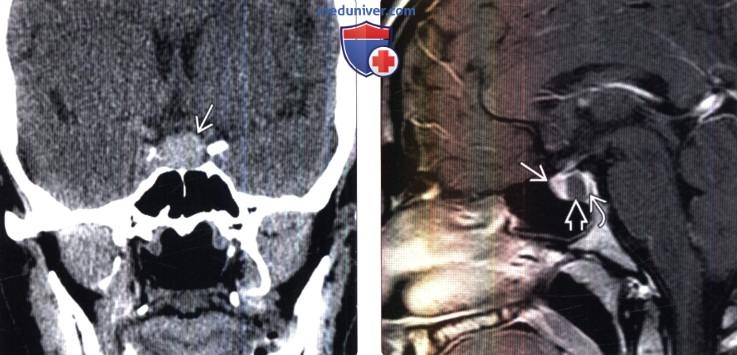
(Справа) МРТ, постконтрастное Т1-ВИ, сагиттальный срез: типичная киста кармана Ратке, не накапливающая контрастное вещество и расположенная между аденогипофизом спереди и нейрогипофизом сзади.
в) Дифференциальная диагностика кисты кармана Ратке:
1. Краниофарингиома:
• Общие гистологические признаки у кисты кармана Ратке и краниофарингиомы
• Хлопьевидное отложение Са++ часто встречается при краниофарингиоме, редко встречается при кисте кармана Ратке
• ККР без кальцификатов может быть неотличима от краниофарингиомы при диагностической визуализации
• Ободковое или узловое накопление контрастного вещества (90%)
• Цитокератиновый профиль может помочь при дифференциальной диагностике с кистой кармана Ратке:
о ККР экспрессируют цитокератины 8, 20
2. Кистозная аденома гипофиза:
• Отложение Са++ наблюдается редко
• Интенсивность сигнала часто неоднородная
• Характерно накопление контраста в виде ободка или ободка с узловым компонентом
3. Арахноидальная киста:
• Соответствует интенсивности сигнала от СМЖ
• Не локализуется внутри гипофиза
• Внутрикистозный узловой компонент отсутствует
4. Другие неопухолевые кисты:
• Дермоидная киста:
о Может иметь сигнал, обусловленный ее короткими вследствие содержания жира или Са++
о Исключите признаки разрыва кисты
• Эпидермоидная киста:
о Легкое неравномерное накопление контраста, Са++ (25%)
о Повышение интенсивности сигнала на ДВИ, отсутствие подавления сигнала на FLAIR
о F1a других изображениях интенсивность сигнала соответствует таковой от СМЖ
• Другие интраселлярные кисты:
о Промежуточной доли, коллоидные кисты
• Редко: нейроцистицеркоз(НЦЦ) селлярной/гипофизарной области:
о Может наблюдаться гроздевидная форма НЦЦ селлярной/супраселлярной области
о Редко может визуализироваться сколекс
2. Макроскопические и хирургические особенности:
• Интра-/супраселлярное кистозное объемное образование с четкими ровными контурами и дольчатым строением
о Содержимое варьирует от прозрачного СМЖ-подобного раствора до вязкого слизистого вещества
3. Микроскопия:
• Стенка = однослойный риснитчатый кубический/призматический эпителий ± бокаловидные клетки:
о Могут присутствовать признаки смешанного острого, хронического воспаления
• Может наблюдаться чешуйчатая метаплазия (связана с более высокой частотой рецидива кист)
• Вариабельное содержимое кисты:
о Прозрачное или серозное
о ± кровоизлияния, гемосидерин
о Аморфный сгущенный эозинофильный муцикармин(+) коллоид ± пустоты от растворившегося холестерола
о Прочное воскообразное желтое сгущенное вещество
о Редко: кровоизлияние(апоплексия кисты)
• Положительный результат иммуногистохимического теста на цитокератин:
о Экспрессия цитокератинов 8, 20
д) Клиническая картина:
1. Проявления кисты кармана Ратке:
• Наиболее частые признаки/симптомы:
о Большинство протекают бессимптомно, обнаруживаются случайно при визуализации или аутопсии:
— До 20% случаев выявляются только при аутопсии
о Симптоматическая киста кармана Ратке:
о Более крупные образования (70%), обычно > 1 см
— Дисфункция гипофиза (70%):
о Аменорея/галакторея, несахарныи диабет, пангипопитуитаризм, гиперпролактинемия:
— Зрительные нарушения (45-55%)
— Головная боль (50%)
о Другие признаки/симптомы:
— Головная боль, зрительные нарушения
— Гипопитуитаризм
— Центральный несахарный диабет
о Редкий, но важный признак: апоплексия, синдром пещеристого синуса:
— Апоплексия кист:
Может наблюдаться ± внутрикистозный геморрагический компонент
Может быть неотличима от апоплексии гипофиза
— Синдром пещеристого синуса: Вызван распространением кисты кармана Ратке латерально в пещеристый синус
• Клинический профиль:
о Наиболее часто бессимптомное течение
2. Демография:
• Возраст:
о Средний возраст = 45 лет
• Пол:
о Небольшое преобладание улиц женского пола
• Эпидемиология:
о Часто наблюдается интра-/супраселлярная неопухолевая киста
о Обычно выявляется случайно, при аутопсии ККР обнаруживаются приблизительно в 20% случаев
3. Течение и прогноз:
• Большинство стабильны, размеры/интенсивность сигнала не меняются
• Некоторые кисты могут спадаться/исчезать спонтанно
• Изо-/гиперинтенсивные кисты на Т1-ВИ более часто дают симптоматику
• Кисты кармана Ратке не подвергаются опухолевой трансформации
• Некоторые авторы предполагают возможную трансформацию кисты кармана Ратке (ККР) в краниофарингиому
4. Лечение кисты кармана Ратке:
• Консервативное при бессимптомном течении
• Хирургическая аспирация/частичное удаление/резекция при наличии симптомов:
о Формирование персистирующих/рецидивирующих кист происходит приблизительно у 15-18% пациентов о Может произойти через много лет после операции
е) Диагностическая памятка:
1. Обратите внимание:
• Получите данные об эндокринологическом профиле пациента
2. Советы по интерпретации изображений:
• Выполните поиск гипоинтенсивного на Т2-ВИ внутрикистозного узлового компонента
Редактор: Искандер Милевски. Дата публикации: 7.5.2019
Псевдокиста кармана ратке что это
а) Терминология:
• Неопухолевая киста, происходящая из остатков эмбрионального кармана Ратке
• Доброкачественная эндодермальная киста селлярной области, выстланная реснитчатым, продуцирующим слизь эпителием
б) Визуализация кисты кармана Ратке (КРК):
• Не накапливающая контраст и некальцифицирующаяся интраи/или супраселлярная киста с внутрикистозным узловым компонентом:
о Может иметь полностью интраселлярное расположение (40%), возможно супраселлярное распространение (60%)
о Плотность/интенсивность сигнала варьируют в зависимости от содержимого кисты (серозное или слизистое)
• Симптоматика наиболее выражена при кисте кармана Ратке (КРК): 5-15 мм в диаметре
• Иногда киста кармана Ратке (КРК) достигают очень крупных размеров
• Симптом когтя = контрастируемый ободок, который представляет собой компримированный гипофиз, окружающий неконтрастируемую кисту
• Отсутствие накопления контраста содержимым кисты
в) Дифференциальная диагностика:
• Краниофарингиома
• Кистозная аденома гипофиза
• Арахноидальная киста
• Другие неопухолевые кисты (промежуточной доли, коллоидная киста)
г) Клиническая картина кисты кармана Ратке (КРК):
• Большинство являются бессимптомными, выявляются случайно при диагностической визуализации или при аутопсии
• Наиболее типичные симптомы: головная боль, дисфункция гипофиза, зрительные нарушения
• Редкие, но важные признаки: апоплексия, синдром пещеристого синуса:
о Может быть неотличима от апоплексии гипофиза
• Консервативное ведение пациента при отсутствии симптоматики:
о Имеются сообщения о разрешении кисты в отсутствии лечения
• Хирургическая аспирация, частичное удаление или резекция в случае наличия симптоматики
о Рецидивы развиваются у 18% пациентов
Редактор: Искандер Милевски. Дата публикации: 7.5.2019
Киста кармана Ратке
Ассоциация Медицинских Центров Израиля помогает пациентам пройти диагностику и лечение кисты кармана Ратке в Израиле. Сотрудники Ассоциации осуществляют связь с ведущими специалистами страны и лучшими центрами нейрохирургии в Израиле, координируя процесс лечения и оказывая помощь в организационных вопросах туристам, прибывшим на лечение на протяжении всего периода пребывания в стране.
Высокий уровень развития нейрохирургии в Израиле позволяет специалистам проводить сложнейшие операции, которые считались неосуществимыми еще несколько лет назад. Повсеместное введение малоинвазивных, эндоскопических и роботизированных технологий при нейрохирургических операциях повысило эффективность хирургического лечения, обеспечив безопасный доступ к сложным анатомическим структурам головного мозга. Ярким примером тому является инновационная методика хирургического лечения кисты кармана Ратке в Израиле.
Что такое киста кармана Ратке и каковы ее клинические проявления?
Диагностика кисты кармана Ратке в Израиле
Сотрудники Ассоциации Медицинских Центров Израиля помогут пройти все необходимые диагностические процедуры в лучших нейрохирургических центрах страны в предельно короткие сроки. Диагностика кисты кармана Ратке в Израиле включает в себя:
Лечение кисты кармана Ратке в Израиле
Лечение кисты кармана Ратке проводится в специализированных центрах нейрохирургии в Израиле. Симптоматическое течение болезни требует хирургического вмешательства, поскольку консервативные методы лечения этого заболевания неэффективны. Исследования ученых показали, что дренаж кисты и аспирация ее содержимого так же не приводит к существенному облегчению из-за высокой вероятности рецидива заболевания и возможности злокачественного перерождения. Классическая хирургическая операция по удалению кисты кармана Ратке проводится открытым методом, при котором нейрохирург через кожный разрез и отверстие в черепе достигает области гипофиза и удаляет кисту. Современные методики, практикуемые в ведущих центрах нейрохирургии Израиля позволяют провести подобную операцию малоинвазивным методом с применением высокоточной эндоскопической техники. Оптико-волоконный эндоскоп вводится через носовую полость и под визуальным компьютерным наблюдением достигает области турецкого седла. С помощью специальных манипуляторов специалисты-нейрохирурги выполняют удаление структур кисты и аспирацию ее содержимого, освобождая окружающие ткани от механического давления. Содержимое кисты и удаленные ткани отправляются на гистологический анализ с целью исключения наличия злокачественных клеток. Преимуществами подобного малоинвазивного метода являются высокая эффективность при минимальном риске осложнений вовремя и после операции. Отсутствие открытой операционной раны исключает неприятные болевые ощущения и предотвращает развитие инфекции. Кроме того, значительно сокращается период необходимой госпитализации и подавляющее большинство пациентов может вернуться домой через считанные дни после осуществления операции. Этот метод применяется как при лечении впервые обнаруженной кисты, так и при рецидиве заболевания. Сотрудники Ассоциации Медицинских Центров Израиля помогут получить исчерпывающую информацию о заболевании и эффективных методах лечения с учетом индивидуальных особенностей каждого пациента. Высокое качество медицинского обслуживания, профессиональный подход и гуманное отношение являются основными принципами работы Ассоциации.
Псевдокиста кармана ратке что это
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Отделение болезней уха, горла и носа ГКБ №1 им. Н.И. Пирогова
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения Москвы, Москва, Россия, 117152
Дифференциальная диагностика и тактика лечения кистозных образований носоглотки
Журнал: Вестник оториноларингологии. 2017;82(4): 52-55
Царапкин Г. Ю., Товмасян А. С., Арзамазов С. Г., Кишиневский А. Е. Дифференциальная диагностика и тактика лечения кистозных образований носоглотки. Вестник оториноларингологии. 2017;82(4):52-55.
Tsarapkin G Yu, Tovmasian A S, Arzamazov S G, Kishinevskii A E. Differential diagnostics and the treatment strategy for the management of the nasopharyngeal cystic lesions. Vestnik Oto-Rino-Laringologii. 2017;82(4):52-55.
https://doi.org/10.17116/otorino201782452-55
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Кистозные образования носоглотки, распространенность которых в популяции может достигать 14%, почти никогда не проявляются клинически. В редких случаях они вызывают затруднение носового дыхания, выделения из носа, снижение слуха и другие неспецифические симптомы. Установить первичный диагноз позволяет эндоскопия носоглотки; для уточнения диагноза и планирования лечения требуется проведение МРТ- и КТ-исследований. Лечение кист носоглотки хирургическое; в настоящее время оптимальным в большинстве случаев считается применение эндоскопической эндоназальной марсупиализации, дополненной коблацией, радиоволновым или лазерным воздействием.
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского», Москва, Россия
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Отделение болезней уха, горла и носа ГКБ №1 им. Н.И. Пирогова
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения Москвы, Москва, Россия, 117152
Внедрение эндоскопических методов диагностики ЛОР-органов облегчили выявление патологии носоглотки. Одним из заболеваний носоглотки, вызывающим ряд неспецифических жалоб пациентов, являются кистозные образования [1].
Киста — доброкачественное новообразование, заполненное жидким содержимым и отделенное от окружающих тканей оболочкой или капсулой. Кисты верхних дыхательных путей могут локализоваться во всех отделах: в дне полости носа и придаточных пазухах, в глотке и гортани [1, 2]. Кистозные образования носоглотки встречаются достаточно часто (по некоторым оценкам, распространенность в популяции достигает 14%), однако в подавляющем большинстве случаев они не достигают крупных размеров и протекают бессимптомно. По своему происхождению кисты данной локализации могут быть как врожденными (нарушение эмбриогенеза), так и приобретенными (в результате воспалительных изменений или хирургических вмешательств) [3].
В большинстве случаев кисты носоглотки являются случайной диагностической находкой при лучевых методах исследования. Появление симптомов может быть обусловлено как увеличением размеров кисты, так и наличием отделяемого из полости кисты или инфицированием ее содержимого. К наиболее частым симптомам кист носоглотки относят затруднение носового дыхания, гнусавость, стекание слизи по задней стенке глотки, боль в затылочной или теменной области, напряжение задних шейных мышц, неприятный запах изо рта, ощущение инородного тела и ронхопатия. Также могут появиться выделения из носа, ощущение заложенности ушей, снижение слуха, гноетечение из ушей [1, 3].
Дифференциальный диагноз кист носоглотки включает в себя псевдокисты, кисты Торнвальдта, бранхиогенные кисты, ретенционные кисты, интрааденоидные кисты и глоточные абсцессы. Крайне редко встречаются кисты кармана Ратке в носоглотке, краниофарингиомы, онкоцитарные кисты и другие кистоподобные образования [3]. Расположение кист в носоглотке в аксиальной проекции может быть различным: медианное (чаще киста Торнвальдта и интрааденоидные кисты), парасагиттальное (характерно в большей степени для ретенционных кист) и латеральное (бранхиогенные кисты). Разделение парасагиттального и латерального расположения происходит по линии возвышения в проекции длинной мышцы шеи [4].
Псевдокисты могут имитировать кисту при эндоскопии носоглотки. Они образуются из-за нарушения эмбриогенеза, когда не происходит закрытия краниофарингеального протока. Через этот незакрытый проток в носоглотку могут выходить частично мозговые оболочки и новообразования нервной ткани (менингиомы, краниофарингиомы и др.), которые и составляют содержимое псевдокист вместе с жидкостным компонентом. Образования такого рода встречаются редко. МРТ позволяет проследить, откуда исходит содержимое псевдокисты [3].
Киста Торнвальдта относится к врожденным кистоподобным образованиям носоглотки, которое располагается по средней линии вблизи глоточной миндалины, выше краниального края верхнего констриктора глотки [5]. Кзади от кисты находятся позвоночные мышцы, а кпереди слизистая оболочка носоглотки и подслизистая основа (глоточно-базилярная фасция). Распространенность кисты (сумки) Торнвальдта в популяции по разным оценкам составляет от 0,06 до 6%, при этом пик встречаемости приходится на возрастную группу от 20 до 30 лет [3, 4]. Столь большие различия в оценке распространенности могут быть обусловлены несовпадением критериев установки диагноза, применяемых разными авторами. Образование было впервые описано A. Mayer в 1842 г. как полость по средней линии носоглотки, между перегородкой носа и вентральным бугорком атланта. Случай инфицирования такой кисты был описан впервые G. Tornwaldt в 1885 г. и носит название болезни Торнвальдта. Киста может иметь открытое сообщение с носоглоткой (дренироваться) и тогда именуется как «сумка Торнвальдта». При этом одно или несколько выводных отверстий сумки могут закрываться в исходе назофарингита, после хирургического вмешательства (аденотомия) или радиационной травмы при терапии назофарингеальной карциномы [3, 5]. Закрытие выводного отверстия приводит к накоплению в сумке содержимого; таким образом появляется «приобретенная» киста Торнвальдта. В 1934 г. К. Хубер доказал, что формирование кисты обусловлено аномалиями развития примерно на 5—10-й неделе эмбриогенеза и связано с отшнуровыванием части эндодермы в области спинной хорды [6].
Размеры кисты Торнвальдта, как правило, небольшие и не превышают 6 мм в диаметре, однако могут достигать 30 мм [4]. Только 10% кист Торнвальдта проявляются клинически [6]. При КТ-исследовании определяются области с повышением уровня сигнала из-за того, что содержимое кисты часто имеет высокое содержание белков или примесь крови. Образование гиперинтенсивно на Т1-, Т2-взвешенных и FLAIR МРТ-снимках, при контрастировании с гадолинием накопления контраста в образовании не происходит [4, 5]. При гистологическом исследовании для кисты Торнвальдта характерна выстилка из респираторного эпителия без лимфоидной ткани [3].
Бранхиогенные кисты развиваются из остатков второй жаберной щели. Как правило, они односторонние и лишь в редких случаях появляются билатерально. В отличие от других кист носоглотки, для них характерно расположение на латеральной стенке глотки, в области ямки Розенмюллера, глубже подслизистой основы. Выделяют четыре основных локализации бранхиогенных кист: грудиноключично-сосцевидная мышца, внутренняя яремная вена, наружная яремная вена и глотка. Гистологически в стенках образований определяется лимфоцитарная инфильтрация и образование лимфоидных фолликулов, cтенки выстланы плоским эпителием [7]. На КТ-изображениях кисты имеют низкую интенсивность сигнала. МРТ демонстрирует области с сигналом пониженной и повышенной интенсивности на изображениях в Т1- и Т2-взвешенных режимах соответственно. При контрастировании с гадолинием накопления контраста не происходит [7, 8].
Интрааденоидные кисты появляются по причине механической или воспалительной окклюзии эмбриональной щели (центральной ямки) глоточной миндалины. Их распространенность составляет около 6%, они развиваются на задней стенке носоглотки. Отличительной особенностью интрааденоидных кист является наличие борозд на поверхности. При гистологическом исследовании стенки кисты содержат лимфоидную ткань, а также цилиндрический и плоский эпителий [9]. На МРТ выявляют гипоинтенсивные участки в Т1-взвешенном режиме, гиперинтенсивные участки в Т2-взвешенном режиме [8]. Дифференциальный диагноз с кистой Торнвальдта в ряде случаев затруднен, поэтому некоторые авторы предлагают объединять наличие признаков болезни Торнвальдта и интрааденоидной кисты в синдром Торнвальдта [9].
Ретенционные кисты слизистой оболочки носоглотки являются распространенными образованиями. Они могут быть как единичными, так и множественными, односторонними или двусторонними. В диаметре ретенционные кисты обычно не превышают 5 мм. Множественные кисты встречаются примерно в 6,6% случаев. В отличие от кисты Торнвальдта и бранхиогенных кист они располагаются в любой области носоглотки, чаще парасагиттально, поверхностнее глоточно-базилярной фасции. При МРТ для ретенционных кист характерно изо- или гипоинтенсивное изображение в Т1-взвешенном режиме, гиперинтенсивное изображение в Т2-взвешенном и FLAIR-режиме [4]. При гистологическом исследовании обнаруживаются грануляции и скопление слизи в эпителиальной выстилке [3].
Кисты кармана Ратке и краниофарингиомы образуются из остатков эмбрионального краниофарингеального канала, который соединяет у эмбриона носоглотку с третьим желудочком и в норме полностью облитерируется. Кисты кармана Ратке почти всегда располагаются интракраниально в области гипофиза, однако в редких случаях визуализируются в верхних отделах носоглотки. При экстенсивном росте такая киста может блокировать отверстия слуховых труб, вызывать головные боли, диплопию, птоз и другие симптомы [3]. На КТ-изображениях киста кармана Ратке выглядит гиподенсной. При МРТ-исследовании она изоинтенсивна в Т1-взвешенном режиме, гиперинтенсивна в Т2-режиме с периферическим усилением сигнала при контрастировании [8]. Краниофарингиомы — это доброкачественные опухоли, более характерные для детского возраста, которые обычно появляются в супраселлярной области. Распространение краниофарингиом в носоглотку происходит в исключительных случаях, при этом внешне они имеют вид кисты или имитируют разрастание аденоидных вегетаций [3] (см. таблицу).

Симптомы кист довольно неспецифичны, поэтому пациенты могут длительно безрезультатно лечиться у врачей-неврологов и терапевтов. Первичный диагноз может быть установлен при эпифарингоскопии и эндоскопическом исследовании носоглотки. Как правило, на задне-верхней стенке носоглотки визуализируется округлое образование с четкими контурами, покрытое неизмененной слизистой оболочкой, плотноэластичное при надавливании [1]. При инфицировании кисты слизистая оболочка над ней может быть гиперемирована с расширенными сосудами, а при наличии выводного отверстия из него выходит слизисто-гнойное отделяемое [6]. Врач фиксирует локализацию, размер, подвижность, цвет и характер поверхности образования, особенности отделяемого при наличии последнего.
Среди лучевых методов наиболее информативным в диагностике кист носоглотки можно считать МРТ, которая позволяет точно локализовать образование, уточнить его пространственное взаимоотношение с окружающими мягкотканными структурами и сосудами. В то же время КТ отлично показывает состояние и расположение окружающих костных структур, что также важно для диагностики заболевания и планирования хирургического лечения. Кисты визуализируются как округлые структуры правильной формы с четкими контурами, не связанные с мышцами глотки [8]. Ввиду того, что кисты редко проявляются клинически, чаще всего они диагностируются как случайная находка при лучевых методах исследования. Аспирация содержимого кист ранее применялась для определения возможной примеси цереброспинальной жидкости, но с появлением МРТ аспирация утратила свою актуальность. Окончательный диагноз помогает установить гистологическое исследование стенки кисты [3].
Лечение
Лечение кист носоглотки проводится хирургическим путем под местной, общей или комбинированной анестезией [1]. Существует два принципиальных подхода к оперативному лечению кист носоглотки: полная резекция и марсупиализация. Для резекции кист предложены различные доступы, включая трансоральный, транспалатинный, трансмандибулярный, трансмаксиллярный и эндоназальный. Трансоральный доступ рекомендовали для кист крупных размеров, расположенных в нижних отделах носоглотки, а транспалатинный доступ — для кист в верхних отделах, однако является очень травматичным [10, 11].
Полная резекция может быть сопряжена со значительными техническими трудностями, обусловленными анатомическими особенностями носоглотки [10]. В этой связи развитие получили эндоскопические эндоназальные техники марсупиализации, которые позволяют добиться хороших клинических результатов при меньшей травматизации здоровых тканей, и, как следствие, снизить число послеоперационных осложнений и длительность госпитализации [6]. Эндоскопический подход обеспечивает прямой доступ к области вмешательства с возможностью углового обзора, хорошим освещением и увеличением изображения. На первом этапе некоторые хирурги проводят необходимую коррекцию перегородки носа и носовых раковин при наличии затруднения носового дыхания у пациента, что также способствует хорошему обзору носоглотки [11]. Перед вскрытием кисты в некоторых случаях используется коагуляция сосудов слизистой оболочки с целью уменьшения интраоперационной кровопотери и хорошей визуализации операционного поля [3]. Удаление передней стенки кисты производят биопсийными щипцами, аденотомом или шейвером. Далее ряд авторов предлагают проводить деструкцию задней стенки (дна) кист с помощью аргонно-плазменной коагуляции, радиоволнового, электрического или лазерного воздействия. Часть удаленной передней стенки образования отправляется на патогистологическое исследование, которое позволяет окончательно установить диагноз [5, 6, 9, 11].
В качестве хирургического лечения бранхиогенных кист долгое время основным методом оставалась полная экстирпация. Были предложены различные доступы: трансцервикальный, транспалатинный и трансмандибулярный, каждый из которых обладает своими преимуществами и недостатками. Также был описан аспирационный подход, однако он, по-видимому, связан с высокой частотой рецидивов. В последние годы появляются сообщения об успешном опыте лечения бранхиогенных кист с помощью трансоральной или эндоскопической эндоназальной марсупиализации. По мнению авторов, эти методы менее травматичны, а также позволяют сократить время операции, количество осложнений и сроки пребывания пациента в стационаре в послеоперационном периоде. При этом авторы не зафиксировали случаи рецидива кист за период наблюдения (до 4 лет) [7].
Кисты кармана Ратке и краниофарингиомы подвергаются стереотаксической радиохирургии, хирургическому удалению с различными подходами и введению химиотерапевтических препаратов в полость кисты; нередко используют сочетание указанных методик. С учетом риска развития в послеоперационном периоде ликвореи, менингита и гипопитуаризма, требуется особенно тщательное планирование объема вмешательства [3].
К возможным осложнениям хирургического лечения относят кровотечение и грубое рубцевание. В редких случаях, когда кровотечение не удается остановить во время операции, применяется тампонада носоглотки [5, 10]. В случае неудачной попытки лечения кист носоглотки возможен рецидив.
Уменьшение интенсивности симптомов заболевания может происходить с 3—4-х суток после операции. Продолжительность госпитализации, как правило, составляет 2—4 сут [6, 9, 11]. В послеоперационном периоде назначается антибактериальная терапия для профилактики инфекционных осложнений. Под эндоскопическим контролем производят динамическое наблюдение и туалет носоглотки. Амбулаторно пациентам некоторые авторы рекомендуют проводить орошение носа физиологическим раствором и использовать топические глюкокортикостероидные спреи [11].
Заключение
Кистозные образования носоглотки способны вызывать у пациентов ряд неспецифических жалоб (затруднение носового дыхания, стекание слизи по задней стенке глотки, выделения из носа, боль в затылочной или теменной области, храп, гнусавость, ощущение заложенности ушей, снижение слуха), поэтому их клиническая диагностика затруднена. Эндоскопическое исследование носоглотки позволяет установить первичный диагноз. Для уточнения диагноза и планирования объема хирургического лечения необходимо сочетание МРТ- и КТ-исследований: МРТ позволяет точно локализовать образование, уточнить его пространственное взаимоотношение с окружающими мягкотканными структурами и сосудами; КТ отлично показывает состояние и расположение окружающих костных структур. На сегодняшний день широкое распространение получили эндоскопические эндоназальные техники вскрытия и частичного удаления кист, которые позволяют добиться регрессии клинической симптоматики. Использование при таких операциях аргонно-плазменной коагуляции, радиоволнового, лазерного воздействия помогает избежать осложнений и сократить длительность госпитализации и период реабилитации.
Авторы заявляют об отсутствии конфликта интересов.


