Застойный диск зрительного нерва
Практически в 90% случаев причиной подобного состояния становятся заболевания центральной нервной системы, сопровождающиеся повышением внутричерепного давления: опухоли и абсцессы головного мозга, арахноидиты, менингиты, паразитарные поражения. Также причиной ЗДЗН могут быть: атеросклероз, гипертоническая болезнь, туберкулез и сифилис головного мозга, кровоизлияния в мозг, огнестрельная либо тупая черепная травма, процессы деформации костей черепа (дизостоз и пр.), заболевания крови, опухоль орбиты, гипотония глаза.
Патогенез
Теория патогенеза застойного диска имеет несколько направлений:
Современные специалисты в большинстве своем склоняются к ретенционной версии развития ЗД, выдвинутой в 1912 году К. Бэром. Согласно ей, зрительный нерв имеет специфические оболочки, являющиеся продолжением оболочек головного мозга. В межоболочечных пространствах ЗН находится спинномозговая жидкость, которая движется в направлении III желудочка. При нарушении оттока этой жидкости через III желудочек, что происходит из-за повышения внутричерепного давления либо по иным причинам, возрастает давление на решетчатую пластину зрительного нерва. При этом, складка твердой оболочки мозга перемещается, прижимая зрительный нерв к ему подлежащим костям и вызывает сдавление его по окружности, с нарушением аксоплазматического тока в нервных волокнах, венозного стаза и развитием отека диска ЗН, который хорошо определяется сквозь оптические среды. Иными словами, застойный диск вызывает задержка тканевой жидкости, которая в норме свободно оттекает в полость черепа.
Степень выраженности застойного диска ЗН отражает уровень повышения внутричерепного давления, вне зависимости от объема образования в черепной полости. Скорость возникновения застойного диска, как правило, обусловлена локализацией новообразования относительно ликворной системы головного мозга и венозных коллекторов, в частности, синусов головного мозга. То есть, чем ближе новообразование расположено к путям ликворооттока, а также синусам, тем быстрее застойный диск ЗН развивается.
Клиническая картина
Клиническая картина застойного диска зрительного нерва, впервые была описана немецким хирургом-офтальмологом Грефе в 1860 году.
Заболевание, как правило, носит двусторонний характер. Односторонний застойный диск может наблюдаться при опухолях глазницы и травматической гипотонии глаза. Возможно сочетание атрофии диска ЗН на стороне опухоли в головном мозге и застойного диска ЗН на противоположной стороне (симптом Фостера-Кенеди).
Нередко сочетание и с прочими признаками повышения внутричерепного давления: рвотой, головной болью, брадикардией, головокружением, приступами эпилепсии. При гипертензионном синдроме, застойный диск ранним симптомом не является. Зачастую, опухоли головного мозга протекают без его развития.
Процесс развития застойного диска зрительного нерва проходит пять стадий или этапов:
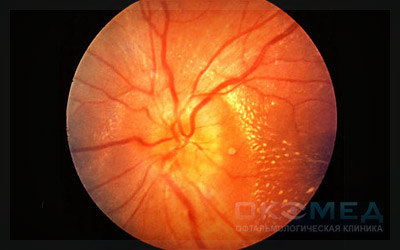
Диагностические исследования при этом выявляют: диск имеет розовато-серый цвет, увеличен и выбухает грибовидно в стекловидное тело, обнаруживается отек окружающей сетчатой оболочки, границы диска нечеткие или не видны совсем, вены резко расширены и извиты. Возможны кровоизлияния, артерии сужены, сосуды иногда теряются в отечности ткани.
Состояние зрительной функции, при застойном диске, продолжительное время остается нормальным. Изменение его, обусловлено развитием атрофии ЗН, которая приводит к снижению остроты зрения и сужению границ поля зрения. Но, застойный диск всегда сопровождает увеличение размеров слепого пятна.
Особенностью клинического течения является осложненный застойный диск. Развивается он в случаях, когда процесс, вызвавший рост внутричерепного давления, напрямую воздействует еще и на один из отрезков зрительного пути.
При осложненном застойном диске, как правило, наблюдаются:
Диагностика
Кроме того, учитывается наличие характерной симптоматики, результаты неврологического осмотра и данные рентгенологического и флюоресцентно-ангиографического исследований.
Для выявления причины развития внутричерепной гипертензии назначают компьютерную или магнитно-резонансную томографию головного мозга.
Обнаружение признаков ЗДЗН требует немедленной консультации пациента нейрохирургом или невропатологом.
Дифференциальный диагноз ЗДЗН проводят с псевдоневритом и невритом. От неврита, в начальной стадии застойный диск отличается сохранностью зрительной функции и частичным либо полным краевым отеком диска ЗН. Псевдоневрит представляет собой патологию развития диска с аномальным ходом сосудов и атипичным разветвлением, образующим сосудистую сетку на поверхности диска. Выявляемая разница в калибре вен и артерий незначительна. Установлению правильного диагноза, в ряде случаев, способствует длительное наблюдение за развитием клинической картины заболевания. В случает осложненного застойного диска, определить локализацию опухоли, позволяет форма гемианопсии.
В некоторых случаях, достаточно сложно дифференцировать ЗДЗН от начинающегося тромбоза центральной вены сетчатки, передней ишемической нейропатии, менингиомы зрительного нерва. Эти заболевания, также сопровождаются отеком диска зрительного нерва, однако, он имеет иную природу. Отек в этом случае, обусловлен патологическими процессами, возникшими в структурах зрительного нерва, и сопровождается снижением зрительной функции разной степени выраженности.
Иногда, из-за затруднений, возникающих при установлении диагноза, необходимо выполнение пункции спинного мозга, измерение давления цереброспинальной жидкости, а также исследование ее состава.
Лечение застойного диска зрительного нерва
Лечение ЗДЗН предусматривает устранение причины, вызвавшей заболевание. Для уменьшения отека назначают осмо- и дегидратационную терапию. В случае развития атрофии зрительного нерва, проводят соответствующее лечение. С целью поддержания питания зрительного нерва назначают препараты с сосудорасширяющим действием (кавинтон, трентал, сермион), а также средства, улучшающие питание нервной системы (диавитол, мексидол, ноотропил, актовегин).
Течение и прогноз
Нормальная зрительная функция при застойном диске, сохраняется достаточно долго даже при выраженном отеке. Дальнейшее развитие заболевания приводит к сужению полей зрения. Переход в стадию атрофии, сопровождается быстрым падением остроты зрения и резким сужением границ полей зрения. Падение остроты зрения, а также сужение его полей, как правило, происходит одновременно на обоих глазах. При воздействии основного патологического процесса непосредственно на зрительные пути, на обоих глазах нередко наблюдаться неравномерное снижение зрительных функций (осложнённый застойный диск). В случае, когда причина, вызвавшая застойный диск, устранена до развития атрофии зрительного нерва, отек регрессирует и состояние глазного дна нормализуется. Но, если процесс атрофии уже начался, то после устранения причины зачастую развивается частичная либо полная атрофия зрительного нерва.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний. Стоимость лечения в «МГК» рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Застойный диск зрительного нерва
Одной из патологий, выявляемых в процессе осмотра глазного дна, является так называемый застойный диск зрительного нерва. Для этого заболевания характерен отек зрительного нерва. Это заболевание обычно диагностируется сразу на обоих глазах, при этом на каждом из глаз она часто развивается неравномерно (одностороннее развитие возможно на фоне опухолей орбиты глаза или травматической гипотонии глазного яблока).
Почему возникает заболевание?
Существуют несколько теорий, объясняющих развитие застойного диска зрительного нерва:
Вероятно, застойный диск может вызываться различными причинами, но чаще всего данная патология возникает, когда нарушается отток спинномозговой жидкости из межоболочечных пространств зрительного нерва. Возрастающее давление негативно сказывается на состоянии диска зрительного нерва.
Стадии застойного диска зрительного нерва
Специалисты выделяют несколько последовательных стадий развития застойного диска.
На начальной стадии патологии краснеет и отекает периферия диска, врач может заметить размытость его границ.
Выраженный застойный диск характеризуется тем, что отек охватывает всю область диска, а заметное в норме углубление, расположенное в центре диска, выравнивается и исчезает. Диск выпячивается вперед, в стекловидное тело, не имеет четких границ. Он приобретает синюшный оттенок, вены глазного дна набухают и меняю форму, тогда как артерии, наоборот, сужаются. Могут отмечаться точечные кровоизлияния. Хотя зрение остается неизменным, пациент жалуется на головные боли (если на этой стадии причину застоя устранить, все негативные проявления исчезают).
Если заболевание переходит в резко выраженную стадию, фиксируются множественные кровоизлияния в области диска и в зоне отечной сетчатки. Сдавленные нервные волокна начинают постепенно отмирать, этот процесс является необратимым.
Последней критической стадией заболевания является застойный диск в стадии атрофии — на фоне кажущегося улучшения состояния диск сокращается в размерах, приобретая грязно-серый оттенок. Отек спадает, сужаются вены и рассасываются кровоизлияния, но поле зрения также сужается и больной постепенно утрачивает зрение (поскольку нормальная нервная ткань заменяется соединительной).
Если причину застойного диска не устранить своевременно, то атрофия зрительного нерва может стать полной, при этом и человек утратит возможность видеть.
Диагностика застойного диска зрительного нерва
Чтобы поставить диагноз, врач должен собрать анамнез, провести офтальмоскопию с осмотром глазного дна, а также периметрию (исследование для определения полей зрения). При диагностике учитывается характерная симптоматика, данные неврологического осмотра, результаты флюоресцентной ангиографии и рентгенографии.
Для выявления точной причины повышенного внутричерепного давления назначают томографию (компьютерную или магнитно-резонансную) головного мозга. При необходимости направить пациента на консультацию к неврологу и нейрохирургу. Необходима дифференциальная диагностика, чтобы отличить застойный диск от неврита, псевдоневрита, тромбоза центральной вены сетчатки и некоторых других патологий.
Могут быть дополнительно назначены пункция спинного мозга, измерение давления цереброспинальной жидкости, лабораторное исследование ее состава.
Лечение застойного диска в Москве
Опытные врачи глазной клиники «ОкоМед» проведут качественную диагностику застойного диска, установят причину развития заболевания и назначат индивидуальное комплексное лечение.
Для уменьшения отека диска проводится осмо- и дегидратационная терапия. Чтобы нормализовать питание нервных структур, проводятся курсы сосудистой и ноотропной медикаментозной терапии.
Книга «Глазные болезни»
Исманкулов «Глазные болезни». Глава 14. Патологии зрительного нерва
АНОМАЛИИ РАЗВИТИЯ ЗРИТЕЛЬНОГО НЕРВА
Патология зрительного нерва делится на врожденную и приобретенную. К наиболее часто встречаемой врожденной патологии относятся: миелиновые волокна диска зрительного нерва и сетчатки, которые представляют одну из наиболее частых аномалий. В норме миелинизация нервных волокон зрительного нерва как бы обрывается у решетчатой пластинки и на диск не распространяется. Иногда она распространяется на нервные волокна диска и сетчатку. Миелиновые волокна белого цвета, имеют неровные края, напоминая язык пламени, могут покрывать и сам диск на большом или меньшем протяжении, но могут быть и в сетчатке вне связи с диском, иногда располагаться в виде изолированных участков округлой формы.
» >аномалия ми развития (микрофтальм, колобома хориоидеи и др.).
» >близорукость ю. Снижение зрения при псевдоневрите зависит от аномалий рефракции, а не от псевдоневрита. Диагностика — различные методы, а также процесс постановки диагноза
» >Диагностика часто очень трудна. Врожденный характер помогает установить флюоресцентная ангиография, которая дает возможность отдифференцировать псевдозастой от застойного диска. При последнем отмечена выраженная экстравазальная гиперфлюоресценция, исследование слепого пятна, границы которого при псевдоневрите всегда нормальные, а также наблюдение в динамике. Описаны случаи семейного распространения ложного застойного соска.
Колобомы диска зрительного нерва встречаются в сочетании с эктазиями склеры, колобомами сетчатки, хориоидеи и другими аномалиями. Образуется в результате аномалии закрытия зародышевой щели. Полная колобома имеет форму округлого или овального углубления белого цвета, окруженного пигментным кольцом, располагающийся на месте диска. Колобома зрительного нерва часто сочетается с задним лентиконусом, ямкой диска зрительного нерва, колобомами хориоидеи. У детей колобома сочетается с синдромом эпидермального невуса, очаговой гипоплазии кожи Гольтца, окулоаурикуловертебральной дисплазией (синдром Гольденхара), синдром Дауна, Эдварса, Варбурга. Из врожденных аномалий можно отметить врожденную и наследственную атрофию зрительного нерва, которые могут развиваться вторично на почве врожденных и наследственных дизостозов костей черепа и в редких случаях в результате перенесенных внутриутробно инфекционных заболеваний головного мозга и зрительных нервов, а также двойной диск зрительного нерва, аномалия, которая бывает обычно односторонняя и может сопровождаться как сохранением нормального зрения, так и резким его нарушением. Может быть Аплазия — врожденный порок развития, характеризующийся отсутствием органа, его части, участка ткани, части тела или всего зародыша
» >аплазия зрительного нерва, ямки диска, врожденная пигментация диска, друзы диска и сетчатки.
К приобретенной патологии относятся застойный диск, воспалительные заболевания, дегенеративные изменения, атрофия зрительного нерва, новообразования, а также повреждения.
ЗАСТОЙНЫЙ ДИСК ЗРИТЕЛЬНОГО НЕРВА
» >аневризма х крупных мозговых сосудов, тромбозах мозговых синусов, при остеодистрофических процессах на основании черепа. Из общих заболеваний, как на причину отека диска, надо отметить лимфогранулематоз, пернициозную анемию, лейкемию, гипертоническую болезнь, заболевание почек, болезнь Адиссона, глистную инвазию, у маленьких детей может быть причиной гидроцефалия и родовая травма. Патогенез застойного диска окончательно не установлен. По мнению Е.Ж. Трона наиболее достоверной является ретенционная теория Бэра, которая объясняет развитие застойного соска при повышении внутричерепного давления задержкой тканевой жидкости, оттекающей в полость черепа по зрительному нерву из-за сдавления его у выхода из оптического канала. В результате возникает отек диска, усиливающийся венозным стазом.
В последние годы появились работы, указывающие на несостоятельность и этой теории. Клиническая картина отека диска соответствует динамике процесса. В начальной стадии при офтальмоскопии видна Гиперемия — увеличение кровенаполнения в каком-либо участке периферической сосудистой системы
» >артерии не изменены. Постепенно увеличивается отек, размеры диска и его выстояние в стекловидное тело, границы стушевываются, увеличивается гиперемия диска, вены становятся извитыми, а артерии суживаются. Возникает стадия выраженного застойного диска. На диске и в окружающей ткани могут появиться множественные кровоизлияния, белые очажки транссудации и понизиться острота зрения. С дальнейшим прогрессированием процесса возникает картина резко выраженного застойного соска, когда гиперемия его и стушеванность границ так интенсивны, что он сливается с окружающим фоном. Выстояние диска может быть равным 6,0-7,0 Д. В редких случаях в макулярной области появляется фигура звезды, которая симулирует картину альбуминурического нейроретинита и тогда острота зрения может значительно снизиться, измениться поле зрения.
Если в этих стадиях причина устранена, то возможно обратное развитие процесса и почти полное восстановление функций. Если застойный диск существует долго, то диск становится сероватым, явления застоя уменьшаются, сосуды суживаются и, наконец, если причина не устранена, наступает атрофия зрительного нерва после застойного диска с полной потерей зрения. Как правило, застойные диски при гипертензионном синдроме бывают двусторонними, но иногда наблюдаются и односторонние. Встречаются они при опухолях орбиты, травматической гипотонии глазного яблока, могут наблюдаться при заболеваниях головного мозга и при общих заболеваниях организма. Однако односторонний застойный диск может представлять собой лишь временный этап в развитии двустороннего застойного диска, т.к. позже может развиться застойный диск и на втором глазу. Развитие одностороннего диска при повышении внутричерепного давления до настоящего времени не объяснено. Дифференцировать застойный диск необходимо с невритом зрительного нерва и с псевдоневритом.
Очень большое диагностическое значение имеет флюоресцентная ангиография. Иногда же окончательный дифференциальный Диагноз — медицинское заключение о патологическом состоянии здоровья обследуемого пациента
» >диагноз может быть установлен лишь путем динамического наблюдения. Для установления диагноза застойного диска важны очень подробные анамнестические данные, (где надо учитывать такие жалобы больного, как периодический туман перед глазами, тошнота, рвота, головные боли, Головокружение — ощущение мнимого вращения окружающих предметов или собственного тела
Лечение больных проводит невропатолог, нейрохирург, окулист, оториноларинголог, стоматолог и др., в зависимости от этиологии процесса. Для сохранения зрительных функций показано консервативное и хирургическое лечение.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЗРИТЕЛЬНОГО НЕРВА
» >авитаминоз В1, герпетический кератит, при Herpes corneae Zoster).
Характер сужения поля зрения на белый и другие цвета будет также определяться характером распространения процесса. В тех случаях, когда в воспалительный процесс вовлекаются и центральные пучки волокон зрительного нерва, наблюдаются центральные и парацентральные скотомы.
Офтальмоскопическая картина зависит от интенсивности воспалительного процесса. Если воспаление выражено слабо, то при офтальмоскопии видно, что диск зрительного нерва умеренно гиперемирован, границы его нечеткие, сосуды несколько расширены. Интенсивность этих симптомов нарастает, если воспаление выражено более сильно. В связи с повышенной проницаемостью сосудов в ткани диска появляются единичные кровоизлияния, а вследствие выпотевания экссудата может наблюдаться помутнение стекловидного тела. При неврите с отеком гиперемия диска и размытость границ резко выражены, отек распространяется на окружающую сетчатку, в ней также появляются кровоизлияния и экссудативные очаги, артерии и вены значительно расширены. Иногда отек диска становится настолько значительным, что обнаруживается выстояние диска над уровнем окружающей сетчатки. Такой неврит с отеком, как и неврит в начальной стадии иногда трудно офтальмоскопически отдифференцировать от застойного диска.
» >мышц ы глазного яблока. Прогноз при остром ретробульбарном неврите, как правило, благоприятный. При хроническом ретробульбарном неврите зрение падает постепенно. Последующее восстановление зрения совершается более медленно. Прогноз хуже, чем при остром, т.к. остается более значительное понижение остроты зрения и стойкие изменения в поле зрения.
Картина глазного дна при ретробульбарном неврите может быть весьма разнообразной. Она определяется интенсивностью воспалительных изменений и локализацией процесса. Если воспалительный процесс расположен далеко за глазным яблоком, диск зрительного нерва остается нормальным и изменяется при локализации очага поблизости от глазного яблока. Но эти изменения слабо выражены. В случае более интенсивных изменений картина на глазном дне напоминает неврит, а иногда даже и застойный диск. Поэтому диагностика и дифференциальная диагностика часто представляет большие трудности. Если Глазное дно — внутренняя поверхность глазного яблока, видимая при офтальмоскопии
» >глазное дно остается нормальным то диагноз устанавливается только на основании нарушения функций. (Снижение остроты зрения и появление абсолютной или относительной центральной скотомы).
Имеет значение также наличие характерных болей при движениях глазного яблока, головные боли. Если ретробульбарный неврит протекает с воспалительными изменениями со стороны диска, то дифференциальный диагноз с невритом проводится главным образом на основании несоответствия интенсивности офтальмоскопических изменений и состоянием функций.
Если картина напоминает застойный диск, то и в этих случаях имеет значение состояние функций. Быстрое и резкое понижение зрения с наличием центральной скотомы и при отсутствии атрофических изменений со стороны диска говорят за ретробульбарный неврит. Наиболее существенной причиной ретробульбарного неврита является рассеянный склероз, который бывает чаще после 20 лет, но встречается и у детей старшего возраста. Ретробульбарный неврит может быть самым ранним и единственным признаком рассеянного склероза. Остальные признаки рассеянного склероза могут появиться даже через много лет. При этом заболевании ретробульбарный неврит чаще протекает остро, но может принять ремитирующее течение. Рецидивы возникают через несколько дней, недель или месяцев.
В этих случаях следует проводить дифференциальную диагностику с базальным лептоменингитом, протекающим с синдромом ретробульбарного неврита. Ретробульбарные невриты бывают при заболеваниях зубов, чаще в случаях образования гранулем. Воспаление обычно развивается на стороне больного зуба. Причинная зависимость ретробульбарного неврита от заболевания зубов устанавливается на основании отсутствия других этиологических факторов, наличия заболевания зубов с образованием гранулемы и благоприятного эффекта от экстракции больного зуба. Через несколько дней после экстракции, обычно, наступает значительное улучшение. Нужно помнить, что в ряде случаев картина ретробульбарного неврита с центральными скотомами может длительное время являться единственным проявлением опухоли хиазмально-селлярной локализации. Клиника обычно характеризуется снижением остроты зрения, развитием первичной атрофии зрительных нервов и битемпоральной гемианопсией.
Ретробульбарный неврит может вызываться заболеваниями придаточных полостей носа, оптохиазмальным арахноидитом, заболеваниями орбиты, общими инфекциями (малярия, сыпной тиф, паротит, герпес, грипп, туберкулез, сифилис, миелиты). Он может возникать при острых кровотечениях, расстройствах менструаций, при беременности и лактации, при диабете, атеросклерозе, травме. Ретробульбарный неврит бывает при интоксикации свинцом, метиловым спиртом, табаком, хинином, при аллергии. Большой процент заболевания остается невыясненной этиологии.
После выяснения этиологии заболевания назначаются антибиотики широкого спектра действия, сульфаниламиды. Антибиотики следует назначать и в тех случаях, если этиология остается неясной. Рекомендуются антибиотики пенициллинового ряда и широкого спектра действия (не надо стрептомицин и другие антибиотика данной группы). При отравлении метиловым спиртом промывают желудок, дают рвотные и слабительные средства, обильное введение щелочей для борьбы с развивающимся ацидозом. Если больной в коме, то внутривенно вводят 10% раствор этилового спирта из расчета 1 г. на 1 кг. Массы тела, в среднем 400-800 мл. при массе больного 70-80 кг. Внутрь 50-80 мл. каждые 5 часов в течение 2 суток.
Показаны гемодиализ, инфузионная терапия (введение 4% раствора натрия гидрокарбоната), диуретики.
АТРОФИЯ ЗРИТЕЛЬНОГО НЕРВА
Атрофия зрительного нерва является последствием различных патологических процессов. Она может возникнуть как исход воспаления, отека, сдавления зрительного нерва, в результате дегенеративных изменений, повреждения его и т.д. Нередко этиология процесса остается невыясненной. Атрофия зрительного нерва характеризуется определенными офтальмологическими изменениями и понижением функции глаза. Офтальмоскопически обнаруживается сужение сосудов сетчатки, побледнение части или всего диска зрительного нерва. Стойкое побледнение только височной половины бывает при поражении папилломакулярного пучка. Когда атрофия является следствием заболевания хиазмы или зрительных трактов, тогда имеются гемианопические типы дефектов поля зрения. Диагностика атрофии зрительного нерва трудна когда имеется небольшое побледнение всего диска или его височной части. Необходимо тщательно исследовать поле зрения белым объектом в 5 мм и 1-2 мм. Ведь очень важно определить является ли процесс стабильным, законченным или он находится в стадии прогрессирования.
Атрофия зрительного нерва при табесе развивается на обоих глазах, но степень поражения каждого глаза может быть далеко не одинаковой. Острота зрения падает постепенно, но т.к. процесс при табесе всегда прогрессирующий, то в конечном итоге наступает в разные сроки (от 2-3 недель до 2-3 лет) двусторонняя слепота. Наиболее частой формой изменения поля зрения при табетической атрофии является постепенно прогрессирующее сужение границ при отсутствии скотом в пределах сохранившихся участков. Редко при табесе наблюдаются битемпоральные скотомы, битемпоральное сужение границ поля зрения, а также центральные скотомы. Прогноз при табетической атрофии зрительного нерва всегда плохой. Атрофия зрительного нерва может наблюдаться при деформациях и заболеваниях костей черепа. Такая атрофия наблюдается при башнеобразном черепе. Понижение зрения обычно развивается в раннем детском возрасте и редко после 7 лет. Слепота обоих глаз наблюдается редко, иногда наблюдается слепота одного глаза с резким понижением зрения на другом глазу. Со стороны поля зрения отмечается значительное сужение границ поля зрения по всем меридианам, скотом не бывает. Атрофию зрительного нерва при башнеобразном черепе большинство считают последствием застойных сосков, развивающихся на почве повышения внутричерепного давления. Из других деформаций черепа атрофию зрительных нервов вызывает dysostosis craniofacialis (болезнь Крузона, синдром Аперта, мраморная болезнь и др.).
ИШЕМИЯ ДИСКА ЗРИТЕЛЬНОГО НЕРВА
(Передняя ишемическая нейропатия)
Она наступает в результате нарушения кровообращения в сосудах, питающих зрительный нерв. Наступает быстрая потеря зрения, вплоть до светоощущения, значительно чаще у пожилых людей, страдающих гипертонической болезнью, атеросклерозом, эндоартериитом, диабетом, коллагенозами, часто бывает у больных с височным артериитом. Такое состояние может наступить у здоровых людей после экстракции зуба. На глазном дне видно, что диск становится отечен, бледен, проминирует в стекловидное тело, границы размыты, часто с ватообразным отеком и геморрагиями вокруг. Артерии сужены, калибр неравномерен, вены широкие, темные, извитые. В поле зрения возникают нетипичные верхние или нижние гемианопсии, могут быть секторообразные дефекты и центральные скотомы. Уже к концу второй недели наступает различной степени выраженности атрофия зрительного нерва.
Лечение: оказание неотложной помощи, срочная госпитализация и применение патогенетического лечения, которое направлено на внутрисосудистый тромб. При оказании неотложной помощи: нитроглицерин (0,0005 г) под язык или три капли 1% раствора на сахаре или вдыхание амилнитрита (2-3 капли из ампулы на носовой платок, бинт или марлю). Ретробульбарно 0,3-0,5 мл 0,1% раствора атропина и прискол (одну ампулу) в течение нескольких дней; 0,3-0,5 мл 0,4% раствора дексазона, 700-1000 ЕД гепарина.
Внутривенно 5-10 мл 2,4% раствора эуфиллина с 10-20 мл 40% раствором глюкозы, 2-4 мл 2% раствора но-шпы (медленно вводить и то и другое), 15% раствор компламина по 2 мл 1-2 раза в день, вводить очень медленно, в лежачем положении больного.
В стационаре назначают кроме внутривенного, внутримышечное введение 2% раствора но-шпы в количестве 2-4 мл, гепарина 20,000-40,000 ЕД в сутки. Внутривенно от 1 до 6-7 раз вводится фибринолизин (разовая лечебная доза 20,000-30,000 ЕД) растворяется из расчета 10,000 ЕД на 10 мл раствора и вводится со скоростью 20-25 капель в минуту. В капельницу добавляется гепарин из расчета 2:1 (на 20,000 ЕД фибринолизина 10,000 ЕД гепарина). Кроме внутривенного введения фибринолизин можно вводить ежедневно или через 1-2 дня ретробульбарно (от 800 до 100 ЕД в 0,25% растворе новокаина с добавлением гепарина 500 ЕД) и под конъюнктиву (300 ЕД без гепарина). Внутривенно назначается тромболитин 0,05-0,1 г комплексное высокомолекулярное соединение аморфного трипсина с гепарином, (растворяют содержимое ампулы в 5 мл 2% раствора новокаина в вводят медленно 2 раза в сутки под контролем свертываемости крови и протромбинового индекса). Применяют также внутривенно капельно из расчета 5,000 СТА на 1 кг массы больного фермент урокиназу. Одновременно, приблизительно в течение 6-7 дней применяют Антикоагулянт — вещество, угнетающее активность свертывающей системы крови
У пожилых людей следует проводить антисклеротическую терапию. Лечение больных проводится совместно с терапевтом и невропатологом. Рекомендуется также Магнитотерапия – один из методов физиотерапевтического лечения человека с помощью воздействия постоянным, переменным или бегущим магнитным полем на организм.
Обладает сосудорасширяющим, обезболивающим, противовоспалительным, общеукрепляющим, стимулирующим, нейропротективным, релаксирующим, регенерирующим действиями.
ОПУХОЛИ ЗРИТЕЛЬНОГО НЕРВА
Клиническая симптоматика новообразований зрительного нерва разнообразна и зависит от того, в каком отрезке его развивается опухоль (внутриглазном, внутриорбитальной части зрительного нерва, внутри зрительного канала и внутричерепной части). Ведущим симптомом заболевания является появление и медленное увеличение одностороннего экзофтальма, который может достигать очень больших размеров, вплоть до вывиха глазного яблока. Выпячивание бывает, как правило, прямо вперед и лишь иногда с небольшим отклонением кнаружи, без ограничения подвижности глазного яблока. При большом экзофтальме имеется неполное смыкание глазной щели, что приводит к высыханию роговицы и развитию в ней дистрофических процессов, вплоть до разрушения и прободения глазного яблока. Величина экзофтальма не всегда характеризует размеры новообразования, т.к. его рост может идти по зрительному нерву внутрь черепа. Экзофтальма может не быть при интракраниальной локализации глиомы. В этом случае диагностика всегда запоздалая и нередко посмертная. Если родители заметили снижение остроты зрения, которое всегда и при всех локализациях опухоли наступает рано и обратились к врачу, то исходы такой локализации значительно лучше. Острота зрения снижается вместе с нарастанием экзофтальма вплоть до полной слепоты на стороне поражения.
ОПУХОЛИ ХИАЗМЫ
Глиома может быть проявлением общего заболевания – нейрофиброматоза. Опухоль может прорастать по зрительным нервам зрительным трактам в гипоталамическую область и дно III желудочка. В зависимости от локализации появляются глазные, эндокринные симптомы. Глазные – снижение остроты зрения и изменения поля зрения по типу гемианопсии, двусторонней нисходящей атрофии зрительного нерва. При распространении в III желудочек развиваются не осложненные застойные диски. Рентгенологически выявляют деформации области турецкого седла. Эндокринные – это гипоталамические расстройства.
Аденома гипофиза – в зависимости от гормональной активности опухоли развиваются различные симптомы. Глазные – симметричные гетеронимные гемианопсии периферической или центральной части поля зрения, чаще битемпоральные и снижение зрения из-за нисходящей атрофии. Эндокринные нарушения – ожирение, сонливость, Гипофункция — ослабление деятельности органов, физиологических систем и тканей организма
» >гипофункция половых желез, полифагия, полиурия т.е. гипоталамические расстройства. Рентгенологи чески – отмечается деструкция области турецкого седла. Краниофарингиома – прогрессирующая дизонтогенетическая опухоль развивается из остатков эмбрионального эпителиального тяжа между глоткой и гипофизом. Встречается в детском и юношеском возрасте. Изменения, что и при предыдущих опухолях.
У лиц старше 40 лет в области хиазмы встречается менингиома бугорка турецкого седла, которая прогрессирует медленно со снижением зрения. В поле зрения битемпоральная Гемианопсия (гемианопия) — выпадение половины поля зрения каждого
Вопросы: