Пролиферация фолликулярного эпителия щитовидной железы что это
Купить замки в СПб по лучшим ценам в СПб citadel2000.ru
Рак щитовидной железы : виды, диагностика, лечение.
Раки щитовидной железы можно разделить на две группы в зависимости оттого, развиваются они из фолликулярного эпителия щитовидной железы или из парафолликулярных, или Склеток. В последнем случае (медуллярный рак щитовидной железы) имеются характерные физиологические и клинические особенности, требующие отдельного рассмотрения (см. гл. 334). Щитовидная железа может также служить местом локализации того или иного лимфопролиферативного процесса или метастазов обнаруженного или необнаруженного первичного рака других органов.
Рак щитовидной железы : Раки из фолликулярного эпителия.
Клиническое течение раков трех разных гистологических типов различается. Наименее часто встречающийся анапластический рак, гистологически недифференцированный, очень злокачественный и устойчивый к облучению, поражает обычно лиц пожилого возраста. Он быстро приводит к смерти больного вследствие местного инвазивного роста. Второй тип опухоли фолликулярный рак также встречается нечасто и гистологически напоминает нормальную тиреоидную ткань. Как правило, он рано метастазирует гематогенным путем, и уже при первом обращении к врачу у больных могут быть отдаленные метастазы, чаще в легких и костях. Фолликулярный рак или фолликулярные элементы папиллярного рака ответственны за те случаи, в которых рак щитовидной железы или его метастазы накапливают значительные количества 131I. Третий и наиболее распространенный вид опухолипапиллярный рак имеет бимодальное возрастное распределение с максимумами на втором третьем десятилетии жизни и в старости. Эти опухоли растут медленно и метастазируют обычно в региональные лимфатические узлы, где их рост может задерживаться на долгие годы. Обострение заболевания может произойти в любое время. Как в первичном очаге, так и в метастазах обычно имеются фолликулярные элементы.
Рак щитовидной железы : Диагностика.
Проблемы диагностики рака щитовидной железы и лечения больных тесно связаны и проблемами узлового зоба. В прошлом этот вопрос служил предметом больших разногласий, обусловленных кажущейся противоречивостью данных. С одной стороны, в ткани удаленных тиреоидных узлов, особенно солитарных, очень часто обнаруживали рак (по некоторым данным, до 20%). С: другой стороны, несмотря на распространенность узлового зоба среди общего населения (примерно 4%), частота встречаемости рака щитовидной железы (выявляемого при жизни или в качестве причины смерти) весьма мала. Такие данные обусловливали либо крайний радикализм, либо консерватизм в подходах к лечению больных с узловым зобом. В настоящее время это противоречие объясняют тем, что для хирургического лечения отбирают больных с высоким риском развития рака щитовидной железы, что и определяет значительный процент последнего среди оперируемых больных. Возможность подобного отбора позволяет надеяться, что в будущем оперировать будут только тех больных, у которых имеется рак щитовидной железы.
Рак щитовидной железы : Признаки.
Подозрение на рак возникает в случаях свежего роста тиреоидного узла или массы, особенно если он происходит быстро и не сопровождается размягчением ткани и охриплостью голоса. Специального внимания заслуживают те больные, в анамнезе которых имелись сведения о перенесенном в детстве облучении головы, шеи или верхнего средостения, поскольку такое облучение сопряжено с высокой частотой патологии щитовидной железы (в том числе рака) в отдаленные сроки жизни. Узлы в щитовидной железе развиваются примерно у 20% лиц, подвергшихся облучению, причем до их появления может пройти 30 лет и более. Среди больных этой группы, имеющих пальпируемые узлы, приблизительно в 30% случаев при операции обнаруживают рак щитовидной железы, часто мультицентрический и иногда метастатический.
Опытный специалист важные сведения может получить при пальпации щитовидной железы. Узел, окруженный нормальной тиреоидной тканью (солитарный узел), вызывает большее подозрение на опухоль, чем один из нескольких пальпируемых узлов, так как последний скорее может быть частью диффузного процесса, такого как простой зоб. Кроме того, рак обычно имеет плотную консистенцию без размягчении. Поздними признаками являются спаянность с окружающими структурами и лимфаденопатия. Поскольку кистозные образования, особенно небольшие, диаметром до нескольких сантиметров, реже содержат раковые клетки, чем солидные образования, иногда полезно провести просвечивание и особенно ультразвуковое исследование (см. ниже). Возраст и пол больного также имеют значение для принятия решения. У женщин доброкачественные узлы встречаются чаще, чем у мужчин. Для злокачественных новообразований это менее характерно. Поэтому узловые образования у мужчин внушают большее подозрение на рак, чем у женщин.
Значение результатов лабораторных исследований в дифференцировании злокачественных и незлокачественных новообразований в области щитовидной железы невелико. Общая функция последней обычно остается нормальной. За исключением больных с медуллярным раком щитовидной железы, у которых может быть повышена концентрация кальцитонина в сыворотке крови, маркеры опухоли малоинформативны. У многих больных с дифференцированными формами рака щитовидной железы уровень тиреоглобулина в сыворотке повышен, что, правда, имеет незначительную диагностическую ценность, поскольку характерно и для больных с доброкачественной аденомой, простым зобом или болезнью Грейвса. Некоторую помощь оказывает рентгеноскопия мягких тканей шеи, так как тонкий пунктир кальцификатов в щитовидной железе указывает на присутствие псаммомных телец в ткани папиллярного рака.
Важнейшее значение для разработки программы ведения больного с узловым зобом имеет сцинтилляционное сканирование. Хотя злокачественны лишь около 20% нефункционирующих узлов щитовидной железы, обнаружение «холодного» узла существенно укрепляет подозрения на рак, внушаемые другими признаками. Гиперфункционирующие узлы редко бывают злокачественными. Ультразвуковое исследование позволяет решить, является ли узел кистозным, солидным или смешанным. При кистозных узлах можно провести аспирацию, которая часто имеет лечебное значение, а содержимое исследовать гистологически. Солидные и смешанные образования свидетельствуют в пользу опухоли, но могут быть как злокачественными, так и доброкачественными.
На данном этапе обследования врач должен принять решение, продолжать ли наблюдение за больным, вводя ему супрессивные дозы тиреоидных гормонов в надежде на уменьшение или исчезновение подозрительного узла (надежда, которая, по опыту автора, редко оправдывается), ждать ли результатов пункционной биопсии или производить открытую биопсию и тиреоидэктомию. Для некоторых больных автор рекомендовал бы последний подход. Это в основном больные, перенесшие в прошлом облучение щитовидной железы и имеющие один или несколько четко пальпируемых узлов, мужчины молодого возраста, а также женщины с солитарными «холодовыми» узлами, особенно если они плотные, не содержат размягченных участков и быстро увеличиваются в размере. В остальных случаях автор рекомендует аспирацию или инцизионнопункционную биопсию. Первая процедура проста, не дает осложнений и применима к мелким узелкам. Она обеспечивает оптимальные результаты там, где имеется возможность квалифицированного гистопатологического исследования полученной пробы. В таких условиях аспирационная биопсия служит надежным средством дифференциации доброкачественных и злокачественных узлов, за исключением высококлеточной или фолликулярной патологии. В этом случае для дифференциации требуется определить, имеется ли инвазия в сосуды. Несмотря на возможные ложноположительные и ложноотрицательные результаты, эта методика позволяет уменьшить число больных, подвергающихся операции по поводу узлов щитовидной железы, доказывая их доброкачественность. Кроме того, диагноз рака в таких случаях позволяет заранее планировать операцию и получить согласие больного или врача, колеблющихся перед выбором лечения.
Рак щитовидной железы : Лечение.
Независимо от характера планируемой операции хирургическое вмешательство по поводу рака щитовидной железы должно выполняться опытным в данной области хирургом. Для того чтобы облегчить проведение операции и уменьшить вероятность диссеминирования опухоли, в течение нескольких предшествующих недель больному целесообразно назначить супрессивную терапию левотироксином. В том случае, если у больного до операции окончательный диагноз не установлен (например, не проводили биопсию), подозрительное образование удаляют вместе с обширными участками окружающей ткани и исследуют на замороженных срезах. Относительно вида вмешательства в случае обнаружения рака мнения расходятся. При отсутствии мультицентричного роста и метастазов некоторые специалисты рекомендуют ипсилатеральную лобэктомию, удаление перешейка и, возможно, частичную контралатеральную лобэктомию. Несмотря на высокую частоту осложнений, автор предпочитает производить почти тотальную тиреоидэктомию, поскольку опухоль нередко поражает всю железу, распространяясь по местным лимфатическим путям, а также потому, что более обширная операция снижает частоту рецидивов и показатель смертности от рака. Регионарные лимфатические узлы необходимо исследовать и при наличии признаков их вовлечения в процесс удалять, но радикальное удаление шейных тканей неоправданно. Если рак обнаружили не при срочной биопсии (с исследованием замороженных срезов), а позднее, при планомерном изучении срезов, нужно проводить повторную операцию для удаления оставшейся тиреоидной ткани.
Примерно через 3 нед после операции лиотиронин (75100 мкг в сутки) заменяют левотироксином, так как последний обеспечивает более быстрое восстановление секреции ТТГ (после своей отмены через 3 нед). Спустя еще 23 нед, когда концентрация ТТГ в сыворотке крови достигает 50 мкЕд/мл, вводят большую дозу 131I (185370 МБк, или 5 10 мКи) и производят сканирование всего тела через 24, 48 и 72 ч. В случае обнаружения остаточной тиреоидной ткани (как это обычно имеет место) вводят разрушающую дозу 131I (1850 МБк, или 50 мКи), а если выявляют функционирующие метастазы, дозу удваивают. Через 2448 ч возобновляют супрессивную терапию левотироксином. Примерно через 1 нед после введения второй дозы 131I повторяют сканирование всего тела, так как большая доза радиойода позволяет обнаружить метастазы, которые не удалось выявить при использовании меньшей начальной дозы. Если метастазы найдены, супрессивную терапию отменяют, вводят дополнительно 3700 МБк (100 мКи) 131I и возобновляют супрессивную терапию левотироксином.
Больных повторно обследуют примерно через 6 мес после операции, в дальнейшем обследования повторяют не реже двух раз в год. При обследовании пальпируют шею, чтобы выявить рецидив или метастазы, которые часто поддаются локальному хирургическому удалению. Берут пробы крови для определения тиреоглобулина, так как повышенная его концентрация у больных, получающих супрессивную терапию, указывает на наличие метастазов. При первом обследовании (через 6 мес) больным, у которых ранее были выявлены метастазы, целесообразно провести сканирование всего туловища (подготовка описана выше). Больных, у которых метастазы при предыдущем сканировании не обнаруживались, не подвергают повторному сканированию, если у них не повышен уровень тиреоглобулина в сыворотке крови; повторное сканирование у них проводят лишь через 1 год после операции. Больным с положительными результатами сканирования всего тела назначают лечение, рассмотренное выше. Тех же, у кого результаты сканирования отрицательны, продолжают периодически обследовать и с регулярными интервалами определяют у них уровень тиреоглобулина в сыворотке крови. При отрицательных результатах определения тиреоглобулина и сканирования больных последний раз обследуют примерно через 3 года, если за это время у них не возрос уровень тиреоглобулина. У некоторых больных его содержание в сыворотке может быть повышено, несмотря на отсутствие видимых функционирующих метастазов. В таких случаях, очевидно, не следует вводить 131I, но этих больных нужно обследовать с помощью рентгеноскопии и сканирования костей, чтобы установить локализацию секретирующих тиреоглобулин метастазов.
Такая программа, включающая почти тотальную тиреоидэктомию, длительную супрессивную терапию и разрушение функционирующих метастазов радиойодом, уменьшает частоту рецидивов и продлевает жизнь больным с папиллярным раком щитовидной железы. Больных с фолликулярным раком следует лечить столь же (если не более) радикально и интенсивно, хотя результаты обычно менее благоприятны. Для лечения больных с анапластическим раком применяют в основном паллиативные меры; большинство таких больных погибают в течение 6 мес после установления диагноза.
Комплексная ультразвуковая и цитологическая оценка пролиферативных процессов в щитовидной железе
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Эпидемиологические исследования последних лет свидетельствуют о неуклонном росте частоты заболеваний щитовидной железы. Установлено, что при массовых обследованиях населения ее узловые образования выявляются у 15-22% обследованных [4]. Отмечен и существенный повсеместный рост неопластических поражений. Так, по данным ВОЗ, заболеваемость раком щитовидной железы за последние 10 лет увеличилась в 2 раза. В России этот показатель в 1995 г. составил 5,1 на 100 000 населения, в США ежегодно регистрируется более 30 000 впервые выявленных случаев рака, в связи с чем проводится более 60 000 тиреоидэктомий, 1100 больных погибают от этого заболевания [2,3,6].
Нередко больные длительно наблюдаются и в последующем оперируются по поводу доброкачественного поражения железы (зоб, аденома) и лишь на операции у них устанавливается диагноз рака. При этом наиболее часто (86,7%) рак выявляется в узлах диаметром от 1,0 до 2,5 см, хотя абсолютные размеры последних не являются патогномоничными.
В последние 10-15 лет среди инструментальных методов диагностики ведущее место занял ультразвуковой, несомненным преимуществом которого явились высокая информативность, безвредность и необременительность. Между тем, работами отечественных и зарубежных авторов [1,7,8] было показано, что, основываясь лишь на традиционных ультразвуковых признаках (снижение эхогенности ткани, неровность и нечеткость контуров, отсутствие гипоэхогенного ободка, увеличение регионарных лимфоузлов), нельзя провести дифференциальный диагноз между злокачественным и доброкачественным характером поражения.
Отсутствие патогномоничных признаков рака связано не только с полиморфизмом самих злокачественных опухолей щитовидной железы, но и с разнообразием фоновых состояний при развитии рака, особенно у лиц пожилого и старческого возраста [5].
В последние годы все большее применение в дифференциальной диагностике узловых образований щитовидной железы находит метод аспирационной биопсии тонкой иглой, однако определенные трудности возникают из-за сложности получения информативного материала, так как в пунктате, как правило, находят большую примесь крови, которая, разбавляя его, деформирует клетки и тем самым затрудняет цитологическое исследование. Следует отметить, что при злокачественном перерождении узла, в том числе и при мультицентрическом расположении опухоли, не всегда удается получить пунктат, отвечающий истинному клеточному составу. Ультразвуковой контроль аспирационной биопсии увеличивает возможности получения информативного материала.
Целью настоящей работы явилась сравнительная оценка информативности тонкоигольной пункционной биопсии узловых образований щитовидной железы под контролем ультразвука с последующим цитологическим исследованием.
Материалы и методы
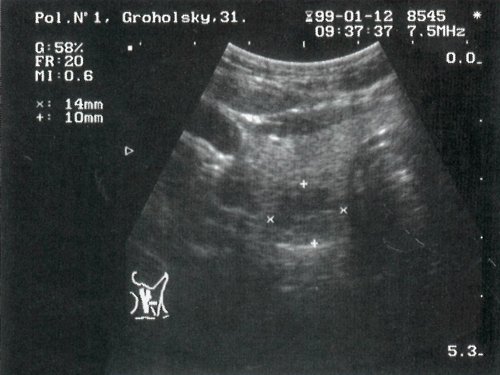
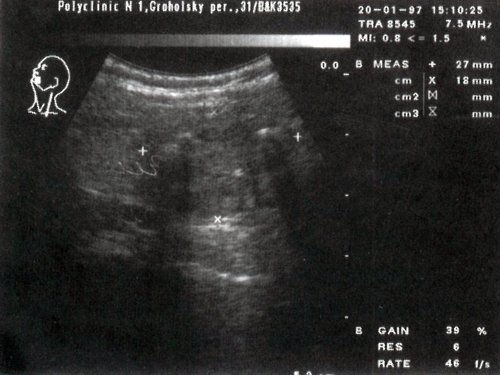
Ткань щитовидной железы в норме выглядит однородной. Эхогенность ее незначительно превышает эхогенность окружающих мышц, в частности продольной мышцы шеи (рис. 1).
Рис. 1. Эхографическая картина щитовидной железы в норме.
Показаниями для пункционной биопсии были, помимо наличия названных выше критериев злокачественности, изменения, происходившие в узле в процессе динамического наблюдения (быстрый рост, изменение структуры, появление новых узлов).
Результаты
Эхографически выявлены узловые образования со следующими характеристиками:
а) Цитологическое заключение: картина тиреоидита с узлообразованием.
б) Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
а) Цитологическое заключение: фолликулярная аденома щитовидной железы.
Гистологическое заключение: микрофолликулярная аденома с очаговой пролиферацией эпителия и умеренной очаговой атипией клеток фолликулярного эпителия.
б) Цитологическое заключение: коллоидный зоб с пролиферацией и атипией клеток эпителия.
Гистологическое заключение: папиллярно-фолликулярный рак щитовидной железы.
в) Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: узловой коллоидный зоб.
а) Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: узловой коллоидный зоб.
б) Цитологическое заключение: рак щитовидной железы.
Гистологическое заключение: высокодифференцированный папиллярно-клеточный рак на фоне аутоиммунного тиреоидита.
Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: микро- и макрофолликулярный зоб со склерозом стромы.
При сопоставлении ультразвуковых характеристик узлов с результатами цитологического исследования (табл. 1) выявлена следующая закономерность: чем более неоднородна эхоструктура узла, тем более выражена тенденция эпителия к пролиферации. При хроническом тиреоидите наиболее часто встречались изо- и гиперэхогенные узлы однородной структуры, тогда как узлы смешанной неоднородной структуры более характерны для коллоидного зоба с выраженной пролиферацией эпителия. Вместе же обе группы узлов «смешанной неоднородной структуры» и «изо- и гипоэхогенные с микрокальцинатами» составили 80% всех узлов, в которых, по данным цитологического исследования, выявлена пролиферация эпителия.
| Ультразвуковые характеристики узлов | Цитология | Всего | ||||
|---|---|---|---|---|---|---|
| Тиреоидит с узлообразованием | Коллоидный зоб | Подозрение на рак | Рак | |||
| без пролиферации | с пролиферацией | |||||
| Изо- и гиперэхогенные | 45 | 12 | 3 | — | — | 60 |
| Гипоэхогенные | 18 | 15 | 7 | 1 | — | 41 |
| Смешанной неоднородной структуры | 8 | — | 26 | — | 2 | 36 |
| Изо- и гиперэхогенные с микрокальцитами | — | 8 | 16 | 1 | — | 25 |
| Итого: | 71 | 35 | 52 | 2 | 2 | 162 |
Высокая степень пролиферации, картина рака щитовидной железы явились показаниями к оперативному лечению, проведенному 30 пациентам. Результаты сопоставления цитологической картины и данных гистологического исследования материала, полученного на операции, представлены в табл. 2.
Заключение
По литературным данным [1], корреляция между цитологическим и гистологическим исследованиями оценивается как 65,5%, т.е. 65,5% больным, у которых по данным цитологического исследования поставлен диагноз «рак щитовидной железы», данные гистологического исследования этот диагноз подтверждают. При цитологическом заключении «подозрение на рак» гистологически рак выявляется у 32% больных, при «резко выраженной пролиферации фолликулярного эпителия» рак выявляется гистологически у 11,5% и при цитологическом заключении «зоб» или «аденома» рак диагностируется в 3,4% случаев.
Однако и рак щитовидной железы, и аденома из фолликулярных клеток требуют одинакового объема хирургического пособия [2,8], поэтому, если ложные результаты между группами больных с аденомой и раком щитовидной железы рассматривать как истинно положительные, то чувствительность и специфичность аспирационной пункционной биопсии тонкой иглой под контролем УЗИ значительно повышаются и достигают 81,7 и 92% соответственно [2].
Таким образом, поскольку четкие ультразвуковые критерии злокачественности процесса в щитовидной железе отсутствуют, следует считать обязательным проведение пункционной биопсии обнаруженных при эхографии узлов с последующим цитологическим исследованием. Такой диагностический подход позволяет с высокой степенью достоверности выделить группу пациентов, требующих обязательного хирургического вмешательства. Учитывая тот факт, что отрицательный результат цитологического исследования не является абсолютным доказательством отсутствия злокачественного роста, показаниями к операции следует считать не только выраженность пролиферативных процессов в ткани узла, но и его прогрессирующее увеличение.
Авторы приносят искреннюю благодарность сотрудникам поликлиники N 1 МЦ УД Президента РФ: заведующей отделением эндокринологии Л.В. Семеновой, врачу-онкологу Т.П. Кутасовой и врачу-цитологу Н.Н. Ольшевской за содействие в проведении исследования.
Литература
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Фолликулярная опухоль: выход из тупика!
Заключение о «фолликулярной опухоли» может вывести из равновесия, нарушить уклад жизни, заставив искать выход из «беды». Но так ли страшен и коварен этот врачебный «диагноз»? Есть ли выход из сложной ситуации? В действительности, за понятием «фолликулярная опухоль» скрывается множество странностей. Вы обязательно должны узнать о них всё!
Появление и определение термина
Понятие о «фолликулярной опухоли» было создано не эндокринологами, а морфологами (эти специалисты изучают строение тканей органов в норме и при заболеваниях). При исследовании кусочков ткани щитовидной железы, взятых при пункционной биопсии, морфологи стремятся в разнообразии изменений выявить закономерные признаки, присущие определённым болезням. В реальности, не всегда удаётся чётко различить «отклонения от нормы» и дать им конкретные названия.
Усложняет диагностическую задачу два условия:
1) ограниченность материала, ведь у пациента при тонкоигольной аспирационной пункционной биопсии (ТАПБ) удаётся получить из железы лишь малое количество материала,
2) доброкачественные и злокачественные процессы имеют общие признаки.
С помощью микроскопов морфологи внимательно изучают всё то, что удалось изъять при ТАПБ. Видят изменения, но не всегда могут однозначно оценить их.
Главная задача цитологического исследования при узлах щитовидной железы ― выявить или исключить присутствие рака. Но как должен поступать морфолог, если он сомневается? Как назвать процесс в узле щитовидной железы, если отсутствует совокупность характерных признаков рака, но есть изменения, которые встречаются при злокачественности также, как и при доброкачественных процессах? Для таких случаев около двух десятилетий назад была создана формулировка «фолликулярная опухоль».
Фолликулярная опухоль (ФО) ― это понятие, включающее признаки изменений в узлах щитовидной железы, характерные как для доброкачественных, так и для злокачественных процессов. Этот термин было принято использовать для заключений в «Протоколе цитологического исследования».
«Фолликулярная опухоль» не является названием конкретной болезни щитовидной железы. Это словосочетание обобщающее. Поэтому оно не может применяться для диагноза и служить абсолютным показанием для выбора лечения.
Не путайте и не подменяйте два разных понятия: заключение и диагноз. Заключение ― это вывод одного исследования. Диагноз ― это обобщенный вывод по результатам многих исследований (обследования), объединённый на основании представления механизма развития болезни, сущности болезни и прочих критериев патологического процесса. Заключение не является частью диагноза, но влияет на него.
«Фолликулярная опухоль» в реальной практике
Термин «фолликулярная опухоль» должен применяться только в медицинском документе «Протокол цитологического исследования». Это исследование врачи часто именуют сокращенно цитологией. Например, говорят: «При цитологии было выявлено…».
В этом протоколе после указания номера и места изъятия материала (биоптата) из щитовидной железы всегда должно быть ОПИСАНИЕ всех элементов ткани, полученных при пункционной биопсии. Это важное и обязательное условие! За описанием следует ЗАКЛЮЧЕНИЕ, представляющее собой краткий вывод о выявленных признаках.
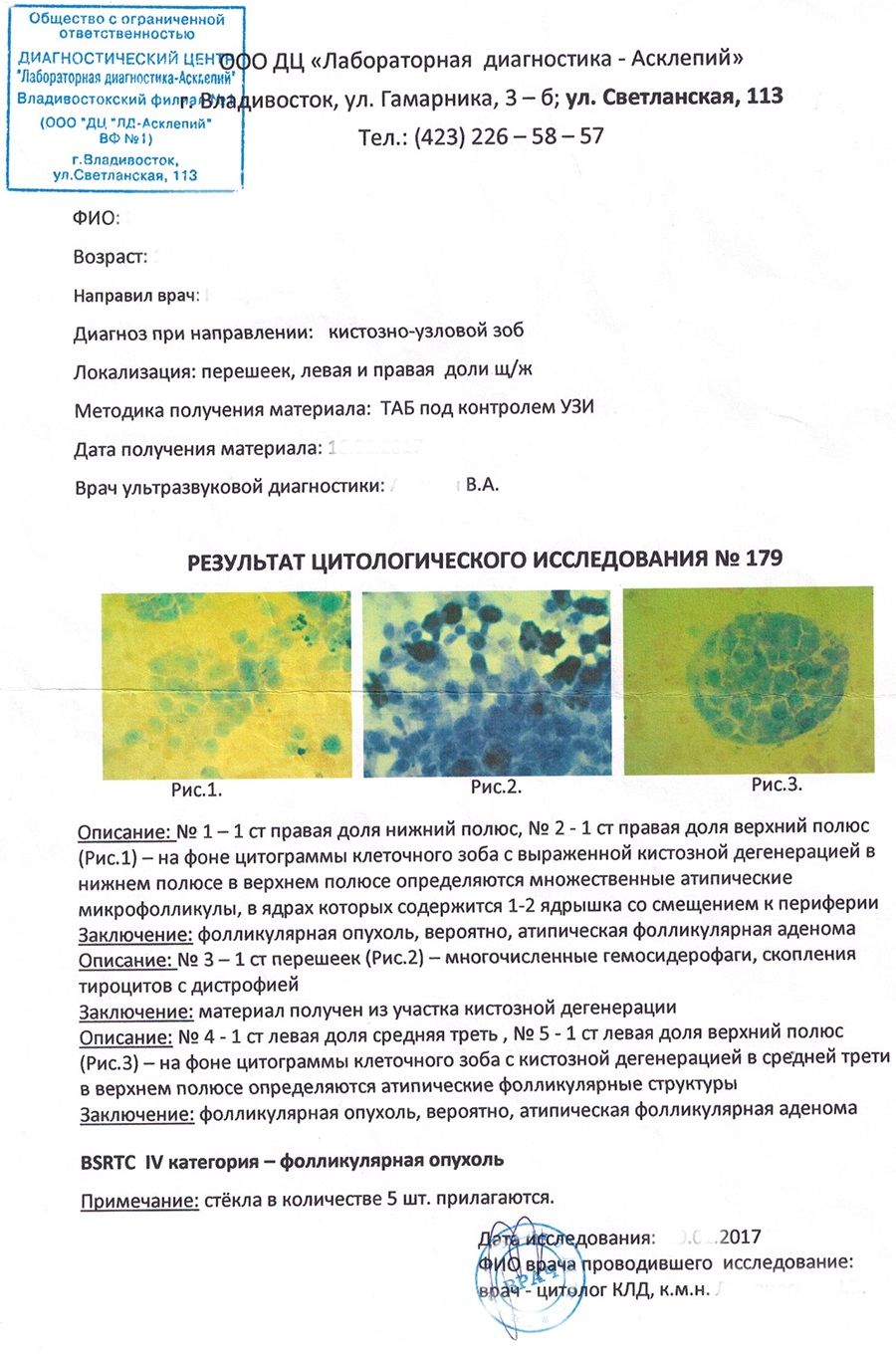
Рисунок. Протокол цитологического исследования (ФИО пациента и специалиста удалены). Документ оформлен правильно. Присутствует указание места изъятия материала из щитовидной железы, описание и заключение. Результат оценен по современной системе Bethesda (см. ниже). Особой ценностью этого документа являются снимки, позволяющие врачу ориентироваться не только на описание, но и на цитологическую картину. Документ содержит указание на прилагаемые к протоколу предметные стёкла (От нашей Клиники этот протокол получает наивысшую оценку за оформление в России).
В реальной практике морфологи часто пренебрегают указанным порядком оформления документов. В России некоторые специалисты и медицинские организации не описывают цитологическую картину узла и ограничиваются лишь заключением. Но из заключения совершенно не следует описание, что создает сложность понимания клиницистом-эндокринологом особенностей болезни.
Ещё бОльшую сложность для диагностики и принятия решения о выборе лечения представляют результаты цитологической диагностики без описания с заключением, содержащим неконкретную формулировку «фолликулярная опухоль».
В некоторых протоколах цитологической диагностики с заключением о фолликулярной опухоли, кроме отсутствия описания, приходится видеть совершенно неуместный текст: «Показано оперативное лечение». Возникают вопросы: «Почему по ограниченным и неполноценным данным назначается операция? Почему нарушено оформление медицинской документации (назначение приводится в цитологическом протоколе)? Кто заинтересован в такой ситуации?».
Понятие «Фолликулярная опухоль» устаревает
Современная эндокринология стремится сделать заключения разных исследований чёткими и унифицировать их, насколько это возможно. Поэтому для морфологического, ультразвукового, рентгено-радиологического и прочих направлений в диагностике создаются новые классификации. Они позволяют точнее передать представление специалистов о выявленном изменении.
Для цитологического исследования щитовидной железы в 2007 г. была создана специальная классификация ― The Bethesda System For Reporting Thyroid Cytopathology (TBSRTC). Авторы системы Bethesda, конечно, не повысили достоверность цитологической диагностики. Тем не менее, эта система улучшила взаимопонимание между врачами разных специальностей и включила более точное предположение о злокачественности.
Классификация цитологических данных щитовидной железы
(The Bethesda System For Reporting Thyroid Cytopathology (TBSRTC), 2007)
| Диагностическая оценка | Вероятность рака, % | Тактика врача* |
| I. Недиагностический или неудовлетворительный материал | 1-4 | Повторная пункционная биопсия |
| II. Доброкачественный процесс | 0-3 | Наблюдение |
| III. Атипия неясного значения или фолликулярные изменения невыясненного значения | 5-15 | Повторная пункционная биопсия |
| IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль | 15-30 | Операционное удаление доли щитовидной железы |
| V. Подозрение злокачественности | 60-75 | Полное или расширенное удаление всей щитовидной железы или её доли |
| VI. Злокачественность | 97-99 | Расширенное удаление всей щитовидной железы |
*Тактика специалиста зависит от дополнительных клинических обстоятельств (истории болезни, данных УЗИ, сцинтиграфии и пр.).
Статистическая классификация из Батесды (город в штате Мэрилэнд, США) заменила потребность в термине «фолликулярная опухоль». С 2015 года эта классификация начала активно применяться в России. Но не всеми морфологами.
Специалисты вправе использовать понятие «фолликулярная опухоль», но могут вместо него применить более точное обозначение, указав 3, 4 или 5 категорию по Bethesda, что соответствует 15%, 30% и 75% вероятности рака.
Что скрывается за фолликулярной опухолью?
Статистике известно, что 96% узлов щитовидной железы доброкачественные. Вместе с тем, следует уточнить, что каждый узел щитовидной железы представляет собой опухоль, так как в период первой стадии (развития) происходит размножение клеток внутри узлов. Это дополнительное образование клеток, независимо от их добро- или злокачественности, в научной медицине называется опухолью. Поэтому каждый щитовидный узел ― это опухоль.
Размножение клеток в ткани вне узлов называется регенерацией. Это естественное обновление ткани внутри щитовидной железы. Абсолютно такой же процесс обновления ткани внутри узлов принято обозначать другим термином ― пролиферация. На стадии развития в узлах может происходить интенсивно. Величина активности пролиферации не является признаком рака.
Обычная ткань щитовидной железы состоит из фолликулов (групп клеток, охватывающих коллоид), поэтому словосочетание «Фолликулярная опухоль» служит обозначением участка в щитовидной железе с типичным устройством. Важно отличать «фолликулярную опухоль» от «фолликулярной карциномы». Только последний термин является названием морфологического варианта рака. Поэтому фолликулярная опухоль не может и не должна ассоциироваться со злокачественностью. Заключение о фолликулярной опухоли ― это ещё не показание к операции.
Термины «фолликулярная неоплазия» и «фолликулярное новообразование» можно рассматривать как синонимы фолликулярной опухоли.
Мифы о «фолликулярной опухоли»
1. Морфологическому термину «фолликулярная опухоль» интернет-копирайтеры придали образ болезни и назначили симптомы. В действительности, у обобщающего цитологического термина «фолликулярная опухоль» не может быть никаких симптомов. Более того, почти у всех узлов нет никаких ощущаемых симптомов, кроме внешней заметности крупных узлов или узлов средней величины, расположенных в перешейке щитовидной железы.
Ощущения давления, удушения, кома в горле, покашливания, изменения голоса, усталости/утомляемости, аритмии, боль и пр. не провоцируются узлами. Все они могут наблюдаться при отсутствии узлов. О механизме возникновения этих явлений поясняется в специальной статье «Ком в горле и щитовидная железа».
2. Заинтересованность привести пациента с фолликулярной опухолью к хирургу и прооперировать создала миф о перерождении или трансформации доброкачественных узлов в злокачественные. Процесс перехода фолликулярной опухоли в карциному не подтвержден исследованиями. Научных публикаций (статей, монографий, руководств, диссертаций) о таком явлении в щитовидной железе не существует.
3. Также не существует научно обоснованных представлений о компенсированных и декомпенсированных опухолях (новообразованиях) щитовидной железы. Признак незаметности (бедной симптоматики) не является критерием компенсации, так как при значительно истощенной и разрушенной ткани узла также нет никаких симптомов. Гипертиреоидный узел или гипертиреоз не относятся к декомпенсации, так как функциональная способность узла при этом не уменьшена.
К сожалению, важные базовые знания о компенсации не преподаются должным образом в ВУЗах и системе послевузовской подготовки. «Общая патология человека» как фундаментальная медицинская наука, изучающая компенсацию, или не преподаётся, или преподносится ограниченно. Кроме того, знание о компенсации недостаточно полно представлено в научных публикациях. Поэтому странное представление о компенсировано-декомпенсированных узлах однотипно переписывается копирайтерами.
Существуют классификации TNM, цитологические, гистологические, ультразвуковые, клинические (по величине, отношению к доле, течению, стадиям, состоянию, количеству и пр.), статистические, этиологические, патогенетические, синдромные.
4. Не существует причин болезни для цитологического термина «фолликулярная опухоль», но есть причины и условия образования узлов щитовидной железы. Имеются индивидуальное устройство щитовидной железы, предрасполагающее к узлам при определённых обстоятельствах. Также имеется индивидуальный характер структуры ткани железы и величина её компенсации, от которых зависит процесс в узлах, принимаемый в одних случаях за доброкачественный процесс, а в других случаях ― вызывающий сомнение и потребность применять обозначение «фолликулярная опухоль».
Диагностика при выявленной фолликулярной опухоли
Если при цитологическом исследовании узлов щитовидной железы была выявлена ФО, то основное направление диагностики должно быть ориентировано на уточнение характера ткани в узлах ― исключение или подтверждение доброкачественности или злокачественности.
В определении злокачественного процесса в щитовидной железе КТ и МРТ не помогут. Поэтому не следует надеяться на сверхвозможности этих исследований. Также не поможет гормональный анализ крови. Гормональные показатели не способны сориентировать в вероятности рака. Отсутствует реальная польза от биохимического анализа крови.
Не существует маркеров рака щитовидной железы. Величина тиреоглобулина может быть увеличена при доброкачественных узлах, находящихся на стадии истощения. Величина кальцитонина не подскажет присутствие папиллярного рака, более частого среди всех злокачественных процессов в узлах.
Сцинтиграфия (радиоизотопное сканирование) не способно различить большинство вариантов рака щитовидной железы. Но в некоторых онкологических случаях болезни это исследование, проводимое с помощью специальных методик, оказывает реальную диагностическую помощь.
Что же остаётся? Наиболее реальными в России являются лишь два исследования:
1. Проведение повторной пункционной биопсии с цитологической диагностикой в другом медучреждении у других специалистов. Оценка предметных стёкол у нескольких морфологов.
2. Профессиональное клиническое УЗИ щитовидной железы с количественной эластографией ткани узлов. При показании и возможности ― УЗИ с контрастированием.
Показание для пункции щитовидной железы
Лечение при фолликулярной опухоли
Поскольку нет болезни «фолликулярная опухоль», то не существует особых видов лечения при ней. Не следует забывать, что ФО ― это лишь цитологический термин, не исключающий вероятность злокачественности и никак не подтверждающий его. Поэтому выявление ФО не является однозначным показанием к операции.
Если дополнительные исследования покажут высокую вероятность злокачественного процесса, то в соответствии с показанием может быть выбран операционный путь лечения. Удаление же доброкачественного узла вместе с полезной гормонообразующей тканью не относится к лечению (Нередко врачи по привычке называют «лечением» другие действия ― помощь и даже вред).
Выбор тактики лечения при подтверждении доброкачественности (отсутствии явных признаков злокачественности) зависит от клинических особенностей узлового процесса. Поскольку узлы отличаются по величине, стадии, структуре, состоянию, течению, гормонообразованию, отношению к внеузловой ткани и пр., то выбор наиболее оптимального лечебного пути всегда индивидуален. Задача определения рационального варианта лечения решается с помощью компетентного врача-эндокринолога.