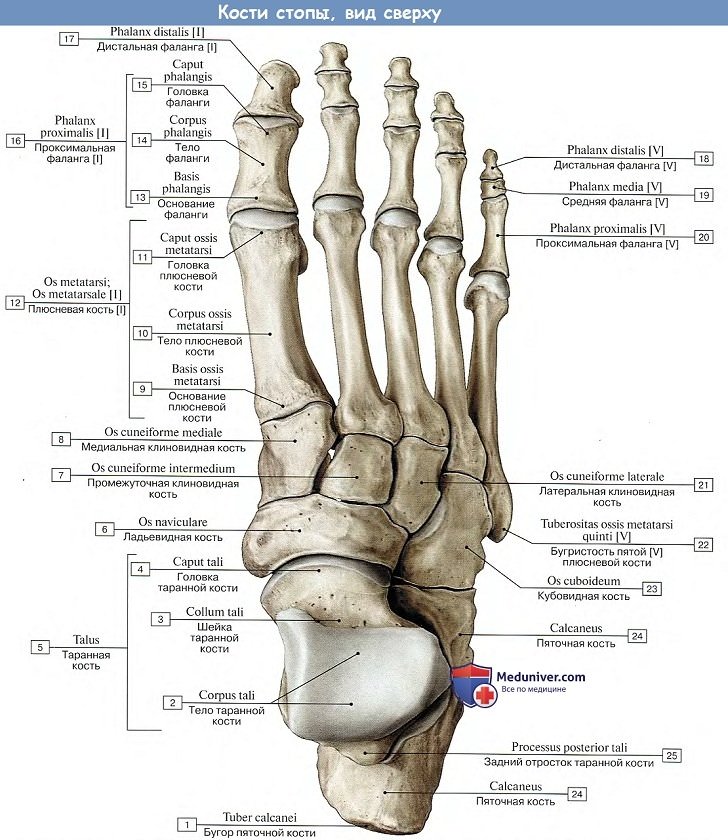
Плюсна. Кости пальцев стопы.
Плюсна
Плюсна, metatarsus, состоит из пяти плюсневых костей, ossa metatarsdlia, относящихся к коротким (моноэпифизиарным) трубчатым костям и напоминающих пястные кости на руке. Подобно последним в них различают проксимальный конец, или основание, basis, среднюю часть, или тело, corpus, и дистальный конец, головку, caput.
Основание V плюсневой кости имеет суставную фасетку только на медиальной стороне для IV плюсневой кости. С латеральной же стороны оно образует выступ, tuberositas ossis metatarsalis V. Основание I плюсневой кости также имеет отходящий в сторону подошвы бугорок, tuberositas osis metatarsalis I. Головки сплющены с боков и, так же как головки пястных костей, имеют по сторонам ямки для прикрепления связок. I плюсневая кость самая короткая и толстая, II плюсневая кость самая длинная.
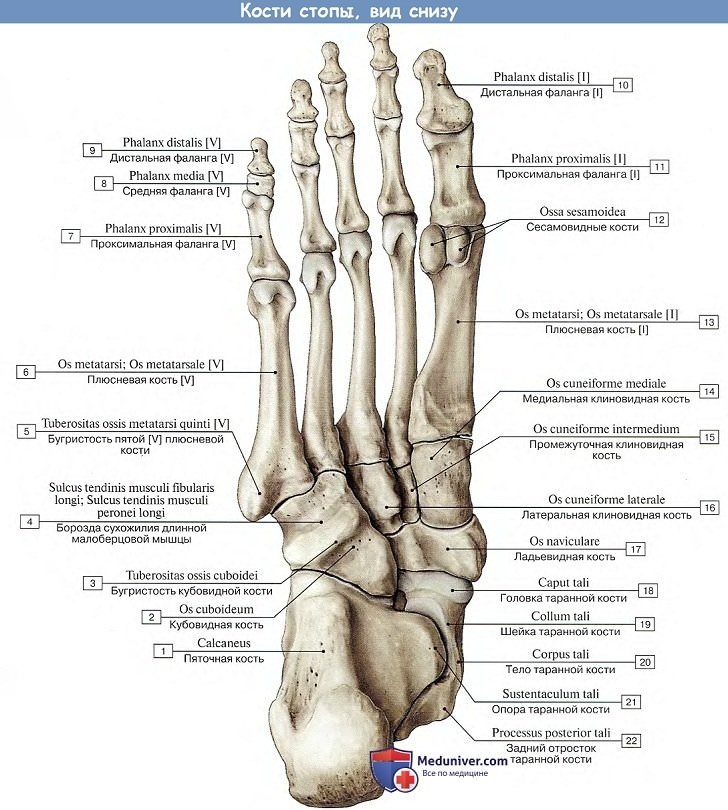
Кости пальцев стопы
Кости пальцев стопы, фаланги, phalanges digitorum pedis (короткие трубчатые моноэпифизарные кости), отличаются от аналогичных костей кисти своими малыми размерами. Пальцы стопы, так же как и кисти, состоят из трех фаланг, за исключением I пальца, имеющего только две фаланги. Дистальные фаланги имеют на своем конце утолщение, tuberositas phalangis distalis, которое является их главным отличием.
Сесамовидные кости встречаются в области плюснефаланговых сочленений (в области I пальца постоянно) и межфалангового сустава I пальца.
Необходимо помнить о возможности появления добавочных, сверхкомплектных, или, вернее, непостоянных, костей стопы. Истинными сверхкомплектными костями могут считаться те, которые отражают особенности фило- и онтогенетического развития. Таких костей в стопе имеется 9. Они лежат между медиальной и промежуточной клиновидными костями (os intercuneiorme), между I и II плюсневыми (os intermetatarseum), над ладьевидной костью (os suprana-viculare), над таранной костью (os supratalus) и у перегиба m. peroneus через кубовидную кость (os sesamoideum peroneum).
Остальные 3 кости представляют неслившиеся точки окостенения tuberositas osis navicularis (os tibiale externum), processus posterior tali (os trigonum) и медиальной лодыжки (os subtibiale).
Знание этих костей способствует правильному разграничению между нормой и патологией
Видео нормальной анатомии костей стопы
Редактор: Искандер Милевски. Дата обновления публикации: 21.07.2021
Стопа человека: особенности строения – как избежать травм и нагрузок
Стопа является важной частью нашего тела. Она помогает сохранять равновесие и поддерживать прямую походку. Она имеет сложную анатомическую структуру, которая помогает равномерно распространять нагрузку при ходьбе.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
В стопе выделяют 3 основных участка:
Предплюсна
Образуется пяточной и таранной костями, входящими в задний отдел. Передний отдел формируется кубовидной, ладьевидной и клиновидной костями.
Таранная кость локализуется в пространстве между пяточной и косточками голени. Основная функция – является сочленением между голенью и пяточной костью. Головка кости спереди соединяется с ладьевидной. Верхняя часть имеет суставную поверхность и образует так называемые блок таранной кости. Блок служит соединением костей в голеностопный сустав. Внутренняя и наружная поверхности сочленены с лодыжками.
Пяточная кость является самой крупной и длинной костью стопы. Включает в себя тело и бугор. В верхней части сочленена с таранной костью, а спереди с кубовидной.
Ладьевидная кость. Локализуется на внутреннем крае. Образует сочленения с прилежащими костями.
Кубовидная располагается у наружного края. Соединена с пяточной, ладьевидной и клиновидной костями. В нижней части имеет борозду, в которой проходит сухожилие длинной малоберцовой мышцы.
Клиновидные кости: медиальная, латеральная и промежуточная. Находятся спереди от ладьевидной кости, медиальнее кубовидной.
Плюсна
К костям плюсны относят трубчатых 5 костей, которые имеют одинаковое строение: головка, тело и основание. Основания этих костей сочленяются с предплюсневыми костями, а головки образуют сочленения с фалангами пальцев.
Суставы
Мышечный аппарат
Мышцы способствуют подвижности пальцев на ногах.
Связочный аппарат
Связки и сухожилия помогают обеспечивать полный объем движений в суставах и избегать травматизма, а также являются точками прикрепления мышц.
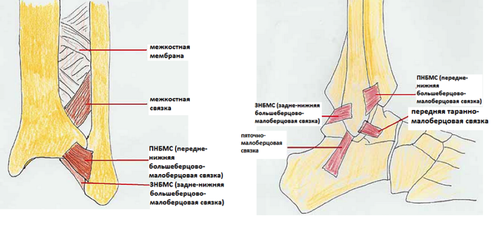
Связки голеностопа: дельтовидная связка, расположенная с внутренней стороны. Пяточно-малоберцовая и таранно-малоберцовая связки находятся с наружной стороны.
Таранно-пяточно-ладьевидный сустав и подтаранный суставы имеют в своем строении межкостную таранно-пяточную связку – синдесмоз. Фиксацию свода обеспечивает подошвенная продольная связка.
Иннервация и кровоснабжение
На стопе находятся следующие нервы:
В случае получения травмы или ущемлений нервов, может развиваться отечность, чувство онемения и болевой синдром.
Помимо этого, серьезные травмы приводят к развитию таких патологий как: плоскостопие, артрит с деформацией, пяточная шпора.
Кровоснабжение обеспечивают задняя и передняя большеберцовые артерии, а отток крови идет в малую и большую подкожную вену.
Функции
Двигательная активность – одна из основных функция стопы. Также ступня служит опорой для тела и помогает разгружать позвоночник.
Специальное анатомическое строение стопы работает как амортизатор при беге, прыжках и др.
Заболевания
Как и все структуры нашего организма, стопа подвержена риску развития некоторых патологий.
Наиболее распространенными заболеваниями и травмами являются:
Артроз – одна из самых распространенных патологий стопы, которая развивается в результате травм стопы. Чаще встречается у женщин в возрасте 40-45 лет. Характеризуется появлением шишки в области сустава большого пальца. В патогенезе болезни выделяют три стадии. Лечение рекомендуется начинать как можно раньше, чтобы избежать осложнений и хирургического вмешательства.
Не менее распространенным является плоскостопие. Представляет собой уплощение свода в поперечном, либо продольном направлении. Лечение только хирургическое.
Заключение
Стопа является очень важной структурой человеческого тела, обеспечивающей большое количество движений.
Стопа имеет очень сложное анатомическое строение. Поэтому травмы и заболевания этой области не просты в лечении, особенно в хирургическом.
Во избежание таких проблем следует соблюдать ряд профилактических правил:
Своевременная профилактика поможет минимизировать риск развития практически любых патологий.
Анатомия стопы
Анатомия
Анатомия стопы и голеностопного сустава является довольно сложной. Стопа состоит из 33 костей, 26 суставов и более чем 100 сухожилий, мышц и связок. Все вместе эти анатомические структуры позволяют переносить вес тела в пространстве.
От стопы требуется быть сильной и стабильной для обеспечения поддержки тела в пространстве при беге, прыжках, выполнении ударов и прочих движениях.
Здесь представлено краткое описание анатомии стопы, более подробно вы можете ознакомиться с ней в узких разделах.
Кости стопы.
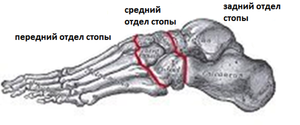
Рассматривая кости стопы их можно разделить на 3 группы: задний отдел, средний отдел, передний отдел стопы.
Таким образом кости стопы образуют арки в продольном и поперечном направлении. Более подробно кости стопы рассмотрены в разделе кости стопы, а также в разделах посвящённых различным заболеваниям стопы и голеностопного сустава.
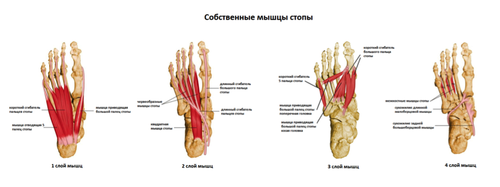
Мышцы Стопы.
Другой важной частью анатомии стопы являются мышцы. Всего в стопе более 20 собственных мышц, которые часто разделяют на 2 группы.
Первая группа это собственные мышцы стопы. Это мышцы которые полностью располагаются на стопе, на её подошвенной или тыльной поверхности.
Вторая группа образована мышцами голени. К ним относятся мышцы расположенные на задней поверхности голени, такие как икроножная, камбаловидная, задняя большеберцовая, и прочие. По передней поверхности располагаются разгибатель пальцев, большого пальца, малоберцовые мышцы.
Различные группы мышц работают по принципу антагонизма. То есть стабильность стопы и голеностопного сустава осуществляется за счёт их одновременной содружественной работы. Мышцы стопы соединяются с костями за счёт сухожилий.
Наиболее частой проблемой касающейся мышц и сухожилий это тендинит, при котором происходит воспаление и дегенерация сухожилий (в месте прикрепления сухожилия к кости). Более подробно вы можете ознакомиться с заболеваниями сухожилий в разделе сайта посвященным заболеваниям стопы и голеностопного сустава.
Связки стопы.
Связок стопы огромное количество, мы рассмотрим только самые крупные, толстые и важные для функции опоры из них.
Связки стопы являются пожалуй наиболее важными и недооценёнными из всех анатомических образований стопы. Только благодаря связкам кости удерживаются в своём нормальном положении а мышцы могут осуществлять движения. Голеностопный сустав стабилизируют 11 основных свзок, наиболее часто из них повреждается передняя таранно-малоберцовая связка, которая отвечает за передне-заднюю стабильность голеностопного сустава в нейтральном положении. Более подробно связки голеностопного сустава рассмотрены в отдельной статье.
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед
Основа устойчивости или точки опоры (Особенности стопы)
Скелет человека состоит из 205 костей, 52 из которых относятся к стопам. Зачем так много? Какие функции выполняет стопа? Как она устроена? Какие возможны деформации стоп? На эти и другие вопросы я постараюсь ответить в этой статье.
Стопа человека уникальное творение природы, трудно сказать на каком этапе эволюции она сформировалась, но однозначно среди всех ныне живущих животных, ни у кого нет ничего подобного.
У животных передние и задние лапы выполняют примерно одну и ту же функцию или опорную, или хватательную. И поэтому, схожи в строении. У человека же функции нижних и верхних конечностей значительно различаются.
В связи с необходимостью полностью освободить верхние конечности. На наши стопы легли две диаметрально противоположные задачи.
Во-первых, надо обеспечить стабильную опору, то есть быть твердой, прочной монолитной, например, как копыто у лошади.
Во-вторых, нужна мобильность, подвижность, возможность подстраиваться под опору.
Выходом из этого противоречия стала уникальная сводчатая конструкция в которой разные зоны выполняют разные функции.
Так вот особенностью строения нашей стопы являются разные функции внутреннего продольного свода.
Наружный продольный свод (грузовой) и поперечный свод в основном выполняют функцию опоры. Укреплены связками, и в норме уплощаются только при выраженной нагрузке, когда мы несем что-то тяжелое. В норме под массой тела эти своды сохраняются.
Внутренний, продольный (рессорный) свод укрепляется в основном короткими мышцами стопы и голени, это позволяет выполнять функцию амортизации, за счет уплощение свода и поворота стопы внутрь (пронации). В среднем при ходьбе по твердой поверхности, стопа человека испытывает перегрузку примерно 18-20 g на голень же приходится только 6-7 g то есть здоровые стопы гасят примерно 70% всей ударной нагрузки, остальное гасится хрящами суставов и позвоночником в итоге до головы доходит не более 1g.
Кроме амортизации, внутренний свод и пяточная кость позволяет стопе адаптироваться к неровностям опоры и обеспечивать надежное сцепление с поверхностью, а самое важное плавную перекатывающуюся походку.
Именно такие различия в строении сводов стопы позволили совместить две несовместимые функции стабильность и динамику.
Какие еще функции выполняет стопа человека? Кроме опоры, амортизации и ходьбы, стопа выполняет еще две важные задачи.
Первая это работа так называемого мышечного насоса.
При опущение свода мышцы расслабляются и вены наполняются кровью, при восстановлении исходного состояния мышцы сокращаются и выдавливают кровь из вен.
Вторая функция это как не странно чувствительная, да стопа это орган чувств. Кожа стопа содержит огромное количество барорецепторов, эти нервные окончания реагируют на механическую стимуляцию, что позволяет утверждать о том, что именно они играют ведущую роль в поддержании равновесия, и правильной позы.
В наше время придумано огромное количество способов диагностики стоп, это рентген, компьютерную томографию, прессографию, иногда мне приносили МРТ стоп, но основной метод был и есть это изучение отпечатка стоп. Наиболее распространенной методикой является подоскопия.
На подоскопе подсвечиваются опорные зоны стоп, и чем ярче свет, тем более выражено давление на опору этой зоной стопы.
При всех возможных деформациях поперечный свод может быть сохранён или уплощен.
Все начинается в раннем детстве, примерно с 2 до 6-7 лет происходит выстраивание и балансировка силового каркаса стопы. Формируются связки, мышцы, выравнивается баланс между разными группами мышц. Именно в этом возрасте мы можем повлиять на формирование стопы и предупредить развитие деформаций.
Позже даже при отсутствии клинических проявлений программа последующих деформаций стоп будет уже заложена, и повлиять на изменение строение будет сложнее.
Проксимальный отдел стопы это что
Стопа играет важную роль в достижении спортивных результатов во всех циклических, игровых видах спорта и единоборствах, и при этом на неё приходится до 35 % спортивных травм (Максимович В.А., Свиридёнок А.И., 2008). При этом тип и форма стопы оказывают влияние на частоту её травм у спортсменов. У бегунов с травмой стопы плоская стопа наблюдалась в 44 %, анормальная – в 26 % случаев (Hansen S.T.Jr., 2000) [1].
Многие авторы (Фридланд М.О., 1960; Аверьянова-Языкова Н.Ф., 2002; Кузьмин В.И., 2002; Перепёлкин А.И., 2009; Root, M.L., 1977; Helal В., 1990) придерживаются мнения о том, что хроническая перегрузка стоп является одним из ведущих факторов развития недостаточности сводов. Среди различных деформаций нижних конечностей наиболее часто встречается сочетанное плоскостопие, характеризующееся уплощением продольного и поперечного сводов стопы с поворотом вокруг продольной оси и ее отведением (Донсков В.И., 2000; Истомина И.С., с соавт., 2000; Ануфриева JI.B., 2002; Kitaoka Н.В., Patzer G.L., 1997; Hansen S.T.Jr., 2000; Thomas R.L., Wells B.C., Garrison R.L., Prada S.A., 2001) [1].
Однако большинство статей на тему поперечного плоскостопия посвящены оперативному лечению и в небольшой части морфофункциональной характеристики стоп, их рентгенодиагностике, статическим параметрам.
Стопа многими исследователями рассматривается часто как пассивный орган, через который осуществляется просто перекат при ходьбе. Как в учебниках по ортопедии, так и в диссертационных работах деформации стопы (молоткообразные деформации пальцев, артроз суставов стопы и т. д.) классифицируются как статические, что, по сути, не учитывает функциональный подход к формированию проблемы. Движения в плюснефаланговых суставах и суставах Лисфранка интересуют исследователей лишь в период реабилитации после операций и травм при их пассивной разработке. Профилактика и консервативное лечение снижения высоты поперечного свода стопы заключаются часто только в ношении стелек с метатарзальным валиком [2]. Функциональная анатомия переднего отдела стопы и механизмы формирования деформаций остаются по-прежнему недостаточно раскрытыми. Поэтому работы в этом направлении актуальны и перспективны.
Мы проанализировали активные силы стопе, сближающие плюсневые кости друг к другу и тем формирующие поперечный свод, и выяснили следующее:
Следующим этапом было проведение УЗИ стопы здорового человека в динамике. Мы обнаружили, что при напряжении длинной малоберцовой мышцы, отводя стопу кнаружи, происходит сближение плюсневых костей в их проксимальных отделах от 1 до 3 мм. Расстояние же между головками плюсневых костей не изменилось. Не изменилось расстояние между головками плюсневых костей и при напряжении задней большеберцовой мышцы. В то же время при сокращении межкостных мышц, мы обнаружили сближение головок плюсневых костей друг к другу от 3–5 мм в 1 промежутке до 2–4 мм в 4 промежутке.
Обратившись снова к анатомии стопы, мы нашли, что среди мышц, прикрепляющихся к 1 плюсневой кости, только одна на протяжении длины диафиза осуществляет тягу по направлению ко 2 плюсневой – тыльная межкостная мышца, m.interosseusdorsales. Место ее дистального крепления – проксимальная фаланга 2 пальца [6]. Сокращаясь, эта мышца не только сгибает в подошвенную сторону 2 плюсне-фаланговый сустав (ПФС), но и сближает 1 и 2 плюсневые кости. Таким образом, эта мышца, на первый взгляд, односуставная, совершает движения и в клиновидно-плюсневых суставах 1 и 2. Остальные межкостные мышцы, таким же образом идущие от внутренних краев обращенных к друг другу плюсневых костей, крепятся соответственно к основным фалангам 3,4,5 пальцев. Никакие другие мышцы, начинающиеся от костных структур, более не крепятся к основным фалангам 2,3,4 пальцев. Червеобразные мышцы начинаются от сухожилий длинного сгибателя пальцев. Получается, что в стереотипе ходьбы в фазе отталкивания стопы от поверхности ключевую роль отдают длинному сгибателю 1 пальца [5]. Остальные же пальцы как будто не участвуют в этом процессе. А если и участвуют, то тоже якобы за счет длинных и коротких сгибателей пальцев.
Далее мы заинтересовались вопросом отличия в работе сгибателей пальцев, крепящихся к средним и дистальным фалангам, и работой межкостных мышц?
При сокращении сгибателей пальцев в первую очередь сгибаются межфаланговые суставы. А ПФС сгибаются пассивно, а при сокращении межкостных мышц ПФС сгибаются активно, а МФС даже разгибаются [6]. При отталкивании стопы от поверхности мы видим именно такую картину: сгибание пальцев в ПФС при разогнутых МФС. В то же время при мышечных дисфункциях нижних конечностей часто происходит гипертонус камбаловидной мышцы, коротких сгибателей пальцев, что приводит к воспалениям ахилова сухожилия, надкостницы пяточной кости (шпоры). Возможно именно эти мышцы и являются реактивными ингибиторами межкостных мышц.
Д.Лив сообщает о находке Дж. Гудхарта, что при появлении мышечной дисфункции у человека конечная мышца в цепи всегда будет ингибированной и слабой. Конечной мышцей на стопе Д.Лив считает длинный сгибатель 1 пальца стопы, возможно потому, что местом конечного крепления является дистальная фаланга.
Но если рассматривать конечную мышцу цепи нижней конечности не по конечной точке крепления, а по началу, то самой дистальной мышцей окажется именно межкостная. Эту мышцу, начинающуюся от 2,3,4,5 плюсневых костей и сгибающую ПФС, можно считать единой в функциональном плане, т.к. движение изолированно одной из них на стопе невозможно. Таким образом, при отталкивании от опоры в ходьбе, последней должна сокращаться в стопе межкостная мышца, формируя при этом арку поперечного свода, сближая плюсневые кости. Несомненно, основную роль в проталкивании играет сокращение сгибателей 1 пальца, но происходит это одновременно с сокращением межкостных мышц. Сгибатели же 1 пальца никаким образом не влияют на поперечный свод.
Исходя из вышесказанного, мы считаем, что при всех равных мышечных дисфункциях с гипертонусом камбаловидной и коротких сгибателей пальцев происходит классическая реактивная ингибиция межкостных мышц. Далее по классической схеме происходит фасциальное укорочение антагонистов и тыльной фасции стопы. При слабости межкостных мышц баланс сдвигается в пользу синергистов – коротких и длинных сгибателей пальцев, следствием чего является переразгибание первых фаланг [4] и формирование молоткообразной деформации в дальнейшем. Поэтому мы сформулировали следующие цели настоящей работы:
Объекты и методы исследования:
Оценка роли межкостных мышц в проталкивании стопы исследовалась на одиннадцати студентах добровольцах 1 курса Кубанского государственного университета физической культуры, спорта и туризма. Возраст от 17 до 18 лет, средний – 17,5 лет, пол мужской.
Экспериментальная группа состояла из 8 человек. Для контроля сформирована, составлена другая группа количеством 8 человек, в которую вошли 5 человек из исследуемой группы.
Контрольное исследование производилось через 2 суток после проведенного эксперимента.
Применены следующие методы исследования:
Воздействие на стопу производилось в виде:
Для тренировки межкостных мышц нами предложено следующее упражнение. Исходное положение стоя на одной ноге, вторая стоит тренируемой стопой на лавочке высотой примерно 30 см. Положение тренируемой стопы таково, что 1 палец свисает с края, не имея опоры, для исключения его сгибателей из нагрузки. Стопа зафиксирована в максимальном подошвенном сгибании в голеностопном суставе. Груз (блин от штанги 5 кг) расположен на передней поверхности нижней трети бедра и удерживается рукой. Действие: сокращая межкостные мышцы, производится подъем на пальцы, отрывая от опоры головки плюсневых костей (рисунок).
Активизация мышц производилась в виде 10 подъемов на каждую стопу.
Подъем на пальцы, отрывая от опоры головки плюсневых костей
Результаты исследования по данным стабилограммы (скорость (V), площадь (S), энергоиндекс (Ei)) и теста Абалакова представлены в таблицах 1 и 2.
Данные ММТ позволили выявить двухстороннюю слабость у троих студентов в исследуемой группе и у четверых в контрольной. Одновременно при массаже межплюсневых промежутков студентов выявлялся болевой синдром, в наибольшей степени выраженный у тех, кто имел слабость длинных малоберцовых мышц.
Стабилограммы и результаты теста Абалакова в исследуемой группе до и после воздействия на стопу