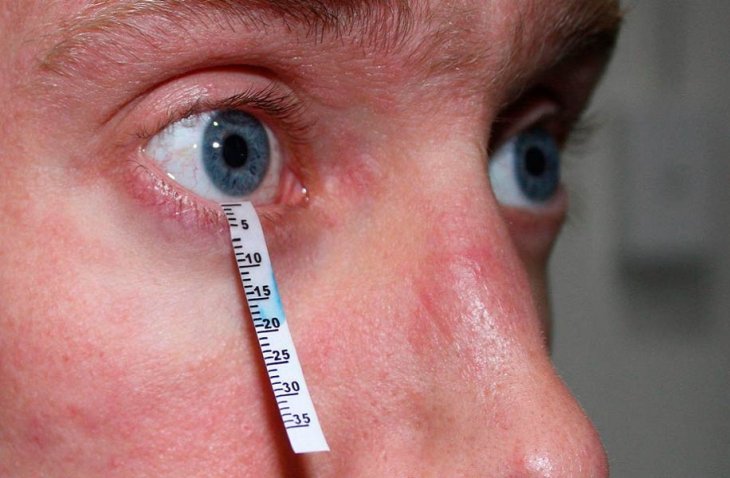
Тест (проба) Ширмера
Тест (или проба) Ширмера – это исследование слезопродукции, которое проводят при необходимости подтверждения диагноза «синдром сухости глаз» (ССГ), вызванного рядом патологических состояний (синдромом Шегрена, приемом медицинских препаратов и пр.).
Выполнение теста
Пробу Ширмера проводят при помощи полоски фильтровальной бумаги, у которой загибают конец и заводят ее за нижнее веко. Полоска, на протяжении определенного времени (обычно, 5 минут) впитывает прекорнеальную слёзную плёнку, а также жидкость слёзного озера. Если пациент страдает синдромом сухости глаз, количество абсорбированной фильтровальной бумагой слезы, может равняться нулю (полное отсутствие абсорбции). У пациентов с тяжелыми поражениями, при значительном уменьшении слёзной плёнки, тест Ширмера нередко, показывает нулевой либо заниженный результат. При этом, нормой считается, когда бумага промокает за 5 минут на 10 и более миллиметров.
Проведение теста возможно с применением местной анестезии или без неё. При подозрении на наличие у пациента синдрома сухости глаз, перед проведением пробы Ширмера, как правило, проводят капельную анестезию. Делается это для того, чтобы предотвратить рефлекторное слезотечение, которое вызывает контакт бумаги с конъюнктивой, что маскирует патологию (синдром сухости глаз).
Проба проведенная без анестезии, считается более точной, так как при этом учитывается лишь слеза, без объёма от закапанного препарата.
Оценка результатов
Пробу Ширмера считают положительной, если её проведение у пациентов до 60 лет показывает результат менее 10 миллиметров. Для пациентов старше 60 лет, результат ниже 10 миллиметров считается нормой. Пациенты более молодого возраста, при проведении теста без анестезии, когда полоска бумаги до определённого уровня не промокла, должны считаться больными разной степенью синдрома сухости глаз. То есть, для постановки диагноза, вполне достаточно осмотра глаз посредством щелевой лампы с окрашиванием флюоресцеином, определения времени разрыва слезной пленки, а также проведения теста Ширмера, при учете субъективной симптоматики.
Наши преимущества
В Клинике ведут прием ведущие отечественные специалисты, имеющие чрезвычайно широкий практический опыт. Так, в клинике консультирует хирург высшей категории Фоменко Наталия Ивановна. Благодаря профессионализму врачей и применению современных технологий МГК гарантирует лучший результат лечения и возвращение зрения. Обращаясь в «Московскую Глазную Клинику», вы получаете быструю и точную диагностику и эффективное лечение.
Цены на обследование и лечение
В Московской Глазной Клинике можно пройти полное диагностическое обследование и получить рекомендации по самым эффективным методам лечения. Комплексное обследование пациента (включающее в себя такие методы как проверка остроты зрения, биомикроскопия, авторефрактометрия, офтальмоскопия с узким зрачком, пневмотонометрия) составляет 3500 рублей.
Стоимость проведения пробы Ширмера в Клинике составляет 500 рублей.
Окончательная стоимость лечения определяется индивидуально и зависит от конкретного диагноза, стадии заболевания, имеющихся на руках анализов и т.д.
Уточнить расценки на туили иную процедуры можно, обратившись по телефону 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн-формой на сайте, либо ознакомиться с разделом «Цены».
Офтальмологический тест Ширмера
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду «ПЕРВЫЙ20».
Цены на прием офтальмолога
Клиника предоставляет справку для налогового вычета.
Врачи офтальмологи
Природная смазка человеческого глаза – слеза. Это жидкость, которая вырабатывается слезными железами, и кроме облегчения движения, защищает глаз от инородных тел, болезнетворных микроорганизмов. При уменьшении количества слезной жидкости человек испытывает дискомфорт, развивается синдром сухого глаза, может снизиться острота зрения и антибактериальная защита глаз. Избыток слезной жидкости приводит к слезотечению.
Понять есть ли нарушения в количестве слезной жидкости позволяет простой и быстрый тест – проба Ширмера. Метод изобрел немецкий врач Отто Ширмер и, несмотря на простоту, этот способ успешно применяется и в современной офтальмологии. Всего несколько минут и врач-офтальмолог знает достаточно ли увлажнен глаз, чтобы оставаться здоровым. Дополнительное преимущество – проба Ширмера доступна по цене.
Показания для теста Ширмера
Исследование проводится при подозрении на недостаточную или повышенную выработку слезной жидкости.
Основные причины, по которым ее может вырабатываться больше нормы:
Основные причины нехватки слезной жидкости:
Все эти ситуации, когда есть риск увеличения или уменьшения количества слезной жидкости, стоит не оставлять без внимания. Сделав тест Ширмера можно заметить патологию и принять меры до того, как она станет угрожать здоровью. Процедура рекомендована в ходе ежегодного профилактического осмотра, особенно для пациентов старшего возраста или с большой нагрузкой на глаза.
Также показаниями для исследования служат симптомы синдрома сухого глаза:
Если один или несколько симптомов беспокоит несколько дней, необходима консультация офтальмолога и проведение теста (пробы) Ширмера.
Противопоказания
Проба Ширмера в офтальмологии – малоинвазивная и безопасная процедура. Но ее не проводят при:
В этих случаях высок риск развития осложнений, воспаления, инфицирования слизистой и других структур глаза.
Перенести тест стоит при ОРВИ, насморке и других заболеваниях, при которых повышенное слезотечение является вариантом нормы. Диагностика во время болезни будет малоинформативна.
Как проходит тест Ширмера
Предварительная подготовка, чтобы сделать пробу не нужна. Исследование слезопродукции можно сделать сразу на приеме офтальмолога.
Расшифровка делается путем сравнения с нормой длины пропитанной части полосы бумаги. За норму принято значение 2-2,5 см у взрослого человека или 1 см у пожилого (с возрастом количество вырабатываемой жидкости уменьшается). Если намокшая часть:
Врач также сравнивает результаты по обоим глазам – они не должны отличаться более, чем на треть.
Где сделать тест Ширмера в Москве
Обследовать глаза желательно в не в специализированной офтальмологической клинике, а в многопрофильном медицинском центре. Дело в том, что причиной многих патологий глаз выступают другие заболевания – сердечно-сосудистые, эндокринные и другие. Только при комплексном подходе, совместной работе офтальмолога и других узкопрофильных врачей удастся поставить точный диагноз, найти причины заболевания и методы лечения.
Купить тест Ширмера в Москве, пройти другие анализы и обследования приглашаем в ЛДЦ «Кутузовский» – современную клинику в Москве. Любые вопросы со здоровьем у нас можно решить быстро – от сложных комплексных обследований до составления плана лечения и процедур в дневном стационаре.
Важна точность, комфорт и скорость? Ждем по адресу: улица Давыдковская, 5.
Узнать цену пробы Ширмера можно в прайсе или в колл-центре клиники. Консультация и запись по телефону: +7 (495) 478-10-03.
Тест Ширмера
Большинству людей известны неприятные ощущения при сухости глаз. Возникает впечатление, что в глаза попал песок. Эта сухость не проходит даже несмотря на то, что наблюдается чрезмерное слезотечение. Также этот симптом сопровождается болью в глазах. Для правильной диагностики подобного состояния немецкий офтальмолог Отто Ширмер изобрел специальный тест.
Тест Ширмера, это процедура, позволяющая с точностью определить, сколько жидкости для увлажнения глазного яблока выделяет организм, и достаточно ли этого для поддержания органа зрения в здоровом состоянии.
Тест применяется для диагностики «сухого глаза» или чрезмерном слезотечении, и позволяет получить точный результат в течение нескольких минут. Для его применения не требуется сложная аппаратура или дорогие препараты. Но результаты обследования считаются предварительными. Тест позволяет обнаружить патологию, но не способен установить причину, по которой она возникла.
Выделение слезной жидкости важно для защиты глаза от инфекций, пыли и увлажнения слизистой. Недостаточное или чрезмерное количество этого вещества часто приводит к неприятным последствиям. Сначала очертания предметов начинают искажаться, а потом падает острота зрения. Пленка из слезы, это защитный барьер, и если возникает дефект, то может развиться воспалительный процесс.
Показания теста Ширмера
Проба Ширмера проводится в том случае, когда офтальмолог предполагает «синдром сухого глаза» у пациента. Это обследование считается безопасным, и его можно проводить в любом возрасте.
Показания теста Ширмера:
Симптомы, при которых пациент должен обратиться к врачу для проведения обследования:
К офтальмологу следует обращаться в том случае, когда хотя бы один из этих симптомов беспокоит больше семи суток. В каждом из случаев проводится проба Ширмера, и врач устанавливает точную причину болезни.
У пациентов с синдромом сухого глаза на поверхности роговицы скапливается мелкая пыль, которая раздражает глаз и вызывает жжение или даже болевые ощущения. В результате эта патология приводит к нарушению зрительной функции.
Возможные причины чрезмерного выделения слезной жидкости:
Противопоказания теста Ширмера
Несмотря на безопасность и простоту процедуры, существуют ограничения для проведения пробы Ширмера.
Противопоказания теста Ширмера:
Также от обследования стоит отказаться в случае простуды, отита, насморка или травм глаза. В подобных случаях проба не даст достоверного результата. Обследование проводится тогда, когда пациент полностью выздоровеет.
Если у пациента есть противопоказания, но он совершил процедуру без разрешения врача, то есть большой риск развития осложнений. Слизистая глаза может воспалится. Также на поверхности глаза могут возникнуть небольшие ранки, через которые может проникнуть как грибковая, так и бактериальная инфекция.
Тест полоски Ширмера
Для проведения обследования используются тонкие полоски фильтрованной бумаги. Все они имеют стандартный размер. Ширина полоски достигает 5 мм, а длина 35 мм. В каждой из полосок есть обозначенный край. От его нужно отступить 5 мм, и загнуть полоску под углом 45°. Полоска закладывается под нижнее веко. Это необходимо делать с предельной осторожностью, чтобы избежать повреждения роговой оболочки.
Тест полоски Ширмера пропитаны специальной жидкостью, в которую добавлен индикатор. Под воздействием слезной жидкости полоска изменяет цвет. Если возникает ситуация, когда полоска сохраняет такой же цвет, как и до обследования, то это значит, что слезная жидкость отсутствует полностью. Есть два исследования Ширмера – 1 и 2. Во время первой пробы применяются тестовые полоски размером 5х35 мм. Такие изделия упакованы в индивидуальные стерильные пакеты по одной или по две. Во время процедуры не стоит прикасаться к рабочей части теста, поскольку возникает риск осеменения бактериями или попадания кожных выделений на поверхность. Для каждого глаза используется отдельная полоска. Процедура проводится не для всех пациентов, а только в том случае, если есть жалобы на сухость в глазах.
Подготовка к пробе Ширмера
Особой подготовки в пробе Ширмера нет. Это обследование определяет наличие и количество слезной жидкости. Но тест не проводится если у пациента наблюдается бактериальный конъюнктивит или другие заболевания. Рекомендуется вылечиться, а потом проходить обследование.
Прежде, чем провести процедуру, пациент снимает очки или линзы. Если пациенту вводят обезболивающее, то необходимо подождать, пока вещество начнет действовать.
Методика проведения теста Ширмера
Есть два варианта методик проведения теста Ширмера. Диагностика проводится с открытыми и закрытыми глазами. Важное условие достоверности теста – комфортное для пациента освещение.
Офтальмолог закладывает полоску загнутой стороной под нижнее веко. Она должна располагаться под углом 45о, и находится близко к внешней стороне века.
После этого пациента просят закрыть глаза и держать их в таком состоянии 5 минут. Тестирование проводится на обоих глазах одновременно. По истечению времени офтальмолог вытаскивает полоски, и по степени увлажнения определяет степень влажности слизистой оболочки глаза. Если во время процедуры глаза должны быть открытыми, то разрешается рефлекторное моргание.
Часто у пациента возникает потребность в обезболивающих лекарствах. Для этой цели под веко капают анестетик за 2-3 минуты до начала теста. Действие лекарственного препарата заканчивается спустя несколько минут после проведения обследования. Обезболивающее вещество не влияет на результат обследования.
Прежде, чем применять анестезию, офтальмолог должен уточнить отсутствие аллергических реакций у пациента. Также, перед введением анестетика, слизистую глаза осушивают – вещество не должно смешаться со слезой. Анестезия не является обязательной во время проведения теста Ширмера, но этот прием позволяет предотвратить раздражение слизистой от бумажных полосок. Если проводилось обезболивание, значит, результат теста можно оспорить. Для уточнения результатов можно провести тест другим способом. Во время процедуры с помощью ватной палочки раздражают поверхность носовых ходов. Показатели в таком случае всегда бывают несколько выше.
Расшифровка результатов теста Ширмера
По окончанию процедуры врач оценивает результат. Иногда на этот показатель влияет не только состояние слизистой, но и возраст пациента. В юном возрасте слизистая глаза увлажнена несколько больше, чем в зрелом. У пациентов до 25 лет намокают все 15 мм полоски за необходимое для процедуры время 5 минут. Для теста Ширмера нормой считается намокание от 10 мм и больше. Это касается пациентов, которые не достигли возраста 60 лет. После 60 этот показатель всегда ниже 10 мм.
Если во время обследования подтверждается синдром «сухого глаза», то считается, что проба Ширмера дала положительный результат. В том случае, когда полоска осталась полностью сухой, пациенту ставят диагноз ССГ (синдром сухости глаз) и назначают курс лечения.
Если разница в результатах для обоих глаз составляет более 25%, то назначается дополнительное диагностирование.
Пациента обследуют с помощью щелевой лампы, проверяют целостность слезной пленки, производят окраску флюорес-псином или розовым бенгальским красителем.
Для более глубокого анализа состояния пациента проводятся современные, альтернативные исследования, которые позволяют с точностью диагностировать болезнь. Но подобные обследования являются дорогостоящими, и назначаются в случае неудовлетворительного результате теста Ширмера.
После диагностирования офтальмолог назначает курс лечения. В большинстве случаев это глазные капли, которые способны заменить слезную жидкость. Но иногда требуется более сложная терапия.
Тест (проба) Ширмера
Как несложно догадаться, тест Ширмера получил своё название в честь своего создателя — немецкого офтальмолога Отто Ширмера. Он представляет собой неинвазивную методику, которая позволяет выявить уровень производства слёзной жидкости соответствующими желёзами.
Слеза — это жидкость, вырабатываемая слёзными желёзами человека. Она обеспечивает природную смазку глаза, позволяя ему двигаться без дискомфортных ощущений. Помимо этого, она выполняет защитную функцию, очищая органы зрения от патогенных микроорганизмов и чужеродных объектов.
Проба Ширмера даёт возможность выявить нарушения производства слёзной жидкости и является абсолютно безопасным тестом. Она длится не более пяти минут и не требует от пациента подготовки, не доставляет ему неприятных ощущений.
Подробнее о тесте Ширмера
Тест на слезопродукцию предусматривает применение полосок фильтровальной бумаги определённого размера. Их закладывают в полость, расположенную между задней поверхностью век и передней поверхностью глазного яблока — конъюнктивальный мешок нижнего века на несколько минут. Тестирование проводится одновременно для обоих глаз.
После того, как полоски размещены, офтальмолог просит пациент закрыть глаза на пять минут. По истечении этого времени, их аккуратно удаляют и оценивают их увлажнённость, измеряя длину участка, смоченного слёзной жидкостью. Процедура проводится двумя способами:
| Способ проведения | Его особенности |
|---|---|
| С применением анестетика местного действия | Такой подход позволяет исключить слезотечение из-за раздражения внутренней оболочки века бумагой. Таким образом, удаётся оценить исключительно базальный уровень производства слёзной жидкости. После закапывания обезболивающих капель полость, в которую закладывают полоску бумаги, осушают для того, чтобы исключить риск её смешивания со слезой и искажения результатов. |
| Без анестезии | Многие офтальмологи считают пробу Ширмера без применения обезболивающих капель более точной, поскольку риск смешивания анестезии и слёзной жидкости полностью исключён. Такой тест применяют при синдроме сухого глаза. |
В соответствии с особенностями проведения выделяют:
Показания к проведению теста Ширмера:
Противопоказания к проведению теста Ширмера:
Как проводят пробу Ширмера?
Как уже упоминалось, проба не требует от пациента подготовки — достаточно вовремя явиться в кабинет офтальмолога. Полоски для теста Ширмера имеют стандартные размеры — пять миллиметров в ширину и сорок миллиметров в длину. Для каждого глаза используют по одной полоске.
Перед началом процедуры пациента просят принять положение сидя. Офтальмолог сгибает полоски на 45°, отступив от края пять миллиметров. Аккуратно, стараясь не зацепить роговицу, он вводит загнутый конец полоски за нижнее веко и оставляет на пять минут. По их истечении полоску аккуратно извлекают и оценивают полученные результаты.
В случае, если процедуру проводят с анестетиком, перед её началом в глаз закапывают капли с эффектом обезболивания, а перед введением в конъюнктивальный мешок загнутого края осушают его полость.
Интерпретация результатов пробы Ширмера
Расшифровка результатов исследования достаточно проста. Полученные результаты офтальмолог сравнивает с параметрами нормы, которые составляют от 2 см до 2,5 см. Отклонениями от нормы считаются:
В процессе оценивания результатов учитывают возраст пациента, поскольку показатели нормы для людей старше шестидесяти несколько отличаются и составляют 1 см.
Поскольку тестированию подвергаются сразу оба глаза, показатели не должны различаться слишком сильно. Норма в данном случае не превышает 27%.
Преимущества проведения тесте Ширмера в клинике «Сфера»
В нашей клинике проба Ширмера проводится в рамках исследования перед лазерной коррекцией и при диагностике зрения у детей и подростков. Цена пробы Ширмера уже включена в соответствующий диагностический пакет, однако Вы можете узнать её отдельно в разделе «Цены» нашего официального сайта.
Преимущества диагностики у нас заключаются в наличии современного оборудования и проведении исследований опытными специалистами, которые работают в соответствии с международными стандартами.
Проба ширмера в офтальмологии что это
Среди офтальмологов существует мнение: хочешь «подмочить» репутацию доктору — направь к нему пациента со слезотечением. Многолетний опыт работы с этой проблемой и клиническая практика подтверждают, что врачи амбулаторно-поликлинического звена в недостаточной степени владеют современными методами диагностики и лечения патологии слезных органов. Целью данной публикации является расширение познаний о причинах и механизмах возникновения слезотечения и повышение эффективности лечения пациентов с данной патологией.
Григорий Малиновский, профессор кафедры офтальмологии БелМАПО, доктор мед. наук. Актуальность проблемы
Социальная значимость данной патологии объясняется частотой возникновения у лиц трудоспособного возраста, ограничением выбора многих профессий, косметическим недостатком. Основным симптомом при заболеваниях слезоотводящих путей является слезотечение, которое неприятно сказывается на психическом состоянии пациентов, формирует у них комплекс неполноценности. Хронический воспалительный процесс слезоотводящих путей является источником вирулентной микрофлоры и может осложниться гнойной язвой роговицы с ее перфорацией, нередко становится причиной тяжелых орбитальных и внутричерепных осложнений.
Слезотечение — субъективная жалоба пациента, обратившегося к врачу-офтальмологу. Может вызываться как гиперсекрецией слезы, так и эпифорой, когда слезотечение обусловлено недостаточным отведением слезы, или их комбинацией. Клинические симптомы появляются в том случае, если нарушен баланс между слезной продукцией и ее дренированием, т. е. клиническая картина слезотечения не зависит от абсолютного функционального состояния одной из них.
Вот почему нет симптомов слезотечения у пациентов пожилого возраста, у которых в равной степени снижены слезопродукция и слезоотведение. Однако чаще всего на практике причиной постоянного слезотечения является патология слезоотводящих путей различного генеза. Поэтому главная диагностическая задача при обследовании пациента со слезотечением заключается не столько в исследовании слезной продукции, сколько в оценке проходимости слезоотводящей системы.
Механизм слезоотведения
В анатомическом и функциональном отношении слезный аппарат подразделяется на слезопродуцирующий, слезоотводящий и промежуточный отделы.
Вырабатываемая железами слеза собирается в слезной борозде верхнего века, затем при мигании опускается по капиллярной щели, расположенной между задней поверхностью века и передней поверхностью глазного яблока, увлажняя глазную поверхность, и формирует слезный ручей. Далее она поступает в слезное озеро. Из слезного озера слеза попадает в погруженные в него слезные точки и далее по слезным канальцам, слезному мешку и слезно-носовому каналу — в нижний носовой ход.
Механизм слезоотведения довольно сложен и до настоящего времени окончательно не изучен. Непременным условием свободного слезоотведения является прежде всего нормальное анатомическое состояние всех структур слезоотводящей системы. В отведении слезы участвуют пассивные и активные механизмы. К пассивным относятся: капиллярное натяжение и гравитация слезы, носовое дыхание, теория «сифона».
Однако в большей степени слезоотведение осуществляется активными механизмами. Согласно эласто-мышечной теории, отведение слезы по слезоотводящей системе происходит за счет активной работы мышечных волокон слезных канальцев и слезного мешка. Слезные канальцы и слезный мешок содержат эластические и мышечные волокна, которые при периодической работе пальпебральной мышцы в момент мигания сокращаются и расслабляются, тем самым изменяя свой просвет и активно прокачивая слезу из слезного озера в полость носа. Это подтверждается тем фактом, что в норме скорость слезоотведения прямо пропорциональна частоте мигания. Причины заболеваний СОП
К ним относятся врожденные аномалии развития, воспалительные процессы, прежде всего носа и околоносовых пазух, травмы слезоотводящих путей на разном уровне, в т. ч. вспомогательного аппарата глаза, а также в редких случаях новообразования вовлеченных анатомических структур.
Первая группа причин слезотечения объединяет заболевания, сопровождаемые повышением продукции слезы, которая является нормальной защитной реакцией организма на любое раздражение. Слеза призвана защищать роговицу от внешних воздействий и смывать различные инородные тела с поверхности глаза. К факторам, вызывающим повышение слезопродукции, можно отнести различные раздражающие вещества — пыль, дым, шампунь, сильные запахи, продукты питания, лекарственные средства. Некоторые общие патологические состояния (мигрень, истерия, опухоли мозга, энцефалит, болезнь Паркинсона, авитаминозы) могут являться источником раздражения тройничного, лицевого, симпатического нервов и рефлекторного слезотечения.
Однако в большинстве случаев слезотечение вызывают изменения СОП различного генеза:
Слезотечение может быть при обычном насморке. Оно рефлекторно вызывается гиперсекрецией и набуханием слизистой носа и слезно-носового канала.
Длительное нарушение проходимости слезно-носового канала ведет к застою слезы, проникновению в него патогенной микрофлоры и развитию воспалительного процесса. В этом случае временное нарушение проходимости СОП может стать причиной хронического дакриоцистита и стойкого слезо-, а затем и гноетечения.
Большой клинический опыт лечения пациентов с патологией слезных органов дает основание утверждать, что наиболее частой причиной заболеваний слезоотводящих путей у взрослых является ринопатология, тогда как у детей — врожденные аномалии развития слезоотводящих путей, аномалии развития челюстно-лицевой области и ринопатология.
Патологические изменения в носу и околоносовых пазухах могут нарушить проходимость слезно-носового канала вследствие его механического сдавления или распространения патологического процесса из полости носа и придаточных пазух на слезно-носовой канал. Этому способствуют переход слизистой носа непосредственно в слизистую слезно-носового канала, общее кровоснабжение, наличие общего густого венозного сплетения, незначительная толщина кости, отделяющая слезно-носовой канал от полости носа и верхнечелюстной пазухи. После перенесенных в прошлом заболеваний носа и околоносовых пазух, травм средней зоны лица и носа, особенно тех, после которых появилось слезотечение, необходима консультация оториноларинголога.
Главная слезная железа обеспечивает лишь рефлекторную слезопродукцию, которая наступает в ответ на механические или иные раздражители и определяется как суммарная слезопродукция с помощью теста Ширмера (в норме 15 мм фильтровальной полоски). Слезная жидкость, постоянно увлажняющая глазное яблоко в нормальных условиях, образуется за счет добавочных слезных желез (основная слезопродукция). Основную слезопродукцию характеризует проба Джонес, при которой в норме за 5 минут увлажняется не менее 10 мм полоски.
В конъюнктивальной полости здорового человека постоянно содержится около 6–7 мкл слезной жидкости, pH cлезы — 7,0. При сомкнутых веках слеза полностью заполняет капиллярную щель между стенками конъюнктивального мешка. Состав слезы: 98 % воды, остальное — минеральные соли, белок, жиры, слизь, эпителиальные клетки, иммуноглобулины (в основном IgA), лизоцим, лактоферрин, фракции комплемента, адреналин, ацетилхолин, ферменты и т. д.
Исследование функции СОП
Алгоритм проведения обследования пациента с жалобами на слезотечение
При сборе жалоб и анамнеза необходимо тщательно анализировать время и последовательность возникновения симптомов заболевания. Осмотр структур, относящихся к слезоотводящему отделу, начинается со слезных точек, определения состояния внутреннего угла глаза. Оцениваются положение слезных точек, размер, форма, их отношение к слезному озеру, наличие в просвете включений и отделяемого.
Слезные канальцы, мешок и слезно-носовой проток можно осмотреть лишь инструментально, поэтому на первом этапе оценивается состояние кожи в области этих образований, таких как гиперемия, отек, наличие припухлости и выпячивания.
Среди клинико-функциональных методов следует обратить внимание на тест Ширмера, пробы Джонес и Норна, канальцевую и слезно-носовую пробы, пробу обратной регургитации (рефлюкса) содержимого слезного мешка при надавливании на него. Возможно проведение МРТ, КТ, рентгенографии с контрастированием, B-сканирования, эндориноскопии, дакриоэндоскопии, диафаноскопии, сцинтиграфии и др.
Техника постановки функциональных проб
Тест Ширмера (исследование суммарной слезопродукции). За нижнее веко закладывают загнутым концом в 5 мм полоску фильтровальной бумаги длиной 35 мм, шириной 5 мм. При нормальной функции железы увлажняется не менее 15 мм за 5 минут. Однако нормальная величина суммарной слезопродукции не позволяет исключить снижение основной секреции слезы, которая может компенсироваться увеличением ее рефлекторной секреции. Таким пациентам необходимо измерить величину основной слезопродукции.
Проба Джонес (исследование основной слезопродукции). После местной анестезии ватным тампоном убирают остатки слезы и анестетика из нижнего конъюнктивального свода. Затем за нижнее веко на 5 минут ставят полоску фильтровальной бумаги и оценивают результат. В норме за это время увлажняется не менее 10 мм фильтровальной полоски.
Проба Норна (оценка стабильности прекорнеальной слезной пленки). В области лимба на 12 часах закапывают 1 каплю 0,5–1 % раствора флюоресцеина, пациента усаживают за щелевую лампу, просят после моргания широко открыть глаз и включают секундомер. В норме время разрыва слезной пленки составляет 20–30 секунд. Время меньше 10 секунд свидетельствует о синдроме сухого глаза.
Цветная проба (исследование функционального состояния слезоотводящих путей и их активной проходимости). М. Ю. Султановым предложены канальцевая, или слезовсасывающая, и слезно-носовая пробы.
Канальцевая проба. Проводится в положении сидя, голова пациента слегка запрокинута. После выдавливания содержимого из слезного мешка и слезных канальцев в конъюнктивальный мешок инстиллируют каплю 3 % раствора колларгола. Глазное яблоко окрашивается при этом в коричневый цвет. Фиксируют время исчезновения красящего вещества из конъюнктивального мешка. Предлагают делать легкие мигательные движения. Проба считается положительной, если колларгол исчезает из конъюнктивальной полости в течение 5 минут. Если красящее вещество задерживается до 10 минут, канальцевая проба оценивается как замедленная. Более 10 минут — отрицательная. Отрицательный результат пробы указывает на наличие препятствия оттоку слезы со стороны слезных точек, канальцев, а при проходимости слезных канальцев зондом Боумена № 1 — на их атонию.
Слезно-носовая проба. В конъюнктивальный мешок закапывают 1 % раствор флюоресцеина или 3 % раствор колларгола. Контроль за появлением красящего вещества в полости носа начинается через 3–5 минут с момента первой инстилляции раствора путем очищения носа в салфетку. Результат слезно-носовой пробы оценивается как положительный, если красящее вещество появляется в полости носа в течение первых 5 минут; замедленный — при обнаружении краски в носу спустя 6–10 минут, отрицательный — если красящее вещество появляется в полости носа позднее 10 минут или вовсе не обнаруживается. Отрицательный результат указывает на нарушение активной проходимости слезоотводящей системы, но не определяет уровень и характер поражения. Для этого необходимо выполнить рентгенографию или КТ, МСКТ слезоотводящих путей с контрастным веществом.
Обоснование и выбор необходимого метода обследования
Многие врачи-офтальмологи задаются вопросом, зачем использовать цветные функциональные пробы, требующие времени для их постановки, когда можно сразу провести КТ с контрастным веществом. Следует отметить, что выполнение цветных функциональных проб для определения активной проходимости слезоотводящих путей является обязательным в правильной интерпретации возможной причины слезотечения и выборе метода лечения.
Первый пример. Пациент жалуется на слезотечение. Закапывание глазных капель не дает эффекта. Слезные точки нормального диаметра, погружены в слезное озеро. Канальцевая проба отрицательная! При определении пассивной проходимости слезоотводящих путей промывная жидкость свободно проходит в нос. На КТ с контрастированием нарушения проходимости слезных путей не выявлено. Вопрос: в чем причина слезотечения? В данном случае следует думать об атонии слезных канальцев, мешка, век.
Второй пример. Пациенту необходимо выполнить операцию по поводу хронического дакриоцистита (дакриоцисториностомию). Предоперационное обследование показало отрицательную канальцевую пробу. В этом случае во время операции следует обратить внимание на устье слезных канальцев, где, как правило, наблюдаются стриктура, грануляции, стеноз, которые следует устранить, иначе при хорошей пассивной проходимости слезоотводящих путей после операции у пациента будут жалобы на слезотечение.
КТ с контрастированием по возможности следует применять при сложной и сочетанной патологии слезоотводящих путей. Данный метод исследования является дорогостоящим и несет лучевую нагрузку. Поэтому лучше придерживаться строгих показаний и не создавать очереди на КТ-диагностику. МРТ следует назначать при подозрении на опухоль и другие мягкотканные образования.
Продолжение материала здесь.