Диффузные и очаговые изменения – что это?
Диффузные и очаговые изменения – что это, в чем разница
В заключении ультразвукового исследования при выявлении патологии врач может указывать наличие очаговых или диффузных изменений. Это диагностические критерии, описывающие степень поражения органа при разных заболеваниях.
При УЗИ врач должен определить, в каком состоянии находится орган. Внимательно его осматривая, специалист делает вывод – патология или норма. Если орган нормальный, то он просто описывается, на чем все заканчивается.
Если же при исследовании видно отклонение, то определяется степень поражения органа. Врач должен ответить на вопрос, какие имеются изменения – очаговые или диффузные.
Диффузные и очаговые изменения – в чем разница
Следует уточнить, что деление на очаговые и диффузные изменения условное. Оно помогает в работе специалистов для лучшего понимания картины заболевания.
Диффузные – это поражение всего органа. Какую бы часть не исследовал врач, он видит патологические изменения. Орган полностью отличается от здорового. Нельзя выделить, какой участок нормальный.
Очаговые изменения – это патологический процесс, затрагивающий часть органа. Имеются участки, что отличаются от здоровых. При этом все остальные части выглядят нормальными.
Примеры диффузных и очаговых изменений
При запущенном гепатите, воспалительном заболевании печени, поражается весь орган. Врач будет видеть диффузные изменения. Когда патология еще на ранней стадии, будут определяться и здоровые участки, то есть изменения очаговые.
При злокачественной опухоли печени на начальной стадии врач видит очаговые изменения. Когда рак поражает весь орган, определить здоровые его границы уже невозможно – это диффузная патология.
Связь изменений с заболеванием
То, какие изменения произошли, имеет большое значение. Диффузное поражение – это всегда признак тяжелой патологии, которая уже успела поразить весь орган. При этом наличие очаговых изменений не говорит о том, что заболевание еще на начальной стадии. Это зависит от болезни.
Ультразвуковое исследование не может показать конкретного заболевания. Врач может видеть только анатомические изменения. Одинаковые диффузные и очаговые процессы могут наблюдаться при совершенно разных отклонениях. Обычно после УЗИ при выявлении участка поражения назначаются другие, более точные варианты исследования.
Лучевая диагностика энцефалитов: герпетический энцефалит
Вирусный энцефалит — это поражение паренхимы мозга вирусом, которое может сочетаться с воспалением мозговых оболочек (менингоэнцефалит) или с поражением спинного мозга (энцефаломиелит).
Лучевая диагностика критически важна в ведении пациентов с энцефалитом. Данные визуализационных методик помогают определить диагноз (и имеют особую ценность в ранней диагностике), обнаружить осложнения основного процесса (например, масс-эффект), предположить этиологию заболевания, отслеживать ответ на проведенную терапию и проводить динамическое наблюдение в случае перехода процесса в хроническую форму.
У возбудителей вирусных энцефалитов есть два основных пути «попадания» в ЦНС: гематогенное распространение и нейрональная трансмиссия (ретроаксональный путь). Первый путь более характерен для арбовирусов, второй предпочитают представители семейства герпесвирусов и возбудитель бешенства.
Вирусы-возбудители энцефалита в подавляющем большинстве случаев обладают тропностью к нервной ткани. Такая тропность может иметь несколько форм: одни вирусы поражают отдельные виды клеток (например, олигодендроциты), другие «предпочитают» определенные области головного мозга.
Нельзя сказать, что энцефалит, вызванный определенным возбудителем, имеет специфическую клиническую и лучевую картину, однако существуют характерные признаки, знание которых поможет быстрее направить диагностический поиск в нужное русло.
Энцефалит, вызванный герпесвирусами
В первую очередь подразумевается вызванный вирусом простого герпеса (ВПГ) герпетический энцефалит, однако позже мы поговорим в том числе и о цитомегаловирусном и варицелловирусном энцефалитах.
Серопревалентность (наличие антител) к вирусу простого герпеса первого и/или второго типов в разных странах мира оценивается в пределах 60–95 % у взрослых, однако энцефалит — редкий вариант инфекционного поражения ВПГ.
Попадание в ЦНС обеспечивает ретроаксональный путь передачи; данные, полученные с использованием экспериментальных моделей (кролики, мыши) показали возможность передачи по волокнам обонятельного пути. Считается также, что у взрослых ВПГ-1 энцефалиты вызываются реактивацией латентной инфекции в тройничном ганглии с распространением по ветвям V пары черепных нервов на оболочки передней и средней черепных ямок.
Герпетический энцефалит стал одним из первых инфекционных заболеваний, диагностируемых с использованием методов молекулярной биологии (ПЦР для обнаружения ДНК ВПГ в цереброспинальной жидкости) и одной из первых вирусных инфекций, в лечении которых была успешно применена противовирусная химиотерапия. В США ВПГ является наиболее распространенной причиной неэпидемического острого энцефалита.
Наиболее частые клинические признаки: высокая (более 38°С) температура, головная боль, дезориентация, афазия, угнетение сознания, судороги, нарушения поведения, тошнота и рвота.
Для данной патологии не характерна сезонность. Можно выделить два основных паттерна:
ВПГ-энцефалит у взрослых
Протекает с неспецифическими симптомами угнетения сознания, лихорадкой, головной болью и очаговой неврологической симптоматикой. Анализ ЦСЖ неспецифичен, часто удается выделить ДНК вируса методом ПЦР.
У иммунокомпетентных взрослых ВПГ обычно приводит к поражению:
Иммуноскомпроментированные пациенты демонстрируют более диффузное поражение с распространением на стволовые структуры мозга.
Лучевые проявления
Ранняя диагностика при помощи КТ затруднительна, потому при наличии характерной клинической картины «нормальная» КТ не исключает вероятности энцефалита. Если же изменения присутствуют — это, как правило, участки нерезко выраженного понижения плотности паренхимы мозга в передних и медиальных отделах височной области и в островковой доле. Кровоизлияния на ранней стадии увидеть обычно не удается.
При исследовании с контрастированием в первую неделю можно не обнаружить зон контрастного усиления; они появляются позже, в виде слабо выраженного «пятнистого» контрастного усиления.
Гораздо чувствительнее на ранней стадии как к непосредственным, так и к косвенным (отек мозга) признакам энцефалита.
Лучевые симптомы в разных МР-последовательностях:
DWI/ADC (ИКД)
GRE/SWI
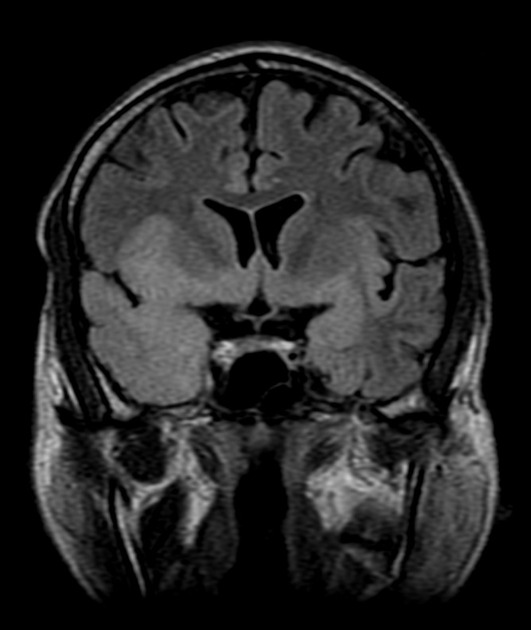
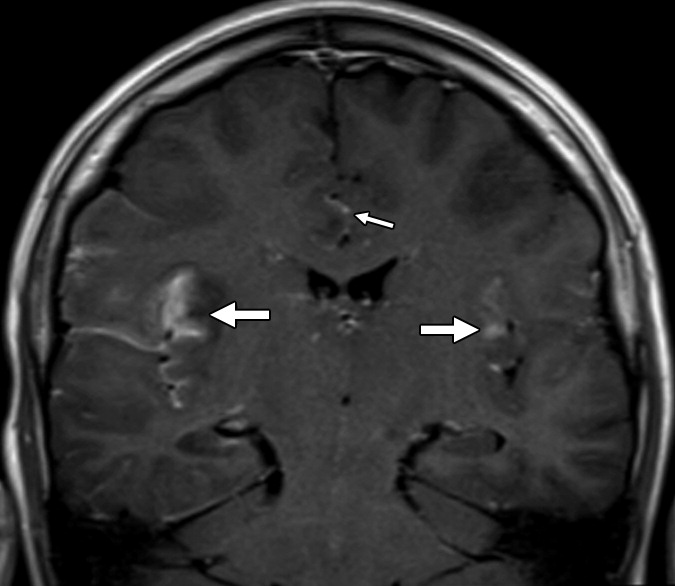
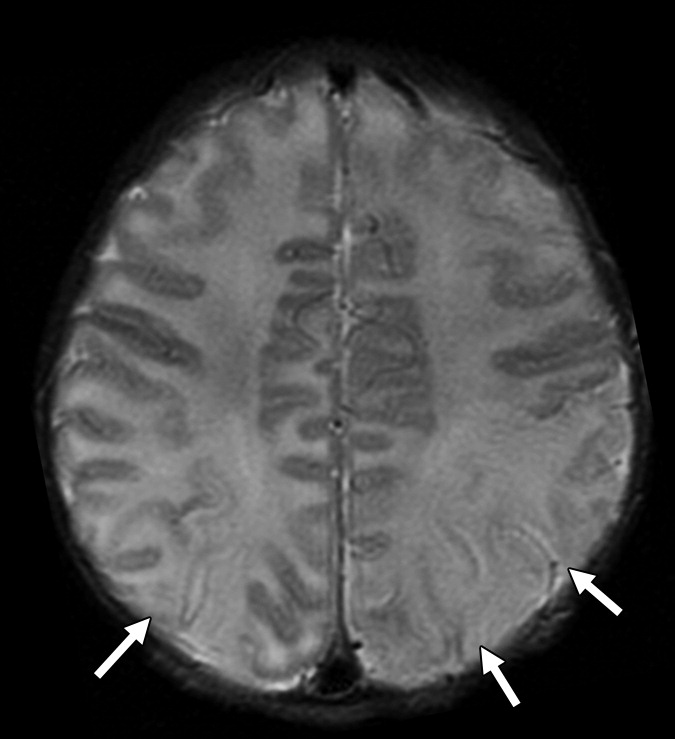
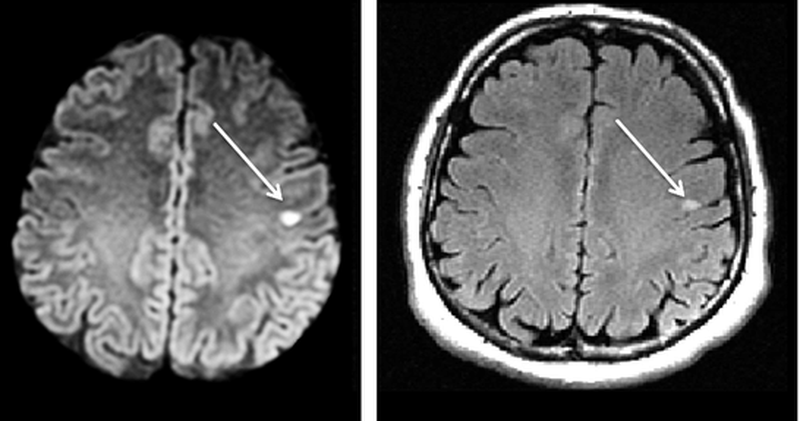
Рисунок 1 | Асимметричные области патологически повышенного МР сигнала в медиальных отделах обеих височных долей, больше выраженные в корковом веществе
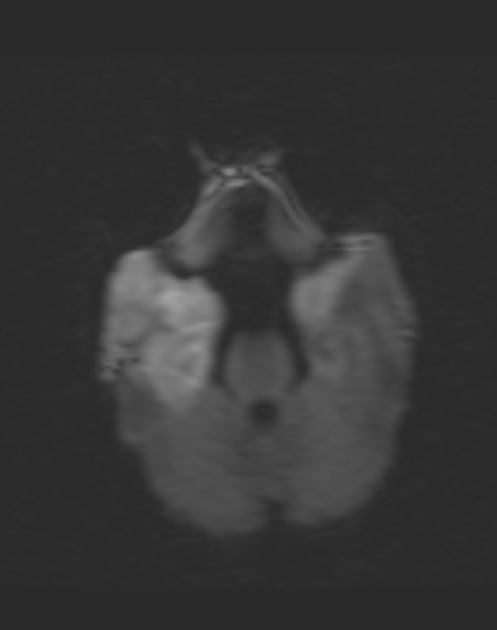
Рисунок 2 | В последовательности DWI у того же пациента определяются области повышения сигнала в обоих лобно-височных областях. ИДК подтвердила ограничение диффузии
Неонатальный герпетический энцефалит
Как уже было сказано, чаще вызывается ВПГ 2 типа.
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире. Смертность при данной форме энцефалита достигает 50 %, также около 50 % выживших будут иметь тяжелые неврологические нарушения. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
В клинической картине преобладают сонливость, лихорадка или гипотермия, судороги; менее частыми проявлениями являются апноэ, потеря веса, раздражительность, выпуклый передний родничок, везикулярная сыпь в области лба, фокальные клонические судороги конечностей.
Лучевые признаки
Герпетический энцефалит у младенцев характеризуется более диффузным поражением, причем эти изменения сложнее заметить на фоне незавершенной миелинизации; поражение типично затрагивает кору полушарий, глубокие слои белого вещества, включая перивентрикулярные области и таламусы. Медиальные области височных и нижние области лобных долей часто интактны. Геморрагии встречаются реже и появляются в более поздних стадиях.
Сигнальные характеристики аналогичны энцефалиту у взрослых:
В группе пациентов, у которых развился неонатальный герпетический энцефалит в течение 28 дней после рождения, основными признаками при использовании DWI-последовательности были кортикальные поражения. Двустороннее поражение глубоких слоев коры и белого вещества мозга, визуализируемые на 7-й день, были предикторами плохого прогноза и высокой вероятности развития двигательных и когнитивных расстройств.
Современные методики МРТ не ограничиваются классической томографией. Все чаще для диагностики герпетического энцефалита используется протонная МР-резонансная спектроскопия. Сообщается о снижении пика NAA (N-ацетиласпартата) по отношению к холину через 7–14 недель после первых симптомов заболевания; в некоторых случаях наблюдается повышенный пик холина. Иногда может быть повышен пик лактата. Считается, что уменьшение пика NAA отражает повреждение нейронов. Было отмечено, что восстановление нормальных значений NAA происходит одновременно с клинически значимым улучшением состояния пациента.
Источники:
Расшифровка МРТ головного мозга
Результаты МРТ головного мозга – это серия снимков в нескольких плоскостях, представляющих собой послойные виртуальные срезы толщиной в пару миллиметров, сделанные через исследуемую область. Полная и точная интерпретация снимков магнитно-резонансной томографии – работа врача-рентгенолога, имеющего специализацию в соответствующей области. Задача данного материала – знакомство с основными принципами расшифровки результатов МРТ головного мозга, но не обучение данному процессу.
Как выглядит снимок МРТ головного мозга
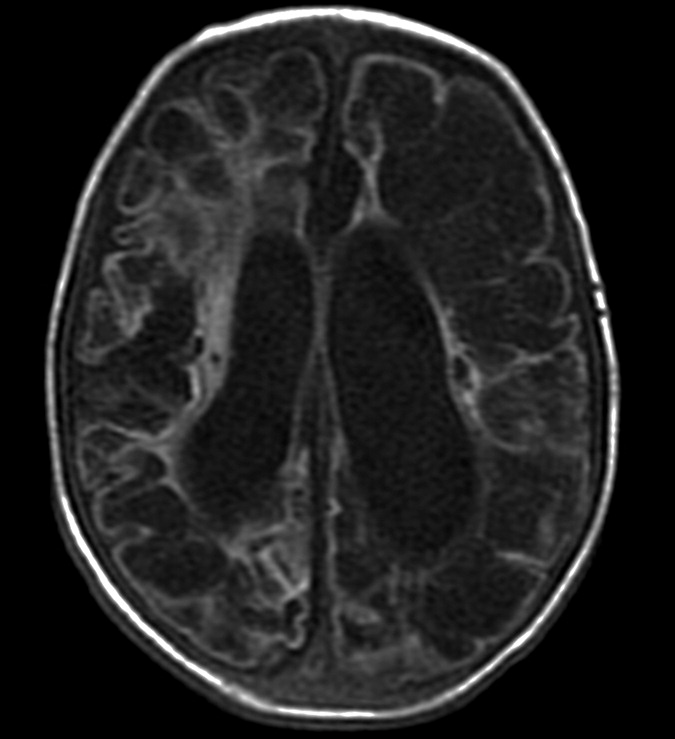
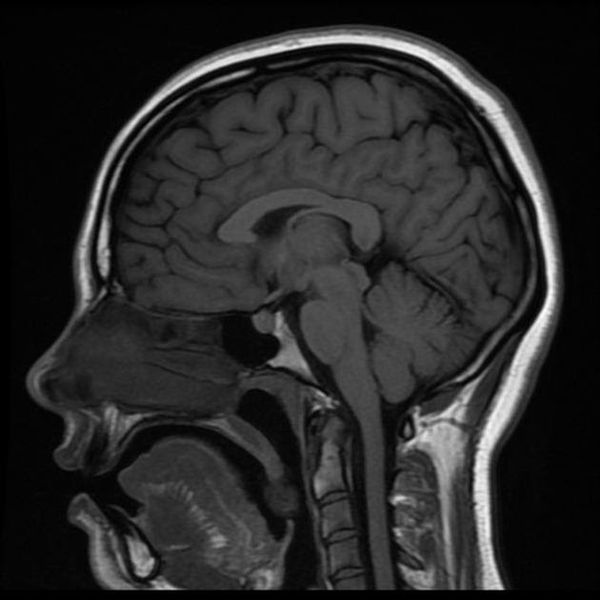
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Норма и отклонения на МРТ головного мозга
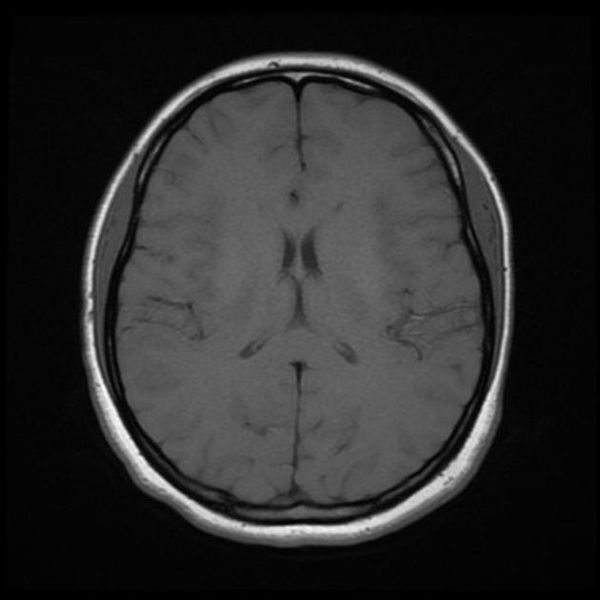
Как же узнать, есть ли на снимках признаки болезни? Самое главное – запомнить, как выглядит головной мозг здорового человека. Врач, изучая снимки пациентов, постоянно сравнивает их с нормальными снимками, хранящимися у него в голове. Чтобы понять, как это происходит – посмотрите на снимки внизу:
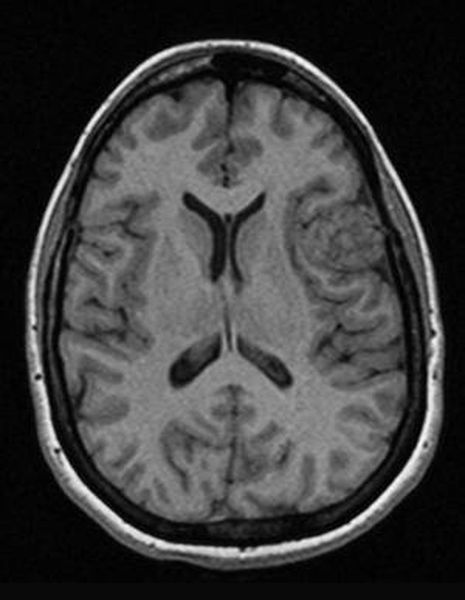
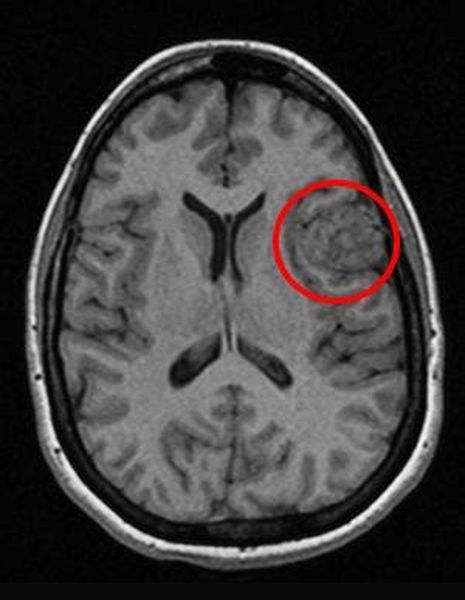
Перед вами – два снимка, сделанных в одном режиме. Снимок снизу – норма. Какое заболевание, в таком случае, есть на верхнем снимке? Чтобы понять это, нужно сравнить эти изображения. Явно видно отличие – на верхнем снимке в правой части головного мозга есть новообразование. Разница еще заметнее, если сравнить левую и правую части того же снимка.
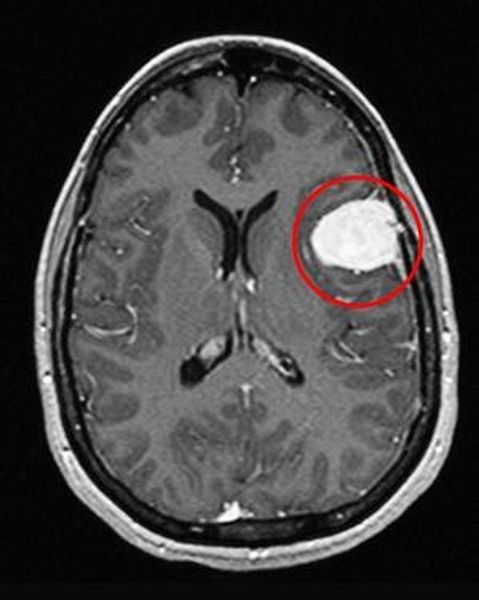
Отметим его красной окружностью. Визуально оно представляет собой узел, неоднородный по окраске и отличающийся от серого и белого вещества головного мозга. В таких случаях, чтобы точно определить границы опухоли и определить её тип исследование повторяют с контрастом. Введение контрастного препарата в кровь через локтевую вену приводит к накоплению контрастного вещества в тканях опухоли – нормальные здоровые ткани его практически не накапливают. И мы получаем следующую картину, показанную на рисунке справа. Яркая окраска опухоли соответствует накопленному контрасту – теперь можно не только сказать, где опухоль, но и примерно определить, что это доброкачественная опухоль, так как она имеет четкие границы (злокачественные опухоли прорастают окружающие ткани, из-за чего границы будут размытыми и не такими четкими).
Таким образом расшифровка результатов МРТ головного мозга проводится путем сравнения полученных снимков с нормой. При отсутствии отличий можно говорить о том, что пациент, чьи снимки исследует врач, скорее всего здоров. Сравнивается все – форма, размеры анатомических структур, локализация, симметричность, количество спинномозговой жидкости в полостях головного мозга, и множество других параметров. Каждое заболевание, будь то инсульт или рассеянный склероз, имеет свои характерные признаки.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом. Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны. Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.
Диффузно-взвешенное изображение
Теоретические основы применения диффузионно-взвешенной последовательности.
Общеизвестно, что молекулы воды при температуре выше абсолютного нуля находятся в состоянии теплового (Броуновского) движения. В тканях человека диффузия молекул воды чаще всего не может осуществляться во всех возможных направлениях (изотропно) по причине наличия множества ограничивающих факторов, к которым относятся гидрофобные фосфолипиды клеточных мембран, внутриклеточные органеллы, клеточное ядро и прочие.
В основе клинического использования ДВИ лежит явление значимого ограничения скорости диффузии в опухолях, тканях в состоянии отека, воспаления. Причины ограничения диффузии могут быть различными.
В частности, цитотоксический отек головного мозга, в отличие от вазогенного, проявляется повышенным сигналом ДВИ, что объясняется различным патогенезом. В случае цитотоксического отека жидкость из межклеточного пространства переходит в клетку, вызывая увеличение ее объема, и приводит к более плотному контакту между клеточными мембранами, что представляется в виде ограниченного сигнала на карте ИКД. При вазогенном отеке, напротив, происходит переход плазмы из сосудистого русла в межклеточное пространство, не вызывая ограничения диффузии.
Ограничение диффузии в тканях опухоли объясняется высоким ядерно-цитоплазматическим соотношением и плотным расположением клеток с высокой плотностью гидрофобных мембран. Применение диффузионно-взвешенной последовательности позволяет выявить данные структуры как зоны повышения интенсивности сигнала.
Наиболее распространенным вариантом диффузионно-взвешенной последовательности является модификация спин-эхо Т2- взвешенного изображения (Т2-ВИ) с подавлением сигнала от жира и наличием двух дополнительных диффузионных градиентов. Сила, продолжительность и амплитуда диффузионного градиента определяются значением b-фактора (b value). Данный параметр задается исследователем и чаще всего находится в диапазоне от 0 с/мм2 до 1500 с/мм2. При значении b фактора, равном 0 с/мм2, будет получено изображение, практически неотличимое от «анатомического» Т2-ВИ с подавлением сигнала от жировой ткани, так как вклад диффузионного компонента в построении изображения будет отсутствовать. На основании ДВИ, полученных с использованием не менее 2-х b факторов, возможно построение карт измеряемого коэффициента диффузии (ИКД). Карты ИКД позволяют количественно оценить величину диффузии в тканях и служат отправной точкой в динамическом наблюдении ряда онкологических заболеваний.
На текущий момент на большинстве МР- томографов с индукцией поля 1,5 Тесла технически возможно выполнение МРТ всего тела от головы до середины бедер (аналогично стандарту выполнения большинства ПЭТ/КТ), включая Т1-ВИ, Т2-ВИ с подавлением сигнала от жировой ткани или STIR, а также ДВИ в течение 40- 50 минут, что вполне приемлемо в рутинной клинической практике.
Где возможно применение МРТ всего тела с протоколом ДВИ?
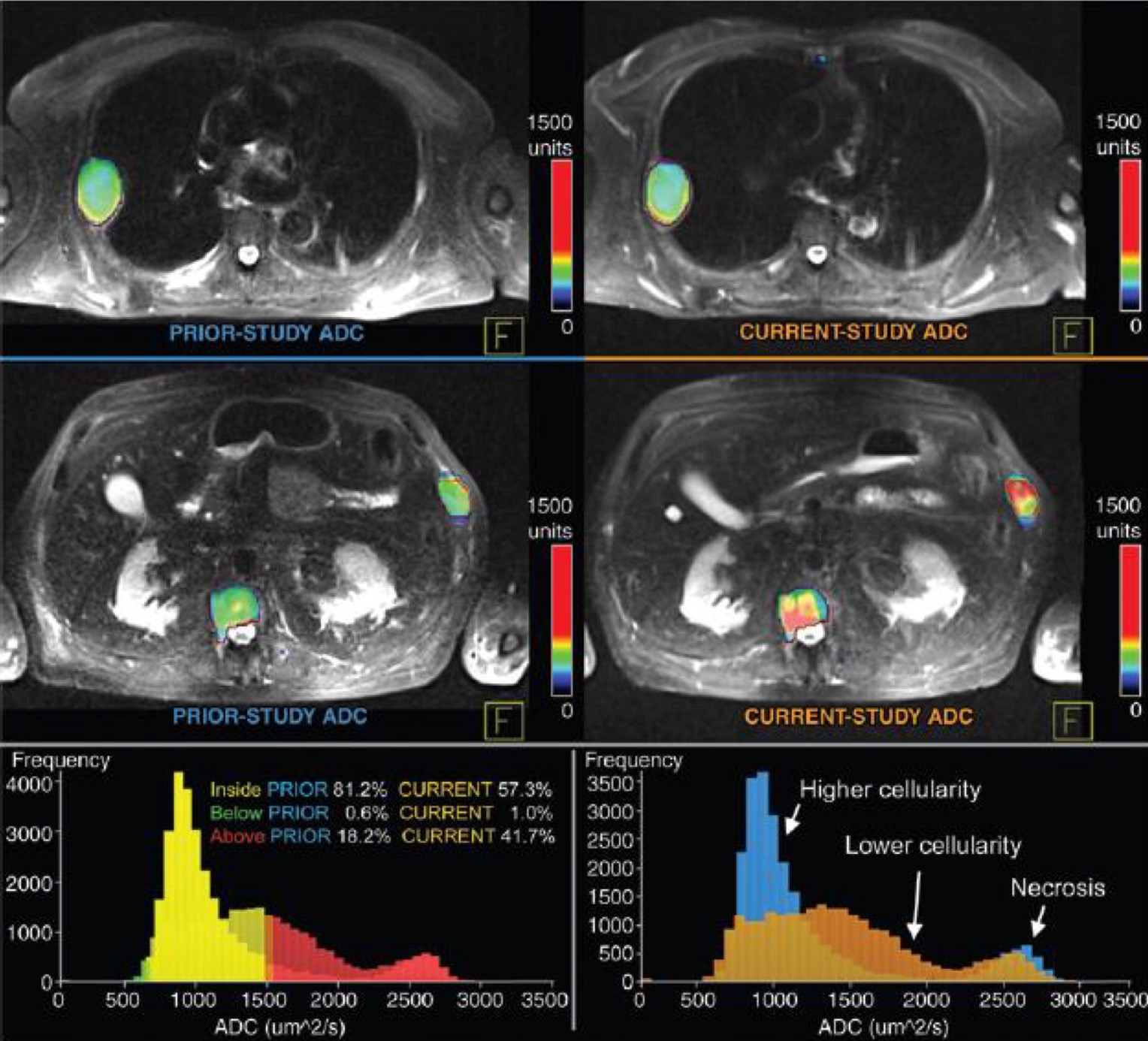
С точки зрения клинических перспектив, МРТ всего тела в первую очередь выступает в качестве дополнительного метода скрининга отдаленных метастазов. Высокие значения b фактора обеспечивают высокую интенсивность сигнала опухолевой ткани на фоне неизмененных тканей. Интенсивность сигнала на ДВИ и показатели ИКД зависят от особенностей строения клеток, в частности, ядерно-цитоплазматического соотношения, целостности клеточных мембран и прочих факторов, которые в том числе коррелируют со степенью злокачественности опухолей. Согласно данным Padhani et al., значения ИКД в опухоли могут быть использованы как прогностический фактор и служить одним из критериев подбора специфической терапии. Кроме того, как показывает ряд работ, динамика ИКД на фоне полихимиотерапии является достоверным количественным показателем ответа опухоли на лечение. Некоторые производители разрабатывают специализированное программное обеспечение для автоматического расчета объема опухолевой массы при миеломной болезни и оценки колебаний ИКД для динамического наблюдения таких пациентов (рис. 1). Описана возможность использования ДВИ всего тела для диагностики причины лихорадки неясного генеза, а также при поиске первичной опухоли на фоне выявленных метастазов.
Параметры получения изображения.
Основной целью при планировании ДВИ является достижение максимального соотношения «сигнал-шум», что достигается компромиссом между толщиной среза, относительно низким значением матрицы, полем обзора, минимальным значением TE и рядом других показателей. Одной из частых ошибок является приоритет высокого пространственного разрешения перед соотношением «сигнал-шум», что приводит к снижению контрастности патологических очагов и служит причиной разочарования в методике.
В исследованиях всего тела предпочтительным является использование только двух величин b факторов, так как при большем их количестве возрастает время сбора данных. В то же время, применение одного b фактора не рекомендовано, т.к. как говорилось выше, для расчета ИКД требуется минимум два b фактора. Рекомендуется ограничение минимального значения b фактора 50 с/мм2, при котором сохраняется «анатомичность» изображения, и вместе с тем подавляется перфузионный компонент, т.е. обнуляется сигнал от движущейся в сосудах крови. Это особенно актуально при выявлении мелких очаговых изменений паренхиматозных органов (в первую очередь, печени). Выбор максимального b фактора ограничен в первую очередь соотношением «сигнал-шум» и обычно составляет 750-1000 с/мм2).
Как правило, ДВИ не используется для исследования всего тела в качестве единственной последовательности исследования. В дополнение к ДВИ рекомендуется получение STIR или Т2-ВИ с жироподавлением в идентичной плоскости, для улучшения анатомической корреляции. Так как сбор данных обычно проводится в аксиальной плоскости, ряд авторов рекомендует дополнительно получать Т1-ВИ в сагиттальной плоскости, распланированной исключительно на позвоночный столб, для облегчения локализации очагов в осевом скелете.
Рис. 1 Пример полуавтоматической оценки опухолевой массы при миеломной болезни.
— ОСНОВЫ ИНТЕРПРЕТАЦИИ ДИФФУЗИОННО-ВЗВЕШЕННОЙ ТОМОГРАФИИ ВСЕГО ТЕЛА
МРТ-диффузия
Некоторые пациенты заинтересованы в комплексном обследовании организма. Существуют разные способы диагностики, включая сканирование в режиме МРТ-диффузия, всего тела. В чем суть процедуры, можно узнать из нашей статьи.
МРТ в режиме диффузии, что это?
Пациенты нередко путают данный режим со спектральной магнитно-резонансной томографией. В чем разница между процедурами? В живых клетках и пространстве между ними содержится много воды. Молекулы постоянно перемещаются. Проникают сквозь мембрану в клетку и обратно. Процесс перехода называют диффузией. Нормальный обмен молекулами воды отличается от патологического: при развитии заболеваний порядок нарушается. Клетки отдают воду медленнее, чем получают, в результате набухают и деформируются. Бывает обратная ситуация. Из клетки уходит больше молекул воды, чем поступает. Магнитно-резонансная томография в последовательности DWI фиксирует показатели диффузии в тканях, рентгенолог сравнивает полученные данные с нормой и делает заключение о наличии или отсутствии нарушений.
Области применения технологии:
Спектральная МРТ определяет биохимические изменения, вызываемые различными патологическими состояниями. Как и DWI, диагностика неинвазивна. Исследование позволяет оценить резонансную частоту протонов, входящих во всевозможные химические соединения внутренних органов и биологических жидкостей.
Что показывает МРТ-диффузия всего тела?
Магнитная томография с использованием данного режима подходит для сканирования отдельных областей (головного мозга, брюшной полости и т.д.) и целого организма. Так называемое “диффузное МРТ” помогает в обнаружении:
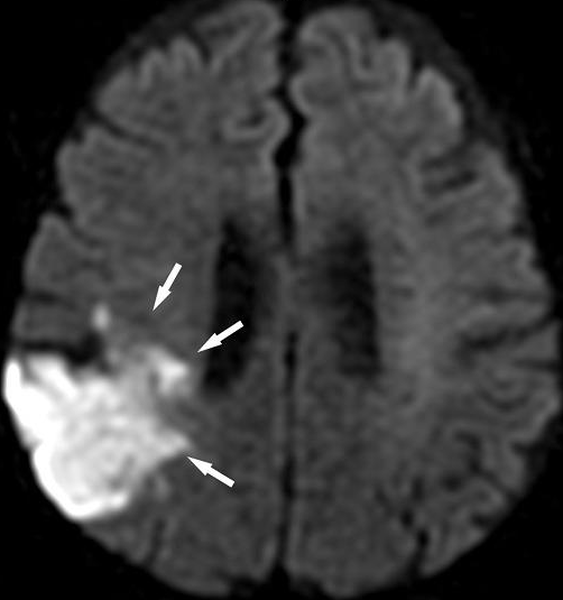
Дополнительное исследование головного мозга позволит провести дифференциацию инсульта и рассеянного склероза или очагов онкологии. По снимкам можно определить давность острого нарушения кровообращения.
Показания и противопоказания к “диффузному МРТ”
Процедуру назначают для уточнения диагноза при:
У онкологических больных диффузионную томографию применяют на всех этапах лечения:
Противопоказания к использованию данного вида магнитно-резонансной диагностики те же, что и для обычной. Процедуру нельзя проводить при наличии у пациента:
Диффузионную МРТ всего тела не делают беременным женщинам в первом триместре. Сложности с диагностикой на аппарате закрытого типа могут возникнуть при избыточной массе тела человека. Тоннельные томографы рассчитаны на вес не более 120 кг. В ситуациях превышения данного параметра и при клаустрофобии подбирают альтернативные виды исследования.
Как проходит МРТ-диффузия?
Перед процедурой человеку необходимо избавиться от предметов, содержащих металл: украшений, зубного протеза, съемного слухового аппарата, очков и т.д. Электронные устройства и другие личные вещи оставляют в раздевалке. Если у пациента есть эндопротез, надо принести в клинику документ с информацией о материале изделия.
МРТ-диффузия отдельной области или всего тела проходит следующим образом:
Исследование всего тела всегда выполняют не только в диффузионно-взвешенном режиме. Для максимальной информативности изображений рекомендуют сделать фото в идентичной плоскости в последовательностях STIR или Т2 ВИ с подавлением жира.
Расшифровка снимков МРТ-диффузии
По завершении интерпретации томографических снимков рентгенолог отдает заключение и диск с фотографиями пациенту. Результаты предоставляют доктору, который выписал направление на диффузную МРТ. Если пациент обратился в диагностическую клинику самостоятельно, проводивший сканирование специалист пояснит алгоритм дальнейших действий. При сомнениях в точности расшифровки больной может попросить рассмотреть “диффузные снимки МРТ” другого врача-рентгенолога, это снизит вероятность ошибки.
Многие пациенты пытаются самостоятельно расшифровать изображения магнитно-резонансной томографии. Это сложная задача: для интерпретации фото необходимо не только знать структуры зоны интереса, но и пространственное соотношение анатомических областей. Человек без профильного образования не сумеет рассмотреть все детали и правильно истолковать результаты исследования.
Лечащий врач “прочитает” снимки, ознакомится с заключением рентгенолога, сопоставит данные магнитно-резонансной томографии с другой информацией (анамнезом, лабораторными анализами, итогами прочих методов инструментальной диагностики), определит заболевание и подберет способ терапии.