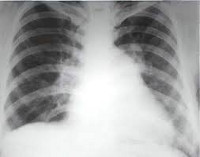
Признаки легочной гипертензии на рентгене что это
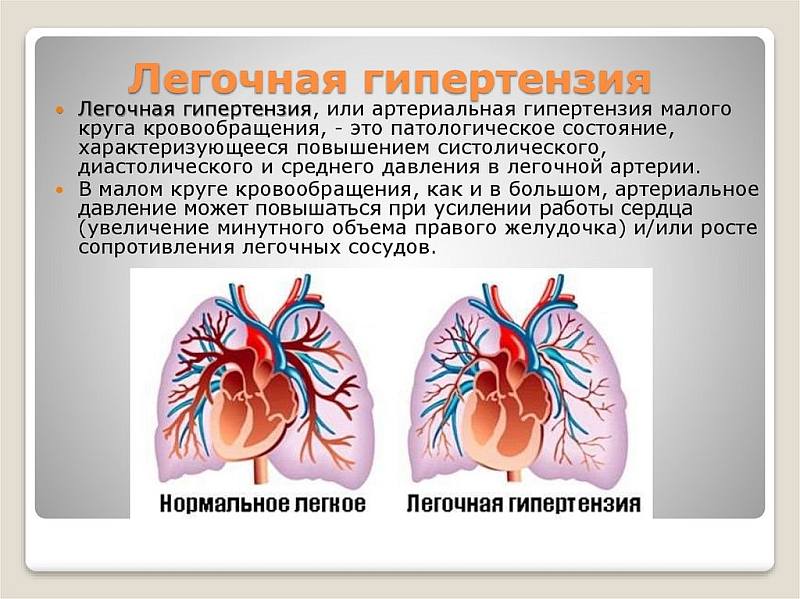
Легочная гипертензия – причины, симптомы, диагностика
Андрей Леонидович
Провизор
Легочная артериальная гипертензия (ЛАГ) – смертельно опасная патология, характеризующаяся повышением давления в малом круге кровообращения. Первичная легочная гипертензия встречается редко. Причины ее появления до сих пор не установлены. Вторичная форма в большинстве случаев развивается на фоне различных заболеваний и пороков сердечнососудистой системы, легких. При наличии подозрительных симптомов необходимо записаться на консультацию к врачу-кардиологу и пульмонологу. Лечение патологии должно быть комплексным. Основные задачи медикаментозной терапии: устранить причины легочной гипертензии, нормализовать кровяное давление и предотвратить развитие угрожающих жизни осложнений.
Причины развития и симптомы легочной гипертензии
Причины легочной гипертензии
До сих пор врачам не удалось установить точные причины развития такого опасного заболевания. ЛАГ диагностируется у пациентов, среднее кровяное давление которых с правой стороны сердца превышает 25 мм. рт. ст. Болезнь начинается с постепенного сужения сосудов и изменения сосудистой сетки. В результате таких преобразований происходит утолщение стенок кровеносных сосудов, в результате чего сужается их просвет. Это, в свою очередь, приводит к повышению легочного давления. По мере прогрессирования ЛАГ давление постепенно увеличивается, страдает правый желудочек сердца, которому тяжело перекачивать кровь с таким высоким давлением.
Различают 2 формы легочной артериальной гипертензии:
Первичная форма встречается крайне редко, ее этиология до сих пор неизвестна. Некоторые специалисты считают, что пусковым механизмом ее развития являются некоторые болезни аутоиммунной природы:
Вторичная ЛАГ развивается на фоне прогрессирующих патологий сердечно-сосудистой системы и легких:
Доказана связь возникновения легочной гипертензии с применением некоторых групп медикаментозных средств:
Симптомы легочной гипертензии
Симптомы легочной гипертензии
Легочная артериальная гипертензия коварна тем, что на протяжении длительного времени может вообще никак не проявлять себя. Это существенно затрудняет раннюю диагностику и профилактику осложнений. Однако есть ряд признаков, по которым каждый человек может самостоятельно диагностировать у себя ЛАГ и своевременно обратиться к врачу.
Ранние симптомы легочной гипертензии:
На прогрессирующих стадиях появляются такие симптомы:
На фоне легочной гипертензии у больного могут возникать гипертонические кризы, которые опасны для жизни. Еще одно осложнение ЛАГ, которое может стать причиной летального исхода, – тромбоэмболия легочной артерии.
Диагностика заболевания
Диагностика легочной гипертензии
Диагностика ЛАГ проводится при совместном участии врача кардиолога и пульмонолога. Для подтверждения диагноза назначается комплексное обследование, включающее такие инструментальные методы:
Эффективное лечение патологии
Основные задачи медикаментозной терапии ЛАГ:
На ранних стадиях развития назначаются вазодилатирующие препараты, которые расслабляют сосуды и способствуют нормализации кровообращения:
Для снижения вязкости крови и профилактики тромбообразования назначаются дезагрегаты и антикоагулянты непрямого действия:
Если ЛАГ осложнена правожелудочковой недостаточностью, назначаются мочегонные препараты:
Профилактические мероприятия направлены на своевременную диагностику и адекватное лечение патологий, способствующих развитию легочной гипертензии.

Легочная гипертензия
Любые заболевания и легочная гипертензия не является исключением требуют своевременной диагностики, и оперативного лечения. Рассмотрим, какие существуют методики диагностики и лечения, но в начале остановимся на видах, причинах и симптоматики заболевания.

Легочная гипертензия. Виды и классы
Вторая разновидность легочной гипертензии формируется на фоне других заболеваний и называется вторичной. Причинами могут стать врождённые пороки сердца, наличие вируса ВИЧ, красной волчанки и многих других заболеваний, оказывающих влияние на функции левого желудка. В большинстве случаев вторичная гипертензия не достигает высокой степени.
Специалистами в области медицины выделяются 4 класса заболевания:
Большинство заболеваний поддается лечению. Поэтому прогноз у пациентов с легочной гипертензией является положительным, но в том случае, если своевременно обратиться к специалисту.
Причины и симптомы легочной гипертензии
Симптоматика заболевания связана с головокружением, слабостью, болью в левой части груди. Все перечисленные симптомы могут возникать как при физических нагрузках, так и без них. Многие пациенты жалуются на быструю утомляемость и постоянный дискомфорт.
Чаще всего заболевание диагностируют при левожелудочковой недостаточности. Также могут возникать другие заболевания лёгких, которые обычно сопровождаются гипоксией. В группу риска входят пациенты с наследственными факторами. Также заболеванию подвержены люди, страдающие хронической ромбоэмболией, нарушением сна, болезнями соединительных тканей и т.д..
Легочная гипертензия. Диагностика заболевания

На первом этапе назначается рентгенография. Оценить состояние права желудочка позволяет эхокардиография. Рентгенографические исследования в сочетании с другими анализами позволяют оценить состояние здоровья пациента. Для окончательного подтверждения диагноза понадобится компьютерная томография и ангиопульмонография. В первую очередь врач должен обратить внимание на одышку пациента. Именно она является первым симптомом заболевания. Но окончательный ответ можно поставить лишь после проведения полного исследования.
Легочная гипертензия. Методики лечения
Специфическая терапия назначается сразу же после постановки диагноза. Если речь идет о тяжелых больных, то назначается комплекс из нескольких препаратов. Последовательная и комбинированная терапия назначается в соответствии с поставленным диагнозом и сложностью течения заболевания. В качестве вспомогательных средств может использоваться добавочный кислород, а в некоторых случаях требуется трансплантация легких.
Легочная гипертензия после тромбоэмболии
Диагноз тромбоэмболической легочной гипертензии чаще устанавливается в возрасте 45-60 лет. Средний возраст российских пациентов на момент установления диагноза по данным Национального регистра составляет 45,8 лет. Считается, что распространенность патологии в популяции среди женщин и мужчин равномерная. Заболевание неуклонно прогрессирует и при отсутствии полноценного лечения приводит к гибели пациентов в течение нескольких лет.
Лечение в Инновационном сосудистом центре
Проведению операции предшествует датальное обследование и дооперационная оценка, которая позволяет точно установить клиническую форму заболевания и возможности его эндоваскулярного лечения. Наша клиника является уникальным учреждением, выполняющим подобные вмешательства тяжелым больным с легочной гипертензией.
Причины и факторы риска
Основной причиной тромбоэмболической легочной гипертензии является тромботическая закупорка легочных артерий, которая возникает после эпизодов тромбоэмболии (отрыва тромбов) из вен конечностей или внутренних органов. Неодостаточное рассасывание тромботических масс в легочных артериях приводит к их постепенному зарастанию и изменениям всей системы легочного кровообращения. Развивается повышение давления в легочной артерии, развитие недостаточности правого желудочка, застою крови в венах и формированию тяжелой сердечной недостаточности.
Изменения легочных артерий при формировании легочной гипертензии можно условно разделить на два компонента. Первый компонент включает изменения крупных сосудов до уровня субсегментарных ветвей. Патологические поражения представлены в виде организованных тромбов, плотно прикрепленных к сосудистой стенке легочных артерий эластического типа. Они могут полностью закрывать просвет или образовать различные степени стеноза, сети и тяжи. Второй компонент- это изменения мелких легочных сосудов и микрососудистого русла.
Прогрессирование заболевания
Отеки нижних конечностей, асцит, снижение аппетита, выраженная слабость свидетельствуют о дисфункции правого желудочка, нарастании недостаточности трехстворчатого клапана. Для оценки динамики течения заболевания и эффективности проводимой терапии необходимо количественно оценивать толерантность к физическим нагрузкам (функциональный класс, тест 6-минутной ходьбы).
Функциональный резерв кровообращения постепенно снижается, что приводит к развитию осложнений в других органах и системах и постепенно ведет к неблагоприятному исходу.
Осложнения
Постепенно развивается сердечная недостаточность в большом круге кровообращения, которая проявляется увеличением печени и селезенки, значительным отеком нижних конечностей, накоплением жидкости в животе (асцит), которое может достигать очень больших степеней и вызывать дополнительные нарушения дыхания.
Крайняя степень правожелудочковой недостаточности приводит к скоплению жидкости во всех тканях и органах большого круга кровообращения (анасарка), постепенно развивается недостаточность функции внутренних органов (цирроз печени, почечная недостаточность).
Прогноз при легочной гипертензии
Преимущества лечения в клинике
Диагностика
 Жалобы и симптомы
Жалобы и симптомы
Одышка инспираторного характера выражена в различной степени: от минимальной, возникающей при интенсивной нагрузке,до имеющей место в покое и при незначительных усилиях. Она отмечается у 98% больных на момент установления диагноза легочной гипертензии. Как правило, с течением болезни одышка прогрессивно нарастает. Приступов удушья обычно не наблюдается.
Боли в груди отмечаются у 28% пациентов обычно имеют неопределенный характер: давящие, ноющие, колющие, сжимающие; без четкого начала, продолжительностью от нескольких минут до суток. У ряда пациентов могут появляться приступы напоминающие стенокардию, что может маскировать ишемическую болезнь сердца и даже острый инфаркт миокарда.
Головокружения и обмороки отмечаются у 10% больных с тромбоэмболической легочной гипертензией чаще всего после физической нагрузки.
Кашель отмечается у 38% больных. Он связан как с застойными явлениями, так и с присоединением воспалительных изменений в легких.
Кровохарканье наблюдается у 18% больных.
Функциональная классификация легочной гипертензии
отсутствует ограничение физической активности. Обычная физическая активность не вызывает появление одышки, слабости, боли в грудной клетке, головокружения
некоторое снижение физической активности. Обычная физическая активность сопровождается появлением одышки, слабости, боли в грудной клетке, головокружения
выраженное ограничение физической активности. Небольшая физическая активность вызывает появление одышки, слабости, боли в грудной клетке, головокружения
неспособность выполнять любую физическую нагрузку без вышеперечисленных клинических симптомов. Одышка или слабость могут присутствовать даже в покое, дискомфорт возрастает при минимальной нагрузке
Опрос и осмотр пациента
Следует выяснить были ли у пациента эпизоды тромбозов глубоких вен, внезапных отеков ног, тромбофлебиты. У многих больных прослеживается семейный анамнез внезапной смерти, сердечно-сосудистой патологии и повышенной наклонности к тромбообразованию.
Объективным доказательством перенесенной тромбоэмболии легочной артерии (ТЭЛА) становится совпадение по времени клиники тромбоза вен нижних конечностей и появления одышки. В ближайшие месяцы после ТЭЛА у больных можно выявить период, когда состояние остается стабильным и малосимптомным. Это связано с тем, что правый желудочек справляется с нагрузкой и позволяет сохранить хорошую переносимость физических нагрузок до момента развития прогрессирующего ремоделирования легочных сосудов. Практически единственным надежным доказательством перенесенной ТЭЛА могут стать данные перфузионной сцинтиграфии или компьютерной томографии легких, проведенной во время острого эпизода ТЭЛА.
При общем осмотре пациентов с ХТЭЛГ может определяться синюшность (цианоз). При развитии правожелудочковой сердечной недостаточности отмечаются набухшие шейные вены, увеличение печени, периферические отеки, водянка живота.
Неинвазивная диагностика
Электрокардиография(ЭКГ) выявляет признаки гипертрофии и перегрузки правого желудочка, дилатации и гипертрофии правого предсердия (p-pulmonale), отклонение электрической оси сердца вправо.
Рентгенография органов грудной клетки позволяет уточнить этиологию ЛГ: выявить интерстициальные заболевания легких, приобретенные и врожденные пороки сердца, а также судить о тяжести ЛГ. Основными рентгенологическими признаками ЛГ являются выбухание ствола и левой ветви легочной артерии, которые формируют в прямой проекции II дугу по левому контуру сердца, расширение корней легких, увеличение правых отделов сердца. У больных постэмболической легочной гипертензией можно выявить признаки, указывающие на наличие тромбов в крупных ветвях легочной артерии (ЛА)- расширение ствола и главных ветвей ЛА, симптом деформации и укорочения корня. Специфическим признаком является обеднение легочного рисунка в зоне нарушенного кровоснабжения.
Установление клинического класса и верификация диагноза
Легочные функциональные тесты позволяют выявить обструктивные или рестриктивные изменения с целью дифференциальной диагностики ЛГ и уточнения тяжести поражения легких. Для больных характерно уменьшение диффузионной способности легких в отношении монооксида углерода (40-80% от нормы), небольшое или умеренное снижение легочных объемов, нормальное или незначительно сниженное PaO2 и обычно сниженное из-за альвеолярной гипервентиляции PaСO2.
Вентиляционно-перфузионная сцинтиграфия легких является методом скрининга для исключения хронической тромбоэмболии как причины легочной гипертензии. У больных после тромбоэмболии обнаруживаются дефекты перфузии в долевых и сегментарных зонах при отсутствии нарушений вентиляции. Перфузионная сцинтиграфия исторически стала одним из первых методов обнаружения дефектов перфузии легочной паренхимы при ТЭЛА. Изображения, получаемые при острой ТЭЛА и ХТЭЛГ, существенно различаются. Дефекты перфузии при острой ТЭЛА более четко очерчены и резко контрастируют с нормально функционирующей тканью. При ХТЭЛГ дефекты перфузии очерчены не четко и часто не соответствуют зоне кровоснабжения крупной легочной артерии.

КТ- картина хронической тромбоэмболии может быть представлена окклюзиями и стенозами легочных артерий, эксцентрическими дефектами наполнения вследствие наличия тромбов, в том числе реканализованных.КТ-ангиопульмонография проводится на спиральных компьютерных томографах в фазу прохождения контрастного вещества через легочное артериальное русло. Из методологических особенностей следует отметить, что исследование должно быть проведено с использованием не менее чем 8- спирального томографа, с минимальным шагом (не более 3 мм) и толщиной среза (не более 1мм). Тщательное сканирование должно охватить оба легких полностью – от верхушек до диафрагмальных синусов. Контрастное усиление правых отделов сердца и легочных артерий должно соответствовать или превышать степень контрастирования левых камер сердца и аорты. Выполнение второй, артериальной фазы сканирования рекомендуется всем больным старше 40 лет, особенно при наличии данных за артериальные тромбозы и ИБС в анамнезе. Современное программное обеспечение позволяет провести реконструкции изображений легочных артерий в любых плоскостях, построить проекции максимальной интенсивности и трехмерные изображения. В большинстве случаев для уточнения характера поражения достаточно проанализировать поперечные срезы с использованием программы просмотра изображений, что позволяет определить наличие изменений не только в долевых и в сегментарных ветвях, но и в ряде субсегментарных артерий. Патологические изменения помимо наличия «старого» тромботического материала могут включать локальные утолщения стенки сосуда, сужения в устье сосудов и на их протяжении, окклюзии, внутрисосудистые структуры в виде мембран и перемычек. При выявлении изменений в нескольких ветвях легочных артерий можно сделать вывод о высокой вероятности тромбоэмболического характера ЛГ. Важно отметить, что разрешающая способность современных КТ-сканеров ограничена и не позволяет определять очень тонкие мембранные и тяжистые структуры в просвете ЛА, особенно если размеры объекта не превышают 2-3 мм. В ряде случаев развивается кальцификация «старого» тромботического материала, и КТ может оказать неоценимую помощь в определении локализации кальциноза. КТ позволяет выявить не только стенотические изменения сосудов легких, но и нарушения перфузии легочной ткани по характеру контрастирования паренхимы. В некоторых случаях контрастирование паренхимы настолько неравномерно, что на сканах определяется мозаичное контрастирование. Четко выраженная мозаичность сегментов обычно свидетельствует о хорошем прогнозе оперативного лечения. Контрастирование исключительно прикорневых зон не является истинной мозаичностью и нередко наблюдается при микрососудистых формах ЛГ. Обеспечивая детальное изображение легочной паренхимы, КТ позволяет диагностировать и другие заболевания легких. Помимо состояния артериального русла, КТ может дать исчерпывающую информацию обо всех внутригрудных структурах, что важно для подтверждения диагноза и построения плана оперативного лечения. Перед выполнением операции следует учитывать состояние легочной паренхимы, бронхиального дерева, легочных вен.
Основными задачами ангиографической диагностики являются определение степени тяжести легочной гипертензии, уточнение характера поражения легочного русла посредством ангиопульмонографии, выявление/исключение коронарной болезни. Проведение катетеризации в изолированном виде без качественной ангиопульмонографии у больного с четкими признаками ХТЭЛГ нецелесообразно. Это исследование должно дать четкую информацию врачам для решения вопроса об операбельности больного и тяжести его состояния. Гемодинамическими критериями постэмболической легочной гипертензии, выявляемыми при катетеризации правых отделов сердца, являются: среднее давление в легочной артерии (ДЛА) выше 25 мм рт. ст., давление заклинивания легочной артерии (ДЗЛА) ≤ 15 мм рт. ст., ЛСС > 2 ЕД. по Вуду (160 дин. сек см- 5 ) при наличии множественных стенозирующих и/или окклюзирующих поражений ветвей легочной артерии различного калибра.
Легочная гипертензия
Легочная гипертензия – угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии. Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента. Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Малосимптомное течение компенсированной легочной гипертензии приводит к тому, что она нередко диагностируется лишь в тяжелых стадиях, когда у пациентов возникают нарушения сердечного ритма, гипертонические кризы, кровохарканье, приступы отека легких. В лечении легочной гипертензии применяют вазодилататоры, дезагреганты, антикоагулянты, кислородные ингаляции, мочегонные средства.
МКБ-10
Общие сведения
Легочная гипертензия – угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии. Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента. Критериями диагностики легочной гипертензии служат показатели среднего давления в легочной артерии свыше 25 мм рт. ст. в состоянии покоя (при норме 9–16 мм рт. ст.) и свыше 50 мм рт. ст. при нагрузке. Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Различают первичную легочную гипертензию (как самостоятельное заболевание) и вторичную (как осложненный вариант течения болезней органов дыхания и кровообращения).
Причины
Достоверные причины развития легочной гипертензии не определены. Первичная легочная гипертензия является редким заболеванием с неизвестной этиологией. Предполагается, что к ее возникновению имеют отношение такие факторы, как аутоиммунные заболевания (системная красная волчанка, склеродермия, ревматоидный артрит), семейный анамнез, прием оральной контрацепции.
В развитии вторичной легочной гипертензии могут играть роль многие заболевания и пороки сердца, сосудов и легких. Наиболее часто вторичная легочная гипертензия является следствием застойной сердечной недостаточности, митрального стеноза, дефекта межпредсердной перегородки, хронических обструктивных заболеваний легких, тромбоза легочных вен и ветвей легочной артерии, гиповентиляции легких, ИБС, миокардита, цирроза печени и др. Считается, что риск развития легочной гипертензии более высок у ВИЧ-инфицированных пациентов, наркоманов, людей, принимающих препараты для подавления аппетита. По-разному каждое из этих состояний может вызывать повышение кровяного давления в легочной артерии.
Патогенез
Перечисленные изменения в сосудистом русле легочной артерии вызывают прогрессирующее повышение внутрисосудистого давления, т. е. легочную гипертензию. Постоянно повышенное кровяное давление в русле легочной артерии увеличивает нагрузку на правый желудочек, вызывая гипертрофию его стенок. Прогрессирование легочной гипертензии приводит к снижению сократительной способности правого желудочка и его декомпенсации – развивается правожелудочковая сердечная недостаточность (легочное сердце).
Классификация
Для определения тяжести легочной гипертензии выделяют 4 класса пациентов с недостаточностью сердечно-легочного кровообращения.
Симптомы легочной гипертензии
В стадии компенсации легочная гипертензия может протекать бессимптомно, поэтому часто заболевание диагностируется в тяжелых формах. Начальные проявления легочной гипертензии отмечаются при повышении давления в системе легочной артерии в 2 и более раза по сравнению с физиологической нормой.
С развитием легочной гипертензии появляются необъяснимая одышка, похудание, утомляемость при физической активности, сердцебиение, кашель, охриплость голоса. Относительно рано в клинике легочной гипертензии могут наблюдаться головокружение и обморочные состояния вследствие нарушения сердечного ритма или развития острой гипоксии мозга. Более поздними проявлениями легочной гипертензии служат кровохарканье, загрудинная боль, отеки голеней и стоп, боли в области печени.
Малоспецифичность симптомов легочной гипертензии не позволяет поставить диагноз на основании субъективных жалоб. Наиболее частым осложнением легочной гипертензии служит правожелудочковая сердечная недостаточность, сопровождающаяся нарушением ритма – мерцательной аритмией. В тяжелых стадиях легочной гипертензии развиваются тромбозы артериол легких.
Осложнения
При легочной гипертензии в сосудистом русле легочной артерии могут возникать гипертонические кризы, проявляющиеся приступами отека легких: резким нарастанием удушья (чаще в ночное время), сильным кашлем с мокротой, кровохарканьем, выраженным общим цианозом, психомоторным возбуждением, набуханием и пульсацией шейных вен. Криз заканчивается выделением большого объема мочи светлого цвета и низкой плотности, непроизвольной дефекацией. При осложнениях легочной гипертензии возможен летальный исход вследствие острой или хронической сердечно-легочной недостаточности, а также тромбоэмболии легочной артерии.
Диагностика
Диагностика легочной гипертензии требует совместного участия кардиолога и пульмонолога. Для распознания легочной гипертензии необходимо проведение целого диагностического комплекса, включающего:
Лечение легочной гипертензии
Основными целями в лечении легочной гипертензии являются: устранение ее причины, понижение кровяного давления в легочной артерии и предотвращение тромбообразования в легочных сосудах. В комплекс лечения пациентов с легочной гипертензией входит:
Прогноз и профилактика
Дальнейший прогноз при уже развившейся легочной гипертензии зависит от ее первопричины и уровня кровяного давления в легочной артерии. При хорошем отклике на проводимую терапию прогноз более благоприятен. Чем выше и стабильнее уровень давления в системе легочной артерии, тем хуже прогноз. При выраженных явлениях декомпенсации и уровне давления в легочной артерии более 50 мм рт.ст. значительная часть пациентов погибает в течение ближайших 5 лет. Прогностически крайне неблагоприятна первичная легочная гипертензия.
Профилактические мероприятия направлены на раннее выявление и активное лечение патологий, приводящих к легочной гипертензии.

 Жалобы и симптомы
Жалобы и симптомы