Пристеночные затемнения гайморовых пазух что
Пристеночные затемнения гайморовых пазух что
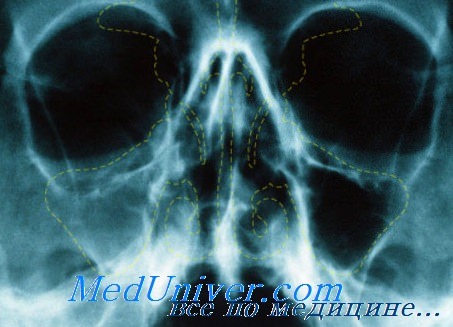
Гайморова полость обычно имеет форму усеченной трехгранной пирамиды, вершина которой обращена книзу, а основание кверху и кнутри. Стенки гайморовой полости бывают различной толщины, наиболее тонкая верхняя стенка образует дно глазницы. Эта стенка состоит иногда из одного фиброзного слоя, периоста, который находится в непосредственном контакте со слизистой полости.
Очень тонка также внутренняя стенка гайморовой полости, в верхне-заднем отделе она даже лишена костной основы; слизистые гайморовой и носовой полости прилегают здесь друг к другу. С носом гайморова полость сообщается через отверстие, которое находится выше дна пазухи, вследствие чего создаются неблагоприятные условия для оттока секрета из полости при воспалительном в ней процессе.
Дно гайморовой полости располагается иногда очень низко, вследствие чего корни первого и второго премоляра вдаются в полость и отграничены от нее очень тонкой стенкой. Это создает благоприятные условия для развития, гайморита зубного происхождения.
Тонкая стенка, отделяющая гайморову полость от глазницы, не оказывает почти никакого препятствия к переходу воспалительного процесса на содержимое глазницы. Этому благоприятствует еще и то, что нижняя глазничная вена образуется из сосудистой сети, в которую впадают и вены гайморовой полости. Клинически при переходе воспаления с гайморовой полости на глазницу отмечается отек нижнего века, хемоз конъюнктивы глазного яблока, выпячивание глазного яблока и смещение его кверху.
Нередко можно отметить ограничение подвижности глаза книзу. Все описанные симптомы указывают на наличие орбитального абсцесса, обусловленного гайморитом, иногда при этом образуется свищ у нижнего орбитального края.
При остром прорыве гноя из гайморовой полости в глазницу может развиться флегмона глазницы, хотя флегмона может быть и зубного происхождения, когда процесс переходит на глазницу, минуя гайморову полость. Рентгенологическое исследование в этих случаях облегчает решение вопроса о происхождении флегмоны глазницы.
Опухоли, прорастающие из гайморовой полости, вызывают экзофталм и смещение глазного яблока кверху. Однако при этом следует иметь в виду, что как экзофталм, так и смещение глазного яблока наблюдаются только тогда, когда опухоль проникает в глазницу через задний отдел нижней стенки. Если же опухоль разрушает переднюю стенку гайморовой полости и нижний орбитальный край, то отмечается только выпячивание щеки и иногда сильный отек нижнего века. При оттягивании нижнего века можно увидеть глазное яблоко, полностью сохранившее свое положение и функции или отдавленное кзади в полость глазницы.
Изменения со стороны зрительного нерва при заболеваниях гайморовой полости наблюдаются редко.
Эта полость отчетливее других выделяется на рентгенограмме. Наиболее целесообразно применять третью и четвертую проекцию по схеме В. Г. Гинзбурга. В этих проекциях она почти полностью освобождается от плотной тени пирамиды височной кости. Рекомендуют производить рентгенологическое исследование гайморовой полости в сидячем положении больного, особенно при остром воспалении, так как при этом лучше всего удается определить уровень жидкости в полости.
При воспалении гайморовой полости на рентгенограмме отмечается более или менее выраженное диффузное затемнение полости. При остром воспалении тень более нежная, контуры пазухи четко очерчены. Если при остром воспалении имеется только набухлость слизистой, то на рентгенограмме наблюдается пристеночное затемнение. По мнению В. Г. Гинзбурга, этот симптом сопровождающей тени чаще встречается при острой эмпиеме в стадии выздоровления, когда гнойная секреция прекращается. С. А. Спектор считает, что такое пристеночное затемнение гайморовой полости часто наблюдается при глаукоме.
При хроническом воспалении контуры пазухи стушевываются, затемнение бывает более интенсивным. Такую же интенсивную тень может дать и полипозное разращение слизистой, если заполнена вся полость. В гайморовой полости нередко наблюдается тень округлой формы, которая может быть обусловлена одиночным полипом или кистой. Кисты обычно располагаются на дне полости, они большей частью зубного происхождения. Увеличиваясь в размере, киста может заполнить значительную часть гайморовой полости, а иногда и всю полость целиком.
При вовлечении в процесс костной стенки и нарушении ее целости может образоваться свищ. Не всегда, однако, удается выявить на рентгенограмме костный дефект.
При наличии доброкачественной опухоли с экспансивным ростом на снимках отмечается затемнение, истончение и выпячивание стенок полости. Остеома в гайморовой полости встречается весьма редко. При злокачественной опухоли с инфильтрирующим ростом видны разрушения костных стенок и проникновение опухоли в смежную область.
Травматическое повреждение верхней челюсти, даже при отсутствии нарушения целости стенок гайморовой полости, вызывает часто ее диффузное затемнение, обусловленное кровоизлиянием (гемосинус). Заключение всегда необходимо делать осторожно, так так отек или кровоизлияние в мягкие ткани вокруг гайморовой полости могут симулировать затемнение самой полости. Такое затемнение может быть также обусловлено перенесенным уже раньше гайморитом.
Пансинусит. Заболевание придаточных полостей с обеих сторон называют пансинуситом, а заболевание придаточных полостей с одной стороны — гемипансипуситом. При этом находят более или менее интенсивное затемнение пораженных полосте. Если опухоль захватывает несколько придаточных полостей, то, наряду с интенсивным затемнением соответствующих полостей, на рентгенограмме иногда обнаруживаются довольно значительные деструктивные изменения в пограничных костных стенках глазницы. Нередко при этом глазные симптомы выступают на передний план, что заставляет больных обращаться сначала к глазному врачу.
Своевременное рентгенологическое исследование позволяет в таких случаях определить характер и протяженность процесса, что имеет большое значение для решения вопроса о возможности и целесообразности оперативного вмешательства.
Что такое рентген пазух носа
Содержание
Этот вид исследования считается первым этапом в инструментальной диагностике ЛОР, хирургических, инфекционных патологий. Его проводят на рентгеновском аппарате в 2 или 3 проекциях. Снимки выполняют для поиска причины заболевания, установки диагноза, контроля качества и успеха лечения.
Что показывает рентген носовых пазух
На рентгене отображается череп человека с костными структурами, полостями и перегородками. Метод применяется на подготовительном этапе в хирургии.
Что можно увидеть на рентгене носовых пазух:
Рентгенография помогает скорректировать диагноз при повышении температуры или головной боли неясной этиологии.
Как проводится рентген носовых пазух
Процедура не несёт болезненных ощущений и не требует подготовки. Получают направление на приёме оториноларинголога, инфекциониста или хирурга.
Как делают рентген носовых пазух:
Заключение не считается окончательным диагнозом, а несёт уточняющую информацию для лечащего специалиста.
Затемнения носовых пазух на рентгене
Метод основан на разной проходимости твёрдых и мягких тканей электромагнитными волнами. Кости задерживают излучение, и на картинке отображаются белыми. Специалистов интересуют затемнения, которые и определяют природу нарушения.
Затемнение носовых пазух на рентгене говорит о скоплении жидкости. Это — признак воспаления с выделением слизистого или гнойного секрета. Иногда, на снимке видно утолщение стенок слизистой оболочки, выстилающей синусы.
Чёткими тёмными пятнами с тенями выделяются новообразования. Полипы выглядят как горошины на «ножке», а кисты имеют внутри полость с жидкостью.
Рентген носовых пазух при беременности
Доза облучения при исследовании составляет 20 мкЗв и считается безопасной даже при многократном выполнении для взрослого человека. Плод восприимчив к ионизирующему облучению, которое вызывает пороки внутриутробного развития. Вынашивание ребёнка — противопоказание к проведению процедуры.
Рентген носовых пазух при беременности и грудном вскармливании делают исключительно по жизненным показаниям. Потенциальная польза от исследования должна быть выше наносимого ребёнку вреда. После процедуры беременной необходимо УЗИ плода, а кормящей — на сутки перевести младенца на искусственное питание.
Рентген носовых пазух детям
Педиатры стараются оградить детей дошкольного возраста от вреда, наносимого рентгеновским излучением неокрепшей костной системе. Процедуру разрешено выполнять пациентам старше 7 лет.
До этого срока необходимо чёткое обоснование важности вмешательства — например, тяжёлая травма лица или выраженный гайморит с риском воспаления мозговых оболочек.
Маленькому ребёнку сложно сидеть или стоять неподвижно во время рентгенографии. Чтобы отвлечь его, используют игрушки, успокаивающие препараты, в экстренных случаях — наркоз. В старшем возрасте можно увлечь ребёнка игрой, в которой следует замереть ненадолго.
Субтотальное затемнение верхнечелюстных пазух
Содержание статьи
Рентгенографическое исследование придаточных пазух носа (ППН) позволяет оценить уровень пневматизации (наличия воздуха) в упомянутых анатомических структурах. По снимку оценивается степень воспаления верхнечелюстных синусов, т.е. гайморовых пазух, и назначить адекватное лечение. В статье рассмотрена расшифровка рентгенограмм, а также патологии, которые выявляются при субтотальном и пристеночном затмении костных полостей.
Если после инструментального обследования на снимке обнаруживаются области затемнения, пациента направляют на компьютерную томографию. После точной постановки диагноза он составляет подходящее медикаментозное лечение, направленное на устранение воспалительных реакций в верхнечелюстных синусах.
Зачем назначают рентген ППН?
В костях черепа находится несколько пар воздухоносных полостей, которые называются околоносовыми или придаточными пазухами (синусами). Их внутренняя поверхность устлана мягкими тканями, в частности реснитчатым эпителием. Его воспаление часто приводит к развитию синусита.
Рентгенографическая визуализация гайморовой пазухи позволяет определить несколько форм гайморита:
Отоларинголог не может поставить диагноз «гайморит» только на основании анамнеза и жалоб пациента.
При получении нечеткого снимка с уверенностью утверждать, что пациент страдает тем или иным видом патологии нельзя. В таком случае диагностическое обследование дополняется компьютерной томографией.
Что видно на рентгене?
Рентгенологическим термином «затемнение» на самом деле обозначаются светлые пятна в полости синусов. При отсутствии патологических процессов в дыхательных путях верхнечелюстные синусы достаточно темные. Понять, что в околоносовых полостях скопилась жидкость или гной можно только при сравнении оттенка пятен внутри костных структур с пятнами в глазных орбитах. Если в правой или левой гайморовой пазухе оттенок более светлый, чем в орбите, предполагается развитие бактериального синусита или кисты.
Как правило, лечение назначается после того, как специалист сделает прокол в верхнечелюстном синусе при наличии в нем патологического содержимого. После этого биоматериал отправляют на микробиологическое обследование, по результатам которого определяют возбудителя инфекции. И только после этого отоларинголог разрабатывает подходящую стратегию лечения, назначает антибиотики, кортикостероиды и другие препараты.
Расшифровка рентгенограммы
Даже при рентгенографическом обследовании верхнечелюстных пазух утверждать, что причиной возникновения патологической симптоматики стал гайморит можно не всегда. Расшифровка снимка требует анализа целого ряда анатомических структур:
Расшифровка одного рентгена отнимает у опытного специалиста не более 10 минут времени. При наличии явных затемнений в костной полости врач может случайно диагностировать онкологическое заболевание. О чем же свидетельствует медицинское заключение специалиста и как расшифровывается снимок?
Вышеперечисленные расшифровки приведены только в ознакомительных целях и поэтому не могут использоваться для самостоятельной постановки диагноза и составления схемы лечения.
Оценить степень нарушения пневматизации верхнечелюстной пазухи по рентгеновскому снимку может только врач. При постановке диагноза им учитываются структурные изменения в решетчатом лабиринте, а также четкость контуров отдельно взятой ячейки.
Какие патологии выявляют с помощью рентгена ППН?
Рентгенография ППН позволяет выявить характерные изменения во внутриносовых структурах. У здорового человека околоносовые синусы имеют вид полуовальных темных образований. Чтобы выявить патологию, нужно сравнить степень их окрашивания с оттенком глазных орбит. Пристеночное затемнение костных полостей указывает на развитие целого спектра респираторных заболеваний.
Гипертрофический максиллит
Если в диагнозе встречается словосочетание «тотальное затемнение», это указывает на полное нарушение пневматизации костной полости. Иными словами, у пациента обнаруживают полную непроходимость (безвоздушность) гайморовой пазухи. Лечение болезни предполагает использование антибиотиков и назальных кортикостероидов. Если патология развилась на фоне аллергического ринита, в схему терапии включают антигистаминные препараты.
Онкологические заболевания
Просвечивание верхнечелюстных синусов позволяет определить наличие доброкачественных или злокачественных опухолей во внутриносовых структурах. Анализируя рентгенограмму, специалист может выявить:
Доброкачественные и злокачественные опухоли подлежат хирургическому удалению и последующему медикаментозному лечению.
Киста в придаточных пазухах
Как правило, киста на рентгене является для специалиста неожиданностью. Процесс формирования опухоли не вызывает у пациента никакого дискомфорта, поэтому в большинстве случаев она диагностируется случайно при проведении эндоскопического или рентгенографического обследования.
Самопроизвольное вскрытие и эвакуация гнойного секрета из кисты в окружающие ткани может привести к осложнениям. Киста представляет собой полое новообразование, внутри которого содержится жидкость. На снимке киста имеет вид округлой небольшой тени, располагающейся в средней или нижней части верхнечелюстного синуса. Лечение кистовидных опухолей требует хирургического вмешательства.

Экссудативный гайморит
При проведении дифференциальной диагностики берут пункцию из пораженного синуса, чтобы точно определить тип патологии. В отоларингологии выделяют следующие формы гайморита:
Геморрагический синусит опасен повышением проницаемости сосудов, при котором инфекция может легко проникнуть в системный кровоток.
Для лечения катаральной формы заболевания используют сосудосуживающие капли (деконгестанты), муколитики, противоаллергические и антивирусные средства. Гнойное воспаление удается устранить только посредством приема системных антибиотиков и местных противомикробных средств.
Заключение
Субтотальное затемнение на рентгене выглядит как большое светлое пятно, заполняющее собой практически всю полость верхнечелюстной пазухи. Подобная картина чаще свидетельствует о наличии жидкости или опухоли в гайморовых синусах. В свою очередь пристеночное затемнение может говорить о воспалении слизистой оболочки или образовании на ее поверхности назального полипа.
Гайморит
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
Гайморит – воспалительное поражение слизистой оболочки, выстилающей внутреннюю поверхность верхнечелюстной пазухи.
Болезнь проявляется головной болью, ощущением дискомфорта в околоносовой зоне, а также симптомами общей интоксикации. Заболевание протекает остро или имеет хроническое течение. Оно поражает взрослых и выявляется у детей старшего возраста. Гайморит имеет код МКБ – J32.0
Виды гайморита
Разделение синусита на формы определяется характером течения, причинами возникновения и локализацией патологического процесса. Поражение может быть двусторонним и односторонним.
Гнойный
Вариант синусита, при котором возникает бактериальное поражение слизистой оболочки верхнечелюстных пазух. Эти пространства заполнены гноем. Патологический процесс захватывает одну или обе пазухи. При гнойном синусите у больного появляются болезненные ощущения в средней части лица. Этот вид патологии тем, что гной в пазухах может спровоцировать воспаление оболочек головного мозга.
Катаральный
При этом виде синусита происходит инфильтрация слизистой оболочки, выстилающей пазухи. Он проявляется отеком, сопровождается выделением серозно-слизистой жидкости в умеренном количестве. При катаральном синусите слизистая гиперемирована, полнокровна. Отмечается пристеночное утолщение сосудистых сплетений в одной или обеих пазухах. Нередко возникает сразу двухсторонний катаральный гайморит.
Одонтогенный
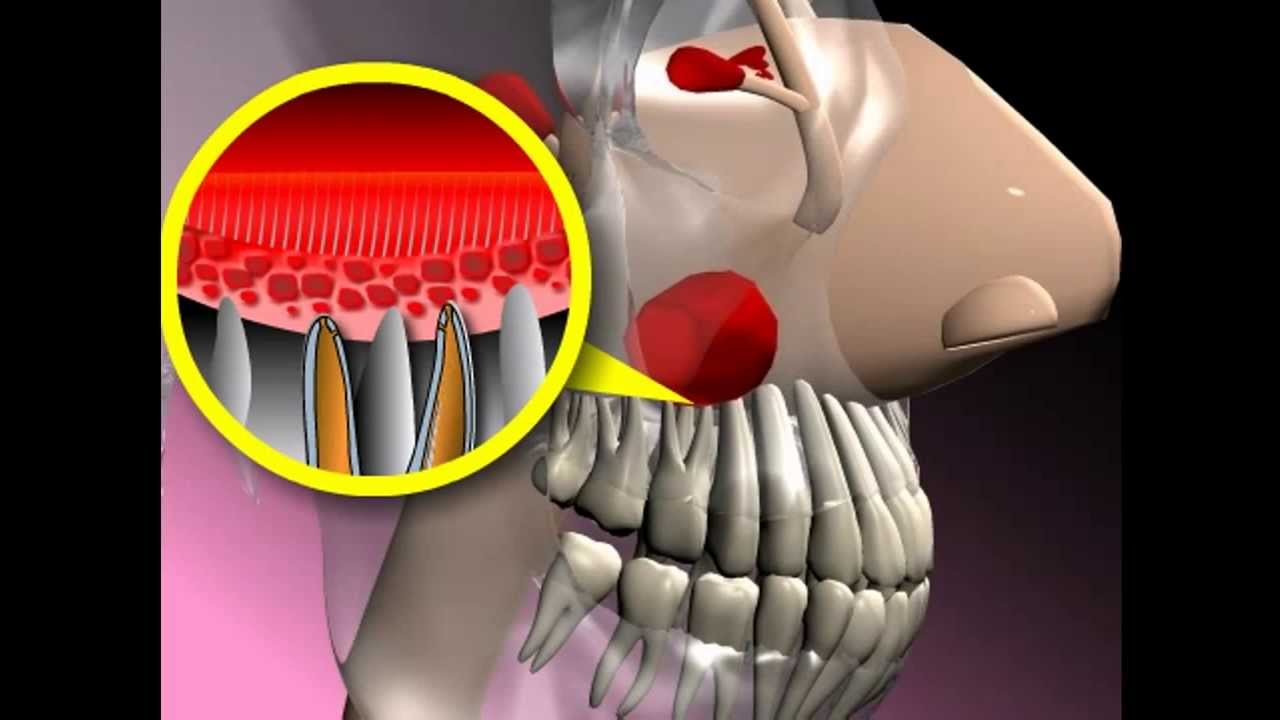
Для него характерно наличие воспаления слизистой оболочки синуса, которое вызвано проникновением возбудителя из основного очага инфекции. Он находится в области верхней челюсти. Наиболее вероятный источник инфекции при одонтогенном синусите – больной зуб. Это происходит у тех людей, которые имеют особенности строения челюсти. У них верхушки корней зубов находятся сразу под слизистой оболочкой.
Двусторонний
Для этой разновидности характерно поражение сразу придаточных пазух носа с двух сторон. Оно встречается реже, чем одностороннее поражение. Двусторонний синусит имеет более тяжелое течение по сравнению с односторонним воспалительным процессом. Он чаще принимает хроническое течение.
Острый
Данная форма заболевания выявляется у больных чаще других. Для острого синусита характерно возникновение как осложнения острой респираторно вирусной инфекции. В пазухах быстро формируется отек и скапливается экссудат. Молниеносно возникают клинические проявления болезни. Оно протекает не более трех месяцев. Затем проявления заболевания проходят.
Хронический
Данная форма является осложнением острого синусита. Он возникает при несвоевременном, неправильном лечении болезни или преждевременного его завершения. Хронизации процесса способствует: искривление носовой перегородки, гипертрофированные аденоиды, разрастание полипов, наличие опухоли в полости носа.
Причины гайморита
В острую форму переходит по причине развития осложнений вирусных инфекций с поражением носоглотки. Это возникает по причине отека слизистой, из-за которого начинается сужение отверстия для сообщения пазухи с носоглоткой. Экссудат накапливается в ее полости. Создаются отличные условия для размножения бактерий.
Основные причины:
На фоне снижения иммунитета у больного может развиться острое воспаление грибковой природы. С острым синуситом удается быстро справиться при получении адекватной терапии.
Причины перехода в хроническую форму:
Симптомы и признаки гайморита
Синусит имеет яркие характерные симптомы. Основным проявлением болезни считают болевые ощущения, которые локализуются в средней трети лица и околоносовой области. Боли при гайморите имеют особенности. Их интенсивность нарастает вечером, а утром они практически отсутствуют. Как проявляется гайморит?
Симптомы острого гайморита
Если процесс перешел на надкостницу, отмечают отечность области орбиты и щеки на стороне поражения. У детей симптомы гайморита резко выражены. Признаки общей интоксикации преобладают над местными признаками воспаления.
Симптомы хронического гайморита
Гайморит у взрослых без симптомов
Без каких-либо симптомов гайморит часто протекает у пожилых и ослабленных людей. Единственными проявлениями заболевания может быть повышенная слабость и быстрая утомляемость, но это списывается на другие проблемы со здоровьем.
Гайморит без симптомов опасен своими осложнениями. Инфекция распространяется на другие органы. Поэтому при подозрении на заболевание надо немедленно обращаться к врачу.
Гайморит без температуры
Наличие температурной реакции служит проявлением борьбы организма с инфекцией. Если иммунитет снижен, то этого не происходит. Температура остается нормальной. Синусит течет без нее при хронических формах.
Гайморит без насморка и заложенности носа
Инфекция течет без насморка, если кариес растворил перегородку рта ротовой и проник внутрь. Этому способствуют травмы лицевых костей, изогнутая перегородка носа.
Диагностика гайморита
Перед тем, как лечить гайморит, надо тщательно обследовать больного. Больного обследуют следующим образом:
При необходимости для уточнения диагноза применяют дополнительные методы диагностики.
Лечение гайморита
Как вылечить гайморит? Сейчас существует несколько эффективных методов, которые позволяют избавиться от него.
При воспалении слизистой гайморова пазуха заполняется экссудатом, который может быть очень вязким. Он не отходит сам. Его приходится эвакуировать. Одним из методов лечения является прокол этой полости.
Пункция гайморовой пазухи
Пункция верхнечелюстной пазухи – это прокол ее стенки с помощью острого инструмента. Это нужно для эвакуации воспалительного содержимого. Ее часто применяют для дренирования при синуситах, в случае накопления внутри пазухи вязкого содержимого, который не отходит самостоятельно. Он не поддается извлечению другими методами.
Пункция при гайморите быстро облегчает состояние больного сразу после эвакуации воспалительного экссудата. Еще синус пунктируют, когда состоянию больного угрожает прорыв гнойного экссудата в окружающие ткани с развитием необратимых последствий (менингит, отит, энцефалит, сепсис).
Этапы проведения процедуры:
Методы лечения гайморита без прокола
Предпочтительнее лечить без применения прокола пазухи, так как при этом методе лечения нередко бывают осложнения – кровотечения, тромбоз сосудов и другое. Существуют другие методы, которые эффективны при этом заболевании.
Применение антибиотиков при гайморите
Антибиотики при синусите бактериального происхождения являются средствами выбора. Для лечения используют несколько этих групп этих средств. Чаще всего применяют – пенициллины, фторхинолоны, макролиды, цефалоспорины. Препарат для лечения выбирает врач.
Лечебные процедуры
Для лечения применяют менее инвазивные методики. Их используют при гайморите для промывания пазух.
Используют следующие методы:
С помощью процедур проводят эффективное лечение гайморита. Методики позволяют без проколов синусов удалять из них воспалительный экссудат. Они настолько безопасны, что ими лечат гайморит при беременности.
Физиотерапия
Применяется в комплексной терапии при лечении синусита. Методики активизируют биохимические процессы, восстанавливают обмен веществ.
При лечении используют:
Физиотерапевтические методы в совокупности с другими видами терапии позволяют существенно ускорить процесс выздоровления.
Лекарственная терапия
Успех в лечении заболевания зависит от рационального сочетания всех методов терапии. При неэффективности консервативного лечения при гайморите проводят операции. При гайморотомии вскрывают пазуху и удаляют патологическое содержимое.
Что можно делать в домашних условиях?
Лечить гайморит в домашних условиях опасно. Не стоит заниматься самолечением. Домашнее лечение используют, чтобы облегчить состояние перед походом к врачу. Разберем, что можно дома сделать при гайморите.
Капли в нос при гайморите
Эти средство от гайморита оказывают местное действие. Их обязательно дополняют препаратами общего воздействия.
Применяют следующие капли:
Эти средства являются хорошим дополнением к основному лечению.
Промывание носа
Чем промывать нос при гайморите? Растворы для промывания носовой полости способствуют выведению содержимого из пазух. Промывом носа при гайморите увлажняют слизистую. Для этого используют готовые растворы, которые продаются в аптеке – Хьюмер, Долфин, Аква Марис. Можно промывать нос солевым раствором или раствором фурацилина.
Ингаляции
Ингаляции рекомендуют проводить при лечении хронического гайморита. Самый простой способ – это применение паровых процедур. Ингаляции при синусите лучше проводит при помощи небулайзера. Он распыляет лекарственные растворы в виде мелкодисперсных частиц. Они хорошо проникают в пазухи.
Обезболивающие и жаропонижающие
При высокой температуре свыше 38С0 можно принять жаропонижающие средства. Они помогут ее сбить. При головной боли могут временно ее снять обезболивающие препараты.
Самомассаж
Процедуру выполняют не более пяти минут. Массаж можно делать до пяти раз в день.
Перед применением массажа надо проконсультироваться с лечащим врачом.
Народные средства
Лечение гайморита народными средствами проводят только как дополнительное мероприятие. Оно не должно заменять традиционную терапию.