Нормальная картина УЗИ
Как же выглядит картина ультразвукового исследования в норме у здоровых женщин?
Номальная матка

Рис. 1. Нормальная матка.
Вторая фаза цикла. Миометрий однородный.
Толщина М-ЭХО соответствует дню цикла.
При оценке состояния матки при УЗИ можно определить:
Номальные яичники

Рис. 2. Нормальный яичник с фолликулряным аппаратом.
Доминантного фолликула нет, поскольку исследование проводилось на 3 день менструального цикла.
При оценке состояния яичников по УЗИ определяется:
Содержимое доминантного фолликула однородное, поскольку он содержит фолликулярную жидкость, а капсула тонкая. После овуляции на месте доминантного фолликула образуется желтое тело, которое имеет, как правило, сетчатую эхоструктуру (оно содержит жировую ткань) и также тонкую капсулу – 1-2 мм. Чаще всего по форме это образование овальное или неправильно формы.
В постменопаузе яичники в норме либо не визуализируются, либо лоцируются в виде фиброзных тяжей.
Нормальные маточные трубы
В норме маточные трубы при ультразвуковом исследовании не видны.
Маточная беременность малого срока

Рис. 3. Маточная беременность 7-8 недель.
Размеры плодного яйца и эмбриона соответствуют сроку задержки менструации.
При беременности в полости матки визуализируется на ранних сроках только плодное яйцо, в дальнейшем, появляется эмбрион. Размеры плодного яйца и эмбриона должны соответствовать сроку беременности по менструации.
Обязательной является также и оценка сердцебиения у плода, которое, как правило, появляется уже после 10-14 дней задержки менструации.
При беременности в одном из яичников должно визуализироваться желтое тело беременности, которое контролирует развитие данной беременности и обеспечивает на ранних сроках (до формирования плаценты) жизнедеятельность плода.
Что показывает УЗИ малого таза?
Рассказываем, о различных видах УЗИ малого таза — обследования, с помощью которого врачи ищут отклонения в работе органов мочевыделительной и половой систем.
Из-за безопасности и высокой точности ультразвуковое исследование очень часто используют для обследования органов, расположенных между тазовыми костями. В первую очередь органов мочеполовой системы. УЗИ малого таза показывает органы в динамике, что упрощает диагностику и позволяет довольно легко найти отклонения в работе.
Когда врач назначит УЗИ малого таза?
Пациенты обоих полов проходят ультразвуковые исследования малого таза при подозрениях на болезни мочевыделительной системы: мочекаменную болезнь, новообразования в мочеточниках, цистит и другие. Осмотреть органы с помощью аппарата УЗИ можно как через брюшную стенку, так и ректально. В некоторых случаях, второй способ предпочтительней: например, если из-за недержания нельзя наполнить мочевой пузырь для подготовки к осмотру.
Однако, чаще УЗИ малого таза назначают при проблемах в половой сфере: бесплодии, болях, импотенции, новообразованиях. Для пациентов разного пола врачи используют различные типы УЗИ, которые лучше всего позволяют рассмотреть больные органы.
Какие существуют типы УЗИ?
Из-за разницы в анатомии мужчин и женщин, есть несколько типов ультразвукового исследования малого таза. Одни можно применить для пациентов обоих полов, другие — только для женщин или только для мужчин.
Женщинам обычно назначают полное УЗИ малого таза, и за одно обследование они проходят и трансабдоминальный, и трансвагинальный осмотр.
Мужчины на этой процедуре обычно проверяют только простату (при помощи трансректального обследования), а для осмотра мочевого пузыря им, как правило, назначаются отдельные УЗИ.
Особенности женского УЗИ
Вариантов, когда врачи назначают УЗИ органов малого таза много:
Кроме того, УЗИ малого таза также назначают перед операциями над соседними органами — прямой кишкой, мочевым пузырём, почками, поджелудочной железой.
Наиболее точные результаты даст трансвагинальное УЗИ — оно помогает диагностировать практически все заболевания женской половой системы:
Беременные часто делают трансабдоминальное УЗИ малого таза для контроля развития плода. Это достаточно безопасное исследование, которое не сможет навредить малышу. Именно на УЗИ малого таза можно рассмотреть пол будущего ребёнка.
Особенности мужского УЗИ
Мужчинам УЗИ малого таза назначают редко. Это связано с тем, что на нём, из-за особенностей физиологии, мало что можно различить. Органы расположены достаточно далеко и их сложнее рассмотреть. В малый таз мужчин входят мочевой пузырь, прямая кишка, предстательная железа и семенные пузырьки. Наружные половые органы мужчин при УЗИ малого таза не осматривают. Часто врач рекомендует отдельное исследование мочевого пузыря или простаты, а не полный осмотр всего малого таза.
Однако, в некоторых случаях предпочтительней именно общий осмотр. Доктор назначит ультразвуковое исследование малого таза, если у вас:
Такой тип обследования будет необходим при проблемах с потенцией. А если у вас были заболевания, передающиеся половым путём, то его необходимо проходить регулярно, во избежание осложнений.
Осмотр проводится трансабдоминально и ректально. В первом случае можно рассмотреть мочевой пузырь и семенники, а во втором — предстательную железу. После получения снимков нужно провести более точные обследования: сдать кровь и анализ на мочу, сделать спермограмму и компьютерную томографию.
Что нужно знать об ультразвуковом исследовании малого таза?
Подготовка к УЗИ зависит от его типа:
Для этого можно за час-полтора до визита к врачу выпить около литра воды. Перед трансректальным УЗИ желательно сделать клизму для очищения прямой кишки.
За два-три дня до исследования следует исключить из рациона все продукты, повышающие газообразование: богатые клетчаткой овощи (капусту, лук, редис), бобовые, хлеб, каши, кисломолочные продукты. Можно за один-два дня начать принимать сорбенты и ветрогонные препараты.
Не забудьте провести гигиенические процедуры перед визитом к врачу. Захватите с собой полотенце, чтобы вытереть гель с тела, и простынь, чтобы положить её на кушетку. Для большего комфорта можно подобрать такую одежду, которую будет легко снять или отодвинуть для проведения осмотра: широкую футболку, юбку или свободные штаны. И не забудьте захватить заключения с предыдущих ультразвуковых исследований: врач сразу же сможет отследить динамику и назначить дальнейшие осмотры.
Синдром поликистозных яичников: визуализация и современные аспекты диагностики.
Автор: Greg Marrinan, доктор медицинских наук.
Обзор
При СПКЯ присутствуют увеличенные яичники с утолщенными склеротическими капсулами и аномально большим количеством фолликулов. Фолликулы могут одновременно находится в различных стадиях роста, созревания или атрезии.
СПКЯ считается наиболее распространенным эндокринным расстройством у женщин репродуктивного возраста.
Американская ассоциация практикующих эндокринологов, Американский колледж эндокринологии и “Общество по вопросам избытка андрогенов и СПКЯ” опубликовали лучшие практические рекомендации для оценки и лечения СПКЯ. Они утверждают, что диагноз СПКЯ основан на наличии по крайней мере 2 из следующих 3 критериев:
Они отмечают, что ультразвуковые аппараты в настоящее время позволяют диагностировать СПКЯ у пациентов с, по меньшей мере, 25 мелкими фолликулами (2-9 мм) в целом яичнике, а объем яичника в 10 см ³ является порогом между нормальным и увеличенным размером яичника.
У девушек подросткового возраста часто встречаются увеличенные яичники с множеством кист. Для подростков, с диагнозом СПКЯ, когда постановка диагноза остается неопределенной после клинической и лабораторной оценки, МРТ и УЗИ могут рассматриваться как методы диагностической визуализации.
Поскольку появилось больше информации о природе данного состояния, были применены другие термины для его наименования, включая синдром поликистозных яичников и полифолликулярную болезнь яичников. На самом деле, поликистоз яичников не является основной причиной аменореи или гирсутизма в этом состоянии. Скорее, они являются просто одним из признаков основного эндокринологического расстройства, которое в конечном итоге приводит к ановуляции.
Шах и др. предложили провести скрининг у девочек в возрасте предменархе с перекрутом яичников без явной патологии яичников для ультразвукового и биохимического подтверждения синдрома поликистозных яичников (СПКЯ). В ретроспективной серии наблюдений авторы изучали СПКЯ у 6 пременархеальных подростков и 6 взрослых женщин с идиопатическим перекрутом яичников. Авторы предложили, чтобы у лиц с признаками СПКЯ лечение оральными контрацептивами с учетом возраста и пубертатного развития рассматривалось с целью уменьшения объема яичников.
Согласно Роттердамскому консенсусу и утверждениям общества по вопросам избытка андрогенов и СПКЯ, ультразвуковые критерии СПКЯ состоят из наличия 12 или более фолликулов в яичнике диаметром 2-9 мм и / или объемом яичника 10 см ³ или более.
Предпочтительный вид диагностики
Поликистоз яичников чаще всего диагностируется с помощью лабораторных исследований. Первоначальные скрининговые тесты могут включать определение уровней сывороточного тиреостимулирующего гормона (ТТГ), ФСГ, ЛГ и пролактина (ПЛ) в сыворотке крови. Отношение уровня ФСГ к уровню ЛГ также помогает при диагностике. Уровни ТТГ или ПЛ играют роль при выявлении этиологии, такой как гипертиреоз или пролактинома. У некоторых пациентов определение уровней тестостерона и дегидроэпиандростерона сульфата или прогестерона также могут помочь в определении этиологии. Оценка уровня антимюллеровских гормонов может предложить многообещающий метод определения наличия СПКЯ.
Как правило, визуальная оценка СПКЯ назначается пациентам с сомнительными лабораторными данными. Для этой цели выбор метода визуализации – трансабдоминальное и / или трансвагинальное УЗИ. Магнитно-резонансная томография (МРТ) полезна в качестве дополнения; однако, хотя МРТ более чувствительна, чем УЗИ, ее результаты менее конкретны.
Синдром поликистозных яичников не является основным заболеванием. Когда при УЗИ обнаружены поликистозные яичники, необходимы дополнительные диагностические тесты для определения этиологии.
Технические ограничения
Когда результаты лабораторных исследований интерпретируются вместе с подробным анамнезом, а также данными УЗИ, они могут помочь при постановке достоверного диагноза. Когда определение уровня гормонов не дает адекватной информации, УЗИ может оказаться полезным; однако, в отсутствие корреляционной информации, значение радиологических результатов трудно определить. Основным ограничением УЗИ является то, что визуализация СПКЯ не выявляет основную патологию, если она существует. Дальнейшие исследования обычно необходимы, чтобы определить причину.
Хотя у пациентов без СПКЯ иногда выявляются поликистозные яичники, эта находка не освобождает врача от ответственности сообщать об обнаружении и рекомендовать дальнейшие клинические и биохимические исследования.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Визуализационная оценка
Магнитно-резонансная томография
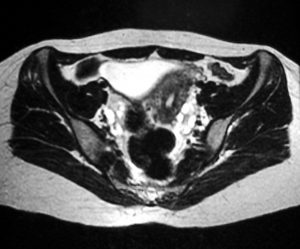
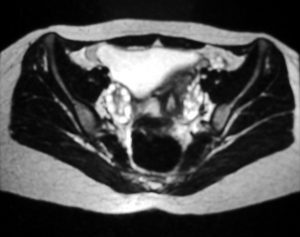
МРТ может обнаружить яичники у более чем у 95% женщин в пременопаузе. На T1-взвешенных изображениях яичники имеют однородно низкую интенсивность сигнала, и их легко отличить от окружающего тазового жира. T2-взвешенные изображения показывают высокую интенсивность сигнала в заполненных жидкостью фолликулах коры яичника. На этих изображениях строма яичника остается темной.
Осевое Т2-взвешенное магнитно-резонансное изображение органов малого таза. Это изображение показывает множественные субкапсулярные фолликулы в обоих яичниках; фолликулы более заметны с левой стороны на этом изображении.
Для СПКЯ характерны многочисленные маленькие (менее 1 см) периферические кисты, которые расположены по всей коре. Яичники могут быть немного больше, чем обычно; однако строма яичника гипертрофирована. Часто фиброзная капсула, окружающая яичник, становится более заметной.
Хотя МРТ чувствительна к наличию фолликулярных кист, эта методика недостаточно специфична, чтобы позволить диагностировать поликистоз яичников без подтверждения лабораторными данными и особенностей из истории болезни пациента.
Необходим больший опыт, для достаточного определения критериев для диагностики поликистозных заболеваний яичников. Изменения, наблюдаемые при СПКЯ, также отмечались у пациентов без синдрома, у пациентов с олигоменореей и у пациентов, принимающих экзогенные стероиды или кломифен.
Ультразвуковая диагностика
При ультразвуковом исследовании поликистозные яичники обычно демонстрируют 3 характеристики:
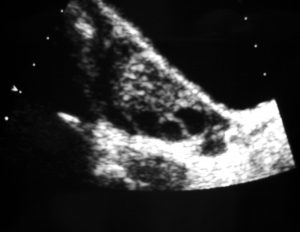
Продольная трансабдоминальная сонограмма яичника. Это изображение показывает несколько периферических фолликулов.
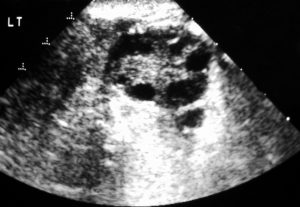
Поперечная эндовагинальная сонограмма левого яичника. Это изображение показывает многочисленные периферические фолликулы и гиперэхогенную строму. Обратите внимание, что ни один из фолликулов не превышает 1,2 см.
Обычно яичники увеличиваются симметрично, и формы меняются от яйцевидных до сферических. Объем яичников может увеличиться на целых 6 см ³ ; однако почти 30% пациентов с биохимическими и патологическими подтверждениями поликистозных яичников не имеют увеличения объема яичников.
Типичный СПКЯ характеризуется многочисленными фолликулами в любой момент времени. Фолликулы маленькие (0,5-0,8 см), и доминирующего фолликула нет. Характерно, что фолликулы периферически расположены в коре. Однако это не исключает того, что они могут возникнуть в любом месте паренхимы яичников. Диагноз поликистозных яичников должен быть предположен у пациентов с, по крайней мере, 5 из этих фолликулов в каждом яичнике.
Как правило, яичники гипоэхогенные по отношению к окружающему жиру таза и миометрию. У поликистозных яичников часто наблюдается повышенная эхогенность; однако треть из них может оставаться изоэхогенными или гипоэхогенными по отношению к миометрию.
Итоги
Ультрасонография играет в значительной степени подтверждающую роль в диагностике синдрома поликистозных яичников. У пациента с биохимическим диагнозом поликистозных яичников результаты УЗИ могут подтвердить клинический диагноз, но они не могут его исключить. Альтернативно, случайное обнаружение поликистозных яичников во время УЗИ не является надежным индикатором синдрома поликистозных яичников.
Если у вас остались вопросы, свяжитесь с нашим менеджером и он ответит на них.Также в нашем каталоге вам доступны УЗ-аппараты для диагностики органов малого таза.
УЗИ при беременности
Таким образом, УЗИ при беременности на раннем сроке совершенно необходимо, однако до сих пор бытуют представления о вреде УЗИ. Тем не менее, безопасность медицинского ультразвука доказана и отражена в международных документах. Рекомендации к сокращению продолжительности каждого исследования БРС, носят этический характер, учитывающий опасения будущих мам в отношении УЗИ.
Итак, каковы же возможности ультразвука? При задержке месячных всего на 3-5 дней ультразвуковой сканер с трансвагинальным датчиком может зарегистрировать маточную беременность сроком 2,5-3 недели от момента зачатия. УЗИ при беременности на раннем сроке позволяет определить эмбриологический срок беременности, т.е. срок, исчисляемый от момента слияния половых клеток.
Принятый в акушерстве отсчет от первого дня последней менструации может быть неточным, по нему сложно определить предполагаемый момент родов. Чтобы перевести эмбриологический срок беременности в акушерский, необходимо к эмбриологическому сроку прибавить 2-2,5 недели. В сроке 2,5-3 недель завершается процесс имплантации бластоцисты в слизистую оболочку матки.
С этого момента она называется плодным яйцом и становится доступной для исследования. В этом сроке бластоциста или эмбриональная камера выглядит как темное округлое или каплевидное образование, 4-5 мм в диаметре. Эмбриональная камера окружена оболочкой и не отражает ультразвуковых волн, т.е. она эхонегативна. Эмбрион и внезародышевые органы имеют микроскопическое строение и пристеночную локализацию, поэтому пока не видны при помощи ультразвука: в этом сроке плодное яйцо выглядит как однородная жидкость. Место имплантации плодного яйца чаще всего находится в области одного из трубных углов, но иногда локализация плодного яйца расположена низко, ближе к перешейку. Такая проксимальная локализация происходит в том случае, если бластоциста перемещается в полости матки в течение нескольких дней после выхода из маточной трубы и лишь потом имплантируется в стенку матки.
Если при задержке менструации в матке с помощью УЗИ не обнаруживается плодное яйцо, необходимо пройти обследование через одну-две недели, чтобы плодное яйцо увеличилось в размерах. Отсутствие плодного яйца при повторном обследовании должно насторожить врача: в таком случае возможна внематочная беременность. Однако диагноз внематочной беременности невозможно установить только лишь с помощью УЗИ, необходимо более тщательное обследование.
В некоторых случаях, когда в полости матки обнаруживается округлое жидкостное образование, но лабораторные и клинические данные не подтверждают наличие беременности, повторное обследование поможет диагностировать наличие железистого полипа, кисты или миоматозного узелка, выдающегося в полость матки. Округлое жидкостное образование может оказаться небольшим. Подобные проблемы необходимо решать только в специализированном учреждении, имеющим лицензию на работу с беременными. Там же необходимо проходить и УЗИ БРС (и любого другого срока беременности).
В женской консультации, родильном доме, перинатальном центре только профессионал – врач-эхоскопист – компетентен в области физиологии и патологии женской половой сферы, акушерства и прикладной эмбриологии. В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
Но если перед зачатием в разных яичниках овулируют два фолликула, то сливаются две пары половых клеток и образуются две бластоцисты, которые имплантируются и формируется два плодных яйца с двумя эмбрионами. В таком случае образуется разнояйцевая двойня – бихориальная или дихориальная. Такие дети не являются близнецами в строгом смысле слова, потому что у них разные наборы хромосом, они могут быть разного пола и ничуть не похожими друг на друга. 70% родившихся двоен являются разнояйцевыми. Но, кроме двоен, существуют еще тройни, и вообще многоплодная беременность. Возможны различные варианты сочетаний амниотических оболочек и хорионов: так, тройня может состоять их двух близнецов и одного разнояйцевого с ними ребенка. УЗИ БРС легко идентифицирует тип двойни или тройни, но на поздних сроках это сделать труднее, т.к. эмбриональные камеры заполнят всю полость матки. Но кроме двоен и троен такого типа (каждый эмбрион находится в отдельной эмбриональной камере), существует патологический вариант многоплодной беременности (монамниотическая монохориальная беременность), когда эмбрионы не разделены межамниотической перегородкой. В этом случае возможен вариант появления сросшихся (сиамских) близнецов и развития генетически неполноценного плода. Такую беременность необходимо прервать на самом раннем сроке и предотвратить развитие подобной катастрофы. Именно УЗИ БРС позволяет предвидеть и предотвращать трагическое развитие беременности.
Поскольку развитие би-двойни происходит вследствие овуляции двух фолликулов, в яичниках находится два желтых тела (ЖТ).
Что же такое желтое тело?
Может ли УЗИ определить признаки угрожающего выкидыша?
При выкидыше происходит отслоение плодного яйца от внутренней стенки матки и в результате сокращения миометрия изгнание его из полости матки. Этот процесс делится на фазы: угрожающий выкидыш, начавшийся, «в ходу» и свершившийся. Избыточное напряжение (гипертонус) мышц матки определяются УЗИ.
Каковы УЗ-признаки начинающегося выкидыша?
Однако самопроизвольный выкидыш бывает без болей и гипертонуса. Этот случай носит название несостоявшийся выкидыш («анэмбриония», «неразвивающаяся» или «замершая беременность»). При замершей беременности жизнедеятельности эмбриона прекращается, а сократительная деятельность матки, направленная на изгнание нежизнеспособного плодного яйца из ее полости, отсутствует.
Эмбрион и все элементы эмбрионального комплекса при УЗИ на 5 неделе беременности в случае анэмбрионии не визуализируются. Это свидетельствует о том, что развитие зародыша прекратилось до того, как эмбрион достиг размеров в 1-2 мм. Повторное исследование с интервалом в неделю при подозрении на анэмбрионию позволит уточнить диагноз. Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
В случае анэмбрионии одного из плодных яиц при двойне, так называемой биамниотической монэмбриональной беременности, один из эмбрионов не развивается (несостоявшаяся двойня). Рядом с нормальной обнаруживается «пустая» амниотическая полость, затем, по мере роста плодного яйца, она серповидно огибает изображение нормальной амниотической полости и затем сливается с ней полностью. УЗ-феномен, описывающийся как «двойной контур плодного яйца» или «амниотическая нить в полости матки» – это признак несостоявшейся двойни. Этот признак не нарушает течения одноплодной беременности.
Наше оборудование
В своей работе мы используем последние достижения мировой практики. Наши врачи проводят УЗИ исследования на аппаратах экспертного уровня, таких как GE LOGIQ E9, GE VIVID 9, GE VOLUSON E8, GE VOLUSON E10.
УЗИ-аппарат VOLUSON E10 оснащен особым электронным датчиком, позволяющим докторам с максимальной точностью проводить диагностику пороков развития плода, оценку риска наследственной патологии, осложнений беременности.
Уже с самых ранних сроков, используя уникальные режимы Radience Flow, можно с максимальной точностью оценить структуры сердца плода, исключить пороки развития, а широчайший спектр возможностей 3D и 4D, в том числе, режим HD life визуализации, дает возможность не только детально оценить анатомию внутренних органов плода, но и с максимальной реалистичностью увидеть своего малыша с самого начала беременности.
Ведение беременности
Когда долгожданная беременность наступает, нужно найти по-настоящему своего врача. Это должен быть человек, которому можно будет доверять, с которым легко получится найти взаимопонимание, который с уважением относится к приватности и конфиденциальности. Именно такие акушеры-гинекологи работают в «Скандинавии», чтобы беременность протекала как можно легче, а рождение малыша осталось радостным воспоминанием.
С нашими программами ведения беременности вы можете ознакомиться здесь.
Отделение патологии беременности
Несмотря на всю естественность процесса, не всякая беременность проходит гладко, и к этому нужно быть готовыми. Поэтому в «Скандинавии» круглосуточно работает отделение патологии беременности : сюда можно обратиться с возникшими симптомами или осложнениями и рассчитывать на своевременную и качественную помощь.
Что нужно знать о новообразованиях в матке и яичниках
В женских репродуктивных органах — матке, яичниках и маточных трубах — могут возникать аднексальные (дополнительные) патологии. Это любые объемные новообразования, причины появления которых могут быть как гинекологическими, так и другими.
Для контроля над объемными доброкачественными образованиями достаточно участия семейного врача. Но для медицинской помощи при злокачественном процессе, например, для лечения рака шейки матки, следует обратиться к узкому специалисту.
Каковы симптомы таких нарушений?
Клинические проявления во многом зависят от природы новообразования. Но среди распространенных симптомов можно выделить:
Какие бывают новообразования в области репродуктивных органов?
Как диагностируют такие нарушения?
Врач устанавливает диагноз на основании:
Не все эти новообразования представляют опасность для жизни женщины. Так, например, воспалительные поражения и кисты почти никогда не приводят к развитию рака и нередко требуют лишь консервативного лечения и внимательного врачебного наблюдения.
С другой стороны, крайне важно знать признаки острых гинекологических патологий, которые требуют немедленной медицинской помощи. К ним относятся перекрут яичника и внематочная беременность. Заподозрить последнюю можно, если тест на беременность имеет положительный результат, при этом женщина жалуется на боль в животе или тазовой области и влагалищное кровотечение. Перекрут яичника проявляется внезапной сильной болью на стороне поражения, которая сопровождается тошнотой и рвотой.
Какое лечение требуется при объемных новообразованиях?
Это зависит от характера выявленной дополнительной массы:
1. При внематочной беременности требуется оперативное ее прерывание. Для этого могут быть выбраны следующие способы:
2. Пациенткам с воспалительными заболеваниями органов малого таза потребуются курсы внутривенного введения антибиотиков. Наиболее часто назначают:
В некоторых случаях возможно и амбулаторное лечение с помощью перорального приема доксициклина (вибрамицина) и внутримышечного введения цефтриаксона (роцефина). Возможен другой антибиотик, который относится к цефалоспоринам третьего поколения. Иногда в схему терапии включают и пероральный прием метронидазола. Сегодня воспалительно-инфекционные абсцессы в маточных трубах и яичниках уже не требуют хирургического вмешательства. Срочная операция показана только в случае разрыва капсулы абсцесса, что угрожает развитием обширного перитонита.
3. Об оптимальных способах лечения эндометриомы в медицинском сообществе до сих пор нет единого мнения. Сегодня используются такие подходы, как:
4. Лечение доброкачественных миом заключается в приеме гормональных препаратов и симптоматической терапии нестероидными противовоспалительными средствами. Но при отмене этих назначений чаще всего доброкачественная опухоль продолжает прогрессировать, а риск перехода ее в злокачественную форму возрастает. Поэтому сегодня хирургическое вмешательство представляется наиболее оптимальным методом лечения миом. Впрочем, у него есть один существенный недостаток — иногда вместе с опухолью приходится полностью удалять женские репродуктивные органы. В связи с этим специалисты медицинского центра «Анадолу» начали проводить ультразвуковую абляцию миомы: во многих случаях эта процедура позволяет избавиться от новообразования без операции и с сохранением матки и яичников.
5. Перекрут яичника — это острая гинекологическая патология, при которой единственным способом лечения является немедленная операция. Она призвана предотвратить серьезное повреждение и некроз тканей.
6. Лечение рака яичников, рака шейки матки и других репродуктивных органов женщины может включать хирургические вмешательства, традиционную химиотерапию и таргетную терапию, радиационную терапию. В последнее время в лечении онкогинекологических заболеваний также стал успешно применяться такой новый метод, как «горячая химиотерапия» (НIPEC). Он показывает особенно хорошие результаты при раке яичников. Конкретная схема лечения разрабатывается индивидуально с учетом следующих факторов:
Каковы факторы риска появления объемных новообразований в малом тазу?
Перечень таких факторов зависит от характера новообразования. Так, например, более 80% случаев перекрута яичников возникает у женщин с крупными яичниками (более 5 см). Риск образования миомы возрастает при:
Злокачественные новообразования нередко имеют генетическую предрасположенность, и вероятность их появления возрастает при наличии таких патологий в семье. Кроме того, факторами риска для раковых поражений являются эндометриоз, гормональная терапия в постменопаузе, ожирение, высокий рост, пожилой возраст.
Резюме
Не все объемные новообразования в области малого таза являются злокачественными, и не всегда они нуждаются в немедленном интенсивном лечении. Важную роль здесь играет качественная диагностика, позволяющая выяснить природу такого новообразования и его точную локализацию.
Не стоит также пренебрегать регулярными профилактическими обследованиями у специалистов. Врачи клиники «Анадолу» обладают обширными знаниями в области диагностирования и применяют в своей практике передовые и эффективные методики лечения.
Материал подготовлен по согласованию с врачом «Анадолу» профессором акушером-гинекологом Муратом Деде.