При цдк кровоток не определяется что это значит в матке
Ультразвуковая допплерография сосудов
УЗДГ сосудов используют в диагностике для оценки кровоснабжения органов. Метод дает представление о характере кровотока в органе и основан на эффекте Допплера. С помощью УЗ сканера представляется возможность получить информацию:
Зарегистрировав эти показатели можно оценить кровоток в органе: выявить нарушение кровотока или наоборот усиление кровоснабжения при различных заболеваниях.
Зачем нужно проводить УЗДГ сосудов матки при подготовке к беременности?
Характер кровоснабжения матки зависит от фазы менструального цикла. Кровоток в матке принято оценивать во вторую (лютеиновую) фазу менструального цикла, когда в здоровом эндометрии можно зарегистрировать кривые скоростей кровотока (КСК) в спиральных артериях. Адекватный кровоток в эндометрии – необходимое условие для успешной имплантации эмбриона.
Когда удается выявить нарушение кровоснабжения матки?
Многие гинекологические заболевания и состояния, связанные с аутоиммунными процессами в организме (антифосфолипидный синдром и др.), а также изменения свертывающей системы крови (тромбофилии), сопровождаются изменением кровотока в матке. Происходит патологическое перераспределение кровотока: мышца матки начинает более обильно кровоснабжаться, в то время как в эндометрии кровоток значительно обеднен и при приведении УЗДГ может даже не определяться.
Своевременное выявление этих нарушений – основная задача врача, потому что коррекция выявленных изменений и нормализация кровотока во всех слоях матки – залог успешной имплантации эмбриона и минимального риска развития осложнений беременности.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
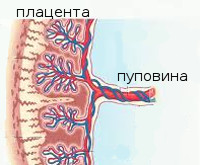
Нарушение маточно-плацентарного кровотока
Нарушение маточно-плацентарного кровотока – симптомокомплекс, развивающийся во время беременности вследствие расстройства функций плаценты или происходящих в ее строении морфологических изменений. Со стороны матери клиника может отсутствовать. На фоне акушерской патологии возникает гипоксия плода, проявляющаяся учащением или замедлением сердечных сокращений, снижением активности. Диагностика нарушений маточно-плацентарного кровотока осуществляется посредством УЗИ, КТГ, допплерометрии. Лечение проводится в стационаре консервативным путем с использованием препаратов, улучшающих гемодинамику в сосудах плаценты.
Общие сведения
Нарушение маточно-плацентарного кровотока – акушерская патология, возникающая вследствие расстройства функций гемодинамики в системе «женщина-плацента-ребенок». Диагностируется такая аномалия примерно у 4% беременных. В 25% случаев заболевание развивается на фоне уже имеющихся экстрагенитальных заболеваний пациентки. Нарушение маточно-плацентарного кровотока представляет угрозу для здоровья и жизни плода, поскольку может приводить к недостаточному поступлению питательных веществ, что осложняется задержкой внутриутробного развития, гипоксией и даже возможной гибелью ребенка.
Опасность нарушения маточно-плацентарного кровотока зависит от выраженности и продолжительности существования данной акушерской патологии. Чем меньше питательных веществ поступает к ребенку, тем выше вероятность формирования отклонений. По статистике, около 85% новорожденных, подверженных такой патологии, появляются на свет с признаками гипоксии или врожденными аномалиями различной степени выраженности. Нарушение маточно-плацентарного кровотока способно возникать на разных этапах беременности, чаще всего оно диагностируется во 2-3 триместре вынашивания. Расстройство гемодинамики, развившееся до 16 недель, нередко заканчивается самопроизвольными выкидышами.
Причины нарушения маточно-плацентарного кровотока
Нарушение маточно-плацентарного кровотока развивается вследствие неправильного формирования ворсинчатого слоя плодных оболочек еще в период закладки плаценты или в результате влияния на организм матери неблагоприятных факторов, становящихся причиной расстройства гемодинамики в нормальной плаценте. Патогенез заболевания заключается в неполноценной маточно-плацентарной перфузии, приводящей к недостаточному поступлению кислорода к плоду. Как следствие, нарушение маточно-плацентарного кровотока запускает механизм гипоксических изменений, способствующих задержке развития плода.
Спровоцировать нарушение маточно-плацентарного кровотока могут эндогенные и экзогенные причины. К первой группе относятся факторы, влияющие изнутри организма будущей матери. Риск развития патологии наблюдается при наличии у женщины сахарного диабета, заболеваний почек, сердца и сосудов, на фоне дисфункции щитовидной железы. Формированию нарушения маточно-плацентарного кровотока способствует отягощенный акушерский анамнез – поздний гестоз, угрозы прерывания, множественные аборты и выкидыши, доброкачественные опухоли матки. Высокий риск расстройства гемодинамики наблюдается на фоне беременности с резус-конфликтом, а также, если пациентка страдала бесплодием.
Нарушение маточно-плацентарного кровотока нередко развивается на фоне генетических нарушений у плода и при наличии врожденных пороков репродуктивной системы матери (при двурогой или седловидной матке, перегородках в полости органа). Вероятность возникновения акушерской патологии существует и при половых инфекциях, а также, если больная перенесла вирусные заболевания, к примеру, грипп, ОРВИ. К экзогенным факторам, способствующим нарушению маточно-плацентарного кровотока относится работа на вредных производствах, употребление наркотиков и алкоголя, курение. Неблагоприятным образом сказывается и нерациональное питание. В группу риска по развитию нарушения маточно-плацентарного кровотока входят женщины в возрасте до 18 и старше 35 лет. Риск аномальной гемодинамики присутствует при постоянных стрессах, интенсивных физических нагрузках.
Классификация нарушения маточно-плацентарного кровотока
В зависимости от локализации патологических изменений в акушерстве различают несколько степеней тяжести нарушения маточно-плацентарного кровотока:
Учитывая срок гестации, на котором происходит нарушение маточно-плацентарного кровотока, можно выделить следующие виды патологии:
Симптомы нарушения маточно-плацентарного кровотока
Клинические проявления нарушения маточно-плацентарного кровотока зависят от выраженности акушерской аномалии. Со стороны матери патологические признаки наблюдаются не всегда. У пациентки может развиться гестоз, нередко присутствует угроза выкидыша или преждевременных родов, что сопровождается болью в животе и в области паха. Возможно появление кровянистой слизи из половых путей. На фоне нарушения маточно-плацентарного кровотока происходит активизация деятельности условно-патогенной флоры, нередко возникают кольпиты. Это осложнение нарушения маточно-плацентарного кровотока может стать причиной внутриутробного инфицирования плода.
Нарушение маточно-плацентарного кровотока более выражено со стороны ребенка. Заподозрить признаки гипоксии плода в ряде случаев может сама пациентка. Патологическое состояние проявляется снижением двигательной активности ребенка. В ходе осмотра акушер-гинеколог выявляет учащение или уменьшение частоты сердечных сокращений у малыша, что также является достоверным признаком нарушения маточно-плацентарного кровотока. Недостаток питательных компонентов способен вызвать преждевременную отслойку плаценты. При этом состояние женщины и плода стремительно ухудшается, возможно возникновение угрозы для жизни.
Диагностика и лечение нарушения маточно-плацентарного кровотока
Выявить нарушение маточно-плацентарного кровотока можно в ходе УЗИ. О наличии акушерской патологии свидетельствуют патологии плаценты и внутриутробная задержка развития плода, проявляющаяся несоответствием размеров анатомических частей сроку гестации. Оценить степень нарушения маточно-плацентарного кровотока удается с помощью допплерографии. Для оценки функциональности сердечно-сосудистой системы ребенка используется КТГ. Характерным признаком является тахикардия или брадикардия, возникшая на фоне гипоксии.
Лечение нарушения маточно-плацентарного кровотока проводится в условиях стационара. Больной показан постельный режим, исключение стрессов и интенсивных физических нагрузок. Консервативная терапия заключается в использовании препаратов для купирования нарушений маточно-плацентарного кровотока и улучшения оксигенации плода. Также используются антиагреганты и средства, улучшающие питание тканей головного мозга. При нарушении маточно-плацентарного кровотока показано употребление витаминов, блокаторов кальциевых каналов. Последние применяются для устранения гипертонуса матки.
При нарушении маточно-плацентарного кровотока все усилия специалистов направлены на продление ведения беременности до 37-38 недель. При условии достаточной эффективности медикаментозной терапии через 4 недели пациентку переводят на амбулаторное лечение. Если справиться с признаками нарушения маточно-плацентарного кровотока не удается и состояние плода продолжает ухудшаться, осуществляют преждевременное родоразрешение методом экстренного кесарева сечения. Если беременность удалось доносить до 38 недель, роды могут происходить естественным путем. Во втором периоде показано использование вакуум-экстракции плода или наложение акушерских щипцов. В случае развития нарушения маточно-плацентарного кровотока на фоне других заболеваний у матери осуществляется плановое кесарево сечение в сроке 38 недель.
Прогноз и профилактика нарушения маточно-плацентарного кровотока
Своевременное лечение нарушения маточно-плацентарного кровотока позволяет женщине продлить беременность до 37 недель гестации и родить абсолютно здорового младенца. При первичной форме патологии возможна внутриутробная гибель плода или самопроизвольный выкидыш. Профилактика нарушения маточно-плацентарного кровотока состоит в устранении экстрагенитальных патологий еще до момента зачатия, ранней постановке на учет к акушеру-гинекологу и выполнении всех его рекомендаций. Беременная должна придерживаться рационального питания, отказаться от вредных привычек, стрессов и тяжелой физической работы. Уменьшить вероятность развития нарушения маточно-плацентарного кровотока позволяет также исключение контактов с возможными источниками инфекций.
Диагностика методом цветного допплеровского картирования (ЦДК)
Александр Павлович Речмедин
Врач УЗИ – Эксперт
Высшая категория
Стаж более 20 лет.
Читать отзывы
Максимов Алексей Юрьевич
Врач УЗИ, Гинеколог.
Стаж более 10 лет.
Перейти на страницу врача
Шмарин Алексей Николаевич
Очень часто при назначении УЗИ- исследований или в прайсе УЗИ встречается фраза «УЗИ с ЦДК». Что же такое это загадочное ЦДК и для чего оно нужно? Не проще ли сделать обычное УЗИ, ведь УЗИ с ЦДК хот и ненамного, но дороже? Давайте попробуем разобраться и получить для себя полную картину и ответ на вопрос – стоит ли переплачивать за ЦДК или достаточно простого УЗИ.
Прежде всего нужно сказать, что ЦДК как функция появилась сравнительно недавно на аппаратах новых поколений и, следовательно, раньше эту процедуру не делали по одной простой причине – старые УЗИ – сканеры этой опции не имеют. Отдельным методом данный вид диагностики считать нельзя. ЦДК является разновидностью классического УЗИ, или, скорее, его дополнением.
УЗИ – исследование с помощью ЦДК врачи назначают для обследования разного рода патологий. Этот способ диагностики является более информативным, так как позволяет провести оценку кровотока и состояния сосудистой системы. Как это происходит?
Основа диагностики методом ЦДК включает в себя дуплексное сканирование в сочетании с Доплер-УЗИ и комбинируется дополнительным режимом цветной визуализации. Иначе говоря, это чёрно-белая картинка УЗИ-аппарата с применением цветного моделирования той или иной области. Именно это выделение цвета указывает на направление и скорость тока крови, проходимость, сопротивление и размеры сосудов. Зная эти данные, специалист может достоверно оценить все процессы, протекающие в организме пациента.
Большой плюс допплеровского картирования заключается в том, что, поскольку этот метод показывает кровоток в обследуемом органе, то он позволяет увидеть начальные формы воспалений, зарождающиеся очаги новообразований, на самых ранних стадиях отличить доброкачественную опухоль от злокачественной, дать оценку роста новообразованию, определить наличие мочекаменной болезни и, даже, показать скрытые камни в желудочном пузыре, показать аномальный кровоток в щитовидной железе и поставить предварительный диагноз, который при обычном УЗИ – сканировании увидеть невозможно.
Показания к применению обследования методом ЦДК: чаще всего, это патологические состояния сосудистой системы человека, такие как аневризма сосудов головного мозга, сосудистая недостаточность, травмы головы и ушибы позвоночника, а также операции на нём, варикоз, подозрение на инсульт, вегетососудистая дистония, атеросклеротические поражения, шейный остеохондроз. Так же метод ЦДК является правом дополнительного выбора пациента при обследовании щитовидной железы, почек и надпочечников или любого другого органа, если есть необходимость в более полной, развернутой и точной картине обследования.
При подозрении на онкологию, наличии уплотнений или новообразований неустановленного генеза – УЗИ с ЦДК является обязательным.
Как и другие методы ультразвукового обследования, УЗИ методом ЦДК безболезненная процедура и не несёт вреда организму человека.
Трансвагинальное УЗИ и цветовая допплерография при опухолях яичников
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Целый ряд физиологических и патологических процессов, протекающих в яичниках, сопровождается увеличением их размеров: созревание фолликула, появление различных кист, наличие эндометриоза, воспалительных процессов, доброкачественных и злокачественных опухолей. В большинстве случаев больные нуждаются в оперативном лечении. Уточнение диагноза до операции необходимо для определения объема оперативного вмешательства, характера предоперационной подготовки и необходимой квалификации хирурга.
Кисты представляют самую частую объемную патологию яичников и представляют собой ретенционные образования, возникающие вследствие избыточного скопления тканевой жидкости в предшествующих полостях. Развитие кист наблюдается в основном в репродуктивном возрасте. В большинстве случаев это функциональные образования, размер которых не превышает 4-5 см. В постменопаузальном периоде кисты встречаются у 15-17% больных.
Опухоли, происходящие из поверхностного эпителия, составляют около 70% всех опухолей яичников. Среди них доброкачественные варианты (серозные и псевдомуцинозные) встречаются у 80% больных. Доброкачественные опухоли яичников (исключая гормонпродуцирующие) независимо от строения в своих клинических проявлениях имеют много общего. Ранние стадии заболевания протекают бессимптомно и даже при появлении первых симптомов больные часто не обращаются к врачу, либо врач не рекомендует оперативное лечение, предпочитая динамическое наблюдение. Злокачественные опухоли яичников выявляются в 20% всех новообразований женской половой системы.
Наиболее частой жалобой больных с опухолями яичников являются тупые, ноющие боли внизу живота, иногда в паховых областях. Острые боли бывают лишь при перекруте ножки опухоли и при кровоизлияниях в случаях разрыва капсулы. Как правило, боли не связаны с менструацией. Они возникают вследствие раздражения или воспаления серозных покровов, спазмах гладкой мускулатуры половых органов и в результате нарушения кровообращения в тех или иных органах. Второй по частоте жалобой является нарушение менструального цикла по типу дисменореи, олигоменореи или гиперполименореи.
В течение нескольких десятилетий ультразвуковая диагностика с успехом применяется для дифференциации опухолей матки и придатков. Сопоставление данных эхографии и морфологического исследования свидетельствует о высокой точности выявления опухолевидных образований яичников и определения их внутренней структуры.Однако в ряде случаев доброкачественных новообразований придатков, особенно у пациенток пре- и постменопаузального периода трансвагинальная эхография не позволяет дифференцировать характер опухолевого роста. Возможность дифференциации доброкачественных и злокачественных образований яичников с помощью цветового допплеровского картирования (ЦДК) представляет собой перспективное направление в ультразвуковой диагностике.
Основным достижением ЦДК в диагностике опухолевых процессов является визуализация и оценка кровотока новообразованных сосудов опухоли, которые имеют свои характерные особенности. Система васкуляризации опухоли представлена множеством мелких, очень тонких, аномальных по форме и расположению сосудов, хаотично разбросанных в пределах опухолевых тканей. Кровоток в этих сосудах характеризуется крайне низким сосудистым сопротивлением, высокой скоростью и разнообразным направлением. Особенности кровотока обусловлены трансформацией кровеносных сосудов в широкие капилляры или синусоиды, лишенные гладкой мускулатуры, наличием прекапиллярных дренажей и множественных артериовенозных анастомозов с очень низким сосудистым сопротивлением, которые обеспечивают высокую кинетическую энергию кровотока и широкую вариабельность его направления. В результате многочисленных исследований Дж. Фолкмана было выявлено, что описанный тип кровообращения является особенностью первично злокачественных опухолей матки и яичников, что подтверждает гипотезу о том, что все быстрорастущие злокачественные новообразования продуцируют собственные сосуды для обеспечения дальнейшего роста.
Кровоток в доброкачественных опухолях имеет иной характер. Сосуды, участвующие в васкуляризации доброкачественных образований матки и яичников, являются непосредственным продолжением терминальных ветвей маточных и яичниковых артерий. Допплерометрическими характеристиками кровотока в этих сосудах является постоянное наличие невысокого диастолического компонента, низкая его скорость и высокие значения индекса резистентности. По мнению большинства авторов периферическая, с единичными сосудами, васкуляризация опухоли должна ассоциироваться с доброкачественностью, а наличие множественных сосудов в центральной части, на перегородках и в папиллярных разрастаниях является признаком злокачественноcти.
В связи с общностью эхографических проявлений выделено два типа внутриопухолевого кровотока
Периферический внутриопухолевый кровоток со средним уровнем резистентности сосудов отмечается при различных видах кист и при серозных кистомах.
При пограничных кистомах и злокачественной трансформации яичников регистририруется неоваскуляризация: интенсивный центральный и периферический внутриопухолевый кровоток с низкими значениями индекса резистентности в новообразованных сосудах.
Пациенты с периферическим внутриопухолевым кровотоком
У больных с кистами яичников и кистомами наиболее частой жалобой являются боли внизу живота, а также в пояснице, иногда в паховых областях. Боли не были связаны с менструацией и носят тупой, ноющий характер. Нерегулярный менструальный цикл отмечается у 31,3% пациенток. Хронические воспалительные процессы матки и придатков наблюдаются у 43,8% больных.
У пациентки с параовариальной кистой на стороне опухолевидного образования визуализируется яичник.
При цветовой допплерографии регистрируются единичные цветовые сигналы от сосудов, расположенных в капсуле образования, со средним уровнем индекса резистентности (IR min = 0,57+0,09 и 0,54+0,09).
У больных с эндометриоидными кистами характерным признаком является прогрессирующий болевой синдром, особенно выраженный в предменструальный период и во время менструации. У большинства пациенток боли сопровождаются симптомами раздражения брюшины за счет микроперфорации кист и излития их содержимого в брюшную полость. Кисты располагаются сбоку и сзади от матки, из-за выраженного спаечного процесса представляли с маткой единый конгломерат. Размеры эндометриоидных кист меняются в зависимости от фазы менструального цикла и составляют 6-8 см.
При трансвагинальной эхографии отмечается одностороннее образование с толстой стенкой, имеющей двойной контур. Содержимое кисты представлено несмещаемой мелкодисперсной взвесью.
Цветовая допплерография регистририрует «бедный» периферический кровоток в сосудах новобразования со средним уровнем резистентности (IR min = 0,59+0,03).
Пациенты с неоваскуляризацией опухолевого образования
Больные с пограничными кистомами яичников жалуются на тупые, ноющие боли внизу живота. В 83,3% случаях отмечено увеличение живота в объеме. Размеры опухолей варьируют в широких пределах: 7-20 см в диаметре. Для всех опухолей отмечается характерное снижение звукопроводимости. Судить о длительности заболевания не представляется возможным, так как те или иные симптомы заболевания больные отмечают довольно продолжительное время, но не обращаются за медицинской помощью, либо врач не рекомендует оперативного лечения.
Папиллярные цистаденомы при эхографии визуализируются, как образования с четким и ровным наружным контуром, однако по внутреннему контуру имеют место множественные папиллярные образования в виде эхопозитивных пристеночных структур.
Муцинозные опухоли характеризуются многокамерностью и наличием перегородок неодинаковой толщины. Содержимое камер представлено губчатой массой повышенной эхогенности.
У больных злокачественными опухолями яичников клиническое течение заболевания на ранних стадиях заболевания характеризуется отсутствием выраженной симптоматики. В более поздних стадиях распространения процесса женщины жалуются на боли внизу живота, чувство недомогания, слабость, быструю утомляемость. В малом тазу пальпируются плотные бугристые болезненные образования с шиповидными выростами в ректовагинальную клетчатку, малоподвижные, спаянные в единый конгломерат. Рано появляющийся асцит приводит к увеличению объема живота, напряжению мышц передней брюшной стенки, одышке. Подавляющее большинство больных поступает в специализированный онкологический стационар с III и IV стадиями заболевания.
При эхографии серозных злокачественных опухолей обнаруживаются патологические образования больших размеров (13-20 см в диаметре), занимающие практически всю брюшную полость. Матка вовлекается в опухолевый конгломерат и в ряде случаев не визуализируется отдельно. Границы опухоли в большинстве случаев имеют бугристый контур и прослеживаются не на всем протяжении.
Муцинозные цистаденокарциномы характеризуются наличием множественных камер различного диаметра (1-4 см), некоторые из них заполнены мелкоячеистыми структурами средней эхогенности.
Возрастание ангиогенной активности и диффузно-высокая капиллярная плотность соответствует очагам пролиферации и малигнизации. Поэтому необходимо ориентироваться на минимальный индекс резистентности внутриопухолевых сосудов, как показатель, более точно отражающий процессы, происходящие в новообразовании.
Ультразвуковое исследование позволяет выявить наличие и определить структуру опухолевидных образований яичников практически в 100% случаев. Однако использование серой шкалы как независимого метода на сегодняшний день является нерациональным, так как не позволяет оценить характер опухолевого роста и выделить пациенток группы риска.
Цветовое допплеровское картирование позволяет предоперационно, неинвазивно оценить и дифференцировать опухоли по степени изменений их сосудистой стенки, по локализации и количеству сосудов, являясь своеобразной мерой оценки злокачественности новообразований яичников. Сопоставление данных эхографии и допплерографии приводит к реальному повышению точности диагностики опухолевидных образований яичников.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.