Как помочь ребенку с запором?
Оглавление
Запоры у ребенка могут возникать на различных этапах роста и развития. По статистике, от проблем со стулом страдает каждый пятый малыш. При этом нарушения могут возникнуть уже в младенчестве. С началом прикорма стул обычно налаживается, что связывают с введением в рацион клетчатки и увеличением двигательной активности. После года количество детей, страдающих от запоров, вновь растет. Это обусловлено уже переходом на твердую пищу, отказом от грудного вскармливания и сокращением в рационе жидкости.
Опасно пренебрежительно относиться к запорам!
На самом деле их последствия достаточно опасны и могут стать причиной:
Что делать, если у ребенка запор?
Важно! Запрещено заниматься самолечением. Не следует давать слабительные свечи и другие средства, а также проводить очистительные клизмы.
Причины запоров у детей
К основным факторам, стимулирующим нарушения стула у детей, относят:
Симптомы запоров
Заподозрить патологическое состояние можно по следующим признакам:
Диета
Что можно дать ребенку от запора?
Этот вопрос интересует многих родителей. Начинать борьбу с проблемой следует не с приема лекарственных препаратов, а с изменения рациона питания.
Следует приучить ребенка пить простую чистую воду. Обычно малышам в возрасте старше 3 лет достаточно 2-3 стаканов воды в день. От сладких газированных напитков, кофе и чая необходимо отказаться. Это обусловлено тем, что они обладают выраженным мочегонным действием и стимулируют запоры и обезвоживание организма.
Особенно полезной оказывается прохладная вода, которую дети пьют утром натощак. Постепенно температуру жидкости можно снизить. Послабляющим действием обладают и следующие напитки:
Важно! Вводить их в рацион следует постепенно, начиная с небольшого количества. В противном случае можно спровоцировать срыв пищеварения.
Лечение запоров у детей подразумевает и введение в рацион продуктов с послабляющим действием, к которым относят:
Они также включаются в питание постепенно и под контролем врача. Полезными могут оказаться злаковые каши: овсяная, гречневая, пшеничная, перловая. От риса, груш, сладостей, сдобы, животных жиров, мучных изделий желательно отказаться. Они обладают закрепляющим действием.
Чем еще кормить ребенка, чтобы не было запоров?
Ответ на этот вопрос должен дать педиатр.
Гимнастика
Считается, что подвижные, активные дети меньше страдают запорами. Для профилактики патологического состояния полезны занятия ходьбой и бегом, плаванием, упражнения для укрепления брюшного пресса, приседания, наклоны.
Если ребенок уже страдает от проблем со стулом, рекомендуется начинать день с простой утренней гимнастики. Также полезным может оказаться массаж.
Внимание важно уделить и общему изменению поведения малыша.
Ребенка следует приучить посещать туалет примерно в одно и то же время, поощрять за соблюдение режима дня (мотивировать и хвалить).
Также важно создать в туалете благоприятную обстановку. Ничто не должно отвлекать ребенка от акта дефекации или пугать его в санузле.
Преимущества обращения в МЕДСИ
Чтобы записаться на прием, достаточно позвонить по номеру 8 (495) 7-800-500. Наш специалист ответит на все вопросы и предложит оптимальное время для посещения врача. Также запись возможна через приложение SmartMed.
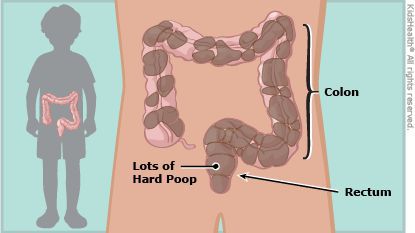
Проблемы со стулом у детей
Какие проблемы могут быть со стулом?
Основные это учащение (или понос) и затруднение (запор). Среди детей до года от запоров страдает каждый пятый; среди детей постарше запоры отмечаются у каждого шестого.
95% всех запоров у детей являются функциональными, остальные 5% — врожденные особенности строения кишечника. У большинства малышей (из 95%) запоры связаны с внешними проблемами.
При функциональном запоре причин может быть много
Что делать при запоре?
Рекомендуется при появлении симптомов запора обратиться к врачу, так как самостоятельно определить причину бывает трудно. При необходимости врач может назначить обследования для уточнения диагноза и назначения лечения.
До посещения врача каждому родителю рекомендуется:
Какое слабительное средство лучше выбрать?
На сегодня существует большой выбор: свечи, сиропы, обычные клизмы, микроклизмы. Но из слабительных средств, доступных без рецепта врача с раннего возраста, разрешены два лекарственных препарата: сироп лактулозы и свечи с глицерином. Другие методы лечения может назначать только врач.
Свечи с облепиховым маслом предпочтительнее применять, если причиной запора является трещины в области ануса и геморрой.
Проблемы со стулом очень часто связаны с нашим образом жизни и питанием, а у детей — с контролем родителей за их питанием.
Слабительное средство для ребенка — сироп лактулозы и свечи с глицерином, которыми можно воспользоваться дома, а после проконсультироваться с педиатром или гастроэнтерологом.
Что такое запор у ребёнка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Данилейченко Н. А., гастроэнтеролога со стажем в 32 года.
Определение болезни. Причины заболевания
Всё чаще причиной обращения за помощью к детскому гастроэнтерологу становятся жалобы на задержку стула у детей.
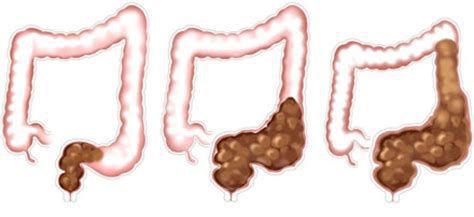
Запор (копростаз) — это нарушение очищающей функции кишечника, при котором увеличиваются интервалы между актами дефекации, изменяется консистенция стула, возникает систематически неполное опорожнение кишечника.
У здорового малыша частота дефекаций может быть разнообразной. Она зависит от возраста малыша, качества питания, количества выпитой воды и других моментов. К примеру, у детишек на первых месяцах жизни, которые питаются только грудным молоком, частота дефекаций составляет от 1 до 6-7 раз в день. С введением прикормов частота дефекаций снижается, стул становится более густым. При искусственном вскармливании стул реже, чем при грудном. Если анализировать детей более старшего возраста, то норма частоты их стула может варьироваться от 3 раз в день до 3 раз в неделю.
Беспокоит то обстоятельство, что родители зачастую поздно начинают бить тревогу — ребёнок чувствует себя хорошо, играет, кушает, терпит. [3] [4] И если маленькие дети всё же находятся под контролем, то подростки часто могут стесняться рассказать о нарушении стула. [2] Зачастую это выясняется на приёме у гастроэнтеролога по поводу другой проблемы.
Причины запоров:
Симптомы запора у ребёнка
Частота дефекаций у детей разного возраста
Количество дефекаций в грудном возрасте зависит от вида вскармливания. На грудном вскармливании в первые месяцы жизни дефекация происходит 2-3 раза в сутки, на искусственном — 1-2 раза. После шестимесячного возраста — 1-2 раза в день, после 4-5 лет — один раз в день. Несмотря на вариабельность частоты стула у детей раннего возраста, отсутствие стула более суток должно насторожить родителей. При этом нужно учитывать, что стул один раз в 2-3 дня, если он мягкий и безболезненный, может быть вариантом нормы.
Запор может выражаться как кишечными проявлениями, так и общеклиническими симптомами.
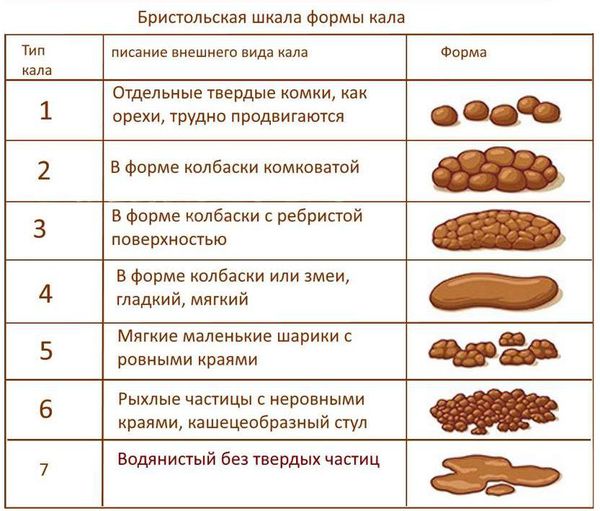
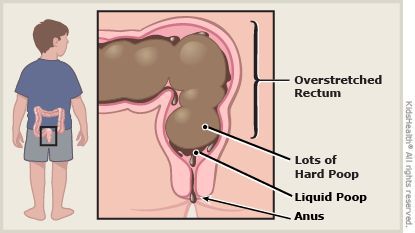
Местная симптоматика проявляется снижением частоты стула, неполным опорожнением кишечника, уплотнённым «фрагментированным» стулом. [7] [8] [10] Эти нарушения зачастую сопровождаются болью при дефекации и недержанием кала. Если у детей первых месяцев жизни в норме кашицеобразные каловые массы, которые после введения прикормов превращаются из кашицеобразных в оформленные, то при задержке стул уплотняется до «овечьего»стула.
При копростазе появляются разлитые боли в животе разной локализации, проходящие после опорожнения кишечника, вздутие, беспокойство и боль при дефекации.
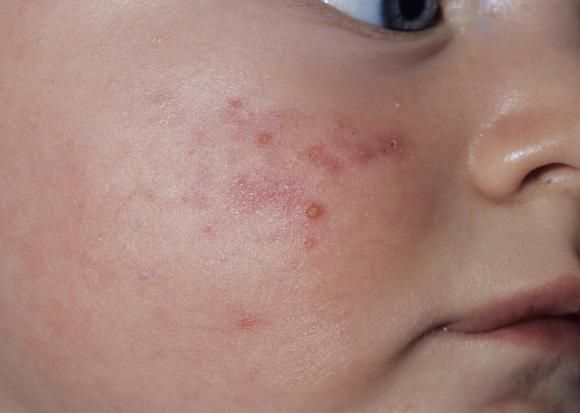
Общеклинические проявления характеризуются утомляемостью, снижением аппетита, головной болью, капризностью (каловая интоксикация). На кожных покровах могут появиться высыпания, гнойнички, акне.
При осмотре отмечается увеличение объёма живота из-за скопившихся газов, при пальпации обнаруживаются плотные каловые массы в сигмовидной и прямой кишке.
Задержка стула может сопровождать и другие патологии желудочно-кишечного тракта — гастродуодениты, холециститы, панкреатиты, функциональные нарушения гепатобилиарной системы.
Основываясь только на клинических данных, не всегда возможно установить механизм запоров: гипер- или гипотонический. Однако гипотонические запоры отличаются большей тяжестью и упорством, имеют прогрессирующий характер, могут сопровождаться каломазанием и образованием каловых камней.
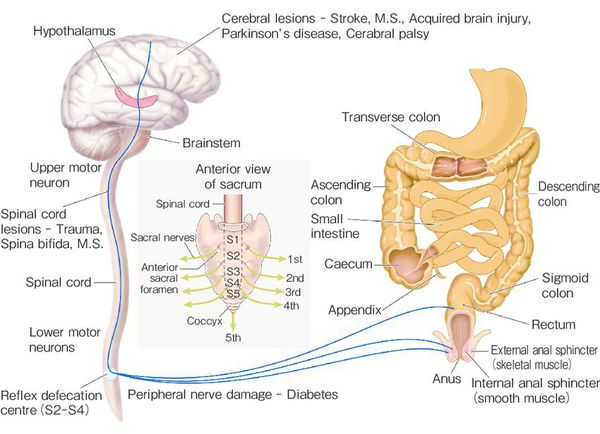
Патогенез запора у ребёнка
При длительном нахождении каловых масс в толстой кишке происходит повышенное всасывание их жидкой части и уплотнение, что приводит к повреждению слизистой и боли при дефекации. [8] [9] Это заставляет ребёнка принудительно сдерживать позыв к опорожнению.
По мере увеличения частоты запоров развивается нарушение микробиоты кишечника, что усиливает патологическое состояние. [7] [10]
Классификация и стадии развития запора у ребёнка
В данное время нет единой общепринятой классификации запоров.
По происхождению выделяют:
По времени возникновения различают:
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), принято различать синдром раздражённой кишки и функциональные запоры разной этиологии. [2]
Кроме того, по типу нарушения двигательной функции запоры подразделяются на:
Функциональные запоры — более 90 % всех случаев запоров. [4] [6] [8] [9]
Очень важно различать запоры по степени компенсации:
Эта классификация по степени компенсации необходима врачу для определения тактики лечения или направления на консультацию к проктологу или хирургу. [1]
Осложнения запора у ребёнка
Длительная компрессия, которую оказывает кишечное содержимое при застое, может повлечь за собой растяжение и удлинение толстой кишки, нарушение кровоснабжения. Также у детей всё чаще возникают случаи геморроя, парапроктита, колита, хотя мы привыкли считать эти проблемы «взрослыми».
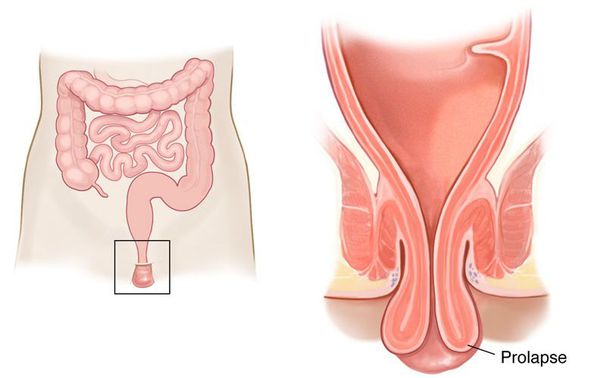
При частом натуживании может происходить выпадение прямой кишки.
Запоры провоцируют и усиливают дисбаланс микробиоты кишечника, что выражается в изменении соотношения полезной и условно патогенной микрофлоры и проявляется у ребёнка снижением иммунитета, признаками недостаточности микроэлементов и витаминов, вздутием живота и плохим запахом изо рта.
Каловый застой приводит к усилению всасывания токсинов и продуктов метаболизма микрофлоры. Об этом свидетельствуют признаки интоксикации: утомляемость, снижение аппетита, нарушение сна, кожные проявления.
Заболевания других органов желудочно-кишечного тракта, такие как рефлюкс-энтерит, стоматиты, желчекаменная болезнь, гастрит и другие, тоже могут возникнуть в результате стойких запоров.
Когда запор угрожает жизни пациента
Угрожающие признаки при запоре:
Диагностика запора у ребёнка
Когда нужно обратиться к врачу
Сбор анамнеза
При сборе анамнеза врач задаст следующие вопросы:
Физикальное обследование
Обследование проводится с целью выяснения причины и механизма развития запора, а также исключения врождённой или приобретённой органической патологии.
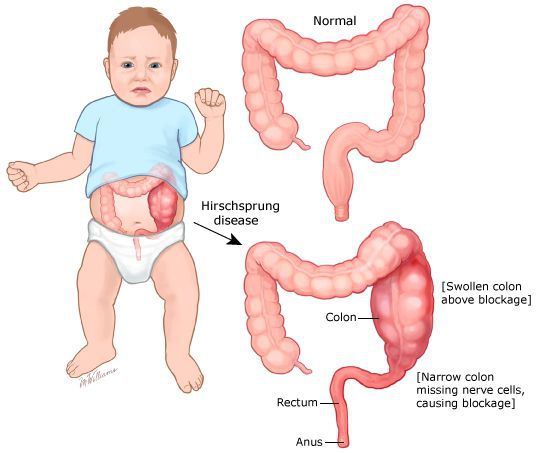
Начинается осмотр с пальцевого обследования. При этом определяется заполненность ампулы прямой кишки, состояние тонуса сфинктера, наличие анатомических повреждений (трещин, стеноза), наличие кровянистых выделений. При болезни Гиршпрунга тонус сфинктера повышен, при хронических запорах, каломазании — снижен.
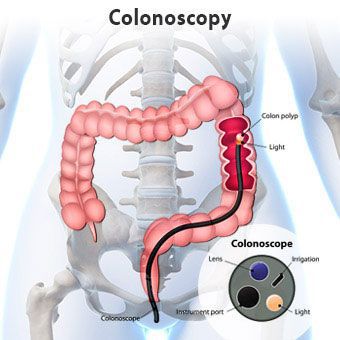
Эндоскопическое обследование (колоноскопия, ректороманоскопия) выполняется с целью оценки состояния слизистой оболочки кишечника и исключения воспалительных процессов.
С помощью рентгенографии органов брюшной полости и ирригографии можно увидеть структурные и функциональные особенности кишечника. Если при гипертоническом запоре просвет кишки сужен, гаустры усилены, опорожнение нормальное, то при гипотоническом наблюдается расширение сигмовидной и прямой кишки, опорожнение сильно замедлено.
Нарушения аноректальной зоны у детей выявляются с помощью манометрии и сфинктерометрии.
В комплексном исследовании применяется УЗИ-диагностика состояния кишечника, гепатобилиарной системы, поджелудочной железы и желудка. Учитывая неврологическую природу запоров, необходима консультация невропатолога.
Дифференциальный диагноз
При постановке диагноза очень важно провести сравнительный анализ заболеваний и состояний, схожих по клинике с запором.
В первую очередь необходимо исключить заболевания, имеющие органическую патологию (болезнь Гиршпрунга или аганглиоз). При данном заболевании нарушена иннервация участка толстой кишки, что может быть врождённой или приобретённой патологией. Врождённый аганглиоз проявляется с первого года жизни, приобретённый может возникнуть после какого-либо инфекционного заболевания кишечника. Чем больше протяженность участка с нарушенной иннервацией, тем раньше и более тяжело протекает заболевание. При болезни Гиршпрунга консервативное лечение малоэффективно. Идёт прогрессирование запоров с образованием каловых камней, увеличением размеров живота, развитием колита. Лечение заболевания — оперативное.
Лечение запора у ребёнка
Увеличение двигательной активности
Основа лечения запоров — изменение образа жизни: прогулки, посещение спортивных мероприятий, активные игры на свежем воздухе. В особенности, это необходимо детям, длительно сидящим за компьютером или перед телевизором. Эти изменения должны стать привлекательной альтернативой их обыденному времяпрепровождению. [1] [7]
Диетические рекомендации
Увеличение объёма потребляемой жидкости
При лечении запоров важно контролировать водный режим. Вода необходима для формировании каловых масс и облегчения прохождения их по кишечнику. Если воды недостаточно, то кал становится более плотным. Пить жидкость лучше за полчаса до еды или через два часа после приёма пищи.
Препараты
При применении слабительных следует помнить о следующих правилах:
БОС-терапия заключается в обучении ребёнка сознательной регуляции тонуса мышц тазового дна.
К физиопроцедурам относятся электрофорез, СМТ (синусоидальные модулированные токи) и рефлексотерапия.
Что нельзя делать, когда у ребёнка запор
Когда у ребёнка запор, его нельзя ругать и заставлять насильно садиться на горшок. Нельзя давать некоторые продукты питания, тормозящие моторику кишечника: айву, грушу, хурму. Следует уменьшить количество мучной и мясной пищи.
Срочные меры
До обращения к врачу ребёнка можно дать слабительный препарат, поставить свечку или сделать микроклизму.
Как сделать ребёнку клизму
Очистительная клизма проводится для освобождения нижних отделов кишечника от каловых масс.
Техника выполнения клизмы не сложная, её можно сделать в домашних условиях. Но, желательно, чтобы в первый раз проведение процедуры контролировал медработник.
Обучение опорожнению кишечника
При нарушенном функционирования мышц тазового дна эффективным методом является БОС-терапия. Цель терапии — научить пациента управлять мышцами малого таза и запирательного аппарата прямой кишки. Пациентами могут быть дети старшего возраста, способные понять поставленную задачу.
Позиция: лёжа на боку, в анальное отверстие вставляется датчик, соединённый с компьютером.
Задача ребёнка: усилить напряжение мышц для появления или увеличения какого-либо анимационного эффекта на экране.
Продолжительность терапии: один раз в неделю в течение пяти недель.
Народные средства
При запоре будет полезно употребление смесей сухофруктов (инжир, курага, чернослив), запечённых яблок, йодсодержащих фруктов (киви, фейхоа).
Прогноз. Профилактика
При устранении предрасполагающих причин и корректировке дефектов питания можно добиться беспроблемной дефекации и изменения характера испражнений. Самостоятельно проводить лечение, используя только послабляющие препараты и клизмы, нельзя, так как это может привести к усилению тяжести и хронизации состояния. [10] [11]
Для профилактики задержки стула необходима физическая активность, массаж, рациональное питание и благоприятная психологическая обстановка.
Запор у ребенка — причины, лечение задержки стула у детей 2-3, 4-5 лет
Самочувствие ребенка во многом зависит от работы желудочно-кишечного тракта (ЖКТ). Родители должны контролировать как часто малыш испражняется и какой у него стул.
Запор у ребенка 2-5 лет встречается не редко. Чтобы помочь крохе справиться с этой проблемой, важно понимать причину ее возникновения, без устранения которой лечение будет малоэффективным.
Как понять, что у ребенка запор?
В норме ребенок в возрасте старше 2 лет опорожняется ежедневно. Стул детей в возрасте 4-5 лет может быть до 3-4 раз в неделю, что также является нормой, если дефекация происходит естественным путем, не вызывает боли и других дискомфортных ощущений.
Если стул отсутствует более 2-3 дней и появились вышеперечисленные признаки, то вероятнее всего у ребенка запор.
Причины запора у детей
Все причины задержки стула можно подразделить на несколько групп.
Задержка стула у детей старше 2 лет чаще всего связана с нарушением в питании и питьевом режиме. Причины следующие:
К распространенным функциональным причинам запора у детей 2 лет относится подавление позывов в туалет. Например, такое возможно при приучении крохи к горшку. Если родители чрезмерно давят на ребенка, то у него появляется страх дефекации, из-за чего он сдерживает позывы. Аналогичная ситуация может произойти, когда малыш начинает посещать детский сад или школу. Он испытывает психологический дискомфорт при опорожнении вне дома, поэтому сдерживает акт дефекации. В результате каловые массы затвердевают и создают своеобразную пробку.
Примечание! Намеренное подавление ребенком позывов в туалет — серьезная проблема, поскольку в целом нарушается моторика кишечника, из-за чего могут появиться более серьезные нарушения.
Посещение детского сада, повышенные умственные нагрузки, неблагоприятная психологическая атмосфера в семье — это стрессовые факторы, которые могут стать причиной запора, диареи и даже нарушения функционирования ЖКТ.
Если у ребенка запор, то нужно обязательно провериться на заболевания ЖКТ, поскольку они могут нарушать перистальтику кишечника.
Примечание! При сильных сокращениях мышц кишечных стенок, когда становится невозможным продвижение каловых масс наружу, говорят о спастическом запоре, при полном расслаблении стенок — об атоническом.
Органические причины задержки стула:
К более редким причинам относится муковисцидоз, эндокринные и метаболические нарушения.
Чем опасен запор и какой врач его лечит?
Хронические и часто повторяющиеся запоры приводят к осложнениям, поэтому важно вовремя начать лечение. Несвоевременное опорожнение кишечника вызывает интоксикацию организма, плохой сон, кожные высыпания, анальные трещины и геморрой.
Лечить задержку стула должен врач. Если у ребенка нет заболеваний ЖКТ, то помощь может оказать педиатр. В противном случае нужно обратиться к гастроэнтерологу.
Перед посещением врача следует вести мониторинг опорожнения кишечника: время и день дефекации, консистенция стула, сопутствующие патологические симптомы. Это поможет составить максимально точную клиническую картину.
На приеме доктор проведет пальпацию живота, спросит о рационе ребенка, внимательно выслушает жалобы. Если он заподозрит органические нарушения, назначит дополнительное обследование:
После обследования врач составляет комплексную лечебную программу.
Задержка стула может доставлять существенный дискомфорт ребенку, поэтому первоочередная задача доктора — вызвать дефекацию. Сделать это можно с помощью клизмы или слабительных препаратов.
Примечание! Слабительные средства должен назначать врач, поскольку их неправильный прием может вызвать привыкание, привести к диарее.
Помимо первой помощи, необходимо устранить причину запора и нормализовать работу кишечника, чтобы предупредить возникновение подобной проблемы в будущем. Как будет выглядеть лечение органических патологий, зависит от их вида. Схема подбирается индивидуально для каждого маленького пациента.
Основное лечение обязательно дополняют правильным питанием, соблюдением клинических рекомендаций, которые выглядят так:
Если вылечить все заболевания ЖКТ, нормализовать режим и рацион питания, то стул ребенка станет регулярным.
«Скорая» помощь и профилактика при запорах у детей
В домашних условиях при возникновении запора у ребёнка как средство «скорой» помощи до осмотра врача можно применить очистительную клизму. Для очистительной клизмы используют кипячёную воду комнатной температуры. Для увеличения послабляющего действия клизмы к воде добавляют глицирин (1-2 чайные ложки на стакан воды).
Также, для размягчения каловых масс ребёнку можно дать вазелиновое масло. Важно, что вазелиновое масло не всасывается в кишечнике, и при назначении его между приёмами пищи не влияет на всасывание питательных веществ, электролитов и жирорастворимых витаминов. Детям до одного года обычно назначается 1/2-1 чайная ложка, в 1-3 года назначается 5-10 мл (1-2 ч. л.), с 4 до 7 лет – 10-15 мл (2-3 ч. л.).
С помощью клизмы рекомендуется вводить следующие количества воды (жидкости) в зависимости от возраста ребёнка:
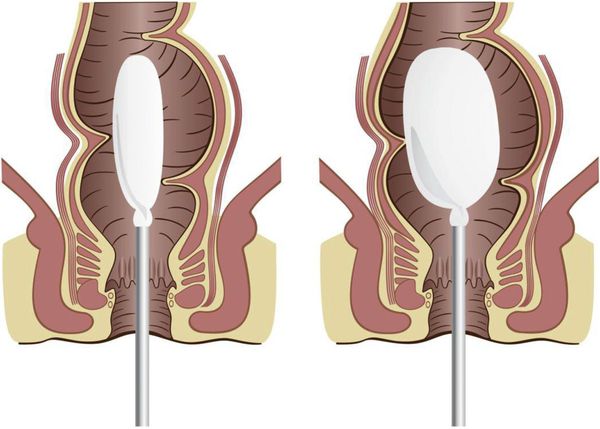
До того, как поставить ребунку клизму, следует использовать эти свечи с глицерином или с облепиховым маслом.
Для введения в прямую кишку свечи с глицерином ребёнка укладывают на левый бок, немного согнув его ноги в коленях и тазобедренных суставах, и слегка фиксируют в таком положении. Затем левой рукой разводят ягодицы, а правой, освободив тонкий конец конуса свечи, вводят её в анальное отверстие. Когда свеча введена в прямую кишку, важно на 1-2 минуты удерживать ягодицы прижатыми между собой, чтобы свеча не была рефлекторно выдавлена обратно.
У детей грудного возраста введение свечи можно производить в положении на спине с приведёнными к животу ногами.
В питание малыша (если позволяет возраст) добавить продукты, обладающие послабляющим эффектом: свеклу, морковь, курагу, киви, манго и др. Следует отметить, что для ребёнка, особенно в раннем возрасте слабительные препараты можно применять только по назначению врача, так как многие из них имеют серьёзные побочные эффекты. Первым прикормом делайте овощное пюре. Хороший эффект даютт абрикосовый или сливовый соки, а так же пюре из чернослива.
Баллон, используемый для клизмы должен быть чистым, а его наконечник смазан вазелином или маслом. Для того чтобы наполнить баллон, его сдавливают рукой до полного вытеснения воздуха, после чего опускают наконечник в воду и, разжимая баллон, набирают в него воду. Ребёнка кладут на клеёнку и пелёнку, придерживая левым предплечьем его тело, а кистью левой руки – согнутые в коленях ноги. Правой рукой осторожно вводят наконечник баллона вращательным движением в прямую кишку. Короткий мягкий наконечник вводят полностью, если наконечник длинный пластиковый – на 4-5см. Медленным сжиманием баллона вводят воду в кишечник, а затем, не разжимая баллона, извлекают его из прямой кишки. По завершении процедуры в течение нескольких минут слегка сжимают ягодицы ребёнка, чтобы вода не выливалась слишком быстро. Детям первого года жизни можно ставить клизму в положении на спине с приподнятыми ногами.
Необходимо понять, что вылечить запоры у грудных детей с помощью свечек, клизм, трубочек не возможно. Поэтому эти способы можно использовать только в крайних случаях, так ребёнок привыкает к искусственному вызыванию стула и затем сложно ему самостоятельно провести дефекацию.
Медикаментозная помощь:
— При вздутии живота, повышенном газообразовании, беспокойстве используются препараты на основе симетикона (САБ СИМПЛЕКС, эспумизан), а также укропная вода, чай с фенхелем, ромашкой;
Помощь врача необходима:
1. Если у малыша, находящегося на грудном вскармливании, нет стула в течение 2-х дней, следует обязательно обратиться к врачу!
2. Если запор у ребёнка более старшего возраста, то следует обратиться к врачу в следующих случаях:
— запор сопровождается жалобами на боли в животе, вздутием живота, снижением аппетита;
— в стуле ребёнка замечена кровь;
— ребёнок удерживает стул по эмоциональным причинам, особенно при высаживании на горшок;
— у ребёнка периодически отмечается каломазание (энкопрез), при котором твёрдые каловые массы скапливаются в прямой кишке, а жидкий кал непроизвольно выделяется наружу вследствие утраты контроля ребёнком над мышечным аппаратом прямой кишки.
В первую очередь нужно посетить педиатра, именно он должен определить необходимость консультаций других специалистов (детских невролога, эндокринолога, хирурга).
Коррекция запоров
Основной целью лечения запоров у детей является восстановление консистенции кишечного содержимого и скорости его продвижения по толстой кишке. В детской практике применяются консервативные и хирургические методы лечения запоров.
1. Консервативное лечение:
2. Хирургическое лечение (восстановление проходимости кишечника, уменьшение его длины, удаление измененных участков кишки). Существуют разные подходы к коррекции запоров у детей, находящихся на естественном и искусственном вскармливании.
Коррекция функциональных запоров у ребёнка при естественном вскармливании:
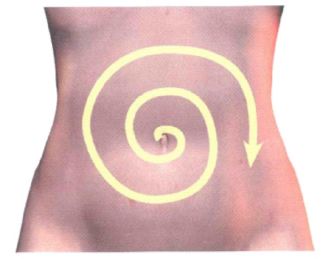
У ребёнка должен быть активный двигательный режим. В первые месяцы жизни малыша необходимо выкладывать на живот перед каждым кормлением на 5-10 минут. В утренние часы заниматься упражнениями по возрасту в течение 10-15 минут, в этот комплекс обязательно должно входить поглаживание живота по часовой стрелке. С каждым месяцем двигательная гимнастика должна расширяться, т.е. включать в себя все больше упражнений с активным участием рук, ног и брюшного пресса, а её продолжительность следует увеличивать на 5-10 минут.
Не менее важная роль должна отводиться правильному питанию ребёнка и достаточного приёма внутрь воды. Вскармливание грудным молоком является оптимальным для ребёнка первого года жизни. В настоящее время рекомендуют прикладывать ребёнка к груди столько раз, сколько он требует, не соблюдая временных интервалов между кормлениями, включая ночные часы. В таких случаях целесообразно проводить контрольные взвешивания и расчёт питания по ингредиентному составу.
Важное значение в профилактике и коррекции запоров у младенца имеет правильное питание кормящей матери с исключением газообразующих продуктов (капуста, виноград, черные сорта хлеба), правильный питьевой режим (не менее 2500 мл жидкости в сутки), а также нормализация моторики кишечника у кормящей женщины (обязательно регулярно есть овощи, овощные супы, каши, хлеб с отрубями, непосредственно запаривать пшеничные отруби, чернослив, инжир).
В рацион питания младенца соответственно возрасту вводится крупяной или овощной прикорм (по согласованию с педиатром), как источник пищевых волокон.
После введения «густого» прикорма необходимо следить, чтобы у ребёнка был достаточный водный режим (экологически чистая вода до 100 мл/сутки), так как при недостатке воды в организме она всасывается из толстого кишечника, а сухие каловые массы не вызывают должного рефлекса в прямой кишке.
При выявлении нарушений микрофлоры кишечника по результатам анализа кала на дисбактериоз проводится коррекция с использованием про- и пребиотиков, которые назначает врач. Пробиотики – живые или высушенные культуры «полезных» бактерий (лакто-, бифидобактерии), обычно существующие в желудочно-кишечном тракте человека. Пребиотики – неперевариваемые ингредиенты пищи, способствующие улучшению здоровья за счет избирательной стимуляции роста и/или активности одной или нескольких групп бактерий, обитающих в кишечнике.
Для ликвидации сниженного мышечного тонуса (гипотонии) кишечника, врачом рекомендуются курсы массажа и ЛФК (лечебной физкультуры).
Если добиться регулярного стула не удаётся при помощи вышеперечисленных мероприятий, рекомендуется слабительное средство, содержащее лактулозу (синтетический углевод), например Дюфалак. Лактулоза не только увеличивает объем каловых масс, размягчает стул и стимулирует опорожнение кишечника, но также способствует поддержанию роста нормальной микрофлоры кишечника. Доза препарата подбирается индивидуально и назначается врачом. Курс лечения может составлять от 2-3 недель и более до нормализации стула.
Эффективен препарат Форлакс, содержащий макрогол. В одном пакетике форлакса для детей содержится 4 мг активного вещества макрогола-4000. Макрогол, действующее вещество форлакса, образует водородные связи с молекулами воды в просвете кишки, увеличивает содержание жидкости в химусе, стимулирует механорецепторы, улучшает перистальтику кишечника. Форлакс увеличивает объём химуса, предупреждает потерю электролитов с калом. Вследствие этого восстанавливается рефлекс эвакуации и нормализуется дефекация. Макрогол не абсорбируется, не метаболизируется, не изменяет кислотность химуса. В отличие от большинства слабительных препаратов, при приёме слабительных с осмотическим действием: форлакса, лактитола и лактулозы не происходит раздражения хеморецепторов слизистой оболочки и её повреждения даже при длительном применении препаратов. Высокая эффективность форлакса и лактулозы и отсутствие серьёзных побочных реакций делают эти препараты наиболее предпочтительными слабительными средствами, применяемыми при лечении хронических запоров. Показанием к применению форлакса для детей является симптоматическое лечение запоров у детей в возрасте от 6 месяцев. Способ применения форлакса для детей и дозы:
— детям от 6 месяцев до 1 года – 1 пакетик форлакса для детей в день;
— детям от 1 года до 4 лет – 1-2 пакетика в день;
— детям от 4 до 8 лет – 2-4 пакетика в день.
Принимать внутрь, до или во время еды, растворив пакетик форлакса для детей в 50 мг воды. При дозировке 1 пакетик в день, то препарат принимают утром, более 1 пакетика в день – утром и вечером. Продолжительность лечения – не более 3 месяцев.
Действие форлакса начинается через сутки или двое после приёма препарата. Медикаментозное лечение запоров является лишь дополнением к диете с увеличением в рационе продуктов, содержащих клетчатку: зелень, сырые овощи, хлеб грубого помола, фрукты) и большого количества жидкости, физической активности (спорт, пешие прогулки) и восстановление регулярного рефлекса дефекации. Другие лекарственные препараты с активным веществом макрогол: Транзипег, Фортранс, Эндофальк.
Физиотерапевтическое лечение используют при лечении запоров у детей старше 3 лет. При гипотонических запорах применяют гальванизацию (использование с лечебной целью непрерывного постоянного электрического тока малой силы и низкого напряжения), ультрафиолетовое облучение области живота. При спастических запорах – импульсные токи (различной частоты, формы и полярности), электрофорез лекарств, обладающих противоспастическими свойствами, парафиновые аппликации на живот и др. Положительный эффект даёт иглорефлексотерапия.
Коррекция функциональных запоров у детей, находящихся на искусственном вскармливании предусматривает:
1. Выполнение основных мероприятий таких же, как и для детей находящихся на грудном вскармливании (см. выше).
2. Кроме этого для детей первого года жизни, находящихся на искусственном вскармливании используются специальные лечебные смеси, содержащие пищевые волокна, лактулозу или адаптированные кисломолочные смеси. В настоящее время на российском рынке зарегистрированы специализированные смеси, используемые при запорах, которые можно использовать только по назначению врача! Данные смеси способствуют образованию рыхлого химуса (содержимого кишечника), повышают вязкость и объем каловых масс, улучшают перистальтику и рост нормальной микрофлоры кишечника.
Профилактика и коррекция запоров
Таким образом, для профилактики запоров необходимо как можно дольше сохранять грудное вскармливание, ежедневно заниматься с ребёнком гимнастикой, проводить курсы массажа и профилактику развития рахита, анемии, пищевой аллергии и дисбиоза кишечника.
Преждевременное введение прикорма может вызвать у ребёнка запоры и другие проблемы со стороны желудочно-кишечного тракта.
Единственным исключением при склонности ребенка к запорам может быть введение банана и (или) чернослива (отвара, сока, пюре), или фруктового (овощного) пюре, но не раньше, чем с 4-4,5 месяцев. Любой новый продукт нужно вводить постепенно, начиная с минимальных количеств (чем постепеннее идёт введение нового продукта, тем меньше риск появления дисфункции кишечника).
Не нужно вводить одновременно несколько новых продуктов. Время на адаптацию к новому продукту тем больше, чем младше малыш, и составляет, в среднем, 7-10 дней, в течение которых можно вводить только один новый продукт.
Для грудных детей в качестве профилактики и коррекции запоров очень важно питье. Жидкость является «наполнителем» кишечника до того момента, пока ребёнок не получает тёердую пищу, содержащую клетчатку и пищевые волокна.
В питье ребёнка ограничивать не нужно (давайте «сколько выпьет»), в то же время не нужно пытаться насильно влить в малыша жидкость. В качестве питья могут быть использованы: экологически чистая (а не кипячённая) вода (немного подслащенная сахаром или фруктозой); детские чаи с фенхелем, ромашкой; укропная вода; с 3-4 месяцев – слабоконцентрированные отвары из чернослива, кураги, сухофруктов (1:5 по отношению к обычному компоту), ягодные морсы (10 ягод на стакан воды), в которых содержится в большом количестве калий, необходимый для нормализации перистальтики кишечника..
У детей до 6 месяцев ещё слабо развит рефлекс на опорожнение кишечника, что проявляется склонностью к запорам. В этом случае малышу нужно помочь, простимулировать условный рефлекс на дефекацию. Делается это следующим образом: незадолго до каждого кормления провести лёгкий массаж (5-7 минут), включающий в себя поглаживания живота по часовой стрелке, подгибание ножек к животу, выкладывание на живот. После того, как малыш поел, можно пощекотать его в области заднего прохода, что является раздражением рефлексогенной зоны. Если самостоятельного стула у ребёнка нет около суток, то желательно в одно и то же время последовательно проводить мероприятия, стимулирующие рефлекс на дефекацию, переходя к следующему виду действий, если предыдущий не привёл к опорожнению кишечника:
Только в случае неэффективности всех этих мероприятий и не чаще, чем один раз в 36 часов можно сделать ребёнку очистительную клизму водой комнатной температуры.
Детям со склонностью к запорам показан общеукрепляющий массаж. Особенно важен массаж для ослабленных детей (недоношенные, внутриутробно инфицированные, получавшие лечение антибиотиками, дети с неврологической патологией или дисфункцией, дети с рахитом). У таких детей часто бывает мышечная гипотония и замедленное формирование рефлексов, что может привести к запору. Массаж способствует укреплению мышц брюшной стенки и ускорению формирования рефлексов.
После введения в рацион питания ребёнка твёрдой пищи для профилактики запора необходимо, чтобы ребёнок получал продукты, содержащие клетчатку (продукты растительного происхождения) и пищевые волокна (хлеб, непротертое мясо, орехи).
Пища не должна быть механически и термически щадящей, наоборот желательно, чтобы ребёнок ел сырые овощи и фрукты, салаты, винегреты, рассыпчатые каши, овощные супы, блюда из мяса и птицы лучше куском.
Большое значение для профилактики запоров имеют правильный режим и благоприятная психологическая атмосфера. Необходимо рациональное чередование занятий и отдыха, избегание чрезмерных нагрузок.
Важно, чтобы ребёнок имел достаточно двигательной активности, не стоит допускать ситуаций, когда сын или дочь часами просиживает у телевизора или компьютера. Не нужно слишком сурово наказывать детей за провинности, следите за тем, чтобы наказание было адекватно проступку во избежание психической травмы у ребёнка. Также важно, чтобы у родителей был доверительный контакт с ребёнком, чтобы вовремя узнать о его проблемах и постараться совместно их решить.
Если всё же у ребёнка появился запор, крайне нежелательно использовать слабительные средства. Помимо угнетения собственного рефлекса на опорожнение кишечника, это чревато нарушениями всасывания, развитием дисбиоза и воспаления в кишечнике.
При запоре нужно постараться восстановить нормальную работу кишечника за счёт питания. Продукты, обладающие слабящим действием: сырые овощи, фрукты, бахчевые культуры (арбуз, дыня), морская капуста, косточковые ягоды (слива, вишня, абрикос), банан, кисломолочные продукты (кефиры, йогурты, сыр), рассыпчатые каши (овсяная, гречневая, кукурузная, перловая), хлеб из муки грубого помола (ржаной, хлеб с отрубями), растительное масло. Можно отдавать предпочтение этим продуктам, при этом уменьшить потребление продуктов, обладающих крепящим действием (творог, чай, кофе, какао, рис, шоколад, мучное).
Замечено, что употребление на ночь одного стакана простокваши и 20 штук заваренного чернослива позволяет избавиться от запора в 25% случаев без всяких других лекарств.
Возможно использование контраста температур: за один приём пищи ребёнок получает блюда, разные по температуре, например, съедает горячее блюдо, а затем выпивает стакан холодной жидкости (сок, минеральная вода, компот).
Также необходимо нормализовать двигательный режим ребёнка, в частности проводить упражнения, направленные на укрепление мышц брюшного пресса. Полезны пешеходные прогулки, бег, езда на велосипеде, катание на лыжах и коньках, плавание.
Если родители не могут справиться с запором у ребёнка вышеперечисленными способами, тогда необходимо сдать анализ кала на дисбактериоз кишечника и обратиться к врачу-гастроэнтерологу.
Лечение функциональных запоров у детей – непростое дело, очень часто требует достаточно длительного времени. Чем меньше существует дисфункция, тем легче её лечить. Поэтому, если у ребёнка запор или склонность к запорам существуют более месяца не нужно откладывать посещение к врачу.