При гайморите сильно болят зубы что делать
Взаимосвязь ЛОР-органов со здоровьем зубов
Автор: Стоматолог-пародонтолог Кудзиева Тамара Валерьевна
Нередко пациенты сталкиваются с ситуацией, когда врачи испытывают сложности с постановкой диагноза, в связи с близким расположением тех или иных органов, и пациент вынужден обращаться к смежным специалистам, чтобы избежать неточной постановки диагноза.
Давайте разберёмся, почему часто ЛОР-врач и врач-стоматолог не могут поделить данный диагноз.
Для начала дадим определение и поймем, что такое гайморова пазуха:
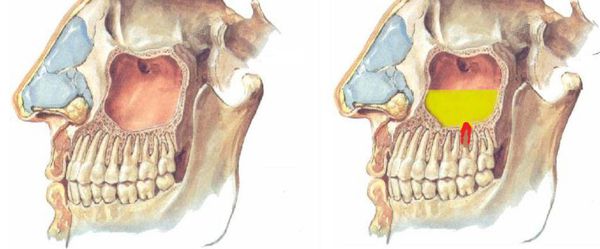
Гайморова пазуха – это полостное образование в верхней челюсти, выстланное слизистой оболочкой.
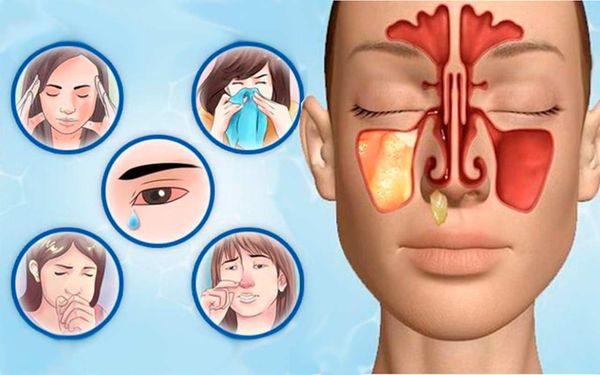
Функцией гайморовой пазухи является согревание и очищение вдыхаемого воздуха. При проникновении инфекции, тем или иным путем, слизистая оболочка пазухи воспаляется, этот процесс и называется гайморитом (синуситом). Пациент, как правило, жалуется на чувство заложенности носа, наличие гнойного экссудата (отделяемая жидкость), головные боли, повышение температуры, боль в проекции пазухи при наклоне головы и пальпации.
Причины для развития синусита могут быть одонтогенные (из-за зуба) и неодонтогенные.
Неодонтогенные причины, чаще всего, связаны с осложнением простудных или вирусных заболеваний, ринитов. С данным диагнозом работает непосредственно специалист по части ЛОР-заболеваний.
Мы же с вами более подробно остановимся на одонтогенной причине синусита:
Как отмечалось выше, причиной развития данного вида воспаления является инфицированный зуб.
Связано это с анатомическими особенностями строения верхней челюсти, так как корни зубов располагаются близко к пазухе или даже непосредственно в ней:
И поэтому, грамотные ЛОР-специалисты, перед началом лечения, обязательно направляют пациента к стоматологу, для исключения одонтогенной причины развития синусита.
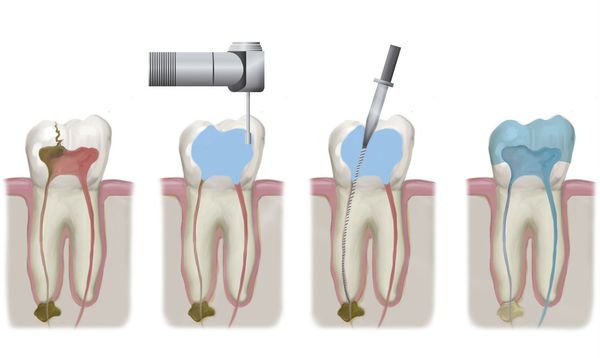
Если виной воспаления оказался зуб, стоматологу в первую очередь необходимо оценить целесообразность лечения и сохранения данного зуба. Если перспектива лечения оценивается как благоприятная, то врач стоматолог-эндодонтист проводит качественное лечение корневых каналов, чтобы устранить инфекцию. Перед постоянным пломбированием каналов, возможно, понадобится временное их заполнение, средствами, оказывающими антисептическое действие. И потом уже, увидев, положительную динамику, герметично закрывать зуб. Если же зуб сильно разрушен, или нет возможности прохождения каналов (склероз, сильное искривление, перфорация корня, ложный ход, сломанный инструмент), то такой зуб необходимо удалить.
После устранения причины, через пару месяцев, проводится контрольная компьютерная томография, чтобы убедиться, что пазуха носа начала восстанавливаться.
Важно отметить то, что все пазухи сообщаются между собой, соответственно инфекция из верхнечелюстного синуса, при отсутствии должного лечения, может распространиться по всей системе пазух, что в разы усложняет лечение.
Таким образом, грамотный подход к лечению и своевременное перенаправление к подходящему специалисту, предотвратит постановку неверного диагноза и как следствие, неправильную тактику лечения. А следовательно, сэкономить время и финансы пациента.
Боль, ошибочно принимаемая за зубную
Заболевания и состояния, боль при которых может ошибочно приниматься за зубную. В основном это заболевания смежных областей (придаточные пазухи, органы зрения и слуха, глотка, шейные позвонки, мозг); причиной могут быть также заболевания сердца и сосудов, костно-мышечной системы (позвоночник), нервной системы, а также психические нарушения.
В классических случаях отмечается односторонняя боль в области верхней челюсти, верхнечелюстной пазухи и позади глазницы. Кластерную головную боль часто ошибочно принимают за острый пульпит или периодонтит жевательных зубов верхней челюсти.
Острый верхнечелюстной синусит (гайморит). Корни зубов верхней челюсти прилежат к дну пазухи, поэтому воспаление часто имитирует зубную боль. Большинство форм синусита являются аллергическими и характеризуются тупой болью в скуловой области и альвеолярном отростке верхней челюсти.
При остром гайморите боль может быть колющей, давящей, пульсирующей. Часто она отдает в подглазничную область, в область зубов верхней челюсти. При этом боль ощущается не в каком-либо одном зубе, а в нескольких. Рекомендуется обратиться к лору.
Заболевания придаточных пазух часто носят хронический характер и являются аллергическими. Они имеют тенденцию к сезонности, ведь для большинства людей аллергенами являются семена и пыльца различных растений. В странах с северным климатом процент заболеваемости синуситами увеличивается весной и осенью. Пациент должен быть направлен к лору и аллергологу.
Итак, если имеются жалобы на боль в задней части нижней челюсти слева и при этом отсутствуют объективные причины со стороны зубов, можно предположить сердечную природу боли. В таком случае стоматолог направит пациента на консультацию к кардиологу или терапевту.
Слюннокаменная болезнь развивается в протоке одной из слюнных желез. Долгое время единственным проявлением является сухость во рту. Когда камень достигает критического размера, он закупоривает слюнной проток; появляется зубная боль. Может возникать припухлость в поднижнечелюстной области. Чтобы поставить диагноз, делают несколько рентгеновских снимков. Лечение проводит хирург-стоматолог, оно заключается в надрезе протока и удалении камня под местной анестезией.
Боль костно-мышечного происхождения может быть вызвана травмой или дисфункцией мышц шеи, головы, челюстей. Боль может отмечаться в области зубов, щеки, виска, боковой поверхности шеи, затылка. В эту группу также входят заболевания височно-нижнечелюстного сустава и шейного отдела позвоночника. Другие заболевания суставов (ревматоидный артрит, подагра, псориаз; коллагеновые болезни, или коллагенозы) могут вызывать боль в челюстно-лицевой области.
При внутренней дисфункции височно-нижнечелюстного сустава часто возникают жалобы на зубную боль. Нарушение работы сустава вызвано смещением суставного диска, образованием сращений или из-за различных форм артрита, травмами, зеванием, продолжительном открыванием рта. Проявления: рот открывается не полностью, при открывании нижняя челюсть сдвигается в сторону, щелканье или скрип в суставе, а также боль впереди от козелка уха.
Боль продолжительная, тупая, приглушенная, но может становиться более острой при широком открывании рта или жевании. В некоторых случаях боль отдает в висок, щеку, дистальные отделы верхней и нижней челюстей. В таких случаях пациент может считать, что испытывает зубную боль.
Что такое одонтогенный верхнечелюстной синусит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
Одонтогенный верхнечелюстной синусит — воспаление слизистых оболочек стенок верхнечелюстных пазух, причиной которого является распространение патологического процесса из очагов одонтогенной (зубной) инфекции.
Причина заболевания кроется в его названии, т. е. причиной является зуб или то, что с ним связано:
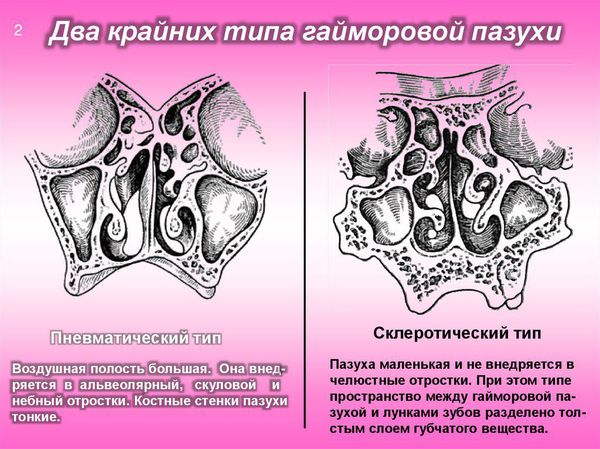
Существует два типа верхнечелюстных пазух — объёмные пневмотические и менее развитые склеротические. Пневматический тип пазух характеризуется тонкими костными стенками. При этом типе корни зубов и слизистую оболочку синуса разделяет лишь тонкая прослойка кортикальной кости, поэтому инфекция из периапикальных тканей ( вокруг верхушечной трети корня зуба) легко проникает в пазуху. В связи с этим пневматический тип верхнечелюстной пазухи можно смело отнести к причинам развития синусита.
Симптомы одонтогенного верхнечелюстного синусита
Симптомы варьируются и в основном зависят от формы течения верхнечелюстного синусита.
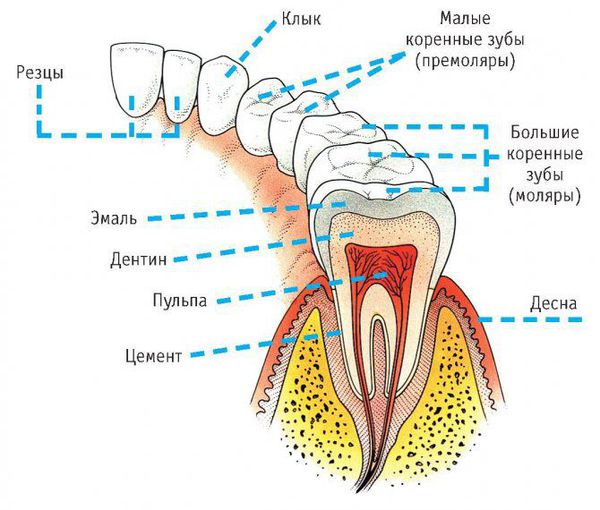
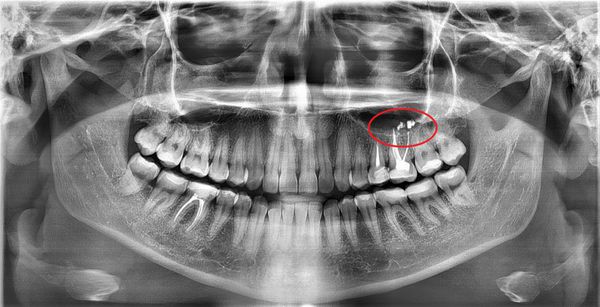
Симптомы острого одонтогенного верхнечелюстного синусита практически не отличаются от острого верхнечелюстного синусита другой этиологии. Исключением может быть наличие причинного зуба. Обычно больным зубом является большой или малый коренной зуб верхней челюсти. Зуб болит в покое, болевые ощущения увеличиваются при накусывании на зуб.
Основным симптомом острого верхнечелюстного синусита является заложенность носа и затруднение носового дыхания. Пациенту приходится дышать через рот, что приносит дискомфорт и может стать причиной более тяжёлых проблем со здоровьем (гипоксии головного мозга со всеми вытекающими последствиями). Носовое дыхание затруднено или невозможно ввиду полнокровия и отёка слизистых оболочек стенок пазухи, в том числе в области естественного соустья. Помимо всего прочего гиперпродукция секрета (отделяемого из носа, в простонародье — соплей) и снижение функции мерцательного эпителия приводят к застоям отделяемого в дыхательных путях. В норме данный эпителий согревает вдыхаемый воздух и выводит слизь с частицами пыли, микрообранизмами и т. д. Нехватка кислорода делает пациента измученным, ослабшим. Обоняние практически отсутствует.
Из носа отмечаются постоянные обильные выделения, в ряде случаев гнойного характера. Зачастую отмечается слезотечение, боязнь яркого света из-за попадания слизи и гноя в дыхательные пути и закупорки носослёзного канала. Часто заболевание сопровождается отёком поражённой стороны лица.
При остром одонтогенном гайморите выражены симптомы общей интоксикации организма. Повышенная температура тела порой достигает 39 °C и выше, заболевание сопровождается слабостью, ознобом, головными болями. Пациенты жалуются на повышенную утомляемость, недомогание, нарушение сна, отсутствие аппетита.
При перфоративной форме верхнечелюстного синусита имеет место ороантральное соустье, которое представляет собой сообщение между полостью рта и пазухой. Оно развивается после удаления зуба и может проявиться как сразу после удаления, так и через некоторое время после него. В случаях перфоративного синусита пациент отмечает выделение из носа принимаемой пищи или жидкости. Надувание щёк невозможно. Остальные симптомы данного вида верхнечелюстного синусита ничем не отличаются от описанных выше.
Патогенез одонтогенного верхнечелюстного синусита
При пневматическом типе верхнечелюстной пазухи (тонкая нижняя стенка верхнечелюстной пазухи) процесс резорбции костной ткани происходит достаточно быстро, и патогенные микроорганизмы колонизируют слизистую оболочки нижней стенки верхнечелюстной пазухи.
Слизистая оболочки синуса богата кровеносными сосудами и при несостоятельности местного иммунитета вскоре в процесс воспаления будет вовлечена вся слизистая оболочка верхнечелюстной пазухи. Особенно быстро этот процесс проходит на фоне снижения общей реактивности организма, другими словами когда организм человека ослаблен. Иммунитет не может справиться с микробным агентом в виду предварительной сенсибилизации (чувствительности организма к воздействию микроорганизмов, аллергенов и т. д.) из очага одонтогенной инфекции. Также свое влияние на формирование воспалительного процесса оказывают внешние факторы: окружающая среда (температура воздуха, влажность, ветер), социально-бытовые условия проживания, заражённые люди при эпидемии.
При внедрении в полость пазухи инородных предметов (пломбировочный материал, стоматологический инструмент, корень зуба при осложнённом удалении) происходит нарушение функции мерцательного эпителия верхнечелюстной пазухи, который должен выводить слизь с частицами пыли, микрообранизмами и т. д. На фоне хронического воспаления:
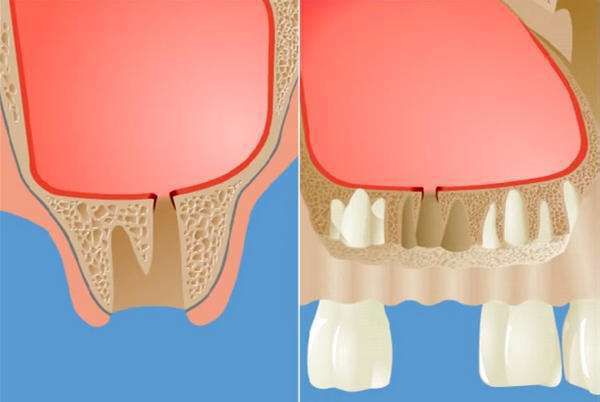
Изменения в состоянии костной ткани дна верхнечелюстной пазухи и слизистой оболочки, её выстилающей, впоследствии играет свою роль при операции удаления зуба и в разы увеличивает риск развития перфорации дна гайморовой пазухи с развитием ороантрального сообщения.
Классификация и стадии развития одонтогенного верхнечелюстного синусита
Классификация по распространённости:
По типу течения:
По причине развития:
По характеру морфологических изменений:
Клиническая классификация одонтогенных синуситов по Марченко Н.Г.:
Стадии одонтогенного верхнечелюстного синусита:
Осложнения одонтогенного верхнечелюстного синусита
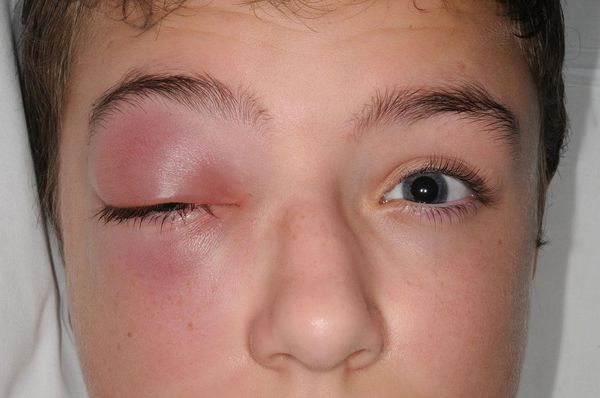
Наиболее частыми осложнениями одонтогенного верхнечелюстного синусита являются глазничные и внутричерепные осложнения.
Глазничные осложнения чаще распространяются контактным или гематогенным путём (через кровь). Нижняя стенка орбиты одновременно является верхней стенкой верхнечелюстной пазухи. При постоянном воспалении костная перегородка может разрушиться, в ряде случаев с образованием остеомиелита. Тогда инфекция из синуса проникает в орбиту с образованием абсцесса или флегмоны глазницы, что может привести к невриту глазничного нерва, ухудшению зрения, в особо тяжёлых формах к потере зрения. Характерным признаком абсцесса глазницы является отёк окружающих мягких тканей, выделение гноя из глазницы, болезненность при движениях глазных яблок, снижение зрения, боли давящего характера.
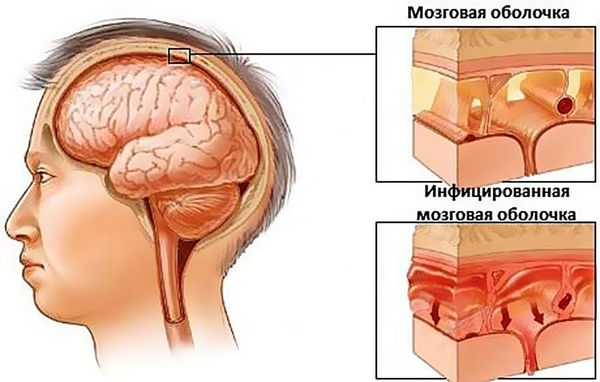
При абсцессе головного мозга клиническая картина напрямую зависит от локализации гнойника. Общими симптомами данного заболевания являются головные боли, лихорадка, неврологическая симптоматика в соответствии с локализацией и размером очага (потеря речи, зрения, двигательной активности, памяти и т. д.), возможны эпилептические припадки, которые ранее у пациента не отмечались.
Менингит и тромбоз пещеристого синуса также являются очень неблагоприятными исходами верхнечелюстного синусита. Наряду с абсцессом головного мозга показано оказание экстренной помощи в условиях специализированного стационара. Данные осложнения сопровождаются головными болями, рвотой, ознобом, припадками.
Диагностика одонтогенного верхнечелюстного синусита
Диагностика одонтогенного верхнечелюстного синусита включает клинические и аппаратные методы исследования. В ходе клинического обследования проводится сбор жалоб, изучение истории заболевания, установление сопутствующих общесоматических патологий.
С внедрением в практику таких методов, как конусно-лучевая компьютерная томография (КЛКТ), мультиспиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ) практикующие врачи могут достоверно установить не только причинный зуб, оценить состояние костных и мягкотканных структур верхнечелюстной пазухи, но и спрогнозировать и спланировать лечение.
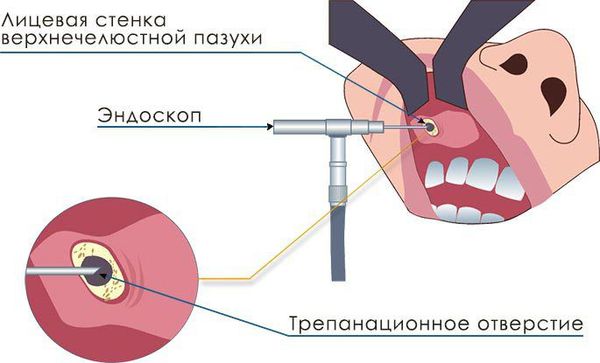
С внедрением в практику аппаратов с эндоскопом для клиницистов открылось огромное количество возможностей. Тубус эндоскопа бывает не только прямым, но и имеет свойства изгибаться. Это свойство позволяет визуализировать самые труднодоступные и витиеватые воздухоносные ходы, при необходимости промыть их, произвести забор слизистой оболочки на цитологическое или патогистологическое исследование, а также взять мазок на флору (это необходимо для выявления возбудителя). Поэтому в настоящее время при помощи эндоскопии можно провести не только полный спектр диагностических мероприятий, но и полноценную операцию без разрезов и с минимальной травматизацией. При помощи эндоскопической методики удаётся оценить состояние слизистой оболочки синуса (цвет, отёчность), оценить состояние видимых кровеносных сосудов, исключить их тромбоз, выявить сужение дыхательных путей, оценить количество и характер отделяемого и патологической жидкости.
Лечение одонтогенного верхнечелюстного синусита
Зачастую лечение одонтогенного верхнечелюстного синусита проводится комбинацией консервативного и хирургического методов. Способ лечения и его объём зависит от причинного фактора и течения заболевания.
При одонтогенном синусите, вызванном острым или обострившимся периодонтитом, лечение зачастую складывается из устранения причинного фактора и назначения медикаментозной терапии. Для устранения причины воспаления проводится эндодонтическое лечение корневых каналов больного зуба с последующим их пломбированием.
При обширном разрушении коронковой части зуба, сильной его подвижности, а также отказе пациента от сохранения причинного зуба проводится его экстракция (удаление). Если к моменту обращения у пациента развилась гнойная форма гайморита, проводится пункция верхнечелюстной пазухи с эвакуацией гнойного содержимого и ежедневным промыванием синуса растворами антисептиков. Назначается медикаментозная терапия. При катаральной форме острого верхнечелюстного синусита пункция пазухи не требуется, назначается медикаментозная терапия и промывание через естественное соустье.
Лечение одонтогенного верхнечелюстного синусита обычно является междисциплинарной проблемой: болезнь совместно лечат стоматологи-терапевты, стоматологи-хирурги, челюстно-лицевые хирурги и оториноларингологи. Количество специалистов зависит от тяжести течения заболевания.
При одонтогенных кистах верхнечелюстной пазухи, наличии пломбировочного материала и других инородных тел в просвете верхнечелюстной пазухи без ороантрального сообщения (патологического сообщение между полостью пазухи и полостью рта) показано оперативное лечение. Существует несколько видов операций на верхнечелюстной пазухе.
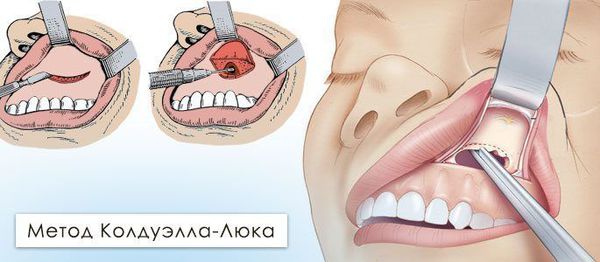
Радикальная гайморотомия по Колдуэллу — Люку. Под общей анестезией рассекают слизистую оболочку и надкостницу в преддверии полости рта от клыка до второго большого коренного зуба. Распатором скелетируют (обнажают) костную ткань, после чего трепанируют (создают доступ) переднюю стенку гайморовой пазухи. Трепанационное отверстие расширяют до 1,5*1,0 см, иссекают слизистую оболочку передней стенки синуса и удаляют из пазухи все патологические ткани и жидкости: гной, полипы, инородные тела, оболочку кисты, сгустки крови и т. д. Данный вид операции требует предельно аккуратного выполнения, ведь необходимо убрать всю патологическую ткань наименее травматично, не затронув здоровую слизистую оболочку пазухи. Также в ходе операции создаётся дополнительное сообщение между полостью синуса и полостью носа, в которое впоследствии устанавливаются трубки для последующего промывания растворами антисептиков. После проводится ушивание послеоперационной раны, назначается медикаментозная терапия. Полученный в ходе проведения операции материал направляется на патогистологическое и бактериологическое исследование. По литературным данным, этот оперативный метод в 80 % случаев имеет осложнения в послеоперационном периоде [18] :
При щадящей микрогайморотомии проводится разрез размером около 8 мм в области клыковой ямки, трепанируется передняя стенка верхнечелюстной пазухи, отверстие расширяется для введения эндоскопа и эндоскопического хирургического инструмента. Проводится санация (очищение) верхнечелюстной пазухи, удаление инородных тел и патологических тканей под контролем эндоскопа. Данный метод позволяет при минимальной травматизации достигнуть адекватной санации полости синуса.
Более современным хирургическим вмешательством является троакарная синусотомия, при которой производится прокол слизистой оболочки в области клыковой ямки с последующей трепанацией передней стенки верхнечелюстной пазухи и введением в полученное отверстие троакара (инструмента, предназначенного для проникновения в полость тела через покровы), через который вводится эндоскоп и эндоскопические инструменты для проведения оперативной санации пазухи. При микрогайморотомии и троакарной синусотомии дополнительное соустье не накладывается.
Возможны методы санации пазухи через естественное соустье без проколов и разрезов, подобные методы лечения проводят врачи оториноларингологи.
Отдельное внимание стоит уделить лечению перфоративных форм верхнечелюстных синуситов, как одной из наиболее частых форм. На данный момент существует множество способов закрытия перфорации дна верхнечелюстной пазухи, многие из которых лишь незначительно отличаются друг от друга в методике проведения. Все техники преследуют следующие цели:
Наиболее часто используются различные вариации замещения дефекта щёчным лоскутом. Суть при этом одна:
Для сохранения прикреплённой кератинизированной десны и глубины преддверия полости рта начали использовать нёбный лоскут на питающей ножке. К недостаткам данного метода можно отнести обширную травму и большую раневую поверхность твёрдого нёба. В этой связи в настоящее время широко используется расщепление нёбного слизисто-надкостничного лоскута. Однако данные методы также не позволяют достичь восстановления утраченного объёма костной ткани. Для восстановления костной ткани альвеолярного отростка в области перфорационного отверстия используются различные синтетические и природные костнозамещающие материалы.
Прогноз. Профилактика
При своевременном обращении пациента за стоматологической помощью, рациональной диагностике патологии зубочелюстной системы и правильном лечении наступает выздоровление. Если лечение не провести вовремя, возможно развитие таких серьёзных осложнений, как абсцесс головного мозга, менингит и др.
Профилактикой развития верхнечелюстных синуситов является своевременная санация полости рта, ведь основной причиной развития заболевания является осложнённый кариозный процесс. Только своевременное обращение пациента, распознавание кариеса и адекватное его лечение способно исключить развитие воспалительных изменений в периапикальных тканях. Использование современных и качественных стоматологических материалов, инструментов и аппаратов позволяет снизить количество верхнечелюстных синуситов, причинами которых являются ошибки в эндодонтическом лечении корневых каналов. Также для снижения развития верхнечелюстных синуситов по причине врачебных ошибок доктору нужно постоянно совершенствовать свою теоретическую подготовку и практические навыки.
Кроме этого, необходимо своевременно выявить развитие перфорации дна верхнечелюстной пазухи и надежно её закрыть в случае возникновения. Только так можно исключить образование стойкого ороантрального соустья и снизить риск перехода заболевания в хроническую форму.
Гайморит и кариес – где связь?
Как инфекция в зубе вызывает утолщение слизистой оболочки гайморовой пазухи?
Верхушки корней зубов находятся под Шнейдеровой мембраной, то есть под слизистой оболочкой, которая выстилает дно гайморовой пазухи.
Это нормальное анатомическое строение пазухи – когда в ней расположены верхушки зубов. У кого-то там находятся верхушки четвертого, пятого, шестого, седьмого. У кого-то только шестого. У кого-то шестого и пятого. Но, так или иначе, они там почти всегда есть.
Когда зуб поражается кариесом, инфекция по дентинным канальцам проникает в пульпарную камеру. Через нее инфицирование медленно идет дальше по кровеносным и лимфатическим сосудам в периодонт зуба.
Из периодонта прямо под слизистую оболочку пазухи выходят пульпарные микрососуды, и она со временем начинает реагировать воспалением.
Клетки иммунной системы, отвечающие за защиту от инфекции, инициируют хроническое воспаление. И слизистая постепенно утолщается. Это раздражение происходит постоянно.
Инфекция от кариозного процесса, которая таким образом сдерживается иммуноцитами, вызывает постепенное перерождение строения оболочки пазухи в виде полипов и кист.
Может ли стоматолог диагностировать гайморит?
В случае пульпита пациент, наконец, приходит к стоматологу. Доктор пломбирует каналы, удаляет нерв, но часть инфекции все равно остается в апикальной дельте – ведь она уже давно туда проникла!
Апикальная дельта – это разветвление на верхушках корней, которое никогда невозможно адекватно простерилизовать. А если зуб много корневой, то, естественно, вся система корневых каналов – единая, как корень одного дерева.
Поэтому если инфекция попала в зуб, она уже находится внутри.
И нормально, что организм с ней борется, и пазуха слизистой начинает утолщаться. В процессе у кого-то образуется гранулёма, у кого-то – кисты. Но кисты – это изменения периодонта, а сама по себе оболочка слизистой начинает утолщаться, перерождаться.
Иногда бывает, что образуются полипы – шарообразные утолщения на ножке. Может возникнуть гипертрофия цилиндрического эпителия. То есть в результате хронического воспаления образуется его много-много слоев.
Стоматолог может провести компьютерную томографию, но по ней можно идентифицировать лишь изменения слизистой в объеме – просто установить наличие этого факта.
А что там конкретно произошло может сказать лишь отоларинголог. Для этого нужно провести эндоскопическое исследование.
Но в большинстве случаев все же именно стоматолог является первым врачом, обнаружившим на КТ гайморит.
Когда человек по разным симптомам понимает, что у него есть воспаление в пазухе, он также узнаёт об этом от стоматолога.
Гайморит или зуб – что лечить в первую очередь?
Многие отоларингологи в этом случае назначают удаление зуба.
В нашей клинике мы сотрудничаем со специалистами, которые лечат одонтогенные гаймориты или помогают пациенту подготовить слизистую пазухи для проведения синус-лифтинга.
Конечно, не всегда возможно протезировать и перелечить зуб с очагом инфекции в периодонте на верхней челюсти. Поэтому часто такие зубы все же подлежат удалению.
Операция по удалению зуба – это большой очаг раздражения для организма, для иммунной системы. После нее необходимо выждать 4-6 месяцев, пока восстановиться пористая костная ткань альвеол.
При этом назначается консервативная противоспалительная терапия, антибиотики, активное обильное промывание носовых пазух. Лечение длится около месяца после удаления зуба.
Если по КТ и диагностике на зубе был выявлен очаг инфекции (киста или гранулема), то сразу после удаления начинается лечение одонтогенного хронического гайморита. Тогда шанс уменьшить воспалительные изменения в слизистой достаточно высок.
В противном случае пациент рискует получить большие разрастания, которые иногда занимают больше половины высоты пазухи.
Это проявляется заложенностью носа, потому что, когда у нас ОРВИ, слизистая носа сильно отекает. А слизистая носа у нас точно такая же, как и в пазухе: тот же самый цилиндрический эпителий. Он отекает очень сильно, когда он изначально, в результате постоянного раздражения инфекции уже разросся больше чем на половину.
В этом случае та половина носа, которая заложена больше, будет является индикатором того, чтобы проверить, что же там с зубами на той же половине челюсти.
Имплант в измененную пазуху – возможно ли?
Спустя время после удаления зуба пациент может решиться на установку импланта. Если лечение пазухи не было проведено своевременно после удаления зуба, остается лечить гайморит перед операцией синус-лифтинга и установкой импланта.
Желательно это делать вместе с отоларингологом.
Но при этом пациент должен понимать, что во время проведения синус-лифтинга измененная пазуха может порваться, потому что имеет измененную структуру. И если это все же случится, синус-лифтинг может не состоятся. Поэтому одонтогенный гайморит все же необходимо лечить во время удаления зуба. И готовить пазуху вместе с отоларингологом.