При фгдс повредили пищевод чем лечить
Публикации в СМИ
Повреждения пищевода
Патологическая анатомия • Неполные повреждения пищевода в пределах одной или нескольких оболочек, но не всей стенки органа • Полные повреждения пищевода на всю глубину стенки органа •• Повреждения шейного отдела пищевода — развивается около- или позадипищеводная гнойно-некротическая флегмона шеи •• Повреждения грудного отдела пищевода — медиастинит, при повреждениях плевры — плеврит, перикарда — перикардит •• Повреждения брюшного отдела пищевода — перитонит.
Клиническая картина • Боль по ходу пищевода • Ощущение инородного тела в пищеводе • Гиперсаливация • Рвота с кровью • Подкожная эмфизема • Выделение слюны через рану.
Диагностика • Обзорная рентгенография органов брюшной полости позволяет выявить эмфизему средостения или клетчатки шеи, гидропневмоторакс, пневмоперитонеум • Рентгеноскопия с водорастворимым контрастным веществом в различных положениях тела (на спине, боку, животе) позволяет определить локализацию и размер дефекта • ФЭГДС жёстким эзофагоскопом под наркозом.
ЛЕЧЕНИЕ
Хирургическое лечение • Радикальная операция — ликвидации дефекта в стенке пищевода (не позднее 12–24 ч с момента повреждения) • Паллиативные операции — широкое дренирование околопищеводной клетчатки тем или иным доступом: •• шейная боковая медиастинотомия •• трансторакальная медиастинотомия, одновременное дренирование средостения и плевральной полости четырьмя дренажами • Гастростомия для питания больного в послеоперационном периоде.
Консервативное лечение лишь дополняет оперативное • Полное исключение энтерального питания • Медикаментозная коррекция нарушений гомеостаза • Антибиотикотерапия направленного действия.
МКБ-10 • K22.3 Прободение пищевода
Код вставки на сайт
Повреждения пищевода
Патологическая анатомия • Неполные повреждения пищевода в пределах одной или нескольких оболочек, но не всей стенки органа • Полные повреждения пищевода на всю глубину стенки органа •• Повреждения шейного отдела пищевода — развивается около- или позадипищеводная гнойно-некротическая флегмона шеи •• Повреждения грудного отдела пищевода — медиастинит, при повреждениях плевры — плеврит, перикарда — перикардит •• Повреждения брюшного отдела пищевода — перитонит.
Клиническая картина • Боль по ходу пищевода • Ощущение инородного тела в пищеводе • Гиперсаливация • Рвота с кровью • Подкожная эмфизема • Выделение слюны через рану.
Диагностика • Обзорная рентгенография органов брюшной полости позволяет выявить эмфизему средостения или клетчатки шеи, гидропневмоторакс, пневмоперитонеум • Рентгеноскопия с водорастворимым контрастным веществом в различных положениях тела (на спине, боку, животе) позволяет определить локализацию и размер дефекта • ФЭГДС жёстким эзофагоскопом под наркозом.
ЛЕЧЕНИЕ
Хирургическое лечение • Радикальная операция — ликвидации дефекта в стенке пищевода (не позднее 12–24 ч с момента повреждения) • Паллиативные операции — широкое дренирование околопищеводной клетчатки тем или иным доступом: •• шейная боковая медиастинотомия •• трансторакальная медиастинотомия, одновременное дренирование средостения и плевральной полости четырьмя дренажами • Гастростомия для питания больного в послеоперационном периоде.
Консервативное лечение лишь дополняет оперативное • Полное исключение энтерального питания • Медикаментозная коррекция нарушений гомеостаза • Антибиотикотерапия направленного действия.
МКБ-10 • K22.3 Прободение пищевода
Повреждение пищевода
Болезни органов пищеварения
Общее описание
Симптомы повреждения пищевода
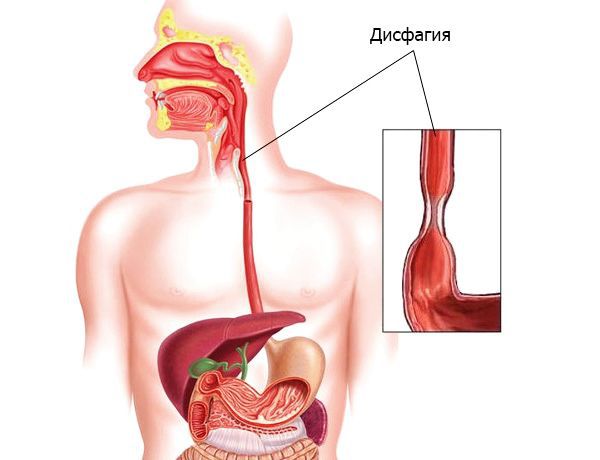
Многообразные симптомы повреждений пищевода принято делить на местные и общие. К местным проявлениям относят боль по ходу пищевода, усиливающуюся при акте глотания, дисфагию, осиплость голоса, подкожную эмфизему, инфильтрацию и гиперемию мягких тканей шеи, болезненность их при пальпации, пневмоторакс, напряжение мышц передней брюшной стенки. К общим проявлениям относятся бледность и цианоз кожных покровов, одышка, холодный пот, тахикардия, озноб, гипертермия.
Каждому виду повреждения соответствует определенный комплекс клинических признаков, однако большая часть из них наблюдается в поздней стадии, уже при развитии гнойных осложнений.
Как правило, боль резко усиливается при глотании и пальпации мягких тканей шеи. Однако подобный болевой синдром характерен для любого инородного тела в просвете пищевода (без его повреждения или с непроникающим повреждением).
Нередко больные ощущают боль за грудиной, дисфагию, «неловкость» в пищеводе, чувство царапания при проглатывании пищи, осиплость голоса. При массивных инородных телах может наблюдаться клиника сдавления дыхательных путей. В случае перфорации стенки пищевода развивается клиническая картина медиастинита. Похожая симптоматика наблюдается при повреждениях пищевода, вызванных раком пищевода, врожденными кистами и свищами шеи, тиреотоксикозом (базедовой болезнью).
Клиническая картина химических и термических повреждений пищевода всегда отчетлива. Обычно ожоги пищевода происходят вследствие случайного или преднамеренного (с целью самоубийства) приема щелочи, кислоты и других едких жидкостей. Кислота и щелочь, действуя на слизистую оболочку пищевода, вызывают ее выраженную деструкцию. При ожоге кислотой происходит более поверхностное повреждение стенки пищевода. Кислота может пройти в желудок, где также вызывает ожоги слизистой оболочки. Щелочь приводит к наиболее глубокому повреждению стенки пищевода. После заживления в зоне химического повреждения образуется рубцовая ткань, которая приводит к непроходимости пищевода или желудка.
В клинической картине на первое место выступает дисфагия. В уголках рта и на языке имеются следы ожога. Необходимо расспросить больного или окружающих лиц о том, что он выпил.
Диагностика повреждения пищевода
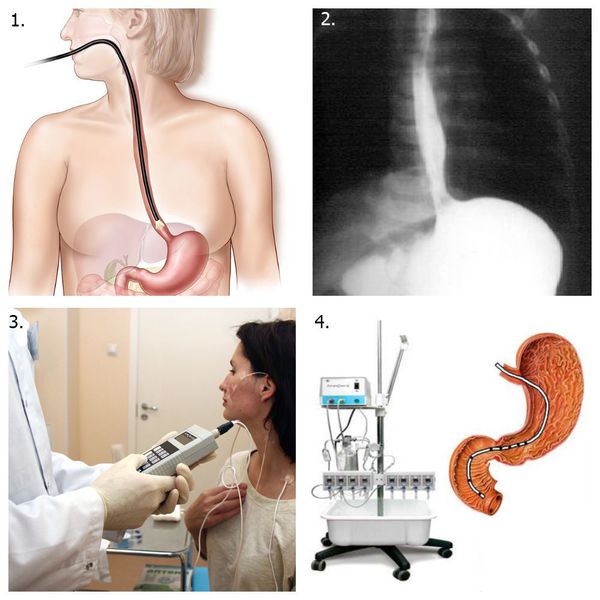
Наибольшее значение в диагностике заболеваний пищевода имеют три метода — рентгенологическое исследование, эзофагоскопия и изучение моторики. Основным методом является рентгенологическое исследование, которое должно предшествовать остальным. Исследование начинают с рентгеноскопии, обязательно дополняя его рентгенографией. В случае необходимости прибегают к рентгенокинематографии и томографии. Эзофагоскопию следует предпринимать в тех случаях, когда необходимо уточнить диагноз, например, при раке пищевода необходимо взять кусочек опухоли для гистологического исследования.
Кроме того, следует сделать мазок для изучения цитологической картины, что в ряде случаев позволяет уточнить диагноз даже при отрицательном результате гистологического исследования. К эзофагоскопии прибегают также в лечебных целях для извлечения инородных тел и бужирования стриктур пишевода. Эзофагоскопию выполняют как жестким эзофагоскопом (Брюнингса, Фриделя и др.), так и гибким с волоконной оптикой. Для диагностики рациональнее применять гибкий инструмент, в то время как для бужирования необходим жесткий.
Изучение моторики пищевода является важным дополнительным методом диагностики ряда доброкачественных заболеваний — кардиоспазма, грыжи пищеводного отверстия диафрагмы и др. Моторику пищевода изучают чаше всего методом «открытых катетеров» или с помощью баллончиков. Одновременно определяют кислотность среды, что необходимо при диагностике рефлюкс-эзофагита. Практически нельзя лечить кардиоспазм на современном уровне, не контролируя результаты лечения записью моторики пищевода и внутрипищеводного давления.
Лечение повреждения пищевода
При поступлении спустя шесть и более часов после перфорации, при развитии признаков медиастинита показаны медиастинотомия и дренаж средостения.
Основные лекарственные препараты
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ.
Рекомендации при повреждении пищевода
Рекомендуются консультации хирурга и гастроэнтеролога.
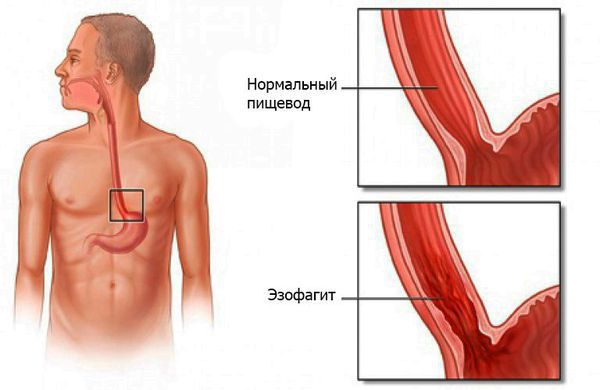
Что такое эзофагит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
Эзофагит — воспаление слизистой оболочки пищевода, возникающее под действием инфекций, химических веществ, физических факторов и генетической предрасположенности.
Выделяют три формы эзофагита:
Эзофагит развивается под влиянием внешних и внутренних причин.
Внешние причины воспаления слизистой оболочки пищевода:
1. Инфекционные — воздействие патогенных микробов, например грибов рода Candida и герпесвирусов. Инфекционная форма эзофагита преобладает у людей с иммунодефицитом, но необязательно вызванного ВИЧ-инфекцией. Также высокий риск развития заболевания у пациентов, длительно принимающих стероиды при бронхиальной астме и хронической обструктивной болезни лёгких.
2. Химические — влияние агрессивных веществ (кислот или щелочей) и некоторых лекарственных средств:
3. Физические — факторы окружающей среды, такие как температура, излучение, механическое воздействие:
Внутренние причины эзофагита:
Вышеперечисленные факторы приводят к воспалению слизистой оболочки пищевода. В зависимости от интенсивности и продолжительности процесса оно протекает или остро, приводя к развитию острого эзофагита, или длительно, вызывая хроническую форму болезни.
Симптомы эзофагита
Симптомы заболевания различны в зависимости от вида эзофагита. Самый распространённый тип данного заболевания — рефлюкс-эзофагит.
К основным симптомам рефлюкс-эзофагита относятся:
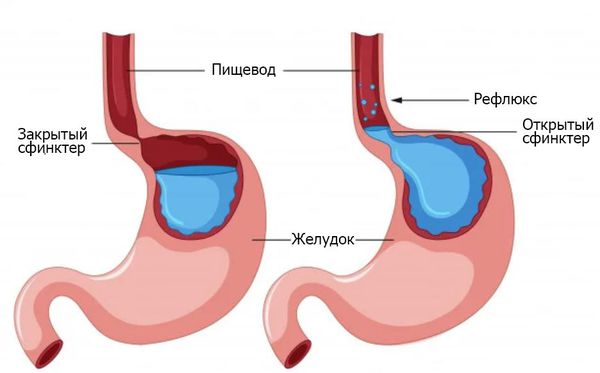
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с воспалением пищевода. В основе ГЭРБ лежит нарушение моторной функции нижнего пищеводного сфинктера и постоянные забросы кислого содержимого желудка в пищевод. Симптомы заболевания делятся на пищеводные и внепищеводные.
Пищеводные симптомы ГЭРБ:
Внепищеводные проявления ГЭРБ:
Основные симптомы инфекционного эзофагита:
Вышеописанные симптомы часто сочетаются с лихорадкой, сепсисом, анорексией и потерей веса. Иногда пациентов беспокоит кашель.
При развитии осложнений добавляются новые симптомы:
Симптомы хронического эзофагита
Все описанные симптомы характерны как для острого, так и для хронического эзофагита. Разница между ними в выраженности и продолжительности болезни:
В дальнейшем при хроническом эзофагите периоды обострения чередуются с ремиссией.
Патогенез эзофагита
Различные формы эзофагита отличаются причинами, вызвавшими заболевание, и механизмами развития воспаления в слизистой оболочке пищевода.
Рефлюкс-эзофагит
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с развитием воспаления пищевода. Патогенез рефлюкс-эзофагита:
Инфекционный эзофагит
Эозинофильный эзофагит
Эозинофильный эзофагит развивается следующим образом:
Классификация и стадии развития эзофагита
В Международной классификации болезней (МКБ-10) эзофагит кодируется как К20.
По этиологии:
По характеру поражения:
По распространённости:
По локализации:
По течению:
По периодам болезни:
По клиническим проявлениям:
По осложнениям:
В клинической практике наиболее распространены две эндоскопические классификации для хронической и острой формы эзофагита.
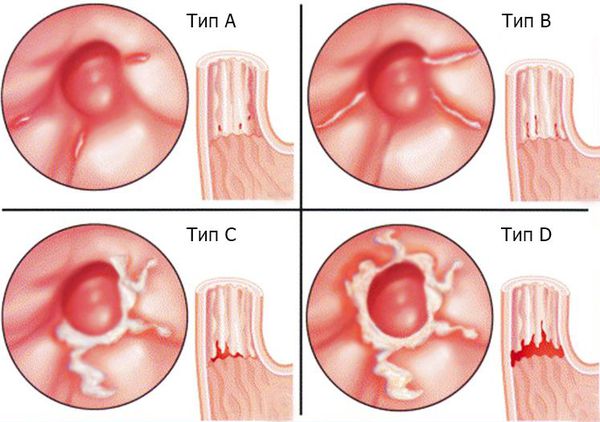
Классификация H. Basset различает четыре степени острого эзофагита [3] :
В зависимости от выраженности поражения стенки пищевода хронический эзофагит делят на четыре степени (классификация Савари — Миллера) [9] :
При рефлюкс-эзофагите (ГЭРБ) используется Лос-Анджелесская классификация [4] :
Стадии эзофагита:
Стадии повторяются и приводят к развитию осложнений.
Осложнения эзофагита
При длительном течении хронического эзофагита (чаще при рефлюкс-эзофагите) развиваются следующие осложнения:
Одним из наиболее опасных осложнений эзофагита является развитие рака пищевода — аденокарциномы.
Диагностика эзофагита
Общий осмотр пациента не даёт результатов, так как эзофагит не имеет внешних проявлений. Лабораторные методы также неинформативны, они помогут только выявить осложнение заболевания — кровотечения из верхних отделов желудочно-кишечного тракта. При подозрении на иммуносупрессию пациенты сдают развёрнутый клинический анализ крови и тесты на ВИЧ.
Для диагностики эзофагита применяют инструментальные методы:
Вспомогательные методы:
Ведущими методами диагностики является ЭГДС и рентгенологическое исследование пищевода. При этом рентгенографическое исследование пищевода с барием и эндоскопия верхних отделов ЖКТ дополняют друг друга, а не конкурируют.
Лечение эзофагита
Лечение эзофагита зависит от типа и причины заболевания. Чаще применяется медикаментозная терапия.
Консервативное лечение
Лечение рефлюкс-эзофагита:
При лекарственном эзофагите — отмена препарата или замена на лекарства без побочных эффектов. Таблетки следует запивать не менее чем 100-150 мл воды и оставаться в вертикальном положении 30 минут после их приёма.
При лечении эозинофильного эзофагита и подозрении на пищевую аллергию последовательно исключают различные продукты питания — потенциальные аллергены.
Лечение инфекционного эзофагита направлено на подавление возбудителя и зависит от его природы (грибы, бактерии, вирусы):
Лечение других типов эзофагита зависит от основного заболевания, которое привело к патологии. Распространённые варианты лечения:
Диета
При эзофагите нежелательно употреблять жирную и острую пищу, кофе, газировку, шоколад, горячие напитки и блюда с температурой более 40 °С.
Хирургическое лечение
Операции при эзофагите, как правило, не проводятся. Их выполняют, только если не помогло медикаментозное лечение и развились осложнения.
К таким операциям относятся:
При метастатическом раке пищевода с эзофагитом применяется лучевая терапия в сочетании с паллиативным стентированием.
Прогноз. Профилактика
При своевременной диагностике и правильном лечении прогноз положительный, но на него влияет тяжесть основного заболевания и развитие осложнений.
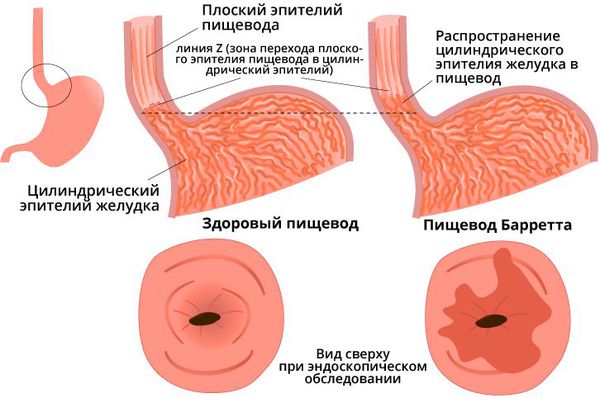
При появлении осложнений прогноз становится неблагоприятным. Пищевод Барретта является предраковым состоянием и приводит к аденокарциноме пищевода. При развитии стенозов и стриктур пищевода поступление пищи в желудок нарушается, что вызывает истощение и потерю веса с исходом в гипотрофию.
При тяжёлых формах эзофагита могут развиваться такие осложнения, как кровотечение и перфорация. Прогноз при этом крайне неблагоприятный, возможен летальный исход.
Профилактика эзофагита сводится к исключению или ограничению факторов, повреждающих слизистую оболочку пищевода.
Изменения образа жизни и питания — важные составляющие лечения и профилактики эзофагита [12] :
После гастроскопии
Гастроскопия является одной из самых часто назначаемых процедур для определения проблем, возникающих с пищеварительным трактом. Она проводится с использованием специального эндоскопа, который вводится через ротовую полость.
Безопасна ли процедура
Осложнения после гастроскопии встречаются крайне редко. Манипуляция уже отработана до мелочей, и специалисты почти никогда не допускают ошибок. Самую главную опасность представляет неадекватное поведение пациента. Из-за сильного волнения и страха, человек может забыть о важности правильного дыхания, оказывать сопротивление при выполнении врачом зондирования. Но если все делать грамотно, то никакого вреда от обследования не будет. О безопасности свидетельствует еще и тот факт, что гастроскопию проводят даже детям.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Как вести себя после исследования
После процедуры надлежит соблюдать врачебные рекомендации. Подробнее о них:
Строгие ограничения отсутствуют. Многолетнее наблюдение за пациентами показывает, что все переносят процедуру по разному. Одни восстанавливаются в течение 30 минут, другим требуется для этого продолжительное время (несколько часов или дней).
Не рекомендуется курить в первый час после окончания исследования. Введение эндоскопа оказывает выраженное раздражающее воздействие на горло. По этой причине курение может значительно ухудшить самочувствие больного.
Если гастроскопия выполнялась с обезболиванием, то надо воздержаться от управления автомобилем. Седативные препараты способствуют вялости и заторможенности. Но если использовался только местный анестетик, то вождение не запрещено.
Через сколько можно есть после гастроскопии
После проведенного обследования у пациентов появляются различные вопросы относительно питания. Они хотят знать, когда можно кушать после гастроскопии и что именно следует есть.
Основные ограничения по питанию было на этапе подготовки к гастроскопии. Но после обследования тоже сохраняются небольшие запреты. Вот несколько рекомендаций от специалистов:
Вот список разрешенных блюд:
Из напитков лучше выбирать травяные чаи.
Возможные последствия
Крайне редко в течение двух дней после исследования могут появиться осложнения. Вот их перечень:
В пожилом возрасте значительно возрастает риск нарушения сердечного ритма, возникновения инсультов и инфарктов. На это есть объективная причина. Ведь диагностическая процедура сопровождается агрессивным вмешательством в работу организма, что является стрессом для него.
Если человек просто чувствует усталость и сонливость, то в этом нет ничего страшного. Нужно просто побольше отдыхать, избавить себя от любых нагрузок, пораньше ложиться спать. Но если эти симптомы не проходят в течение суток, то лучше обратиться к врачу.
Если после гастроскопии болит горло
Основные жалобы, предъявляемые людьми после процедуры ─ першение и покалывание в горле. Подобные ощущения возникают при глотании, голос становится хрипловатым. Это самое частое последствие исследования. Что же делать в таком случае? Обычно, симптомы проходят самостоятельно в течение нескольких часов. Лучше в этот период поменьше разговаривать. Можно делать полоскания горла теплым содовым раствором с добавлением пары капель йода.
Результаты гастроскопии, расшифровка
Заключение делает врач эндоскопист и отдает на руки пациенту. Исследование подтверждает или опровергает следующие заболевания:
В норме у слизистой оболочки желудка бледно-розовый цвет. На ней присутствуют складки и слизь в небольшом количестве. Привратник заканчивается черным круглым отверстием, похож на конус. При его сокращениях отверстие становится звездчатой формы.
При нарушениях разного рода картина будет иной. Вот самые распространенные варианты:
Недостаточность кардии в заключении гастроскопии означает наличие заболевания, при котором происходит неполное закрытие клапана, отделяющего пищевод от желудка.
Если при гастроскопии обнаружили желчь в желудке, то причиной может быть гастроэзофагеальный рефлюкс.
Гастроскопия широко используется в гастроэнтерологии уже на протяжении нескольких десятилетий. Этот высокоинформативный диагностический метод позволяет обнаружить заболевания на самой ранней стадии.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
Текст утверждён врачом
Самарская Наталья Григорьевна
Топ-5 диагностических центров
График работы центра:
Медицина и Красота на Новослободской
На территории БЦ САФА есть открытая и подземная парковки на 25 машиномест. Заезд на парковку со стороны Весковского переулка. Стоянка платная.
График работы центра:
Чудо Доктор на Школьной 49
Многопрофильный медицинский центр. Обследование взрослых и детей с рождения. Расположен в 1-2 мин. ходьбы от м. Пл. Ильича. Прием происходит по предварительной записи. Возможно проведение УЗИ органов брюшной полости и ЭКГ на дому. УЗИ делают взрослым и детям.
График работы центра:
Медицинский центр ЕвроМед на Маяковской
Профильный медицинский центр. Специализируется на гинекологии, педиатрии, ведении беременности и родов. Осуществляет консультативный и диагностический приём взрослых и детей. Расположен в 6 мин. ходьбы от м. Маяковская. Проводят диагностику:УЗИ, ЭХОКГ, ЭФГДС, гастроскопию, гистероскопию, колоноскопию биопсию, 3D УЗИ, 4D УЗИ, дуплексное сканирование. Клиника работает без выходных и перерывов, прием осуществляется по предварительной записи.
График работы центра:
Медицинский центр Клиника Здоровья на Китай-Городе
Диагностический центр. Обследование взрослых и детей. Расположен в 2 мин. ходьбы от м. Китай-Город. Виды диагностик: КТ, МСКТ, гастроскопия, рентген, флюорография, ЭКГ, колоноскопия, ЭФГДС. КТ в клинике проводят на аппарате Philips Brilliance CT 16 открытого типа, максимальный вес пациента – до 110 кг, исследования делают с контрастом и без. Принимают взрослых пациентов и детей с 12 лет. Прием происходит по предварительной записи.
График работы центра:
Клиника ПАТЕРО КЛИНИК
Виды диагностики:
Статьи по теме Гастроскопия:
Полезные статьи о заболеваниях, современных методах лечения и диагностиках.
Нужен квалифицированный врач поближе к дому? Специализированный портал поможет
Медицинский справочник болезней от А до Я.
Узнайте, сколько стоят медицинские услуги в разных клиниках. Сравните цены и выберите подходящую.
О проекте
© 2021 diagnostica.docdoc.ru – лучший сервис по поиску центров диагностики в Москве
Тел.: 8 (495) 185-01-01
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача