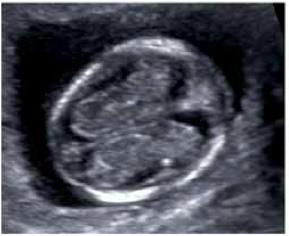
Пренатальный и перинатальный в чем разница
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
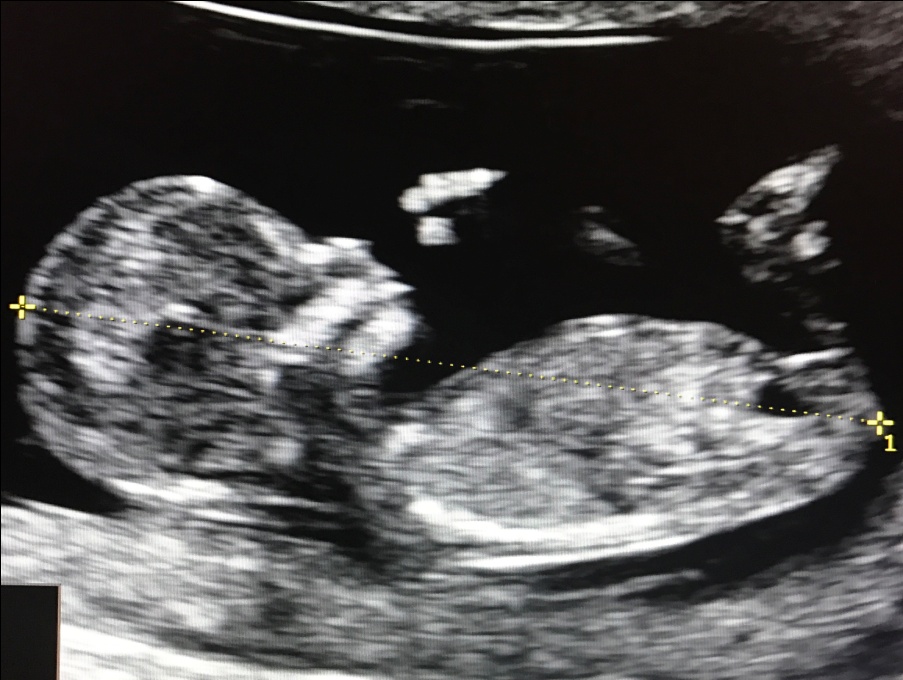
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
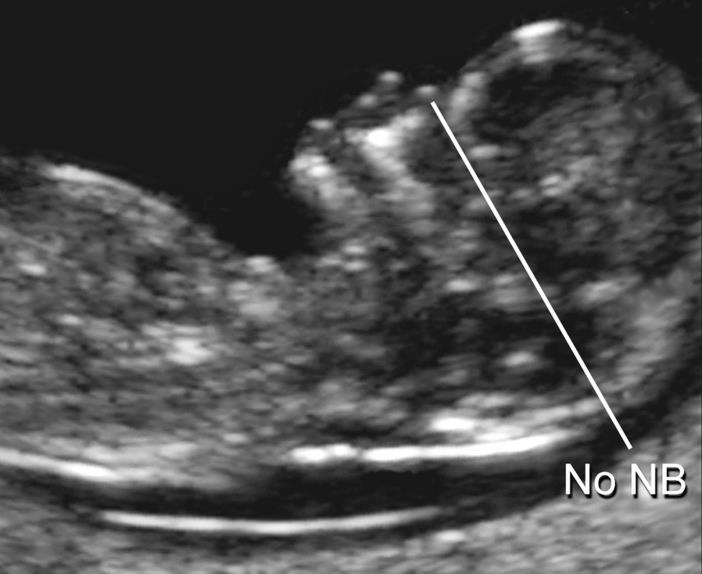
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
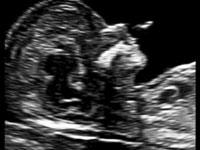
Нормальная носовая кость Отсутствие носовой кости
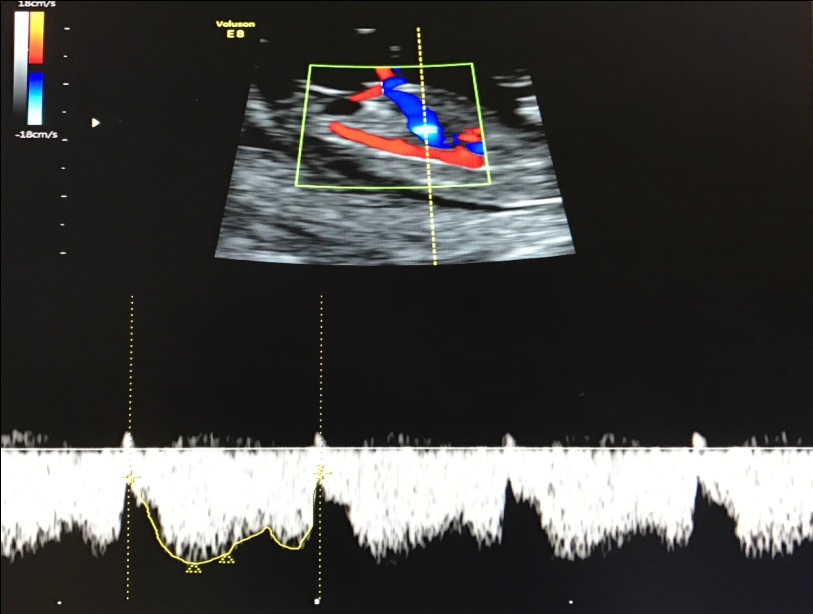
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
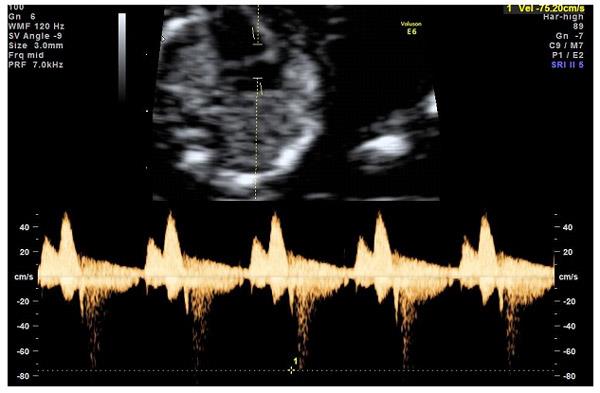
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
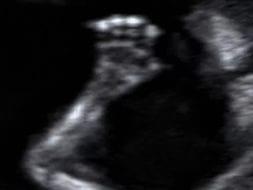
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.
Пренатальная и перинатальная психология
Прената́льная и перината́льная психоло́гия (др.-греч. peri — около, лат. natalis — относящийся к рождению) —
наука [1] [2] [3] о психической жизни нерождённого ребёнка или только что родившегося (наука о начальной фазе развития человека — пренатальной и перинатальной). Область знаний (подотрасль психологии развития), которая изучает обстоятельства и закономерности развития человека на ранних этапах: пренатальной (антенатальной), перинатальной (интранатальной) и неонатальной (постнатальной) фазах развития, и их влияние на всю последующую жизнь.
Содержание
История
Концепция
Пре- и перинатальная психология исходит из психоаналитических моделей (Graber, Caruso, Kruso), теоретических и методологических концепций психологии развития (Schindler) и эмбриологии (Blechschmidt). Психонейроэндокринология беременности и родов (Fedor-Freybergh) обеспечила решающую связь между психологией и медициной, и позволила плодотворно совместно работать над одной проблемой психологам, неврологам, генетикам, гинекологам, акушерам, неонантологам, педиатрам и эндокринологам. [источник не указан 551 день]
Теоретические подходы к обоснованию перинатальной психологии
Перинатальная психология, как междисциплинарная наука, нуждается в обосновании теоретическими положениями смежных разделов, которые наиболее отвечают её цели и задачам. Вследствие отсутствия единства взглядов появилось большое количество программ обучения перинатальных психологов, существенно отличающихся друг от друга по содержанию и качеству. Господствующие в перинатальной психологии взгляды можно разбить на четыре большие группы, отличающиеся друг от друга теоретическими подходами [5] :
Эклектически-дилетантский подход к обоснованию теории перинатальной психологии в основном встречается в работах лиц, не имеющих к психологии никакого отношения. Они пытаются компенсировать недостаток медицинских и психологических знаний набором случайных, не связанных друг с другом идей, сведений, резонёрскими рассуждениями. Для этого подхода типично ограниченное представление о перинатальной психологии, согласно которому её задачи заключаются в том, чтобы привести беременных пациенток в состояние хронической эйфории. Эффективность своей работы дилетанты оценивают исключительно по субъективным критериям: собственным впечатлениям и отзывах беременных. Причём отзыв написать они предлагают тогда, когда уверены, что он положительный. Это вызывает негативное отношение врачей и дискредитирует в их глазах перинатальную психологию, осложняет сотрудничество психологов и медиков в данной области.
Медико-редукционистский подход связан с тем, что в настоящее время понимание психологии у многих врачей-акушеров остаётся весьма поверхностным, утилитарным. Редукционизм подхода медицинских работников к перинатальной психологии проявляется в том, что все возникающие с репродуктивным здоровьем проблемы они объясняют исключительно биологическими причинами и понимают психологию как набор тестов и техник. При таком отношении врачи не склонны объяснять пациенткам свои действия, обсуждать их, предлагать варианты. В качестве теоретической основы они используют в основном биологические и медицинские знания.
Психолого-редукционистский подход отличается от эклектически-дилетантского подхода наличием стройной теоретической базы, что характерно и для медико-редукционистского подхода. Но в противоположность последнему, при психолого-редукционистском подходе считается, что течение репродуктивного процесса определяется преимущественно психологическим состоянием партнёров, и поэтому при возникновении проблем необходима прежде всего психокоррекция. Биологическим, физиологическим, медицинским уделяется мало (или вообще никакого) внимания.
Биопсихосоциальный подход к перинатальной психологии представляет собой соединение биологических, психологических и социальных построений в единую теоретическую модель, нацеленную на наиболее полное понимание закономерностей и взимосвязей процессов, связанных с репродукцией. Для того, чтобы эта модель стала проводником научно обоснованных методик в практическую работу перинатальных психологов и психотерапевтов, необходимо подобрать такие теоретические конструкты, которые создали бы интегративную, а не эклектичную модель. В России получили распространение биопсихосоциальные модели, предложенные независимо друг от друга Н. П. Коваленко, Г. Г. Филипповой и И. В. Добряковым.
Перспективы развития
Новая психология быстро развивается, поскольку отвечает потребностям совершенствования процессов развития, воспитания и обучения детей в эпоху демографического кризиса, вызванного прекращением гиперболического роста численности населения Земли. Психологизация обучения позволяет использовать пре- и перинатальную психологию как необходимый этап реформирования школьного обучения.
ПЕРИНАТАЛЬНАЯ ПАТОЛОГИЯ
Родившийся плод может быть мертворожденным или живорожденным, а также доношенным, недоношенным или переношенным. К критериям живорожденности относятся: 1) один самостоятельный вдох, или 2) сердцебиение плода, или 3) двигательная активность, или 4) пульсация пуповины.
Наиболее частыми заболеваниями перинатального периода являются асфиксия, родовая травма, пневмопатия, гемолитическая болезнь, инфекционные заболевания и ВПР.
ЛЕКЦИЯ «Перинатальная патология»
Перинатальный период подразделяется на антенатальный [со 155 дня беременности до родов), интранатальный [собственно роды) и постнатальный или ранний неонатальный период [168 часов после родов). Родившийся плод может быть мертворожденным или живорожденным, а также доношенным, недоношенным или переношенным. К критериям живорожденности относятся: 1) один самостоятельный вдох, или 2) сердцебиение плода, или 3) двигательная активность, или 4) пульсация пуповины.
Наиболее частыми заболеваниями перинатального периода являются асфиксия, родовая травма, пневмопатия, гемолитическая болезнь, инфекционные заболевания и ВПР.
Родовую травму классифицируют по патогенезу (спонтанная и акушерская) и по локализации (головки и костей черепа, позвоночника, других костей скелета, мягких тканей, внутренних органов).
Родовая травма головки и черепа может быть экстра- и интракраниальной. К экстракраниальной травме относятся родовая опухоль и наружная кефалогематома. Интракраниальная травма может быть экстрацеребральной (внутренняя кефалогематома, интра- и субдуральная гематома, лептоменингиальные кровоизлияния) и интрацеребральной ( кровоизлияния в вещество мозга, его желудочки, мозжечок). Чаще всего субдуральные гематомы связаны с разрывом намета мозжечка, что сопровождается скоплением крови в задней черепной яике и сдавлением продолговатого мозга.
Родовая травма позвоночника обычно возникает при ягодичном и ножном предлежании. К проявлениям этого вида травмы относятся эпи,- интра- и субдуральные гематомы, повреждение спинного мозга, вплоть до его разрыва, повреждение связочного аппарата позвоночника.
С учетом времени возникновения, этиологии и патогенеза различают асфиксию плода ( или внутриутробную) и асфиксию новорожденного.
Причиной асфиксии плода могут явиться заболевания матери, расстройства маточно-плацентарного и плацентарноплодового кровообращения, врожденные пороки развития и инфекционные заболевания плода.
К наиболее частым заболеваниям матери, вызывающим внутриутробную (в основном, антенатальную) асфиксию, относятся пороки сердца, ХНЗЛ, болезни крови, инфекционные заболевания, гестозы.
К патологическим состояниям пуповины, способным привести к асфиксии, относятся абсолютно короткая пуповина ( менее 40 см), длинная пуповина, ее обвитие, извитость, перекрут вокруг оси, предлежание и др.
Среди патологических изменений плаценты, закономерно приводящих к асфиксии, важнейшее значение имеют ее гипоплазия [в норме плацентарно-плодовый коэффициент составляет 0,13- 0,19), а также предлежание и преждевременная отслойка плаценты.
В основе асфиксии новорожденного лежит нарушение акта самостоятельного дыхания. Асфиксия новорожденного может быть продолжением внутриутробной асфиксии или развиться через некоторое время после рождения. В этом случае она является осложнением какой-то патологии новорожденного. Чаще всего причиной асфиксии являются пневмопатия, пневмония, родовая травма черепа, ВПР ЦНС, сердечно-сосудистой системы и легких, аспирация амниотических вод в родах и др.
Диагностика асфиксии осуществляется с учетом клинических и морфологических данных. В пользу асфиксии свидетельствуют наличие в околоплодных водах мекония, цианоз кожных покровов и слизистых оболочек, нахождение в дыхательных путях мекония, пушковых волос, сыровидной смазки, ателектаз легких, опорожнение толстой кишки от мекония, венозное полнокровие, отеки, множественные мелкие кровоизлияния во внутренних органах.
Ателектаз или спадение легкого бывает первичным и вторичным, тотальным и очаговым. Первичные ателектазы обычно встречаются у недоношенных новорожденных и могут быть обусловлены нарушением регуляции дыхательного акта, повреждением дыхательного центра при внутриутробной асфиксии или родовой травме, незрелостью легочной ткани [в частности, антиателектатической сурфактантной системы), аспирацией и др.
Инфекционные заболевания плодов и новорожденных являются частой патологией; удельный вес их в перинатальной смертности составляет около 40%. Наиболее актуальными из них являются пневмония, листериоз, токсоплазмоз, цитомегалия, сифилис, сепсис и др.
Пневмонии, являясь самым частым заболеванием перинатального периода, классифицируются на: а) внутриутробные, б) врожденные пневмонии новорожденных, в) приобретенные пневмонии новорожденных. Врожденной пневмонией принято считать воспаление легких, возникшее в первые 72 часа жизни новорожденного. Инфицирование плода может произойти антенатально через плаценту и интранатально путем аспирации инфицированных околоплодных вод. Приобретенные пневмонии новорожденных вызываются разнообразной флорой. Характер и выраженность воспалительного процесса будут определяться вирулентностью микробного агента, уровнем иммунитета, наличием или отсутствием пневмопатий и аспирации. Воспаление легких чаще всего носит гнойный характер.
Врожденный сифилис. Инфицирование плода происходит трансплацентарно. Различают 3 основные формы болезни: 1) сифилис плодов, 2) ранний врожденный сифилис и 3) поздний врожденный сифилис.
Сепсис. Это одно из частых заболеваний в перинатальном и детском воз-расте. Различают сепсис плодов и новорожденных. К факторам, способствующим внутриутробному инфицированию плода, относятся инфекционные воспалительные заболевания матери, хориоамнионит, длительный безводный период и многие другие. Сепсис новорожденного может быть врожденным и приобретенным. В постнатальном периоде самым частым местом внедрения инфекции являются пупочная ямка и/или пупочные сосуды, что обозначается термином “пупочный сепсис”. В ряде случаев входными воротами служат кожа, легкие и кишечник.
Клинико-анатомическими формами перинатального сепсиса являются септицемия, септикопиемия и гранулематозный сепсис. Последний чаще всего возникает внутриутробно, вызывается листериями, спирохетами, грибами и характеризуется образованием милиарных гранулем в различных органах.
Неинвазивный пренатальный тест или скрининг 1 триместра?
Каждая будущая мама, любого статуса и возраста хочет знать все ли в порядке с течением беременности и ее долгожданным ребенком, чтобы легко и без лишней траты нервов провести все 9 месяцев такого сложного периода.
Для многих непонятная и непредсказуемая, потому как может явиться результатом влияния многих факторов, например, каких-либо заболеваний, которые были у родственников в 3-м поколении, и о которых узнать будущим родителям просто не представляется возможным.
Именно для того, чтобы беременная девушка могла узнать есть ли у плода генетические отклонения, нужен неинвазивный пренатальный тест, сокращенно НИПТ.
Что такое неинвазивный пренатальный тест?
Неинвазивный пренатальный тест – это 100% безопасный тест ДНК плода. Частички клеток эмбриона, извлекаются из крови беременной без какого-либо внутреннего вмешательства. И исследуются в лаборатории на наличие генетических патологий развития плода. Тест можно проводить начиная с 9 полных акушерских недель беременности.
Какие генетические заболевания может определить анализ НИПТ?
Говоря простым языком, неинвазивный пренатальный тест устанавливает наличие, либо отсутствие патологий хромосом, отклонения в половых хромосомах, частичные перестройки в некоторых хромосомах эмбриона и т.д.
В целом неинвазивные пренатальные тесты определяют следующие патологии:
Неинвазивный пренатальный тест, скрининг и инвазивная диагностика. В чем разница?
Характеристики по НИПТ:
Характеристики скрининга 1, 2, 3 триместра:
Характеристики инвазивной диагностики:
На что стоит обращать внимание при выборе теста ДНК НИПТ?
Важно рассмотреть 5 параметров при выборе лаборатории, где вы будете сдавать НИПТ:
Каждая лаборатория, зарекомендовавшая себя в данных исследованиях, дорожит своим именем, и поэтому следит за своей репутацией и разработками. Публикация результатов и статистики на официальных ресурсах является для таких компаний обязательным условием.
Если лаборатория, предлагающая такого рода услуги, не раскрывает для своего клиента аналитику и прочие заключения, то пациенту стоит рассмотреть другие варианты.
НИПТ за границей и НИПТ в России.
Несмотря на то, что сегодня в России можно найти несколько предложений по НИПТ, США и Европа уже несколько десятилетий проводят данные исследования всем желающим, в т.ч. и жителям Российской Федерации.
Сравнивая предложения зарубежных и Российских лабораторий, можно отметить ряд моментов:
— Все отечественные лаборатории используют только импортное оборудование;
— Российские лаборатории ссылаются на опыт коллег из США и стран Европы, что говорит о том, что большая часть Российских компаний находится в определенной начальной стадии развития;
— В Российской Федерации НИПТ не имеет соответствующего статуса медицинской услуги на законодательном уровне в области здравоохранения.
Авдейчик Светлана Андреевна
Что такое НИПТ и почему об этом исследовании столько говорят в последнее время? Какие преимущества у данных тестов? Кому они показаны и существуют ли ограничения? Сегодня мы найдём ответы на эти и другие актуальные вопросы.
Биохимические скрининговые программы не обладают высокой точностью, они основаны на cовокупности данных статистики, уровня гормонов и размеров плода по УЗИ. Амниоцентез – самый точный метод, но он инвазивный (нужно сделать прокол плодного пузыря, чтобы получить для исследования клетки, принадлежащие плоду) и угрожает развитием осложнений и прерыванием беременности.
Медицинская наука не прекращала поиски новых тестов для скрининга, которые были бы более точны и не зависели от расчётных показателей. В качестве скрининговых тестов в последнее время хорошо себя зарекомендовали НИПТ (неинвазивные пренатальные тесты) как надёжные, удобные и не мешающие нормальному протеканию беременности. Точность метода достигает 99,9%, так как исследуется генетический материал плода (его ДНК) в венозной крови будущей матери.
Как это возможно? Учёные выяснили, что начиная примерно с 10 недели беременности в крови женщины свободно циркулирует ДНК плода. Благодаря современным технологиям врачи научились выделять её и исследовать, выявляя самые распространенные изменения хромосом.
Таким образом, почти каждая женщина может сдать венозную кровь, дождавшись срока 10 недель беременности, и определить генетическое здоровье будущего малыша.
В каких случаях исследование с применением НИПТ будет наиболее полезно?
В спектре лаборатории KDL представлено несколько комплексов НИПТ. Они отличаются объёмом исследования, показаниями и ограничениями. Важно чтобы понять, какой тест подходит именно Вам.
В каких случаях выполнение НИПТ невозможно?
Итак, выполнение неинвазивных пренатальных тестов возможно при одноплодной и двуплодной беременности. Если беременность одноплодная естественная или наступила после ЭКО с использованием собственной яйцеклетки, то доступны все исследования НИПТ. В остальных случаях существуют ограничения.
В чем отличия разных тестов линейки НИПТ?
НИПС Т21 (Геномед)- диагностика только синдрома Дауна. В исследовании выявляется дополнительная 21 хромосома, если она есть у плода. Синдром Дауна считается одной из самых частых хромосомных аномалий и его частота растёт с увеличением возраста женщины. Выполняется при беременности вследствие естественного зачатия, при ЭКО с собственной яйцеклеткой или при использовании донорской яйцеклетки; при беременности одним плодом и двойней, а также при суррогатном материнстве и если произошла редукция одного эмбриона в двойне.
НИПС 5 – ДНК тест на 5 синдромов (Геномед) – неинвазивный тест на 5 синдромов, можно определить аномалии 13, 18, 21 и в большинстве исследований выявить аномалии половых хромосом X и Y.
НИПС 5 универсальный, его выполнение возможно как при одноплодной естественной беременности, так и при беременности двойней, при носительстве донорской яйцеклетки, суррогатным матерям и в том случае, когда один плод в двойне редуцирован.
3 тестовые базовые панели:
Базовые панели позволяют выявить хромосомные аномалии 13,18, 21, Х и Y хромосом плода, а также триплоидии.
НИПС (Геномед) – включает определение вышеперечисленных синдромов (скрининг 13, 18, 21, Х, Y хромосом плода) и определение носительства у матери частых мутаций, которые могут привести к наследственным болезням, если ребенок унаследует два дефектных рецессивных гена от обоих родителей или один доминантный ген. Данные мутации выявляются в крови без выделения ДНК плода, т.е. оценивается не хромосомная мутация плода, а наличие аномальных вариантов генов у матери.
Генетические заболевания, связанные в тестируемыми в этом исследовании вариантами генов:
НИПС уникален не только клинической значимостью, но и доступностью. Одноплодная беременность, беременность двойней (с определением зиготности), в том числе при редукции одного из эмбрионов в двойне. При ЭКО с донорской яйцеклеткой и суррогатном материнстве этот тест нецелесообразен, так как определять мутации, связанные с генетическими заболеваниями нужно по крови той женщины, чья яйцеклетка дала начало эмбриону.
Следующие 2 панели включают микроделеционные синдромы:
Микроделеции – это поломки сегмента хромосом, которые являются менее распространенными, но не менее опасными, и их невозможно заподозрить на УЗИ.
НИПТ Panorama, расширенная панель (Natera) – исследуются и стандартные аномалии хромосом (13,18,21, Х, Y, триплоидии) и микроделеционные синдромы. Если у Вас беременность одноплодная естественная или в результате ЭКО с собственной яйцеклеткой, то выполнение данных панелей возможно.
При наличии двух плодов, ЭКО с донорской яйцеклеткой и суррогатном материнстве определить сегментарные нарушения технически невозможно.
Можно ли определить пол плода и в каких случаях?
Да, по желанию женщины любой НИПТ определяет пол плода и это доступно как при одноплодной, так и при двуплодной беременности.
Обращаем Ваше внимание, что получение результатов, указывающих на риски развития патологических синдромов, требует консультации генетика и дополнительной инвазивной диагностики.