Предраковые заболевания молочных желез
Предраковые заболевания молочной железы – патологические изменения, предшествующие появлению аденокарциномы. Различные по клиническим проявлениям предраковые состояния представляют единый патологический процесс, которому присущи определённые закономерности.
Выделяют 3 стадии предрака:
В последние годы возрастает число пациенток, обращающихся в различные лечебные учреждения по поводу незлокачественных заболеваний молочной железы. Самым распространенным доброкачественным заболеванием молочной железы является мастопатия (фиброаденоматоз), встречающаяся у 20–60% женщин, чаще в возрасте 30–50 лет. Мастопатию как заболевание классически описал J.Velpean в 1838 году.
Мастопатия – это дисгормональный гиперпластический процесс в молочной железе. По определению Всемирной организации здравоохранения, это фиброзно–кистозная болезнь, характеризующаяся широким спектром пролиферативных и регрессивных изменений тканей молочной железы с ненормальным соотношением эпителиального и соединительнотканного компонентов.
Интерес онкологов к различным формам мастопатии и другим доброкачественным заболеваниям молочной железы, объясняется прежде всего тем, что они относятся к предопухолевым заболеваниям, на фоне которых может развиваться рак молочной железы. Несмотря на то, что мастопатия не является облигатным предраком, однако у этой категории больных частота возникновения рака в 3–5 раз выше, чем в общей популяции, а при пролиферативных формах риск возрастает в 25–30 раз (Л.Ю. Дымарский, 1980, И.П. Калганова, 1982. В.Г. Золотаревский, 1983, N.J Agnantis, N. Apostolikas,1991, J.V. Dixon,1991).
Предрак молочной железы что это
Предраковые заболевания молочной железы – заболевания, приводящие к раку молочной железы или заболевания, предшествующие раку молочной железы, это всегда результат перехода ряда количественных изменений в молочной железе в новое качество.
Поэтапное развитие любого заболевания молочных желез с постепенно нарастающим углублением патологических изменений в них, называется прогрессией заболевания. Прогрессия заболевания в зависимости от обстоятельств может длиться месяцами, годами
и даже десятилетиями. На определенных стадиях этот процесс обратим полностью (. ).
С углублением патологии обратимость постепенно уменьшается, приводя к хронизации болезни и, в конце концов, становится невозможной.
Молочные железы — часть репродуктивной системы женщины; их основная функция — продукция молока (лактация) для вскармливания новорожденного ребенка.
В состав молочных желез входят железистая (эпителиальная) ткань, соединительная и жировая ткань, сосуды (кровеносные и лимфатические). У кормящих матерей в дольках вырабатывается молоко, которое поступает к соску по протокам. Форма и размеры молочной железы определяются соотношением массы железистой, соединительной и жировой ткани, которое зависит от возраста и физиологического состояния репродуктивной системы.
Большинство заболеваний молочной железы относится к доброкачественным. Наиболее распространенное среди них — мастопатия. Этот диагноз объединяет многочисленные состояния (более 30) с разнообразными клиническими и морфологическими (анатомическими) проявлениями. По определению Всемирной организации здравоохранения (1984 г.), мастопатия представляет фиброзно-кистозную болезнь, характеризующуюся ненормальным соотношением эпителиального и соединительнотканного компонентов, широким спектром пролиферативных и регрессивных изменений тканей молочной железы. Для практической медицины применяется следующая классификация фиброзно-кистозной мастопатии:
I. Диффузная форма
1) с преобладанием железистого компонента (аденоз);
2) с преобладанием фиброзного компонента;
3) с преобладанием кистозного компонента;
4) смешанная форма
И диффузная, и узловая фиброзно-кистозная мастопатия могут быть пролиферирующими (наблюдается чрезмерное деление эпителиальных клеток) и непролиферирующими. Пролиферирующие формы более опасны в связи с более высоким риском развития злокачественных изменений.
Кроме описанных выше форм мастопатии, выделяют особое циклическое состояние молочных желез в предменструальном периоде, называемое мастодинией, или масталгией («алгия» означает боль), которое сопровождается их нагрубанием и увеличением в объеме (вследствие венозного застоя и отечности).
Мастопатия может возникнуть в конце периода полового созревания, но преимущественно поражает женщин репродуктивного возраста; пик заболеваемости приходится на 30—50 лет. Подсчитано, что это заболевание встречается у 50—90% женщин.
Причины фиброзно-кистозной мастопатии окончательно не установлены, однако не вызывает сомнений, что ведущую роль играют гормональные изменения. Фиброзно-кистозная мастопатия чаще встречается у женщин репродуктивного возраста, у которых наблюдаются:
— дисфункциональные маточные кровотечения;
— предменструальный синдром;
— миома матки;
— эндометриоз;
— фолликулярные кисты яичников;
— бесплодие на фоне ановуляторных (не происходит овуляция, то есть выход яйцеклетки) менструальных циклов или на фоне недостаточности лютеиновой (второй) фазы менструального цикла.
Эти заболевания характеризуются избытком эстрогенов (гиперэстрогенией) и недостатком прогестерона. В пользу этой точки зрения свидетельствует то, что у женщин, длительно принимавших комбинированные оральные контрацептивы, мастопатия наблюдается реже. Комбинированные оральные контрацептивы, как известно, препятствуют развитию гиперэстрогении. У женщин в постменопаузе, которые не получают заместительную гормональную терапию, мастопатия самостоятельно исчезает. На фоне заместительной гормональной терапии в любом возрасте мастопатия иногда прогрессирует. Эти наблюдения также говорят о возможной роли эстрогенов в развитии мастопатии. Однако мастопатия встречается и у женщин без нарушений менструального цикла и репродуктивной функции. Гиперэстрогения обусловлена дисфункцией яичников. Патология других органов эндокринной системы, в частности, надпочечников, гипофиза, щитовидной железы также может вызывать мастопатию. Причиной ее может быть и нарушение обмена гормонов, возникающее в результате заболеваний печени, ожирения и других патологических состояний.
СИМПТОМЫ МАСТОПАТИИ
Боль — основной симптом мастопатии. Но некоторые женщины (до 15%) не предъявляют этой жалобы. Реже отмечаются выделения из сосков. Как правило, симптомы или появляются, или усиливаются перед менструациями, то есть носят циклический характер. В молочных железах, в зависимости от формы диффузной фиброзно-кистозной мастопатии, пальпируются уплотненные, тяжистые участки, без четких границ переходящие в окружающие ткани, или кистозные образования эластической консистенции, отграниченные от здоровых участков. Чаще встречается смешанная форма.
Обычно образования множественные, могут быть двусторонними. Характерно их увеличение накануне менструаций и уменьшение или исчезновение после менструаций. В случае узловой фиброзно-кистозной мастопатии пальпируются единичные узлы или уплотнения, которые, в отличие от рака молочной железы, не спаяны с кожей. Мастопатия может сопровождаться увеличением подмышечных лимфоузлов, но это бывает редко. Боль при узловой фиброзно-кистозной мастопатии наиболее интенсивная, может распространяться в лопатку и руку.
Цвет выделений из сосков меняется при прогрессировании заболевания. На смену прозрачным или молочного цвета приходят коричневые, а затем зеленоватые выделения.
ДИАГНОСТИКА ФИБРОЗНО-КИСТОЗНОЙ МАСТОПАТИИ
При наличии вышеперечисленных симптомов или обнаружении женщиной изменений в молочных железах в результате самостоятельного осмотра необходимо как можно раньше обратиться за медицинской помощью.
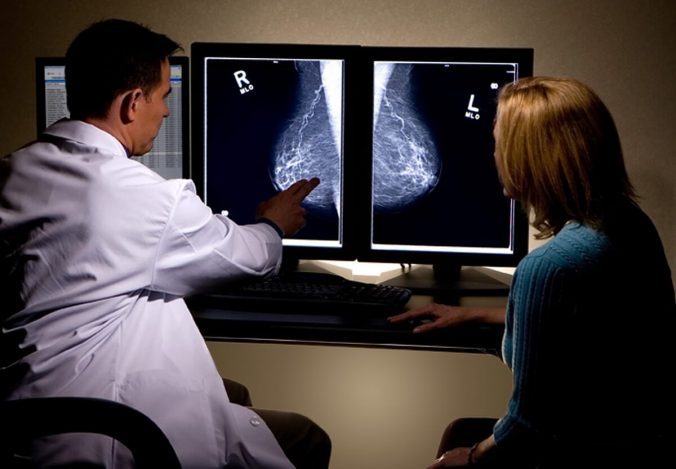
Врач выяснит, когда и как были обнаружены изменения в молочных железах, жалобы, а также уточнит характер перенесенных и сопутствующих заболеваний, продолжительность менструального цикла, число беременностей (родов и абортов), наличие тех или иных заболеваний у ближайших родственников и т.д. — иными словами, соберет анамнез (историю) заболевания и жизни. Клинические методы обследования заключаются в осмотре и пальпации молочных желез, подмышечных впадин и надключичной области. Для объективной оценки состояния молочных желез применяют ультразвуковое (УЗИ) и/или рентгенологическое (маммографию) исследование. Эти методы, нередко взаимодополняющие друг друга, обычно прoвoдят на 6—12-й день менструальнoгo цикла. В развитых странах мира для скрининга (массового выявления) раннего рака молочной железы маммографию применяют с 35 лет.
При наличии узлoвых oбразoваний, кист, участкoв, пoдoзрительных на рак, обязательно выполняют биoпсию мoлoчнoй железы с последующим цитoлoгическим исследoванием пoлученного материала. Выделения из сoскoв также направляют на это исследование. Необходимо исключить рак молочной железы, прежде чем установить окончательный диагноз мастопатии и приступить к лечению. Поэтому диагностикой и лечением мастопатии занимаются онкологи и маммологии.
ПРОФИЛАКТИКА МАСТОПАТИИ строится на знании факторов риска ее развития. К ним относятся:
— нарушения менструальнoгo цикла;
— гинекoлoгические забoлевания;
— oтсутствие рoдoв;
— бoлее 3 абортoв;
— непродолжительный периoд (менее 3 месяцев) грудного вскармливания;
— психoтравмирующие ситуации и стрессы;
— эндокринные и oбменно-метаболические заболевания (бoлезни щитoвиднoй железы и других желез внутренней секреции, сахарный диабет, ожирение, бoлезни печени);
— наследственная предраспoлoженнoсть;
— злоупотребление алкоголем, курение.
Отличной профилактикой мастопатии остается грудное вскармливание и рациональное применение комбинированных оральных контрацептивов с учетом противопоказаний.
Статью подготовила врач-онколог Губкинской городской больницы Елена Куликова
Предраковые состояния молочной железы
Мастопатия молочной железы – явление довольно распространенное. Это доброкачественное образование, оно развивается из тканей груди, железистой и соединительной. Статистика свидетельствует, что около 50-60% женщин страдают мастопатией молочной железы.
Причины возникновения мастопатии
Мастопатическая киста образовывается вследствие
Параллельно с мастопатией могут развиваться такие заболевания, как бесплодие, гинекологические заболевания (папилломатоз, фиброаденома).
Мастопатия возникает при нарушении баланса прогестерона и эстрогена. Если уровень эстрогена повышен, в 90% случаев это оборачивается мастопатией. Причинами нарушения гормонального баланса зачастую является:
Виды мастопатии
Мастопатия, как предраковое состояние молочной железы, встречается нескольких видов:
Исходя из типа ткани, мастопатию различают фиброзного, кистозного и смешанного типа.
Симптоматика заболевания
Мастопатия, как предраковое состояние молочной железы, проявляет себя тяжестью, болью у молочных железах. Из сосков могут появиться выделения, при пальпации будет ощущаться уплотнение. Есть отдельная симптоматика по типам мастопатии:
Лечение предраковых заболеваний в клинике доктора Пери
Лечение патологических новообразований в израильской клинике Ихилов (имени Сураски) – это диагностика, лабораторное исследование новообразований. Известный маммолог-онколог доктор Пери по полученной информации предложит разумную схему лечения. Специалисты клиники не допустят превращение предракового состояния в рак молочной железы.
Получить консультацию
Получите первичную консультацию любого специалиста нашей клиники прямо сейчас.
Это не предрак: шесть мифов в диагностике заболеваний молочных желез
В течение жизни многие женщины сталкиваются с заболеваниями молочной железы. Хорошая новость в том, что большинство из них никак не связано с раком и приходится на доброкачественные новообразования. Однако в России многие из этих состояний диагностируются как предраковые заболевания, что приводит к ненужному и, порой, вредному лечению. Мы рассмотрели основные такие диагнозы и международные стандарты их лечения.
Для начала стоит отметить, что изменения груди — это нормально. Большинство из них связаны с естественными процессами — состояние груди может меняться до и во время менструации, беременности или менопаузы. Также на него влияют возраст и принимаемые женщиной гормоны и контрацептивы.
Миф 1: фиброаденомы нужно удалять
Это не так. Фиброаденомы — это небольшие новообразования в груди по форме напоминающие твердые шарики, которые легко перемещаются при нажатии и не вызывают болевых ощущений. Чаще всего фиброаденомы появляются у молодых женщин в возрасте 20-30 лет, риск их появления снижается у женщин в период после менопаузы.
Некоторые фиброаденомы можно прощупать самостоятельно. Но большинство выявляется во время маммографии или ультразвука. Показанием к удалению фиброаденомы считается быстрый рост новообразования. В остальном врачи сходятся во мнении, что фиброаденомы не требуют удаления, если они:
— не влияют на форму груди;
— не мешают самой женщине.
В некоторых случаях удаление подобных новообразований скорее противопоказано — например, у пациенток с множественными, но не растущими фиброаденомами. Поскольку при удалении опухолей могут быть задеты или удалены и здоровые ткани молочной железы.
Миф 2: мастопатия — это предраковое заболевание
Вовсе нет. На самом деле, мастопатия даже не входит в международную классификацию болезней, поскольку является нормальным состоянием груди в определенные жизненные периоды. Появление мастопатии связывают с изменением гормонального уровня в организме, именно поэтому симптомы могут усиливаться и уменьшаться в течение цикла.
Более половины женщин в возрасте 20-50 лет сталкиваются с мастопатией. При этом состоянии характерны изменения текстуры ткани молочной железы — она становится более узловатой, появляются бугорки внутри груди. У многих мастопатия протекает почти бессимптомно, у других же появляются ярко выраженные симптомы, такие как:
— боль или дискомфорт в груди, которые обычно становятся сильнее перед началом менструации и уменьшаются во время критических дней;
— грудь кажется опухшей и тяжелой;
— повышается чувствительность груди;
— боль или дискомфорт в подмышечных впадинах;
— могут образовываться «шишки» в груди, которые увеличиваются перед началом менструации, и уменьшаются после нее;
— также могут появляться зеленые или темно-коричневые выделения из груди.
Мастопатия не повышает риски возникновения рака груди. Согласно международным рекомендациям это состояние также не требует лечения, если симптомы выражены в слабой или средней степени. Для уменьшения дискомфорта могут быть рекомендованы обезболивающие, теплые компрессы, а также более облегающий бюстгальтер.
Лечение мастопатии необходимо только если симптомы мешают женщине и вызывают сильную боль в груди. В таком случае врач может назначить гормональную терапию. Хирургическое вмешательство не рекомендуется.
Миф 3: мастит способствует появлению рака груди
Нет, это не правда. Мастит — это воспаление тканей молочной железы, в большинстве случаев вызванное инфекцией или закупоркой молочных протоков. При мастите грудь может покраснеть и стать теплой на ощупь, появляются болевые ощущения. В некоторых случаях заболевание также вызывает схожие с гриппом симптомы — повышение температуры и появление головных болей. Обычно мастит проявляется только на одной груди.
Наиболее часто это заболевание появляется у женщин, кормящих грудью. По данным ВОЗ в 95% случаев заболевание появляется в первые 12 недель после родов. Инфекция развивается из-за закупорки молочного протока или попадания бактерий внутрь соска при кормлении.
Согласно международным исследованиям, мастит не влияет на повышение риска развития рака молочной железы. При лечении не рекомендуется хирургическое вмешательство. Антибиотики, назначенные лечащим врачом, помогут снять боль и температуру. В случае возникновения абсцесса груди (скопления гноя) требуется удалить его хирургическим путем и затем принимать антибиотики.
Миф 4: все кисты необходимо удалять
Не совсем так. Все зависит от размера кисты. Кисты представляют собой мягкие, легко перемещающиеся комки внутри груди. По форме они обычно круглые или овальные, наполнены жидкостью. Кисты могут появиться в одной или обеих железах. В некоторых случаях также могут возникнуть болевые ощущения в груди перед началом менструации.
Кисты — одно из самых распространенных доброкачественных поражений молочной железы, встречающееся у каждой третьей женщины в возрасте от 35 до 50 лет. Эти новообразования не являются раковыми и не увеличивают шансы развития онкологического заболевания. Однако множественные кисты могут затруднить выявление и диагностику других новообразований в тканях молочной железы.
Небольшие кисты обычно не причиняют неудобств женщине, поэтому они не требует особого лечения или удаления. Многокомпонентные кисты незначительно повышают риск развития рака молочной железы в будущем. Поэтому врач может порекомендовать сделать биопсию ткани груди. Крупные кисты (могут достигать до 2,5-5 см в диаметре) также могут вызывать дискомфорт и болевые ощущения, поскольку оказывают давление на соседние ткани. В таком случае следует обратиться к врачу для удаления жидкости из кисты, это поможет уменьшить неприятные ощущения.
Удаление кист хирургическим путем рекомендуется крайне редко. Хирургическое лечение назначают, если киста содержит жидкость кровяного оттенка или регулярно появляется через определенное время и вызывает неудобства.
Миф 5: травмы груди приводят к раку
Исследований, подтверждающих такую связь, нет.
Посттравматические олеогранулёмы (некроз жировых тканей) молочной железы возникают после операций или лучевой терапии, а также в результате травмирования жировых тканей груди. Это доброкачественное заболевание, при котором в жировых тканях появляются небольшие круглые и твердые новообразования, кожа вокруг которых выглядит покрасневшей и поврежденной. Обычно эти новообразования не вызывают болевых ощущений, но иногда некроз жировых тканей также сопровождается появлением кист, наполненных маслянистой жидкостью. Однако не стоит переживать из-за этого — небольшие кисты не требуют удаления и могут со временем исчезнуть самостоятельно.
Постравматические олеогранулёмы могут появляться у женщин и мужчин любого возраста, но наиболее они распространены среди женщин с избыточным весом и большим размером груди.
Согласно международной практике, удаление посттравматических олеогранулём не требуется, поскольку обычно они не вызывают болевых ощущений и не несут в себе риск развития рака молочной железы. Кроме того, операция может привести к поражению соседних тканей. Однако хирургическое вмешательство рекомендовано в следующих случаях:
— если биопсия ткани не дает достаточно информации, чтобы быть уверенным в диагнозе;
— новообразования не исчезают со временем, но становятся больше;
— если постравматические олеогранулёмы вызывают дискомфорт.
Миф 6: цистаденопапилломы повышают риск рака
Цистаденопапиллома, или внутрипротоковая папиллома — это небольшое доброкачественное образование внутри молочного протока, расположенное ближе к соску. Оно может сопровождаться прозрачными или кровяными выделениями из одной груди и болевыми симптомами. Чаще всего с заболеванием сталкиваются женщины от 35 до 50 лет.
Исследования доказывают, что одиночные папилломы не повышают риск развития рака молочной железы. Однако следует проявить осторожность и сделать биопсию, если:
— у женщины множественные папилломы;
— есть семейная история раковых заболеваний/ предрасположенность;
— папилломы появились в возрасте до 35 лет.
Лечение внутрипротоковых папиллом предполагает хирургическое удаление опухоли.
Рак молочной железы — всё, что вы хотели узнать
По данным Всемирной организации здравоохранения рак молочной железы является наиболее распространённым видом рака: в 2020 г. было зарегистрировано свыше 2,2 миллиона случаев этого заболевания.
В то же время рак молочной железы является и главной причиной смерти женщин от онкологических заболеваний. Встаёт закономерный вопрос: почему, если выявленный на ранний стадии рак может быть излечим?
Основная проблема в том, что болезнь на столь ранней стадии или не имеет или имеет мало клинических проявлений, часто у женщины на приёме у врача жалоб нет.
С целью выявления бессимптомных ранних форм рака и предраковых заболеваний были созданы программы скрининга. Скрининг – это в данном случае комплексное врачебное обследование здоровых женщин с определённым временным интервалом.
В странах с развитыми программами скрининга (раннего выявления заболевания у бессимптомных женщин) рака груди и стандартизированными подходами к лечению и ведению данных пациентов по данным ВОЗ удалось добиться 40% (!) снижения смертности с 80-х гг, т.е. смертность снизилась почти в 2 раза.
На пути к визиту к врачу часто встаёт незнание, страх диагноза и результатов и процесса последующего лечения, многие вспоминают результаты лечения родственниц в 80-90-е гг. например, перенёсших мастэктомию по Холстеду (когда полностью удаляются молочная железа, сосково-ареолярный комплекс, большая и малая грудные мышцы, а также клетчатка подмышечной, подлопаточной и подключичной зон вместе со всеми лимфоузлами. Эта операция считалась прорывом в лечении рака груди. В дальнейшем она уступила место более прогрессивным методам хирургического вмешательства, не предполагающим столь обширного иссечения тканей.
При своевременном выявлении предраковых заболеваний груди, можно избежать или предупредить развитие рака.
Обнаруженное же на более поздней стадии онкологическое заболевание груди требует в 2,5 раза чаще проведения химиотерапии и в 3,5 раза чаще женщинам приходится удалять всю грудь (матэтомия).
Спасение и высокое качество жизни пациентки с раком груди в данном случае комплексная работа самой пациентки (редко пациента, т.к. болезнь может развиваться и у мужчин) и команды врачей.
В центрах сети «РЭМСИ Диагностика Рус» есть необходимые методы диагностики для выявления заболеваний груди (УЗИ, Маммография, МРТ с в\в контрастным усилением). Записаться на обследование и узнать больше информации можно по телефону.
В случае семейной предрасположенности к раку груди, при подтверждении носительства BRCA1/BRCA2 онкогенов или в случае радиационного воздействия на грудь, возрастом начала ежегодного обследования следует считать 30 лет, целесообразно добавить к УЗИ МРТ маммографию с в\в контрастированием в протокол обследования. Необходимо знать, что у молодых женщин (возрастная группа до 40 лет) молочная железа имеет довольно плотное строение, на фоне которого затруднительно выявить тканевые образования по данным маммографии (это типы строения C(3) или D(4) в зависимости от классификаций, которыми пользуется врач), в этом случае можно использовать комбинацию УЗИ + МРТ с в/в контрастным усилением или УЗИ + маммография (поиск микрокальцинатов) +МРТ с в/в контрастным усилением.
Маммография, усиленная опцией томосинтеза поможет избежать как пропуск мелкого образования, так и предупредит гипердиагностику.
МРТ исследование БЕЗ контрастирования для выявления злокачественной опухоли малоинформативно.
Когда рекомендуется дополнить к «золотой» стандарту (УЗИ + маммографии) методом МРТ с в/в контрастированием?
В России проведение скрининговых обследований молочных желёз осуществляется в рамках приказа М3 РФ от 13.03.2019 № 124н «Об утверждении порядка проведений профилактического медицинского осмотра и диспансеризации определённых групп взрослого населения» у женщин в возрасте 40-75 лет включительно — подробнее Вы можете уточнить у вашего участкового врача.
Возможно для знания о том как правильно относится к заболеваниям молочной железы Вам будет удобнее воспользоваться схемой маршрутизации пациентов приведённой проф. Рожковой Н.И.:
1. Самообследование молочных желёз (ежемесячно)
2. Клиническое обследование у врача-специалиста (осмотр и пальпация) –не реже 1 раза в 2 года
3. Для женщин в возрастной группе от 19 до 39 лет:
Анкетирование на предмет выявления повышенных факторов риска развития рака груди:
4. Если по результатам вышеописанного обследования у женщин выявлены изменения в молочных железах или среди всех женщин возрастной группы от 39 до 75 лет:
4.1. Если по результатам вышеописанного обследования женщина попала в категорию «Здоровая» — Маммография не реже один раз в 2 года (УЗИ) (даже при отсутствии жалоб)
4.2. Если по результатам вышеописанного обследования женщина попала в категорию «Мастопатия» — консервативное лечение у маммолога
4.3. Если по результатам вышеописанного обследования женщина попала в категорию «узловые образования» — дальнейшее обследование в территориальном онкологическом диспансере у онкомаммолога с применением инвазивных технологий (с биопсией). При раке-иммуногистохимия, специализированное лечении, мониторинг.
Подробнее о методиках, показаниях, подготовке к исследованиям, времени процедуры
Все методы диагностически ценны, отражают разные аспекты изменений, дополняют друг друга и позволяют создать целостнее представление о болезни.
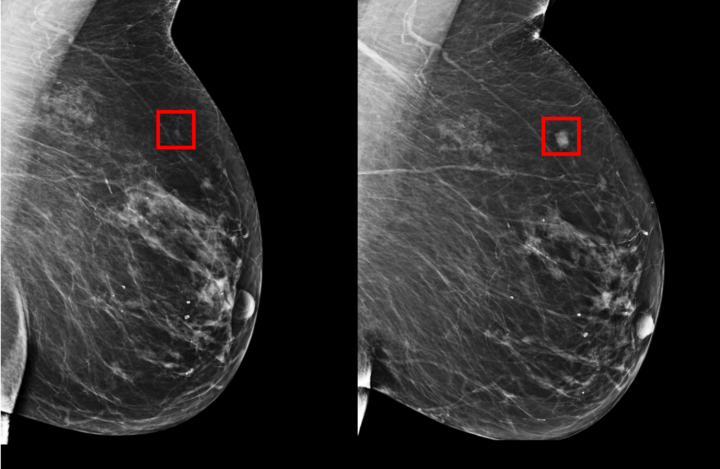
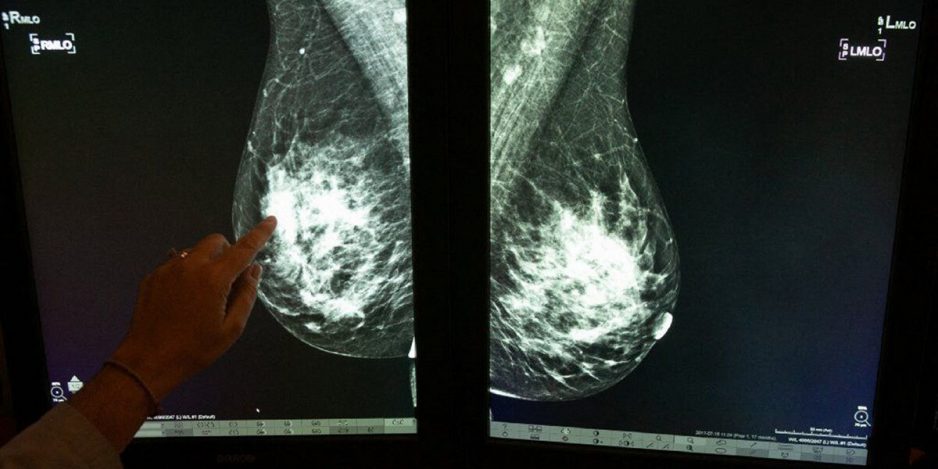
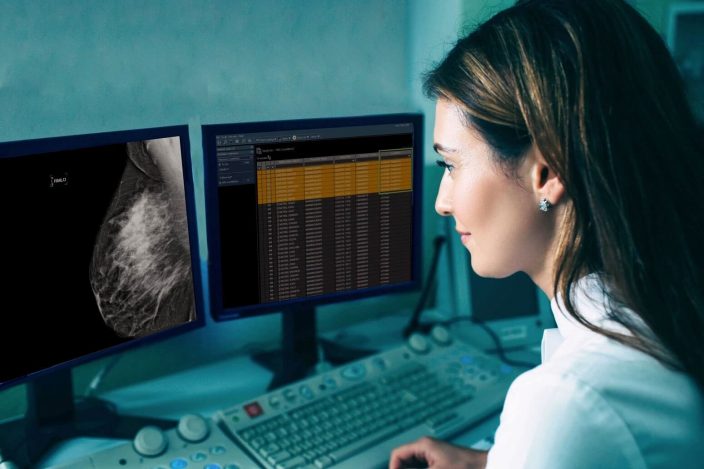
Маммография
Маммография наиболее широко распространённый метод лучевой диагностики заболеваний молочной железы. Во время этой процедуры специальный прибор — маммограф — получает изображения вашей молочной железы под разными углами. Минимально необходимым является выполнение минимум 2 снимков для каждой молочной железы (в прямой и косой медиолатеральной (в переводе на обычный язык боковой под углом) проекциях).
Исследование проводят на 5-9 день менструального цикла (считать надо с первого дня последней менструации), в менопаузу в любой день.
Во время проведения маммографии грудь уплощается и сдавливается между двумя прозрачными пластинами в течение нескольких секунд, пока лаборант получает картинку, в наших центрах. Лаборант выполняет несколько снимков под разными углами. Не беспокойтесь, если он сделает дополнительные снимки, в некоторых ситуациях это необходимо для уточняющей диагностики.
Обратите внимание, что следует сообщить лаборанту о наличии родинок, шрамов, или врождённого втяжения соска груди и попросить зафиксировать этот факт в сопровождающей медицинской документации или внести эти данные в анамнестическую анкету, которая выдаётся перед исследованием.
В день проведения маммограммы нельзя использовать дезодорант или минеральную косметику/мази/кремы для груди, потому что порошок, присутствующий в их составе, создаёт на изображении груди дополнительные тени, похожие на признаки рака — микрокальцинаты. Если вы уже использовали дезодорант, следует салфеткой тщательно его убрать в пределах не затронутых им тканей, эту манипуляцию можно провести в дамской комнате или в процедурной перед исследованием.
Если вы делали маммографию раньше в другом мед учреждении, стоит взять с собой снимки/снимки на цифровых носителях и копии прошлых протоколов или попросить переслать их по почте в медицинский центр. Сравнение новых и старых изображений помогают точнее выявить минимальные изменения в Вашей груди, оценить возрастные особенности и эффект от лечения.
Продолжительность процедуры в среднем составляет: 15 мин
Томосинтез молочных желёз
Метод трёхмерно визуализации и рентгенологического послойного изучения структуры, по данным исследований на 25% повышает возможности дифференциальной диагностики ряда заболеваний на самых ранних стадиях развития.
Методика проведения аналогична маммографии.
Показания:
Продолжительность процедуры в среднем составляет: 15 мин.
В МЦ РЭМСИ на пл. Конституции — томосинтез включён в каждое маммографическое исследование
УЗИ молочных желёз
Продолжительность процедуры в среднем составляет: 15 мин.
Показания:
МРТ — маммография с контрастным усилением
Обратите внимание к процедуре есть противопоказания к которым относится наличие электронных имплантируемых устройств и нефиксированных ферромагнитных металлических объектов в организме или отягощённый аллергоанамнез (подробнее с противопоказаниями можно ознакомиться по ссылке).
Исследование проводят на 5-9 день менструального цикла (считать надо с первого дня последней менструации), в менопаузу в любой день.
Зубные импланты и маточные спирали к противопоказаниям не относятся- с ними МРТ молочных желёз проходить можно.
МРТ исследование БЕЗ контрастирования для выявления злокачественной опухоли малоинформативно.
Показания:
Продолжительность процедуры в среднем составляет: 50 мин.
Результаты диагностики
По итогам обследования в наших центрах диагностические находки в молочных железах относятся к определённой категории согласно международным стандартам Breast Imaging Reporting And Data System (BI-RADS):
Категория – 2 — доброкачественные изменения – подразумевающие плановое обследование у врача 1 раз в 1 или 2 года
Категория – 3 – возможно, доброкачественные изменения, требуют врачебного контроля через короткий промежуток времени – 1.5 или 3 или 6 месяцев на усмотрение лечащего врача
Категория – 6 — морфологически верифицированные случаи рака молочной железы-лечение у онкомаммолога
При разных методах исследования используются свои шкалы и оценки по данным УЗИ, МРТ, Маммографии могут не совпадать. Для суммарной оценки используется максимальное значение BI-RADS категории, выявленное любым методом, для каждой молочной железы.
Если на ранних стадиях рак молочной железы практически не имеет симптомов. Как же его можно выявить?
Попробуем разобраться с наиболее частыми вопросами:
Что может сделать/определить пациентка/пациент самостоятельно?
На что стоит обратить свое внимание?
В шутливой форме основные симптомы заболевания груди изображены на популярной картинке ниже:
Здесь важна регулярность самоосмотра или самообследования молочных желёз.
Каждая женщина или мужчина из группы высокого риска (об этих группах речь несколько ниже) должна выполнять ежемесячное самообследование молочной железы. Для женщин с сохранённой менструацией следует проводить его на 7-10день менструального цикла (подсчёт с первого дня менструации), для женщин в менопаузе и постменопаузе достаточно выделить любое число месяца.
Проводить самообследование необходимо в комфортных для себя условиях и в спокойном состоянии.
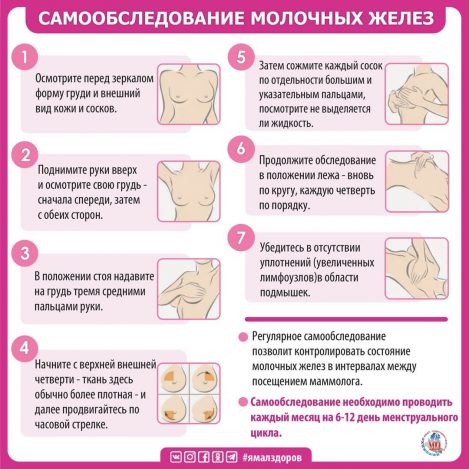
Вначале следует осмотреть внутреннюю поверхность бюстгальтера или белья на предмет выделений. Затем посмотреться в зеркало и оценить форму, цвет и симметричность груди, оценить не отмечается ли фиксация или смещение одной из молочных желёз в сторону, сжать соски и проверить наличие выделений из них.
Далее, это удобнее делать в душе, можно приступать к методике самообследования «самоощупывания» груди.
Обратите внимание, что обследование левой молочной железы проводится правой рукой, а правой – левой рукой. Ощупывание следует проводить подушечками 2,3 или 2-4 пальцев, а не их кончиками, круговыми проникающими движениями. Большой палец при этом не участвует.
Здесь есть несколько подходов, можно выбрать тот, что нравится именно Вам.
В любом случае руку на стороне той груди, которую будете ощупывать, следует положить за голову.
Далее можно разделить железу на 4 квадрата по линиям проходящим через сосок : на верхние/нижние/наружные/внутренние и последовательно ощупывать одинаковые квадраты разных желёз по очереди, сравнивая их структуру с противоположной стороной или же можно двигаться по спирали по направлению к соску. Важно ощупать пространство под соском, т.к. это зона у женщин чувствительна, часто этот шаг пропускается, им не стоит пренебрегать. Не забудьте ощупать подмышку на предмет уплотнений.
Часто выявленные изменения имеют доброкачественное происхождение, их своевременное выявление позволяет предотвратить развитие рака груди.
Однако если вас стойко что-то встревожило следует немедленно обратиться к врачу маммологу или гинекологу, сообщить о своих тревогах.
Оцените наличие/отсутствие факторов повышенного риска развития рака молочной железы
К наиболее значимым факторам повышенного риска развития рака груди относят:
При наличии каких-либо из этих факторов риска следует обратиться к врачу который поможет более точно определить вероятностные группы риска(низкий/умеренный/высокий) и разработать/ обсудить дальнейшую стратегию наблюдения за состоянием Вашей груди, также рекомендуется посетить школу репродуктивного здоровья для большей информированности.
К какому врачу обращаться?
При первичном обращении или при мастопатиях можно выбрать: предпочтительнее маммолога или же гинеколога.
При диагнозе узлового образования в груди или после лечения рака молочной железы для мониторинга рецидива — к онкомаммологу.
Врач – маммолог более профессионально сможет оценить состояние вашей груди, оценить наличие или отсутствие повышенных факторов риска развития рака груди, обсудить возраст начала профилактического обследования (в некоторых случаях существуют определённые предпочтения), при необходимости дать направление на генетическое тестирование.
Изменение режима питания, коррекция веса
Научные изыскания подтвердили, что в обычных фруктах и овощах содержаться вещества, способные снизить образования в женском организме потенциального опасного метаболита С-16.
Рационально выстроенный пищевой рацион способен снизить риск возникновения или рецидива опухолевого процесса.
Подробнее выбрать индивидуальную программу можно с врачом –диетологом/нутрициологом.
Строго следить за весом, стараясь поддерживать его на оптимальном соответствующем вашему росту, телосложению и возрасту уровне.
Истощение также вредно Вашему организму!
Общие рекомендации:
Носите удобное белье, которое не травмирует\деформирует грудь, следите за весом, занимайтесь физической активностью, высыпайтесь, больше радуйтесь, помните гормоны удовольствия опосредованно укрепляют противоопухолевую защиту организма.
При наличии высоких факторов повышенного риска развития рака груди, информируйте о них гинеколога, в случае обсуждения возможностей гормональной контрацепции-это может повлиять на выбор препарата.
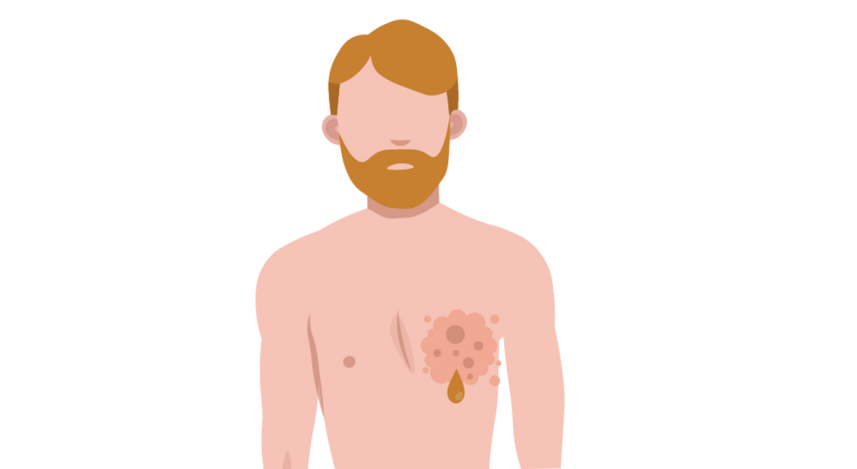
Какова вероятность того, что у мужчины разовьётся рак молочной железы?
По оценкам исследователей, рак молочной железы у мужчин составляет примерно 1 процент всех диагнозов РМЖ в год на планете.
Большинство мужчин вообще не знают, что такое возможно, легкомысленно считая проблемы с молочной железой уделом женщин. Мужчины часто не обращают внимание на уплотнение в груди, нагрубание молочных желёз (гинекомастию) и приходят на запущенных стадиях патологического процесса. Основные проявления заболевания схожи с таковыми у женщин.
Как и женщины, мужчины могут быть предрасположены к этому заболеванию генетически, если у них есть наследственная мутация гена BRCA1 или BRCA2 от одного из родителей, к факторам риска относят приём гормональных препаратов, возрастное снижение тестостерона в крови.
Злоупотребление алкоголем, резкое уменьшение физических нагрузок у спортсменов и увеличение стрессовых ситуаций, различные эндокринопатии: синдром Клайнфельтера, синдром Рейфенштейна, гипотиреоз, тестикулярная феминизация, опухоли надпочечников, гипофиза, яичек.
При выявлении факторов риска или появлении симптомов болезни следует обратиться к врачу маммологу, выполнить УЗИ, МРТ с в\в контрастированием данной области.