Деформации позвоночника (сколиозы, кифозы, кифосколиозы)

Исторически сложилось, что на постсоветском пространстве сколиозом называют как любое отклонение позвоночника во фронтальной (корональной) плоскости, фиксированное или не фиксированное, так и медицинский диагноз, описывающий серьёзное заболевание позвоночника — т. н. «сколиотическую болезнь».
Сколиотическая болезнь — прогрессирующее (то есть ухудшающееся) диспластическое заболевание растущего позвоночника детей в возрасте от 6−15 лет, чаще девочек (в 3−6 раз).
Сколиотическая болезнь — боковое искривление позвоночника с обязательной ротацией тел позвонков (торсией), характерной особенностью которого является прогрессирование деформации, связанное с возрастом и ростом ребёнка.
80 % сколиозов имеют неизвестное происхождение, и потому называются идиопатическими, что примерно означает «болезнь сама по себе».
Существует несколько классификаций сколиотической деформации по углу искривления.
Классификация по Коббу:
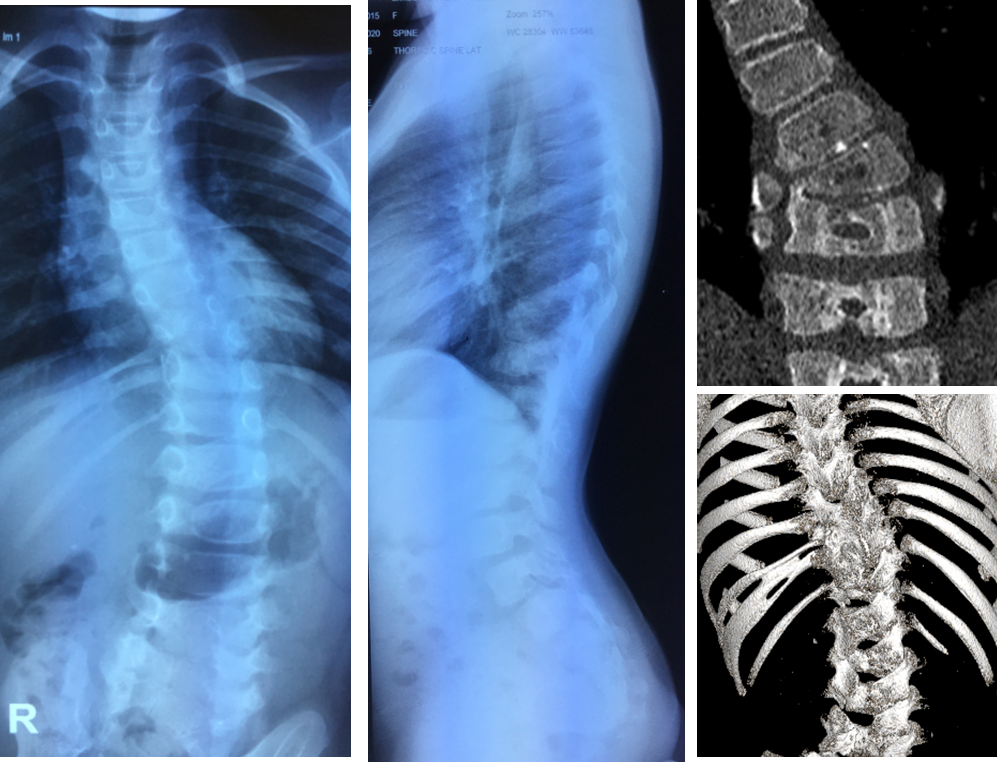
Классификация по В. Д. Чаклину:
1 степень сколиоза. Угол сколиоза 1° — 10°,
2 степень сколиоза. Угол сколиоза 11° — 25°,
3 степень сколиоза. Угол сколиоза 26° — 50°,
4 степень сколиоза. Угол сколиоза > 50°;
Диспластический (идиопатический сколиоз)
Врожденный сколиоз (обязательное присутствие аномалии развития позвоночника)
Дегенеративный сколиоз (при дегенеративно-дистрофический изменениях)
Торакальный (грудной) сколиоз — искривление только в грудном отделе позвоночника;
люмбальный (поясничный) сколиоз — искривление только в поясничном отделе позвоночника;
тораколюмбальный сколиоз — одно искривление в зоне грудопоясничного перехода;
комбинированный сколиоз — двойное S-образное искривление (в грудном и поясничном отделе позвоночника).
С-образный сколиоз (с одной дугой искривления),
S-образный сколиоз (с двумя дугами искривления),
Z- образный сколиоз (с тремя дугами искривления).
Диагностика: для диагностики и оценки тяжести и дальнейшего прогрессирования сколиотической деформации позвоночника, а так же для предоперационного планирования, применяются лучевые методы исследования, позволяющие оценить угол деформации, ротацию и торсию позвонков вовлечённых в деформацию, положение спинного мозга на вершине деформации.
К лучевым методам обследования относятся:
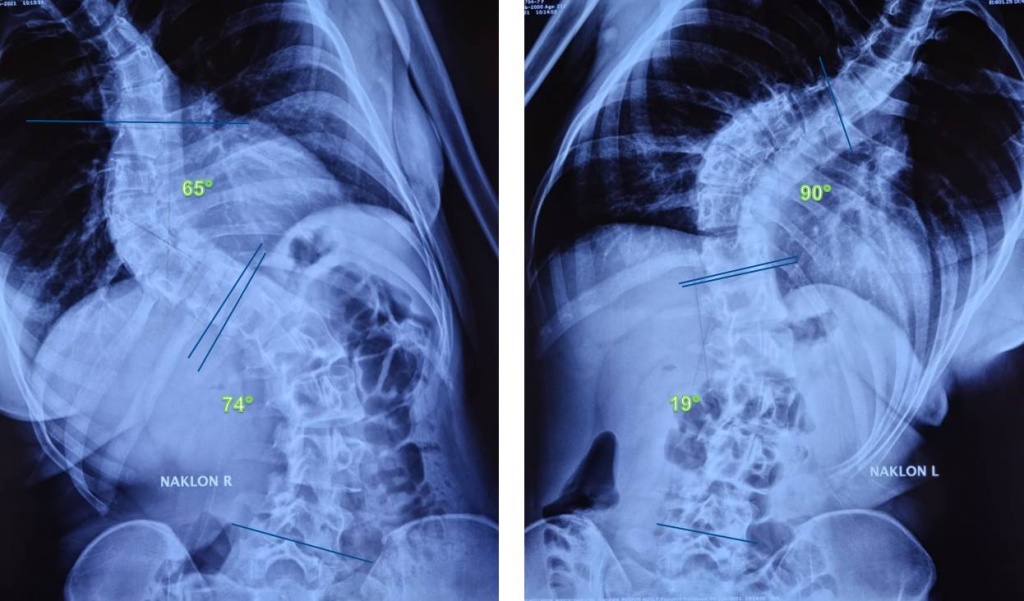
Функциональные ренгенограммы – позволяют оценить мобильность (самокоррекцию) сколиотической деформации в предоперационном планировании и возможности интраоперационной коррекции сколиотической деформации без ущерба для пациента (рентгенограммы выполняются при наклоне тела в сторону, в крайних положениях, сколиотической деформации и противоположную сторону от деформации).
МРТ – для предотвращения возможных осложнений со стороны нервной системы после хирургического лечения, на предоперационном планировании оценивают прилежание спинного мозга к костной части позвоночного канала на вершине деформации и в пояснично-крестцовом отделе. (при тяжелых деформациях спинной мозг может быть спаян с костной частью позвоночного канала, что может привести к неврологическим осложнениям).
КТ – при просмотре результатов КТ оценивается качество костной ткани, толщина и состоятельность костной ткани позвонков.
Консервативное — эффективнее всего, при деформациях склонных к злокачественному прогрессированию, работают корсетные методики лечения пациентов. При невыраженных деформациях позвоночника применяются различные методики ЛФК (методика Катарины Шротт), массаж.
Хирургическое — применяется при сколиотических деформациях угол искривления которых больше 50 о по классификации В.Д.Чаклина. Классической методикой является коррекция и фиксация сколиотической деформации титановыми имплантами (транспедикулярные винты + стержни) из заднего доступа. Такая методика применяется при ригидных деформациях и при сильно выраженных деформациях.
Сколиоз
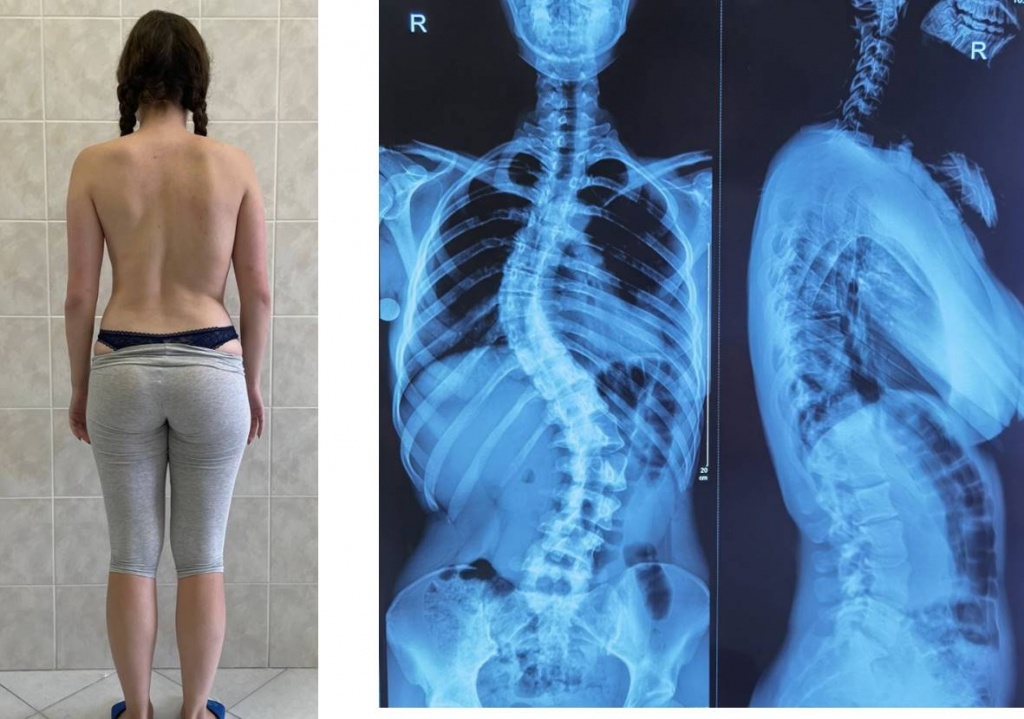
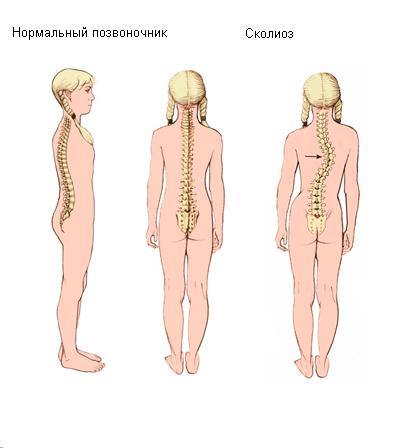
Сколиоз – это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.
МКБ-10
Общие сведения
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
Причины сколиоза
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков. В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
Классификация
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
С учетом времени возникновения идиопатические сколиозы делятся на:
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.
Симптомы сколиоза
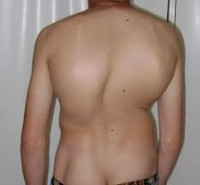
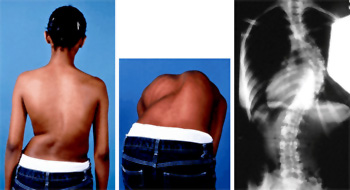
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
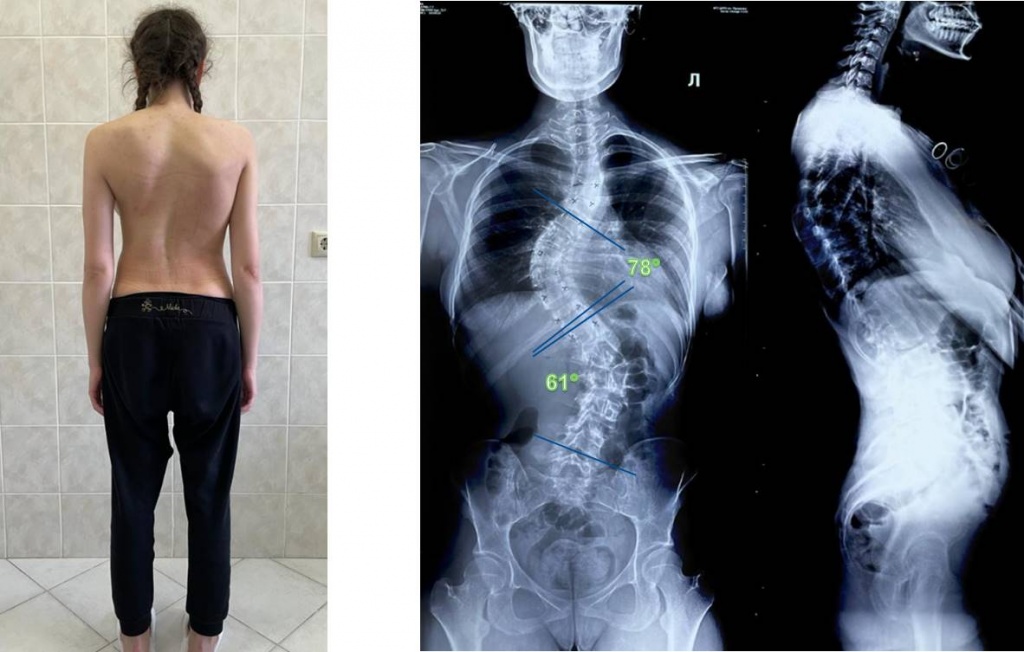
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
Диагностика
Физикальное обследование
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
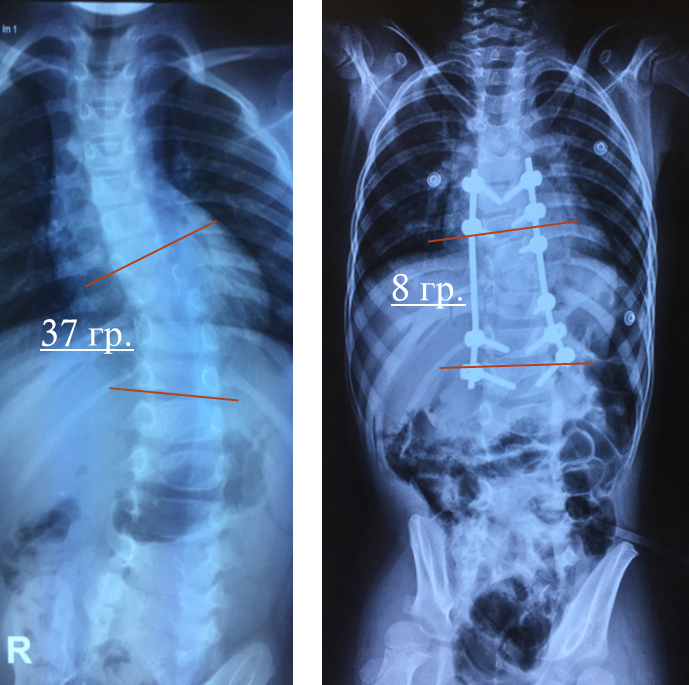
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.
Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.
Лечение сколиоза
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Деформация позвоночника
Деформация позвоночника различной этиологии (врожденные, приобретенные, идиопатические)
Деформации позвоночника являются наиболее типичным клиническим проявлением вертебрального синдрома и по своей сути могут быть первичными, т.е. являться самостоятельной патологией, либо вторичными, т.е. сопутствовать заболеваниям других органов и систем.
Выделяют следующие виды деформаций позвоночника:
Часто деформации являются смешанными (поликомпонентными).
По локализации вершины деформации позвоночника делят на:
По стороне расположения вершины выделяют правосторонние и левосторонние деформации позвоночника.
С учетом особенностей искривлений позвоночника, характерных для каждого конкретного заболевания, выделяют типичные и атипичные деформации.
В таблице 15 приведены наиболее известные классификации деформаций позвоночника, в основу которых положена величина патологической дуги.
Учитывая наличие физиологических искривлений позвоночника в сагиттальной плоскости, при характеристике пологих кифотических деформаций в грудном отделе учитывают не только их абсолютное значение, ной соотношение с параметрами физиологического грудного кифоза. Пологие кифозы обычно формируются 8-10 позвоночными сегментами.
При количественной оценке патологических кифозов (пуговчатых, трапециевидных и угловых) абсолютная величина деформации определяется между ближайшими к вершине краниальным и каудальным нейтральными позвонками. Кифотическая дуга, как правило, образуется 3-5 вертебральными сегментами. При оценке поясничной инверсии фактическая величина деформации определяется суммой измеренной величины кифоза и физиологического лордоза.
Наиболее полную этиологическую классификацию деформаций позвоночника, основанную на работах L.A. Goldstein, T.R. Waugh (1973) и W.H. McAlister, G.D. Shakelford (1975), приводит R.B. Winter (1995) (табл. 16).
Таблица 15. Классификации деформаций позвоночника в зависимости от величины искривления
| Классификации | Величина искривления |




 Слово идиопатический также имеет греческие корни и обозначает патологию в себе. Проще говоря, идиопатический означает состояние, не связанное ни с каким другим заболеванием или расстройством. К сожалению, термин идиопатический широко используется в медицинской литературе для обозначения заболевания, причины данного которого неизвестны.
Слово идиопатический также имеет греческие корни и обозначает патологию в себе. Проще говоря, идиопатический означает состояние, не связанное ни с каким другим заболеванием или расстройством. К сожалению, термин идиопатический широко используется в медицинской литературе для обозначения заболевания, причины данного которого неизвестны.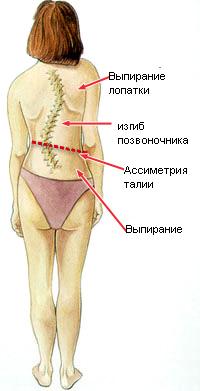 Лечение сколиоза в зависимости от степени искривления и прогноза на дальнейшую деформацию. Некоторые типы сколиоза имеют больше шансов на прогрессирование так что тип сколиоза также помогает определить тактику лечения. Существуют три основные категории лечения: наблюдение, общеукрепляющее (консервативное) и хирургическое.
Лечение сколиоза в зависимости от степени искривления и прогноза на дальнейшую деформацию. Некоторые типы сколиоза имеют больше шансов на прогрессирование так что тип сколиоза также помогает определить тактику лечения. Существуют три основные категории лечения: наблюдение, общеукрепляющее (консервативное) и хирургическое.