Гипоксически-ишемическое поражение
Гипоксически-ишемическое поражение (ГИП) ЦНС – это комплекс изменений в организме ребенка, возникающий вследствие недостаточного снабжения кислородом органов и тканей. Гипоксия на ранних сроках (6-11 недель) может привести к аномалиям развития структур головного мозга плода, а на поздних стадиях – к задержке внутриутробного развития, поражению ЦНС и снижению адаптационных возможностей малыша после рождения.
Основные причины развития ГИП ЦНС:
— анемия у мамы (снижение количества гемоглобина, при котором снижается доставка кислорода и питательных веществ к тканям организма малыша)
— любые хронические заболевания и пороки: врожденные пороки сердца, легких других органов, заболевания почек, наличие сахарного диабета, которые способствуют нарушению кровообращения
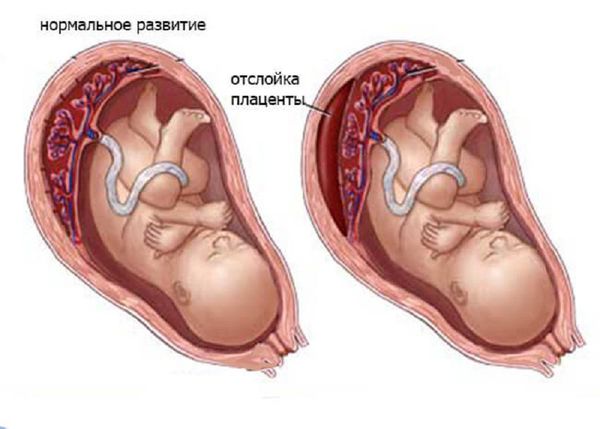
— осложнения беременности и родов (гестоз, угроза преждевременных родов, патология плаценты и пуповины, недонашивание и перенашивание беременности, многоплодная беременность, многоводие и маловодие, различные аномалии родовой деятельности)
— заболевания плода (гемолитическая болезнь новорожденных, внутриутробное инфицирование, кровотечения)
Ощутимые признаки гипоксии плода преимущественно выражаются в изменении его двигательной активности (внезапное усиление, учащение сердцебиения и движений (шевеления) плода при острой или урежение и ослабление их же при хронической гипоксии). При выявлении диагноза внутриутробная гипоксия плода, будущей маме необходимо проведение процедур по выявлению причин с последующим комплексным лечением их источника с возможной госпитализацией в стационар, соблюдением постельного или домашнего режима и режима дня.
Диагностика:
Необходимо проведение ультразвукового исследования плода, применение кардиотокографии (запись сердечной деятельности плода) и доплерометрии (исследование кровотока сосудов матки и пуповины плода) с той частотой, которой назначит лечащий врач. Также применяются аускультация (выслушивание) сердцебиения плода стетоскопом.
Следует отметить, что не каждая беременность протекает на фоне вышеперечисленных заболеваний, осложняя внутриутробную гипоксию плода. Чтобы не допустить возможного появления гипоксии, особое внимание уделяется ее профилактике: длительные прогулки на свежем воздухе, обязательные дозированные физические нагрузки (гимнастика, зарядка, упражнения для беременных и дыхательные упражнения, плавание, йога). Возможно применение гипербарической оксигенации (ГБО) по назначению лечащего врача. Необходимо помнить, что лечение должно быть назначено гинекологом, быть комплексным и учитывать индивидуальный подход к каждой будущей маме.
Ранние симптомы, с которыми следует обратиться к детскому неврологу
— вялое сосание груди, поперхивание при кормлении, вытекание молока через носик малыша
— слабый крик ребенка, гнусавый или осиплый голос
— частые срыгивания и недостаточная прибавка в весе
— снижение двигательной активности ребенка, сонливость, вялость или выраженное беспокойство
— дрожание подбородка, верхних и/или нижних конечностей, частые вздрагивания
— трудности при засыпании, частые пробуждения во сне
— запрокидывание головы
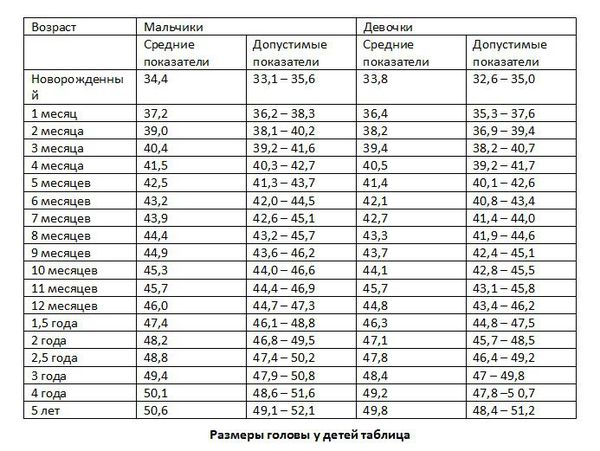
— замедление или быстрое увеличение окружности головы
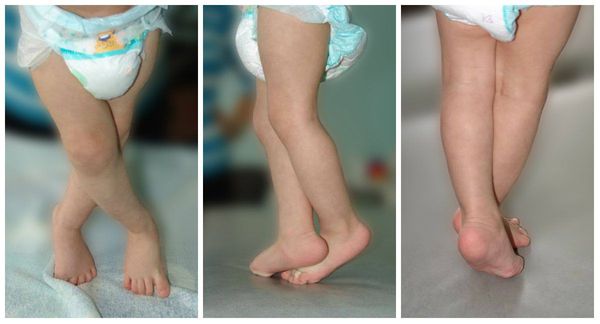
— низкий (дряблые мышцы) или высокий тонус мышц конечностей и туловища
— уменьшение активности движений руки или ноги с какой-либо стороны, ограничение разведения бедер или наличие позы «лягушки» с выраженным разведением бедер, необычная поза ребенка
— косоглазие, кривошея
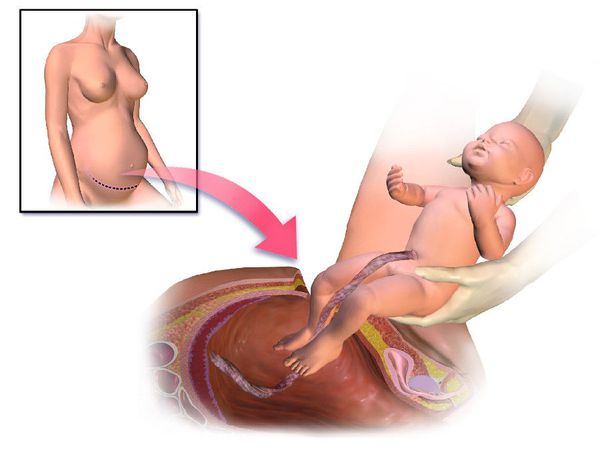
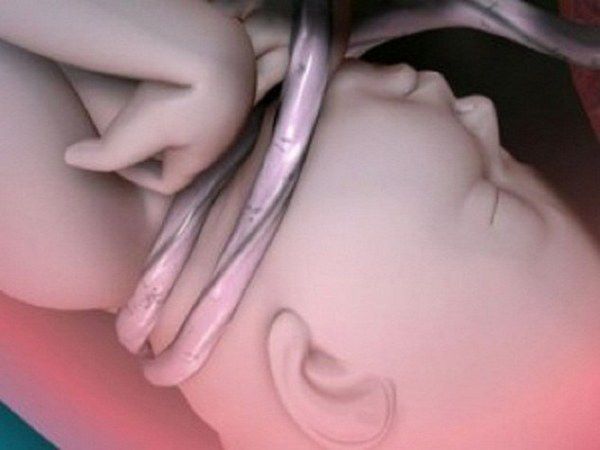
— рождение ребенка путем кесарева сечения, в тазовом предлежании, с аномалием родовой деятельности или с применением акушерских щипцов, выдавливанием, с обвитием пуповины вокруг шеи
— недоношенность ребенка
— наличие судорог при родах или в послеродовом периоде
Поздние симптомы проявления родового травматизма
Бывают случаи, когда при рождении у малыша имеются минимальные нарушения, но спустя годы, под влиянием тех или иных нагрузок – физических, умственных, эмоциональных – неврологические нарушения проявляются с различной степенью выраженности. Это, так называемые, поздние проявления родового травматизма. Среди них:
— снижение мышечного тонуса (гибкость), которая так часто является дополнительным плюсом при занятиях спортом. Нередко таких детей с радостью принимают в секции спортивной и художественной гимнастики, в хореографические кружки. Но большинство из них не выносят тех физических нагрузок, которые имеют место быть в данных секциях.
— снижение остроты зрения, наличие асимметрии надплечий, углов лопаток, искривления позвоночника, сутулости – признаков возможной родовой травмы шейного отдела позвоночника
-возникновение головных болей, головокружения
При наличии вышеперечисленных жалоб не откладывайте визит к детскому неврологу! Специалист назначит определенные обследования, курс лечения и обязательно поможет Вам!
Гипоксия в родах. Помощь остеопата
Гипоксически-ишемическое поражение центральной нервной системы перинатального генеза – это очень частый диагноз, с которым обращаются родители со своими детьми. 75-85% заболеваний нервной системы у детей своими истоками уходят в ранние сроки внутриутробного развития или проблемы в родах. Внутриматочная гипоксия и гипоксия в родах обуславливают нарушения маточно-плацентарного кровообращения, что может сопровождаться недостатком кислорода у плода. Гипоксические нарушения у детей часто связаны с функциональным дисбалансом, ограничением кровотока и движения ликвора. Остеопатия нормализует движения в теле и способствует питанию мозга, исправлению негативных послествий перенесенной гипоксии.
Гипоксия и асфиксия, происходящие в родах и в период новорожденности, не проходят бесследно и могут оказать негативное воздействие на развивающийся мозг. Исходом может стать значительная потеря нейронов, дистрофические изменения нервных клеток в коре головного мозга и в подкорковых структурах и желудочках головного мозга.
В клинической картине могут быть такие симптомы:
Диагностика гипоксии
Дети с диагнозом перинатальное постгипоксическое поражение ЦНС наблюдаются неврологом в течение 2 лет. По истечении этого срока диагноз снимается, либо меняется на более сложный (ДЦП, гидроцефалия и тд).
Методы диагностики постгипоксического состояния:
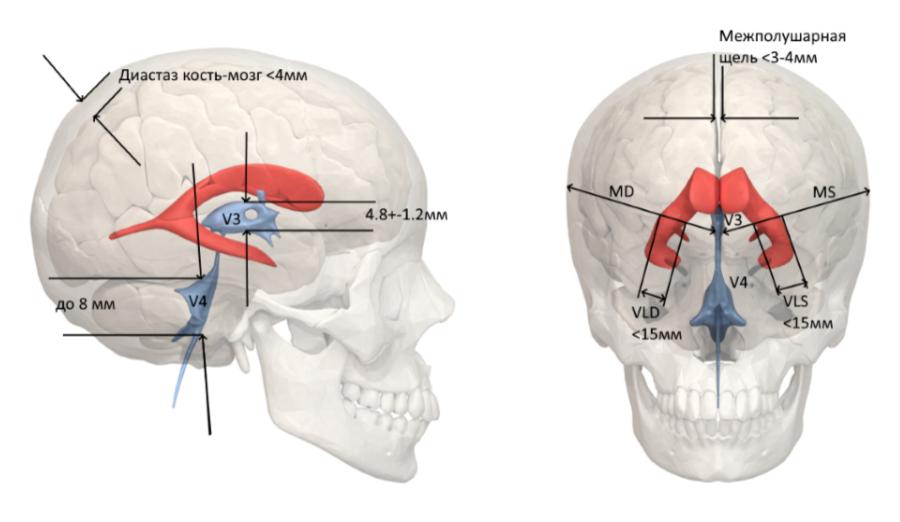
На УЗИ головного мозга определяются следующие постгипоксические изменения:
Периодичность проведения исследований у детей, перенесших гипоксию, 1 раз в 3 месяца до года и 1 раз в 6 мес. на втором году жизни.
Оценка по шкале Апгар не единственный критерий перенесенной гипоксии. Например, у плода, в ответ на недостаток кислорода, открывается сфинктер прямой кишки и меконий выходит в околоплодные воды, из-за чего они становятся зелеными. О кислородном голодании может свидетельствовать также состояние плаценты (преждевременное старение, аномалия развития сосудов, и т.д.). Иногда такие дети рождаются с высокой оценкой по шкале Апгар, но гипоксия все-таки имела место.
Мозг детей в первые 2 года жизни очень пластичный и с удовольствием принимает все методы лечения, быстро откликается и выдаёт прекрасные результаты. В последнее время остеопатическое лечение занимает заслуженное место в программе лечения детей, перенесших гипоксию.
Последствия гипоксии
Ранее мы рассматривали причины и диагностику постгипоксических состояний и договорились о том, что дети, родившиеся с оценкой 7 баллов по Апгар и ниже, рассматриваются как перенесшие гипоксию. К этой группе также относятся дети, имевшие обвитие пуповиной, недоношенные дети и т.д.
Крайне важно регулярно проводить осмотры таких детей в динамике в определенные возрастные периоды: 1 мес., 3 мес., 6 мес., 9 мес., 1 год. Целью осмотра и наблюдения является профилактика и уменьшение хронических заболеваний и снижение степени отдаленных последствий. Около 83% детей, перенесших гипоксию, имеют поражения ЦНС в различных проявлениях и сочетаниях.
В течении заболевания выделяют 3 периода:
Самые частые симптомы поражения ЦНС в остром и восстановительном периоде. Иногда эти симптомы проявляются в сочетании друг с другом:
Выражается гипертнусом икроножных мышц, тугоподвижностью в голеностопных суставах, хождением на цыпочках, задержкой темпов речевого развития, а также двигательного.
При наличии данных симптомов не стоит дожидаться планового осмотра, лучше сразу обратиться к неврологу и остеопату для ранней диагностики и лечения.
Лечение гипоксии
Постгипоксическое поражение ЦНС требует этапного лечения после проведения реанимационных мероприятий (если они были необходимы) начинается восстановительный период, применяется:
Остеопатическое лечение гипоксии в родах
Остеопатическое лечение по праву занимает одно из ведущих мест в реабилитации детей, перенесших гипоксию. Балансировка костей черепа позволяет снять напряжение с твердой мозговой оболочки и с полушарий головного мозга, тем самым обеспечивая максимально полноценное функционирование ЦНС.
Остеопатические методики позволяют осуществить дренаж венозных синусов, в результате чего налаживается резорбция ликвора и нормализуется внутричерепное давление. Освобождение шейного отдела позвоночника, устранение кривошеи способствует адекватному кровоснабжению головного мозга.
Раннее проведение остеопатического лечения на первом году жизни позволяет детям не только не отставать в развитии от своих сверстников, но иногда даже развиваться с опережением. Очень важно проводить это лечение с первых месяцев жизни, так как это поможет избавиться от отдаленных клинических патологических симптомов. Сеансы остеопатии детям проводятся начиная с первого месяца жизни. Остеопатическое лечение, создавая оптимальное функционирование ЦНС останавливает процесс постгипоксических изменений в нейронах, тем самым как-бы перепрограммирует мозг на полноценное развитие.
Не нужно бояться гипоксии, нужно предпринять весь комплекс мер для реабилитации после неё. Тем более, что современная медицина даёт нам множество инструментов для этого.
Преимущества лечения последствий гипоксии родов в нашем медицинском центре Неонатус Санус
Мы умеем и любим работать с маленькими детьми!
В нашей клинике работают опытные врачи-остеопаты, неврологи. Каждому малышу уделяется много внимания, чтобы понять ребенка, точно оценить его состояние, дать рекомендации родителям и при необходимости провести эффективное остеопатическое лечение.
В нашем центре вы можете получить лучшее обследование, лечение и рекомендации от ведущих специалистов Санкт-Петербурга.
Клинический пример лечения последствий гипоксии в нашем остеопатическом центре
Отзыв наших пациентов о лечении гипоксии
Катюша родилась от первой беременности на сроке 40 недель. Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга.
Результатом тяжелой гипоксии мозга явился диагноз: Детский Церебральный Паралич, правосторонний спастический гемипарез. В возрасте 1 года 6 месяцев она впервые появилась в нашем центре. Основной жалобой была задержка двигательного развития, ходьба самостоятельная появилась только в 1год и 4 месяца. При ходьбе испытывала большие проблемы в связи с высоким гипертонусом мышц по всей правой стороне, отмечалось косоглазие и беспокойное поведение.
После проведённого лечения у девочки практически нормализовался мышечный тонус, походка максимально приблизилась к физиологической, у девочки прекрасное речевое развитие, она с удовольствием ходит в детский сад и общается со сверстниками.
Благодарим родителей за предоставленный видеоматериал.
Что такое перинатальная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Алексеевны, детского невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Перинатальная энцефалопатия (перинатальное поражение центральной нервной системы) — это заболевание, которое характеризуется повреждением нервной системы ребёнка в перинатальный период.
Перинатальная энцефалопатия (ПЭП) и перинатальное поражение ЦНС — это равнозначные термины, однако детские неврологи чаще применяют второй вариант при постановке диагноза.
В РФ принято объединять всевозможные варианты поражения нервной системы под одним общим диагнозом – «перинатальная энцефалопатия», а в международной классификации, наоборот, максимально уточнять его название и код.
То есть российскому обобщённому диагнозу «перинатальная энцефалопатия» в МКБ-10 может соответствовать несколько уточнённых диагнозов, например:
Основные факторы, приводящие к повреждению нервной системы во время беременности:
Основные факторы, приводящие к повреждению нервной системы в родах:
Основные факторы, приводящие к повреждению головного мозга после родов:
Симптомы перинатальной энцефалопатии
Уже при рождении при наличии тяжёлой родовой травмы с внутричерепным или внутрижелудочковым кровоизлиянием, асфиксией в родах и т. д. у детей отмечаются такие проявления, как угнетение или возбуждение ЦНС, внутричерепная гипертензия (повышенное давление), судороги и даже кома. В таком случае дети экстренно госпитализируются в отделение неонатологии, где получают интенсивное лечение под постоянным наблюдением врачей с внутривенным введением лекарственных препаратов. При необходимости детей временно подключают к аппарату ИВЛ (искусственной вентиляции лёгких).
У детей до года с перинатальной энцефалопатией клинические проявления делят на несколько групп.
Синдром двигательных нарушений:
Мышечный тонус при этом может быть повышен либо снижен. При повышении тонуса мышц в руках преобладает тонус в сгибателях (ребёнок держит ручки в кулачках), в ногах преобладает тонус в икроножных мышцах и приводящей группе мышц бедра (при попытке поставить на поверхность ребёнок поджимает пальцы стоп, опора на носочки с перекрёстом).
Также у многих детей с перинатальным поражением ЦНС отмечается задержка психомоторного развития. В связи с чем детский невролог должен чётко знать календарь психомоторного развития у детей до года. При нормальном психомоторном развитии дети начинают:
Существуют индивидуальные особенности развития, небольшие отклонения в развитии могут проходить самостоятельно, но отставание в психомоторном развитии доношенного ребёнка на 2 месяца и более требует осмотра детского невролога для решения вопроса: нуждается ли ребёнок в лечении и назначении комплексной реабилитации.
Не стоит заниматься самолечением, обследование и лечение ребёнку должен назначить детский невролог.
Патогенез перинатальной энцефалопатии
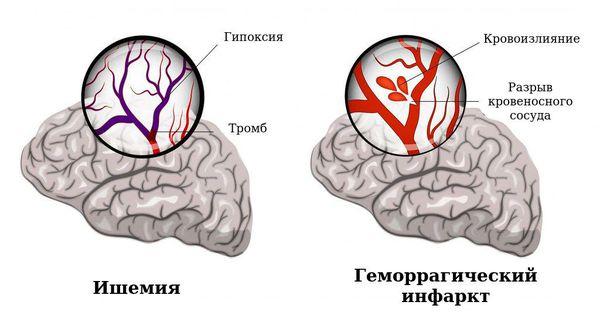
При неблагополучном течении беременности и родов универсальным патогенетическим фактором, повреждающим головной мозг, является гипоксия — это недостаточное поступление кислорода к клеткам головного мозга.
Существует два основных варианта повреждения головного мозга:
Поражение нервной системы при внутриутробных инфекциях сопровождается вовлечением в воспалительный процесс тканей головного мозга и его оболочек (энцефалит, менингит), повышением внутричерепного давления и присоединением судорог.
Возможен также механический перелом ключицы, с повреждением нервного сплетения, расположенного вблизи, возможно механическое повреждение лицевого нерва с формированием в дальнейшем пареза (ослабления) лицевого нерва. При тяжёлых родах возможно формирование ротационного подвывиха шейных позвонков.
Классификация и стадии развития перинатальной энцефалопатии
Перинатальные поражения ЦНС в зависимости от основного повреждающего фактора:
Длительность острого периода:
Восстановительный период длится от месяца до года, у недоношенных детей этот период удлиняется до 2 лет.
Осложнения перинатальной энцефалопатии
В случае тяжёлого поражения нервной системы и несвоевременного начала комплексного лечения впоследствии возможно формирование серьёзных нарушений:
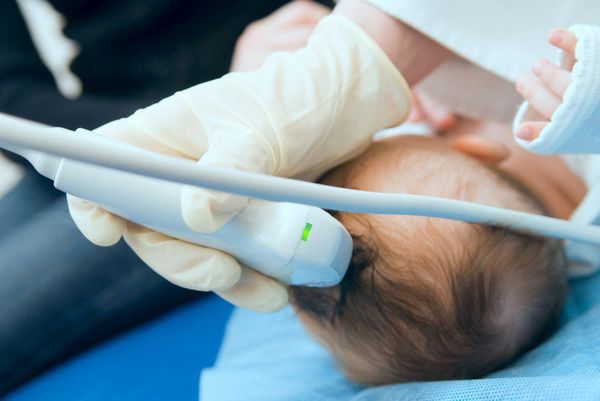
Диагностика перинатальной энцефалопатии
В тех случаях, когда неврологические нарушения были ярко выражены изначально, диагноз перинатальной энцефалопатии устанавливается непосредственно в роддоме и ребёнок своевременно направляется в отделение неонатологии для интенсивной терапии.
В таком случае диагноз ставится на основании:
Далее невролог назначает ребёнку обследование:
При осмотре глазного дна отмечается ангиопатия сосудов глазного дна: сужение артерий, расширение и патологическая извитость вен. Однако провести осмотр глазного дна у маленького ребёнка не всегда удаётся, так как он не может зафиксировать взор в нужную для осмотра точку.
Лечение перинатальной энцефалопатии
Лечение перинатальной патологии в острый период проводится в отделении неонатологии.
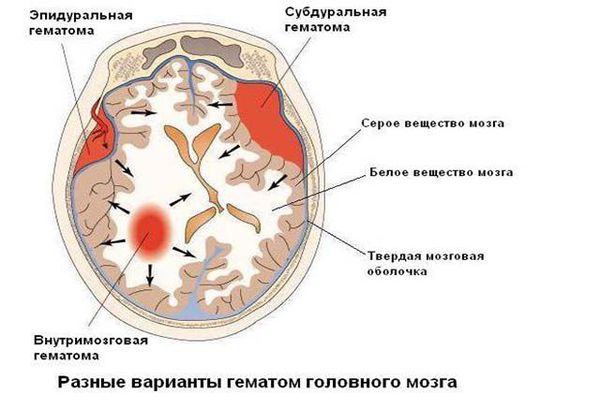
Оперативное лечение может понадобиться при наличии у ребёнка большой гематомы внутри полости черепа — её удаление возможно только хирургическим путём.
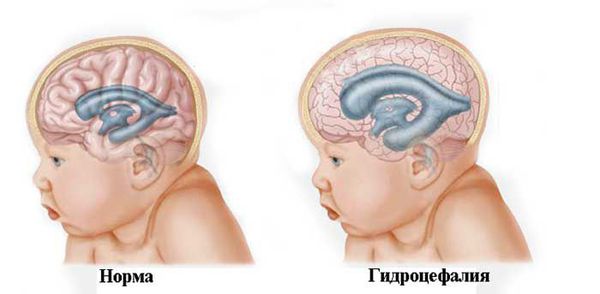
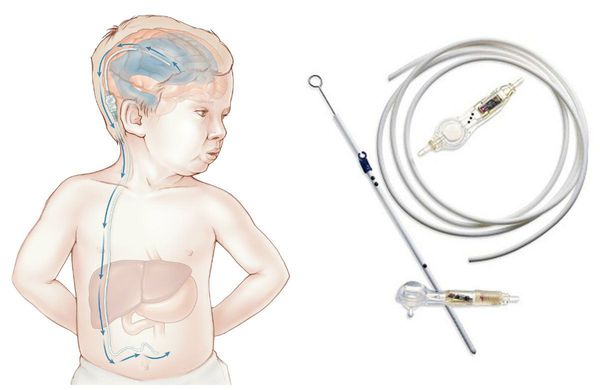
При нарастающей закрытой гидроцефалии, чтобы избежать атрофии головного мозга от сдавления его жидкостью, детям проводят шунтирующую операцию — устанавливают шунт (пластиковую трубочку, по которой лишняя жидкость из полости черепа отводится в брюшную полость и там всасывается).
Однако большинство родителей сталкивается с необходимостью лечения ребёнка с перинатальной энцефалопатией в восстановительный период до 1 года в связи с нарушением мышечного тонуса, задержкой развития, гипертензионно-гидроцефальным синдромом и прочими проявлениями.
Наибольшего эффекта можно добиться с помощью комплексного лечебного подхода.
ЛФК — лечебная физкультура. Может включать различные виды:
Микротоковая рефлексотерапия (МТРТ) — новая медицинская технология, разрешённая Минздравом РФ и рекомендованная для лечения детей с органическим поражением головного мозга, с задержками развития двигательного, речевого, психического развития и ДЦП. Лечение проводится в амбулаторном режиме в реабилитационных центрах в различных регионах РФ.
Лечебное воздействие физиологичное и безболезненное, оказывается токами микроамперного диапазона на нейрорефлекторные зоны на различных участках кожного покрова. Микротоки в 10 раз меньшие, чем при стандартной физиотерапии. Лечение проводится по индивидуальной схеме с учётом всех имеющихся у ребёнка проявлений перинатальной энцефалопатии.
В процессе лечения восстанавливается нормальная рефлекторная деятельность головного мозга, нормализуется мышечный тонус: спастичные (напряжённые) мышцы — расслабляются, гипотоничные (ослабленные) — стимулируются. МТРТ стабилизирует тонус сосудов головного мозга, что позволяет скомпенсировать внутричерепное давление.
Мочегонные препараты целесообразно использовать только при повышении внутричерепного давления (расширение ликворных пространств на НСГ, наличие клинических проявлений гипертензионно-гидроцефального синдрома).
Прогноз. Профилактика
В качестве профилактики необходимо минимизировать факторы риска при беременности и родоразрешении. Важнейшей задачей является предупреждение внутриутробной гипоксии. Для этого важно провести адекватную терапию имеющихся хронических заболеваний и своевременную коррекцию течения осложнённой беременности.
Постгипоксическое состояние новорожденного что это значит
Ранняя реабилитация новорожденных, перенесших перинатальную гипоксию
Ежегодно в мире рождается около 4 млн. новорожденных, перенесших перинатальную асфиксию, которая является основной причиной неонатальной смертности. У части выживших детей развивается гипоксически-ишемическая энцефалопатия, проявляющаяся моторными, сенсорными, когнитивными и поведенческими дисфункциями. Нарушение плацентарного кровотока и гипоксия вызывают у плода нейрональное повреждение, имеющее непредсказуемые последствия в ближайшем и отдаленных периодах жизни. Воздействие гипоксии на развивающийся головной мозг опасно во всех периодах беременности, начиная с ранних сроков.
Специалистами ФГАО УВО БФУ им. И. Канта и ФГБНУ ФНКЦ РР были проанализированы зарубежные научные публикации, посвященные использованию технологий ранней реабилитации новорожденных в отделении реанимации и интенсивной терапии.
Последствия перинатальной асфиксии связаны с процессом реоксигенации структур головного мозга. При этом происходит образование активных форм кислорода, возникает чрезмерная активация глутаматных рецепторов при дефиците митохондрий. Гипоксия индуцирует избыточный синтез белков, включая фактор-1а, что приводит к увеличению потребления аденозинтрифосфата (АТФ), усугубляется энергетический дисбаланс, нарушается АТФ-зависимый транспорт, включая обратный захват глутамата астроглией. Реоксигенация приводит к ядерной транслокации субъединицы p65 NF-kB, повышенной продукции провоспалительных цитокинов IL1 в и TNF-a. Кора головного мозга использует различные энергетические ресурсы для восстановления баланса АТФ в периоде реперфузии.
Временная гипоксия, ограничение транспорта глюкозы и трофических факторов к плоду вызывают нарушения морфогенеза, приводят к изменению дифференцировки, функционирования или гибели нейронов. Частью уязвимых клеток являются олигодендроциты, отвечающие за миелинизацию центральной нервной системы и образование белого вещества. Из-за дефицита или неполноценности олигодендроцитов могут развиваться лейкодистро-фические заболевания.
Морфологическими признаками гипоксии являются повреждение нейрональных клеток и реактивные глиальные изменения. Наблюдается высокая иммунореактивность аквапорина-4 в клетках астроглии, гиппокампе. У пациентов с судорогами увеличивается активация микроглии, в глиальных клетках повышается экспрессия глутаматных рецепторов, IL1P и комплемента 1q. Полученные результаты подтверждают сложный каскад клеточных и молекулярных изменений, происходящих в гиппо-кампе новорожденных, перенесших перинатальную асфиксию. Эти изменения могут способствовать развитию судорог, приводящих к вторичному повреждению головного мозга.
Недоношенные дети подвержены большему риску смертности и заболеваемости, чем доношенные новорожденные. Незрелость органов и отсутствие функционального контроля могут нарушать физиологические защитные реакции на гипоксию. Однако, несмотря на незрелость, недоношенный плод реагирует на асфиксию аналогично доношенному новорожденному. У недоношенных детей осложнения возникают чаще, и недоношенность сама по себе увеличивает риск энцефалопатии.
Факторами, увеличивающими неблагоприятные ближайшие и отдаленные исходы, являются низкая оценка по шкале Апгар на 1-й и 5-й мин, аномальная электроэнцефалограмма и судороги у новорожденных, тяжесть и характер повреждений структур головного мозга, определяемые с помощью нейровизуализации.
Ранние признаки повреждения центральной нервной системы выявляются на первом году жизни и проявляются изменениями мышечного тонуса и силы, аномальными сухожильными рефлексами, задержкой нервно-психического развития. Умеренная и тяжелая гипоксия способствует формированию широкого спектра нарушений развития нервной системы и когнитивных функций, аутизма. Судороги и эпилепсия являются наиболее частыми последствиями гипоксически-ишемической энцефалопатии. Их появление обусловлено наличием патологической электрической активности головного мозга, которые могут появляться в неонатальном периоде. В дальнейшем доминирующими симптомами являются двигательные нарушения, грубая задержка речевого развития, тугоухость, снижение зрения.
Прогнозирование ближайших и отдаленных последствий перинатальной асфиксии обеспечивает основу для решения фундаментальной проблемы, связанной с пластичностью центральной нервной системы, а терапевтические стратегии, применяемые для лечения детей, направлены на уменьшение повреждения головного мозга и стимулирование эндогенных нейрорепаративных механизмов.
Первый этап реабилитации новорожденных — отделение реанимации и интенсивной терапии
В настоящее время дополнительными потенциальными факторами риска, негативно влияющими на постнатальное развитие недоношенного ребенка, признаются окружающая среда в целом и ОИТН, что подразумевает чрезмерную световую и звуковую стимуляцию, боль, которые влияют на развитие головного мозга.
Американская академия педиатрии определила руководящие принципы, согласно которым в ОИТН родовспомогательных учреждений высокого уровня должны работать неонатолог и физиотерапевт, т. к. именно в таких отделениях концентрируются новорожденные любого гестационного возраста, которым показаны сложные медицинские или хирургические вмешательства.
Основами реабилитации новорожденных в ОИТН являются четыре главных раздела: развитие ребенка независимо от гестационного возраста, участие семьи в процессе лечения, обеспечение нервно-психического развития и сенсорная интеграция. Ключевой момент в этой работе — индивидуальный подход к каждому новорожденному. Сначала происходит оценка автономных и двигательных функций, состояния сознания, способности к взаимодействию с окружающей средой, способности к саморегуляции. Эту работу проводит профессиональный специалист, который поощряет саморегуляцию ребенка и участие семьи в ежедневной работе с ребенком.
Многочисленные научные исследования, посвященные недоношенным новорожденным, способствовали разработке Программы индивидуального ухода и оценки развития новорожденных в отделениях реанимации и интенсивной терапии родильных домов, перинатальных центров высокого уровня. Программа направлена на улучшение постнатального развития недоношенных детей в ОИТН, развитие и поддержку их физиологических, неврологических, поведенческих навыков. Главное условие — нормальные показатели метаболизма, стабильная центральная и периферическая гемодинамика. Все время за ребенком проводится тщательное клиническое, мониторное наблюдение. При появлении минимальных признаков усталости ребенка действие Программы временно прекращается.
Развивающий уход — неотъемлемый компонент, учитывающий на раннем этапе особенности постнатального развития недоношенного ребенка. Подход NIDCAP — это индивидуальная комплексная программа по уходу и оценке развития новорожденных, направленная на постнатальную адаптацию, поддержку нервно-поведенческого развития ребенка, а также содействие ранним отношениям родителей и детей. Участие матерей является обязательным в Программе. Это позволяет им сосредоточиться на своем недоношенном ребенке, узнать особенности его развития, способствовать постнатальной адаптации. Родительское воспитание является неотъемлемой частью в раннем уходе за новорожденным. Для матерей предлагаются три темы: выбор участия, общение с окружающими людьми, погружение в роль матери. Конечной целью Программы для матерей являются преодоление страха, управление ситуацией, социальная адаптация и обретение уверенности, что можно преодолеть настоящую проблему, в которой находится ее семья. Для изучения опыта матерей используется экзистенциально-феноменологический метод. Матери, участвовавшие в NIDCAP, удовлетворены результатами, которые достиг их ребенок.
Внедрение NIDCAP в ОИТН уменьшило развитие ятрогенных осложнений у недоношенных и повысило нейроповеденческие реакции ребенка. Этот подход, основанный на теории и фактах, предполагает обучение медицинского персонала и родителей, а полученные знания должны привести к глобальным изменениям в ОИТН. Оценка места и самооценка слушателей инициируют процесс изменения подхода к ребенку в клинической практике. Тренинг состоит из уроков с инструктором NIDCAP, во время которых происходит наблюдение за нейроповедением ребенка. Клинический отчет интерпретирует значение наблюдаемого поведения в контексте окружающей среды отделения интенсивной терапии, медицинского состояния ребенка и семейных проблем, чтобы наилучшим образом сформулировать задачи дальнейшего развития, на основании которых разрабатываются индивидуальные предложения по уходу.
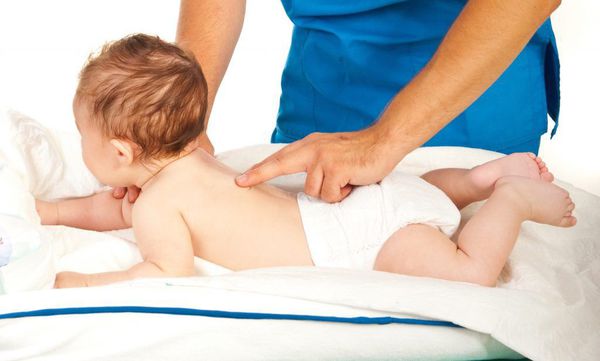
Массаж также является методом ранней реабилитации новорожденных. Его назначение возможно после стабилизации ребенка. Массаж обеспечивает тактильно-кинестетическую стимуляцию и повышает парасимпатическую активность. Во время массажа у недоношенных новорожденных изменяется амплитуда электроэнцефалограмм, на которых преобладают 6-волны. Их частота значительно увеличивается во время массажа и возвращается к исходному уровню после лечения. Массаж способствует созреванию головного мозга у недоношенных детей с гестационным возрастом 30-33 нед., что подтверждается параметрами электроэнцефалографии.
Массаж является семейно-ориентированным методом, позволяющим не только оказать благоприятное влияние на развитие новорожденного в ОИТН, но и установить эмоциональный контакт матери и ребенка. Для этого матери активно вовлекаются в процесс ухода за своим ребенком, они осваивают практику массажа на манекенах, а затем активно включаются в процесс лечения своих детей. Массаж, который ежедневно проводят недоношенным новорожденным их матери, может способствовать созданию и поддержке эмоциональной связи между ними. Для младенцев, которые испытывают болезненные процедуры, подвергаются воздействию стрессовой среды ОИТН и разлучены со своими родителями, массаж рассматривается как метод снижения неблагоприятного воздействия.
Методы физиотерапии для новорожденных
Физиотерапия применяется для реабилитации новорожденных и маленьких детей. Физиотерапевтические вмешательства в ОИТН являются дополнением к основной терапии, способствующим формированию спокойной поведенческой реакции и двигательной функции, решению вопросов позиционирования и ухода за младенцем. Виды и сроки физиотерапии определяются на основании анализа состоянии ребенка, периода болезни.
Позиционирование, или смена положения тела, ребенка является одним из первых методов физиотерапевтического вмешательства. Основная цель заключается в улучшении контроля положения тела, головы и ориентации ее по средней линии. Вмешательство подбирается индивидуально, исходя из уровня развития каждого ребенка и толерантности к движению. К методике активно привлекаются родители, которые проходят специальный курс обучения. Важным элементом этого вмешательства является улучшение взаимодействия между родителями и детьми. Родителей учат ждать ответ младенца и изменять поддержку в соответствии с его реакцией, чтобы обеспечить активное участие детей во время вмешательства. Если у младенца появились признаки усталости или беспокойства, вмешательство приостанавливают, чтобы успокоить его, или сеанс прекращают. Включение позиционирования в общий план лечения имеет лучшие ближайшие исходы (двигательная активность), чем стандартное лечение. С медицинской точки зрения и точки зрения родителей, внедрение этого типа вмешательства в ОИТН целесообразно для недоношенных новорожденных начиная с 34-й нед. гестации.
Проведение физиотерапии возможно у недоношенных детей, находящихся на искусственной вентиляции легких (ИВЛ). Основными задачами респираторной физиотерапии являются нормализация оксигенационной функции легких, улучшение реологии мокроты, что способствует снижению отрицательных эффектов и осложнений ИВЛ, сокращению сроков госпитализации. Адаптированными методами для недоношенных пациентов, находящихся на ИВЛ, являются позиционирование, положение ребенка на животе и метод медленного увеличения скорости выдоха. Позиционирование и прон-позиция могут применяться с первых часов проведения ИВЛ. Эффективность методов высокая. Метод медленного увеличения скорости выдоха показан пациентам с кислородной зависимостью и повышенной секрецией мокроты. Стандартную процедуру выполняет один и тот же физиотерапевт. Производится медленное небольшое давление на грудь ребенка одной рукой в цефалокаудальной и переднезадней плоскостях, начиная с конца плато вдоха и заканчивая в конце выдоха. Другая рука физиотерапевта помещается на нижние ребра без приложения силы, таким образом, избегают контакт с брюшной полостью ребенка, а подвижность нижних ребер ограничена, что позволяет улучшить экскурсию диафрагмы и предотвратить повышение внутрибрюшного давления. В результате маневра происходит удлинение выдоха.
Гидрокинезитерапия может также применяться для лечения недоношенных новорожденных в ОИТН. В исследовании Ш. Tobinaga и соавт. показано, что сразу после гидрокинезитерапии происходит статистически значимое снижение уровня кортизола в слюне, частоты сердечных сокращений и частоты дыхания, увеличивается насыщение гемоглобина кислородом. Полученные результаты соответствуют показателям здоровых доношенных новорожденных. Этот метод может быть включен в комплексное лечение недоношенных новорожденных. Методика технически проста в применении и имеет низкую стоимость.
Качественный уход и реабилитация должны быть непрерывными в течение многих месяцев жизни ребенка. При этом нужна преемственность между медицинскими учреждениями, которые сопровождают развитие новорожденного. Конечная цель работы — снижение инвалидности детей, перенесших перинатальную гипоксию и рожденных преждевременно.