Жизнь после удаления почки: диета, мониторинг состояния
Операции по удалению почки проводят по одной из трех причин: врожденная патология, необратимое повреждение вследствие болезни или травмы, донорское пожертвование. В любом случае человеку приходится учиться жить с одной почкой. Какие сложности и ограничения ждут после операции, расскажут специалисты Государственного института урологии.
Фактическими показаниями к нефрэктомии являются: поликистоз почки, поражение органа с гнойным осложнением, онкологическое перерождение тканей, травмирование с последующим разрывом. Врачи Государственного института урологии ориентированы на органосохраняющие стратегии. Целесообразность хирургического вмешательства в каждом случае определяет консилиум после тщательного обследования пациента.
В чем сложности для организма
Как жить с одной почкой после удаления – вопрос, который тревожит многих пациентов. Важно понимать, что нагрузка, которая ранее приходилось на два органа, сейчас ложится на один. Из-за этого оставшаяся почка претерпевает изменения, чтобы обеспечить достаточный объем и уровень фильтрации. Она увеличивается в размерах, компенсация происходит за счет роста самих клеток и более быстрой клеточной пролиферации.
Компенсаторное увеличение может сопровождаться болями тупого характера в области удаленной почки. Как правило, они временны, неопасны и проходят сами по себе. Врачи рекомендуют воздержаться от приема болеутоляющих средств, чтобы дополнительно не нагружать здоровый орган.
Продолжительность жизни после нефрэктамии
Реабилитация сразу после нефрэктомии
Восстановительный период после нефрэктомии занимает до 6 недель. Перед операцией врач проведет несколько бесед, расскажет, больно ли удалять почку и как правильно вести себя в дальнейшем. Нефрэктомия – серьезная операция, поэтому на стационарном лечении и после него вводится обязательная медикаментозная поддержка. Пациенту назначают антибиотики, противовоспалительные средства, обезболивающие.
В послеоперационный период необходимо:
отказаться от алкоголя;
ограничить физические нагрузки;
носить поддерживающий бандаж;
не поднимать тяжести;
вести размеренный образ жизни, избегать переутомления и стресса.
Диета предполагает отказ от чрезмерно соленой и острой еды, копченостей. В рацион вводят овощные супы, каши, соки, отварные рыбу и мясо, показан прием молочных продуктов. Питание осуществляется небольшими порциями. Такой формат необходимо соблюдать до конца адаптации организма.
Рекомендации по образу жизни
Жизнь после удаления почки имеет некоторые ограничения. Важно соблюдать питьевой режим и сбалансированно питаться. Следует избегать резких перемен в рационе, максимально ограничить консерванты, соления и острую пищу. После нефрэктомии не стоит злоупотреблять минеральными водами, поскольку одна почка будет плохо справляться с выведением солей, что может увеличить риск камнеобразования.
Врачи рекомендуют придерживаться следующих правил:
не принимать бесконтрольно лекарственные препараты;
при назначении любого типа терапии уведомить врача о нефрэктомии;
своевременно лечить воспалительные заболевания горла и проводить санацию ротовой полости;
заниматься лечебной гимнастикой, ввести в режим обязательные прогулки.
Рассматривая вопрос, как живут люди после удаления почки, нельзя не сказать о контрольных обследованиях. После операции в течение первого года УЗИ брюшной полости проводят каждые 3 месяца. Также пациенту необходимо сдавать биохимический анализ крови и делать рентгенографию легких. Если не наблюдается осложнений, в последующие годы профилактический осмотр следует проходить раз в 6 месяцев.
Инвалидность
Дают ли инвалидность при удалении почки – тема, которую затрагивают многие пациенты. Решение принимает специальная комиссия, направление на которую выдает лечащий врач. Каждую заявку рассматривают в индивидуальном порядке. В случае положительного ответа пациенту присваивается вторая или третья группа на один год. Проходить переосвидетельствование необходимо ежегодно.
Квалифицированную помощь в диагностике и лечении урологических заболеваний вам окажут в Государственном институте урологии. Подробную консультацию на любую тему предоставят лучшие специалисты Москвы.
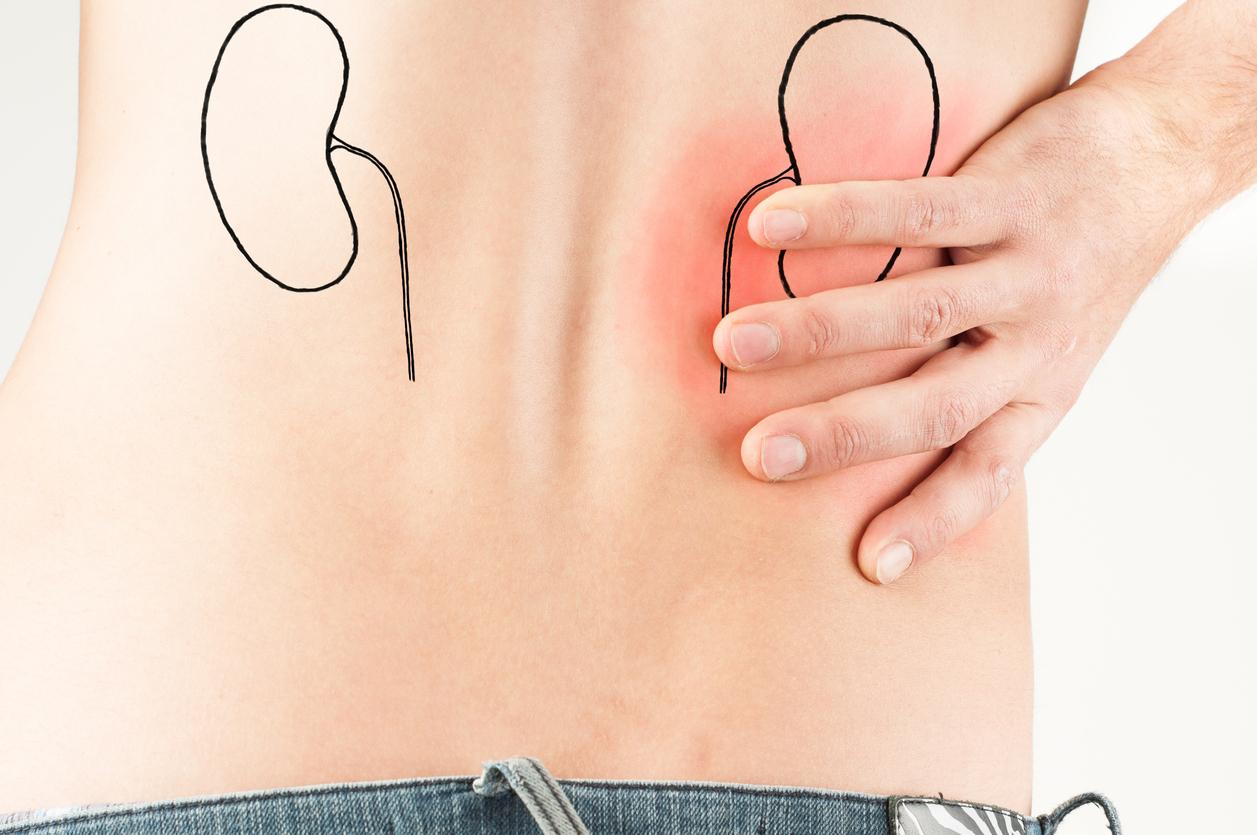
Боли после удаления почки
Показания для удаления почки
Показаниями для нефрэктомии могут быть различные патологии почек. Операция предлагается пациенту, когда функционирование или анатомическая целостность органа утрачены для восстановления. К таким состояниям относятся:
Почему возникают боли в здоровой почке
Так как оставшаяся почка берет на себя двойную функциональную нагрузку, то это может стать причиной болезненных ощущений в поясничной области. Адаптационный период, с болями в оставшейся почке – это нормальное явление после нефрэктомии. Как правило, этот период продолжается от 0,5 до 1,5 лет.
Этот период закончится тем быстрее, чем более точно пациент будет придерживаться советов врачей. Во время адаптации здоровая почка функционирует на пределе своих возможностей. Чтобы помочь ей справиться с увеличившимися нагрузками, пациенту надо в новой жизненной ситуации соблюдать определенные правила.
Лапароскопическая нефрэктомия

Показания к проведению
Лапароскопическая нефрэктомия показана при раке почки, когда опухоль достигает больших размеров или имеются сведения о ее распространении на сосуды, элементы чашечно-лоханочной системы. Операция помогает спасти жизнь пациентам на поздних стадиях онкологического заболевания.
Показанием к удалению органа могут быть и другие причины:
Подготовка к лапароскопической нефрэктомии
В день проведения хирургического вмешательства следует отказаться от употребления напитков и пищи.
Как проводится операция

Брюшную полость нагнетают углекислым газом для поднятия стенки и получения необходимого пространства для работы инструментами. С помощью оптики врач видит на экране операционное поле и отсекает пораженную почку от сосудов, которые обеспечивали подачу крови органу.
После хирург изолирует мочеточник и достает иссеченный орган с помощью специального эндомешка. Затем дренирует место проведения хирургического вмешательства, извлекает инструменты и ушивает проколы.
Послеоперационный период

В большинстве случаев пребывание в реанимации ограничивается несколькими часами, после чего человека переводят в обычный стационар. Как правило, пациентам прописывают курс антибиотиков и противовоспалительных препаратов с целью защиты от возможных осложнений: инфекций, пневмонии, спаек.
После хирургического вмешательства важно придерживаться диеты: отказаться от спиртных напитков, соленой, копченой и острой пищи. Необходимо соблюдать ограничения в питании до завершения периода приспособления организма к работе с одной почкой. Также следует избегать повышенных физических нагрузок, переохлаждения.
Пациенты, которым проводилось лапароскопическое удаление почки, значительно реже сталкиваются с осложнениями, нежели люди, прооперированные открытым методом.
Лапароскопическая нефрэктомия – эффективный метод лечения, который обеспечивает минимальное повреждение окружающих орган тканей и кровопотери. За счет небольших проколов следы после вмешательства практически незаметны, а реабилитационный период сокращается в разы.
Гистероскопия: возможные осложнения и последствия
Гистероскопия — это лечебно-диагностическая процедура, в ходе которой врач при помощи гистероскопа осматривает полость матки и цервикального канала через влагалище, а также при необходимости выполняет малоинвазивные хирургические манипуляции (удаление полипов, выскабливание эндометрия и т. п.).
Медицинский центр «Формула здоровья» уже рассказывал о том, в каких случаях и каким образом проводится гистероскопия. Между тем техническая сторона процедуры мало интересует пациенток. Гораздо больший интерес у женщин вызывают возможные последствия гистероскопии. Детальному разбору этого вопроса и посвящается представленная публикация.
Осложнения и способы их лечения
Гистероскопия является малотравматичной процедурой, а потому осложнения после её проведения возникают крайне редко. К числу возможных последствий относят:
1. Перфорация стенки матки. В зоне риска находятся пожилые женщины, у которых снижена эластичность тканей или наблюдается атрофия шейки матки. Как правило, перфорация обнаруживается врачом сразу после возникновения. Небольшие повреждения специальной терапии не требуют — достаточно курсового приёма антибактериальных препаратов и компрессов на область живота. При значительных размерах перфорационного отверстия требуется его хирургическое ушивание.
2. Операционное кровотечение. Возникает как результат травмы матки (включая и перфорацию). При небольшом количестве кровянистых выделений назначаются препараты гемостатической группы. При больших кровопотерях показано ушивание раны.
3. Послеоперационное кровотечение. Может возникнуть на 7-10 сутки после процедуры в ситуациях, когда женщине иссекали миоматозные узлы (предвестники миомы) или проводили абляцию (удаление) эндометрия. Такое кровотечение не носит угрожающего характера и успешно лечится гемостатическими препаратами.
4. Внутриматочные синехии (спайки). В зоне риска женщины, которым проводили объёмные гистероскопические операции. Может проявляться тянущими болями в нижней части живота или скудностью менструальных выделений. Профилактикой спаечного процесса является неукоснительное соблюдение послеоперационных назначений/предписаний врача. При возникновении синехий показана повторная гистероскопия для их удаления.
5. Гематометра (скопление крови в матке). Очень редкое осложнение, возникающее при травме цервикального канала. Проявляется болями в области живота и отсутствием менструальных выделений. Для устранения патологии проводят дренирование полости матки с последующим расширением цервикального канала.
6. Инфицирование. Ещё одно редкое осложнение, возникает у 0,2% пациенток. Проявляется повышением общей температуры тела, сильной болью в животе и кровянисто-зловонными выделениями из влагалища. Рекомендуемое лечение — курс антибактериальной терапии.
Важно: вариантом нормы являются влагалищные выделения с незначительными примесями крови и лёгкая боль внизу живота в течение 2-4 суток после процедуры. Если интенсивность боли и количество выделяемой крови нарастают, женщине следует обратиться к врачу.
О противопоказаниях
Гистероскопия противопоказана в следующих ситуациях:
3 наиболее часто задаваемых вопроса о гистероскопии
Вопрос: можно ли лечить осложнения гистероскопии на дому?
Ответ: при возникновении любых вышеперечисленных последствий единственно разумным вариантом действий является посещение врача и прохождение курса соответствующей терапии.
Вопрос: можно ли заменить гистероскопию другими видами исследований?
Ответ: в полной мере — нет, нельзя. Определённую информацию о состоянии матки может дать трансабдоминальное и трансвагинальное УЗИ, МРТ органов малого таза, а также аспирационная биопсия миометрия, но без проведения гистероскопии получить исчерпывающе полную картину о состоянии матки невозможно.
Вопрос: проводят ли гистероскопию девственницам?
Ответ: провести полный осмотр матки гистероскопом без повреждения гимена (девственной плевы) достаточно сложно, а потому по возможности к девушкам данный метод исследования не применяется. Если же альтернативы нет, врач может обратно ушить повреждённый гимен, восстановив этим его целостность на 100%.
Осложнения на почки после ковида: кто в группе риска
Коронавирусная инфекция опасна не только воспалением и поражением легочной ткани. Осложнения заболевания, перенесенного в любой форме, касаются сердца, головного мозга и почек. Мочевыделительная система страдает в 59% всех случаев осложнений. Исследования в провинциях Сычуань и Хубэй подтвердили наличие белка в моче у пациентов, почти у каждого второго обнаруживается и кровь.
Симптомы осложнений на почки после коронавируса
При тяжелом течении вирусного заболевания симптомы почечных осложнений появляются практически сразу. Если ковид уже перенесен, первые признаки осложнений напоминают простуду: озноб, дискомфорт, головная боль.
Выраженная клиническая картина:
Болевой синдром в поясничной области, ноющая и простреливающая боль, которая временами усиливается.
При первых симптомах осложнений на почки при коронавирусе купировать состояние легче. Если вы недавно перенесли заболевание, тщательно отслеживайте свое состояние и обращайтесь к врачу сразу, как только появится дискомфорт.
Какие осложнения на почки дает коронавирус
Заболевания почек после ковида связаны с угнетением работы клеток – в моче пациентов обнаруживаются следы ДНК вируса, что говорит о его присутствии и в мочевыделительной системе. Чаще всего состояние выражается в почечной недостаточности – острой, переходящей в хроническую.
Острое повреждение почек – один из факторов смертности от ковида при тяжелом течении болезни, потому скрининг необходим как можно быстрее. У некоторых больных вялотекущие и скрытые нарушения в мочевыделительной системе проявляются тут же при заболевании коронавирусом.
Как диагностируется постковидный синдром
Осложнения на почки после коронавируса диагностируются инструментальными и лабораторными методами:
Патология чаще беспокоит пациентов с повышенной свертываемостью крови, потому и коагулограмма входит в перечень диагностических мероприятий.
Факторы риска
Риск получить осложнения на почки после ковида выше у пациентов с такими состояниями:
Таким пациентам особенно важно вовремя проходить диагностику, даже когда признаков отклонений от нормы нет.
Как лечить постковидные осложнения
Если состояние допущено до хронического течения, его можно облегчить под руководством опытного уролога, нефролога. Чем дольше откладывается диагностика, тем больше степень поражения почечной ткани.
Самолечение всевозможными чаями и препаратами только ухудшит состояние – назначать схему лечения может только врач после получения результатов обследования.
Специалисты Государственного центра урологии в Москве занимаются лечением осложнений коронавируса на почки. Обратитесь к опытным врачам высшей категории для своевременной диагностики и терапии – все анализы и прием в одном учреждении. Возможен срочный прием в день обращения!