Положительная динамика при коронавирусе в реанимации что означает
Сатурация при коронавирусе
Сатурация (англ. saturation — «насыщенность») крови кислородом показывает, сколько этого жизненно важного для органов газа на данный момент содержится и циркулирует в крови. Показатель выражается в процентах. Низкая сатурация, в том числе при коронавирусе, указывает на гипоксемию, которая требует срочных действий. Необходимо поднять уровень кислорода в легких и крови, чтобы предотвратить осложнения, а иногда и сохранить пациенту жизнь.
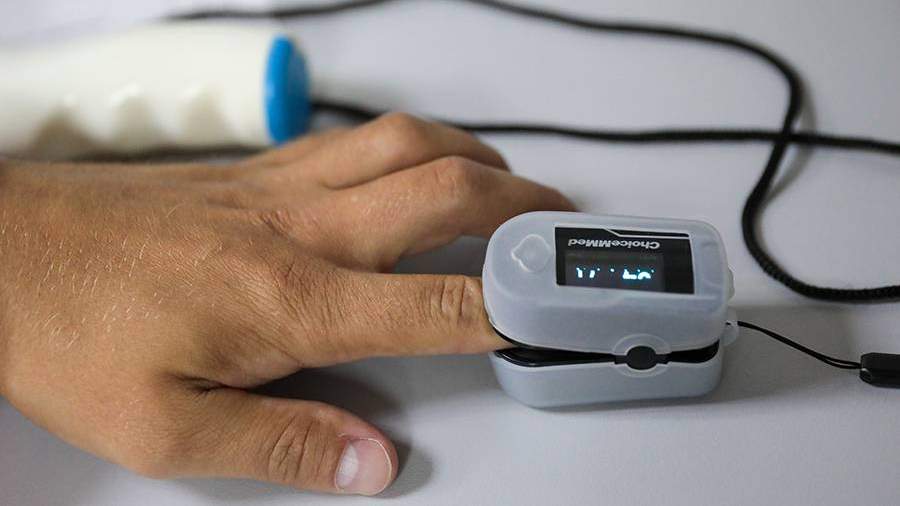
Сатурация крови кислородом измеряется специальным прибором — пульсоксиметром. С помощью этого экспресс-анализа врачи скорой помощи могут получить объективную информацию о состоянии дыхательной и кровеносной системы больного, а также оперативно принять решение о госпитализации и кислородной поддержке. Быстро сделать КТ легких не всегда представляется возможным. Если при COVID-19 у пациента явно снижена сатурация, это с наибольшей вероятностью говорит о вирусном поражении легких — пневмонии.
Измерение сатурации крови кислородом прибором пульсоксиметром позволяет бригадам скорой помощи определить тяжело больных пациентов с вероятно обширным поражением легких, вызванных COVID-19, а также оперативно принять решение о госпитализации и необходимой дополнительной кислородной поддержке.
Если у больного коронавирусом есть такой прибор дома, то он может проводить мониторинг самостоятельно, однако важно понимать, что пульсоксиметрия (измерение сатурации) не заменит визуальной оценки состояния легких (КТ легких), а неправильная интерпретация этого показателя может только напугать пациента, ввести в заблуждение бригаду скорой помощи или стоить больному жизни.
Пациенту с новой коронавирусной инфекцией и медикам нельзя ориентироваться исключительно на показатель сатурации — результат измерения сильно зависит от ряда сторонних факторов: чувствительности прибора, освещения, цвета кожи больного. Между тем, если опираться на этот показатель как на основной (без спирометрии и КТ) велика вероятность неадекватной оценки здоровья человека — при тяжелой пневмонии сатурация может некоторое время держаться в норме, а потом резко упасть. В ночное же время сатурация снижается даже у здорового человека.
В этом материале мы разберем основные вопросы, связанные с сатурацией при коронавирусе.
Что такое сатурация?
Под сатурацией понимается показатель насыщенности крови кислородом, который поступает из легочных альвеол. Вместе с кровью кислород транспортируется к органам и тканям. Снижение сатурации при COVID-19 говорит о гипоксемии, вероятной причиной которой является вирусно-инфекционное поражение легких. Гипотеза может быть подтверждена или опровергнута на компьютерной томографии — в ходе визуальной оценки легких.
Какая норма сатурации у здорового человека?
Нормой для здорового человека считается SpO2 = 95-99 (или 100)%. Норма сатурации крови кислородом зависит от индивидуальных особенностей организма человека, например, от наличия или отсутствия анемии, апноэ, хронических заболеваний дыхательной и сердечно-сосудистой систем, вредных привычек, возраста. Ночью у каждого человека сатурация снижается, причем различия бывают существенными. Например у людей с хроническими заболеваниями дыхательной системе (ХОБЛ, апноэ), адаптировавшихся к постоянной нехватке кислорода, показатель может упасть до 90% (в глубокой фазе сна).*
По наблюдениям медиков, работающих в больницах с тяжелобольными пациентами, которые находятся «на кислороде», наиболее опасное время — с 3 до 7 часов ночи. В это время регистрируется наибольшее количество летальных исходов из-за снижения сатурации, точнее из-за кислородной гипоксемии.
R.E. Gries, L.J. Brooks, Normal oxyhemoglobin saturation during sleep. How low does it go? K. Szabó, F. Ihász, The effect of reduced oxygen saturation during sleep on depression, 2020
Почему при коронавирусе снижается сатурация?
Не у всех пациентов при COVID-19 снижается сатурация, а только при развитии осложнения — вирусной пневмонии. Снижение сатурации говорит о вероятной дыхательной недостаточности. Если коронавирусная инфекция проникла к легочной ткани, а иммунитет человека не может справиться с ней, в легких начинается деструктивный процесс — альвеолярные перегородки (и интерстиций) повреждаются и воспаляются, а сами альвеолы заполняются жидким экссудатом — в норме они заполнены воздухом и являются начальным пунктом транспортировки кислорода к органа, в том числе к сердцу и головному мозгу. Поскольку при коронавирусе повреждение бронхиального дерева не наблюдается, снижение сатурации у пациента может говорить о сокращении функциональных участков легочной ткани.
Если при коронавирусе сатурация ниже 95%, больного могут госпитализировать.
Зачем измеряют сатурацию при коронавирусе?
Сатурацию при коронавирусе измеряют, чтобы быстро выявить опасную для жизни гипоксемию. Таким образом определяют тяжесть заболевания и принимают решение о дальнейших действиях: госпитализация, кислородная поддержка, компьютерная томография.
В зарубежной литературе есть термин «тихая гипоксемия» (Silent Hypoxemia), который появился только недавно, в условиях пандемии COVID-19, когда стало ясно, что довольно большой процент пациентов поступает в больницу с острой нехваткой кислорода, непропорциональной симптомам. Выходит так, что больные могут дышать, не задыхаются, сильный кашель и температура отсутствуют, при этом легкие сильно поражены, сатурация критически низкая, и необходим дополнительный кислород.
Может ли пациент с симптомами коронавируса как-то заподозрить у себя нехватку кислорода в связи с пневмонией? Да.
Симптомы снижения сатурации
Что делать, если упала сатурация?
Не паникуйте из-за снижения сатурации — нормальные жизненные показатели можно быстро восстановить, и даже значение 70% в течение нескольких дней совместимо с жизнью, причем шансы могут быть даже выше, если у пациента, например, хроническая обструктивная болезнь легких, и к низкому уровню кислорода его организм уже адаптировался. Сатурация может падать несколько дней.
Тем не менее, если при коронавирусе сатурация упала до 95%, 93, 90…%, а все измерения произведены верно (важно проверить, чтобы у пульсоксиметра был адекватный уровень заряда батареи, а сам прибор был зарегистрирован как медицинское изделие, а не приобретен у сомнительного производителя) — необходимо вызвать скорую помощь.
Почему данные пульсоксиметрии могут вводить в заблуждение?
Важно понимать, что на результат пульсоксиметрии могут влиять: чувствительность прибора (в т.ч. заряд батареи), освещение, цвет кожи пациента (чем темнее, тем выше будет показатель, что не отражает реального положения дел).
Понятие «норма сатурации» очень условно. Бывает, что пациенты с признаками коронавирусной инфекции и мобильным неинвазивным аппаратом для измерения сатурации начинают паниковать и звонить в скорую, если кислород в крови опускается, например, до 93%. Для этого обратимся к данным таблицы условной нормы:
Когда нужна госпитализация и кислородная поддержка?
Снижение сатурации опасно прежде всего для этих групп пациентов.
Если у госпитализированного пациента сатурация низкая и не поднимается даже с кислородом, то согласно действующим рекомендациям врачей-реаниматологов, больному проводится интубация трахеи.
Можно ли самостоятельно быстро поднять сатурацию?
До приезда скорой помощи и оксигенотерапии больной может принять следующие меры:
1. Сделайте дыхательные упражнения
Сядьте прямо, опустите плечи, выпрямитесь и постарайтесь расслабиться.
Откройте окна и проветрите помещение.
Лежите до 30 минут на животе.
Важно! Пожилым пациентам ввиду индивидуальных анатомических особенностей лежать на животе нельзя — возможно сдавливание дыхательного органа.
Нет данных, что какие-либо медикаменты способны эффективно повысить у больного коронавирусом сатурацию. Однако при отсутствии индивидуальной непереносимости и наличии в домашней аптечке аспирина, допустимо использование этого препарата.
Прием антикоагулянта аспирина ассоциируется со снижением потребности в механической вентиляции легких и в переводе в отделение интенсивной терапии, а также со снижением смертности пациентов, госпитализированных с COVID-19.
В целом, врачи, работавшие с тяжелобольными пациентами, неоднократно отмечали, что оксигенотерапия, а точнее постоянное пребывание пациента «на кислороде» менее эффективно, чем дыхательные упражнения. Больной должен самостоятельно, под контролем медицинского персонала дышать, «разминая» и стимулируя легкие.
Важно!Выполнение популярного упражнения с «надуванием» воздушных шариков не допустимо при поражении легких КТ-2, КТ-3, КТ-4 и особенно у пожилых пациентов, поскольку поврежденный и перерастянутый легочный матрикс может просто не выдержать нагрузки.
Как поднять сатурацию после вирусной пневмонии?
Если и после перенесенного коронавируса сатурация немного снижена, то это нормально — легочной ткани требуется время на восстановление прежней жизненной емкости дыхательного органа. Крайне полезны дыхательная гимнастика (см. комплекс дыхательных упражнений Стрельниковой) и прогулки на свежем воздухе с умеренными физическими нагрузками.
Для предотвращения агрессивного спаечного процесса в легких пациентам с выраженными на КТ фиброзными изменениями; обычно при КТ-4, КТ-3, реже при КТ-2 и очень редко при КТ-1 назначается антиоксидантная терапия пневмофиброза, которая включает диету, обогащенную антиоксидантами, ацетилцистеин, витамины группы Е (если нет аллергии).
Для уточнения диагноза и причин сниженной сатурации, после коронавируса важен КТ-контроль.
Когда еще у человека снижена сатурация?
Как измеряют сатурацию?
Сатурацию измеряют пульсоксиметром. Мобильными приборами оснащены бригады скорой помощи. Приобрести его можно и для домашнего мониторинга. Прибор напоминает прищепку, которая крепится на палец.
В течение минуты датчик со светодиодами считывает данные, а именно цвет крови (гемоглобина), который меняется в зависимости от сатурации, а также специфический пульсирующий световой сигнал, меняющийся в зависимости от изменений артериального давления.
На дисплее пульсоксиметра отображаются две цифры — верхняя показывает процент кислорода в крови, нижняя — пульс.
Сатурацию измеряют в положении сидя или лежа, рука пациента должна лежать на поверхности, а не висеть в воздухе.
В больницах также используются инвазивные приборы, с помощью которых лаборанты определяют газовый состав крови. Для этого осуществляется ее забор из артерии или вены.
Ошибается ли пульсоксиметр?
Да, результат будет ложным или искаженным, если:
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
«Просто как овощ». Почему люди продолжают болеть и через год после ковида
МОСКВА, 29 сен — РИА Новости, Альфия Еникеева. По разным данным, от 20 до 75 процентов переболевших COVID-19 и полгода спустя страдают от его последствий. Среди основных симптомов — хроническая усталость, одышка, выпадение волос, панические атаки, проблемы со сном. Медики называют это постковидным синдромом. В России его диагностируют каждому пятому пациенту. Как эти люди живут и борются с осложнениями — в материале РИА Новости.
«Ничего делать не могла»
Плюс появились проблемы с сосудами на ногах и в глазах. Я даже думала, что у меня разрыв сетчатки на фоне кислородного голодания и повреждения сосудов. Но офтальмолог ничего не нашел, слава богу. Назначил капли, не помогли — глазные яблоки будто болели изнутри. Я консультировалась с разными врачами, никто ничего не мог толком сказать. Прописывали лекарства. От одних становилось только хуже, другие совсем не действовали.
Так как я индивидуальный предприниматель, смогла себе организовать очень лайтовый режим труда. Первые три месяца, до января, не работала вообще. Бизнес просто встал. Никаких доходов — проедала подушку безопасности.
«Пришлось уволиться с работы»
Александр Корчевный, 39 лет, Экибастуз, Казахстан. Сейчас лечится в Новосибирском центре профилактики тромбозов
Я заболел в начале июня 2020 года, заразился, предположительно, на работе. Сдал ПЦР-тест — положительный. Меня отправили на добровольную изоляцию в инфекционную больницу на 18 дней. Как оказалось, зря: родные один за другим заболели ковидом.
В стационаре особо ничем не лечили, только наблюдали, поскольку болезнь протекала не тяжело. Было легкое недомогание около трех дней, потом два дня плохо сбиваемая температура до 38. Пропали запахи, снизился аппетит, появились проблемы со сном. Первый «звонок» был дней через десять после постановки диагноза. Началась неожиданная тахикардия, паническая атака и подскочило давление. Сделали укол эуфиллина. Вроде немного полегчало.
Из больницы выписался не больной и не здоровый. Очень хотелось домой после изоляции. Но дальше было только хуже. Постепенно добавлялись новые симптомы, связанные с нервами и сосудами. Начались бесконечные походы по врачам. Никто из них до конца не понимал, в чем дело и как меня лечить. Все анализы более-менее спокойные. В течение года проходил курсы у пяти невропатологов в разных городах. Все ставили два диагноза: вегето-сосудистая дистония и синдром хронической усталости. Все намекали на психолога. У него я тоже побывал, он нарушений не выявил.
«Волосы лезли клочьями»
Наиля Вагизова, 38 лет, Казань
Когда я выписывалась из больницы, меня никто не предупреждал, что это может затянуться так надолго и восстановление будет столь тяжелым. От государственной медицины сейчас никакой помощи. Врачи в поликлинике ничего не говорят. Я сама сдаю все анализы платно, пью витамины, собираю информацию в интернете, от людей, которые тоже переболели. Я по профессии врач-лаборант, поэтому начала самостоятельно в теме разбираться и контролировать свое состояние.
«Мне легче думать, что это не ковид»
Заболела коронавирусом я в конце прошлой осени, но в декабре был уже хороший анализ. Про постковид меня врач сразу предупредила. Она сама перенесла COVID-19 и знает, что это такое. Сейчас время от времени у меня проявляются какие-то типичные симптомы, но я осознанно списываю их на основное заболевание. Мне так легче.
Я постоянно под медицинским наблюдением. Меня регулярно навещает врач. Мне бесплатно выдают антиагреганты, получаю в аптеке довольно дорогой антикоагулянт. На дом приезжают осматривать узкие специалисты и берут анализы. Но я редко беспокою поликлинику просьбами. Научилась с приступами справляться сама. В целом просто надеюсь, что рано или поздно тело приспособится к чужому вирусу. Если до сих пор выжила с таким списком болезней и даже перенесла ковид, значит, надо благодарить гены и ангела-хранителя.
«Главное — довериться врачам»
Валентина Нелюбова, 59 лет, Москва
Сейчас, слава богу, все позади. Восстанавливалась после ковида несколько месяцев, долго рассказывать. Но все закончилось хорошо. Я очень благодарна врачам филиала дневной больницы Алексеева при поликлинике 121-й, что в Южном Бутово. Они реально помогают справиться с постковидным синдромом, с депрессивным состоянием. Многие боятся психбольниц. Это какое-то неправильное толкование, непонимание. А ведь только квалифицированные психологи могут добраться до проблем постковида и помочь. По крайней мере, мне помогли.
«Это уже самостоятельное заболевание»
По данным исследователей Сеченовского университета, в России от постковидного синдрома страдают больше 20 процентов пациентов, перенесших коронавирусную инфекцию. Среди самых частых жалоб — слабость (точнее, быстрая утомляемость), одышка, тревога, депрессия, проблемы со сном и выпадение волос.
«Постковидный синдром (ПКС) — это симптомокомплекс, который возникает вследствие перенесенной коронавирусной инфекции. Это очень широкое понятие, которое может включать поражение нервной, сердечно-сосудистой систем, органов желудочно-кишечного тракта, мышечную атрофию. Могут быть даже какие-то психические проявления. Его продолжительность — дело сугубо индивидуальное. У кого-то основные симптомы в легкой форме разрешаются в течение двух-трех месяцев. У других сохраняются до года и даже больше. О максимальных сроках говорить рано. Мы пока только наблюдаем это заболевание, изучаем его. По моему опыту — дольше всего у пациентов держатся различные нарушения неврологического характера, поражения периферической нервной системы», — рассказал РИА Новости заведующий кафедрой спортивной медицины и медицинской реабилитации Сеченовского университета, эксперт Лиги здоровья нации профессор Евгений Ачкасов.
По его словам, симптомы ПКС, их выраженность и продолжительность часто зависят от тяжести течения COVID-19, но не всегда. Так, среди пациентов немало людей, которые относительно легко перенесли сам ковид, а от его осложнений мучаются уже более года.
«Основа реабилитационных программ при постковидном синдроме — дыхательная гимнастика, циклические физические упражнения, кардиопротекция. Мы стремимся защитить сердечную мышцу как медикаментозно, так и различными физиотерапевтическими вариантами. Используем массажи, барокамеры. Достаточно широкий спектр. Но надо понимать, что зачастую дома реабилитировать таких пациентов очень сложно. Лучше госпитализировать. Постковидный синдром — это уже самостоятельное заболевание, и к нему надо относиться очень серьезно», — подчеркнул профессор.
Однако если симптомы ПКС ярко выражены, а возможности обратиться к врачу нет, то специалисты советуют заниматься скандинавской ходьбой. Этот вид физической активности хорошо влияет на сердечно-сосудистую и дыхательные системы. А вот надувать шарики для восстановления объема легких ни в коем случае нельзя, чтобы не получить дополнительную легочную травму.
Реаниматолог Царенко объяснил, что происходит с легкими всего за 4 дня на ИВЛ
Руководитель реанимации 52-й московской больницы рассказал, какие перспективы у больных COVID-19, которые длительное время находятся на высокопоточной кислородной поддержке.
«Спасать того, кто спасаем», — этим принципом рекомендует руководствоваться Сергей Царенко в работе с ковидными пациентами в реанимации. О причинах реаниматолог 52-й московской больницы говорит откровенно — дело в ограниченных ресурсах:
недостаточное количество аппаратов ЭКМО — даже в Москве их всего 25, не говоря о других городах России;
в очереди на препарат, который наиболее эффективно подавляет цитокиновый шторм, наша страна находится чуть ли не на последнем месте, по больницам лекарство распределяется неравномерно;
необъяснимая экономия препаратов на местах, их назначают, когда это уже практически не имеет смысла.
Сергей Царенко
Анестезиология, реаниматология
Врач анестезиолог-реаниматолог высшей квалификационной категории, заместитель главного врача по анестезиологии и реаниматологии ГКБ № 52, доктор медицинских наук, профессор
— Мы не можем спасти всех — это очевидно! — эмоционален Сергей Царенко.
Если больной находится на неинвазивном ИВЛ или инвазивном ИВЛ больше 4 суток — он не выживает, если у него тяжелый сепсис на «входе» в ЭКМО — он не выживает, тяжелый колит — не выживает, индекс массы тела больше 30 — не выживает, возраст старше 60 лет — маловероятно.
Конечно, в любой ситуации существуют исключения, ни в чем нельзя быть столь категоричным. Но статистика говорит в пользу озвученных Царенко цифр.
Читайте также
— Мы излишне увлеклись кислородной поддержкой. Неинвазивная искусственная вентиляция легких (маска) — это тоже ИВЛ. Некоторые врачи держат пациентов на ней неделями! — говорит Сергей Царенко. — Я потом с ужасом смотрю на легкие пациентов, они полностью повреждены. На ЭКМО у них ноль дыхательного объема. Ты можешь умереть рядом с этим пациентом, полтора-два месяца лечить его, но легкие у него не восстановятся. Он в конце концов умрет от сепсиса, потому что ты не сможешь подобрать для него антибактериальных препаратов.
Царенко признает: перед пандемией считалось незыблемым правилом, что иммунитет из-за вируса ослабевает, поэтому надо прикрыть больного от бактериальной инфекции антибиотиками.
— На самом деле это оказалось не так, — говорит реаниматолог Царенко. — В результате вирусной инвазии (влияния — прим. ред.) иммунитет может усиливаться, а вот антибиотики часто не нужны и даже опасны. Основой лечения должна быть ранняя агрессивная иммуносупрессивная терапия. Если бы полтора года назад мне так сказали, я бы не поверил.
Неравно дышат: у кого больше шансов выжить на ИВЛ с COVID-19
Российские ученые выделили три ключевых фактора, которые можно использовать для прогноза выживаемости больных COVID-19, подключенных к аппарату ИВЛ. В список включили оценку по шкале для определения степени полиорганной недостаточности (SOFA), соотношение числа нейтрофилов к лимфоцитам (говорит об очаге воспаления) и количество провоспалительных цитокинов (говорит о цитокиновом шторме). Если все эти показатели высоки, прогноз менее благоприятный. По словам опрошенных «Известиями» экспертов, эта работа имеет ценность, но пока вряд ли можно говорить о стопроцентной точности методики.
Прогноз невзгоды
Летальность пациентов с COVID-19, попавших на ИВЛ, в России составляет свыше 75%, сообщал ранее главный пульмонолог Минздрава России Сергей Авдеев. В реанимационные отделения попадают больные с осложненным течением болезни, поэтому и шансы выжить невелики.
Ученые из Башкирского государственного медицинского университета (БГМУ) решили выделить факторы, которые можно считать предвестниками летального исхода, а также выделить показатели, по которым можно прогнозировать выздоровление больных.
В исследование вошли около 200 человек с тяжелым COVID-19, которые находились в реанимационных отделениях в нескольких городских клинических больницах Уфы. Пациентов разделили на две группы. В первую попали кислород-зависимые больные, для поддержки жизни которых потребовалось подключение к аппарату ИВЛ. Во вторую группу вошли пациенты, которым не требовалась внешняя поддержка функции.
— Всем пациентам проводился постоянный мониторинг основных жизненных показателей сердечной деятельности (ЭКГ и ЧСС), измерялась частота дыхательных движений, артериальное давление, сатурация. Ежедневно проводился клинический анализ крови, — рассказал заместитель главного врача по хирургической помощи клиники БГМУ Ильдар Галимов.
Почти все пациенты (более 95%) имели сопутствующие онкологические заболевания, а также осложнения со стороны сердечно-сосудистой и эндокринной систем. Однако, по данным авторов, коморбидность (сосуществование у одного пациента двух или более заболеваний) играла невысокую роль в развитии летальных исходов. При этом стаж сопутствующих заболеваний и степень их компенсации имели большое значение.
Пациенты, которым потребовалась ИВЛ, были статистически значимо старше 65 лет. У них были более высокие значения площади поражения легких в виде инфильтрации и уплотнения ткани — так называемого матового стекла.
— Мы провели сравнительный анализ ряда клинико-демографических переменных среди выживших и умерших пациентов, которым проводилась ИВЛ, — сообщил Ильдар Галимов. — Умершие пациенты чаще были мужчинами и исходно имели статистически значимо более высокие баллы по шкале SOFA (шкала для определения степени полиорганной недостаточности. — «Известия»), значения отношения числа нейтрофилов к лимфоцитам и содержания маркеров воспаления интерлейкин-6 (ИЛ-6) в крови.
Баллы по шкале SOFA выставляют на основе оценки дисфункции основных систем организма: дыхательной, коагуляционной, печеночной, сердечно-сосудистой, неврологической, почечной. Чем выше показатель, тем хуже состояние пациента.
У больных COVID-19 наблюдается значительное снижение числа лимфоцитов в крови — главных клеток иммунной системы. Количество нейтрофилов же увеличивается — эти клетки удаляют разрушенные легочные ткани. Поэтому у зараженных COVID-19 обычно наблюдается снижение количества лимфоцитов на фоне увеличения количества нейтрофилов.
Интерлейкин-6 представляет собой провоспалительный цитокин. Увеличение количества этих молекул приводит к так называемому цитокиновому шторму, когда человек страдает от излишне мощной реакции иммунной системы, которая может привести к смерти человека.
В итоге российские ученые сочли особо важными для прогноза выживаемости на ИВЛ три фактора: балл по шкале для определения степени полиорганной недостаточности (SOFA), количество нейтрофилов по отношению к лимфоцитам (говорит об очаге воспаления) и число количества провоспалительных цитокинов (говорит о цитокиновом шторме). Если все эти показатели высоки, прогноз менее благоприятный.
Также отсутствие значимой положительной динамики от проводимой интенсивной терапии в течение срока до трех суток должно настораживать медицинский персонал, предупредили авторы работы.
Очевидное и вероятное
Эксперты считают, что полученные данные вполне логичны и даже частично очевидны для врачей.
— Прежде всего перечисленные маркеры выбраны для исследования потому, что они в основном отслеживаются у зараженных COVID-19, это разрешено протоколом ведения больного, — пояснила ведущий научный сотрудник Научно-клинического центра прецизионной и регенеративной медицины института фундаментальной медицины и биологии Казанского федерального университета, доктор медицинских наук Светлана Хайбуллина. — Поэтому на каждого больного набирается значительный материал в течение болезни, который после анализа этих показателей дает возможность получить статистически достоверные данные. Впрочем, выживание больного COVID-19 имеет более сложный алгоритм, чем сочетание баллов по шкале SOFA, отношение числа нейтрофилов к лимфоцитам и содержание ИЛ-6, добавила эксперт.
— Если говорить метафорично, исследованные параметры указывают на вероятность смерти намного точнее, чем подбрасывание монетки. Однако не настолько точно, чтобы ожидать стопроцентной правильности предсказания исхода болезни. Впрочем, полученные авторами работы данные имеют свою ценность. Они доказали ценность каждого из изученных параметров умерших по сравнению с выжившими. Также они показали уровень прогностической ценности использования параметров в совокупности, — сказала Светлана Хайбуллина.
Ориентироваться на перечисленные показатели можно для оценки тяжести пациента не только при COVID-19, считают специалисты.
— Например, шкала SOFA часто используется в отделении реанимации и интенсивной терапии. В любом уважающем себя отделении реанимации и интенсивной терапии органная дисфункция ежедневно оценивается по SOFA, становится понятна динамика состояния пациента и степень его тяжести. У всех пациентов с полиорганной недостаточностью данная шкала давно показала свою валидность и корреляцию с вероятностью летального исхода, — рассказал интенсивный терапевт в кардиохирургической реанимации Российского научного центра хирургии имени академика Б.В. Петровского Роман Комнов.
Связь перечисленных авторами работы факторов и смертности прослеживается давно, подтвердил ведущий научный сотрудник лаборатории молекулярной биологии МГУ им. М.В. Ломоносова Роман Зиновкин.
— Единственное, чему пока сложно дать точное объяснение, — это повышенная смертность мужчин с COVID-19, — отметил эксперт.
По его словам, есть разные версии, но пока четкого ответа наука дать не может.