Полимеразная цепная реакция на коронавирус что это
О методах тестирования на коронавирус
Сергей Собянин осмотрел новый реанимационный блок в госпитале для пациентов с коронавирусом в Сокольниках
Стартовал сбор заявок от аптек на участие в проекте по обеспечению пациентов льготными лекарствами
Сергей Собянин рассказал о модернизации Морозовской больницы
Москва сегодня является лидером среди мировых городов по тестированию горожан на выявление коронавирусной инфекции. Для этого в столице используются самые современные методы диагностики: ПЦР и ИФА (ИХЛА).
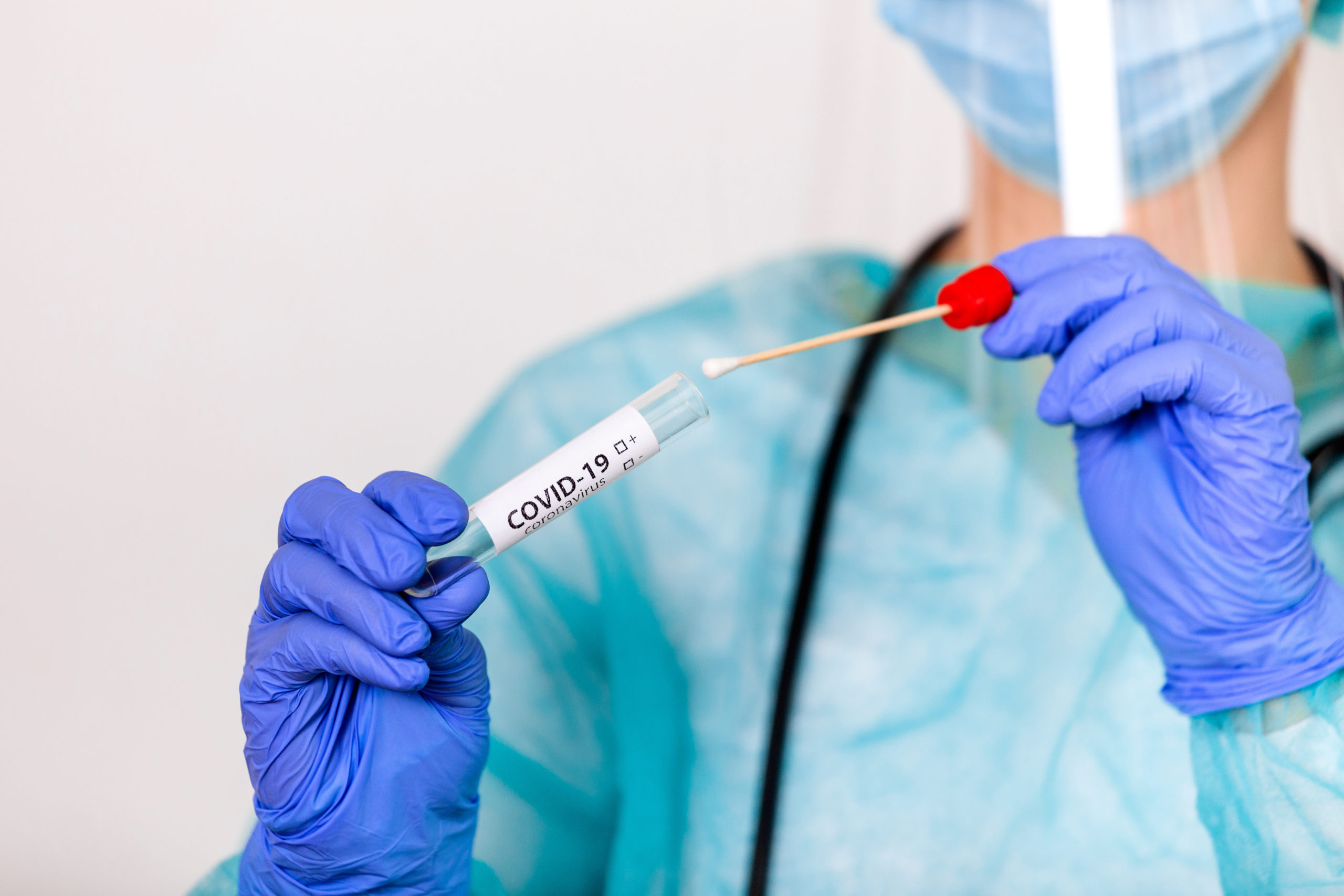
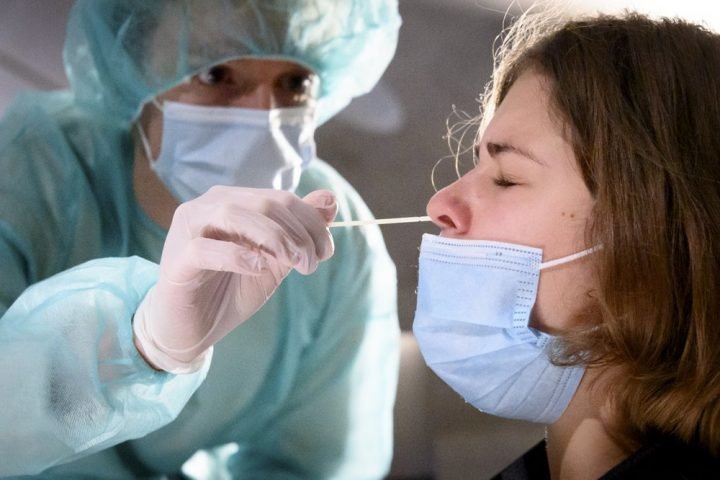
ПЦР (полимеразная цепная реакция) – метод, который позволяет выявить присутствие вируса в организме. Для исследования берется мазок из носа и ротоглотки.
Такое тестирование проводится всем жителям с симптомами ОРВИ, пациентам с пневмонией, проживающим с людьми, у которых уже был подтвержден диагноз «коронавирусная инфекция», а также всем пациентам некоронавирусных стационаров Москвы.
Анализ может быть взят врачом поликлиники на дому, в амбулаторном КТ центре или в стационаре.
Всего на сегодняшний день в Москве сделано более 1,7 млн. ПЦР-тестов.
Согласно требованиям Роспотребнадзора, если у пациента выявлен коронавирус, для выписки и подтверждения выздоровления необходимо два отрицательных результата.
В соответствии с указом Мэра Москвы, работодатели обязаны ПЦР методом тестировать на коронавирус не менее 10% сотрудников, физически посещающих предприятия, каждые две недели.
Об ИФА-тестировании
ИФА (ИХЛА) (иммуноферментный и иммунохемилюминесцентный анализ) – это лабораторное исследование по крови из вены, с помощью которого выявляют иммунный ответ к вирусу.
Анализ показывает количество антител IgM и IgG. Иммуноглобулины М говорят об активном иммунном ответе, то есть о том, что человек сейчас болеет коронавирусом. Иммуноглобулины G говорят о том, что человек уже переболел, и у него выработался иммунитет к вирусу.
Всего с начала применения метода ИФА уже проведено более 235 тысяч исследований. Из них более 18 тысяч тестов были сделаны для пациентов нековидных отделений стационаров.
Москва также дополнительно обеспечивает проведение ИФА-тестов пациентам медицинских организаций Московской области – до 10 тыс. исследований в сутки. На сегодня для них проведено уже более 15 тысяч тестов.
С 15 мая на ИФА-тестирование в городские поликлиники приглашаются москвичи в рамках исследования формирования иммунитета к коронавирусу. Массовое ИФА-тестирование позволит выявить три категории людей:
Пока принять участие в скрининге можно только по приглашению. Участники определяются методом случайной выборки среди всех возрастных групп и городских административных округов. Жителям, выбранным для исследования, приходит смс или e-mail. Тем, у кого подтвержден коронавирус, как и тем, кто болен ОРВИ, такие приглашения не приходят.
Пришли и сдали анализ – более 27 тыс. человек, записано еще порядка 10 тыс. чел.
Во всех 30 поликлиниках, на базе которых проходит тестирование, действуют строгие правила работы. Сдача крови проводится только по предварительной записи, что позволяет избежать очередей в медицинских учреждениях и не допустить распространения коронавирусной инфекции. Перед кабинетами установлены стойки, на которых администраторы печатают направления – это сокращает время ожидания внутри кабинета.
С начала распространения коронавируса в поликлиниках приняты все необходимые меры безопасности: установлены бактерицидные лампы закрытого типа для обеззараживания воздуха, антисептики для рук, не менее двух раз в сутки проводится дезинфекция всех помещений, нанесены отметки для соблюдения 1,5-метровой дистанции, по возможности оборудован отдельный вход для пациентов с признаками ОРВИ.
Также в рамках государственно-частного партнерства Москва готова будет в ближайшее время в пределах имеющихся мощностей лабораторий предоставить их часть работодателям, которые в инициативном порядке захотят методом ИФА протестировать сотрудников на иммунитет. Работодатели должны будут самостоятельно организовать забор крови и ее доставку в установленный день в одну из лабораторий Департамента здравоохранения города Москвы (заранее определенную для работодателя). Предварительно необходимо будет подключиться к информационной системе «Реестр направлений и учет результатов исследований на COVID-19» для формирования электронных направлений на анализ, поскольку в городе данный процесс автоматизирован. Подробный порядок взаимодействия будет представлен Департаментом здравоохранения в ближайшее время.
О совместном применении тестов
Два вида тестов наилучшим образом работают совместно. ПЦР-диагностика позволяет поймать заболевание на ранней стадии, увидеть вирус, когда он находится в носоглотке. При этом ПЦР-тесты имеют немаленький процент ложных результатов при более поздних стадиях заболевания. В то же время ИФА-тестирование может служить как дополнительный инструмент. Такие тесты помогают выявить заболевания, когда с момента заражения уже прошло 2 недели и вирус опустился в легкие. В сочетании с КТ-диагностикой ИФА позволяет быстро определить наличие изменений в легких и применить необходимую терапию.
Принимайте участие в мероприятиях, событиях и акциях.
Что такое ПЦР тест на коронавирус
Новый коронавирус SARS-CoV-2, вызвавший пандемию несколько месяцев назад, пока недостаточно изучен. Ученые только постигают, чем лучше лечить COVID-19, какие осложнения он может вызвать, к каким отдаленным последствиям для здоровья привести. Однако диагностирование патологии вопросов практически не вызывает. Метод ПЦР, так называемый золотой стандарт в выявлении инфекций, оказался эффективен и в отношении этого возбудителя.
Принцип действия ПЦР
Полимеразная цепная реакция с высокой точностью определяет в биологических материалах любые виды чужеродных микробов, включая вирусы, грибки, бактерии. Лабораторному исследованию подвергают пробы сыворотки крови, мочи, слюны и других жидкостей организма, в которых предположительно могут присутствовать патогены. Образцы обрабатывают химическим реагентом, благодаря которому в них выделяются фрагменты генома возбудителей. Затем посредством амплификации ферментом полимеразой и воздействия слабых электротоков обнаруженные в анализах количество чужеродных нуклеиновых кислот увеличивают, делая их видимыми для компьютерного оборудования.
Высокая чувствительность ПЦР обеспечивает точный результат даже при незначительном содержании инфекционных частиц в организме и отсутствии клинических признаков болезни. Это качественный анализ, отвечающий на главный вопрос: заражен человек или нет. Определить с его помощью, как давно был контакт с патогеном, какова инфекционная нагрузка и на какой стадии находится заболевание, невозможно. Для этого существуют другие методы диагностики.
Особенности теста ПЦР на новый коронавирус
Вирус SARS-CoV-2, как все респираторные агенты, проникает внутрь через слизистые оболочки носа, глаз или рта. В клетках он закрепляется, цепляясь специфическими шипами к рецепторам на их мембранах. Наиболее уязвимы для поражения ткани системы дыхания, мочевыделения, пищеварения, ЦНС, сердца. Их поверхность содержит рецепторы АПФ2 и ACE2, к которым тропны белки коронавируса.
В первые дни после заражения SARS-CoV-2 активно размножается в эпителии носоглотки. Инфекция содержится в отделяемом слизистом секрете и слюне. Носители, не подозревая об этом, распространяют ее при чихании, кашле, глубоком дыхании. Даже не имея симптомов такие люди опасны для окружающих. Выраженный COVID в большинстве случаев не отличается от обычных ОРВИ, специфических проявлений у него нет. Определить, заражен ли человек новым патогеном, способна только ПЦР.
В крови и лимфе коронавирусы не циркулируют. Пробы на анализ берут со слизистых оболочек носоглотки. Опыт медиков показал, что у людей с бессимптомным и манифестным течением болезни точностью исследования — около 80%, довольно велика вероятность ложноотрицательных результатов. На эпителии возбудитель долго не задерживается, подвергаясь иммунным атакам. По этой причине рационально повторять обследование несколько раз. А при длительном невыявлении вируса у людей с подозрением на COVID следует сдавать кровь на антитела к инфекции методом ИФА.
Кому необходим ПЦР-тест на коронавирус
Есть несколько основных категорий лиц, которые считаются приоритетными:
бывшие в контакте с людьми, у которых впоследствии был подтвержден COVID-19;
обнаружившие у себя симптомы гриппа или ОРЗ после визита в неблагополучные регионы или очаги повышенного заражения;
граждане старше 65 лет с признаками простуды;
состоящие в группе риска по состоянию здоровья: онкологические больные, с хроническими патологиями сердца, сосудов, легких, эндокринной системы;
прошедшие курс лечения от COVID, которым требуется подтверждение выздоровления.
Перечисленным группам исследование должно проводиться в рамках ОМС. Другие желающие провериться на наличие SARS-CoV-2, могут сделать это в лабораториях платно. Необходимые для исследования тестовые системы производятся только в научно-исследовательских институтах, имеющих государственную лицензию.
Условия проведения теста
Перед взятием биоматериала на анализ необходима подготовка. В противном случае риск ложноотрицательного результата возрастает. За сутки нужно:
отказаться от приема антимикробных препаратов;
избегать употребления алкоголя.
не принимать пищу, напитки и воду;
не употреблять освежающих леденцов, не чистить зубы;
не пользоваться жевательной резинкой, полосканиями для полости рта, назальными препаратами, ингаляторами.
Мазок на исследование берут из зева пациента. Диагностический набор может быть доставлен ему на дом бесконтактно курьером медцентра. Аппликатором со стерильным тампоном на конце несколько раз проводят по слизистой. Затем помещают взятый материал в герметичный пакет и отправляют в лабораторию.
Возбудитель COVID относится к РНК-вирусам. В процессе тестирования методом обратной транскрипции обнаруженный геном переводят в ДНК. Затем размноженный геном вновь «превращают» в РНК.
Полный цикл анализа до получения результата занимает от 2 до 4 суток. Экспресс-диагностика проводится в течение 0,5–1 часа, но имеет большую погрешность. Ее данные считаются предварительными, требующими обязательной повторной проверки.
Результаты диагностики
Трактуются результаты исследования следующим образом:
РНК SARS-CoV-2 не обнаружена: тест отрицательный — вируса в биоматериале нет;
РНК SARS-CoV-2 обнаружена: тест положительный — инфекция в организме присутствует.
В зависимости от места прохождения теста ответ может быть выслан клиникой прльзователю на электронную почту или сообщен пациенту лечащим врачом. При сомнении в достоверности результатов рекомендуется пройти ПЦР-тестирование еще раз — через 4–5 дней. Повторное обследование требуется также закончившим лечение COVID-19 для подтверждения выздоровления.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Как работает ПЦР тест на коронавирус
ПЦР-тестирование (также известное как тестирование полимеразной цепной реакции) — это тип лабораторного исследования, который сообщает, есть ли у кого-то в настоящее время COVID-19. Этот вид диагностики в отличие от экспресс-тестов, которые проверяют наличие антител в крови, выявляет непосредственно наличие вируса в организме. ПЦР-тестирование проводится в лаборатории и может помочь найти даже крошечное количества вируса. Это достигается за счет усиления генетического материала вируса до уровня, на котором он может быть обнаружен. Для теста требуется образец от человека. Этот образец собирается врачом, обычно с помощью тампона, вводимого человеку в нос или горло.
ПЦР-тесты используются для непосредственного определения наличия антигена, а не наличия иммунного ответа организма или антител. Обнаруживая вирусную РНК, которая будет присутствовать в организме до того, как сформируются антитела или появятся симптомы заболевания, тесты могут определить, есть ли у кого-то вирус на очень ранней стадии.
Кому и когда нужно проходить диагностику
Ваш врач, другой медицинский работник или отдел общественного здравоохранения порекомендуют пройти тест. Определенные группы считаются высокоприоритетными для диагностического тестирования. К ним относятся люди с признаками и симптомами COVID-19, которые:
Другим людям может быть предоставлен приоритет для тестирования в зависимости от рекомендаций местного департамента здравоохранения по мониторингу COVID-19 в отдельных сообществах.
Как работает ПЦР
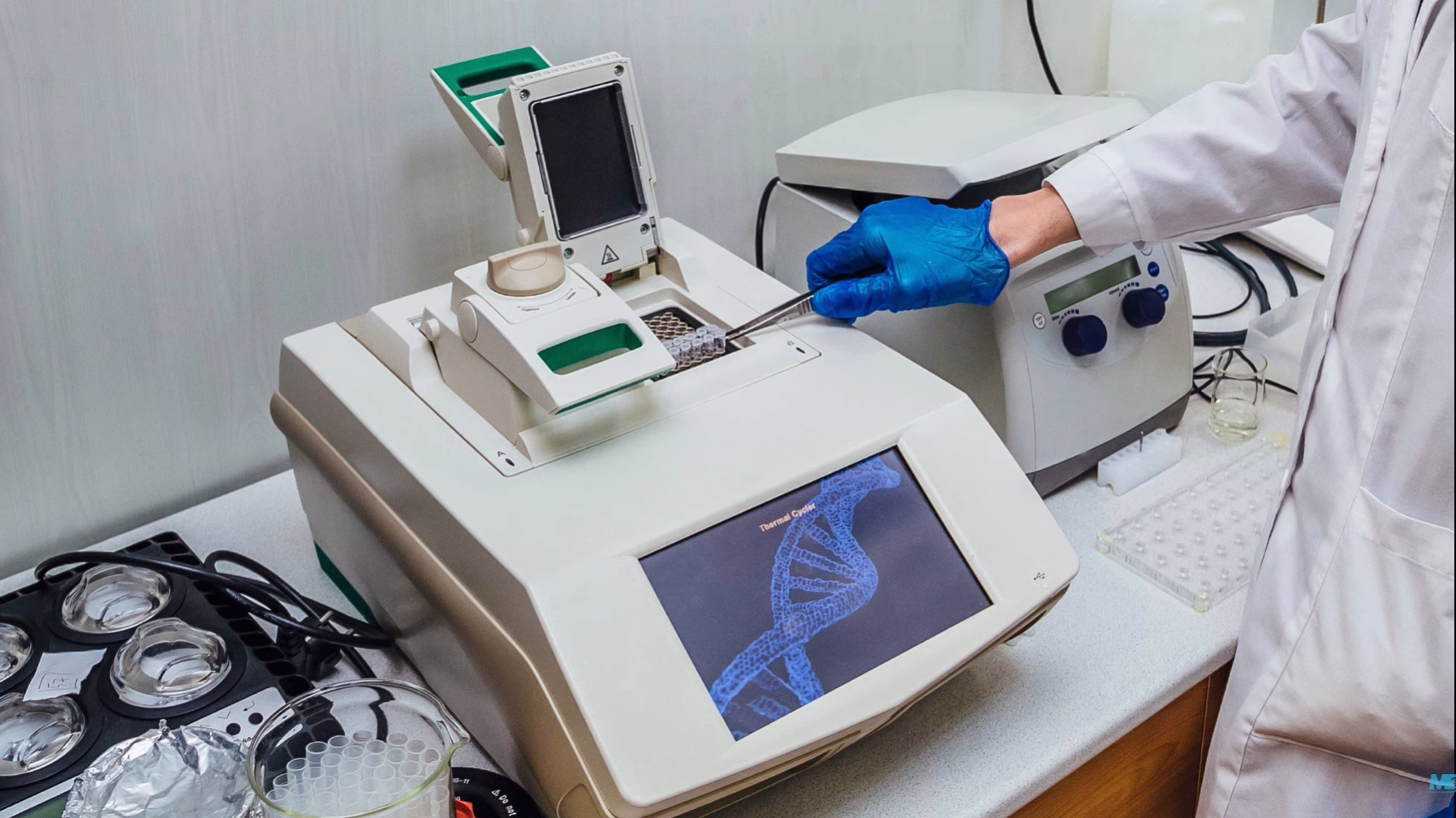
ПЦР проводится в 3 основных этапа. Эти три шага повторяются в течение 30 или 40 циклов. Циклы выполняются на автоматическом циклическом устройстве, которое быстро нагревает и охлаждает пробирки, содержащие реакционную смесь.
За один цикл одиночный сегмент двухцепочечной ДНК-матрицы амплифицируется в два отдельных фрагмента двухцепочечной ДНК. Эти две части затем доступны для усиления в следующем цикле. По мере повторения циклов создается все больше и больше копий, а количество копий шаблона увеличивается в геометрической прогрессии.
На последнем, четвертом этапе к рецепторным участкам на РНК присоединяется индикатор, который, затем, окрашивается на контрольном и/или тестовом участке тест-кассеты.
Как проводится диагностика
Для диагностического теста на COVID-19 медицинский работник берет образец слизи из носа, горла или образец слюны. Образец, необходимый для диагностического тестирования, можно взять в кабинете врача, в медицинском учреждении, в центре тестирования или на дому (а некоторых ситуациях выезд лаборанта возможен на дом). Рекомендуется использовать длинный мазок из носа (мазок из носоглотки), хотя мазок из зева приемлем. Врач или другой медицинский работник вставляет в нос пациента тонкую гибкую палочку с ватой на кончике или проводит тампоном по задней стенке горла, чтобы собрать образец слизи. Это может быть несколько неприятно. Что касается пробы из носа, мазок может производиться в обеих ноздрях, чтобы собрать достаточно слизи для анализа. Тампон ненадолго остается на месте, прежде чем его осторожно поворачивают при извлечении. Образец герметично закрывается в пробирке и отправляется в лабораторию для анализа.
Что влияет на результат тестирования
Технические проблемы, включая загрязнение во время отбора проб (например, тампон случайно касается загрязненной перчатки или поверхности), загрязнение ампликонами ПЦР, загрязнение реагентов, перекрестное загрязнение образца и перекрестные реакции с другими вирусами или генетическим материалом — основные причины ложных результатов исследования.
Но кроме технических проблем на информативность исследования влияет правильная подготовка. Пациент должен быть проинформирован о том, что за 4 часа до тестирования он не может курить, есть, жевать жвачку, чистить зубы или полоскать рот ополаскивателем.
Современная альтернатива ПЦР
Цепная реакция. Как работают тесты на коронавирус?
Как выглядят тесты на COVID-19, как они устроены, насколько точны и насколько доступны российским врачам? Об этом СПИД.ЦЕНТР поговорил с научной журналисткой, заместителем главного редактора портала PCR.news и профессиональным биологом Еленой Клещенко.
— Первый вопрос: а как вообще выглядит тест на коронавирус? Экспресс-тест на ВИЧ мы все видели: белая лопаточка с ручкой и пробирка с реагентом. Через 15 минут готов результат. Новый коронавирус тестируется по методу полимеразной цепной реакции (ПЦР). Насколько вообще его сложно производить?
— Выглядит тест на коронавирус как пробирки с прозрачными жидкостями в коробочке или пакетике, как-то так. Но чтобы провести саму реакцию и получить результат, нужно еще специальное оборудование.
Производить тест умеренно сложно, это высокие технологии, но очень хорошо отлаженные за много лет. Ограничения — как на любом производстве: реагенты и материалы, производственные мощности и должная культура производства — не надо объяснять, что будет, если чихнуть в пробирку, — плюс кадры. Каких объемов реально достигнуть — зависит от того, какие мощности будут задействованы: если, например, какие-то линии, которые сейчас производят ПЦР-тесты для других инфекционных заболеваний, волевым решением перебросить на SARS-CoV-2, производство возрастет.
— Почему сейчас тестируют коронавирус именно по методу ПЦР, а не иммуноферментного анализа, например, как ВИЧ? С ИФА диагностика была бы быстрее, дешевле? Или это вообще не имеет значения?
За подробностями лучше обратиться к специалистам в области молекулярной диагностики. Но, на мой взгляд, ПЦР с обратной транскрипцией, а именно он используется в случае с COVID-19, — хороший метод. Для ПЦР-тестов характерна высокая чувствительность. В их основе лежит амплификация нуклеиновой кислоты, то есть даже при малом количестве копий в образце можно получить хороший сигнал. Кроме того, для разработки таких тестов нужен, по большому счету, только геном вируса или часть генома.
— По факту ПЦР-тесты для COVID-19 появились почти сразу после того, как китайцы опубликовали расшифровку генома вируса. То есть для того, чтобы начать их разработку, не нужно было никаких образцов, хватило журнальной публикации и специалистов, способных быстро разработать технологию.
— Да. В том и прелесть ПЦР-теста, что для него достаточно генома вируса. Зимой, как только первый геном был опубликован, специалисты во всех странах начали заказывать синтез генетического материала nCoV-19. Зная нуклеотидную последовательность генома, в лаборатории можно получить участок этого генома и дальше экспериментировать уже с ним. В частности, проверить чувствительность и специфичность теста, используя вместо клинических образцов растворы ДНК.
В январе у ученых большинства стран вообще и не было другого выхода, настоящие пациенты имелись только в Китае. К такому методу могут быть претензии. Например, если чувствительность теста проверяется по растворам кДНК, не учитываются потери при обратной транскрипции. Тут разные другие тонкости. Но в целом ученые сработали очень оперативно.
КАК УСТРОЕН МЕТОД ПЦР?
ПЦР (полимеразная цепная реакция) — это метод тестирования, который способен находить генетический материал вируса непосредственно в крови пациента, слюне или любой другой жидкости, изобретенный в 1983 году американским биохимиком Кэрри Муллисом.
Он основан на многократном копировании (амплификации) определенных участков вирусной ДНК в лабораторных условиях. По факту, чтобы «засечь» вирус в организме, с помощью специального фермента, собирающего из нуклеотидов по образцу вирусной ДНК ее копию, ученые дублируют фрагменты генетического материала вируса, пока их число не станет настолько большим, что будет возможно зафиксировать его присутствие с помощью флуоресцентных меток.
Как это работает?
Сначала вирусную ДНК выделяют из материала, представленного в лабораторию, денатурируют: на этом этапе двухцепочечную ДНК-матрицу нагревают до 94—96 °C, чтобы цепи ДНК разошлись. Затем добавляют так называемые праймеры — начальные звенья цепочки, которые необходимы для старта синтеза новой копии, и так называемую полимеразу — тот самый фермент, который и будет заниматься репликацией ДНК.
Как правило, для лабораторной ПЦР используются ДНК-полимеразы из термофильных бактерий, поскольку в течение реакции смесь многократно охлаждают и нагревают. На следующем этапе в смесь из ДНК, полимеразы и праймеров добавляются нуклеотиды — то есть строительный материал для воспроизводства, после чего емкость с нею нагревается до 37°C, и процесс запускается.
На последующей стадии элонгации полимераза начинает синтез на каждой из двух цепочек разделенной ДНК недостающей пары. Происходит это по принципу комплементарности: фермент присоединяет напротив каждого нуклеотида, из которых состоят ДНК, противоположный. По завершении реакции цикл неоднократно повторяется (см. видео ниже).
В случае с вирусами, содержащими не «двойную» ДНК молекулу, а «одинарную» РНК (а это коронавирусы, или, например, ВИЧ), ученым приходится сначала провести обратную транскрипцию РНК с помощью фермента обратной транскриптазы, а уже потом производить амплификацию по той схеме, что была указана выше. Именно так, собственно, поступает и сам вирус, попадая в клетку, перед тем как встроить свою ДНК в человеческую и приступить к синтезу собственных белков, из которых состоит его «тело» (то есть не генетического материала, а самих вирусных частиц, при ПЦР же, наоборот, копируется генетический материал, а не новые частицы вируса).
Ингибиторы обратной транскриптазы — одни из самых распространенных видов лекарств от ВИЧ-инфекции. К ним относятся, например, зидовудин и ламивудин — самые первые препараты АРВТ, разработанные еще в 80-х.
Производится ПЦР на специальных приборах, амплификаторах, или так называемых термоциклерах (Thermal cycler).
Наглядно, как работает метод ПЦР, можно посмотреть на приведенном ниже видео.

— Что касается ИФА-тестов для коронавируса, их разработать так и не успели?
— Почему? Тесты на определение антител к антигенам SARS-CoV-2 в крови существуют. У теста на антитела свои преимущества. Но я бы сказала так: они с ПЦР-тестом дополняют друг друга. Тест на антитела лучше работает на поздних стадиях. Антитела в крови сохраняются и тогда, когда вирус исчезает из организма, то есть с помощью такого теста можно узнать, кто переболел COVID-19 в прошлом.
— Даже если у пациента не было выраженных симптомов и дело обошлось без госпитализации?
— А что за организации, кто в нашей стране занимается этими тестами? Роспотребнадзор?
— Роспотребнадзор — это очень обширная структура. Государственный научный центр вирусологии и биотехнологии «Вектор» в нее входит, он и разработал тесты, которыми пользуются в лабораториях Роспотребнадзора. То есть производит тесты «Вектор», а проводят тестирование региональные центры Роспотребнадзора. Также на данный момент зарегистрирована тест-система от ФГБУ «Центр стратегического планирования и управления медико-биологическими рисками здоровью» Минздрава России (ЦСП).
У каждого теста есть погрешность. При низкой заболеваемости ложноположительных результатов может быть намного больше, чем выявленных реальных пациентов, даже если тест вполне хороший.
О разработке своих тестов заявили и некоторые другие организации — Научно-исследовательский институт микробиологии Минобороны РФ совместно с компанией СИНТОЛ, НИЦ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Минздрава России (НИЦ им. Н. Ф. Гамалеи), компания «ДНК-технология». Производство собственных тест-систем планирует запустить Центр молекулярной диагностики CMD (ЦНИИ эпидемиологии Роспотребнадзора). И это хорошо, когда есть разные тест-системы, их можно сравнить, проверить результаты одной с помощью другой.
На первом заседании координационного совета по борьбе с коронавирусом вице-премьер РФ Татьяна Голикова сказала, что правительство ждет от регионов предложений о том, на базе каких еще лабораторий можно будет проводить эти исследования. Частные компании тоже смогут делать тесты на коронавирус на платной основе. Возможно, в самом скором времени будет новая информация о том, как все это будет происходить.
— На 15 марта появилась информация, что в России было произведено почти 110 тысяч тестов на коронавирус. Это много для наших масштабов или мало?
— По поводу возможности произвести достаточное количество тестов — тут много вопросов: производственные мощности, которыми мы располагаем, количество реагентов, которые понадобятся, наконец, лаборатории с необходимой техникой и обученным персоналом, где эти тесты проводить. Мало нам будет пользы и от миллиона тестов, если не хватит рук, чтобы эти тесты запускать. Все эти вопросы надо исследовать.
— Российских тестов несколько. В чем их принципиальные отличия? Почему государство выбрало именно те, что сделали в «Векторе»?
— Пока в России зарегистрировано три теста — два от «Вектора» и один от ЦСП. У тест-системы ЦСП чувствительность указана выше, есть внутренний контроль — РНК, которую добавляют в образец. Если эта РНК исчезнет в процессе, не даст сигнала, значит, что-то пошло не так. Это знак, что могла исчезнуть и вирусная РНК, а стало быть, отрицательный результат следует считать ложноотрицательным. Про остальные тест-системы поговорим, когда они получат регистрационные удостоверения.
Почему государство выбрало именно «Вектор» для выполнения этого задания, мне неизвестно. Наверное, могли бы выбрать и, например, ЦНИИ эпидемиологии того же Роспотребнадзора. «Вектор» знаменит тем, что в нем работают с опасными патогенами, а «уханьский коронавирус» на тот момент выглядел очень пугающе: и по смертности среди заболевших, и по инфекционности были прямо страшные оценки. Может быть, в этом причина, может быть, в чем-то другом, это надо узнавать у тех, кто принимал решение.