Одиночные и множественные очаги — дифференциальный диагноз
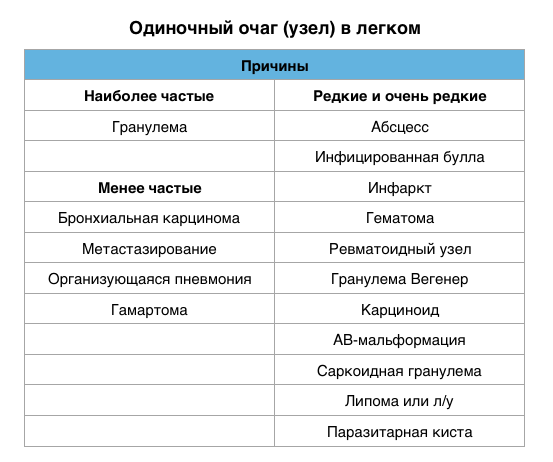
Одиночный легочный очаг (узел)
Одиночный легочный очаг (узел) — это локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см, который должен полностью окружен легочной паренхимой и не связан с плеврой, средостением, легочным корнем.
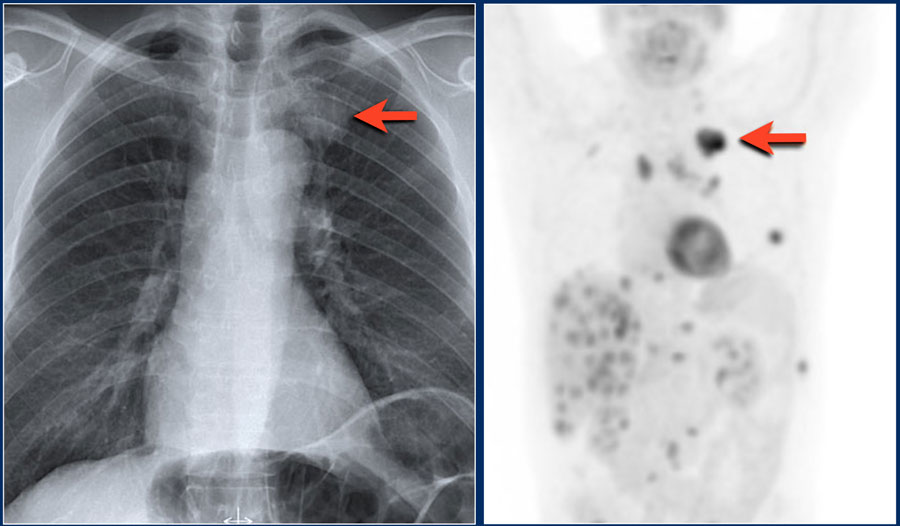
Очаги, которые не реагируют на лечение антибиотиками, наиболее точным неинвазивным методом исследования является ПЭТ/КТ.
ПЭТ/КТ позволяет обнаружить злокачественный узел с чувствительностью 97% и специфичностью 78%. Ложно-положительные результаты присутствуют также, но при случаях хронической гранулематозной болезни и ревматоидном артрите. Ложно-отрицательные результаты бывают при низко дифференцируемых опухолях таких, как карциноид и альвеолярно-клеточном раке размером менее 1 см.
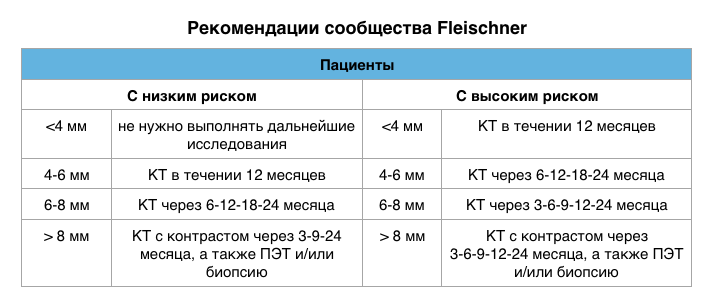
Рекомендации сообщества Fleischner
Выше представленные изображения органов грудной полости должны будут сравниваться с последующими снимками в течении двух лет для определения изменения размера узла. Повторное исследование важно так, как окруженные изменениями по типу матового стекла растут медленно.
Для узлов с признаками доброкачественной кальцификацией повторные исследование не требуются.
Рекомендации сообщества при визуализации узлов размером 8-10 мм в зависимости от клинической картины:
Как только на последующих снимках выявлен рост узла, то обязательно выполнение гистологической верификации диагноза.
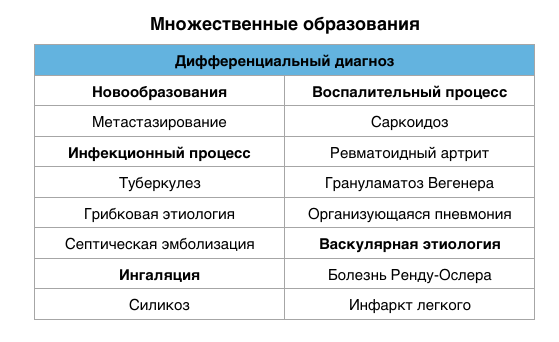
Множественные очаги
Дифференциальный диагноз множественных очагов в легких очень длинный. Наиболее частые представлены в таблицы. Очень часто трудно отдифференцировать множественные очаги от мультифокальной консолидации.
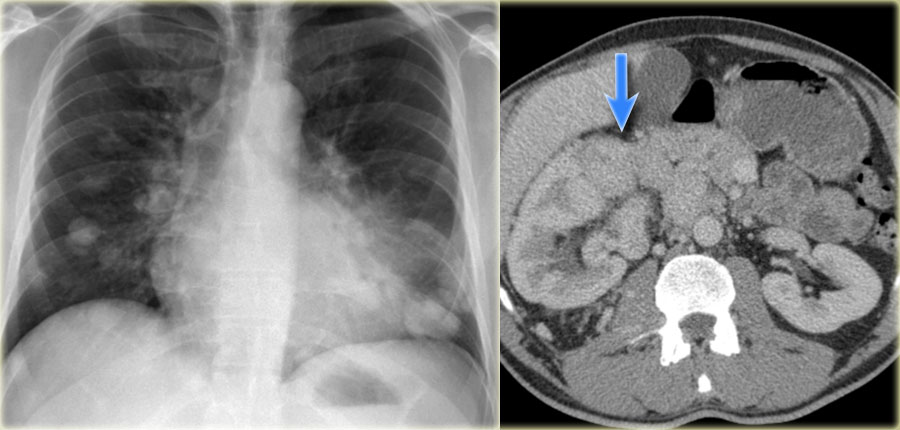
Метастазы
Метастазы являются частой причиной множественных очагов легких. Обычно очаги различные по размеру, с четкими контурами и чаще локализуются в нижних долях и субплевральной области легких. На КТВР множественные очаги обычно визуализируются, как очаги, локализующиеся произвольно не так, как при многих заболеваниях перилимфатически или центролобулярно. На снимках визуализируется почечно-клеточная карцинома, прорастающая в нижнюю полую вену и последующим распространением в легкие.
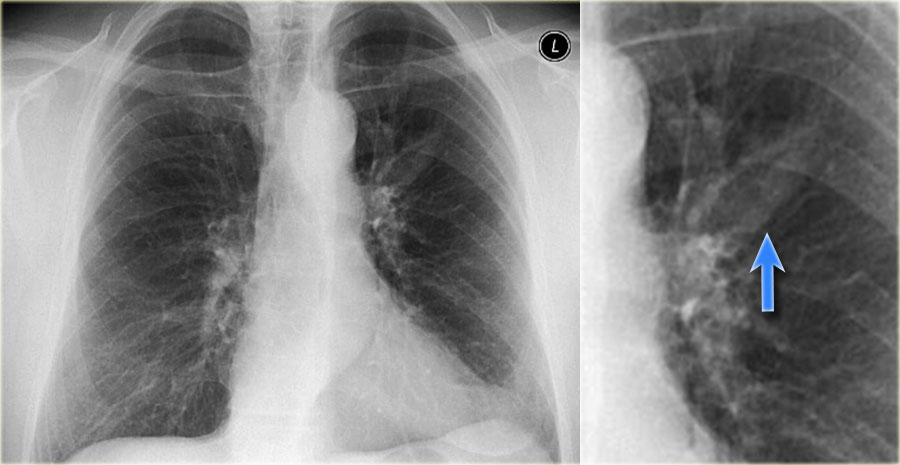
Ниже представлен другой пациент с метастазированием легкого. Первичная опухоль в языке.
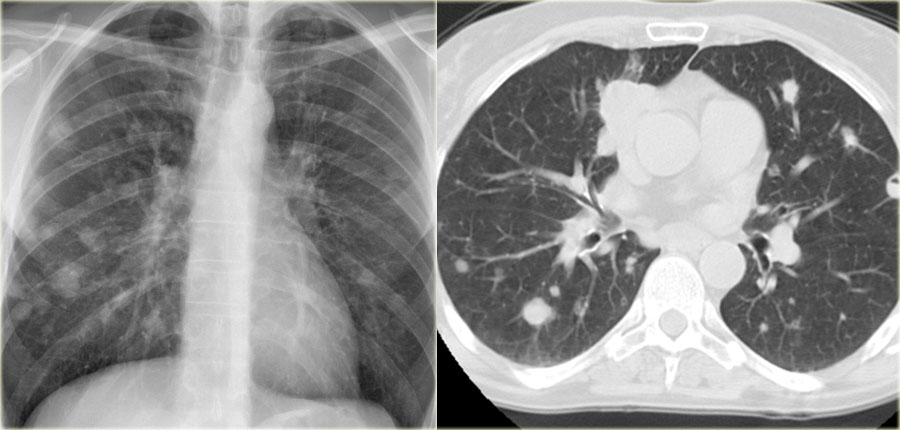
Скопление мокроты.
Скопление мокроты часто является причиной картины поражения легкого множественными очагами. Иногда очень сложно дифференцировать изменения характерные при скоплении мокроты и рак легкого. Скопление мокроты чаще всего наблюдается у пациентов с бронхоэктатической болезнью, муковисцидозом и аллергическим бронхолегочным аспергиллезом.
В ниже представленном случае на КТ визуализируются бронхоэктазы с скоплением мокроты.
Ниже представлен типичный случай.
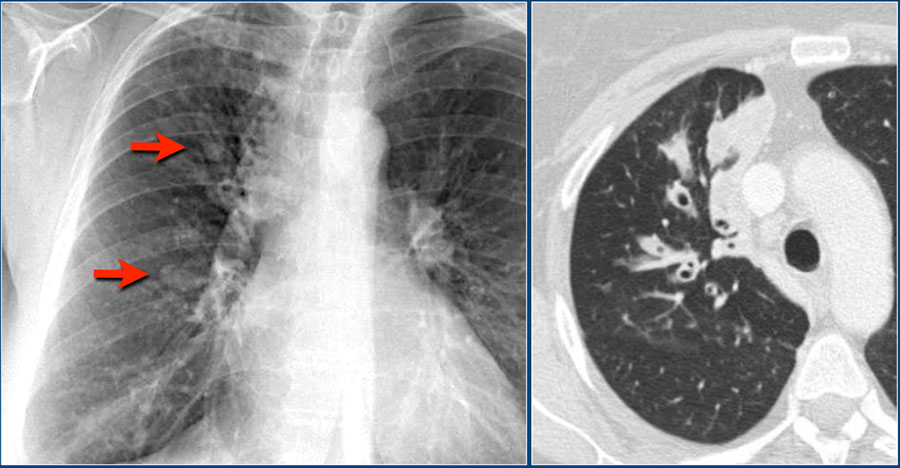
Бронхиальная атрезия
Бронхиальная атрезия — это врожденное заболевание бронхов, при котором визуализируется патологический бронх «забитый» слизью (красная стрелка) и гиперинфляция легкого (синяя стрелка).
Поражение легких по типу матового стекла на КТ
Благодаря мультиспиральной компьютерной томографии грудной клетки, или МСКТ, которая считается наиболее информативным методом обследования легких, врачи могут диагностировать инфекционно-воспалительные и онкологические заболевания на ранних стадиях.
«Матовые стекла» характерны для пневмонии, туберкулеза, рака легких и других опасных состояний. Какие именно и по каким признакам их различают? Рассмотрим подробнее в этой статье.
Что такое «матовое стекло»?
«Матовые стекла» — это участки уплотнения легочной ткани, которые хуже пропускают X-Ray лучи. По-другому их называют очагами уплотнения ткани легких. На томограммах такие области напоминают светлые пятна или мутноватый налет. Очаги по типу «матового стекла» свидетельствуют о том, что альвеолы легких заполнены жидкостью (транссудатом, кровью), а не воздухом. Также они могут свидетельствовать о снижении пневматизации легких из-за фиброзных изменений. Альвеолы участвуют в газообмене, снабжают клетки кислородом и выводят углекислый газ, поэтому заполнение их полости жидким веществом или клетками соединительной ткани недопустимо.
Если общая площадь «матовых стекол» увеличивается, это свидетельствует о прогрессирующем инфекционно-воспалительном заболевании. Пациента начинает беспокоить нехватка воздуха, одышка, кашель.
При каких заболеваниях «матовое стекло» проявляется на томограммах?
По данным кафедры лучевой диагностики ММА им. Сеченова, картину «матовости» чаще всего дают пневмонии (вирусные, бактериальные, грибковые), однако инфильтрация легких характерна и для других патологических состояний. Вот только некоторые из них:
Оценивая данные КТ легких, врач-рентгенолог дифференцирует заболевания по специфической картине «матовых стекол»: их количеству, локализации, наличию других признаков, по которым возможно определить причину патологических изменений ткани легких. Например, для двусторонней вирусной пневмонии характерно наличие «матовых стекол», расположенных периферически в нижних и задних отделах легких. В более поздней стадии наблюдается консолидация очагов инфильтрации с утолщением перегородок альвеол.
«Матовые стекла» при туберкулезе могут быть расположены рядом с бронхами или диссеминированы — в этом случае наблюдается множество маленьких светлых участков (инфильтратов), хаотично расположенных во всей полости легких. Также при туберкулезе на КТ легких можно обнаружить характерные фиброзные тяжи, ведущие к корню легкого — это перибронхиальное воспаление, признаки лимфостаза с увеличением лимфатических узлов. Единичные участки «матового стекла» малого размера без четкого паттерна какого-либо заболевания могут указывать на новообразование, развивающийся фиброз, аденокарциному (рак) легких.
Иногда «матовые стекла» указывают на сосудистые патологии, которые приводят к сдавливанию альвеолярного пространства. У пациентов с ожирением могут появится в гравитационно-зависимых (нижних) областях легких под воздействием лишнего веса. У здоровых пациентов эффект «матового стекла» может проявиться на томограммах в случае, если сканирование грудной клетки проведено на выдохе (правильно — на глубоком вдохе).
Не принимая в расчет эти погрешности и говоря об истинном синдроме «матового стекла» на КТ легких, отметим, что это признак нефункциональных участков легких. В норме уплотнений и препятствий для дыхания быть не должно, а легочная ткань представлена на томограммах однородным темным цветом. Очень редко «матовые стекла» указывают на индивидуальные особенности организма пациента, например, на нетипичное расположение диафрагмы у новорожденных. Но это единичные случаи, поэтому давайте рассмотрим наиболее распространенные паттерны заболеваний, при которых на томографии встречаются «матовые стекла».
«Матовые стекла» на КТ при пневмонии
Чаще всего «матовое стекло» на КТ проявляется при воспалении легких, причем это может быть абсолютно любая пневмония: вирусная, бактериальная, с атипичным развитием симптомокомплекса, очень редкая интерстициальная и так далее. Поскольку спектр возбудителей пневмонии чрезвычайно широк, а дифференцировать заболевания легких по одному эффекту «матового стекла» не всегда представляется возможным, пациенту рекомендуется лабораторная диагностика — анализ крови или отделяемого из дыхательных путей на предмет микоплазм, пневмококков, коронавируса и других возбудителей.
Общим признаком острых пневмоний на КТ является наличие инфильтратов («матовых стекол») разной формы и протяженности. «Матовые стекла» расположены вокруг очагов или диффузно, как при туберкулезе. Однако в отличие от туберкулеза, их размер обычно больше, есть тенденция к консолидации инфильтратов и образованию рисунка по типу «булыжной мостовой». В отдельных случаях визуализируются просветы бронхов, содержащих газ. Это называется синдромом «воздушной бронхографии». В сочетании с эффектом «матового стекла», он также относится к явным признакам пневмонии.
Для пневмонии, вызванной коронавирусом COVID-19, характерно периферическое расположение очагов поражения под плеврой. Наиболее уязвимы билатеральные нижние доли и задние отделы легких. Отмечается тенденция к консолидации «матовых стекол» и утолщению перегородок альвеол, иногда — признаки фиброза легких.
Тяжелым формам коронавирусной пневмонии сопутствует острый респираторный дистресс-синдром. ОРДС — это обширное двухстороннее воспаление, при котором наблюдается множество инфильтратов и отек легких. На томограммах фрагментарные участки «матового стекла» кортикальной формы присутствуют с двух сторон и имеют вид «лоскутного одеяла».
При пневмоцистной пневмонии, вызванной дрожжеподобным грибом Pneumocystis Jirovecii, наблюдается несколько иная картина. Участки уплотнения легких по типу «матового стекла» обычно расположены с двух сторон симметрично (но иногда диффузно и неравномерно). Уплотнения преобладают в прикорневых областях легких, а диффузные изменения — в верхних и нижних отделах. Для пневмоцистной пневмонии, как и для вирусной, ассоциированной с COVID-19, характерны эффект консолидации и симптом «лоскутного одеяла», но на томограммах легких видны и другие признаки: воздушные кисты, пневмоторакс.
Отдельную группу заболеваний представляют идиопатические интерстициальные пневмонии, причину которых не удается установить. Помимо «матового стекла» на сканах КТ легких можно обнаружить симптом «сотового легкого», бронхоэктазы, ретикулярные изменения. Идиопатические пневмонии требуют гистологического обследования.
На основании данных компьютерной томографии легких и анамнеза пациента врач-рентгенолог сможет определить поражение легких, характерное для пневмонии. В рамках дифференциальной диагностики учитывается плотность и форма «матовых стекол», их количество, в целом оценивается рисунок. Однако определить возбудителя пневмонии и тактику лечения можно после дополнительной лабораторной диагностики.
«Матовое стекло» на КТ при туберкулезе
Очаги инфильтрации по типу «матового стекла» встречаются и при туберкулезе. Его вызывает бактерия Mycobacterium tuberculosis. Считается, что все взрослые люди, достигшие возраста 30 лет, являются носителями микобактерии в «спящем» виде. Когда иммунитет подавлен, бактерии туберкулеза могут активизироваться, и человек заболеет.
При туберкулезе на КТ легких обычно видны множественные мелкие (милиарные) очаги, диссеминированные по легким. Возможна их концентрация в определенной доле. Часто присутствует инфильтрат в форме «дорожки», ведущей к корню легкого. Отмечается увеличение лимфатических узлов. Окончательно отличить туберкулез от пневмонии возможно по результатам ПЦР-диагностики — анализа крови на предмет возбудителя инфекционного воспаления легких.
«Матовое стекло» на КТ при отеке легких
Отёк легких — это осложнение массивного воспаления, сепсиса, токсического отравления. Отек часто возникает как осложнение хронических и острых заболеваний легких, следствие коронарной ишемии, сердечной недостаточности, патологических сбоев в работе других органов и их систем.
При кардиогенном отеке легких наряду с «матовыми стеклами» наблюдается утолщение междолевой плевры, сетчатая деформация легочного рисунка, а контуры корней легких расширенные и нечеткие.
К дополнительным признакам отека легких на КТ относится увеличение диаметра легочных сосудов, расширение камер сердца и жидкость в плевральной полости.
«Матовое стекло» при аденокарциноме (раке) легкого
По эффекту «матового стекла» на КТ легких определяют злокачественные новообразования — рак легких. Аденокарцинома — самый распространенный вид опухоли; существенным «спусковым механизмом» для ее образования является курение, наследственность, возраст (старше 40 лет).
Опухоль аденокарцинома формируется из клеток железистого эпителия. На томограмме представлена единичным обычно небольшим (от 2 мм) участком уплотнения по типу «матового стекла». В отдельных случаях у пациента наблюдается несколько «матовых стекол» диффузного или диффузно-мозаичного типа. Аденокарцинома представлена различными морфологическими подтипами и требует динамического наблюдения.
Не пытайтесь самостоятельно интерпретировать изображения. Выявить «матовые стекла» и дать им дифференцированную оценку может только профильный врач специалист, прошедший обучение и имеющий соответствующий сертификат.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Полигональный очаг что это
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2016;(10): 57-60
Павлов Ю. В., Рыбин В. К. Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?. Хирургия. Журнал им. Н.И. Пирогова. 2016;(10):57-60.
Pavlov Iu V, Rybin V K. First time revealed small formations of lungs (under 2 cm in diameter). Dynamic follow-up or surgery?. Khirurgiya. 2016;(10):57-60.
https://doi.org/10.17116/hirurgia20161057-60
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Одиночный очаг в легких (ООЛ) определяют как локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см [15]. Это международное определение отличается от традиционного отечественного представления о легочных очагах, источником которого является фтизиатрическая практика (в классификации туберкулеза легких размер очагов не превышает 1 см, а уплотнения большего размера определяются как инфильтраты, туберкуломы и другие виды изменений) [14, 15].
Патологические образования легких малого размера (до 2 см) в большинстве случаев выявляются при проведении компьютерной томографии грудной клетки, выполняемой по различным причинам [10, 11, 14, 16-18].
Между тем по результатам одного КТ-исследования часто трудно провести дифференциальную диагностику, требуются повторные исследования в динамике. При воспалительном процессе очаги исчезают через 1-2 мес. В случае атипичной железистой гиперплазии очаги не изменяются в течение нескольких лет. При аденокарциноме можно заметить увеличение размера и/или усиление плотности, а также сосудистую конвергенцию [11, 12].
Обнаруженные при таком обследовании очаговые образования в легочной ткани нередко остаются без внимания специалистов, что порой влечет за собой неутешительные результаты лечения этой категории больных.
По мнению С.В. Миллер и соавт. [8], диагностическая торакотомия является завершающим методом комплексного обследования больных с округлыми образованиями легких небольшого размера и обеспечивает действительно раннюю диагностику и своевременное хирургическое лечение. Следовательно, радикальное хирургическое вмешательство, предпринятое при округлом образовании в легком, генез которого неясен, является методом, позволяющим провести морфологическую верификацию ранней стадии злокачественной опухоли и выполнить органосохраняющую операцию.
Другие авторы считают, что в настоящее время не существует единого подхода к определению характера очаговых образований легких. Очевидно, что при высоком риске злокачественной опухоли оптимальный подход заключается в возможно более ранней морфологической верификации диагноза. В случае низкого риска злокачественного процесса более рационально проводить динамическое наблюдение [11].
Результатом этих действий может быть выделение группы пациентов с очевидно доброкачественным процессом, о чем свидетельствуют отсутствие динамики роста очага на протяжении 2 и более лет, наличие «доброкачественных» обызвествлений, включений жира (гамартома) или жидкости (киста) в очаге по данным КТ. В такой ситуации необходимо только наблюдение. Сюда же относятся случаи артериовенозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения [5, 9, 13].
Ежегодно в России раком легкого заболевают свыше 63 тыс. человек, в том числе свыше 53 тыс. мужчин. У более 20 тыс. пациентов (34,2%) рак легкого выявляется в IV стадии, поэтому задача обнаружения злокачественных опухолей легких на ранних стадиях их развития чрезвычайно актуальна [2, 7, 8].
Угрожающим фактором при диагностике опухолей легких малого диаметра является их бессимптомность. Отсутствие жалоб, скудная клиническая картина заболевания, сложности с профилактикой и первичным выявлением очагов делают проблему образований легких до 2 см в диаметре актуальной для научных изысканий и практически значимой для сохранения здоровья и нередко жизни пациентов.
Материал и методы
У всех больных при рентгенологическом исследовании, включая компьютерную томографию, были впервые выявлены очаговые образования в легких размером от 0,5 до 2 см. Всем пациентам были выполнены операции удаления участков легочной ткани с опухолью из различных доступов: 44 видеоторакоскопические резекции легкого, 43 миниторакотомии с видеосопровождением, 23 миниторакотомии. Окончательный диагноз формулировали после планового гистологического исследования удаленного патологического образования легкого. Летальных исходов не было.



Результаты и обсуждение

Во 2-й группе у 13 пациентов был выявлен рак легкого. Доброкачественные опухоли (гамартомы) легкого имелись у 18 больных, у 7 пациентов была диагностирована туберкулома. Таким образом, в этой группе частота злокачественных и доброкачественных опухолей вместе с туберкуломами составила 88,4%.
Таким образом, диагностический алгоритм исследований у больных с впервые выявленными периферическими образованиями легких определяют данные мультиспиральной компьютерной томографии. При малом размере образований (от 0,5 до 2 см) показано их удаление без морфологического подтверждения диагноза до операции. Оптимальный оперативный доступ для хирургического лечения пациентов с опухолями легких малого размера следует выбирать в зависимости от диаметра и количества патологических образований. При единичной опухоли легкого размером менее 0,5 см, впервые выявленной при компьютерной томографии, наиболее целесообразной тактикой будет динамическое наблюдение больного и проведение контрольной компьютерной томографии через 3, 6, 12 мес.
Полигональный очаг что это
(Новости лучевой диагностики 2001 1-2: 4-10)
Лучевая диагностика периферического рака легкого.
Голуб Г. Д., Серова Т. Н.
НИИ онкологии и медицинской радиологии им. Н.Н.Александрова, г. Минск.
Классическая рентгенологическая картина периферического рака общеизвестна: шаровидной или сферической формы неоднородная тень с неровными, часто волнистыми (бугристыми), нечеткими контурами.
Важно, однако, подчеркнуть, что общепринятое мнение о шаровидной форме периферического рака справедливо только по отношению к относительно большим узлам, диаметр которых превышает 3-4 см. Большинство более мелких опухолей не имеет шаровидной формы и приобретает таковую только по мере роста новообразования.
Важным скиалогическим признаком периферического рака являются нечеткие контуры опухолевого узла и наличие лучистых теней, направленных от него в легочную ткань. Образование “лучистого венчика”, “шипов” вокруг опухоли связано с распространением ее вдоль стенок бронхов, лимфатических и кровеносных сосудов и отражает инфильтративный характер роста.
Следует обратить внимание на нежный, радиально направленный рисунок “лучистого венчика” при периферическом раке в отличие от неравномерных и неодинаковых по толщине тяжей, которые являются отображением рубцовых процессов. Примером может служить фокус хронической пневмонии, который, имея шаровидную форму, на фоне подобных тяжей может напоминать злокачественную опухоль. В связи с этим анализ “венчика” должен быть проведен очень тщательно.
Контуры опухоли не только нечеткие, но и волнистые, что является отображением бугристой поверхности опухолевого узла. При анализе рентгенологической картины периферического рака существенное значение имеет симптом многоузловатости, заключающийся в отсутствии единой однородной тени опухоли; она состоит как бы из нескольких небольших образований, сливающихся в общий конгломерат (Б.К. Шаров, 1974).
В редких случаях, когда контуры раковой опухоли могут быть четкими, а не бугристыми, дифференциальная диагностика с доброкачественными опухолями представляет значительные трудности.
Интенсивность тени зависит в основном от размеров опухолевого узла и степени его плотности. Структура тени при периферическом раке чаще неоднородная. Нередко она представляет собой как бы слившиеся между собой отдельные, прилежащие друг к другу плотные округлые тени. По-видимому, неравномерность роста отдельных участков опухоли, бугристость поверхности, различные сроки возникновения распада обусловливают подобную неоднородную структуру теневого изображения.
Почти у 30 % больных периферическим раком легкого встречается распад в опухолевом узле, связанный в основном с несоответствием медленного образования сосудов и интенсивного роста опухоли, в результате чего наступает некроз опухолевой ткани. Это не единственная причина, поскольку наблюдаются очень большие узлы без выраженного распада и значительно меньшего размера – с наличием распада.
Полости распада бывают мелкими, одиночными и множественными. Они имеют причудливую форму с неровными и нечеткими очертаниями. Мелкофокусный распад может переходить в крупнофокусный и заканчиваться образованием крупной солитарной, центрально расположенной полости, стенки которой имеют различную толщину – полостная, кавернозная форма рака. В редких случаях стенки опухоли могут быть тонкими, а сама опухоль напоминать кисту (Рис. 1).
 | Рис. 1. Периферический рак, симулирующий тонкостенную кисту. Опухолевая дорожка к средостению. В центре опухоли аспиргилема. |
Периферический рак может иметь различные размеры, что зависит от сроков выявления новообразования и темпов его роста, отражающих агрессивность опухолевых клеток.
В последние годы появилось большое число работ, посвященных скорости роста опухоли, при этом для учета ее используют показатель времени удвоения объема (ВУО) новообразования. При периферическом раке этот показатель колеблется, по данным разных авторов, от 20 до 300-400 дней, при доброкачественных опухолях ВУО превышает 500 дней.
Величина ВУО при раке легкого зависит от многих факторов, в том числе и, возможно, в значительной степени от гистологической структуры опухоли и даже степени дифференцировки клеток.
Имеется определенная связь скорости роста опухоли и возраста больных: быстрорастущие опухоли чаще отмечаются у лиц более молодого возраста. Среди больных с медленным ростом периферического рака легкого преобладают лица пожилого возраста.
Распространение опухоли по сосудам по ходу лимфооттока в сторону корня дает картину “дорожки к корню легкого”.
Симптом “дорожки к корню” для постановки диагноза периферического рака самостоятельного значения не имеет, т.к. может встречаться и при других заболеваниях (туберкулезе, хронической пневмонии). Отмечается, что при раке (в отличие от туберкулеза) в дорожке редко виден дренирующий бронх.
Окружающая опухоль легочная ткань может быть совершенно нормальной или измененной предшествующими воспалительными заболеваниями. В настоящее время считают, что у 4/5 больных периферическим раком опухоль развивается на фоне старого гиалинизированного рубца (Рис. 2).
 | Рис. 2. Рентгенограмма левого легкого. Периферический рак, развившийся на фоне рубца. |
Установлена определенная зависимость между рентгенологической картиной и гистоструктурой периферического рака легкого.
Для плоскоклеточного рака характерна неоднородная структура, полость распада, лучистые контуры. Так
называемые “шипы” либо вовсе не образуются, либо бывают короткими – не более 6 мм (Рис. 3).
 | Рис. 3. Цифровая томограмма. Периферический рак (плоскоклеточный). Дополнительная тень неоднородной структуры с неровными, нечеткими мелкозазубренными контурами. |
При железистом раке отмечается многоконтурность тени опухоли, длина шипов превышает 6 мм (Рис. 4).
По данным НИИО и МР им. Н.Н. Александрова, 5-тилетняя выживаемость больных раком легкого, получивших радикальные лечение, составляет при I стадии заболевания 60,5-60,8 % (в зависимости от характера лечения), при II стадии 41,0-52,7% при III стадии 20,5-27,5 % соответственно (В.В. Жарков, В.П. Курчин, П.И. Моисеев, 1999).
 | Рис. 4. Периферический рак (аденокарциома). Интенсивная, однородная тень с четкими бугристыми, «лучистыми» контурами и тяжем к плевре. |
Поэтому основной задачей рентгенологического исследования является выявления и диагностика ранних и малых форм рака легкого.
К раннему периферическому раку (согласно TNM классификации злокачественных опухолей) относятся новообразования не более 3 см в наибольшем измерении, без признаков инвазии в плевру и при отсутствии метастазов в лимфоузлах (T1N0M0). Термин “малый рак” уточняет только размеры первичного очага опухоли. Однако, чем меньше размеры новообразования, тем, как правило, меньше вероятность метастазирования.
Только у 30% больных начальный рак с самого начала имеет округлую форму. Чаще всего это небольшая, малоинтенсивная тень неправильной, полигональной формы (Рис. 5) с нечеткими или с не совсем четкими контурами. В некоторых случаях тень удлиненной формы напоминает участок фиброза легочной ткани. Первыми признаками рака могут быть грубые тяжистые тени и (или) резкая деформация и сгущение легочного рисунка на ограниченном участке (Рис. 6).
 | Рис. 5. Ранний рак легкого. Тень неправильной формы с нечеткими контурами и участком просветления в центре. |
 | Рис. 6. Периферический рак. (а) Тень удлиненной формы в виде фиброзного тяжа. |
 | Рис. 6. Периферический рак. (б) Через 2 года размеры опухоли значительно увеличились. Тень ее неправильной формы. Тяжи к висцеральной плевре, “дорожка” к корню легкого. |
При полостной форме начального рака опухоль может определяться в виде полости небольших размеров с относительно тонкими, неровными контурами. С течением времени отмечается увеличение размеров как самой тени, так и полости, а стенки ее приобретают бугристый внутренний контур. Периодически полость может заполняться опухолевыми массами, а затем появляться вновь (Рис. 7).
 | Рис. 7. Полостная форма начального рака. (а) Небольшая полость на уровне IV ребра справа. |
 | Рис. 7. Полостная форма начального рака. (б) Через 6 месяцев от начала обнаружения полости. |
 | Рис. 7. Полостная форма начального рака. (в) Через 9 месяцев заметное увеличение размеров опухоли. Контуры стенок неровные, полость частично заполнена детритом. Деформация легочного рисунка вокруг опухоли. |
Бронхиолоальвеолярный рак на начальной стадии развития имеет вид инфильтративной тени, на фоне которой выявляются небольшие, округлые просветления с четкими контурами.
Изображения маленьких (не более 1-1,5 см в диаметре) раковых опухолей часть накладываются на тени ребер. При этом небольшой участок ребра оказывается более интенсивным (Рис. 8). При такой картине необходимо выполнить контрольную рентгеноскопию.
 | Рис. 8. Суперпозиция теней периферического рака S4 и III ребра справа. Участок повышенной плотности на уровне переднего отрезка III ребра. |
Ведущее значение в детализации скиалогической картины при подозрении на периферический рак имеет томография, особенно прицельная под визуальным контролем на современных аппаратах с цифровой обработкой изображения типа Siregraph СF фирмы Siemens.
С помощью этого метода более четко, чем на обычной рентгенограмме, выявляется структура тени, ее контуры, состояние окружающих тканей, а также удается выявить метастазы в лимфоузлах корней легких и частично средостения. На томограммах хорошо определяется тень междолевой плевры, что позволяет уточнить локализацию опухоли, переход ее на соседние доли и поражение междолевой плевры. С помощью томографии можно более четко установить связь периферического рака, расположенного в плащевом слое, с висцеральной плеврой. Следует лишь отметить, что, по данным рентгенологического исследования, не всегда можно разграничить опухолевое поражение висцеральной плевры и воспалительный или фиброзный процесс.
При размерах новообразования более 3 см, а также при поражении висцеральной или междолевой плевры опухоль обозначается символом Т2.
По мере роста периферического рака опухоль метастазирует в регионарные (N1) и медиастианальные (N 2) лимфоузлы с той же стороны, а также лимфоузлы с противоположной стороны (N3), отдаленные органы (М1), может прорастать окружающие ткани, структуры средостения (Т3, Т4), а также бронхи разного калибра (централизация опухоли), вызывая все клинико-рентгенологические признаки центрального рака, что значительно усложняет проведение лечения, а в некоторых случаях делает его невозможным.
Значительно более информативным методом определения степени распространения опухолей является компьютерная томография. Только с помощью этого неинвазивного метода можно выявить небольшие (2 см и больше) метастазы в лимфоузлах средостения, прорастание опухоли в крупные сосуды, перикард и сердце.
К периферическому раку относятся также верхушечный и кортико-плевральный рак, имеющие характерные клинико-рентгенологические проявления.
Верхушечный рак легкого (опухоль Пэнкоста).
В начале заболевания клиническая картина скудна и проявляется болями в верхней конечности без других неврологических симптомов, что приводит к диагностическим ошибкам и безуспешному лечению по поводу плексита или бурсита.
На определенном этапе роста опухоли нижний край затемнения на верхушке становится более четким, а сама тень более интенсивной и оформленной. Изменения со стороны ребер не выявляются. Клинически отмечаются нарастающие боли в верхней конечности и грудной клетке.
Для уточнения характера поражения у больных с такой клинико-рентгенологической картиной необходимо использовать томографию.
Важно подчеркнуть, что при наличии интенсивного затемнения верхушек легких, необходимо тщательно изучать состояние ребер, особенно их задних отрезков.
Кортико-плевральный рак (этот термин признается не всеми онкологами, но, с нашей точки зрения, имеет право на существование) также является периферическим раком, но исходящим из плащевого слоя легкого непосредственно у позвоночника. Опухоль растет не узлом, а стелется по плевре, врастая в поперечные отростки, дужки и тела позвонков. По нашим данным, основным симптомом такой опухоли являются нарастающие боли в грудном отделе позвоночника, не поддающиеся терапии. В последующем может развиваться клиника, обусловленная поражением спинного мозга.
Поражения легких и позвоночника на стандартных рентгенограммах вначале могут вообще не выявляться, а болевые ощущения рассматриваются как следствие дегенеративно-дистрофических изменений в позвонках (Рис. 9).
 | Рис. 9. Кортико-плевральный рак. (а) Томограмма. Справа паравертибрально на уровне II-III позвонков определяется небольшая дополнительная тень 0,5×2 см. с довольно четкими, но бугристыми контуром. |
 | Рис. 9. Кортико-плевральный рак. (б) Компьютерная томограмма. Четко выявляется бугристая опухоль, тесно связанная с позвонком и врастающая в заднее средостение. |
Только на компьютерных томограммах определяется небольшая дополнительная мягкотканная тень бугристого образования в виде «нашлепки» на боковой поверхности тела позвонка (Рис. 10).
 | Рис. 10. Кортико-плевральный рак. Компьютерная томограмма. Опухоль стелется вдоль позвоночника. Разрушены 2 позвонка, поперечные отростки и задние отрезки ребер. |
В дальнейшем на рентгенограммах появляется деструкция тела позвонков, поперечных отростков, а иногда и ребер, которая (без данных продольной или компьютерной томографии) расценивается как метастатическое поражение. В других случаях опухоль стелется вдоль позвоночника на значительном протяжении. При этом интенсивная гомогенная, расположенная парамедиастинально (паравертебрально) тень с довольно четким наружным контуром может на передне-задних рентгенограммах легких симулировать картину плеврита.
По мере роста опухоль может распространяться и на верхушку легкого. Деструкция ребер и позвонков к этому времени выявляется уже на обычных рентгенограммах и продольных томограммах.
Как видно из приведенных данных, диагностика периферического рака представляет подчас значительные трудности. Поэтому больных с выявленными округлыми тенями в легких, без достоверных признаков туберкулеза (типичный инфильтрат, очаговые изменения) следует направлять в онкологические учреждения для уточнения диагноза и назначения адекватного лечения. Направлению в онкологические учреждения подлежат также больные с достаточно большим распространением опухоли и метастазами в лимфоузлах средостения. Успехи хирургии и химио-лучевой терапии значительно расширяют возможности лечения даже таких больных. Однако основной задачей лучевой диагностики является выявление ранних форм рака легкого.