Подошвенный плантарный фасциит что такое
Плантарный фасциит (пяточная шпора)
Помимо плантарного фасциита причинами болей в пятке (или синдрома пяточной боли) могут служить: сахарный диабет, истончение жировой подушки пяточной области (чаще у пожилых) с хроническим ушибом пяточной кости, ожирение, ревматоидный артрит, болезнь Бехтерева, апофизит пяточной кости (болезнь Sever), переломы, метастатическая болезнь, синдром тарзального туннеля (сдавление заднего большеберцового нерва), сдавление медиальной ветви заднего большеберцового нерва, латерального подошвенного нерва и целый ряд других причин, разобраться в которых можно только на очном приеме у врача. Однако, в подавляющем большинстве случаев причиной пяточной боли является плантарный фасциит.
Методами лечения плантарного фасциита с доказанной эффективностью являются:
В этой статье мы подробнее остановимся на упражнениях, ортезировании и тейпировании потому, что эти методы можно считать лечением первой линии, т.е. именно с них надо начинать лечение плантарного фасциита.
В основе упражнений лежит растягивание плантарной фасции, в результате чего фасция становится более крепкой, эластичной, а ее длина – адекватной. Благодаря этому снижается вероятность микроразрывов и пяточная боль постепенно уходит. В конечном итоге это приводит не только к уменьшению или исчезновению сегодняшней боли, но и снижает вероятность возникновения пяточной боли в будущем. Однако, в ряде случаев упражнения могут усилить боль: в таком случае нужно снизить интенсивность занятий, но не прекращать их полностью. Чаще всего усиление болей после упражнений связано с ошибками: к упражнениям приступают слишком агрессивно, без разогревочной разминки. Нужно помнить о том, что упражнения наиболее эффективны вместе с модификацией обуви, которую вы носите, о чем вам следует проконсультироваться с врачом очно. Врач оценит правильность используемой вами обуви, и, возможно, порекомендует стельки и/или подпяточники.
Как мы уже отмечали, упражнения нужно выполнять после разогревочной разминки, основным компонентом которой является растяжение и разогрев икроножной и камбаловидной мышц, которые посредством ахиллова сухожилия значимо влияют на натяжение плантарной фасции.
Упражнение 1.
Обопритесь ладонями о стену, а стопы поставьте прямо друг за другом – как будто вы стоите на канате. Больная нога стоит сзади, если болят обе пятки – то ноги чередуют. Не отрывая пяток от пола, приседайте, сгибая ноги в коленях до тех пор, пока вы не почувствуете натяжение в нижней части голени той ноги, которая стоит сзади. Задержитесь в этой позиции на 15 секунд, затем выпрямьтесь и повторяйте упражнение. Это упражнение является разогревочным и позволяет увеличить эластичность мышц голени, что, в сою очередь, снизит натяжение плантарной фасции. Всегда начинайте упражнения с этой разминки.
Упражнение 2.
Второе упражнение также является разминочным (разогревает икроножную и камбаловидную мышцы голени), но уже включает в себя элементы растяжения плантарной фасции.
На пол перед стеной кладут пару книг, так чтобы их высота была около 5 сантиметров. Встают носками на опору, пятки свисают с краю. Ладонями опираются о стену. Стоя на двух ногах наклоняются к стене, так чтобы почувствовать натяжение в нижней части голени. Задерживаются в этой позиции на 15 секунд. Далее выпрямляются и выполняют подъем на носках обеих ног 15 раз, не опуская пятки ниже поверхности опоры. Далее упражнение выполняют в той же последовательности, но стоя только на одной ноге.
Упражнение 3.
Это упражнение может показаться смешным, но на самом деле оно очень эффективно. Стоит отметить, что оно наиболее полезно только в том случае, если вы выполнили перед этим разминочные упражнения. Берут теннисный мяч, скалку, или бутылку, кладут под стопу и катают его, придавливая стопой, так чтобы он перекатывался по всему продольному своду стопы. Если у вас период острой боли, то в бутылку можно налить холодной воды – это сделает упражнения более комфортными.
Упражнение 4.
Укрепление мышц самой стопы поможет снизить риск последующих обострений пяточной боли на фоне плантарного фасциита. Дело в том, что важную роль в развитии плантарного фасциита играет пронация пяточной кости при ходьбе (заваливание пятки внутрь), что подтверждается более интенсивным стачиванием каблуков с внутренней части и характерной деформацией задников обуви. В таком случае натяжение плантарной фасции возрастает, появляются мироразрывы и возникает боль. В такой ситуации необходимо тренировать не только мышцы голени, но и мышцы стопы – благодаря этому стопа при ходьбе будет меньше деформироваться и натяжение плантарной фасции нормализуется.
Упражнение выполняют следующим образом. Сидя на стуле рассыпают разнообразные мелкие предметы (камешки, ключи, монеты, шарики и т.д.). Важно, чтобы предметы были разными, т.е. это не должны быть только монеты или ключи. Пальцами стопы собирают предметы и кладут их, например, в банку. Вариантно можно собирать пальцами стопы разложенное на полу полотенце.
Упражнение 5.
Собственно растяжение плантарной фасции. Этим упражнением заканчивают занятия. Выполняют вытягивая стопу на себя руками или лентой. Достигнув максимально возможного тыльного сгибания стопы задерживаются в этом положении на 10-15 секунд. Возможно выполнение этого упражнения стоя лицом к стене и опершись о нее ладонями, только ногу при этом надо отставить назад дальше, чем при разминке.
Тейпирование.
После упражнений при плантарном фасциите целесообразно выполнить тейпирование. Его можно осуществить с помощью специальной спортивной ленты – тейпа, либо с помощью лейкопластыря. Если у вас нет тейпа и доступен только лейкопластырь, то я бы советовал вам использовать лейкопластырь фирмы Hartmann. При тейпировании важно натягивать ленту в тот момент, когда она огибает стопу снизу чуть кпереди от пятки – таким образом тейп возьмет на себя часть функции плантарной фасции и нагрузка на нее может быть снижена. Ниже представлены два видеоролика с тейпированием – простой и сложный способы.
Ночные ортезы (брейсы).
Слева – два варианта ночных брейсов, справа – страсбургский носок.
Подошвенный фасциит
Подошвенный фасциит — заболевание, которое может настигнуть в любом возрасте. Лечение подошвенного фасциита методом УВТ предлагает медцентр «Здоровье Плюс».
Боль в области пятки — нередкое явление. Такой симптом вызывает большой дискомфорт и серьезно ограничивает двигательную активность. Болевые ощущения могут быть вызваны подошвенным фасциитом. Что это за болезнь и как избавиться от болей в области пятки?
Подошвенный, или плантарный, фасциит — это воспаление жесткой фиброзной ткани — фасции, расположенной вдоль нижней поверхности ступни. Роль этой соединительной ткани в организме сложно переоценить — именно фасция связывает пяточную кость с плюсневыми костями и как бы поддерживает продольную часть стопы.
Плантарный фасциит опасен тем, что если его не лечить, то в области пятки появляется костный нарост, именуемый в народе пяточной шпорой. А это уже серьезная патология, требующая в ряде случаев хирургического вмешательства.
Отчего возникает этот недуг? Причины могут быть разные. Одна из них — развитие плоскостопия. Когда стопа становится плоской, фасция натягивается, появляются надрывы. Также на фасцию пагубно влияют лишний вес, чрезмерные физические нагрузки, неудобная обувь, особенно на высоком каблуке. Подошвенным фасциитом обычно страдают люди старше 40 лет, чаще женщины.
Симптомы подошвенного фасциита
Признаки данной болезни достаточно типичны, что дает возможность без труда ее распознать. Обычно у пациентов наблюдаются следующие симптомы:
Осмотра стопы и анализа жалоб пациента хирургу или остеопату вполне достаточно, чтобы диагностировать подошвенный фасциит. Если же есть подозрения на образование пяточной шпоры, назначают рентгенографию.
Методы лечения подошвенного фасциита
Не лечить эту болезнь нельзя — даже если боль на время отступает, потом она возвращается с удвоенной силой. Поэтому сначала следует устранить причину болезни: снизить нагрузки (в том числе связанные с лишним весом), отказаться от высоких каблуков и тесных туфель, приобрести удобную обувь с амортизирующей подошвой. Затем следует перейти к устранению воспалительного процесса. Существует несколько методов лечения подошвенного фасциита. В каждом конкретном случае терапию подбирает врач. Как правило, лечение имеет комплексный характер.
Прежде всего, следует разгрузить стопу при ходьбе. Для этого используют специальные подпятники и стельки. Действенным методом, особенно если болезнь не запущена, могут стать ночные шины — ортопедические устройства в виде пластикового сапожка. Их надевают на время сна. Подобные устройства (ортезы) позволяют избежать острой боли при вставании с кровати. Некоторое облегчение принесет и специальная гимнастика, при выполнении которой растягиваются мышцы стопы и прорабатываются икроножные мышцы.
Эффективным методом является физиотерапия. Обычно врачи назначают массаж, согревающие растирания, ванночки с минеральной водой, грязевые аппликации. При сложной клинической картине показаны лечение ультразвуком, низкоинтенсивная лазерная терапия, рентгенотерапия. Иногда местно вводят кортикостероиды — дипроспан, флостерон.
Если подошвенный фасциит осложнен пяточной шпорой больших размеров, назначается ударно-волновая терапия (УВТ). Метод основан на воздействии на пораженную область звуковых волн нужной частоты, генерируемых специальным аппаратом. В результате такого воздействия наросты разрушаются (как бы осушаются), начинается процесс восстановления прилегающих тканей. Процедура практически безболезненна и в последнее время обретает все большую популярность в ортопедии.
Лечение подошвенной фасции с помощью УВТ возможно в любой клинике медицинского центра «Здоровье Плюс». Курс лечения поможет окончательно победить болезнь, а снижение болевого синдрома наблюдается уже после первых сеансов УВТ. Пациенты быстро возвращаются к привычному образу жизни.
Профилактика подошвенного фасциита
Уникального рецепта, позволяющего избежать подошвенной фасции, нет. Но если соблюдать элементарные правила, риск стать жертвой этой болезни значительно снижается.
Современная медицина способна решить множество проблем, и подошвенный фасциит – одна из них. Избавиться от него вам помогут в медицинском центре «Здоровье Плюс». Здесь применяются новейшее швейцарское оборудование и современные методики, в том числе и УВТ. При этом стоимость на УВТ-терапию в центре «Здоровье Плюс» одна из самых низких в Москве, что делает данный способ лечения доступным для всех слоев населения.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Плантарный фасциит
Подошвенная фасция — это тонкое соединительно-тканное образование на подошвенной поверхности стопы, играющее очень важную роль поддержания нормальном формы стопы.
Перед тем, как приступить к изучению данного материала, вы, возможно, захотите более подробно ознакомиться с нормальной анатомией подошвенной фасции.
Подошвенная фасция — это тонкое соединительно-тканное образование на подошвенной поверхности стопы, играющее очень важную роль поддержания нормальном формы стопы.
Суффикс «ит» обычно применяется для образования существительных, соответствующих воспалительным заболеваниям того или иного органа человеческого тела. Гастрит, например, означает воспалительное заболевания желудка. Термин «подошвенный фасциит», таким образом, означает воспаление подошвенной фасции.
Это, однако, на самом деле не так. Исследования показывают, что никакого воспалительного процесса здесь вовсе не бывает, либо он выражен минимально. Поэтому и нестероидные противовоспалительные препараты (НПВС), например, ибупрофен, у пациентов с подошвенным фасциитом оказываются неэффективными, за исключением, разве что, ранней стадии заболевания (когда минимально выраженные явления воспаления все же присутствуют). На самом деле подошвенный фасциит является дегенеративным заболеваниям, поэтому более точным термином для него был бы термин «подошвенная фасциопатия». Под дегенеративным процессом мы подразумеваем «износ и разрыв». Нарушение нормальных регенеративных процессов в организме приводит к развитию болевого синдрома. Из тонкого и прочного фиброзного пучка подошвенная фасция превращается в утолщенное и относительно непрочное образование.
Обращающиеся к нам пациенты нередко говорят, что у них есть пяточная шпора и именно она является источником их проблем. В прошлом именно с ней связывали развитие подошвенного фасциита, однако на сегодняшний день эта теория опровергнута. «Пяточные шпоры» есть у значительного числа из нас и сегодня они считаются лишь случайной находкой на рентгенограммах и ничем другим.
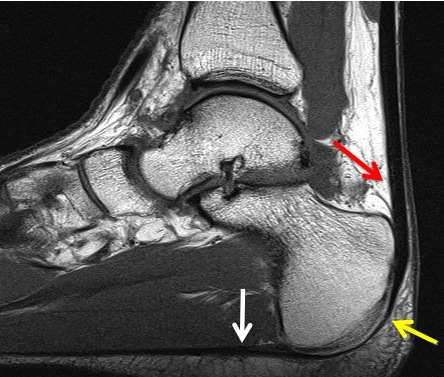
Непрерывность волокон (желтая стрелка) подошвенной фасции (белая стрелка) и ахиллова сухожилия (красная стрелка)
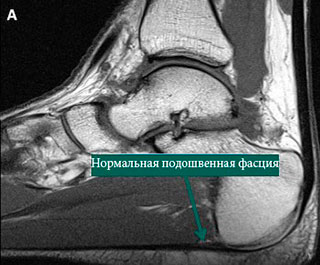
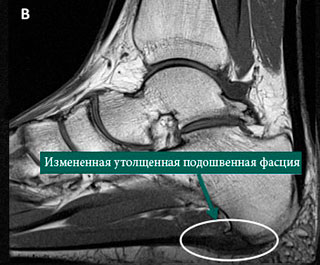
МРТ заднего отдела стопы: А – нормальная подошвенная фасция, В – измененная подошвенная фасция, соответствующая клинике подошвенного фасциита
Факторы риска подошвенного фасциита включают:
Наиболее распространенным симптомом подошвенного фасциита является боль.
Для подошвенного фасциита может быть характерно следующее:
В ходе физикального обследования пациенты отмечают локальную болезненность в определенной точке на подошвенной поверхности пяточной области. Нередко у пациентов выявляется избыточное натяжение икроножной мышцы.
Задачей сбора анамнеза и физикального обследования является исключение другой патологии подошвенной поверхности пяточной области. Другими источниками болевых ощущений в этой области могут быть:
Диагноз основывается на данных анамнеза и результатах клинического обследования. У большинства пациентов имеет место «классическая» клиническая картина и характерные объективные признаки.
Рентгенография
Необходимость в рентгенографии возникает редко, разве что при нетипичной клинической картине или для исключения другой патологии стопы.
УЗИ является быстрым и безопасным методом исследования, позволяющим подтвердить диагноз.
МРТ является наиболее информативным методом диагностики заболевания и исключения другой патологии стопы, например, стрессового перелома пяточной кости.
МРТ позволяет выявить следующие изменения:
Да, боль может принять хронический характер и стать более выраженной, однако бывает это нечасто, поскольку заболевание имеет тенденцию к самоограничению и у большинства пациентов в конце концов наступает улучшение.
Изредка может наступить разрыв подошвенной фасции (частичный или полный).
Для облегчения собственных болевых ощущений человек может изменять характер своей походки, что приводит к изменениям биомеханики других суставов. Результатом этого могут стать проблемы с голеностопным, коленным, тазобедренным суставами или позвоночником.
Консервативное лечение направлено на устранение болевых ощущений и возвращение к полноценной активной жизни.
Консервативное лечение всегда должно быть первой линией терапии. Варианты его включают:
Модификация активности
Воздержание в течение некоторого периода времени от занятий спортом или теми видами упражнений, которые стали причиной развития симптоматики. Исключение высокоинтенсивных видов нагрузок. Снижение продолжительности стояния или ходьбы по твердым поверхностям.
Обувь
Ношение обуви с амортизирующей пяточной частью.
Ортезирование
Использование мягких подпяточников, работающих в качестве дополнительных амортизаторов.
Использование ортопедических стелек, помогающих перераспределить нагрузку по всей площади подошвы.
Шинирование
Использование ночных шин, позволяющих удерживать подошвенную фасцию и икроножную мышцу в состоянии натяжения.
Иммобилизация
В некоторых случаях может быть показана иммобилизация ботинком, допускающим возможность ходьбы, на срок 4 недели.
Нестероидные противовоспалительные препараты
Прием нестероидных противовоспалительных препаратов позволяет уменьшить выраженность дискомфортных ощущений на самых ранних стадиях подошвенного фасциита, когда имеют место минимально выраженные явления воспаления. Однако у большинства пациентов никаких явлений воспаления не бывает и поэтому НПВП у них не работают.
Физиотерапия
Упражнения, направленные на растяжение икроножной мышцы и подошвенной фасции, позволяют снизить перегрузку фасции.
Также уменьшить выраженность симптомов помогают упражнения, направленные на укрепление собственных мышц стопы, а также общеукрепляющие упражнения для нижних конечностей.
Время
Подошвенный фасциит у большинства пациентов является самоограничивающимся состоянием. Продолжительность заболевания может составлять 1 год или более.
Экстракорпоральная ударно-волновая терапия (ЭУВТ)
Это относительно новая методика и свидетельств о долговременной ее эффективности в тех или иных случаях пока недостаточно. Ее использование показано при продолжительности симптоматики более 6 месяцев. При меньшей продолжительности заболевания использование метода может привести к усугублению симптоматики.
Ударные волны приводят к формированию микроразрывов в подошвенной фасции, которые в свою очередь стимулируют развитие воспалительного (регенеративного) ответа. Проводится 3 курса ЭУВТ с интервалами в 1-2 недели. В процесс лечения пациентам не рекомендуется принимать НПВП. Сама по себе данная процедура достаточно болезненна. У большинства пациентов эти болевые ощущения ограничиваются только продолжительностью сеанса, которая составляет около 5 минут. Мы говорим здесь об этом не для того, чтобы отговорить вас, но с тем, чтобы предупредить.
Осложнениями процедуры могут быть кровоизлияния, отек, боль, онемение или ощущения мурашек и очень редко — разрыв подошвенной фасции. Метод не гарантирует избавление от болевых ощущений.
Локальная инъекционная терапия в лечении подошвенного фасциита применяется редко ввиду большого числа неудовлетворительных результатов и низкой эффективности. У некоторых пациентов она может принести кратковременное облегчение, однако чаще всего эффективность ее невысока, а риск осложнений, например, разрыва подошвенной фасции и атрофии жировой подушки (утрата естественного амортизатора заднего отдела стопы), достаточно значителен.
Инъекционное введение препаратов под лучевым контролем
В исключительных случаях в точку прикрепления подошвенной фасции к пяточной кости возможно введение местного анестетика и глюкокортикоида. Процедура выполняется в условиях краткосрочной анестезии и под флюороскопическим контролем.
Глюкокортикоиды позволяют купировать явления воспаления. Поскольку в большинстве хронических случаев воспалительных явлений не бывает, то и эффекта от инъекционной терапии не будет.
Игольная терапия
Смысл метода состоит во введении в зону болезненности под контролем УЗИ нескольких тонких игл. Они вызывают кровотечение в зоне поражения фасции, что, как и ЭУВТ, стимулирует развитие воспалительного репаративного ответа. Результаты метода непредсказуемы, однако число осложнений минимально.
Хирургическое лечение может быть показано пациентам, у которых оказалось неэффективным лечение консервативное. При подошвенном фасциите необходимость в хирургическом лечение возникает очень редко.
Пациенты должны отдавать себе отчет в том, что выбор в пользу оперативного лечения должен быть тщательно обдуманным.
К любому варианту оперативного лечения необходимо подходить взвешенно, отдавая предпочтение в первую очередь менее инвазивным и травматичным вмешательствам.
Проксимальный релиз медиальной головки икроножной мышцы
Проксимальный релиз медиальной головки икроножной мышцы может быть эффективным у пациентов с подошвенным фасциитом и избыточным натяжением икроножной мышцы, у которых оказалось неэффективным консервативное лечение. Эффективность операции у таких пациентов достигает 80%.
Операция выполняется через небольшой доступ длиной 2 см на задней поверхности коленного сустава и заключается в рассечении внутренней головки икроножной мышцы. Это приводит к удлинению мышцы и уменьшению натяжения ахиллова сухожилия и подошвенной фасции.
Операция выполняется под местной анестезией в сочетании с кратковременной внутривенной седацией. Пациенты выписываются домой уже в день в операции. Поскольку разрез очень маленький, а операция заключается в рассечении, собственно, не самой мышцы, а ее фасции, пациенты сразу могут ходить без костылей и садиться за руль уже через 4-5 дней. В течение 2 недель после операции рекомендуется заниматься упражнениями, направленными на растяжение икроножной мышцы, которые позволяют сохранить достигнутый операцией эффект удлинения мышцы.
Субъективно эффект после проведенной операции пациенты отмечают примерно через 6-8 недель.
Вид послеоперационного рубца после проксимального релиза
медиальной головки икроножной мышцы
Релиз подошвенной фасции
Релиз подошвенной фасции в нашей клинике применяется редко ввиду высокого риска таких осложнений, как разрыв подошвенной фасции, проваливание продольного свода стопы и хронический болевой синдром.
Вы должны понимать, что осложнения того или иного заболевания могут развиваться как после, так и в отсутствие оперативного лечения.
Возможные осложнения консервативного лечения включают:
Осложнения могут возникать при любых хирургических вмешательствах на стопе. Более подробно послеоперационные осложнения рассматриваются в соответствующем разделе.
Возможные осложнения любого хирургического вмешательства включают:
Специфические осложнения проксимального релиза икроножной мышцы включают:
ПРИВЕДЕННЫЙ ВЫШЕ СПИСОК ОСЛОЖНЕНИЙ ДАЛЕКО НЕ ПОЛНЫЙ И ПРЕДСТАВЛЕН ЛИШЬ ДЛЯ ОЗНАКОМЛЕНИЯ
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему. Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации. Приведенные нами временные рамки — это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Ранний послеоперационный период
После проксимального релиза медиальной головки икроножной мышцы:
На задней поверхности коленного сустава у вас будет небольшая водонепроницаемая повязка. Мы не рекомендуем снимать ее до следующего визита к врачу.
В течение 2 недель после операции не рекомендуется подвергать рану контакту с водой. Для принятия душа рекомендуется пользоваться специальным герметичным мешком.
Большинство пациентов после операции могут самостоятельно передвигаться без каких-либо вспомогательных средств опоры. При операциях на обеих нижних конечностях вам, возможно, понадобятся костыли. Физиотерапевт перед выпиской расскажет вам, как правильно ими пользоваться. Пожалуйста, позаботьтесь о том, чтобы после операции кто-либо смог отвезти вас домой. Как можно раньше необходимо начать упражнения, направленные на растяжение икроножной мышцы. Уровень физической активности можно постепенно увеличивать по мере купирования болевых ощущений.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка. Если раны полностью зажили, то мы вам расскажем, как правильно массажировать ткани в области вмешательства. Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него. Подвергать зону операции действию влаги и принимать душ можно только после полного заживления ран.
На данном этапе вас могут направить в отделение физиотерапии для начала ранней реабилитации и начала упражнений, направленных на восстановление прочности ахиллова сухожилия.
Шесть недель после операции
Если процесс заживления протекает хорошо, то к этому времени у вас уже практически исчезнут отек и кровоизлияния. Также вы должны отметить и уменьшение болевых ощущений.
Три месяца после операции
Если вы удовлетворены результатом, то это ваш последний визит к врачу.
Как долго продолжается операция?
Это, наверное, самый частый вопрос, который задается хирургам. Общая продолжительность вмешательства — это не просто время от начала разреза до последнего шва. К примеру, путешествие самолетом, — это тоже не то время, которое вы проведете в воздухе, оно включает и регистрацию на рейс, и предполетный досмотр, и процесс посадки/высадки.
Поэтому приведенные ниже временные промежутки являются лишь ориентировочными.
Проксимальный релиз медиальной головки икроножной мышцы:
Когда мне можно сесть за руль?
Проксимальный релиз медиальной головки икроножной мышцы:
Большинство пациентов могут сесть за руль уже через 2 недели после операции. Более подробная информация представлена ниже.
Наши рекомендации по этом поводу представлены выше и здесь. В конце концов, ответственность в этом вопросе полностью лежит на пациенте. Хороший способ понять, можно вам за руль или еще нет, — это поставить правую стопу на пол и сильно надавить, имитируя экстренное нажатие на педаль тормоза. Если вам страшно или больно, за руль лучше не садиться, это может быть небезопасно. Кроме того, при длительной езде ваша стопа долго будет находиться в вынужденном положении. Это может усилить послеоперационный отек.
Когда я могу вернуться к работе?
Проксимальный релиз медиальной головки икроножной мышцы:
Большинство пациентов возвращаются на работу в течение 3-5 дней после операции.
Каким должен быть окончательный результат?
Проксимальный релиз медиальной головки икроножной мышцы:
Исчезновение болевых ощущений и возвращение к занятиям спортом в течение 3-6 месяцев у 80% пациентов.