Почему один яичник больше чем другой
Почему один яичник больше чем другой
а) Дифференциальная диагностика увеличенного яичника:
1. Распространенные заболевания:
• Синдром поликистозных яичников (СПКЯ)
• Функциональная киста яичника
• Геморрагическая киста
• Желтое тело/Киста желтого тела
2. Менее распространенные заболевания:
• Перекрут придатков
• Доброкачественные новообразования:
о Тератома
о Серозная цистаденома
о Муцинозная цистаденома
о Фиброма /фибротекома
о Эндометриома
• Гиперстимулированные яичники
• Текалютеиновые кисты
• Тубоовариальный абсцесс
3. Редкие, но важные заболевания:
• Злокачественные опухоли
• Массивный отек яичника (МОЯ) и фиброматоз яичника (ФЯ)
б) Важная информация:
1. Дифференциальный диагноз:
• Общие категории дифференциальной диагностики:
о Эндокринные
о Новообразования
о Сосудистые
о Ятрогенные
о Инфекционные
• Один из подходов-проводить дифференциальный диагноз в двух основных направлениях:
о Увеличенный яичник с сохраненным строением
о Увеличенный яичник в результате поражения
(Правый) На трансвагинальном УЗ срезе у этой же пациентки визуализируется беременность двумя плодами с двумя внутри маточными плодными мешками и зародышевыми бугорками. При многоплодной беременности возможно повышение уровня β-хорионического гонадотропина, который приводит к развитию текалютеиновых кист в яичнике. 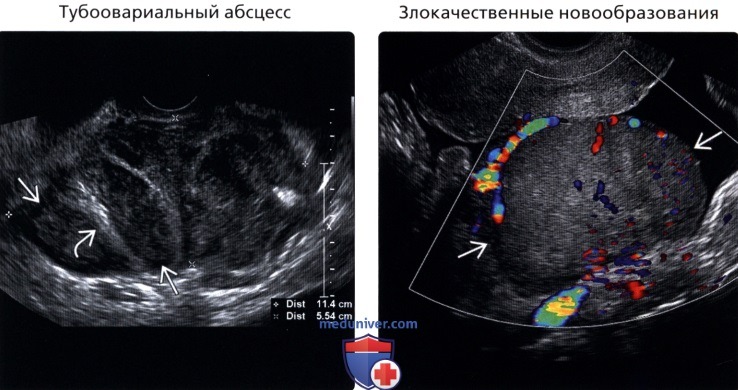
(Правый) На продольном трансвагинальном УЗ срезе с цветовой допплерографией у пациентки с метастатической меланомой визуализируется увеличенный солидным васкуляризиванным новообразованием правый яичник. 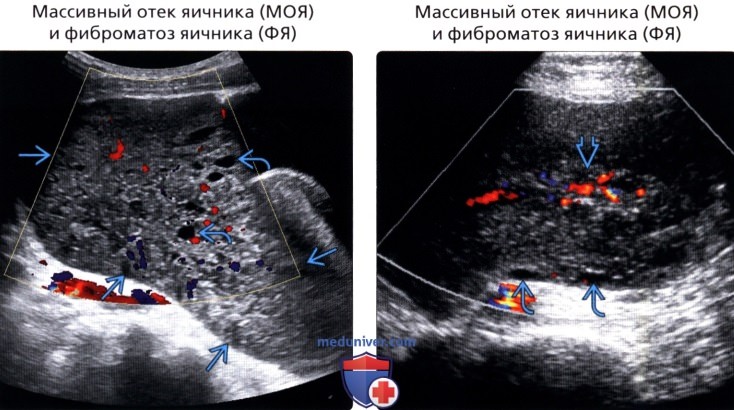
(Правый) На поперечном УЗ срезе с цветовой допплерографией визуализируется значительно увеличенный яичник с отечной неоднородной стромой и мелкими периферическими фолликулами. Обратите внимание на сохранный кровоток в центральных отделах.
2. Распространенные заболевания:
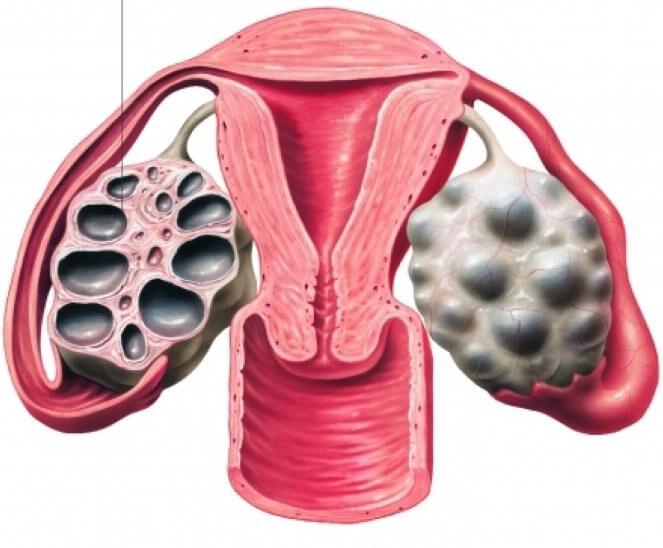
• Синдром поликистозных яичников (СПКЯ):
о Нормальное строение с множественными мелкими фолликулами одинакового размера
о Гиперэхогенная строма
о Диагностические критерии поликистозного строения яичника:
— Объем >10 мл или
— >12 фолликулов размерами 2-9 мм
о Поликистозное строение яичников наблюдается у 22% женщин и не является патогмоничным признаком СПКЯ
— При гиперандрогении или олиго- или ановуляции также необходимо провести оценку по Роттердамским критериям
о Множество других причин поликистозного строения яичников
• Функциональная киста яичника:
о Женщины репродуктивного возраста (пременопаузальный период):
— Каждый месяц происходит стимулирование 1 или более фолликулов и их увеличение до 2,0-2,5 см к моменту овуляции
о Тонкостенные, анэхогенные, без толстых перегородок
о В раннем постменопаузальном периоде у женщин могут быть функциональные кисты
о У женщин в позднем постменопаузальном периоде не должно быть функциональных кист, однако могут наблюдаться инклюзионные или эпителиальные кисты
• Желтое тело/киста желтого тела:
о Крайне распространенное поражение яичников
о Развивается после овуляции во второй половине менструального цикла
о Толстые стенки с неровными контурами
о В центральных отделах может визуализироваться анэхогенная жидкость, геморрагическая жидкость или небольшой объем жидкости, также может быть преимущественно солидным
о Гиперваскулярный ободок/стенка
3. Менее распространенные заболевания:
• Перекрут яичника:
о Увеличенный яичник: >4 см в наибольшем размере или объемом >20 см 3
о Периферические фолликулы, гетерогенная строма
о Наличие неизмененного кровотока не исключает перекрут
• Гиперстимулированные яичники:
о Развивается при индукции овуляции
о Тяжесть клинического состояния варьирует от легкой до тяжелой степени, требующей интенсивной терапии
о Двусторонние увеличенные яичники с множественными кистами:
— Диаметр яичника >5-10 см
— Картина спицевого колеса
— Кисты могут быть простыми или сложными при наличии геморрагического компонента
о Асцит, гидроторакс, гемоконцентрация, олигурия
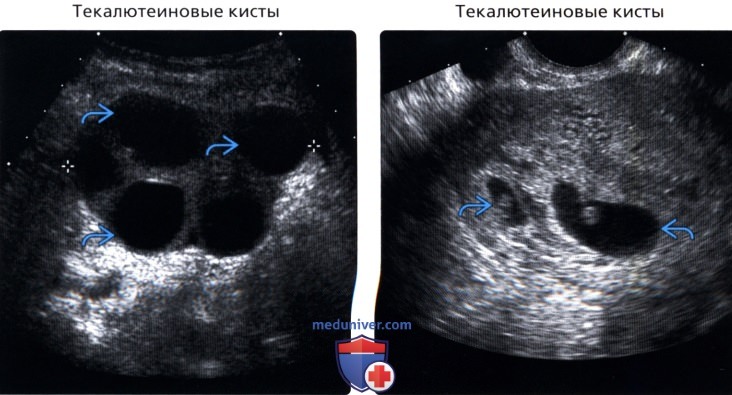
• Текалютеиновые кисты:
о Увеличенные яичники с множественными кистами
о Обычно двусторонние
о Тонкие перегородки между простыми кистами:
— Сложные кисты при кровоизлиянии
о Обычно проявляется одним из клинических синдромов, имеющих общую причину: ↑ человеческого хорионического гонадотропина
— Множественные
— Гестационная трофобластическая болезнь
— Триплоидия (частичный пузырный занос)
— Многоводие (иммунный тип)
о СПКЯ может быть предрасполагающим фактором
• Тубоовариальный абсцесс:
о Утолщенные маточные трубы, содержащие жидкость, часто гиперэхогенную (гной)
о Неоднородные скопления жидкости с толстыми гиперваскулярными стенками, перегородками, гиперэхогенной взвесью
о Маточная труба часто «оборачивается» вокруг абсцесса
— Лучше всего визуализируется с помощью панорамной визуализации
о Боли, лихорадка и лейкоцитоз
4. Редкие заболевания:
• Злокачественные новообразования:
о Часто сопровождаются асцитом
о Рак яичников обычно проявляется на поздних стадиях: III или IV
о Цистаденокарцинома яичника: сложное кистозно-солидное новообразование, крупное, часто двустороннее:
— Погранично-злокачественные опухоли могут визуализироваться в виде однокамерной кисты с сосочковыми выростами/интрамуральными узлами
о Метастазы в яичниках:
— Двусторонние кистозные и/или солидные опухоли чаще всего встречаются при диагностированном первичном раке
— Чаще всего из желудка, ободочной кишки, поджелудочной железы, молочной железы
5. Альтернативный дифференциальный диагноз:
• Сохраненное строение яичника:
о СПКЯ
о Функциональная киста яичника
о Геморрагическая киста
о Желтое тело/киста желтого тела
о Перекрут яичника
о Гиперстимулированные яичники
о Текалютеиновые кисты
о МОЯ и ФЯ
• Увеличенный яичник с нарушенным строением:
о Доброкачественные опухоли
о Тубоовариальный абсцесс
о Злокачественные опухоли
Редактор: Искандер Милевски. Дата публикации: 15.12.2019
Лечение патологий яичников
Успех и красота – это именно то, к чему стремится каждая современная женщина, призывая себе в помощь последние достижения изменчивой моды, пластической хирургии и косметологии. И лишь самые мудрые дамы понимают, что счастливая и здоровая жизнь немыслима без должного внимания к здоровью половой сферы.
Яичники – парные органы репродуктивной женской системы, выполняющие, пожалуй, важнейшую функцию – именно они отвечают за созревание и развитие яйцеклетки, которая принимает непосредственное участие в процессе зачатия. Проблемы и нарушения функции яичников по частоте возникновения могут конкурировать лишь с половыми инфекциями.
Виды патологий
Патологии яичников – это собирательное название различных заболеваний и состояний половых желез женщины, имеющих разные причины и механизмы развития:
Каждый из вышеперечисленных типов патологий яичников характеризуется своеобразной клинической картиной, определенным комплексом диагностических мероприятий и дальнейшим прогнозом для жизни и здоровья женщины. Большая часть патологических состояний вполне успешно поддается комплексному лечению при условии своевременного диагностирования.
В отдельный список следует выделить такие патологии:
Некоторые патологии яичников абсолютно безвредны, например, фолликулярная киста, не требуют никакого лечения и самостоятельно исчезают. Но это не означает, что к нарушениям функции половых желез можно относиться беспечно, поскольку основная часть таких состояний яичников очень опасна не только для здоровья и репродуктивной способности женщины, но и для жизни.
Гипофункция яичников
В норме размеры яичников – два на три сантиметра, причем один немного больше другого. На поверхности железы в соответствующие фазы месячного цикла развиваются фолликулы разного размера. Если цикл не нарушен, есть, как правило, доминантный фолликул, в котором и растет яйцеклетка. В момент созревания она выходит наружу, то есть происходит овуляция, а на месте лопнувшего фолликула возникает желтое тело, которое самостоятельно рассасывается в течение 10 дней.
Гипофункция яичников – это патологическое состояние, вызванное сбоем в работе половых желез. Функция по синтезу гормонов нарушается, что приводит к целому ряду негативных последствий, от нарушений менструального цикла до преждевременного климакса.
Атрофия яичников
Атрофия яичника развивается на фоне постоянных жестких диет, при хронической нехватки организму витаминов и питательных элементов. Также спровоцировать данную патологию может инфекция, вследствие которой в организме был серьезно нарушен обмен веществ.
У женщин репродуктивного возраста об атрофии яичников могут свидетельствовать такие симптомы:
Доктор на УЗИ увидит ровную, сглаженную, без фолликулов, поверхность яичников на фоне атонизированной и уменьшенной матки. Если к патологии присоединился процесс склеротизации, это приводит к полному женскому бесплодию
Синдром поликистозных яичников
О синдроме поликистозных яичников говорят, если на поверхности патологически увеличенного яичника располагается множество неразвивающихся фолликулов (функциональных кист), требующих консервативного лечения и патологических образований, которые подлежат хирургическому удалению.
Патологии яичников хорошо поддаются лечению при условии их своевременного выявления.
Симптомы
Клинические проявления патологий яичников у женщин многообразны и зависят от причины заболевания. Но существует ряд симптомов, характерных для любого патологического состояния яичников:
При воспалительных процессах в яичниках клиническая картина дополняется симптомами общей интоксикации организма, выраженной болезненностью области яичников, а для патологий, связанных с недостатком гормонов, характерно возникновение оволосения по мужском типу, недоразвитие вторичных половых признаков.
Диагностика
Специалисты Клиники Современной Медицины для диагностики патологий яичников применяют широкий спектр лабораторно-инструментальных исследований:
Диагностический потенциал Клиники Современной Медицины обладает полным комплексом современных методов обследования, позволяющих в минимальный срок установить точный диагноз. Раннее диагностирование и своевременное лечение патологий яичников – единственная возможность предотвратить развитие осложнений.
Учитывая, что в большинстве случаев такие состояния имеют абсолютно бессимптомное течение, очень важно регулярно посещать гинеколога и проходить комплексную диагностику.
Лечение патологий яичников
Некоторые патологии не угрожают общему состоянию женщины и могут быть вылечены амбулаторно, а другие состояния, такие как апоплексия (разрыв) или рак яичника, требуют немедленной госпитализации и оперативного вмешательства.
Любая схема лечения патологий яичников отличается комплексным подходом и назначается специалистом на основании результатов исследования. Медикаментозная терапия направлена на устранение инфекционно-воспалительного процесса, повышение иммунитета, нормализацию гормонального фона и естественную регенерацию тканей.
Хирургическое лечение направлено на локальное воздействие на патологический очаг. В зависимости от стадии, характера и течения заболевания специалисты Клиники Современной Медицины разработают индивидуальную схему лечения, включающую как консервативную терапию, так и (при необходимости) оперативное вмешательство
Оперирующие гинекологи нашей клиники не только виртуозно выполняют полостные операции, но и безукоризненно владеют всеми передовыми техниками микрохирургического вмешательства. Применение щадящих, малотравматичных эндоскопических и лапароскопических технологий позволяет уменьшить объем вмешательства, минимизировать риск развития постоперационных осложнений, а также значительно сократить период реабилитации и время пребывания пациентки в стационаре.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения гинекологических заболеваний. Мы готовы оказать вам услуги подбора контрацепции и лечения поликистоза яичников.
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.