Уремическая энцефалопатия
Синдром уремической энцефалопатии включает в себя спектр различных нарушений функций мозга от легкого нарушения концентрации внимания вплоть до комы. Кроме того, пациенты с почечной недостаточностью подвержены и другим энцефалопатиям, которые могут развиться при наличии сопутствующих факторов, например таких как нарушения сна, недостаточность питания и осложнениями заместительной почечной терапии.
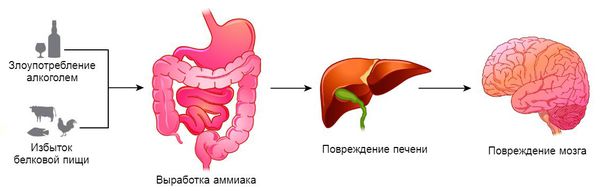
У пациентов с уремией мозг обладает пониженной метаболической активностью и, соответственно, характеризуется сниженным потреблением кислорода. Исследования указывают на роль в этих процессах уремических токсинов, накапливающихся из-за почечной недостаточности. В результате их воздействия происходит нарушение баланса возбуждающих и ингибирующих нейротрансмиттеров, осуществляемое органическими веществами, в частности соединениями на основе гуанидина, содержание которых в спинномозговой жидкости повышено. Эти соединения являются антагонистами рецепторов γ-аминомасляной кислоты (ГАМКА) и в то же время агонистами NMDA-рецепторов, что приводит к повышенной корковой возбудимости. При почечной недостаточности увеличивается содержание асимметричного диметиларгинина (ADMA), ингибирующего эндотелиальную синтазу оксида азота, и его уровень коррелирует с выраженностью цереброваскулярных осложнений у данной группы пациентов.
Нарушения в метаболизме моноаминов, включая снижение уровня норадреналина и подавление выработки дофамина в ЦНС, в модели на уремических крысах были связаны с моторными расстройствами. Происходящая нейрональная дисфункция также обусловлена снижением транспортной функции клеток ЦНС и повышением проницаемости гематоэнцефалического барьера (ГЭБ), воздействием миоинозитола, карнитина, индоксила сульфата и полиаминов. На процесс нейродисфункции могут влиять в том числе и метаболиты некоторых лекарств, например циметидина и ацикловира, концентрация в крови которых повышается вследствие ингибирования транспортера органических анионов (OAT-3). Концентрация опиатов и в особенности меперидина также способна повышаться из-за снижения их экскреции. Вторичный гиперпаратиреоидизм может играть роль в развитии уремической энцефалопатии посредством увеличения мозгового кальция и кальциевых транспортеров в нейронах, чувствительных к паратиреоидному гормону.
Также при уремии возникают нарушения в области регуляции аппетита. Проникновение большого количества триптофана через гематоэнцефалический барьер может повышать синтез серотонина — главного ингибитора аппетита. Одновременно с этим затрагиваются и другие звенья регуляции пищевого поведения: наблюдаются высокие уровни холецистокинина (мощного анорексигенного гормона) и низкое содержание нейропептида Y (стимулятора аппетита). Возможно развитие кахексии как результата не только анорексии, но и ацидоза, воспаления. Провоспалительные цитокины, такие как лептин, ФНО-α, ИЛ-1, могут стимулировать синтез анорексигенных нейропептидов, проопиомеланокортина и α-меланоцитостимулирующего гормона в аркуатных ядрах гипоталамуса. Все эти факторы приводят к недостаточности питания у многих пациентов с почечной недостаточностью.
В то время как около 20 % всех пациентов с острым почечным повреждением, находящихся в отделениях интенсивной терапии, имеют неврологические нарушения, у пациентов с хронической почечной недостаточностью не обнаружено четкой корреляции между неврологическими симптомами и тяжестью уремии. Популяционные исследования выявили когнитивные нарушения у 30 % пациентов на гемодиализе, при этом примерно у 10 % из них — тяжелой степени тяжести. Уремическая энцефалопатия может манифестировать как комплекс ментальных расстройств и/или моторных нарушений. Ментальные нарушения включают в себя депрессию, повышенную тревожность, когнитивные нарушения и расстройства памяти. Наиболее серьезные формы генерализованных нарушений характеризуются расстройством сознания, делирием, психозами, судорогами, комой и в конечном счете смертью.
Серьезные двигательные нарушения возникают редко. Обычно уремическая энцефалопатия манифестирует мелкоразмашистым тремором, астериксисом и гиперрефлексией. Астериксис характеризуется повторяющимся неритмичным снижением мышечного тонуса антигравитационный мускулатуры (наиболее часто — рук). От тремора он отличается тем, что не является осцилляциями, то есть нет устойчивого временного шаблона, а также тем, что в данном случае происходит именно снижение тонуса мускулатуры. Также могут наблюдаться миоклонии — они похожи на астериксис, однако возникают во время активации антигравитационный мускулатуры. По этой причине некоторые рассматривают астериксис как негативную форму миоклонии. Астериксис и миоклонии могут быть вызваны при вытягивании ладоней вперед. Но есть и более чувствительный прием для их определения — высунутый язык или вытянутый указательный палец, опирающийся на твердую поверхность. Астериксис и миоклонии встречаются у пациентов с почечной недостаточностью, которые получали различные медикаменты, в частности метоклопрамид, фенотиазины, антиэпилептические препараты, включая габапентин, а также опиоиды, особенно меперидин.
Диагноз уремическая энцефалопатия основывается на клинике и подтверждается положительной динамикой течения энцефалопатии после начала адекватной терапии. Люмбальная пункция, ЭЭГ, визуализационные методы исследования служат в основном для исключения другой этиологии заболевания у пациентов, у которых уремический генез энцефалопатии вызывает сомнения. Показатели при анализе спинномозговой жидкости часто выходят за пределы нормы, может наблюдаться плеоцитоз (обычно менее 25 клеток в 1 мкл) и повышение концентрации белка в ликворе (обычно не более 100 мг/дл). ЭЭГ также покажет патологию, но без специфических изменений.
Визуализация мозга чаще всего выявляет его атрофию и увеличение желудочков. Тем не менее иногда, в ограниченном числе случаев при МРТ головного мозга можно обнаружить специфические изменения в области базальных ганглиев, хотя подобные признаки могут сопровождать и метаболический ацидоз, и метаноловую интоксикацию. Изменения, лучше всего заметные в режимах Т2-WI/FLAIR, представляют собой гиперинтенсивные четко очерченные границы скорлупы (латерально — наружная капсула, медиально — внутренняя капсула, внутренняя и наружная мозговые пластинки) с обеих сторон и в целом по форме несколько напоминающие вилку. По сути это является отображением диффузного вазогенного отека базальных ганглиев из-за нарушения процессов ауторегуляции.
Энцефалопатия
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.
ПЕЧЕНОЧНАЯ ЭНЦЕФАЛОПАТИЯ в практике врача скорой медицинской помощи
Какие клинические симптомы позволяют диагностировать ПЭ? Каковы проявления неврологических нарушений на разных стадиях развития ПЭ? В чем заключаются особенности развития ПЭ при алкоголизме? Каких ошибок должен избежать врач при лечении ПЭ?
Какие клинические симптомы позволяют диагностировать ПЭ?
Каковы проявления неврологических нарушений на разных стадиях развития ПЭ?
В чем заключаются особенности развития ПЭ при алкоголизме?
Каких ошибок должен избежать врач при лечении ПЭ?
Этиология и патогенез
Печеночная энцефалопатия (ПЭ) представляет собой потенциально обратимое расстройство нервной и психической деятельности, возникающее при любом из заболеваний печени, протекающем с недостаточностью печеночно-клеточной функции. В большинстве случаев ПЭ осложняет течение терминальной стадии хронических диффузных заболеваний печени или острого некротизирующего (фульминантного) гепатита. Установлено, что при поражении печени любой этиологии ПЭ может привести к развитию комы и стать непосредственной причиной смерти пациента (см. таблицу 1).
| Таблица 1. Причины развития ПЭ. | ||
| Вариант энцефалопатии | Выживаемость | Этиология |
| Острая энцефалопатия без фиброза/цирроза печени | 20–45% | Вирусный гепатит. Алкогольный гепатит. Острые отравления (химические и биологические яды, лекарства). Абстинентный синдром |
| Острая энцефалопатия на фоне фиброза/цирроза печени | 70-80% | Форсированный диурез Рвота, понос Кровотечение ЖКК Инфекции Прием алкоголя Абстинентный синдром Запор Избыток белка в рационе Хирургические вмешательства Прием седативных средств |
| Хроническая портосистемная энцефалопатия при терминальном заболевании печени | 100% | Портосистемное шунтирование Контраминация кишечника Избыток белка в рационе |
 |
| Рисунок 1. Механизм развития ПЭ. |
Патогенез ПЭ не до конца установлен. Считается, что развитие ПЭ является результатом сочетанного влияния на ЦНС нескольких механизмов, активность которых инициируется и поддерживается выраженным нарушением печеночного клиренса токсинов и метаболитов (см. рисунок 1). Наиболее существенным для развития ПЭ считают:
Клинические симптомы и диагноз ПЭ. Тип и количество избыточных, «токсических» метаболитов, циркулирующих в плазме и ЦНС, в той или иной степени коррелируют с различными симптомами ПЭ, к числу которых относят:
Механизм развития ПЭ
К ранним признакам нарушений сознания (НС) при ПЭ относят уменьшение спонтанных движений, фиксированный взгляд, заторможенность, апатию. Для нарушения сознания при ПЭ в принципе характерны сонливость и инверсия нормального ритма сна и бодрствования. При этом ухудшение состояния и переход сонливости в кому могут произойти в течение очень короткого времени. Для определения степени НС нередко применяют шкалу Глазго (см. таблицу 2). Однако в клинической практике для оценки глубины НС именно при ПЭ используют более простую качественную шкалу, в соответствии с которой:
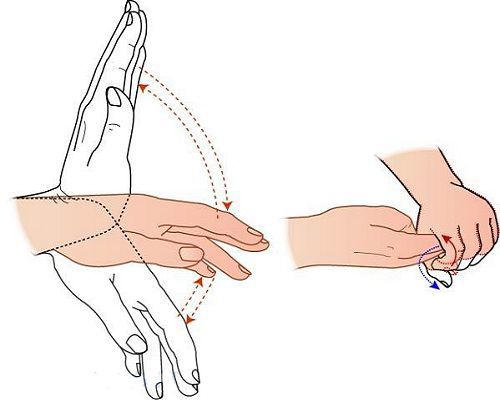
Неврологические нарушения при ПЭ в целом не носят специфического характера и могут также развиваться при уремии, выраженной дыхательной и сердечной недостаточности. Однако одним из наиболее патогномоничных неврологических симптомов ПЭ считают развитие «хлопающего» тремора (астериксиса), отличительной чертой которого является неспособность пациента удерживать фиксированную позу. Наибольшая выраженность гиперкинеза мышц конечностей при поддержании постоянной позы и его уменьшение при движении позволяют дифференцировать астериксис от тремора при алкогольном делирии и нейроэнцефалопатии.
Наиболее надежным способом определить степень нарушений интеллекта при ПЭ является проведение теста связывания чисел (тест Рейтана). Изменения личности и интеллекта при ПЭ наиболее трудны для диагностики, поскольку всегда накладываются на конституциональные, приобретенные ранее нарушения и всегда требуют оценки в динамике. Наибольшие трудности в клинической практике встречаются при дифференциальной диагностике ПЭ и нарушений личности, развивающихся при хроническом злоупотреблении алкоголем (токсическая или алкогольная энцефалопатия, наличие которой прямо не влияет на исход острой ПЭ, однако определяет риск развития делирия на фоне алкогольного абстинентного синдрома). Важно, что при алкоголизме острая ПЭ может развиться при любой из клинико-морфологических форм алкогольной болезни печени (см. рисунок 2).
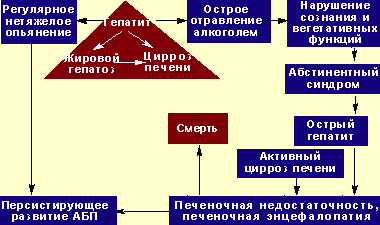 |
| Рисунок 2. Естественная история развития алкогольной болезни печени при хроническом злоупотреблении алкоголем. |
ПЭ у больных алкоголизмом в целом имеет те же характерные признаки, что и в остальных случаях, однако у них часто наблюдается мышечная ригидность, гиперрефлексия, клонус стоп. Алкогольный делирий отличается от «чистой» ПЭ продолжительным двигательным возбуждением, повышенной активностью вегетативной нервной системы, бессонницей, устрашающими галлюцинациями и быстрым мелким тремором (см. таблицу 3). Часто наблюдается выраженная анорексия, сопровождающаяся тошнотой и рвотой.
Характерной особенностью ПЭ является изменчивость клинической картины. Диагностировать ПЭ легко, например, у больного с циррозом печени,
с массивным желудочно-кишечным кровотечением или сепсисом, при обследовании которого определяют спутанность сознания и хлопающий тремор. В случае, когда очевидных причин ухудшения состояния выявить не удается и признаков цирроза печени также нет, распознать начало ПЭ невозможно, если не придать должного значения малозаметным признакам синдрома. Большое значение при этом могут иметь данные анамнеза, полученные от членов семьи, заметивших изменения в состоянии или поведении больного.
У больных с острой ПЭ без признаков хронической портальной гипертензии (варикозные вены передней стенки живота, отечно-асцитический синдром, спленомегалия, заболевание печени или алкоголизм в анамнезе) диагностика на догоспитальном этапе особенно затруднена. В этих случаях она должна базироваться, во-первых, на тщательном изучении анамнеза, если это возможно; во-вторых — на анализе эффективности применения стандартной неспецифической терапии комы. Дифференциальный диагноз у больных без цирроза печени необходимо проводить с рядом заболеваний, приводящих к внезапному и выраженному нарушению сознания (см. таблицу 4).
| Таблица 4. Причины острых нарушений сознания у больных без признаков портосистемного шунтирования. | ||
| Заболевание | Характерные симптомы и анамнестические данные | Неотложная терапия |
| Гипогликемия | Гипотония, брадикардия, сахарный диабет или сахаросни-жающая терапия в анамнезе | Введение концентри-рованной декстрозы |
| Острое отравление алкоголем | Запах алкоголя, гипертония, одышка, гиперемия лица, тахикардия, указания на прием алкоголя | Массивная инфузионная и поддерживаю-щая терапия |
| Алкогольный синдром отмены с делирием | Хроническое злоупотребление алкоголем, последний прием алкоголя не более трех-пяти дней назад, острый психоз с возбуждением и галлюцинациями | Введение маннитола концентри-рованной глюкозы и диазепама, поддерживаю-щая терапия |
| Острое отравление диазепинами | Глубокое нарушение сознания, указание на психоэмоцио-нальные проблемы, попытки самоубийства | Введение флумазенила, поддерживаю-щая терапия |
| Острое отравление парацетамолом | Указание на недавнее воспалительное заболевание, психоэмоцио-нальные проблемы, попытки самоубийства | Введение ацетил-цистеина, поддерживаю-щая терапия |
| Острое отравление опиатами | Указание на наркоманию, симптомы опиатного опьянения | Введение налоксона, поддерживаю-щая терапия |
| Энцефалопатия Вернике | Нистагм, двусторонний парез отводящих мыщц, указания на голодание, алкоголизм в анамнезе | Введение тиамина |
| Внутричерепные патологические процессы (травма, инфаркт, аневризма, менингит, энцефалит) | Анамнестические указания, характерные сипмтомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
| Эндогенные интоксикации и гипоксические состояния (уремия, ОРДС, острые инфекционные заболевания) | Анамнестические указания, характерные симптомы, отсутствие эффекта от экстренной терапии комы | Поддерживаю-щая терапия, экстренная госпитализация |
У больных циррозом печени и активным портосистемным шунтированием важнейшим вопросом диагностики также является определение причин, приведших к развитию ПЭ (см. таблицу 5).
В большинстве случаев любой из перечисленных выше факторов либо напрямую подавляет функции ЦНС, либо нарушает их опосредованно — угнетая функцию печени, увеличивая концентрацию азотсодержащих продуктов в кишечнике и количество крови, протекающей, минуя печень, через портокавальные анастомозы.
Лабораторные данные занимают довольно скромное место в диагностике ПЭ. Известно, что ни функциональные печеночные пробы, ни повышенная концентрация аммиака в плазме прямо не коррелируют с выраженностью нарушений сознания.
Лечение ПЭ
Лечение ПЭ преследует три базовые цели:
Схематично лечение ПЭ (III и IV стадии) представлено в таблице 6.
Объем лечебных мероприятий при ПЭ относится к числу стандартных и выверенных клинической практикой алгоритмов неотложной помощи, поскольку эффективность лечения прямо зависит от как можно более раннего начала терапии. В этом смысле фармакотерапия ПЭ прямо относится к презумпции скорой медицинской помощи. Тем не менее на практике оказывается, что пациенты с ПЭ, как на догоспитальном этапе, так и в условиях стационара, нередко не получают адекватного лечения. Более того, во многих случаях больным назначают фармакотерапию, которая способна спровоцировать ухудшение состояния сознания и нарушение вегетативных функций. К числу наиболее распространенных ошибок лечения можно отнести:
Одной из наиболее существенных причин проведения неадекватного лечения нередко является часто неудовлетворительная диагностика ПЭ. Как ни парадоксально, сегодня во всех звеньях здравоохранения на фоне реально существующих регламентирующих врачебную деятельность документов выявление и точная квалификация ПЭ как угрожающего жизни осложнения основного заболевания печени в значительной степени утратила практический смысл. Например, при алкогольной болезни печени и в практике СМП, и в стационаре ПЭ нередко вообще не диагностируется, поскольку включена в редко используемые рубрики «острая или подострая печеночная недостаточность», «острый гепатит», «острое отравление алкоголем» или «абстинентное состояние». В подавляющем большинстве случаев при выявлении алкогольной болезни печени с нарушением сознания на практике ставятся диагнозы, соответствующие рубрикам К.70.0 — К.70.2, что нисколько в случае с ПЭ не отражает реального положения дел (см. таблицу 7). Кроме того, термин «ПЭ» при диагностике часто подменяется термином «токсическая (алкогольная) энцефалопатия», что влечет за собой недооценку тяжести состояния больного и риска летального исхода и позднее начало специфического лечения.
При выявлении ПЭ на догоспитальном этапе пациенты с III и IV стадиями нарушения сознания должны быть немедленно госпитализированы в отделение интенсивной терапии.
Прогноз ПЭ
Прогноз ПЭ всецело зависит от выраженности печеночно-клеточной недостаточности и времени начала лечения. При циррозе печени у больных с относительно сохранной функцией паренхимы и интенсивным коллатеральным кровообращением прогноз лучше, а у больных с острым гепатитом — хуже. Прогноз существенно улучшается, если удается быстро устранить факторы, ведущие к усугублению ПЭ: инфекцию, передозировку диуретиков или кровопотерю. Однако наиболее эффективным способом улучшить прогноз является как можно более точная диагностика и раннее начало лечения ПЭ.
Литература
Е. И. Вовк
МГМСУ, ННПОСМП, Москва
Что такое печеночная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Максимовой Елены Владимировны, гастроэнтеролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Печёночная энцефалопатия — это потенциально обратимый синдром нарушения нервной системы, развивающийся у пациентов с заболеваниями печени. Сопровождается различными неврологическим и психическими нарушениями: изменениями личности, снижением умственных способностей, депрессией, нарушением памяти, концентрации внимания, ориентации в месте, времени и пространстве. Ухудшает жизнь не только пациенту, но и его родственникам. Может протекать бессимптомно, в тяжёлых случаях приводит к коме и смерти.
Наиболее частыми причинами развития болезни становятся цирроз печени и портосистемное шунтирование печёночной вены. Такой тип шунтирования используется для лечения портальной гипертензии — между печёночной и воротной венами создаётся соустье, которое позволяет предупредить кровотечение из варикозно расширенных вен пищевода и желудка.
К факторам риска, способствующим развитию и прогрессированию печёночной энцефалопатии, относятся:
Симптомы печеночной энцефалопатии
Клиническая симптоматика заболевания очень разнообразна: от минимальных изменений привычного поведения пациента или нарушений сна (дневной сонливости или ночной бессонницы ) до комы. Чаще всего болезнь сопровождается изменениями интеллекта, поведения, сознания и нейромышечными нарушениями.
Степень выраженности симптомов зависит от течения основного заболевания, особенностей рациона и провоцирующих факторов, например употребления алкоголя. Иногда печёночная энцефалопатия развивается спонтанно.
На ранних стадиях у пациентов наблюдаются негрубые нарушения поведения и когнитивные расстройства. Они будут заметны скорее родственникам и близким больного, чем врачу, который осматривает больного. Зачастую эти нарушения принимаются за проявления психических заболеваний или действие алкоголя.
У людей с циррозом печени вне зависимости от того, проявляется он клинически или нет, выявляются начальные признаки печёночной энцефалопатии в виде снижения концентрации внимания, расстройства исполнительных функций и замедления скорости психомоторных процессов.
Частым симптомом печёночной энцефалопатии является нарушения режима «сон — бодрствование»: пациенты подолгу спят днём и не могут заснуть ночью. Помимо прочего наблюдается плохая ориентация во времени и пространстве. Зачастую пациенты не могут ответить на вопросы, кто они, где находятся, ведут себя неадекватно, возбуждённо или, наоборот, сонливы, что впоследствии при прогрессировании печёночной энцефалопатии может привести к сопору (глубокому угнетению сознания) и коме.
Характерным проявлением явной печёночной энцефалопатии является астериксис — быстрые хаотичные подёргивания во время напряжения мышц. Чаще сопровождается сгибательно-разгибательными движениями кисти в запястье, из-за чего создаётся впечатление, будто кисть хлопает (отсюда другое название этого симптома — «хлопающий тремор»). Но иногда астериксис проявляется в других мышцах, приводя к дрожанию век, губ, языка, подёргиванию лодыжек или ступней.
Таким образом, к симптомам печёночной энцефалопатии относят :
Патогенез печеночной энцефалопатии
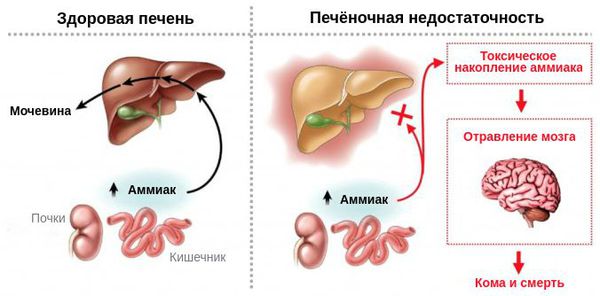
Существует несколько механизмов развития заболевания. Первые два механизма считаются основными. С одной стороны — это выраженное снижение детоксикации организма вследствие острой или хронической болезни печени. С другой стороны — формирование функциональных или органических аномальных сосудов между системой портального (брюшного) и общего кровообращения, что приводит к проникновению токсических продуктов в головной мозг.
Кроме того, рассматриваются такие механизмы, как:
Аммиак воздействует на астроциты. Эти клетки поддерживают барьер между кровеносной и центральной нервной системой, который защищает нервную ткань от проникновения токсинов, циркулирующих в крови. При поражении печени в кровь попадает большое количество аммиака, защитный барьер нарушается: астроциты набухают, приводя к отёку головного мозга и развитию симптомов печёночной энцефалопатии.
Классификация и стадии развития печеночной энцефалопатии
В соответствии с рекомендациями Европейской ассоциации по изучению печени (EASL), печёночная энцефалопатия должна классифицироваться по четырём параметрам:
В зависимости от основного заболевания печёночная энцефалопатия делится на три типа:
В зависимости от течения заболевания выделяют:
В зависимости от наличия провоцирующих факторов печёночная энцефалопатия может быть:
Осложнения печеночной энцефалопатии
Осложнения печёночной энцефалопатии развиваются на последних стадиях болезни. Они заключаются в резком угнетении сознания, вплоть до комы.
При угнетении центральной нервной системы нарушаются все рефлексы. Пациенты не реагируют ни на один раздражитель, кроме болевого. Зрачки не сужаются в ответ на свет.
Диагностика печеночной энцефалопатии
Диагноз «печёночная энцефалопатия» устанавливается по характерным клиническим проявлениям, результатам лабораторных, инструментальных исследований и данным психометрического тестирования. Дальнейшая тактика лечения и прогноз заболевания будут зависеть от степени (стадии) заболевания.
Распознать скрытое течение болезни очень важно по двум причинам:
Заподозрить печёночную энцефалопатию можно у пациентов при наличии следующих симптомов:
Психометрическое тестирование в первую очередь используется для диагностики клинически невыраженной печёночной энцефалопатии. Чувствительность тестов достаточна высока — 70-80 %.
За последние 30 лет было разработано несколько десятков простых, доступных психометрических тестов, которые можно использовать в различных комбинациях. Их подразделяют на две группы:
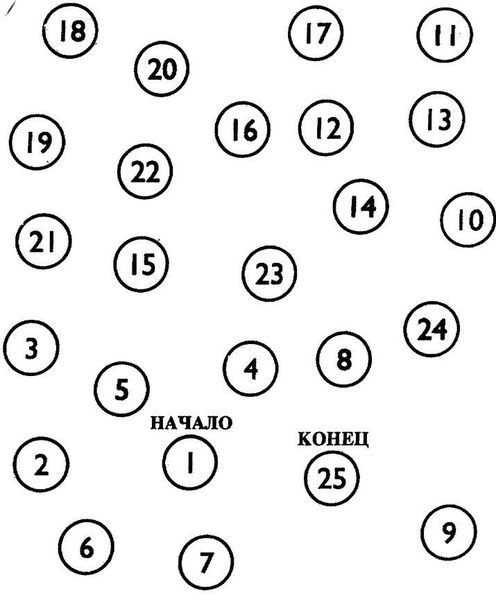
При проведении теста связи чисел пациенту необходимо соединить линией цифры от 1 до 25. Они напечатаны вразнобой на листе бумаги.
Также в диагностике печёночной энцефалопатии используются следующие психометрические тесты:
Во время проведения теста КЧМ частота красного света, который изначально составляет 60 Гц и генерируется как высокочастотный импульс, вызывает у пациента ощущение постоянного света, а затем с течением времени сменяется мельканием. Именно в этот момент пациенту необходимо нажать кнопку на приборе. Гепатоанализатор регистрирует частоту, на которой красный луч «стал мелькать».
Дифференциальная диагностика
При постановке диагноза «печёночная энцефалопатия» важно исключить другие причины, которые могли вызвать такую же клиническую симптоматику. К подобным причинам можно отнести неврологические, соматические заболевания и различные интоксикации.
Дифференциальную диагностику затрудняет отсутствие отличительных симптомов, которые встречались бы только при печёночной энцефалопатии. Американская ассоциация по изучению болезней печени рекомендует при постановке диагноза учитывать нарушения, которые также изменяют уровень сознания. К ним относятся:
Лечение печеночной энцефалопатии
Лечение печёночной энцефалопатии предполагает:
Диета при печёночной энцефалопатии позволяет нормализовать белковый обмен в организме и не допустить прогрессирования болезни. Белок в рационе пациентов с печёночной энцефалопатией должен быть в первую очередь растительного происхождения в виду их лучшей переносимости. На II-III стадиях болезни следует употреблять не менее 60 г белка в сутки, чтобы не запустить процесс распада и окисление веществ. После исчезновения клинических симптомов заболевания допустимый суточный объём белка можно увеличить до 80-100 г (из расчёта 1-1,5 г/кг).
Лактулоза считается препаратом первой линии в лечении пациентов с манифестными стадиями печёночной энцефалопатии. Об эффективности правильно подобранной дозы будет свидетельствовать появление как минимум двух опорожнений кишечника мягким или неоформленным стулом в течение суток. Дальнейший подбор дозы препарата осуществляется индивидуально: главное — поддержать 2-3-кратное ежедневное опорожнение кишечника.
Прогноз. Профилактика
Меры профилактики печёночной энцефалопатии :