Непонятные боли в животе в разных местах
Непонятные боли в животе в разных местах
Непонятные боли в животе в разных местах
Спровоцировать возникновение болей в животе могут патологические изменения в разных отделах кишечника, нарушения функций желудка, поджелудочной, органов мочеполовой системы
Жгучие, тупые, ноющие, тянущие – все это о болях в животе. Они появляются при разнообразных болезнях и состояниях организма. Рассмотрим виды болей, сопровождающие их симптомы, возможные причины появления. Но следует учесть, что представленные ниже факты категорически не рекомендуется использовать для самодиагностики и самостоятельного лечения. Точную причину боли может назвать только врач на основании диагностических исследований и клинической картины. Если у вас болит низ живота или другая зона брюшной полости, нужно обратиться к специалисту.
Виды болезненных ощущений и симптоматика
Боли в животе возможны в таких проявлениях:
Боли могут локализоваться в околопупочной области, верхней части брюшины (подреберье), ниже пупка справа или слева, болеть может также весь живот.
У пациента, жалующегося на то, что у него болит живот, проявляется разная симптоматика. Боли могут характеризоваться:
Виды патологий
Спровоцировать возникновение болей в животе могут патологические изменения в разных отделах кишечника, нарушения функций желудка, поджелудочной, органов мочеполовой системы. Вот только некоторые примеры патологий, из-за которых может болеть живот:
Проблемы низа живота характерны для представительниц прекрасного пола. Выраженные боли перед и в период менструации могут говорить о том, что женщина болеет эндометриозом. Если имеют место воспалительные процессы в органах малого таза, может болеть нижняя часть брюшной полости. Есть еще ряд патологий, которыми могут болеть исключительно женщины (киста яичника, новообразования в матке и другие). Они также являются причинами специфических болей.
Боли в брюшной полости могут возникать из-за грыж. Особенно коварны в данном случае диафрагмальные грыжи, которые внешне незаметны. При этом пациент может считать, что болеет гастритом, так как симптоматика схожа.
Когда нужно обратиться к врачу
Во многих случаях боли в животе не означают, что пациент чем-то болеет. Причинами болей могут быть переедание, стресс или эмоциональное расстройство. В любом случае человек задумывается: почему болит? Вот симптомы, которые могут свидетельствовать о том, что вы чем-либо болеете:
Боль в животе
Боль в животе – это симптом, типичный для целого ряда гастроэнтерологических, хирургических, гинекологических, урологических, проктологических, инфекционных заболеваний. Кроме этого, отраженные абдоминальные боли могут возникать при заболеваниях позвоночника, органов грудной полости. С целью дифференциальной диагностики абдоминальных болей используются лабораторные, рентгенологические, ультразвуковые, эндоскопические, малоинвазивные хирургические методы. Лечение подбирается с учетом первопричины: в одних случаях оно консервативное, медикаментозное, в других – оперативное (плановое или экстренное).
Боль в животе
Боль в животе – самый коварный и «многоликий» спутник множества заболеваний. Она характерна как для острых, в т. ч. ургентных состояний, требующих немедленной хирургической помощи, так и для вялотекущих хронических заболеваний. За болью в животе может скрываться и банальное пищевое расстройство, и опасное для жизни состояние – внутрибрюшное кровотечение или перитонит. Именно поэтому ее никогда нельзя игнорировать.
Классификация
Боль в животе различается по локализации, интенсивности, характеру. Она может быть разлитой по всему животу или локализованной (в эпигастрии, в области пупка, внизу живота, в подреберьях и подвздошной области слева или справа). Иногда боль имеет опоясывающий характер, одновременно охватывает живот и поясницу.
По интенсивности абдоминальные боли бывают слабыми, умеренными и выраженными. Сильные боли крайне тяжело переносятся больными: они вынуждают пациента стонать, метаться в постели, занимать вынужденное положение. Большое значение для клинициста, проводящего первичную диагностику, имеет время и условия появления боли в животе: натощак, в момент или после приема пищи, в ночной период.
Наиболее разнообразным и «говорящим» признаком является характер болевого синдрома в животе. Вместе с тем, это субъективное ощущение, которое может по-разному трактоваться разными людьми. Наиболее часто боль в животе характеризуется следующими эпитетами:
Причины болей в животе
Все многообразие причин, вызывающих боли в животе, можно условно разделить на несколько групп в зависимости от системы органов, выступающей источником болевых ощущений. Эти причины характерны для лиц обоих полов и любого возраста:
Боль в животе у мужчин и женщин может иметь имеет разные причины. Гендерные различия связаны в первую очередь с поражением внутренних половых органов. Так, боль внизу живота у женщин характерна для воспалительных заболеваний гениталий (аднексит, эндометрит), опухолевых патологий (киста яичника), острого живота (перекрут придатков, внематочная беременность). Причинами боли в животе у мужчин могут послужить простатит, везикулит, паховая грыжа.
Диагностика
Боль в животе никогда не выступает единственным признаком заболевания. Обычно она сопровождается другими клиническими проявлениями. Сопутствующие симптомы играют важное дифференциально-диагностическое значение. Частыми спутниками абдоминальной боли служат изжога или отрыжка, вздутие живота, диарея или запор, отсутствие аппетита. Опасными сигналами являются повышение температуры тела, рвота (особенно с примесью крови), полуобморочное состояние.
Однако только на основании клиники определить причины боли в животе не представляется возможным, во всех случаях требуется дополнительное обследование:
Помощь при боли в животе
Если боль возникла внезапно, имеет выраженную интенсивность, сопровождается ухудшением состояния больного, а ее причина неизвестна, необходимо срочно вызвать «неотложку». В качестве первой помощи необходимо:
При боли в животе категорически запрещается:
Непонятные боли в животе в разных местах
Боль в животе – один из основных симптомов при различных заболеваниях. Во многих случаях, если она кратковременная, она не является признаком серьезной патологии.
Различают несколько типов болей в животе.
Реже такая боль указывает на серьезное заболевание (например, кишечную непроходимость). При этом ее интенсивность может нарастать в течение нескольких часов.
По продолжительности боль в животе делится на острую и хроническую. Хроническая сохраняется дольше 3 месяцев.
Синонимы английские
Acute and chronic abdominal pain.
При различных заболеваниях органов брюшной полости могут быть боли следующего характера:
Болям могут сопутствовать эти и другие симптомы:
Общая информация о заболевании
Боль в животе – достаточно часто встречающийся симптом, который во многих случаях не является признаком серьезной патологии. В то же время острая интенсивная боль бывает проявлением заболевания, которое требует экстренного хирургического вмешательства (например, перфорация кишечника может развиться в течение 6 часов после нарушения кишечного кровоснабжения).
При острой хирургической патологии в брюшной полости используется такое понятие, как «острый живот» – комплекс симптомов, указывающих на серьезное заболевание (или повреждение) органов брюшной полости, которое сопровождается раздражением оболочки, покрывающей внутренние стенки брюшной полости и внутренние органы (брюшины). Возникает выраженная боль в животе и напряжение мышц брюшной стенки.
При проникновении в брюшную полость содержимого желудочно-кишечного тракта (например, при перфорации язвы желудка), крови (при разрывах внутренних органов), при воспалительных заболеваниях (аппендиците) и по ряду других причин может развиваться угрожающее жизни состояние – перитонит (воспаление брюшины). Перитонит сопровождается выходом в брюшную полость большого количества жидкости и электролитов, происходит тяжелая интоксикация, нарушается работа сердечно-сосудистой системы, почек, печени. В такой ситуации требуется усиленное лечение, включая оперативное вмешательство, последующую интенсивную терапию.
В зависимости от локализации болей можно предположить патологию определенного органа.
Боли в правой верхней части живота:
Боли в левой верхней части живота:
Боли в нижней части живота слева:
В нижней части живота справа:
Разлитая боль в животе (без четкой локализации):
Хронические боли в животе также могут сопровождать функциональные заболевания желудка, кишечника (при которых отсутствуют структурные изменения органов). По мнению исследователей, такие заболевания развиваются из-за нарушений в работе отделов нервной системы, которая контролирует деятельность данных органов. Примером функциональных заболеваний являются синдром раздраженного кишечника (могут возникать хронические боли, вздутие живота, запоры или диарея), функциональная неязвенная диспепсия (характеризуется чувством жжения, отрыжкой, тошнотой, тяжестью в желудке).
Причиной хронических болей могут быть хронические заболевания органов желудочно-кишечного тракта, опухоли и другая патология:
При хронической боли в животе симптомами тревоги являются следующие:
Кто в группе риска?
К группе риска относятся:
Для установления причин острых или хронических болей в животе требуется выполнение ряда диагностических исследований и лабораторных анализов.
В зависимости от клинической ситуации могут быть проведены эти и другие лабораторные исследования:
Лечение может быть консервативным и оперативным. В некоторых случаях требуется проведение экстренных оперативных вмешательств (например, при кишечной непроходимости, аппендиците) для спасения жизни пациента.
Общие меры профилактики сводятся к следующим принципам:
Рекомендуемые анализы
Llewelyn, Huw; Ang, Hock Aun; Lewis Keir; Al-Abdulla, Anees, Oxford Book of Clinical Diagnosis. Oxford University press, 2006.Chapter 4, page 138-144.
Боль в животе. Причины.
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду «ПЕРВЫЙ20».
Боль в животе – одна из наиболее частых и самых игнорируемых жалоб. С ней приходят к врачам, но намного чаще предпочитают выпить обезболивающее, перетерпеть, переждать. Дискомфорт и другие неприятные ощущения в животе могут быть действительно не опасным признаком и даже проявлением нормы. Но во многих случаях – боль говорит о серьезном заболевании. Тогда утерянное время, неправильное самолечение могут усугубить проблему и привести к осложнениям.
Чтобы понять, насколько опасна боль, почему она появилась, нужно учесть многие факторы. Где, как, насколько долго болит, какие есть другие симптомы – все это поможет разобраться в ситуации и принять правильное решение – лечить дома, идти к врачу или даже вызывать неотложную помощь. Этот краткий справочник возможных причин боли в животе мы составили с помощью разных врачей – гастроэнтеролога, гинеколога, уролога, терапевта и кардиолога. Прислушайтесь к своим ощущениям, чтобы попытаться разобраться в ситуации самостоятельно. А за более конкретной помощью – приглашаем в лечебно-диагностический центр «Кутузовский». Наши специалисты правильно диагностируют любые патологии и назначат грамотные меры для лечения и быстрого улучшения самочувствия.
Что может болеть в животе
Живот – место, где находится большое количество внутренних органов. Это такие органы, как:
Кроме того жалобы на боли в животе могут возникать при нарушениях кровообращения в брюшной полости, патологиях позвоночника и нервной системы и даже при болезнях в органах прилегающих к брюшной полости. Такими иррадиирущими болями могут отдаваться сердечные и легочные патологии. Это объясняется связью органов брюшной полости с центральной нервной системой. Из-за этого сложно точно поставить диагноз только со слов пациента и после внешнего осмотра с пальпацией живота. Желательно запомнить и подробно рассказать врачу свои ощущения – где боль началась, как менялась и другие особенности в своем самочувствии и состоянии.
Как именно болит живот
Болеть живот может по-разному, а о причине может многое сказать характер боли. Она может быть:
Боль может быть единственным симптомом или сопровождаться другими: тошнотой, метеоризмом, расстройствами стула, учащенным мочеиспусканием, влагалищными выделениями, повышением температуры. Такие симптомы дополняют картину заболевания и позволяют точнее определить проблему.
По тому, где болит можно хоть примерно понять какой орган обследовать. Так:
Причины боли в животе
Рассмотрим основные варианты, что и почему болит в животе.
Желудок
Патологии в нем появляются из-за неправильного питания, инфекций, травм и других факторов. Основные заболевания желудка, которые могут проявляться болью:
Кишечник
Поджелудочная железа
Грыжи
Встречаются следующие виды грыж: пупочные, диафрагмальные, паховые. Появляются из-за больших физических нагрузок, неправильного функционирования кишечника. Диафрагмальные грыжи по симптомам могут напоминать гастрит, давать изжогу, отрыжку. Определить грыжу можно по внешним признакам или УЗИ.
Желчный пузырь
При проблемах с ним характерна боль в животе справа. Основные заболевания желчного и его протоков:
Гинекологические заболевания
Боли в животе у женщин (особенно в его нижней части) – могут быть признаком патологий матки и ее придатков или … нормой. Болезненность может быть вызвана физиологическими причинами (например, перед менструацией). Можно не волноваться, если неприятные ощущения незначительны, были всегда и проходят самостоятельно спустя день-другой. В ситуации, когда начал болеть живот при ранее безболезненных месячных, боль очень сильная и мало снимается обезболивающими, изменился характер кровотечения (его продолжительность, обильность, цвет крови) – стоит пройти обследование у гинеколога. Такая клиническая картина может быть при эндометриозе, воспалениях в матке и других ситуациях.
Основные гинекологические заболевания, при которых может болеть живот:
Боль в животе может быть и у беременных. При нормальном течении беременности небольшое чувство тяжести – вполне нормально. Матка увеличивается в размерах, постепенно сдавливает соседние органы. Признаками опасности служат резкая и неожиданно начавшаяся боль, кровотечение. Ее причинами может стать отслойка плаценты, выкидыш и другие ситуации. Консультация гинеколога нужна безотлагательно.
Почки
Другие заболевания
Когда нужна медицинская помощь
Обратиться за неотложной помощью нужно, если:
Не стоит пренебрегать обращением к врачам и при менее выраженных симптомах. Понять, почему беспокоит живот, поможет обследование при помощи УЗИ, МРТ, лабораторных анализов. Перечень диагностических методов и мер для лечения будет во многом отличаться при разных заболеваниях. Можно начать с консультации терапевта или сразу обратиться к узкому специалисту, если есть подозрения на конкретное заболевание.
ЛДЦ «Кутузовский» – многопрофильная клиника, где без выходных готовы принять врачи самых разных направлений. Запишитесь онлайн на удобное время и приезжайте по адресу: ул. Давыдковская, 5. Мы найдем причину беспокоящих симптомов и чем помочь в любой ситуации.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-терапевтом Буцких Юлией Владимировной.
Боли в животе
У болей в животе есть несколько десятков причин. В наиболее частым их них относятся заболевания желудка, желчного пузыря, поджелудочной железы, кишечника, а у женщин — болезни половой сферы.
Болит живот ночью
Ноющая боль в животе ночью характерна при гастрите и язвенной болезни. Боли «под ложечкой» обычно возникают натощак, могут стихать после еды или приема антацидных средств, например, маалокса или альмагеля. Люди с обострением язвенной болезни часто жалуются, что у них болит живот ночью. Возможно также появление ощущения переполнения желудка после еды и быстрое насыщение.
Для точной диагностики гастрита и язвенной болезни обратитесь к врачу. Он назначит эндоскопическое исследование. Но если помимо болей, вас беспокоит отсутствие аппетита, и вы быстро худеете, посетите врача немедленно.
Если вы чувствуете такие боли, желательно соблюдать определенную диету. Ее основу должны составлять полужидкие каши и супы. Надо отказаться от курения, алкоголя, черного кофе, острых специй.
Лекарственные препараты должен рекомендовать врач с учетом данных обследования. Дело в том, что во многих случаях причиной гастрита и язвенной болезни является бактерия Helicobacter pylori. Соответственно, в схему лечения рекомендуется включать антибиотики.
Болит живот после еды
При вздутии живота вследствие избыточного газообразования обычно боли возникают после еды в области вокруг пупка, а приступы носят схваткообразный характер. При этом неприятные ощущения обычно уменьшаются после отхождения газов. В случае метеоризма или переедания боль в животе проходит самостоятельно в течение нескольких часов.
При синдроме раздраженного кишечника нарушается регуляция работы толстой кишки. Для этого недуга характерны периодические сильные схваткообразные или режущие боли в животе, сочетающиеся с сильным позывом сходить «по большому». Причем приступы практически никогда не возникают во время сна, а их частота усиливается при стрессах.
В таких ситуациях рекомендуется скорректировать диету. Не следует есть помногу, а также увлекаться сладостями, свежей выпечкой и бобовыми (горох, фасоль, чечевица). Если изменение диеты не поможет, и боли будут повторяться, необходимо проконсультироваться у гастроэнтеролога. При синдроме раздраженного кишечника также необходим курс лечения по назначению врача.
Болит живот и понос
Причиной болей в животе нередко становится диарея. Наиболее часто она бывает при кишечной инфекции. В этом случае пик неприятных ощущений в животе обычно возникает во время позывов в туалет, при этом они сочетаются с повышением температуры тела. Боли в животе пи пищевом отравлении или кишечной инфекции, как правило, захватывают весь живот.
Если температура тела остается в пределах нормы, причиной сочетания болей в животе и поноса также может быть недостаточность функции поджелудочной железы, болезнь Крона, язвенный колит, кишечная инфекция в легкой форме.
При таких симптомах срочно обратитесь к врачу. До консультации врача можно принять активированный уголь или другие адсорбенты. Без назначения доктора ни в коем случае нельзя принимать противодиарейные лекарства. Остановив понос, они могут способствовать всасыванию бактериальных токсинов в кровь и утяжелить состояние.
Болит живот и грудь
Боль в животе и груди может появиться внезапно после приема жидкой пищи, часто сопровождается изжогой и усиливается при наклоне туловища вперед и в горизонтальном положении тела. Боль часто отдает в грудь, в связи с чем ее иногда путают со стенокардией.
Такое состояние возникает из-за выпячивания части желудка через отверстие диафрагмы в грудную полость. Вероятность этого недуга увеличивается при избыточном весе.
Вылечить грыжу пищеводного отверстия диафрагмы таблетками невозможно, однако прием лекарств по определенной схеме помогает добиться значительного улучшения самочувствия. Для точной диагностики и лечения надо обратиться к врачу. Полностью избавиться от грыжи можно только хирургическим путем.
Боль в правом подреберье
При проблемах с отхождением желчи боль обычно концентрируется в правом подреберье, может отдавать в правую ключицу, иногда сопровождается тошнотой. Причиной такой боли могут быть нарушения работы желчевыводящих путей, желчнокаменная болезнь или холецистит. Реже неприятные ощущения в правом подреберье могут сопровождать воспаление печени (гепатит).
При болях в правом подреберье нужно обратиться к гастроэнтерологу. Он назначит УЗИ брюшной полости, проверит состояние печени и назначит соответствующее лечение.
Без осмотра врача категорически запрещается проводить лечение «народными» методами, в том числе так называемое очищение печени. Если «чистку» начнет пациент с желчнокаменной болезнью, камни могут выйти из пузыря, застрять в протоках и вызвать тяжелую желтуху.
Боль в левом подреберье
Боли в левом подреберье обычно возникают при панкреотите. Боли обычно тупые или ноющие. Они отмечаются в верхней и средней части живота, а также в левом подреберье. В момент обострения интенсивность болей значительно усиливается. Довольно часто во время обострения хронического панкреатита наблюдаются опоясывающие боли в животе, которые распространяются из левого подреберья в спину. Ухудшения при хроническом панкреатите обычно случаются после приема алкоголя, жирной или острой пищи.
При обострении хронического панкреатита необходимо как можно быстрее создать покой для поджелудочной железы. Если боли очень сильные, нужно отказаться от пищи, вызвать врача и приложить лед к верхней части живота в подложечной области. При этом следует помнить, что лед не должен напрямую контактировать с кожными покровами, а продолжительность процедуры не должна превышать 15-20 минут каждого последующего часа. При умеренной интенсивности болей следует как можно быстрее посетить гастроэнтеролога.
Боль внизу живота
При «женских» недугах боль обычно локализуется внизу живота. Наиболее часто неприятными ощущениями сопровождаются месячные. Однако причиной болезненности внизу живота может быть воспаление придатков матки – аднексит, киста яичника и другие гинекологические заболевания. Иногда болями сопровождается процесс овуляции. Для выяснения причин болей обратитесь к гинекологу. Лечение должно проходить только по рекомендации врача.
Острая боль в животе
Острая нестерпимая боль в животе может быть признаком очень серьезных заболеваний, требующих хирургической операции: аппендицита, внематочной беременности, прободения язвы желудка, тромбоза сосудов в брюшной полости и других.
Поэтому в ряде случаев нужно вызывать «Скорую помощь» и как можно быстрее. Это надо сделать, если вы можете утвердительно ответить на любой из двух из перечисленных вопросов:
В такой ситуации медлить нельзя. При этом запрещено класть на живот теплую грелку и принимать до осмотра врача обезболивающие средства. Не следует также принимать слабительные препараты и ставить клизмы. При сильных болях в животе необходимо воздерживаться от еды и питья.
Имейте в виду, что помимо перечисленных причин, боли в животе могут быть при заболеваниях почек, цистите, стенокардии и целом ряде более редких заболеваний. Поэтому при неясных болях лучше всего сразу показаться врачу гастроэнтерологу для уточнения диагноза.
Почему может болеть живот: причины, диагностика, лечение
В брюшной полости расположены кишечник, желудок, печень, селезенка, органы половой системы у мужчин и женщин, а также почки и мочевой пузырь. Боль в животе может быть связана с любым из этих органов, и определить причину неприятных ощущений без помощи врача бывает сложно. Иногда боль вызвана погрешностями в питании и быстро проходит сама, а иногда – сигнализирует о серьезных заболеваниях, поэтому заглушать ее обезболивающими препаратами нельзя.
Современное высокоточное оборудование для диагностики в клинике MedEx позволяет найти источник боли и понять, требуется ли лечение. Чтобы сохранить здоровье, важно вовремя обратиться к терапевту – универсальному специалисту, который составит план обследования или направит к врачу узкого профиля.
Характер боли в животе
Чем точнее вы сможете описать свои ощущения на приеме у врача, тем быстрее будут найдены причины боли в животе. Поэтому полезно знать, какой может быть боль и на что стоит обратить внимание.
Если чувствуете дискомфорт в области живота, попробуйте ответить на такие вопросы:
Возможные причины боли
Боль в брюшной полости может возникать по множеству причин, поэтому без помощи врача точно установить ее происхождение не получится. Исключение – боли при пищевом отравлении или дисменорее (болезненной менструации): в этих случаях обычно не возникает вопроса, почему болит живот, и состояние быстро нормализуется.
Менее очевидные причины боли, при которых необходима медицинская помощь:
Болезненность в области живота не всегда связана с заболеваниями внутренних органов или неправильным питанием. При болезнях сердца, дыхательной системы или пищевода боль может быть отраженной, то есть ощущаться в животе, а не в больном органе.
Кроме того, иногда боль бывает вызвана психическими причинами: стрессом, сильным испугом, перенапряжением. Такая боль может быть интенсивной, но обычно она кратковременна и проходит, когда нормализуется эмоциональное состояние.
Какие зоны могут болеть
Под словом «живот» мы подразумеваем обширную зону от подреберья до паховой области, поэтому для точной диагностики важно учитывать локализацию – конкретное место, которое болит. Условно живот можно разделить на несколько областей, и боль может возникать в каждой из них по разным причинам.
Как связаны возможные варианты локализации боли с причинами:
Чтобы уточнить причину боли, врач порекомендует сделать УЗИ органов брюшной полости или малого таза, пройти лабораторные исследования и другие диагностические процедуры, в зависимости от жалоб и локализации боли. Ультразвуковая диагностика в клинике MedEx проводится на оборудовании высокой точности: мы используем аппарат Acuson S1000.
По результатам УЗИ лечащий врач может оценить состояние и размеры каждого органа, расположенного внутри живота, увидеть скопления жидкости, воспалительные процессы, новообразования, камни и другие возможные проблемы даже на ранней стадии. Только после исследования можно составить клиническую картину и начать лечение, поэтому так важно вовремя обратиться к врачу и пройти диагностику.
Когда с болью в животе стоит обратиться к врачу
УЗИ брюшной полости делают и в целях профилактики, даже если нет никаких тревожных симптомов. Поэтому с любым дискомфортом в животе вы можете обратиться в клинику – это оправданная забота о здоровье.
Кроме того, есть ситуации, когда проконсультироваться с врачом нужно обязательно, чтобы не допустить острых проблем с внутренними органами.
Боль должна вас насторожить, если она:
Иногда возникает не боль, а вздутие или дискомфорт в животе. Чаще всего, это несварение, которое проходит в течение 1-2 дней. Но если неприятные ощущения сохраняются около недели или повторяются слишком часто, это может быть симптомом заболеваний ЖКТ и требует диагностики.
Если на фоне боли в животе поднялась температура тела, появилась рвота с кровью, участился пульс, возникла бледность, холодный пот и другие острые симптомы, нужно обращаться за помощью немедленно. В этих случаях вызывайте «скорую» – требуется экстренная диагностика и медицинская помощь.
Записаться к врачу в Москве с болью в животе
При жалобах на боли в животе важно вовремя показаться специалисту: иногда причина дискомфорта и болезненности оказывается действительно серьезной и требует срочного лечения.
В клинике персональной медицины MedEx врач-терапевт составит для вас индивидуальный план диагностики, чтобы точно и быстро определить источник боли. Наша задача – не просто устранить неприятные симптомы, а восстановить и укрепить здоровье, продлить фазу активной жизни для каждого пациента. Разрабатывая для вас рекомендации, врач учтет особенности вашего образа жизни, личные привычки и состояние организма в целом. Для нас не существует неважных мелочей.
Чтобы записаться на прием к терапевту и при необходимости пройти обследование без очередей и стресса, позвоните нам. Также вы можете оставить свой номер телефона на сайте, и мы перезвоним сами в удобное время.
Боли в животе. Причины.
Боли в животе
Информация на заметку (переход с раздела «Эффективность пробиотиков и синбиотиков в профилактике хирургических инфекций»)
Болит верх живота
Чаще всего возникают боли в верхней части живота: в эпигастрии (1), правом (2) и левом (3) подреберье. Обычно эти боли так или иначе бывают связаны с приемом пищи, нередко сопровождаются тошнотой и рвотой. Интенсивность и характер боли могут значительно отличаться.
Боли в эпигастрии (1)
Эпигастрием или подложечной областью называют верхнюю центральную зону живота, сразу под грудиной. Боли в эпигастрии, как правило, связаны с заболеваниями желудка или пищевода. Самыми частыми причинами их могут быть:
Боли в подреберье справа (2)
Боль под ребрами с правой стороны обычно связана с заболеваниями печени и желчного пузыря:
В зависимости от формы дискинезии, могут преобладать тупые длительные боли в подреберье справа или, наоборот, краткосрочные острые схваткообразные боли в этой же области. Боли при дискинезии возникают при приеме жирной пищи или при нарушении режима питания, не сопровождаются ухудшением общего самочувствия, но связаны с частым расстройством стула, привкусом горечи во рту. Для лечения дискинезии используют средства, стимулирующие работу желчного пузыря или спазмолитики, в зависимости от формы заболевания. Для диагностики и лечения найдите гастроэнтеролога.
Боли в подреберье слева (3)
Опоясывающая боль в животе
Боли в середине живота
Средний этаж живота в основном занят кишечником, поэтому боли в этой области чаще всего связаны с нарушением пищеварения:
Помимо кишечника, виновницей болей в средней части живота является мочевыделительная система:
Боль внизу живота
Боли в нижней части живота тоже могут быть связаны с нарушением работы кишечника, например, при кишечных инфекциях, синдроме раздраженной кишки, болезни Крона или язвенном колите, запоре и метеоризме. Однако в этих случаях, в процесс вовлекается обычно и средняя часть живота (4,5,6). Самой опасной из кишечных болей внизу живота является боль при аппендиците:
Если у вас боли только внизу живота, возможно это признак патологии в половой или мочевыделительной системе:
Боль по всему животу
Боль по всему животу чаще всего бывает при метеоризме и вздутии кишечника, что происходит после переедания, экспериментов с нетрадиционной кухней, на фоне кишечного расстройства и др. В этих случаях боли незначительные или средние по силе и проходят в течение нескольких дней самостоятельно.
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
Боли в животе при функциональных нарушениях ЖКТ
Боли в подложечной области (верх живота)
Боль в верхней части живота
Боли в центре и верхней части живота
| тип боли | Опоясывающая боль |  |
| сопровождающие симптомы | Неприятный привкус и сухость во рту, повторяющаяся рвота (после рвоты боли ослабевают), возможно повышение давления | |
| история возникновения и развития | Проявляются после принятия острой и жирной пищи, спиртного. Боли могут откликаться в пояснице | |
| предварительный диагноз | Панкреатит, острая форма |
Боли в центре живота (около пупка)
| тип боли | Внезапная, резкая, достаточно сильная, схватками |  Боль в центре живота |
| сопровождающие симптомы | Сопровождается общей слабостью и ознобом | |
| история возникновения и развития | Проявляются после переедания, употребления шоколада и кофе | |
| предварительный диагноз | Кишечные колики (проявление острых воспалительных процессов в кишечнике, непроходимости кишечника, синдрома раздраженного кишечника и др.). |
Боли посредине живота с одной стороны
| тип боли | Резкие, сильные | Боль посредине живота с одной стороны |
| сопровождающие симптомы | Частая потребность в мочеиспускании. Боль откликается в пояснице. | |
| история возникновения и развития | Проявляются после употребления мочегонных продуктов и средств (арбуз, минеральная вода) | |
| предварительный диагноз | Почечная колика |
Боли внизу живота справа
| тип боли | Появление умеренной боли вверху живота и постепенное усиление боли и переход её в правый низ живота |
| сопровождающие симптомы | Возможно повышение температуры, тошнота |
| история возникновения и развития | Взаимосвязи нет, боли отдают в прямую кишку, усиливаются при ходьбе и лежании на левом боку |
| предварительный диагноз | Аппендицит |
Болит весь живот
| тип боли | Постоянная умеренно сильная боль |  |
| сопровождающие симптомы | Слабость, сухость во рту, возможно повышение температуры, тошнота | |
| история возникновения и развития | Проявляются после предварительной боли, не снимаемой в течении суток ни какими лекарствами | |
| предварительный диагноз | Перитонит или воспаление брюшины |
Боли внизу живота
| тип боли | Острые, сильные, резкие, тянущие | Боль внизу живота
|
| сопровождающие симптомы | Выделения из половых органов, слабость, повышение температуры | |
| история возникновения и развития | Проявляются после полового акта, задержки менструации, переохлаждения, стресса | |
| предварительный диагноз | Заболевание мочевой системы, внутренних половых органов у женщин |
Для более полного понимания разнообразия причин боли в животе приведем современную классификацию наиболее распространённых болей.
Классификация болей в животе
I. Боли в животе, связанные с абдоминальными причинами
II. Боли, связанные с внебрюшинными причинами
IV. Неврологические / психиатрические причины
1. Отказ от наркотических препаратов
2. Тепловой удар
И немного более подробно о причинах болей в животе по их локализации, т.к. она позволяет более точно определить рамки дифференциального диагноза.
Причины болей в животе в зависимости от локализации
| Правое подреберье | Эпигастрий | Левый верхний квадрант |
| Холецистит Холангит Панкреатит Пневмония / эмпиема плевры Плеврит / плевродиния Поддиафрагмальный абсцесс Гепатит Синдром Бадда-Киари | Язвенная болезнь Гастрит ГЭРБ Панкреатит Инфаркт миокарда Перикардит Разрыв аневризмы аорты Эзофагит | Инфаркт селезенки Разрыв селезенки Абсцесс селезенки Гастрит Язва желудка Панкреатит Поддиафрагмальный абсцесс |
| Правый нижний квадрант | Область пупка | Левый нижний квадрант |
| Аппендицит Сальпингит Паховая грыжа Внематочная беременность Нефролитиаз Воспалительные заболевания кишечника Брыжеечный лимфаденит Тифлит | Ранний признак аппендицита Гастроэнтерит Непроходимость кишечника Разрыв аневризмы аорты | Дивертикулит Сальпингит Паховая грыжа Внематочная беременность Нефролитиаз Синдром раздраженной толстой кишки Воспалительные заболевания кишечника |
Причиной диффузной нелокализованной боли могут быть:
Гастроэнтерит
Брыжеечная ишемия
Непроходимость кишечника
Синдром раздраженной толстой кишки
Перитонит
Диабет
Малярия
Семейная средиземноморская лихорадка
Болезни обмена веществ
Психиатрические заболевания
Врачи относят боли в животе к рубрике R10 в Международной классификации болезней МКБ-10.
Материалы для профессионалов здравоохранения, касающиеся болей в животе
Статьи
Видео для студентов медицинских ВУЗов
Кадр из лекции для студентов 2-го курса ФКП МГМСУ им. А.И.Евдокимова Филиппова М.П. Язвенная болезнь
Кадр из лекции для студентов 2-го курса Ивановской государственной медицинской академии (ИвГМА) А.В. Бурсикова Клинические и дополнительные методы исследования ЖКТ
Болит живот
Обзор
Как болит живот? Он ноет, тянет и горит. Иногда в нем что-то режет и колет. А бывает, что в животе урчит, дергает и крутит. Боль в животе — одна из самых распространенных жалоб, ведь в нем находится более десятка различных органов, каждый из которых проявляет себя по-разному. По расположению эпицентра боли, её характеру и интенсивности можно предположить причину недомогания.
В большинстве случаев, боли в животе возникают ненадолго и самостоятельно уходят, не требуя специального лечения. Такое бывает, например, при переедании, невозможности вовремя пообедать или после стресса. Но иногда боли в животе являются тревожным сигналом организма и требуют срочного обращения к врачу.
Чтобы было проще разобраться с симптомами, мы разделили живот на три этажа: верхний, средний и нижний, в каждом из которых обозначили наиболее типичные зоны локализации боли (см. рисунок). Пользуясь этой схемой и пояснениями в тексте, вы сможете понять отчего болит живот, и что при этом делать.
Болит верх живота
Чаще всего возникают боли в верхней части живота: в эпигастрии (1), правом (2) и левом (3) подреберье. Обычно эти боли так или иначе бывают связаны с приемом пищи, нередко сопровождаются тошнотой и рвотой. Интенсивность и характер боли могут значительно отличаться.
Боли в эпигастрии (1)
Эпигастрием или подложечной областью называют верхнюю центральную зону живота, сразу под грудиной. Боли в эпигастрии, как правило, связаны с заболеваниями желудка или пищевода. Самыми частыми причинами их могут быть:
Боли в подреберье справа (2)
Боль под ребрами с правой стороны обычно связана с заболеваниями печени и желчного пузыря:
Боли в подреберье слева (3)
Опоясывающая боль в животе
Панкреатит острый и хронический — воспаление поджелудочной железы сопровождается ухудшением общего самочувствия, нередко, температурой, тошнотой, рвотой. На первый план выходит боль в эпигастрии (1), правом (2) и левом (3) подреберьях. Боль может отдавать в бок, спину. Такую боль называют опоясывающей.
Абдоминальная форма инфаркта миокарда
Абдоминальная форма инфаркта миокарда — смертельно опасное заболевание, которое часто принимают за простое пищевое отравление, несварение желудка, диспепсию или другие временные проблемы с животом. Некоторые виды инфаркта (сердечного приступа) проявляются болями в эпигастрии и правом подреберье.
Предрасполагающими факторами инфаркта является: возраст старше 40 лет, заболевания сердца и сосудов, такие как стенокардия и гипертония, ожирение, предшествующее волнение, стресс, курение.
Боль в животе при инфаркте интенсивная, острая, усиливается при физической нагрузке, не снимается обычными анальгетиками, может уменьшаться в покое. Боль может сопровождаться многократной рвотой, не приносящей облегчения, слабостью, одышкой (чувством нехватки воздуха), бледностью, холодным липким потом, нарушением ритма сердца (неритмичным пульсом), снижением артериального давления. При подозрении на инфаркт срочно вызовите скорую помощь (наберите с мобильного телефона 911 или 112, а с домашнего — 03).
Боли в середине живота
Средний этаж живота в основном занят кишечником, поэтому боли в этой области чаще всего связаны с нарушением пищеварения:
Боль внизу живота
Боли в нижней части живота тоже могут быть связаны с нарушением работы кишечника, например, при кишечных инфекциях, синдроме раздраженной кишки, болезни Крона или язвенном колите, запоре и метеоризме. Однако в этих случаях, в процесс вовлекается обычно и средняя часть живота (4,5,6). Самой опасной из кишечных болей внизу живота является боль при аппендиците:
Боль по всему животу
Боль по всему животу чаще всего бывает при метеоризме и вздутии кишечника, что происходит после переедания, экспериментов с нетрадиционной кухней, на фоне кишечного расстройства и др. В этих случаях боли незначительные или средние по силе и проходят в течение нескольких дней самостоятельно.
Опасным симптомом является разлитая боль по всему животу, без четкой границы, которая имеет высокую интенсивность, заставляет больного принять вынужденное положение. Мышцы живота резко напряжены, любое прикосновение к животу и попытки его прощупать вызывают усиление боли. Кожа бледная, дыхание учащено, возможно появление тошноты и рвоты. Характерна сухость во рту. Эти симптомы свойственны перитониту. Прочитайте подробнее о причинах и лечении перитонита.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Почему болит живот?
Структура статьи
Боль. Предупреждает и защищает.
Кто из нас не знает, что такое боль? Хоть раз в жизни каждый испытывал боль. Дать определение боли не так уж и сложно, для этого не нужно перелопачивать гору медицинской литературы или слишком глубоко заглядывать в медицинские справочники. Когда человеку больно, он страдает, и единственная мысль, которая приходит ему всегда и во всех ситуациях, когда появляется боль, – это отчаянное желание, чтобы она поскорей прошла. И никогда больше не появлялась.
Но, увы, чудес на свете не бывает, и как бы мы этого не хотели, она всегда возвращается. Иногда чаще, иногда реже. Ежеминутно миллионы людей во всем мире принимают обезболивающие лекарства. Ежедневно человечество потребляет тонны анальгетиков. Ежегодно в мире разрабатываются и создаются все более совершенные препараты, которые эту боль «как рукой снимают».
Нам кажется вполне разумным, что мы даем боли должный отпор при первом же ее появлении. А вы задумывались хотя бы на мгновение – так ли случайно появление боли? Такое ли это зло, как нам кажется? Вспомните школу, учебник по биологии, в котором говорилось, что «боль – это жизненно необходимая функция нашего организма, которая предупреждает нас об опасности». Нет такой боли, которая безопасна, которую можно проигнорировать. Природой в нас заложены те или иные раздражители, при превышении болевого порога они дают организму сигнал об опасности.
Боль в животе – многоликий симптом.
Прислушайтесь… к животу.
Как отличить одно заболевание от другого и не спутать легкое расстройство пищеварения с более серьезным заболеванием?
Мы приведем несколько примеров локализации боли в животе, которые, надеемся, помогут вам сориентироваться в ситуации и выбрать правильную тактику поведения.
Боль локализуется в верхней центральной части живота:
Возможно, это сердечная боль (распространяется вверх по грудной клетке и даже в руки); Не исключено нарушение пищеварения в результате переедания, эмоционального или физического перенапряжения.
Боль локализуется над талией:
Возможны нарушения пищеварения ( гастрит ) или патологии двенадцатиперстной кишки.
Зоркий глаз эндоскопа.
Что предпринять? Куда обратиться за помощью?
Хочется напомнить, что боль в животе нельзя снимать обезболивающими средствами. Не следует также использовать грелку, если причина боли неизвестна. Можно прикладывать лёд. В первую очередь при возникновении болевых ощущений в области живота необходимо обратиться хотя бы к врачу-терапевту.
В нашем Центре пациент сможет не только получить профессиональную консультацию врача, но и, если потребуется, тут же пройти эндоскопическое обследование, которое позволяет не только визуально контролировать исследуемый орган, но и производить запись обследования. Благодаря системе видеоконтроля мы получаем изображение, увеличенное в десятки раз, чего нельзя добиться с помощью обычного эндоскопа. Это радикально повышает качество обследования и существенно снижает процент ошибок. И еще, с состоянием обследуемого органа может ознакомиться после процедуры как сам пациент, так и врач, направивший его на обследование, а так же хирург, если будет необходимо оперативное лечение.
Что еще может вам потребоваться?
При болях в животе также рекомендуется пройти следующие исследования:
Общий анализ крови;
Биохимический анализ крови;
Анализ на антитела к хеликобактеру;
УЗИ почек и органов брюшной полости, органов малого таза;
Колоноскопию ;
Анализ на маркеры вирусных гепатитов;
Анализ кала на дисбактериоз;
Рентгеноконтрастные исследования желудочно-кишечного тракта;
И помните – никакой самостоятельности!
При болях в животе, особенно сильно выраженных, не занимайтесь самолечением, ни в коем случае не принимайте обезболивающие препараты! Устранив боль, снизив температуру (а многие обезболивающие эффективно снижают и температуру), Вы затрудните врачам постановку диагноза, а это может привести к серьезным осложнениям. Помните, что боль в животе практически во всех случаях достаточно серьезное явление, к которому нельзя относиться безразлично, ведь именно в животе располагаются наиболее важные органы человека. Проблемы сердца, пищеварительной и эндокринной систем, системы воспроизводства могут проявляться болями в животе. Поэтому к ним нельзя относиться легкомысленно.
Хроническая боль в животе
Хроническая боль в животе — это боль, присутствующая больше 3 месяцев. Она может присутствовать постоянно (быть хронической) или появляться и исчезать (рецидивировать). У детей хроническая боль в животе обычно возникает после 5-летнего возраста. Она несколько чаще встречается у девочек.
Приблизительно у 2% взрослых, главным образом у женщин, наблюдается хроническая боль в животе. В зависимости от причины, у людей с хронической болью в животе также могут наблюдаться и другие симптомы.
Функциональная боль — это настоящая боль, которая присутствует в течение более 6 месяцев и возникает без признаков определенного физического расстройства..Она также не связана с функциями организма (такими, как менструальные циклы, дефекации или прием пищи), лекарственными препаратами или токсинами. Точные причины, вызывающие эту боль, неизвестны.
Целиакия
Признаки: У детей нарушение нормального развития (замедление прибавки в весе). Вздутие живота и часто диарея или обильный и необычно дурно пахнущий кал светлого цвета, который может выглядеть жирным. Симптомы,усиливающиеся, при приеме пищу, содержащей продукты из пшеницы ( глютен).
Хронический холецистит (воспаление желчного пузыря)
Признаки: Рецидивирующая спастическая боль в верхней правой брюшной полости.
Рак толстой кишки
Признаки: Обычно не вызывает никакого дискомфорта, но если имеется частичная непроходимость толстой кишки, возможен спастический дискомфорт. Иногда наличие крови в кале.
Запор
Признаки: Твердый кал, редкие дефекации, затруднения при дефекации. Спастическая боль в нижней части брюшной полости, которая ослабевает после дефекации, иногда боль во время дефекации.
Болезнь Крона
Признаки: Повторяющиеся эпизоды сильной боли с повышенной температурой, потерей аппетита, снижением массы тела и диареей.
Гастроэзофагеальная рефлюксная болезнь
Признаки: Изжога (жгучая боль, начинающаяся в верхней части брюшной полости и поднимающаяся до горла, иногда с кислым привкусом во рту). Иногда боль в грудной клетке, иногда кашель, осиплость или оба эти симптома. Симптомы иногда ухудшаются в положении лежа, облегчение при приеме антацидов.
Гепатит (хроническая форма)
Признаки: Ощущение дискомфорта в верхней правой части брюшной полости, общее недомогание, потеря аппетита, желтуха (редко). Иногда у тех, кто перенес острый гепатит.
Непереносимость лактозы
Признаки: Вздутие, колики, метеоризм и диарея после потребления молочных продуктов.
Рак поджелудочной железы
Признаки: Сильная, постоянная боль в верхней части брюшной полости, часто отдающая в спину, потеря веса, иногда желтуха.
Хронический панкреатит (или панкреатит, сопровождающийся ложной кистой поджелудочной железы)
Признаки: Эпизоды сильной боли в верхней срединной части брюшной полости. Иногда диарея и жир в кале. Обычно у тех, кто перенесли острый панкреатит.
Паразитарные инфекции (особенно лямблиоз)
Признаки: Недавнее посещение развивающихся стран, питье воды из ручьев или озер, или контакт с инфицированными людьми. Колики, метеоризм и диарея.
Пептические язвы
Признаки: Боль в желудке, которая облегчается при приеме пищи и антацидов, может будить людей по ночам, может быть вызвано применением НПВП.
Спайки (рубцовая ткань, образующаяся вокруг кишечника после хирургического вмешательства на брюшной полости)
Признаки: Спастическое ощущение дискомфорта, сопровождающееся тошнотой и, иногда, рвотой.
Рак желудка
Признаки: Несварение желудка или легкая боль. Часто небольшие количества крови в кале (обнаруживаемые только в ходе осмотра врачом). Обычно у пожилых людей.
Язвенный колит
Признаки: Спастическая боль с несколькими отдельными эпизодами диареи с кровью, обычно у совершеннолетних молодых людей.
Пороки развития мочевыводящих путей
Признаки: Частые инфекции мочевыводящих путей. Обычно у детей.
Камни в почках
Признаки: Возникающая и исчезающая боль сбоку (в боку), часто у людей, имеющих камни в почках, иногда повышение температуры. Темная или содержащая кровь моча.
Эндометриоз
Признаки: Ощущение дискомфорта, преимущественно до или в течение менструального цикла.
Киста яичника
Признаки: Неопределенный дискомфорт в нижней части брюшной полости.
Рак яичников
Признаки: Вздутие живота. Во время осмотра врача в тазовой области иногда обнаруживается новообразование.
Острые порфирии
Признаки: Рецидивирующие приступы сильной боли в животе и приступы рвоты. Иногда мышечная слабость, судорожные припадки и психические нарушения (раздражение или тревожное возбуждение). При некоторых типах порфирии образование на коже пузырей после воздействия на нее солнечного света.
Семейная средиземноморская лихорадка
Признаки: Наличие заболевания у родственников. Эпизоды боли в животе, продолжающиеся 48–72 часа и часто сопровождающиеся повышенной температурой. Начинается в детском или подростковом возрасте.
Пищевая аллергия
Признаки: Симптомы, развивающиеся только после употребления определенных продуктов, таких, как морепродукты
Пурпура Шенлейна-Геноха (Иммуноглобулин А-связанный васкулит A)
Признаки: Красновато-фиолетовые крошечные точки (петехия) или большие пятна (пурпура) на руках, ногах, ягодицах и верхней части стоп. Болезненные, чувствительные, припухшие суставы, тошнота, рвота и диарея. Кровь в кале, обнаруженная во время осмотра врача.
Отравление свинцом
Признаки: Спастическая боль в брюшной полости. Психические изменения, такие, как снижение продолжительности концентрации внимания, дезориентация и изменение поведения. Потеря аппетита, рвота и запор. Болезненные суставы. Обычно только у людей, подвергшихся воздействию свинца
Серповидноклеточная анемия
Признаки: Тяжелые эпизоды боли в животе, продолжающиеся более одного дня. Рецидивирующая боль в участках, отличных от брюшной полости, таких, как спина, грудная клетка, руки и/или ноги.
Непонятные боли в животе в разных местах
Причины боли в животе и обследование при ней
Характеристика боли в животе:
• Локализация/место возникновения: верхний отдел брюшной полости, параумбиликальная область, нижний отдел брюшной полости, мигрирующие боли, локализация реперкуссионной боли.
• Сопутствующие симптомы: тошнота, рвота, вздутие живота, ограниченное выбухание, гипотензия, респираторный дистресс-синдром, кровотечение (рвота в виде «кофейной гущи», мелена), опухолевидное образование, изменение привычной функции кишечника, запор, понос, лихорадка/озноб.
• Временные факторы: начало, постоянство, возникновение в определенное время, связь с определенной активностью, ночная.
• Развитие: усиление, ослабление, преходящая, возникающая в определенное время/при определенной активности.
• Продолжительность эпизода: минуты, часы, дни, недели или более.
• Характер: тупая, острая, «приходит-уходит».
• Максимум: острая, облегчение после дефекации, пароксизмальная, спорадическая.
• Основные системные причины: новообразование, химиотерапия/иммуносупрессия, облучение, мерцательная аритмия, язвенная болезнь, камни в почках и т.д.
• Вероятность серьезного заболевания (проблема ответственности): от средней до высокой.
Дифференциальный диагноз причин боли в животе:
1. Мальформации:
— параэзофагеальная грыжа, заворот желудка
— эктопическая беременность
— обструкция тонкой кишки
— дивертикул Меккеля
— разделенная поджелудочная железа
2. Сосудистые заболевания:
— брыжеечная ишемия
— инфаркт миокарда, легочная эмболия
— расслоение аневризмы аорты
— ущемленная грыжа
— инфаркт селезенки
3. Воспалительные заболевания:
— аппендицит, дивертикулит, панкреатит, холецистит, пиелонефрит
— перфорация органа (язвенная болезнь, дивертикулит и т.д.)
— заболевания органов малого таза
— первичный бактериальный перитонит
4. Неопластические процессы:
— распространенная опухоль => перфорация кишки, странгуляция, некроз, обструкция и т.д.
5. Дегенеративные заболевания/функциональные нарушения:
— задержка мочи
— заворот кишечника
— вправляющаяся грыжа
— СРК
— мочекаменная болезнь
— заболевания позвоночника
— диабетический псевдоперитонит, средиземноморская лихорадка, порфирия
— синдром Мюнхгаузена
6. Травматические/посттравматические изменения:
— тупая/проникающая травма
— аутоэротизм, инородное тело
— разрыв селезенки
— несостоятельность анастомоза
Основные причины острой диффузной боли в животе:
1. Перфорация внутреннего органа.
2. Панкреатит.
3. Задержка мочи.
4. Первичный бактериальный перитонит.
5. Средиземноморская лихорадка, порфирия и т.д.
Основные причины острой локальной боли в животе:
1. ПНК: аппендицит, болезнь Крона, брыжеечный лимфаденит, мочекаменная болезнь, дивертикул Меккеля, заболевания органов малого таза, грыжа.
2. ЛНК: дивертикулит, заболевания органов малого таза, обструкция толстой кишки, мочекаменная болезнь, опухолевидное образование, грыжа.
3. ПВК: холецистит, мочекаменная болезнь, язвенная болезнь, пиелонефрит, панкреатит.
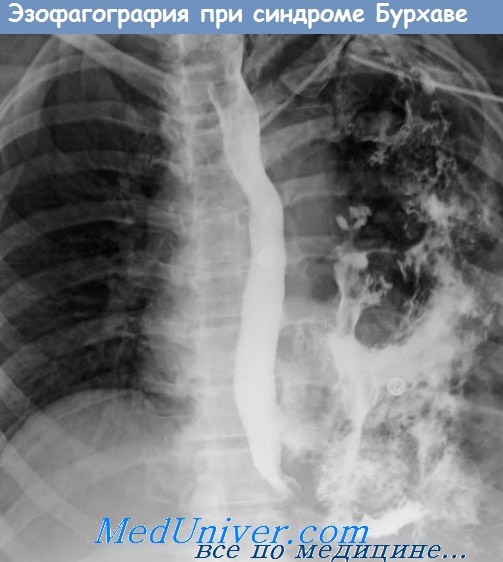
4. ЛВК: панкреатит, язвенная болезнь, параэзофагеальная грыжа, синдром Бурхаве, разрыв селезенки, ущемленная диафрагмальная грыжа.
5. Центральный квадрант: грыжа, ранний аппендицит, обструкция тонкой кишки.
6. Фланки: мочекаменная болезнь, пиелонефрит, гидронефроз, расслоение аневризмы аорты, аортит, корешковые боли.
Основные причины хронической боли в животе:
1. СРК/запор.
2. Спайки.
3. Хронический дивертикулит.
4. Рецидивирующий заворот кишечника или инвагинация.
Какое обследование необходимо при боли в животе?
• Тщательный сбор анамнеза: обстоятельства возникновения боли, ее развитие, сопутствующие симптомы? Симптомы-предвестники? Основные причины? Функция кишечника? Предшествующие вмешательства/исследования?
• Клинические исследования: стабильность гемодинамики и сердечно-легочной функции, пульсация бедренной артерии, наличие ущемленной грыжи, диффузная/локальная болезненность при пальпации, перитонеальные симптомы, напряжение мышц брюшной стенки, перистальтические шумы и т.д.
• Мониторинг: ЭКГ, диурез и т.д.
• Методы лучевой диагностики:
— Рентгенография органов грудной клетки в положении стоя и лежа на левом боку: признаки свободного воздуха?
— Ультразвуковое исследование органов брюшной полости, КТ: признаки патологических изменений органов?
— Контрастные исследования: уточнение выявленных патологических изменений.
• Исследование ЖКТ: ЭГДС, колоноскопия, оценка пассажа по тонкой кишке и т.д.
• Диагностическая операция, интраоперационное исследование?
Видео методики глубокой пальпации живота
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Боли в брюшной полости. Сложности самодиагностики, противопоказанные подходы и основания для медицинской помощи
1. Боль в животе: общие сведения и принципы реагирования
В брюшной полости находится столько жизненно важных органов, что тревогу должны вызывать любые проблемы и функциональные неполадки, любые болезненные, дискомфортные или даже просто необычные ощущения в этой зоне.
За словами «болит живот», которые в течение жизни не раз произносит любой из нас, могут скрываться буквально сотни заболеваний, аномалий, патологических состояний и феноменов. Эта тема настолько обширна, что осветить ее достаточно полно смог бы только многотомный учебник гастроэнтерологии. И тем не менее, существует ряд моментов и принципов реагирования, которые должен знать каждый взрослый человек, даже не будучи медиком; пренебрежение абдоминальной симптоматикой, самолечение, промедление или неверное поведение в ряде случаев смертельно опасны.
2. Потенциальные сложности самодиагностики
При любых болях в брюшной полости, прежде всего, постарайтесь вспомнить или понять, что может быть их причиной (травма брюшины, необычный ужин, потенциальное отравление, прием медикаментов с известным побочным эффектом и т.д.). Определенным болевым синдромом может сопровождаться, скажем, метеоризм (усиленное газообразование) вследствие вульгарного переедания, но это может быть и приступ панкреатита. Помните, что интенсивность боли в одной и той же ситуации может варьировать (как различаются пороги болевой чувствительности у разных людей), и не обязательно она пропорциональна серьезности ситуации. При развивающемся аппендиците, например, боли может вообще не быть, или же она носит тупой, вполне терпимый характер (внимание пациента в этом случае отвлекается подъемом температуры, тошнотой или рвотой).
Если боли являются регулярными, постоянными и беспокоят вас в течение достаточно длительного времени, вы наверняка уже побывали у гастроэнтеролога и знаете свой диагноз. Поскольку органы ЖКТ «работают» в тесной взаимосвязи, патология в каком-либо одном отделе неизбежно сказывается на функциональном состоянии всех прочих. Поэтому очень важно за «привычным побаливанием» не пропустить развитие смежной или комбинированной патологии. Столь же легко в некоторых случаях принять за проблемы с желудком или кишечником совершенно иные заболевания – например, гинекологические или сердечно-сосудистые (так, сердечная недостаточность зачастую сопровождается мучительной отрыжкой, изжогой и иррадиацией боли в абдоминальную область). Напротив, обострение гастродуоденита нередко начинается симптоматикой, которая, казалось бы, не имеет к брюшной полости никакого отношения: депрессивно-апатической подавленностью, резким провалом работоспособности, общим недомоганием, субфебрилитетом.
3. Противопоказанные подходы
Практика неотложной медицины показывает, что очень опасным является ощущение себя «старым, опытным пациентом», который собственную болезнь знает гораздо лучше врачей. В этих случаях при приступе боли зачастую практикуются «проверенные», ранее помогавшие, некогда рекомендованные лечащим врачом (в лучшем случае) или вычитанные в интернете способы – вроде клизм, искусственной рвоты, принятия всевозможных препаратов, отваров и мн.др. Нередко вместо ожидаемого облегчения первая (само)помощь такого рода приводит пациента на операционный стол, если не хуже.
В целом, при изменении характера, частоты, интенсивности, ситуационной зависимости хронических болей обязательна плановая или внеплановая консультация наблюдающего гастроэнтеролога.
Принципиально иная реакция должна быть при острой боли. Как правило, она обусловлена спазмом (коликой) в каком-либо отделе ЖКТ, но причиной может быть, например, перитонит (жизнеугрожающее воспаление брюшины). При наличии «каменного» отвердения мышц живота, кинжальной боли, вынужденной позы (например, с эмбрионально подтянутыми к подбородку коленями), непроизвольно-страдальческой мимики, восковой бледности – следует вспомнить термин «острый живот». Ни анальгетики, ни какие-либо иные препараты в этом состоянии принимать нельзя, оно является неотложным и требует экстренного медицинского вмешательства. Соответственно, любыми легальными способами должен быть обеспечен как можно более оперативный приезд «Скорой» или самостоятельная транспортировка больного в ближайшее специализированное медучреждение. Второй вариант, впрочем, опасней, поскольку малейшее сотрясение (напр., на ухабах кратчайшей проселочной дороги) при остром животе может сделать боль невыносимой или привести к прободению.
4. Основания для неотложной медицинской помощи
Вызов «Скорой» должен быть буквально рефлекторным, – без колебаний, раздумий и промедлений, – если боль в брюшной полости:
Во всех остальных случаях пытаться перетерпеть боль в брюшной полости (в надежде, что она, «как обычно бывало», пройдет за пару часов или дней) не менее опасно. Посещение гастроэнтеролога уже давным-давно не является проблемой даже в отдаленных регионах (не говоря уже о крупных городах), и в данном случае значительно лучше перестраховаться, чем рисковать жизнью.
Боль в животе
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Боль в животе – сложный клинический симптом. От качества его оценки зависит точность диагноза и своевременность лечения. Боль в животе может быть острой и хронической, прогрессирующей и приступообразной типа колики. Кстати, колика происходит от слова «колон» – в переводе с древнегреческого (κωλικη (νoσος) означает «кишечная болезнь». Боль может быть локальной и разлитой, часто зависит от приема пищи, физической нагрузки и положения тела.
При остром животе боль сильная, постоянная, с внезапным началом, часто сопровождается тошнотой и рвотой, вздутием живота, лихорадкой и шоком. Как правило, для ее устранения требуется хирургическое вмешательство.
Этиология
Боль в животе может быть вызвана воспалением и ишемией органов пищеварения, нарушением проходимости и повышением давления в просвете желудочно–кишечного тракта (ЖКТ), растяжением органа или спастическим сокращением его мышечного аппарата. Причины болей в животе представлены в таблице 1.
Патогенез
Различают следующие типы боли в брюшной полости: висцеральную, париетальную, рефлекторную и психогенную.
Висцеральная боль. Висцеральная боль вызывается: а) повышением давления в полости желудка и кишечника при их растяжении или сокращении и б) нарушением кровоснабжения.
Висцеральную боль вызывают функциональные нарушения деятельности органа и органические поражения. Функциональная составляющая определяется порогом висцеральной чувствительности. Висцеральная чувствительность изменяется в больших пределах и может быть измерена с помощью баллончика, наполняемого воздухом. Болевой порог находится в пределах 40–50 мм рт.ст. Воспаление органа приводит к снижению порога ощущения боли. У пациентов с синдромом раздраженного кишечника (СРК) и другими функциональными нарушениями органов пищеварения порог чувствительности к механическим, термическим и химическим раздражителям снижен и боль появляется в ответ на допороговые стимулы. Одним из проявлений висцеральной гиперчувствительности является висцеральная гипералгезия. Гиперчувствительность может распространяться на все отделы ЖКТ.
В патогенезе висцеральной гиперчувствительности главную роль играют нейромедиаторы, в частности, серотонин, который через активацию 5–НТ3–рецепторов, локализующихся на первичных афферентных (чувствительных) нейронах (нейроны блуждающего нерва и спинномозговых нервов), вызывает появление периферических восходящих сенсорных импульсов. В коре головного мозга эти сенсорные импульсы формируют болевые ощущения, которым больные дают подробную характеристику (жгучая, колющая, распирающая боль и т.д.).

Висцеральная гиперчувствительность является первичным механизмом, формирующим возникновение и интенсивность болевого синдрома при СРК.
Постепенно развивающаяся висцеральная боль обычно тупая, появляется значительно позже патологического очага, постепенно нарастая, она приобретает характер «грызущей» или схваткообразной. Указанные особенности объясняются отсутствием тактильной чувствительности слизистой оболочки и висцерального листка брюшины. Болезненные ощущения возникают при растяжении мышечной оболочки, имеющей окончания симпатических нервных волокон. У больных панкреатитом боль обычно локализуется на уровне нижних грудных позвонков и распространяется на подреберья. В результате отека железы, «упакованной» в плотную капсулу, растяжение последней вызывает при остром процессе нестерпимую боль. При заболеваниях кишечника происхождение висцеральной боли связано с растяжением, ишемией или перистальтикой кишки и больной не может точно указать болезненную точку. Обычно боль ощущается по средней линии живота или вблизи нее, т.к. связана с раздражением нервных окончаний всех отделов кишечника.
Париетальная боль обусловлена раздражением цереброспинальных нервных окончаний париетальной брюшины или корня брыжейки. Она отражается на соответствующие сегменты кожи и часто ассоциируется с постоянным спазмом (ригидностью) мускулатуры брюшной стенки. Этот тип боли называют также соматическим, поскольку он наиболее часто является результатом воспаления париетальной брюшины или брыжейки, т.е. результатом перитонита. Париетальная (соматическая) боль довольно сильная, строго локализована в области патологического процесса и усиливается при кашле и движениях.
Четкая локализация боли, когда больной указывает место пальцем, характерна для раздражения париетального листка брюшины. Эта боль появляется при язвенно–деструктивных пенетрирующих процессах в органах брюшной полости и характерна для воспалительных заболеваний в случае трансмурального поражения стенки органа.
Рефлекторная (отраженная) боль, впервые изучена и описана Г.А. Захарьиным и Н. Гедом. В результате взаимодействия висцеральных волокон и соматических дерматомов в задних рогах спинного мозга болевые ощущения отражаются на поверхности тела иннервируемой теми же сегментами спинного мозга, что проявляется зонами повышенной кожной чувствительности Захарьина–Геда. Эта боль локализуется в определенных областях поверхности тела, удаленных от патологического процесса. Рефлекторная боль чаще возникает при заболеваниях желудка, поджелудочной железы или желчного пузыря и менее характерна для заболеваний кишечника.
На формирование боли оказывают влияние ЦНС и энтериновая система с ее рецепторным аппаратом, реагирующим на продукцию серотонина и норадреналина. Снижение продукции серотонина ведет к повышению ощущения боли, т.к. снижает порог болевых ощущений, а норадреналин, напротив, повышает его.
Психогенная боль. Постоянная тупая ноющая боль в брюшной полости, продолжающаяся месяцами и даже годами, без соотношения с физиологическими функциями и при отсутствии объективных изменений в органах брюшной полости, может быть психогенной.
Особенностью ее является отсутствие очага, которым можно было бы объяснить пусковой механизм боли. Психогенная боль наблюдается у лиц с психоэмоциональными нарушениями.

Особенностями психогенной боли являются: а) прекращение или уменьшение в условиях психического покоя (например, в отпуске); б) отсутствие во время сна, в том числе ночного, т.е. боль не будит больного; в) положительный эффект от применения психотропных средств.
Клинические особенности
Во время беседы с больным врач должен получить сведения об особенностях начала и развития болей, интенсивности и характере, продолжительности и причинах обострения и стихания болей.
Начало боли может быть внезапным, постепенным и медленным. Внезапное начало развивается при париетальном (соматическом) типе боли.
Внезапное начало болей в животе (в течение нескольких секунд или минут), характерно для перфорации желудка или кишечника, расслаивающейся аневризмы брюшного отдела аорты, перекрута яичника и разрыва трубы при внематочной беременности. Больной часто принимает вынужденное положение и застывает в нем.
При локализации в правой подвздошной области внезапная схваткообразная боль может быть проявлением синдрома подвижной слепой кишки или спаечного процесса. В этих случаях ее появление связано с изменением положения тела и физической нагрузкой. Обычно она кратковременна.
Боль, постепенно нарастающая в течение нескольких часов, наблюдается при многих заболеваниях. При локализации ее в правой подвздошной области в первую очередь у врача и у больного возникает мысль о возможности острого аппендицита, что часто и подтверждается. Хотя при этом заболевании боль сначала обычно появляется в мезогастрии и лишь спустя некоторое время перемещается из средних отделов живота в правый нижний квадрант.
Постепенно нарастающая боль в правой подвздошной области характерна для острого аппендицита, а также для воспаления дивертикула Меккеля, низкой тонкокишечной непроходимости, ущемленной правосторонней паховой грыжи, терминального илеита и почечной колики с локализацией камня в правом мочеточнике. У женщин острая боль в правой подвздошной области может быть при воспалении придатка, а также при внематочной беременности.
Имеет значение продолжительность боли: при остром аппендиците анамнез короткий. Но у детей и стариков могут возникнуть трудности с оценкой анамнестических данных. Кроме того, надо помнить о возможности хронического рецидивирующего аппендицита. В этом случае у больного подобные приступы уже возникали прежде, но заканчивались самостоятельно без оперативного вмешательства.
Постепенное начало болей в животе характерно также для тромбоза или эмболии мезентериальных сосудов, внутрибрюшных абсцессов при болезни Крона и дивертикулита толстой кишки.
Медленно нарастающая боль (в течение нескольких дней и недель) бывает при постепенном нарушении кишечной проходимости вследствие опухоли или болезни Крона. Появлению боли обычно предшествует обильный прием пищи или физическая нагрузка.
Постоянная тупая боль в правой подвздошной области нередко наблюдается при запорах и является признаком переполнения и растяжения слепой кишки фекалиями. Причиной болей в правом нижнем квадранте может явиться раздражение слепой и восходящей кишок желчью в случае асинхронного с пищей сокращения желчного пузыря.
Интенсивность боли обычно нарастает при непроходимости кишечника, но может и временно ослабевать, если проходимость частично восстанавливается. Смена эпизодов острых болей временным их прекращением особенно свойственна тонкокишечной инвагинации. При остром аппендиците боль также может приобретать волнообразную интенсивность, а при перфорации отростка даже временно стихнуть вследствие падения давления в его просвете.
Нарастание и ослабление болей. Связь болей с положением тела особенно характерна для больных с перитонитом, у которых даже незначительное сотрясение тела вызывает усиление болей в животе. При ишемическом абдоминальном синдроме больные безуспешно пытаются найти положение, при котором боль стала бы менее сильной. При остром аппендиците с ретроцекальным положением отростка больной лежит на спине с согнутой в бедре и колене правой ногой. Больной с обострением хронического панкреатита часто принимает колено–локтевое положение, при котором уменьшается давление на поджелудочную железу располагающихся над нею органов и тканей.
Боль при заболеваниях желудка, желчевыводящих путей и поджелудочной железы появляется вскоре после еды. При патологии тонкой кишки она возникает на высоте кишечного пищеварения, т.е. во второй половине дня. При патологии левых отделов толстой кишки боль нарастает перед стулом или в связи с метеоризмом, а уменьшается после отхождения газов и стула. Нередко боль в животе и позывы к дефекации возникают после каждого приема пищи, что связано с повышенным гастроцекальным рефлексом и особенно часто наблюдается у пациентов с СРК.
Боль, усиливающаяся после стула, при ходьбе и сотрясении тела, обычно свидетельствует о спаечном процессе и воспалении стенки желудка или кишечника, распространяющемся на висцеральную брюшину.
При функциональных заболеваниях боль связана с нарушениями тонуса желудка или кишечника и воспринимается как тупая или спастическая. Она возникает в разное время после еды, нередко провоцируется эмоциональным напряжением. Боль редко будит пациентов, но часто мешает уснуть. Болезненные ощущения могут продолжаться многие годы, варьируя в интенсивности и продолжительности в различные дни, но без заметного прогрессирования. Механизм подобной боли связан с сильными ритмическими или постоянными мышечными сокращениями или растяжением кишки газом, а также с изменением рецепторной чувствительности раздраженного кишечника. При пальпации болевые точки совпадают с проекцией ободочной кишки.
Приступообразная боль может быть результатом как функционального спазма желудка, желчного пузыря или кишечника, так и непроходимости больного органа вследствие сужения его просвета воспалительного или опухолевого происхождения, наличия конкремента в желчном пузыре.
Боль в брюшной полости сопутствует различным заболеваниям или повреждениям центральной и периферической нервной системы.
Раздражение спинного мозга при искривлениях позвоночника, смещении межпозвоночных дисков, артритах, артрозах, туберкулезе и новообразованиях способно вызывать боль в брюшной полости, создающую значительные дифференциально–диагностические трудности с болезнями органов пищеварения.
Клиническими проявлениями висцеральной гиперчувствительности являются симптомы гипералгезии и аллодинии. Гипералгезия может проявляться в виде повышенной чувствительности к болевым стимулам и ощущением боли, вызванным неболевыми стимулами. Аллодинией называется расстройство функции, вызываемое болевыми воздействиями. Такие симптомы СРК, как метеоризм, нарушение моторики, транзита и акта дефекации, рассматриваются как вторичные, вызванные синдромом боли.
Далеко не всегда удается определить пусковой момент, повлекший за собой нарушение функции органа. В развитии заболевания большое значение имеет состояние высшей нервной деятельности и тип личности больного. Считается, что по характеру выраженности нервно–психических реакций больные с СРК составляют пограничную группу между нормой и психопатологией.
Диагноз, дифференциальный диагноз
Объективная оценка болевых ощущений затруднена. Интенсивность их зависит от ряда факторов: типа высшей нервной деятельности, эмоционального фона, обстановки, в которой больной находится. Можно объективизировать интенсивность болей по визуально–аналоговой шкале. Оценку боли должен проводить сам больной. Ответ на вопрос: «Насколько сильную боль вы ощущаете?» может быть представлен в виде горизонтальной линии длиной 100 мм с надписями на концах: «Боли совсем не было» (слева) и «Нестерпимая боль» (справа). Больному предлагают ответить на вопрос, поставив метку на линии. Шкалу следует обязательно использовать в случаях проведения клинических исследований.
При объективном обследовании необходимо иметь в виду, что боль может быть связана с кожным покровом живота и мышцами брюшного пресса. Интенсивность болевых ощущений в животе зависит от степени чувствительности нервных сплетений. Солнечное сплетение располагается в глубине брюшной полости влево и вверх от пупка. Кнаружи и несколько вниз от пупка расположены брыжеечные сплетения – верхнее справа и нижнее слева от пупка.
Характер боли обычно не играет решающей роли в дифференциальной диагностике. Тем не менее если боль продолжается годами, не связана с физиологическими функциями и у больного отсутствуют изменения внутренних органов, которыми можно было бы ее объяснить, можно предполагать психогенный генез болевых ощущений.
Правильная интерпретация болевого синдрома и знание его особенностей при различных заболеваниях позволяют врачу предварительно определить правильный диагноз и лечебную тактику, приблизительно у 75–90% больных. Для врача важно также помнить, что брюшная боль может быть вызвана проблемами вне живота, особенно сердечными приступами и пневмонией, которые иногда могут вызывать брюшную боль. Установлению правильного диагноза помогают анализы крови (общий, на электролиты, мочевину, креатинин, печеночные аминотрансферазы, амилазу, липазу) и тест на беременность; анализ мочи; ЭКГ и обзорные рентгенограммы грудной и брюшной полости.
Для окончательного диагноза необходимы также УЗИ, контрастные рентгенологические и эндоскопические исследования органов брюшной полости.
Лечение
При появлении болей в животе, особенно хронических, больные принимают лекарства еще до обращения к врачу. Наиболее часто пользуются дротаверином, антацидными препаратами, желчегонными средствами и панкреатическими ферментами. Дротаверин обычно оказывает временный обезболивающий эффект при болях в желудке, кишечнике и желчевыводящих путях спастического характера. Желчегонные и ферментные препараты могут способствовать стиханию болей, вызываемых растяжением кишечника газами. Прекращение боли после приема антацидных средств характерно для кислотозависимых заболеваний.
Принципы симптоматической терапии при болях зависят от их происхождения. При висцеральной боли, связанной со спазмами гладкой мускулатуры, болеутоляющее действие оказывают спазмолитические и холинолитические средства с различным механизмом действия.
К традиционным антихолинергическим и спазмолитическим препаратам относятся атропин, дротаверин, папаверина гидрохлорид, платифиллина гидротартрат и метацин (0,002 г х 2 раза в сутки), а также гиосцина бутилбромид, назначаемый по 0,01 г х 3 раза в сутки, блокатор м1–холинорецепторов пирензепин (0,05 г х 2–3 раза в сутки), м–холиноблокатор дицикловерин – вводят внутримышечно по 0,02 г.
В настоящее время чаще применяют блокаторы натриевых и кальциевых каналов. Представителями последнего поколения подобных препаратов являются гидрохлорида мебеверин, пинавериума бромид и альверина цитрат.
Попытки применения синтетических аналогов энкефалина в качестве регуляторов моторики, уменьшающих боли, привели к созданию тримебутина. Эффект тримебутина обусловлен влиянием на опиоидные рецепторы ЖКТ. Он снижает висцеральную гиперчувствительность слизистой оболочки кишечника.
Тримебутин назначают по 0,1–0,2 г х 3 раза в сутки, перед едой, продолжительность лечения 2–4 нед.
Для лечения больных с СРК с выраженной висцеральной гиперчувствительностью, психогенными болями следует применять трициклические антидепрессанты (например, амитриптилин). Установлено, что антидепрессанты и нейролептики оказывают влияние на психогенную боль и способны повышать порог висцеральной чувствительности.
Рефлекторная (отраженная) боль, появляющаяся при воспалительных заболеваниях органов пищеварения, может уменьшаться под влиянием анальгетиков–антипиретиков, нестероидных противовоспалительных средств (салицилаты, диклофенак и др.), препаратов, понижающих чувствительность нервных окончаний и ганглиоблокаторов. При коликах в животе хороший эффект оказывает Спазмалгон®.
Спазмалгон®. Комбинированный препарат, в состав которого включены натрия метамизол, питофенона гидрохлорид и фенпивериния бромид. Метамизол натрий является производным пиразолона. Обладает аналгезирующим и противовоспалительным действием, механизм которого связан с угнетением синтеза простагландинов. Питофенона гидрохлорид – миотропный спазмолитик, оказывает прямое действие на гладкую мускулатуру внутренних органов и вызывает ее расслабление. Фенпивериния бромид – блокатор м–холинорецепторов, оказывает расслабляющее действие на гладкую мускулатуру. Сочетание трех компонентов препарата приводит к взаимному усилению их фармакологического действия. Спазмалгон® показан при болях, обусловленных спазмом гладкой мускулатуры внутренних органов, т.е. при коликах (в т.ч. почечная колика, желчная колика, кишечная колика, дисменорея). Спазмалгон® выпускается в виде таблеток и раствора для внутривенного и внутримышечного введения.
Парентерально Спазмалгон® используют при острых тяжелых коликах, вводят внутривенно медленно (по 1 мл в течение 1 мин) по 2 мл; при необходимости вводят повторно через 6–8 ч. Внутримышечно – 2–5 мл раствора 2–3 раза в день. Суточная доза не должна превышать 10 мл. Продолжительность лечения — не более 5 дней. Перед введением инъекционного раствора его следует согреть в руке.
Боль, появляющаяся вследствие раздражения цереброспинальных нервных окончаний париетальной брюшины или корня брыжейки, является результатом перитонита и уступает лишь наркотическим анальгетикам (морфин, омнопон, промедол, фентанил, трамадол и др.).
Живот болит ночью
При каких заболеваниях характерны ночные боли в животе?
Поздний вечер — время, когда «скорая помощь» и приемные отделения больниц бывают загружены особенно сильно. В течение суток в организме человека происходят изменения. Поздно вечером достигает минимума выработка глюкокортикоидов — гормонов коры надпочечников, которые подавляют воспаление и связанную с ним боль. Снижается порог болевой чувствительности. Сильнее о себе дает знать любая боль, связанная с воспалительными процессами.
Ближе к ночи стационары обычно интенсивнее наполняются новыми пациентами, многие из которых жалуются на боль в животе, под ребром, под ложечкой. Некоторым утром станет лучше, и они поедут домой. Другим предстоит недельку-другую пройти курс лечения.
Мы вам перезвоним
Куда обращаться за помощью?
Если боли очень интенсивные, сильно ухудшилось общее состояние, беспокоят другие симптомы, такие как тошнота и рвота, желтушность кожи, бледность, головокружение, повышение температуры тела — нужно вызывать «скорую помощь». До приезда врача нельзя принимать обезболивающие, слабительные, делать клизму.
Если обошлось без «скорой», на следующий день необходимо посетить врача — терапевта или гастроэнтеролога. Если боли беспокоят не первую ночь подряд или возникают периодически уже длительное время — не медлите с обращением в больницу. Симптомы хронического заболевания можно терпеть в течение какого-то времени, но постепенно состояние всё равно ухудшится, могут развиваться серьезные осложнения.
Для того чтобы диагностировать причину ночных болей в животе, доктор может назначить анализы крови, УЗИ живота, рентгеноконтрастные исследования, КТ, МРТ и другие процедуры.
Боль в животе
Неспецифический симптом, возникающий как при обычном запоре, так и при смертельно опасных патологиях. Если острая боль в животе возникла внезапно, особенно в ночное время, — нужно срочно обратиться к врачу.
Болевые ощущения в области живота занимают отдельное положение в клинике различных патологий. С одной стороны это неспецифический симптом, возникающий даже при обычном запоре. С другой стороны – в 10% случаев выраженные боли в животе могут свидетельствовать о наличии серьёзной хирургической патологии, требующей экстренной госпитализации и оперативного лечения. Цена ошибки – здоровье или жизнь больного. По этой причине все случаи острых болей в животе требуют консультации и осмотра врача. Это особенно важно, если пациент – ребёнок или пожилой человек.
Классификация болей в животе
Общепринято делить боль в животе на острую и хроническую (рецидивирующую). Острая боль возникает внезапно, на фоне полного здоровья. Хроническими называют болезненные ощущения в животе, отмечаемые постоянно или периодически на протяжении более 3 месяцев.
Кроме того, боли можно разделить на функциональные и органические:
Вариабельность болевого синдрома при патологиях брюшной полости
Существует множество различных вариантов болей в животе, отличающихся друг от друга по характеру, интенсивности, началу, иррадиации в другие части тела, факторам, провоцирующим и облегчающим болевые ощущения. Знание особенностей болевого синдрома при том или ином заболевании позволяет установить предварительный диагноз с точностью 80%.
Локализация абдоминальных болей
Различают соматические и висцеральные боли. Соматическая боль является следствием воспаления пристеночной брюшины, ограничивающей стенки полости живота (части пристеночной брюшины у корня брызжейки кишечника, на поверхности диафрагмы, на передней и боковой поверхностях брюшной полости). Боли острые, интенсивные, локализуются в одном месте.
Висцеральная боль возникает при раздражении нервов автономной нервной системы, из-за чего сопровождается тошнотой, рвотой, изменениями частоты сердечных сокращений, холодным потом. Локализуется глубоко в брюшной полости, не имеет четкой локализации и распространяется на весь живот (разлитая боль).
Кроме того, используется топографическая система определения локализации абдоминальных болей:
Из-за того, что нервная система в организме человека составляет одно целое, существуют отражённые боли, субъективно ощущаемые как боли в проекции живота. Однако в действительности источником болевых ощущений может быть патологический процесс в грудной полости (инфаркт миокарда, воспаление плевры, обширная нижнедолевая пневмония, тромбоз легочной артерии). По этой причине обследование больного с подозрением на хирургическую патологию обязательно включает в себя электрокардиографию (позволяет исключить острый инфаркт миокарда), рентгенографию грудной клетки и тщательное физикальное обследование пациента.
Тревожные симптомы при болях в животе
Диагностика боли в животе
Острые боли в животе, особенно возникшие внезапно в ночное время – показание для обращения к врачу. Задача врача-хирурга – исключить острую хирургическую патологию брюшной полости. Для этого применяют физикальное обследование (осмотр и пальпация живота), лабораторные и инструментальные методы диагностики. Больного с подозрением на “катастрофу в животе” госпитализируют, наблюдая его состояние в динамике. Если диагноз подтверждается, проводится экстренное оперативное вмешательство.
Острая боль в брюшной полости – минимальный объём диагностики
Боли в животе у детей и пожилых людей
Наибольшую трудность представляет диагностика причин боли в животе у детей грудного и младшего возраста, а также у пожилых людей. В отличие от взрослых, дети в возрасте до 2-3 лет не имеют возможности подробно описать локализацию и характер болей. У пациентов старше 65 лет симптоматика может отсутствовать, особенно у больных с сахарным диабетом. Малейшее подозрение на острый живот у детей и пожилых – показание к госпитализации для уточнения диагноза.
Распространённые болезни, сопровождающиеся болевыми ощущениями в животе (патология + код по МКБ)
Лечение болей в животе
Для лечения боли в животе необходима терапия основного заболевания. При хронических болезнях желудочно-кишечного тракта, не требующих оперативного вмешательства, необходимо обратиться за консультацией к врачу-гастроэнтерологу. Однако основную сложность составляет лечение острых хирургических патологий, представляющих угрозу для жизни больного.
У пациентов старше 65 лет смертность от перитонита может достигать 40%. Вне зависимости от возраста и проведенного оперативного лечения, если с момента начала болей прошло 24 часа и более, летальный исход возможен у 20% больных. У некоторых групп пациентов смертность достигает 70% (возраст старше 65 лет, поздняя диагностика и обращение, шоковое состояние). Отношение к болям в животе хорошо описывает высказывание “Periculum in mora”, что переводится с латинского как “Промедление смерти подобно”.
Что делать если болит низ живота?
Что делать если болит низ живота?
Любая боль внизу живота неприятна, возникла ли она остро, или преследует уже не один день. Но всегда ли боль в нижней части живота вызывается заболеванием? Разумеется, болевые ощущения нельзя назвать нормой, но порой их вызывают довольно безобидные причины. Среди них чувство тяжести после переедания, напряжение мышц нижнего пресса после тяжелой работы или спортивных занятий, у женщин – предменструальный синдром или овуляция. Эти боли проходят сами собой и не требуют лечения. Однако, если боли у женщин интенсивные и повторяются из месяца в месяц, это повод посетить гинеколога.
В большинстве случаев боль внизу живота является симптомом болезни и свидетельствует о нарушении работы внутренних органов и требует консультации врача. Дело в том, что в этой области расположено множество жизненно важных органов, и неприятные ощущения могут говорить о самых разных заболеваниях и состояниях – в том числе и о потенциально опасных для жизни, требующих немедленной госпитализации.
Вначале, давайте определимся, что такое «низ живота». Та часть тела, которая упрощенно называется нижним отделом живота, включает в себя гипогастрий и область малого таза. Так как эти две области анатомически плохо разграничены между собой, при развитии патологических процессов боли в любом случае локализуются внизу живота.
Чаще всего причиной возникновения болей в нижней части живота являются патологические процессы в малом тазу, в особенности у молодых женщин. В большинстве случаев боль обусловлена патологией мочеполовой системы. У женщин боли внизу живота могут быть связаны со следующими ситуациями: нарушением менструального цикла, овуляцией, эндометриозом, внематочной беременностью, разрывом кисты яичника.
У мужчин низ живота может болеть вследствие острой или хронической патологии предстательной железы (простатита). Дело в том, что простата пронизана большим количеством нервных волокон, что делает её чрезвычайно чувствительной к любым внешним воздействиям.
Острая задержка мочи – ещё одна причина болей внизу живота, которая также встречается преимущественно у мужчин. При этой патологии пациент не может самостоятельно опорожнить мочевой пузырь и он перерастягивается из-за скопившейся в ней мочи.
При появлении боли внизу живота пациенты не всегда знают, к какому врачу следует обратиться. Начать следует с терапевта. Он проведет первичный осмотр и при необходимости направит к узкому специалисту.
У мужчин боли внизу живота могут быть спровоцированы паховой грыжей что пасно ее ущемлением.
В ряде случаев боль внизу живота может быть обусловлена патологией пояснично-крестцового отдела позвоночника, имитируя вышеописанные состояния.
Боль внизу живота – размытое понятие, врачу достаточно сложно поставить диагноз, основываясь только на одной этой жалобе, поэтому требуется дополнительная диагностика. При необходимости назначаются лабораторные анализы крови и мочи, инструментальная диагностика. Ультразвуковое исследование необходимо для определения размеров органов, наличия воспалительного экссудата, новообразований, с целью диагностики беременности. Так же для диагностики может использоваться рентгенография, компьютерная томография, эндоскопия, лапароскопия и другие методы исследования.
Лечение боли внизу живота может быть назначено только после того, как поставлен точный диагноз. Оно будет направлено не только на устранение болевой симптоматики, но и на устранение причины, которая её вызвала и, при правильном подходе даст желаемый результат. Большую роль играет своевременное обращение к врачу. Начало лечения на ранних стадиях – залог достижения желаемых результатов.
В нашей клинике работают врачи-гастроэнтерологи, терапевты, урологи и гинекологи, хирурги, неврологи, т.е. все те специалисты, которые могут четко дифференцировать данный, порой непростой, а иногда и опасный симптом.
Непонятные боли в животе в разных местах
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции. Иногда появление сыпи (в различных формах, с поражением всей поверхности кожи или одного/нескольких участков) связано с приемом какого-либо лекарства: антибиотиков (пенициллины, сульфаниламиды), противовоспалительных (ибупрофен, напроксен, индометацин), обезболивающих, противосудорожных (фенитоин, карбамазепин), химиотерапевтических, психотропных, йодсодержащих (особенно рентгеноконтрастных) препаратов, диуретиков, средств для лечения аутоиммунных заболеваний (ревматоидный артрит). Сыпь может вызвать любой препарат, доля подобных аллергических реакций составляет 5–10% от числа всех побочных эффектов, связанных с приемом лекарств. Чаще всего такая местная реакция возникает у женщин, людей пожилого возраста (которым часто приходится принимать более 3 лекарств одновременно), людей с ослабленной иммунной системой. Характерным симптомом лекарственной аллергии является зуд. Если сыпь распространилась на слизистые оболочки, повысилась температура, затруднено дыхание, одновременно возникает отек лица, губ, языка, необходимо обратиться за срочной медицинской помощью. Лечение сыпи, вызванной приемом лекарства, включает отмену препарата-триггера (под контролем врача), антигистаминные препараты, местные средства (кремы, лосьоны) с кортикостероидами, местные антибактериальные препараты для лечения открытых язв.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Боли в животе
Авторы:врач, к. м. н., Юдинцева М. С., m.yudintseva@vidal.ru врач, к. м. н., Толмачева Е. А., e.tolmacheva@vidal.ru
врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Причины болей в животе
В большинстве случаев боль в области живота обуславливается вполне обыкновенными причинами, например, эмоциональными расстройствами, перееданием или гриппом. Однако подобные болевые симптомы могут быть вызваны и более тяжелыми заболеваниями. Четко определить причину болей может только врач.
Cимптомы болей в животе
При возникновении слабо выраженных болей, появляющихся эпизодически на протяжении менее 4 недель можно попытаться справиться с проблемой самостоятельно.
Рекомендуется обратиться к врачу при болях, появляющихся эпизодически на протяжении более 4 недель.
Необходима срочная медицинская помощь при следующих состояниях:
Необходима срочная госпитализация при появлении следующих признаков:
Что можете сделать вы при болях в животе
Слабые боли, не связанные с заболеванием язвой, дивертикулитом или болезнями желчного пузыря, можно лечить в домашних условиях. Следует давать организму достаточно времени для отдыха. Чтобы ослабить боль, принимайте простые обезболивающие или спазмолитические средства (дротаверин, парацетамол). Не используйте ацетилсалициловую кислоту или другие противовоспалительные препараты, такие как ибупрофен. Избегайте употребления алкоголя и кофеина.
Не используйте слабительных средств и не ставьте клизмы.
Что может сделать врач
Чтобы определить причину появления болей, врач может задать вам следующие вопросы: “Опишите боль, которую вы чувствуете” (спастическая, острая или тупая), Постоянна ли она или возникает периодически? В каком месте вы чувствуете боль? В каком месте она появилась? Сколько длится? Когда боль появляется? (В период менструации? Усиливается ли боль после еды?) Скорее всего, потребуется дополнительное обследование.
Метод лечения будет зависеть от причины появления боли в области живота.
Болевой синдром
Боль – неприятное, мучительное состояние, свидетельствующее о травме или сбое в работе какого-либо органа. Болевой синдром, как правило, появляется внезапно, может иметь разный характер и различную длительность и интенсивность. В зависимости от месторасположения и характера боли, а также возможной причины ее появления подбирается лечение.
Болевой синдром, или альгосиндром – это сложный комплекс болезненных ощущений различной степени тяжести. Обычно располагается в области основной патологии – травмы, места сосудистого спазма, больного органа, сустава; реже имеет неясный или блуждающий характер.
Внимание! Боль – это защитная реакция на патологическое воздействие, которая сигнализирует об угрозе здоровью. Даже незначительное проявление дискомфорта игнорировать нельзя, так как болевой синдром – основной маркер проблем с организмом.
При травматических болях следует обращаться к травматологу или хирургу, при внутренних (органных) – к терапевту или узкому специалисту. Диагностикой и лечением альгосиндромов неясной этиологии или с поражением нервной системы занимается врач-невролог.
Классификация
По субъективным проявлениям боль может быть колющей, режущей, тянущей, пульсирующей, давящей, ноющей и т.п. Вне зависимости от причины, проявление может быть острым и хроническим.
Острый болевой синдром сопровождает острые патологические процессы и длится не более 2-3 месяцев. По истечение этого срока он либо проходит вместе с причиной его вызывающей, либо переходит в хроническую стадию. Это совсем не обязательно сильная и резкая (острая) боль, и ее легко можно устранить анальгетиками и анестетиками.
Хронический болевой синдром может длиться годами. Часто является единственным признаком патологии и плохо поддается медикаментозному купированию. Со временем провоцирует депрессию, беспокойство, апатию – вплоть до полной деградации личности.
На заметку! И острая, и хроническая форма могут иметь различную степень интенсивности – от легкой до нестерпимой. Многое зависит от причины, расположения и субъективных особенностей пациента.
В зависимости от локализации можно выделить широкий спектр альгосиндромов. Основные из них:
Болевой синдром: причины возникновения
Основные причины боли – травмы, спазмы, нарушения кровообращения, инфекции, отравления, ожоги и переохлаждения, деформации и деструкции различных участков опорно-двигательной системы (позвоночника, суставов).
С учетом особенностей происхождения различают 2 большие группы альгосиндромов – ноцицептивный и нейропатический.
Ноцицептивная боль
Возникает при воздействии раздражителей непосредственно на болевые рецепторы, расположенные в тканях по всему организму. Может быть легкой или нестерпимой, но в любом случае легко купируется анальгетиками и быстро проходит при устранении причины. В зависимости от типа и расположения этих рецепторов, ее подразделяют на 2 подвида:
Механизм ноцицептивного синдрома связан с выработкой специальных медиаторов боли – ацетилхолина, гистамина, брадикининов, простагландинов. Накапливаясь в области повреждения, они раздражают ткани, вызывая неприятные ощущения. Дополнительный эффект исходит от факторов воспаления, вырабатываемых лейкоцитами.
Нейропатическая боль
Возникает при воздействии непосредственно на функциональные структуры периферической и центральной нервной системы – нервные отростки, а также отделы головного и спинного мозга. Иногда сопровождается патологическим возбуждением нейроструктур с формированием аномальной реакции на неболевые раздражители (простое прикосновение). Часто проявляется как хроническая боль, поэтому может плохо поддаваться купированию.
Имеет 2 разновидности:
На заметку! В качестве отдельной группы выделяют психогенный альгосиндром. В этом случае повреждения организма отсутствуют, а характерные для него хронические боли являются следствием фантазий и страхов самого пациента. Он может развиваться как вариант нейропатической боли или при вынужденном длительном существовании с сильными ноцицептивным болевым синдромом.
Симптоматика
Основной признак болевого синдрома – постоянная или периодическая боль определенной, мигрирующей или неясной локализации. При этом ощущения могут быть резкими или тянущими, колющими, ноющими, пульсирующими. Все остальные признаки зависят от причины и характера недуга. Среди них:
Болевой синдром может сопровождаться отечностью и покраснением поврежденных тканей, а также слабостью, повышенной утомляемостью, общей подавленностью.
Диагностика
Последовательность действий при диагностике причин болевого синдрома зависит от его расположения, характера и сопутствующих симптомов. При болях невыясненной локализации первоочередное внимание уделяют инструментальным методам – УЗИ, рентгенографии, МРТ, КТ, ЭКГ, гастродуоденоскопии и т.п. Список тестов и анализов назначает травматолог, терапевт, хирург или другой узкий специалист.
Для оценки интенсивности болевого синдрома используют 2 системы градации – упрощенную и расширенную.
Упрощенная «шкала переносимости» включает 3 стадии:
Расширенная градация подразумевает использование визуальной шкалы субъективной оценки – от 0 до 10, где «десятка» означает сильный болевой шок. В процессе обследования пациенту предлагают самому оценить интенсивность боли, потому результат может не соответствовать реальности.
Внимание! Интенсивность боли не всегда свидетельствует о тяжести патологического процесса, поэтому «прощаться с жизнью» при сильных болях, так же как и недооценивать легкую болезненность, не стоит.
Только установив причину боли, ее интенсивность и характер, врач назначит подходящие обезболивающие препараты. Это связано с отличиями в механизме действия у разных групп анальгетиков – что подходит при ноцицептивном синдроме совершенно не эффективно при нейропатическом.
Особенности терапии болевого синдрома
Лечение напрямую зависит от причины боли и ее характера (ноцицептивный, нейропатический). В арсенале средств присутствуют как консервативные методики с использованием медикаментозных средств и физиотерапии, так и радикальные хирургические методы.
Лекарственная терапия:
Внимание! Самостоятельный прием обезболивающих средств без воздействия на причину недуга может затруднить диагностику, усугубить ситуацию и сделать дальнейшее лечение неэффективным.
Методы физиотерапии улучшают усвоение медикаментозных средств, снимают воспаление, отечность, спазмы, повышают регенерацию, расслабляют мышцы, успокаивают нервную систему.
На практике применяют:
При нарушениях опорно-двигательной системы широко применяют метод иммобилизации поврежденных участков – шины, гипсовые повязки, корсеты, воротники, бандажи.
Хирургическое лечение является крайней мерой и применяется только в том случае, если консервативные методы неэффективны.
На заметку! Боль – универсальный симптом для патологических процессов, поэтому его лечением занимаются врачи самых различных специальностей – терапевты, невропатологи, гастроэнтерологи и др. В экстренных случаях, при остром болевом синдроме может потребоваться срочная помощь реаниматологов, травматологов, хирургов.
Профилактические меры
В целях предотвращения ангиосиндрома, придерживайтесь некоторых общих рекомендаций:
Очень важно обращаться к врачу при первых же признаках болевого синдрома. Решение перетерпеть или заняться самолечением может дорого обойтись вашему здоровью!
Опасные боли в животе при беременности
В нормальных условиях беременность протекает без каких-либо болевых ощущений в области живота ни на раннем сроке, ни в последние недели. Если же возникают боли в животе, особенно интенсивные или частые, имеющие любой характер, важно немедленно обратиться к врачу или вызвать скорую помощь. Нередко боль у беременных является ведущим симптомов «острого живота», целой группы острых хирургических патологий или инфекций, которые требуют неотложной помощи. Могут также формировать болевые ощущения проблемы матки и придатков, а также первые признаки прерывания беременности. Важно при подобной боли немедленно вызвать скорую помощь.
Боль как основа «острого живота»
Если говорить о проявлении синдрома «острого живота», для него типично особое проявление в виде боли в животе, которая имеет различное происхождение и характеристики. Иногда боль возникает внезапно и резко, на фоне полного здоровья, имеет приступообразный характер, сопровождаясь недомоганием. Нередко подобные приступы называют «кинжальная боль». Могут быть ситуации, когда болевой приступ формируется постепенно, начиная с малой интенсивности, но нарастает с течением времени, становясь все более сильным и длительным. При этом боли могут быть как постоянными, так и имеют схваткообразный характер. Нередко боль сопровождает так называемый локальный дефанс мышц — напряжение определенного участка живота до состояния «доски», что является защитной реакцией тела на формирование патологии. Дополнительными симптомами могут быть пищеварительные расстройства — тошнота (возможно с рвотой) с вздутием живота, задержкой стула или, наоборот, поносом. Могут при беременности боли в области брюшной полости сопровождаться обмороками, холодным потом и понижением давления, повышением температуры тела и резким учащением ритма сердца.
Причины боли в животе при гестации
Наиболее часто при беременности «острый живот» развивается в силу патологий, связанных с репродуктивной, мочевой или пищеварительной системой. Самыми частыми становятся боли в животе на фоне внематочной беременности, при перекруте кисты яичника или ее разрыве, а также при разрыве рубца на матке после предыдущих операций и родов, резкая ишемия в области миоматозных узлов.
Другими причинами боли в животе с описанными выше симптомами могут быть острый аппендицит (воспалительный процесс в области червеобразного отростка), формирование приступа холецистита или острый панкреатит (обострение хронического).
Возможны боли в животе при приступе почечной колики, на фоне острого пиелонефрита с образованием гнойной полости в почке, при тромбозе почечной артерии или при иных проблемах.
Патологии беременности и боли
Самой частой из акушерских причин боли в животе и развития острого живота могут стать внематочная беременность и ее прерывание с разрывом трубы или повреждением стенок брюшной полости (при локализации внутри нее). Подобное состояние диагностируют уже на операционном столе (или иногда заранее) примерно в 2% всех беременностей. При подобном состоянии была задержка месячных и положительный тест, а затем появились кровянистые выделении и боль внизу живота разной силы и длительности. Если происходит разрыв трубы, это резкая боль, сопровождающаяся внутренним кровотечением, отдающая в пах или ногу, поясницу. Типичны снижение давления с резкой бледностью и потерей сознания, тошнотой и холодным потом. В редких случаях такая беременность диагностируется до разрыва трубы по данным УЗИ, но она также требует операции.
Патологии матки и «острый живот»
Нередко сама матка при беременности может становиться причиной острой боли и недомогания. Особенно опасен разрыв матки в области рубца от предыдущего кесарева сечения или операции. При этом возникает локальная болезненность и нарастающая по силе боль при прощупывании органа, резкая ее деформация с измененными контурами. Подозревать подобное осложнение можно, если матка ранее подвергалась оперативным вмешательствам — повторные кесарева сечения, удаление миом или любые другие операции с наложением швов.
Могут также быть острое прекращение питания миоматозных узлов матки с формированием некроза тканей. Подобную патологию можно подозревать при наличии у беременных указания на имеющуюся опухоль. Основными из жалоб будут тупые боли в проекции узла.
Развитие инфекций и боли в животе
Нередко боль в животе может провоцировать острая инфекция, вызванная микробами или вирусами, поражающими пищеварительную систему. Подобные состояния опасны при беременности в силу того, что иммунитет ослаблен, и сопротивляемость организма к различным инфекциям также снижается. В силу этого будущая мать может достаточно тяжело и мучительно переживать подобные болезни с выраженной тошнотой и рвотой, сильной диареей и риском обезвоживания, что опасно не только для нее, но и для плода.
Кишечная инфекция характеризуется повышенной температурой на фоне резких схваткообразных болей в животе. Она может возникать после употребления недоброкачественной пищи или продуктов с истекающим сроком годности, после посещения точек общественного питания. Кроме того, источником инфекции для будущей мамы могут стать члены семьи или коллеги по работе, которые могут быть носителями возбудителей, сами того не подозревая.
Иные причины «острого живота»
Хотя в беременность острые хирургические патологии встречаются нечасто, но совсем сбрасывать их со счетов нельзя. Причинами боли в области живота могут стать развитие острого аппендицита или холецистита. При этом симптомы могут существенно отличаться от классического течения данных патологий в силу изменений анатомии брюшной полости на фоне роста матки.
Кроме того, возможно формирование острого панкреатита, для которого типична интенсивная боль на фоне лихорадки и резкого недомогания, потерь сознания и развития шокового состояния. Могут также обостряться язвенная болезнь желудка или кишечника, с перфорацией, что приводит к кинжальным болям и резкому ухудшению состояния.
Тяжесть внизу живота
Дискомфортные ощущения в нижней части живота могут быть как признаком обычного переедания, так и симптомом серьезных заболеваний органов брюшной полости и малого таза. Если чувство тяжести внизу живота регулярно повторяется в течение нескольких недель, необходимо посетить врача. Лечение можно назначить только после диагностики и определения причины некомфортных ощущений.
Причины тяжести внизу живота
В этой области находится тонкий и толстый кишечник. Причин возникновения дискомфорта достаточно много. Чаще всего они связаны с воспалением слизистых, которые вызваны различными бактериями, грибками, вирусами. Тяжесть внизу живота может быть вызвана уменьшением продукции кишечных ферментов, нарушением всасывания пищи, заражением гельминтами. Причиной также может послужить образование грыжи, которая давит на соседние ткани и органы.
Проблема может заключаться и в сбоях работы мочевыделительной системы, в частности, в воспалении мочевого пузыря. У женщин — органов репродуктивной системы: матки, яичников.
Переедание как провоцирующий фактор
Что делать при переедании
Тяжесть внизу живота у женщин
Физиологические причины
С дискомфортом в этой области на протяжении жизни сталкиваются многие женщины. Причины его чаще всего носят физиологический характер и связаны с изменениями в организме во время менструального цикла, наступлением климактерического периода. Тяжесть может возникать во время:
Заболевания женской мочеполовой системы
Чаще всего при различных патологиях к ощущению тяжести добавляется тянущая боль. Она может возникать из-за воспалительных процессов или новообразований. Наиболее частые заболевания следующие:
Важно! В большинстве случаев тянущая тяжесть внизу живота у женщин — физиологическая норма перед менструацией, во время овуляции, в период наступления климактерического периода. Если же она стала сопровождаться болью, нехарактерными выделениями, необходимо срочно обратиться к гинекологу.
Тяжесть внизу живота при беременности
В первые недели вынашивания ребенка дискомфортные ощущения — норма. Матка увеличивается в объеме. Расположенные по соседству кишечник, мочевой пузырь испытывают давление с ее стороны. Нередки запоры, которые становятся причиной тяжести. Могут возникнуть и болезненные ощущения со стороны мышц и связок, так как они растягиваются и могут перенапрягаться. Чаще всего мышечная боль возникает после физических нагрузок (иногда даже при кашле), а после отдыха проходит.
Если же ощущение тяжести сопровождается ощутимой болью, которая не проходит в течение нескольких часов, необходимо показаться акушеру-гинекологу. Боль может быть признаком ранней отслойки плаценты, внематочной беременности. При угрозе выкидыша боль ноющая, напоминающая схватки, отдает в поясницу. Болевые ощущения обычно не проходят после приема обезболивающего. При этом могут наблюдаться кровянистые выделения из половых путей.

Тяжесть внизу живота у мужчин и женщин
Заболевания кишечника
Запор
Одна из наиболее часто встречающихся патологий, которая в симптоматике имеет тяжесть внизу живота, — это хронические запоры. При этом заболевании пациент опорожняет кишечник реже трех раз в неделю. Этот процесс проходит с затруднениями, может завершаться не полностью. Именно ощущение неполного опорожнения кишечника и принимается пациентами за тяжесть. Причин этой патологии достаточно много — это заболевания желудка, печени, желчного пузыря, ожирение, нарушения функций сердечно-сосудистой системы, проблемы с нервной проводимостью.
Колит
Воспаление слизистой толстой кишки, чаще всего возникающее из-за поражения инфекцией, недостаточного кровоснабжения, неправильного питания. Симптомы — тяжесть внизу живота, запоры, поносы, метеоризм, резкие и тянущие боли. Болезнь носит как острый, так и хронический характер. Именно для хронической формы характерно периодическое ощущение тяжести².
Энтерит
Воспаление в тонком кишечнике, которое приводит к дистрофии его слизистой. Причина — в заражении бактериями, гельминтами, воздействии химических агентов. Тяжесть сопровождается вздутием живота, жидким стулом. Пациент теряет в весе, жалуется, что у него постоянно урчит в животе и появляются боли в районе пупка.
Неспецифический язвенный колит
Хронический воспалительный процесс в толстом кишечнике. Причины его недостаточно ясны. Врачи предполагают, что она кроется в специфических вирусах и бактериях, поражающих иммунную систему. К ощущению тяжести добавляются боли, похожие на схватки, кровотечение, диарея.
Аппендицит
Воспаление червеобразного отростка слепой кишки также может начинаться с чувства тяжести. Далее возникает острая боль внизу живота справа, тошнота. У пациентов кружится голова, повышается температура.
Кишечная колика
Важно! Чаще всего дискомфортные ощущения в области кишечника появляются на 5-6 день после начала приема антибиотиков, цитостатиков. Пациенты отмечают чувство распирания. В это же время возникает жидкий стул, который может продолжаться около недели.
Заболевания брюшины
Кишечные спайки
Перитонит
Тяжелое и острое воспалительное заболевание, которое практически всегда угрожает жизни пациента. Медицинскую помощь нужно оказывать безотлагательно. Причина патологии — инфекция, химические раздражители, которые попадают в брюшную полость из желудка. Это может происходить из-за разрыва кишечника, прободения язвы, перфорации опухоли, воспаления, внутреннего кровотечения. Первые признаки — отечность брюшины, ощущение тяжести, напряжения и нарастающая острая боль внизу живота³. Болезнь развивается стремительно, в течение 1-2 часов, поэтому больному всегда нужна скорая медицинская помощь.
Когда обращаться к врачу
Неприятные ощущения могут возникнуть после физических нагрузок, полового акта, приема большого количества пищи. Если симптом сохраняется дольше суток — это повод обратиться к специалисту.
Инфекционные заболевания органов малого таза
К ним относятся гонорея, микоплазмоз, трихомониаз, хламидиоз, уреаплазмоз. Их причина — поражение органов мочеполовой системы различными патологическими микроорганизмами. Их объединяет характерный симптом на начальной стадии — тяжесть внизу живота.
Как избавиться от тяжести внизу живота
Только по симптому тяжесть внизу живота пациент не сможет сам поставить себе диагноз, так как речь идет о поражении внутренних органов. Тем более не следует назначать самому себе какие-либо лекарства. Зачастую люди не осознают серьезность ситуации и откладывают визит к врачу. Между тем речь может идти об онкологическом заболевании, при лечении которого важна ранняя диагностика. Поэтому при появлении первых тревожных признаков обратитесь к врачу.
Можно ли снять дискомфорт грелкой?
Врачи категорически запрещают прикладывать к больной области грелку или согревать ее компрессами. Вы не знаете, что в данный момент происходит во внутренних органах. За счет воздействия тепла можно спровоцировать кровотечение или активизацию инфекционного процесса.
Видео 1. Что скрывает боль внизу живота. Источник: «Здоровьесберегающий канал»
Диагностика
Обращаться следует к терапевту. Он направит к более узким специалистам. В основном, прием и осмотр пациентов проводит гастроэнтеролог. Женщин в случае подозрения на заболевания органов половой системы осматривает гинеколог. Врач опрашивает больного, осуществляет пальпацию живота, направляет на анализы крови, мочи, кала. Проводится исследование микрофлоры урогенитального тракта. Лечение не может быть назначено без инструментального обследования внутренних органов. Чаще всего используют:
Лечение
Так как тяжесть внизу живота может быть вызвана различными заболеваниями, однозначной программы лечения не существует. Она зависит от диагностированного заболевания и причины его возникновения.
Инфекционные воспаления лечат антибиотиками. Если причина — в спазмах, назначают спазмолитики. Заболевания, связанные с кишечником, в большинстве случаев требуют комплексной терапии. Она включает прием ферментов, препаратов, способствующих защите и восстановлению слизистой. Чтобы восстановить кишечную микрофлору, необходимы пробиотики и синбиотики. Могут применяться кортикостероидные гормоны, цитостатики¹. Пациенту рекомендуют нормализовать режим питания, сесть на определенную диету, организовывать разгрузочные дни, достаточно много гулять.
Хирургическое лечение проводят при сложных клинических случаях, когда консервативная терапия не эффективна. В основном, это касается удаления новообразований, патологий сосудов брюшной полости.
Заключение
Неприятные тяжелые ощущения в нижней части живота могут быть симптомом заболеваний кишечника, мочеполовой системы, брюшины. Они могут свидетельствовать о грыже, злокачественном новообразовании. Поэтому, если эти ощущения повторяются в течение длительного времени, не откладывайте визит к терапевту. Особенно, если к ним добавляются боли, отечность, вздутие живота, тошнота, запоры, диарея, кровотечения, а у женщин — нехарактерные выделения.
Абдоминальная боль
Александр Сергеевич Трухманов, доктор медицинских наук, профессор:
— Разрешите перейти к следующему докладу и с удовольствием предоставить слово Александру Станиславовичу Воротынцеву, который сделает сообщение на глобальную тему: «Абдоминальная боль».
Александр Станиславович Воротынцев, кандидат медицинских наук, доцент:
Мне хочется представить проблему абдоминальной боли с точки зрения хирурга, с точки зрения терапевта. Осветить эту проблему, потому что проблема является очень актуальной.
Во-первых, количество больных с патологией пищеварительной системы прогрессивно увеличивается и занимает первое место среди других заболеваний, даже опережая темпы роста таких важных и опасных для здоровья как сердечно-сосудистые заболевания.
При анализе статистических исследований из разных регионов процент встречаемости таких заболеваний желудочно-кишечного тракта, пищеварительной системы составляет от 40% до 60%. По анализу заболеваемости по городу Москве в 2008-2010-м годах он составил 4000 на 100 тысяч населения, что говорит о большом количестве пациентов с данной патологией.
Боль в животе – это наиболее яркий и частый симптом, с которым больной обычно обращается к врачу-терапевту, врачу «Скорой медицинской помощи», а впоследствии уже к хирургу. Этот симптом указывает часто на развитие острого заболевания органов брюшной полости, которое может быть опасным для жизни. Наиболее частая жалоба, с которой больной обращается и так далее.
Еще актуальностью проблемы является то, что абдоминальная боль сопровождает различные по природе и тяжести острые и хронические заболевания, хронические процессы, что может затруднять диагностику.
По определению боль – это особый вид чувствительности, который формируется под действием патогенного раздражителя. Она обычно характеризуется субъективно неприятным ощущением, физическим, душевным страданием, эмоциональным переживанием. А также существенными изменениями в организме вплоть до серьезных нарушений его жизнедеятельности.
Боль имеет положительное сигнальное и патогенетическое значение. В первую очередь, ощущение боли – это сигнал реальной или потенциальной опасности повреждения организма, конкретного органа. Он обеспечит мобилизацию организма для защиты от патогенного фактора, а также выработку какого-то охранительного режима организмом, чтобы уменьшить действие этого фактора.
Патогенное значение боли заключается в том, что боль является причиной или компонентом различных патогенетических механизмов, которые сопутствуют данному заболеванию. Боль может вызвать шок, потенцировать его развитие и таким образом еще более ухудшать состояние пациента. Значительно нарушать жизненно важные функции, приводить к таким общим реакциям как снижение/повышение артериального давления и нарушение функции сердечной деятельности.
Хочется остановиться на основных компонентах боли. Во-первых, это осознаваемое ощущение боли, которое позволяет определить локализацию, интенсивность, характер повреждения, а также формирование специфического неприятного психоэмоционального ощущения. Боль всегда воспринимается пациентом как неприятные ощущения и страдания.
Также активизируются центральные и периферические звенья автономной нервной системы, в основном симпатического отдела. Активизируется эндокринная система, особенно за счет гипоталамо-гипофизарно-надпочечникового комплекса. При этом возникает значительное изменение реакции метаболических, физиологических процессов, что также участвует в патогенетическом механизме.
Угнетение центральных и периферических звеньев иммунной системы также имеет существенное патогенетическое значение. При этом организм и данный орган становится менее устойчивым к различным воздействиям, в том числе и к инфекциям.
Активизируется также катаболические процессы в организме. Активизация поведения, направленного на устранение причины и последствий повреждения. В конечном итоге на основании распознания боли человек формирует свое отношение к повреждению и, как минимум, обращается за медицинской помощью.
Какие же существуют механизмы возникновения боли. Хочется выделить следующие механизмы.
Это спастическая боль или колика, которая возникает в результате спазма гладкой мускулатуры желудочно-кишечного тракта. Чаще всего такая боль характеризуется резкими спазмами сфинктеров, гладкой мускулатуры, характерных для полых органов, таких как желчный пузырь, желчные протоки. Сфинктеры – допустим, сфинктер Одди. А также тонкий и толстый кишечник.
Дистензионная боль возникает вследствие растяжения полых органов брюшной полости.
Часто возникает сочетание спастического и дистензионного механизма, когда возникает спазм сфинктера. Допустим, сфинктера Люткенса, находящегося в шейке в пузырном протока, или сфинктера Одди при гиперкинетическом типе дискинезии желчного пузыря и желчных протоков. В результате возникает растяжение вышенаходящихся участков желчевыделительной системы с формированием определенного болевого синдрома.
Следующий вид боли – это боль вследствие структурных изменений и повреждений, которые в основном вызваны воспалением, некрозом и язвообразованием.
Наиболее тяжелой и серьезной является перитонеальная боль. Она обусловлена патологическим процессом в брюшине, в основном в париетальной брюшине, вследствие распространения воспалительного процесса при воспалении внутренних органов (желчного пузыря, червеобразного отростка, поджелудочной железы) на париетальную брюшину. А также при пенетрации, перфорации полого органа – перфоративная язва желудка, двенадцатиперстной кишки и развитие распространенного перитонита.
А также сосудистая, связанная в основном с ишемией органов брюшной полости вследствие тромбоза или эмболии магистральных артерий.
Для клинической практики наиболее целесообразно выделение таких видов боли как париетальная боль и висцеральная боль. Париетальная боль в основном возникает при вовлечении в патологический процесс брюшинного покрова, брюшной стенки, которая иннервируется спинальными нервами.
Боль обычно эта четко локализуется и может определяться строго в определенном квадранте живота. Она соответствует патологически измененному органу и связывается с этим органом. Также происходит усиление боли при изменении положения тела, при кашле.
При вовлечении в патологический процесс брюшинного покрова часто отмечается диффузное отсутствие дыхательных движений или ограничение передней брюшной стенки в дыхании. Пальпаторно определяется локальная или распространенная болезненность из защитного напряжения мышц передней брюшной стенки, а также симптома раздражения брюшины.
Висцеральная боль. Источником ее в основном являются полые органы желудочно-кишечного тракта. Висцеральные болевые волокна главным образом чувствительны к механическим стимулам, таким как выраженный спазм, натяжение, растяжение висцеральной брюшины.
Таким образом, спазм и нарушение моторики выступают, в основном, в качестве универсального патофизиологического механизма и мало отличаются при локализации органов, в которых возникают эти процессы.
Боль обычно бывает плохо локализованной, диффузной, ощущается преимущественно в области средней линии живота. По сравнению с париетальной болью, живот в акте дыхания обычно участвует. Пальпаторная болезненность в месте локализации умеренная и не сопровождается симптомами раздражения брюшины.
Какие же причины болей в животе существуют. Самая основная причина, конечно, это заболевания органов брюшной полости. Хочется выделить следующие заболевания, варианты:
1. острые хирургические заболевания, которые требуют неотложной операции или срочной или отсроченной операции. К таким больным необходимо относиться наиболее серьезно. Это основной контингент больных, которые поступают в хирургические стационары;
2. больные, требующие плановой операции. Допустим, желчнокаменная болезнь, калькулезный холецистит после купирования приступа желчной колики;
3. заболевания, не требующие операции. Это язвенная болезнь желудка, двенадцатиперстной кишки при обострении без наличия осложнений. А также гастрит и колиты, энтероколиты и так далее, и функциональные расстройства кишечника;
4. следующую группу составляют заболевания органов, расположенных вне брюшной полости,
5. системные заболевания.
На следующем слайде хочется представить основные причины экстраабдоминальных болей. Таким образом, видно, что такие опасные для жизни заболевания как инфаркт миокарда, пневмония, плеврит, перикардит могут вызывать иррадиацию болей в область живота, которая является основным, наиболее существенным симптомом. Об этом нужно помнить, чтобы не совершить диагностическую ошибку.
Основные клинические характеристики абдоминальной боли:
6. время возникновения;
7. симптомы, сопровождающие боль;
8. провоцирующие факторы.
Наиболее важным является локализация, по нашему мнению. Часто при анализе локализации боли удается поставить уже предварительный диагноз.
Для более точной локализации болей в животе передняя брюшная стенка делится на четыре квадранта живота. При этом обычно боли, которые вызываются воспалительными заболеваниями органов брюшной полости (а тем более при воспалении париетальной брюшины) четко локализуются в конкретном квадранте живота и связаны с теми органами, которые в этой области находятся. Заболевания, которые сопровождаются висцеральной болью, чаще всего имеют нечеткую локализацию в основном в средней части живота, в эпигастральной области, вокруг пупка и в гипогастральной области.
А теперь позвольте остановиться на конкретных локализациях болей, связанных с наиболее часто встречающимися заболеваниями органов брюшной полости.
Правый верхний квадрант. В основном боли в правом верхнем квадранте возникают при желчнокаменной болезни, желчной колике, остром холецистите. При обострении язвы желудка и двенадцатиперстной кишки. При перфоративной язве, при остром панкреатите.
Обычно больной жалуется на боли в эпигастральной области при таких заболеваниях как гастроэзофагеальная рефлюксная болезнь, обострение язвенной болезни (в том числе и при таком осложнении как перфорация язвы), острый панкреатит.
В левом верхнем квадранте живота обычно боль ассоциируется с заболеванием селезенки, с язвенной болезнью, с гастритом, с воспалением поджелудочной железы, с формированием кисты поджелудочной железы, при осложненном хроническом панкреатите.
Боль в околопупочной области обычно возникает при механичной острой кишечной непроходимости, при остром аппендиците в начальной стадии или при атипических формах, при остром нарушении мезентериального кровообращения, при функциональных расстройствах кишечника.
В правом нижнем квадранте наиболее часто боли возникают при остром аппендиците, при воспалении дивертикула Меккеля, при правосторонней почечной колике и при заболевании женских половых органов.
В левом нижнем квадранте в основном при дивертикулезе и раке сигмовидной кишки, при заболевании женских половых органов, при ущемлении паховой грыжи.
По характеру следует выделить постоянную и схваткообразную боль.
Постоянная боль усиливается, ослабевает, но никогда полностью не проходит. Она в основном характерна для острых воспалительных заболеваний органов брюшной полости: аппендицит, холецистит, панкреатит.
Схваткообразная боль обычно сопровождается приступами, которые могут многократно повторяться и быть одинаково независимы от локализации поражения. В основном характерны для желчной колики, кишечной непроходимости, почечной колики.
Такие субъективные характеристики боли как жгучая, тупая, ноющая часто не играют большого значения. Они имеют субъективную психоэмоциональную окраску и не могут точно охарактеризовать интенсивность боли и степень повреждения.
А вот такие показатели как продолжительность боли в животе (от нескольких часов до нескольких суток) характерны для острой боли при острых воспалительных заболеваниях органов брюшной полости. Эпизодические кратковременные боли характерны для функциональных нарушений. А умеренные боли, которые продолжаются более трех месяцев, характерны для хронической боли при хронических заболеваниях.
Выделяют четыре степени интенсивности боли. Наиболее сильной является боль 4-й степени, которая относится к непереносимой. Возникает чаще всего при перфорации полого органа, при перитоните, остром расстройстве мезентериального кровообращения.
Но при этом следует серьезно относиться к болям не очень интенсивным. Часто они являются признаками начинающегося тяжелого хирургического заболевания, требующего неотложной хирургической операции.
Большое значение в диагностике имеет иррадиация боли или отраженная боль. Она играет большую роль в дифференциальной диагностике. Примером может служить иррадиация боли в правую половину шеи, в правое надплечье, в правую лопатку при желчной колике, при остром холецистите. А также иррадиация боли в спину может быть характеристикой острого панкреатита.
Боль является субъективным ощущением. Необходимо все-таки получить объективную информацию. Для этого проводится всестороннее физикальное обследование.
Часто внешний вид является показательным для определения интенсивности боли: допустим, страдающий внешний вид. Или определенная поза – неподвижное положение больного, допустим, при остром перитоните.
Но наиболее эффективным, рациональным и объективным методом физикального обследования является, конечно, пальпация. Она позволяет установить степень болезненности, локализацию и распространенность боли, а также напряжение мышц передней брюшной стенки и симптомы раздражения брюшины.
Боли в животе обычно вызываются совершенно различными по тяжести, по опасности для пациента, по природе заболеваниями. Эти боли могу быть идентичны по локализации, по интенсивности, по характеру, особенно в начальной стадии исследования.
Для того чтобы не пропустить тяжелые неотложные заболевания органов брюшной полости, требующие неотложной операции, необходимо проводить за короткое время в экстренном или срочном порядке весь арсенал инструментальных методов исследований, которые являются высокоинформативными. Они представлены:
1. обзорная рентгенография органов брюшной полости;
3. общий анализ крови;
Эти методы позволяют провести дифдиагностику и отдифферинцировать заболевания, требующие неотложной хирургической помощи от заболеваний, которые могут лечиться медикаментозно и амбулаторно.
Хочется дополнить, что, естественно, каждая боль нуждается в ее ликвидации, купировании. Но до исключения острых хирургических заболеваний нецелесообразно назначать препараты, такие как спазмолитики, обезболивающие.
Они могут купировать боль, изменить ее характер и таким образом стереть клиническую картину и привести к постановке запоздалого диагноза. После исключения острого хирургического заболевания, естественно, назначаются препараты спазмолитического ряда, которые являются высокоэффективными для купирования боли.
Одним из таких препаратов является «Но-шпа». Высокоэффективный препарат для купирования спазмов и острых болей в животе. Он по своим характеристикам превышает другие препараты. Может использоваться как парентерально в хирургии, внутривенно и в таблетированной форме амбулаторно.
Имеет он широкое распространение в нашей стране. В течение более 50-ти лет отсутствуют различные серьезные побочные эффекты, а также цена/качество. Таким образом, этот препарат может широко применяться в амбулаторной и стационарной практике.
Благодарю за внимание.
Оксана Драпкина: Спасибо большое, Александр Станиславович.
Болевые ощущения, дискомфорт в области живота у детей
По одним симптомам установить истинную причину болезненных ощущений в животе невозможно. Вдвойне труднее проводить диагностику у малышей до 3 лет, поскольку они в силу возраста просто не способны описать свои жалобы. Только опытный гастроэнтеролог клиники «Эдкарик» в Калининграде сможет дифференцировать заболевание.
Особенности болей в животе у детей
Разобраться с тем, что в действительности происходит с грудничком без участия врача невозможно. Поэтому медики призывают родителей внимательно следить за состоянием малышей. Ведь любое изменение в их поведении может свидетельствовать об ухудшении самочувствия. О болях в животе говорят следующие симптомы:
Дети постарше тоже страдают рецидивирующими болями. Примерно 10 процентам школьников подобная симптоматика осложняет жизнь. Но в таком возрасте проблема обычно связана с органическими причинами. Широко распространено мнение, что она основана на психогенном факторе, хотя этому еще мало доказательств.
Поводом для экстренного обращения за медицинской помощью считается клиника острого живота.
Причины дискомфорта и болей в животе
Остановимся на упомянутых выше комплексах симптомов, вызывающих неприятные ощущения в животе у детей.
Поскольку подобная симптоматика часто сопровождает кишечные инфекции, необходимо исключить этот вариант. Также следует провести ребенку эндоскопическое обследование, чтобы выявить язву или иное поражение слизистых тканей.
Среди прочих причин болезненных ощущений в животе:
У подростков и старших школьников такая симптоматика сочетается с вегетативными нарушениями, часто жалуются на боли девочки в период полового развития. Учитывая многообразие причин, к диагностике при такой клинической картине надо подходить очень ответственно.
Диагностика и лечение
Труднее всего обстоит ситуация с малышами до года. Боли в животе у них могут быть связаны с врожденными аномалиями кишечника, например: непроходимостью или инвагинацией. Также за неприятной симптоматикой могут скрываться функциональные нарушения, которые сами собой со временем проходят. Дети постарше при обращении к детскому гастроэнтерологу в Калининграде направляются на обследование. В комплекс диагностических процедур входит:
При постановке диагноза особое внимание врач уделяет тщательному сбору анамнеза. На основании полученных от родителей сведений и результатов обследования ставится окончательный диагноз. Но в любом случае целесообразность проведения тех или иных видов исследования должна быть продиктована клиническими признаками.
Лечение болей у детей назначается врачом с учетом всех выше перечисленных нюансов. Как правило, все ограничивается медикаментозной терапией и коррекцией питания.
Прогноз
В преобладающем числе случаев прогноз при болях в животе благоприятный. Периодические приступы проходят самостоятельно, не оставляя серьезных последствий. Лишь только четвертая часть случаев имеет продолжение во взрослом возрасте. Как правило, в числе патологий с долгосрочной перспективой развития синдром раздраженного кишечника и неязвенная диспепсия. Эти заболевания не представляют серьезной опасности, но требуют лечения.
Преимущества обращения в клинику «Эдкарик»
Дружная команда профессионалов нашего центра уже много лет стоит на страже здоровья подрастающего поколения. Маленьким пациентам, а также их родителям мы гарантируем:
Пациентка с хронической функциональной болью в животе и стойким нарушением трофологического статуса
Оксана Михайловна Драпкина, исполнительный директор Интернет Сессии, секретарь межведомственного совета по терапии РАМН:
— Мы продолжаем нашу программу. Лекция мастер-класса. Академик Ивашкин Владимир Трофимович. На клинический разбор представляется пациентка с хронической болью в животе.
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
— Хроническая боль в животе для многих врачей – это скучное занятие, малопонятное, раздражающее, не приносящее быстрого удовлетворения. Для пациентов – это источник раздражения, страдания, который существенно изменяет качество их жизни, делает его плохим, а иногда и вообще плохо переносимым.
Хроническая боль в животе имеет еще одну сторону. Эта боль в животе приводит к тому, что врачи, не уверенные в себе или сверх уверенные в себе, начинают применять по отношению к пациентам агрессивные методы лечения. Пытаясь с помощью этих агрессивных хирургических методов лечения ликвидировать хроническую боль, забывая о том, что хроническая боль может носить функциональный характер.
Когда мы говорим о функциональной боли, то я хорошо себе представляю поборников чистой линии, которые, безусловно, могут воскликнуть сейчас: «Ну как это, функция оторвана от структуры, от морфологии!»
Мы все учили философию, все прекрасно понимаем, что действительно функция структурирована, а структура функционирует. Связь между структурой и функцией неразрывна. Но когда мы говорим о хронической функциональной боли (в частности о хронической функциональной боли в животе), то мы при этом одновременно расписываемся и говорим совершенно откровенно и определенно, что мы не понимаем происхождение этой боли.
Где искать эту боль? На клеточном, молекулярном, генетическом уровне, или эта боль сидит в голове пациента. Соматизированное выражение тех внутренних противоречий, которые существуют в пациенте и которые кричат, вопят ежедневно в форме этой хронической боли. Мы не в состоянии понять происхождение этой боли.
Познакомимся с историей болезни одной пациентки, которой мы занимаемся уже на протяжении нескольких лет. Ей 58 лет. Она поступила впервые в клинику весной 2008-го года с жалобами на боль в эпигастральной области, иногда опоясывающую, не связанную с едой, положением тела и актом дефекации. Пациентка характеризовала боль как режущую, жгущую или колющую.
Также больная жаловалась на ощущение горечи во рту, более всего выраженное по утрам. «Обесцвечивание кала» на протяжении трех месяцев до госпитализации с сохранением нормального цвета мочи и отсутствием желтухи. Откуда у нее убежденность в том, что ее кал обесцвечен. Это результат многочисленных вопросов, которые ей задают врачи, и из которых пациентка извлекает уверенность в том, что она должна отвечать, что кал ее обесцвечен.
Нет желтухи, нет потемнения мочи. Как может быть кал обесцвечен? Температура 37,2 – 37,4 °С без четкой связи со временем суток, физической активностью или активностью болей в животе. Повышение температуры пациентка ощущает как чувство внутреннего жара.
Из анамнеза известно, что наша пациентка была младшей в семье из трех детей. Считает себя больной с момента поступления в первый класс. Очень часто при малейших погрешностях в еде, иногда и без всякой видимой причины, у нее возникала боль в правом подреберье, в подложечной области, тошнота, длящаяся на протяжении одних-двух суток, которые проходили самостоятельно.
Родители девочки, в особенности отец, не считали свою дочь больной, воспринимали жалобы как несерьезные. Однако, когда дочь особенно настойчиво жаловалась на боль, то мама ее жалела, прижимала к себе, гладила по голове и так далее. Конечно, это успокаивало ребенка и ей становилось лучше от простого материнского внимания.
Наша пациентка очень часто пропускала обед, иногда ужин, ела немного. Она выглядела очень хрупкой на протяжении своего детства.
На момент окончания школы она воспринимала боль и тошноту как неотъемлемую часть своей жизни. После школы поступила в медицинское училище, закончила и стала работать акушером. Поскольку никаких медицинских документов при поступлении в клинику у больной не было, то эта вся история, которую я вам рассказываю, воспроизведена с ее слов.
Начало самостоятельной трудовой деятельности пациентки ознаменовалось неприятным событием, а именно, пищевой токсикоинфекцией, которая протекала с характерной клинической картиной. Через несколько часов после того как она съела рыбное блюдо, у больной возникла схваткообразная рвота, схваткообразная боль в животе, многократный жидкий стул, повысилась температура до 39 °С.
Была госпитализирована в инфекционную больницу. Через 48 часов от начала заболевания температура понизилась до субфебрильных цифр, диарея прекратилась. Однако обычная для пациентки боль в эпигастральной области значительно усилилась, что послужило поводом для перевода ее в терапевтический стационар.
В стационаре больной проводилось исследование показателей желудочной секреции, как будто была определена ахлогидрия, что, безусловно, вызывает сомнение. В связи с этим назначался пепсин и желудочный сок. Однако на фоне лечения и после отмены, после выписки из стационара у пациентки сохранялась боль в обычной эпигастральной локализации, различной интенсивности.
Пациентка самостоятельно для купирования этой боли стала принимать Аспирин. Иногда до нескольких таблеток в сутки. Это продолжалось около пяти лет. Боль и прием Аспирина более или менее часто.
Больная работала акушеркой уже в это время. В 1975-м году вышла замуж. В 1976-м году родила здорового доношенного мальчика. Через несколько месяцев после родов ее самочувствие значительно ухудшилось. Усилилась боль в эпигастрии. Присоединилась боль в правом подреберье. Почти ежедневно возникала рвота съеденной пищи с прожилками крови.
Мы помним о ее пристрастии к «Аспирину» как болеутоляющему средству. У нас это не должно вызывать удивление. Кровь в рвотных массах. Пропал аппетит. Пациентка похудела на 15 кг.
Для ухода за ребенком вызвала из другого города свою мать. Была госпитализирована для обследования. При проведении гастроскопии у больной впервые был выявлен язвенный дефект в субкардиальном отделе желудка с признаками состоявшегося кровотечения. Довольно типичная локализация.
Получала антисекреторные препараты, на фоне приема которых удалось добиться рубцевания язвенного дефекта. Однако боли в эпигастрии и правом подреберье сохранялись. На протяжении последующих 10-ти лет данные жалобы сохранялись. Периодически обращалась за медицинской помощью. Получала антисекреторные препараты, спазмолитики с неустойчивым приходящим эффектом.
В 1987-м году перенесла стрессовую ситуацию. Муж стал оказывать знаки внимания на работе одной из женщин. На этом фоне боль в животе у нашей пациентки значительно усилилась, что послужило причиной для госпитализации. Пациентке был выполнен обзорный снимок органов брюшной полости. Выявлены подозрительные тени на конкременты в проекции желчного пузыря. На основании обзорного снимка врачи делают заключение.
Жалобы больной в сочетании с данными рентгенологического исследования позволили сделать вывод о наличии желчнокаменной болезни, хронического калькулезного холецистита. Хотя у пациентки ни разу не было приступов классических желчных колик (тоже обратите внимание).
Таким образом, пациентке была проведена, по-видимому, все-таки без должных показаний открытая холецистэктомия. Конкрементов в желчном пузыре не было выявлено. После ее выполнения существенной динамики в самочувствии у пациентки не наблюдалось. Ей не стало лучше.
Периодически у пациентки отмечался дегтеобразный стул. Видимо, повторялись желудочные кровотечения. В дополнение к уже имеющимся жалобам на боль в животе этот черный дегтеобразный стул послужил основанием для выполнения в 1992-м году резекции желудка по Ру.
Медицинской документации, подтверждающей необходимость показания для проведения подобной операции, пациентка не предоставила. Она говорит, что как будто эта операция была (как ей потом сказали) сделана ошибочно. Врачи перепутали ее с другой пациенткой.
Насколько это соответствует действительности нам трудно сказать. Но факт выполнения операции по Ру и частичной резекции желудка без должных на это оснований мы можем ретроспективно, абсолютно точно зафиксировать.
В 1993-м году муж пациентки впервые привез ее на лечение в Москву. Больная находилась на стационарном лечении в одном из московских центров, в отделении заболеваний кишечника. На основании проведенного исследования больной был поставлен клинический диагноз: язвенная болезнь желудка, резекция желудка по Ру в 1992-м году, гастрит культи желудка, анастомозит, холецистэктомия в 1987-м году, хронический билиарный панкреатит.
Билиарный панкреатит ставится пациентке, у которой не было камней ни в желчном пузыре, ни в желчных протоках.
Обратите внимание, это отношение к пациентам с хронической болью в животе. Штампы диагностические, к которым привыкли врачи, становятся для таких пациентов по существу регулярным, закономерным явлением.
В клинике пациентка получала антисекреторную терапию. Отметила некоторое улучшение в виде уменьшения абдоминальной боли. Выписана с некоторым улучшением. Однако ее продолжала беспокоить режущая, распирающая боль в животе. Иногда отмечался опять-таки «обесцвеченный стул» без потемнения мочи и без желтухи. Не то, что без желтухи – без сколько-нибудь значительного повышения билирубина.
В 1998-м году по месту жительства (она в то время была на Украине) пациентке была выполнена уже реконструктивная операция. Врачи пытались устранить эту боль, которая не была устранена двумя предыдущими операциями. Третья операция. Теперь они сделали реконструктивную операцию желудка по Бильрот. Показания для выполнения этой операции опять остаются для нас непонятными.
В этом же 1998-м году пациентка вновь приехала в Москву для дальнейшего обследования в связи с продолжающейся болью. Здесь уже московские врачи вносят свой вклад в вынимание хронической абдоминальной боли и выполняют ей папилло-сфинктеротомию в расчете на то (по всей вероятности), что снятие повышенного давления в протоковой системе желчевыводящих путей избавит ее от боли (как они полагали). Однако ни малейшего облегчения (как и следовало ожидать) эта операция не принесла.
В дальнейшем пациентка была многократно обследована. В 2004-м году при гастроскопии определялись подслизистые образования в субкардиальном отделе желудка на задней стенке, в области гастроеюноанастомоза на большой кривизне. По данным биопсии: кусочки слизистой оболочки желудка с участками склероза, в одном из фрагментов единично кистозно измененные железы. Банальные изменения.
Наличие и размеры данных образований были подтверждены проведением компьютерной томографии. От каких-либо терапевтических мероприятий было решено воздержаться и осуществлять эндоскопическое наблюдение один раз в год.
При этой госпитализации пациентке было выполнено исследование гастрина. Уровень гастрина оказался в норме. По-видимому, предполагали наличие у пациентки гастриномы.
В июне 2006-го года пациентка вновь находилась на стационарном обследовании и лечении. Для уточнения состояния желчевыводящих путей пациентке была выполнена магнитно-резонансная холангиография, при которой существенных отклонений от нормы не определялось.
Внутрипеченочные желчные протоки извиты. Фрагментарно прослеживается правый печеночный проток до 4 мм в диаметре. Левый – до 4,5 мм. Формирование общего печеночного протока обычное. Культя пузырного протока до 3 мм. Просвет видимых отделов в вирсунговом протоке однороден, до 3 мм, прослеживается до мест совпадения двенадцатиперстной кишки.
Никаких морфологических отклонений в желчевыводящей системе и в протоковой системе поджелудочной железы фактически у пациентки не выявлено.
На протяжении последующих двух лет пациентку продолжала беспокоить боль в животе, которая красной или черной нитью проходила через всю ее жизнь. Периодически она обращалась в различные медицинские учреждения. Выполнялись повторные лабораторные исследования. Неоднократно эзофагогастродуоденоскопия.
Протоколы примерно однотипны. Они все примерно соответствуют записи 2004-го года. Выполнена даже сцинтиграфия паращитовидных желез. Это понятно – тут врачи пытались исключить у пациентки аденому паращитовидных желез как причину боли в животе.
Кальций (я заранее могу сказать) на протяжении последующих исследований оказался у пациентки абсолютно нормальным. Сцинтиграмма, нормальный уровень кальция позволили исключить аденому паращитовидной железы.
Весной 2008-го года мы впервые встретились с нашей пациенткой. Вновь основной жалобой при поступлении была абдоминальная боль, горечь во рту, «обесцвечивание кала» и повышение температуры. Стандартная коллекция симптомов, которая наблюдается у нее на протяжении двух десятков лет.
Мы вновь проанализировали анамнез нашей пациентки. Что обращает на себя внимание. Во-первых, больная родилась последним и неожиданным ребенком (родители не ждали ее). В многодетной семье в 1949-м послевоенном году, когда, конечно, материальные условия для подавляющего числа семей в России были крайне-крайне тяжелыми. Вполне вероятно, что уход в детском возрасте был относительно недостаточным.
Во-вторых, дебют абдоминальной боли и значимые ухудшения в самочувствии были связаны с жизненными событиями, требующими от нашей больной совершенно определенных усилий. Впервые боль возникла при поступлении в школу. Значительное ухудшение самочувствия после окончания техникума, в начале самостоятельной работы.
Следующее ухудшение после рождения ребенка, когда требовался с ее стороны внимание и уход за ребенком. В результате, она ушла от этой материнской обязанности. Ребенка воспитывала бабка и дед. Ухудшения, приведшие к выполнению оперативного вмешательства – после предполагаемой измены мужа.
В дальнейшем вся жизнь пациентки и ее близких зависела от степени выраженности боли в животе. Ребенок большую часть времени проводил с бабкой и дедом. Муж оставил интересную работу, поскольку она была связана с командировками, и он не мог неотлучно находиться при больной жене. На работе большую часть времени пациентка получала больничный лист.
Таким образом, когда больная поступила к нам в клинику, перед нами встала нелегкая задача – проведение дифференциального диагноза боли в животе, симптомы которой на протяжении многих лет отравляли жизнь не только нашей больной, но и ее близких.
На основании проведения диагностического поиска мы должны были ответить на вопрос: есть ли у больной органическое заболевание. Или заболевание внутренних органов или проводящих путей, которые могли бы на протяжении многих лет проявляться этой болью. Или же данный симптом отражает социальную неприспособленность нашей пациентки и служит своеобразным инструментом адаптации к нелегкой жизни в ее понимании и, возможно, по отношению к ее возможностям, физическим и интеллектуальным.
Ответ на данный вопрос всегда крайне важен для любого врача. Это возлагает на врача большую ответственность, так как от правильности решения поставленной задачи зависит наше дальнейшее отношение к этому пациенту.
Посмотрим, что такое боль, и какие механизмы участвуют. По определению международной ассоциации по изучению боли этот симптом – неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения.
Обратите внимание, в этом определении врачу дается право говорить о функциональной боли, ибо в этом определении есть такой фрагмент: «описываемое в терминах такого повреждения». Это то, о чем мы сейчас говорим, возможно.
Кроме того, боль – это сочетание объективных патологических процессов, протекающих в периферических тканях с эмоциональным переживанием, а также осознаванием и запоминанием. Наша задача как интернистов сводилась, в первую очередь, к исключению или подтверждению наличия у пациентки объективных патологических процессов применительно к абдоминальной боли.
Итак. До нас причину ее боли практически на всех этапах искали в наличии патологических процессов в органах. Два важнейших фактора возможного формирования хронической функциональной боли: психологический стресс (в том числе хронический психологический стресс) и когнитивный комплекс (отношение пациентки к жизненным обстоятельствам, семейным обстоятельствам) фактически нами игнорировались.
Эти два фактора – состояние психики, определение психологического типа пациентки – важны. Также как и оценка ее когнитивных возможностей, то есть возможностей переваривать всю ту информацию, которая обрушивается на нее и заставляет или вынуждает ее выбирать тот или иной тип поведения. Это очень важно.
Некоторые важные для нас положения. В стенках органов желудочно-кишечного тракта (а именно, в слизистой, мышечной, серозной оболочках кишки и брыжейки) располагаются различные виды рецепторов. Рецепторы слизистой оболочки чувствительны к биологически активным веществам, таким как: холецистокинин, серотонин, норадреналин, опиоиды. Они реагируют на изменение осмолярности, pH, концентрацию желчных кислот, механические раздражители.
Нервные окончания, располагающиеся в мышечном слое, чувствительны к сокращению, растяжению, изменению тонуса кишечной стенки. Рецепторы серозной оболочки и брыжеечные рецепторы реагируют на изменение кишечного кровотока, растяжение кишечной стенки, а также изменение содержания некоторых медиаторов.
Таким образом, любое заболевание, приводящее к нарушению моторики, секреции, диаметра сосудов, изменению концентрации биологически активных веществ, может привести к чрезмерному раздражению тех или иных рецепторов и формированию боли. Наша задача заключалась в выявлении у пациентки заболевания, приводящего к вышеуказанным нарушениям.
Объективный статус. Состояние в общем удовлетворительное. Телосложение астеническое. Обратите внимание на кожные покровы. Индекс массы тела 15кг/м2 (очень низкий индекс массы тела). Толщина кожной жировой складки над трицепсом 8 мм (при норме 10,5 – 11,7 мм). Объем плеча 21 см. Объем мышц плеча 18 см (при норме 23 – 20 см).
При поверхностной пальпации живота определяется болезненность в правом подреберье, околопупочной области в случае, когда пациентка фиксирует свое внимание на осмотре. Если больной удается лечь, то пальпация живота практически безболезненна.
Печень у края реберной дуги по правой и срединно-ключичной линии плотная, эластической консистенции, безболезненна. Почки не пальпируются.
На основании всего вышеизложенного пациентке был сформулирован предварительный диагноз. Язвенная болезнь желудка, рецидивирующие язвы анастомоза. Болезнь оперированного желудка: резекция желудка по Ру в 1992-м году и реконструктивная операция резекции желудка по Бильрот I в 1998-м году. Холецистэктомия в 1987-м году. Папиллосфинктеротомия в 1998-м году. Трофологическая недостаточность, которая имеет признаки как квашиоркора, так и маразма.
Для подтверждения данного диагноза пациентка была обследована далее. У нее имеется нормохромная анемия, лейкопения. Но обратите внимание на абсолютное число лимфоцитов – они снижены. Это подтверждает наличие у пациентки трофологической недостаточности.
В биохимической анализе крови мы видим некоторые снижения альбумина. Нарушена синтетическая функция железа. Снижен трансферрин – тоже подтверждение наличия трофологической недостаточности. В дополнение у пациентки обнаружен вирус РНК, вирус гепатита С, первый генотип.
Это неудивительно. В результате многочисленных хирургических вмешательств. Помимо того, что они не имели никакой пользы, они привели к тому, что пациентка была инфицирована вирусом гепатита С. Вот результаты нашей чрезмерной врачебной агрессии. Это всегда нужно учитывать.
Таким образом, на основании осмотра больной и всех данных трофологическая недостаточность была подтверждена (промежуточная форма). Во-первых, это квашиоркор. Об этом свидетельствует снижение висцерального белка. В частности, по низкому уровню лейкоцитов, альбумина, трансферрина. Плюс элементы маразма. Снижен соматический белок. В частности, объем плеча, объем мышц плеча. Снижение запасов жира в организме – очень тощая кожно-жировая складка и так далее.
Это все у пациентки есть. Объективно: довольно значительная по нашим временам трофологическая недостаточность.
Для уточнения состояния желчных протоков, поджелудочной железы было выполнено УЗИ. Не буду останавливаться детально. Никаких отклонений со стороны печени, поджелудочной железы, желчевыводящих путей не было.
Далее пациентке было проведено рентгеновское исследование желудка. Здесь, как и ожидалось, состояние после резекции желудка по Бильрот I с удовлетворительно функционирующим анастомозом. Гастрит культи желудка.
Была выполнена эзофагогастродуоденоскопияя. Гастрит культи желудка, анастомозит, умеренно выраженный рефлюкс желчи. Быстрый уреазный тест показал, что хеликобактер пилори у пациентки отсутствует.
Органы брюшной полости исследовались визуально. Тоже без каких-либо отклонений.
Вот клинический диагноз. Еще раз посмотрим на него. Язвенная болезнь желудка в стадии ремиссии – это следствие приема Аспирина. Рецидивирующие язвы анастомоза – это следствие хирургических вмешательств. Болезнь оперированного желудка, реконструктивная операция. Холецистэктомия. Папиллосфинктеротомия. Трофологическая недостаточность. В результате всех этих многочисленных вмешательств.
Возможно ли нормально питаться, и возможна ли нормальная утилизация субстратов после этих многочисленных хирургических вмешательств? В конечном счете, они привели к развитию трофологической недостаточности.
Вирусный гепатит С как результат многочисленных манипуляций, внутривенных введений и так далее. Чем больна больная в настоящий момент? Она больна последствиями чрезмерной врачебной активности. Вот чем она объективно страдает.
Но объясняет ли это ее хронические боли? Самое интересное, что это не объясняет ее постоянную боль в животе.
Давайте посмотрим, как можно это все-таки трактовать. Лечение стандартное: Париет, Панкреатин, Ренни, Эглонил. Но это не привело к каким-либо существенным изменениям.
Давайте проанализируем, что же происходило с нашей пациенткой. Итак. Пациентка родилась нежданным ребенком в многодетной семье в послевоенном 1949-м году. Девочка нуждалась в любви, заботе и внимании. Однако обратить на себя внимание родителей удавалось лишь после того, как она была больна.
Далее во время учебы в школе, училище и при попытке самостоятельной работы боль в животе позволяла ей устраниться от выполнения наложенных на нее обязанностей. Аналогичная ситуация сложилась при рождении ребенка. Благодаря боли пациентка не занималась его воспитанием даже в самые трудные младенческие годы.
Но при этом ей удалось сохранить семью. В наиболее критичной для нашей больной ситуации (возможным уходом мужа к другой женщине) одной только боли оказалось недостаточно. Пациентка решила пойти на более решительные действия. В частности, повторные травматические операции на органах брюшной полости, к выполнению которых пациентка была готова.
Возникал, естественно, вопрос, сознательно она на это шла или бессознательно? Конечно, она шла на это бессознательно. Ею руководило не сознание. Ею руководила боль и сформировавшийся психологический и психический комплекс, который формировал оборонную тактику этой женщины по отношению ко всем превратностям жизни.
Хотя можно предположить, что при наличии среднего медицинского образования возможные последствия были отчасти ей понятны.
Наконец, последние годы, когда она оставила работу, стала взрослым человеком, обзавелась собственной семьей, постарели и стали нуждаться в постороннем уходе родители, сделаны все операции, наличия только боли оказалось мало. К ней добавилось ограничение себя в еде, приведшее к развитию трофологической недостаточности как дополнительного инструмента воздействия на окружающих.
Каким будет следующий этап. Чем наша пациентка будет обороняться от вторжения в ее жизнь недружелюбного, не понявшего и не принявшего ее окружающего мира. Вариантов развития множество и предугадать их сложно. Однако боль в животе по всей вероятности никогда не покинет нашу больную. Будет существовать в обрамлении других симптомов.
Недавно она мне звонила и просила моего совета или благословления на то, чтобы ей осуществили стентирование общего желчного протока. Мой вопрос: зачем и вообще она понимает, что такое стент, что такое стентирование. Она мне сказала: «Я абсолютно уверена, что после установки стента боль уйдет».
Отдельно хотелось бы обратить ваше внимание на circulus vitiosus, то есть на порочный круг, сформировавшийся вокруг этой хронической абдоминальной боли у нашей пациентки.
По поводу боли были выполнены: холецистэктомия, резекция желудка по Ру, реконструктивная операция резекции желудка по Бильрот I и папиллосфинктеротомия. В итоге всех травматических манипуляций мы вновь получили абдоминальную боль.
Какую информацию нам дает это наблюдение. Это не редкое наблюдение в нашей клинике. Это одно, может быть, из наиболее ярких и впечатляющих, но не менее выразительных клинических наблюдений. Я мог бы привести здесь десятки.
Вновь обратимся к механизмам формирования боли. Напомню, что боль – это совокупность объективных патологических процессов, протекающих в периферических тканях, эмоциональных переживаний и когнитивных функций.
Таким образом, ведущим, по всей вероятности, в формировании боли и последующей жизненной позиции нашей пациентки был психологический стресс и изменение ее когнитивного комплекса.
Для того чтобы оценить степень, характер выраженности этих нарушений, мы обратились к психиатру. Очень опытному, очень стажированному психиатру, который много лет имеет дело с пациентами с хронической абдоминальной болью. Какое заключение он сделал.
Данные анамнеза объективного обследования позволяют диагнозцировать соматоформное расстройство (герализованная соматоформная алгия) у пациентки с мозаичным личностным расстройством. Звучит очень солидно. Но если мы зададим себе вопрос: часто ли мы встречаем пациентов с мозаичным личностным расстройством. Они нас окружают. Возможно, что мы тоже личности с мозаичным личностным расстройством.
Клинический статус больной определяется двумя рядами расстройств: соматическим (алгии) и наличием вегетативной дисфункции и психопатологическими навязчивыми образными представлениями ипохондрического содержания о соматическом страдании, расстройством ночного сна, приступами тоски и особым личностным отношением, в котором сочетается недоверчивость, подозрительность и высокая потребность в зависимых и опекающих отношениях.
Заключительная фраза мне кажется является ключом к пониманию того, о чем мы с вами говорим. Пациентке были назначены соответствующие препараты.
Чем можно лечить хроническую боль. Большое количество психотропных агентов. Это требует отдельной лекции. Но я обращаю ваше внимание на возможность применения у таких пациентов аганистов периферических опиоидных рецепторов (Тримедат). Они идет под другим названием Тримебутин.
Мы назначили нашей пациентке этот препарат. Она его принимает. Иногда отмечает некоторое облегчение боли. Иногда эти боли усиливаются.
Что требуется нашей пациентке. Больной была дана рекомендация поправиться. Первое – надо поправиться. Во-вторых, приходить на амбулаторные консультации примерно один раз в две недели. Третье – применять Тримебутин по одной таблетке три раза в день.
Больная уже поправилась на 6 кг. Регулярно приходит в клинику. Жалуется на боль. Ни о чем не просит. Тем не менее, уходя, долго и подобострастно благодарит лечащего врача за помощь. Многократно повторяет, спрашивает, можно ли ей прийти в следующий раз. Ей необходимы эти консультации. Необходим разговор с врачом.
Возможно, что эти визиты возвращают ее в то время, когда она была маленькой беззаботной девочкой, мать жалела ее при проявлении какого-то заболевания.
Вот пример хронической функциональной абдоминальной боли. Это серьезная социальная проблема. Своевременная постановка диагноза, в первую очередь, оградит наших пациентов от этой безудержной медицинской агрессии, которая превращает этих пациентов из функционально относительно несостоятельных людей в объективно органически тяжелых пациентов.
Хроническая абдоминальная боль – это классическая задача классической медицины. Спасибо большое за внимание.
Симптомы панической атаки
Основные симптомы панической атаки и их психологическая нейтрализация. Противодействие симптомам панической атаки. Как бороться с симптомами панической атаки. Современные методики.
Звоните +7(495) 135-01-09 и мы сможем помочь Вам даже в самых сложных случаях!
На время лечения выдаётся больничный лист в котором не указывается причина нетрудоспособности при госпитализации или амбулаторном лечении в терапевтическом отделении клиники. Конфиденциальность причины обращения в клинику гарантируется.
Пройдите профилактическое обследование в клинике Преображение!
Панические атаки и симптомы
Довольно часто паническое расстройство маскируется под другие заболевания, что затрудняет быструю диагностику недуга. Больные испытывают те же ощущения, которые появляются при реальных неврологических, сердечно-сосудистых и прочих серьезных патологиях.
Человек, который совсем недавно подвергся паническому расстройству, как правило, не знает о нем, поэтому часто обращается за помощью к докторам различных специализаций. Больному назначают разные обследования организма, и в итоге выясняется, что патологии внутренних органов у него отсутствуют, но, несмотря на это, симптоматика несуществующего заболевания продолжается, со временем даже усиливаясь. В этом случае можно говорить о наличии панической атаки или панического расстройства.
Признаки панической атаки
Признаки этого недуга в большинстве случаев носят ярко выраженную физическую характеристику, симптомы схожи с сердечным приступом, поэтому многие больные предполагают патологию сердца. Однако даже сильные вегетативные проявления в этом случае являются следствием нарушений функций нервной системы и головного мозга.
Основные симптомы панической атаки являются приступы тревожности, которые сопровождаются вегетативными нарушениями (учащенное сердцебиение, озноб, потливость). С повышением уровня тревоги часто нарушаются и физиологические параметры организма, которые носят ситуационных характер.
Выраженность тревоги варьируется от состояния внутреннего напряжения до ярко выраженной паники и страха смерти. Средняя продолжительность приступа — 15-30 минут. Тревожность достигает максимума в первые 5-10 минут и проходит так же внезапно, как и началась.
Иногда паническая атака развивается на фоне ситуаций, дискомфортных для человека: пребывание в толпе или в замкнутом пространстве.
У одних людей приступы возникают несколько раз в сутки, у других — 1-2 раза в месяц. Паническая атака чаще возникает в дневное время. Ночами приступы тревожности чаще беспокоят волевых людей, которые контролируют свои чувства во время бодрствования.
Симптомы панической атаки
Что испытывает человек при панической атаке?
Физические симптомы панической атаки
Основная причина их появления — высвобождение в кровь биологически активных веществ (норадреналин и адреналин) в большом количестве. Медиаторы действуют возбуждающе на нервную, дыхательную системы, сердце и сосуды.
Наиболее ярко физические симптомы выражены при тревоге, которая развивается по причине патологии органов и систем.
Интенсивность симптомов панической атаки
Интенсивность симптомов варьируется в широком диапазоне: от ощущения незначительного внутреннего напряжения до ярко выраженной панической тревоги.
Достигнув максимума к 5-10 минуте, приступ тревожности проходит. После него человек ощущает разбитость и слабость.
Обычно панические атаки не ограничиваются единичным приступом. Испытанный первый случай мучительных ощущений откладывается в подсознании больного, что приводит к развитию страха «ожидания» повторения, что, в свою очередь, провоцирует появление новых приступов.
Повторение паники в аналогичных условиях провоцирует формирование хронической формы недуга, что становится причиной развития поведения избегания (сознательное ограничение нахождения в тех местах и ситуациях, в которых вероятно повторение мучительной симптоматики).
В итоге постоянная интенсивная тревога преобразуется в тревожно-фобическое расстройство, к которому довольно часто присоединяется реактивная депрессия.
Мы помогаем в самых тяжелых случаях!
Уговорим вашего близкого лечиться!
Наши специалисты с помощью эффективной методики убедят вашего родственника или друга пройти лечение от зависимости! Запишитесь на бесплатную консультацию!
Боль в животе
Получите консультацию гастроэнтеролога
Статья проверена врачом-гастроэнтерологом, эндоскопистом Кондрашовой Е.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе быстро выявят причину боли в животе и проведут успешное лечение. К Вашим услугам — квалифицированные врачи — консультанты различного профиля, хирурги и гастроэнтерологи на единой базе; современные технологии обследования и экспертное диагностическое оборудование (эндоскопия, эндо-УЗИ, КТ и МРТ, вся лабораторная диагностика и др.). Индивидуальный и комплексный подход к каждому пациенту обеспечивают высокую эффективность консервативного и хирургического лечения всего спектра заболеваний, сопровождающихся болью в животе.
Локализация боли в животе не всегда прямо указывает на больной орган. Болевые ощущения при многих заболеваниях органов пищеварения могут распространяться на другие области живота.
Острая боль в животе, заставляющая страдать пациента, требует принятия быстрых решений, поскольку может свидетельствовать о «катастрофе в брюшной полости», то есть о состоянии, требующем немедленного хирургического вмешательства.
Основные причины боли в животе
Острая боль в животе
Хроническая боль в животе
Диагностика при боли в животе
Боль в животе, особенно возникшая впервые, может свидетельствовать о серьезном заболевании. До консультации врача необходимо воздерживаться от приема обезболивающих препаратов!
Лечение заболеваний, проявляющихся болью в животе
По результатам диагностики врач-консультант уточняет диагноз и разрабатывает план комплексного лечения, которое может включать:
Если Вас беспокоит боль в животе, обратитесь в Клинический госпиталь на Яузе. Компетентные специалисты в оптимальные сроки поставят Вам точный диагноз и проведут эффективное лечение.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Страхи, тревоги, паники, навязчивости. Жизнь как кошмар?
Страхи, тревоги, паники – это многочисленная группа различных состояний, объединённых эмоциями страха и тревоги, с соответствующими мыслями и часто сопровождающиеся различными ощущениями в теле.
Страхи (фобии) – это негативное эмоциональное переживание, которое испытывает человек при встрече с конкретной угрозой или при ее ожидании. Они могут касаться чего угодно: перемещений, транспорта, живых и неживых существ и т.д. Самые распространённые фобии – это страх находиться вне дома, страх людей (толпы), страхи, касающиеся болезни (в том числе «сойти с ума»), а также страхи поездки в транспорте (чаще в метро) и др. Степень проявления этих страхов сильно различается. Например, подавляющее большинство людей, в той или иной степени, боится летать на самолётах, но при этом обычно люди справляются с этим страхом и это впоследствии не влияет на их жизнь. Но когда страхи превращаются в самостоятельную психологически тяжело переживаемую проблему, они начинают активно мешать нормальному течению жизни человека, ограничивая её. На проживание такой жизни, наполненной страхами, человек тратит большое количество энергии, теряет здоровье. Кроме того, к фобиям часто примешивается депрессия, чувства вины и стыда, которые значительно утяжеляют состояние.
Наиболее острыми переживаниями тревоги и страха являются панические атаки (паника).
Все эти состояния можно объединить в одну группу по механизмам возникновения и развития, а также по схожести влияния на жизнь страдающего ими человека: они ограничивают мысли, чувства и действия человека, фокусируя его жизнь вокруг страхов и тревог.
Большинство практикующих психотерапевтов сразу начинают с назначения медикаментозных препаратов (обычно антидепрессантов и транквилизаторов, иногда нейролептиков). На мой взгляд, это может быть необходимо только в самых крайних и тяжёлых случаях. Почему?
1). Не существует лекарств, способных изменить мысли человека (а ведь именно повторяющийся круг определённых мыслей и воспоминаний запускает эти состояния), а максимум того, что могут сделать сильнодействующие препараты (транквилизаторы, нейролептики) – это кратковременно подавить все мысли (в том числе и вызывающие страх).
2). Любой действующий препарат имеет свои побочные эффекты и порой значительно выраженные, причём предугадать их развитие у конкретного человека возможно только с определённой степенью вероятности.
3). Приём препаратов, подавляющих мышление (транквилизаторы, нейролептики), не только не улучшает качество жизни человека, но и мешает в повседневной жизни и служит источником повышенной опасности для него (вождение, работа с движущимися механизмами, ответственные решения и т.д.). Кроме того, это мешает полноценной психотерапевтической работе.
4). Самые часто используемые препараты – антидепрессанты требуют длительных сроков приёма (не менее полугода) и начинают полноценно работать примерно через месяц приёма. При этом они искусственно изменяют эмоции, то есть воздействуют на следствия, а не причины болезненных состояний.
5). Даже при постепенной отмене длительно принимаемых препаратов, часто возникает «эффект отмены» с усилением негативных переживаний и разбалансировки эмоций.
6). Длительно принимаемые препараты могут вызывать у человека психическую зависимость, а транквилизаторы ещё и физическую зависимость
По моей практике, самым эффективным методом работы с этими состояниями является когнитивная терапия. На сеансах пациент обучается анализировать тревожащие его мысли, справляться с эмоциями страха, тревоги, паники, депрессии, освобождая себя от кошмара тревог и открывая в себе новые грани, способствующие приобретению внутренней гармонии и развития
Приходите и мы вместе пойдём по этому пути.


Санкт-Петербург,
наб. реки Фонтанки, 92Б
Карта проезда
Из-за чего болит внизу живота
Когда болит внизу живота, большинство людей пытается самостоятельно поставить себе диагноз. Потаскал тяжести, болит перед месячными, наверное что-то застудила, может быть газы? Знакомы такие вариант? Хотим предупредить вас, что боли внизу живота могут быть симптомом опасного заболевания и вам обязательно следует обратиться к врачу. Гораздо лучше, если врач скажет вам, что вы здоровы, чем запустить заболевание до хронической стадии. О том, почему болит внизу живота, читайте в нашем материале.
Почему болит внизу живота у мужчин

Именно мужчины часто игнорируют, когда болит внизу живота. И мы настоятельно советуем при любых неприятных ощущениях внизу живота обращайтесь к доктору как можно скорее. Самостоятельно поставить диагноз и определить схему лечения практически невозможно. Кроме того, многие недуги, выражающие себя болью в нижней части живота, могут привести к серьезным осложнениям и даже летальному исходу.
Если у вас болит внизу живота, позвоните нам по многоканальному номеру 8 (495) 221-21-14 и запишитесь на прием к терапевту. А также вы можете записаться к врачу по интернету через форму записи онлайн. Врач осмотрит вас, назначит дополнительные исследования (УЗИ или анализы) и пропишет эффективное лечение. В случае необходимости врач направит вас на консультацию к урологу. Все услуги вы можете получить в наших клиниках, это очень удобно, все в одном месте.
Почему болит внизу живота у женщин
У женщин определить причину, почему болит внизу живота сложнее. Причин, вызвающих боль, может быть очень много. Это и периодические боли, и проблемы с кишечником, и дивертекулез, и грыжа, и многие другие недуги.
Боли в животе при беременности

Если вы еще не встали на учет и не знаете, как выбрать врача для ведения беременности. Приглашаем вас в наши клиники «Диамед». У нас большой опыт в наблюдении беременных женщин как при стандартном течении беременности, так и в осложненных случаях. В фойе наших клиник проходит фотовыставка малышей, появившихся благодаря нашим врачам. Приходите посмотреть, это работает лучше отзывов или любых других доводов. Ведь фотографии малышей могут принести нам только счастливые родители. Записаться на прием к гинекологу вы можете по телефонам наших клиник:
При длительных болях, во время беременности, а тем более – выделениях, срочно нужно ехать в роддом или больницу. Отслойка плаценты может вызывать сильную боль. Это состояние опасно как для матери, так и для малыша. Внематочная беременность также сопровождается болями. Не ждите, когда станет хуже, обращайтесь к специалисту.
Другие боли в животе
Бывают патологические болезненные ощущения: воспаления женских органов (яичников, матки, фаллопиевых труб, влагалища). Спайки, кольпиты, эндометриоз, опухоли также приводят к боли.
После родов некоторое время вполне могут беспокоить неприятные ощущения. Это нормально. Матка сокращается. Это вызывает боль. Плюс разрывы и растяжения. Но если боль беспокоит долго, необходима консультация гинеколога.

Острая боль может представлять угрозу. Ее могут вызвать, например:
Боли могут также сопутствовать дисменореи, аденомиозу, опущению матки и прочим недугам. Хронические боли часто говорят о скрытой инфекции (микоплазмозе, хламидиозе и др.).
Помощь при боли в животе
Если острая боль длится дольше часа и усиливается от напряжения, живот напряжен, сердцебиение учащенное, потливость повышена, кожа – бледная, давление – низкое, а в кале просматриваются сгустки крови, можно положить на живот холод и выпить пару таблеток Но-шпы, после чего – незамедлительно вызвать скорую. Больше ничего не предпринимайте ни в коем случае! Особенно опасны горячие грелки.

Догоспитальная помощь при хирургических заболеваниях органов брюшной полости: острая абдоминальная боль
Кострым хирургическим заболеваниям (ОХЗ) органов брюшной полости относят острые воспалительные заболевания, перфорации и разрывы органов живота, острую непроходимость полых органов, ущемленные грыжи (наружные и внутренние), заболевания органов брюшной по
Кострым хирургическим заболеваниям (ОХЗ) органов брюшной полости относят острые воспалительные заболевания, перфорации и разрывы органов живота, острую непроходимость полых органов, ущемленные грыжи (наружные и внутренние), заболевания органов брюшной полости вследствие развития их острой ишемии.
Для ОХЗ, несмотря на достижения современной хирургии, и в наше время характерна высокая летальность, по этому показателю они уступают лишь сердечно-сосудистым и онкологическим заболеваниям. Более того, в РФ заболеваемость ОХЗ неуклонно растет. Так, по данным статистических отчетов Комитета здравоохранения Москвы, за последние 3 года количество пациентов с ОХЗ увеличилось на 12,8%, хотя структура заболеваемости в целом остается неизменной (табл. 1).
Пациенты с ОХЗ, госпитализированные по экстренным показаниям, составляют около 2/3 всех больных хирургических отделений стационаров Москвы, при этом большая часть из них доставляется бригадами скорой медицинской помощи (СМП). Тем не менее по статистике, предоставленной СМП, как в Москве, так и в других городах РФ число вызовов по поводу ОХЗ в течение последних двух лет остается достаточно стабильным (рис. 1).
Особенностью ОХЗ при всем различии причин их возникновения и патогенетических механизмов является то, что все они представляют непосредственную угрозу для жизни больного и не только вследствие деструкции того или иного внутреннего органа или развития перитонита, лечение которых возможно лишь в условиях хирургического стационара и, естественно, не входит в задачи догоспитальной помощи. Динамика ОХЗ во многих случаях приводит к развивающемуся в течение очень короткого времени фатальному нарушению жизненно важных функций организма; при этом появляются четкие показания для проведения экстренной операции, что уменьшает на догоспитальном этапе потребность в точном топическом диагнозе.
Таким образом, в задачи врачей, оказывающих медицинскую помощь при ОХЗ на догоспитальном этапе, входит не столько точная диагностика заболевания, сколько проведение следующих мероприятий:
Известно, что от того, сколько времени прошло от момента начала заболевания до поступления больного в стационар, напрямую зависят количество осложнений и летальность при ОХЗ: летальность среди больных, госпитализированных спустя 24 часа от начала заболевания, более чем в два раза превышает таковую при оказании стационарной помощи в течение первых суток от начала заболевания [4]. Сложности транспортировки также влияют на исход заболевания, тем более что условия оказания СМП больным с ОХЗ неодинаковы в городах с различной численностью населения и в сельской местности и существенно зависят от специфики региона: его географических и социальных особенностей, оснащенности и расположения станций СМП и больниц, развития дорожной системы и множества других факторов. Тем не менее помимо объективных причин поздней госпитализации больных на исход ОХЗ напрямую влияют такие факторы, как несвоевременное обращение за медицинской помощью и неадекватная диагностика в дебюте заболевания. Так, по данным разных авторов, поздняя госпитализация отмечается в 37-85% случаев, а врачебные ошибки на догоспитальном этапе регистрируются в 31-81% случаев ОХЗ [3, 4].
Таким образом, способность врача СМП профессионально диагностировать ОХЗ и принять дальнейшие решения в точном соответствии с реальной клинической ситуацией и в интересах больного является одним из наиболее важных и доступных путей оптимизации оказания догоспитальной помощи при острой патологии органов брюшной полости. Выгоды внедрения в практику СМП жесткого алгоритма помощи при ОХЗ очевидны: уменьшение летальности и осложнений при ОХЗ, а следовательно, сокращение сроков пребывания в стационаре, уменьшение инвалидизации и сохранение общего здоровья пациентов.
Основные симптомы, характерные для ОХЗ органов брюшной полости, как правило, появляются в течение первых 24 часов от начала заболевания. Наиболее часто развиваются:
Острая боль в животе, являющаяся основным симптомом ОХЗ органов брюшной полости, широко варьирует по интенсивности, локализации и иррадиации. Кроме того, острая абдоминальная боль (ОАБ) развивается не только при ОХЗ, но и при целом ряде заболеваний, не требующих хирургического лечения. Таким образом, врачу СМП необходимо ориентироваться в основных параметрах ОАБ не столько для того, чтобы вынести точный нозологический диагноз, сколько для того, чтобы обнаружить основания для экстренной госпитализации больного.
Острая абдоминальная боль
Определение причины острой боли в животе — одна из наиболее сложных задач, которую приходится решать врачу. Наверное, не покажется преувеличением утверждение, что ни в одной другой клинической ситуации ответственность и мастерство врача СМП не влияют столь сильно на судьбу или жизнь пациента. Происходит это потому, что катастрофические для человека последствия должны быть спрогнозированы в результате тщательно проведенного опроса и осмотра на основании часто едва заметных симптомов и признаков болезни.
Причиной ОАБ в большинстве случаев является внезапно развившееся заболевание одного из органов брюшной полости (рис. 2).
 |
| Рисунок 2. Заболевания органов живота, являющиеся причиной острой абдоминальной боли |
Следует иметь в виду, что острая боль в животе может быть связана с метаболическими расстройствами при эндогенных интоксикациях: диабетическом кетоацидозе, надпочечниковой недостаточности, порфирии, уремии. ОАБ могут возникнуть и под влиянием ряда экзогенных факторов: хронической интоксикации свинцом, укусе ядовитого насекомого.
Нередко причиной острой боли в животе являются заболевания органов, находящихся вне полости живота: болезни органов малого таза, пневмония, плеврит, инфаркт миокарда, пиелонефрит и паранефрит и т. д.
ОАБ может развиваться при заболеваниях нервной системы, приводящих к поражению чувствительных нервов: при сухотке спинного мозга, опоясывающем лишае, каузалгии, а также иметь психогенный характер.
Острая боль в животе — ощущение субъективное, которое врач должен правильно интерпретировать. Необходимо помнить, что способность пациента обнаружить патологические симптомы, а тем более описать их существенно зависит от особенностей его характера, культурного уровня и интеллекта. Кроме того, находящийся в болезненном состоянии пациент может не в полной мере отдавать себе отчет в происходящем. Именно по этим причинам исследование ОАБ на догоспитальном этапе следует проводить поступательно, в соответствии с жестким алгоритмом (табл. 2).
 |
Начало ОАБ
При опросе больных необходимо, насколько это возможно, выяснить точное время (час и минуту) появления боли, а также обстоятельства, при которых она возникла. Внезапная боль возникает практически мгновенно (в течение секунд или минут) и, как правило, носит выраженный характер. Такое начало заболевания характерно для перфорации внутреннего органа, разрыва аневризмы аорты, перекрута яичника, спонтанного пневмоторакса, деструкции межпозвонкового диска. Постепенное начало боли (в течение десятков минут, часов или дней) сопровождается ее неуклонным нарастанием. Такое начало болезни характерно для острого холецистита, аппендицита, дивертикулита, непроходимости тонкой кишки, острой мезентериальной ишемии, острой задержки мочи и т. д. Медленное развитие боли (в течение нескольких дней или недель) характерно для злокачественных новообразований, например при развитии кишечной непроходимости в случае обтурирующей опухоли толстой кишки. Особую группу образуют пациенты, недавно перенесшие закрытую травму живота (автомобильную травму, избиение и т. д.). В этих случаях выявление временной связи между эпизодом травмы и развитием ОАБ позволяет заподозрить разрыв того или иного органа брюшной полости.
Необходимо помнить, что острая боль в животе может возникать как при новом патологическом процессе (кишечной непроходимости, остром аппендиците), так и при внезапном обострении хронического заболевания (перфорации пептической язвы). И в том и в другом случае ОАБ могут предшествовать «продромальные» симптомы: снижение артериального давления при нарушенной внематочной беременности, ускорение перистальтики кишечника и понос при остром мезентериальном тромбозе, интенсивная кислотозависимая боль при пептической язве.
Интенсивность боли. Эту характеристику ОАБ трудно оценить объективно, поскольку восприятие боли в животе очень индивидуально и эмоционально окрашено. Больного можно попросить сравнить его боль с более или менее характерными зубной, родовой, ожоговой и т. д. или охарактеризовать ее как легкую, умеренно выраженную или сильную. Впрочем, поведение и внешний вид пациента во многих случаях могут достоверно свидетельствовать о степени интенсивности боли.
Динамика боли. Прогрессирование или стихание от момента ее начала, а также изменение характера боли — это ключевые факторы в диагностике ОАБ. Именно эти параметры характеризуют понятие «острый живот», которое часто используют для определения боли при ОХЗ органов брюшной полости. Ведущим симптомом «острого живота» является сильная, внезапно начавшаяся и быстро нарастающая до максимальной интенсивности боль в брюшной полости. Как правило, позднее боль приобретает устойчивый характер: становится продолжительной, тупой, не очень интенсивной в покое и усиливающейся при любом физическом напряжении или движении больного, что свидетельствует о раздражении брюшины. Такой «сценарий» развития ОАБ наиболее характерен для перфорации любого из полых органов живота с последующим развитием более или менее разлитого перитонита. Это состояние возможно при прободной пептической язве, деструктивном холецистите или аппендиците, перфорации кишечника при ущемленной грыже или кишечной непроходимости, разрыве фаллопиевых труб, панкреонекрозе. Интенсивность этого типа боли зависит от количества и биохимических свойств вещества, воздействующего на париетальную брюшину. Наибольшее раздражение вызывает желудочный или панкреатический сок, в то время как попадание нейтрального, хотя и инфицированного содержимого толстой кишки вызовет боль меньшей силы. Скорость, с которой секреты достигают контакта с брюшиной, также влияет на интенсивность и динамику острой боли. Например, случаи прободной пептической язвы могут иметь различную клиническую картину, поскольку перфоративная язва может быть частично или полностью прикрыта сальником, что замедляет попадание желудочного сока в полость брюшины. Уменьшение интенсивности ОАБ далеко не всегда отражает регрессию основного заболевания. Так, при аппендиците боль в животе может уменьшаться в случае перфорации червеобразного отростка, что вызывает его декомпрессию и одновременно приводит к развитию перитонита с изменением картины ОАБ.
Характер ОАБ. Существует множество способов описания характера острой боли в животе. Пациенты могут определять ее как грызущую, тянущую, колющую, ноющую и т. д. Тем не менее из этого множества эмоциональных характеристик врач должен выбрать те, которые позволят установить характер боли: постоянная или перемежающаяся (коликообразная). Примером постоянной ОАБ может служить типичная картина «острого живота», о которой мы говорили выше.
Приступообразную или интенсивную схваткообразную боль, возникающую при обструкции полых внутренних органов, часто называют коликой. Эта боль развивается в результате сокращений гладких мышц полых органов и протоков при их интенсивном растяжении, возникновении препятствия на пути их опорожнения (желчная, мочевая или кишечная колика, кишечная непроходимость). Приступы боли в данном случае могут чередоваться относительно спокойными промежутками различной длительности, которых, впрочем, может и не быть. Так, внезапное расширение желчевыводящих путей и панкреатического протока приводит к развитию острой, сильной и постоянной боли, которая часто усиливается в постели и несколько облегчается в вертикальном положении. Приступообразная боль часто сопровождается сильным чувством страха и возбужденным состоянием.
В большинстве случаев больной может без затруднений указать глубину ОАБ. Эта характеристика помогает выявить те патологические процессы, которые прилежат или тесно связаны с передней брюшной стенкой или находятся вне полости брюшины (грыжи передней брюшной стенки, гематома влагалища прямой мышцы живота).
Зависимость и усиление боли от движения (при кашле, чихании, глубоком дыхании, натуживании), а также при физиологических отправлениях является патогномоничным симптомом перитонита при ОХЗ органов брюшной полости. Пациенты, страдающие от колики, а также ОХЗ вследствие ишемии внутренних органов, напротив, не могут находиться в покое, мечутся в постели из-за боли, которая не облегчается ни в каком положении. Глубокое дыхание приводит к усилению боли, связанной с раздражением диафрагмы, например при поддиафрагмальном абсцессе.
Важно установить, связана ли ОАБ с приемом пищи. Так, у больных с острым панкреатитом или холециститом боль в животе усиливается сразу после еды. У больных с острым аппендицитом прием пищи нередко вызывает усиление боли, появление тошноты и рвоты.
Локализация ОАБ. Острая боль в животе обычно бывает диффузной или локализованной над органом, в анатомической проекции которого она определяется. Устойчиво локализованная ОАБ является свидетельством воспаления париетальной брюшины. Однако необходимо помнить о возможном распространении и иррадиации боли за пределы пораженной области и о том, что связь между ОАБ и органом, в проекции которого она локализована, весьма относительна. После развития разлитого перитонита локализация и характер боли могут существенно измениться. Диффузная боль часто сопровождает непроходимость тонкой кишки, мезентериальную ишемию, почечную колику или, напротив, свидетельствует об интактности париетальной брюшины.
В эпигастральной области боль обычно локализуется при заболеваниях желудка, поджелудочной железы, желчных протоков и печени, а также если речь идет об отраженной боли при заболеваниях сердца, перикарда и плевры.
В средних отделах живота локализуется боль при заболеваниях тонкой кишки, брыжейки и брюшной аорты. Острая боль в околопупочной области часто встречается в начале аппендицита.
Существует много причин возникновения острой боли в нижних отделах живота. Чаще всего это аппендицит (правый нижний квадрант живота и точка McBurney), воспалительные заболевания органов малого таза, дивертикулит, острый пиелонефрит, толстокишечная непроходимость, острая задержка мочи. Тем не менее необходимо помнить, что часто боль в нижних отделах живота развивается вследствие перфорации полого органа, при попадании в полость брюшины содержимого желудочно-кишечного тракта, а также при стекании воспалительного экссудата из верхних отделов брюшной полости (например, при панкреонекрозе).
Миграция боли. Устойчивая локализация боли характерна для медленно развивающихся хирургических заболеваний органов живота: ущемленной грыжи, мезентериальной ишемии, воспалительных заболеваний половых органов и желчного пузыря. В большинстве случаев подобная боль встречается при заболеваниях брыжейки, хотя распространено мнение, что боль сосудистого, ишемического генеза возникает внезапно, носит диффузный, очень интенсивный характер и неизбежно приводит к фатальным последствиям. На практике боль при ишемии сосудов брыжейки постоянная, разлитая, не очень сильная и появляется за несколько дней до развития коллапса или перитонита. Кроме того, дебют заболевания сопровождается повышенной перистальтикой кишечника, диареей и метеоризмом, которые трансформируются в устойчивое вздутие кишечника.
Изменение локализации боли относительно начала заболевания наиболее характерно для острых деструктивных заболеваний, течение которых сопровождается образованием перитонита. Так, при перфорации пептической язвы боль, возникающая в эпигастральной области, впоследствии смещается в правый нижний квадрант живота или малый таз, поскольку там же оказывается секрет желудка или двенадцатиперстной кишки. Миграция ОАБ очень характерна для острого аппендицита, при котором боль обычно начинается в средних отделах живота, а затем смещается в правый нижний квадрант живота (синдром Кохера). Различие между миграцией и иррадиацией боли в том, что острая первичная боль при миграции полностью исчезает, свидетельствуя о значимой динамике патологического процесса.
Иррадиация боли. Характер иррадиации ОАБ имеет очень большую диагностическую ценность. Наиболее часто боль иррадиирует в пределах зоны иннервации спинно-мозговых стволов, соответствующих пораженному органу). При этом боль часто распространяется на органы, расположенные близко к пораженному. Другой механизм иррадиации заключается в распространении острой боли в пределах круга нормальных функциональных связей между органами и системами, которые закладываются в процессе эмбриогенеза (типичная локализация боли при остром холецистите в правую лопатку и подлопаточную область) или формируются в течение жизни человека (индивидуальный паттерн иррадиации боли при остром аппендиците). Характерным примером является боль при раздражении диафрагмы, распространяющаяся по ходу диафрагмального нерва и часто локализующаяся между ножками грудино-ключично-сосцевидной мышцы (френикус-симптом). Так, диафрагмальный плеврит при пневмонии или инфаркте легкого, равно как и поддиафрагмальный абсцесс, может вызвать острую боль одновременно в подключичной области, шее и правом наружном квадранте живота.
Поскольку острая боль, отраженная в брюшную полость из грудной клетки и позвоночника, может создать трудности в диагностике ОХЗ органов живота у любого больного с ОАБ, необходимо думать о возможной патологии органов грудной клетки.
Вероятно, функциональные нейросенсорные связи могут формироваться при устойчивом патологическом процессе в том или ином органе, что и приводит к иррадиации ОАБ в пораженную ранее зону. Так, например, у больного с верифицированным заболеванием желчного пузыря боль при остром инфаркте миокарда может распространяться в эпигастральную область или же у пациента с ИБС и стенокардией желчная колика может приводить к иррадиации острой боли в область сердца и левое плечо.
Проблема адекватного врачебного обезболивания ОАБ является одной из наиболее спорных в практике СМП, однако этот вопрос нередко возникает в самом начале обследования пациента. Распространено мнение, что обезболивающие средства затушевывают клиническую картину и затрудняют получение точных данных, поскольку уменьшается острота восприятия жалоб пациентом. Таким образом, нежелательность назначения наркотических анальгетиков на догоспитальном этапе очевидна и обусловлена недостаточно точной диагностикой. Однако все переносят боль по-разному, и в ряде случаев обезболивание — единственная возможность установления контакта с больным и проведения углубленного осмотра. Таким образом, вероятными показаниями к проведению аналгезии на догоспитальном этапе могут быть: интенсивная боль в животе, угрожающая развитием болевого шока; отсутствие контакта с больным вследствие выраженного болевого синдрома; выраженная абдоминальная боль при условии полной уверенности в правильности установленного диагноза.
В любом случае вопрос о возможности назначения наркотических анальгетиков на догоспитальном этапе требует всестороннего обсуждения с участием врачей СМП и хирургов и должен быть отрегулирован на уровне отраслевого стандарта.
Обсуждая проблему целесообразности аналгезии на догоспитальном этапе, хочется подчеркнуть, что в случае некупирования ОАБ госпитализация обязательна. Вопрос, нуждается ли такой пациент в хирургическом лечении, должен решаться в условиях стационара после осмотра квалифицированным хирургом и специалистами с применением лабораторных и инструментальных методов исследования.
Физикальное исследование больного с ОАБ, принципы дифференциального диагноза, а также анализ сопутствующих симптомов будут подробно рассмотрены в наших следующих публикациях, посвященных догоспитальной помощи пациентам с ОХЗ органов брюшной полости.
По вопросам литературы обращаться в редакцию