Массаж кишечника при запорах взрослых
Массаж кишечника при запорах взрослых
Упражнения при запорах
uprazhnenija-pri-zaporah.png
Количество просмотров: 91 677
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 6 минут
Запор – деликатная проблема, о которой многие люди не готовы говорить вслух. Таким нарушением перистальтики кишечника страдают не только взрослые, но и дети. В некоторых случаях запор приобретает хронический характер, принося много проблем и существенно портя жизнь человеку. Если патология сопровождается острой интоксикацией, пациенту необходима экстренная помощь. Однако этого можно избежать, если своевременно начать заботиться о своем организме. Одними из видов борьбы с запором являются лечебная гимнастика и массаж, при которых идет прямое воздействие на кишечник. Для детей и взрослых разработаны разные комплексы специальных упражнений и техники массажа, в которых обязательно учитывается возраст пациента и его состояние.
Подготовка к проведению массажа ребенку
Перед тем как делать массаж живота, необходимо создать все условия для его проведения, чтобы раздетый малыш не замерз и чувствовал себя комфортно.
Когда лучше всего делать ребенку массаж
Оптимальное время для процедуры – это период с 12 до 19 часов. При этом следует помнить, что днем массажные движения должны быть активными, а вечером – более спокойными, поглаживающими. Длительность одной процедуры – примерно 15 минут.
Как делать массаж малышам до 3 лет
Здоровая физическая активность является отличной профилактикой запоров. Но пока ребенок маленький, ему следует регулярно проводить массаж животика и выполнять зарядку со специальным комплексом упражнений. Цель таких занятий – улучшение перистальтики кишечника.
Массаж при запоре делать очень просто. Достаточно мягких круговых поглаживаний по часовой стрелке вокруг пупка, а также движений, направленных от боков к пупку. Делать такой массаж нужно ежедневно (до 4 подходов), повторяя каждое движение до 10 раз.
Как только малыш немного подрастет (2–3 года), ему необходимо обеспечить максимум двигательной активности. Его ежедневная зарядка должна включать комплекс специальных упражнений, которые будут способствовать улучшению работы кишечника.
Если малышу такие упражнения придутся не по вкусу, можно ходить на плавание, оно также помогает избавиться от запоров.
Упражнения при запорах для детей старше трех лет
Зарядка от запора – это специальный комплекс достаточно эффективных упражнений, направленный на улучшение перистальтики кишечника. Такую гимнастику лучше всего проводить в виде игры, тогда малыш будет с удовольствием делать все необходимые движения. Родители должны обязательно участвовать и помогать ребенку, показывая все на своем примере.
Упражнения при запорах для взрослых
Комплекс упражнений для взрослых, страдающих запорами, довольно прост. Выполнить его может каждый, независимо от физической подготовки.
Не менее эффективным действием при запорах обладает йога, однако комплекс движений должен подбирать специалист исходя из физических возможностей человека.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Узнайте из нашего видео, чем вреден запор?
Физические упражнения при запорах
Чем опасен застой кишечного содержимого?
Осложнения при запоре
болей в животе;
недержанием кала;
задержкой или недержанием мочи (из-за сдавления мочевого пузыря переполненной прямой кишкой);
серьезной кишечной непроходимостью и т.д.
Гимнастика и физические упражнения для кишечника Гимнастика и физические
упражнения для кишечника
Приемы самомассажа
Правильное питание для хорошей работы кишечника Правильное питание для хорошей
работы кишечника Правильное питание
для хорошей
работы кишечника
Дробный прием пищи
Пищевые волокна
пища должна быть богата пищевыми волокнами. Это могут быть фрукты, овощи (сырые или приготовленные), зелень, цельнозерновые каши, орехи, бобы, хлеб из муки грубого помола;
Завтрак
Завтрак нельзя пропускать, он должен быть плотным. Это рефлекторно активирует пропульсивные сокращения толстой кишки (позыв на опорожнение) 5 ;
Питьевой режим
необходимо соблюдать питьевой режим. Чтобы начать действовать, съеденные пищевые волокна должны набухнуть, удерживая таким образом воду в просвете кишечника и увеличивая объём стула. Поэтому жидкости должно поступать в организм достаточно.
Упражнения при запорах
Врачи
Хотя бы раз в жизни запор был у каждого, а от 30 до 50% населения страдает от постоянных запоров.
Прежде всего, целесообразно установить причину запора, который может быть следствием серьезных заболеваний. Обращайтесь к врачу, не лечитесь сами, если у вас при посещении туалета появляется чувство, что:
Для профилактики запора и тренировки “ленивого кишечника” достаточно эффективен РЕГУЛЯРНЫЙ комплекс упражнений, которые уместны в домашних условиях и достаточно просты.
ВНИМАНИЕ! Комплекс гимнастики и самомассажа противопоказан при пупочной грыже, обострении заболеваний желудочно-кишечного тракта, беременности, при повышенном артериальном давлении, в дни менструации. Лучше проводить упражнения натощак или через 2 часа после еды.
Массаж для улучшения пищеварения
У процедуры существует ряд противопоказаний. Обращайтесь только к профильным специалистам после предварительной консультации.
Примерно половина взрослого населения планеты знакома с проблемой нарушений в работе пищеварительной системы. Нарушения могут возникать систематически на фоне заболеваний желудочно-кишечного тракта и эндокринной системы или беспокоить периодически, например при нарушении диеты.
Проявляются нарушения в виде диареи и запоров. В некоторых случаях, например при синдроме раздраженного кишечника, расстройства чередуются. Выделяют два типа запоров — атонический и спастический. В первом случае дефекация отсутствует долгое время, в течение 3 суток. Каловые массы накапливаются, опорожнение кишечника затруднено. Консистенция стула неравномерная: сначала фекалии плотные, затем — пластичнее, после — полужидкие. Эта форма запора характеризуется большим риском развития геморроя и анальных трещин. Спастический запор сопровождается появлением бобовидного кала: в связи со спазмом кишечника пищевая масса продвигается с трудом.
Важным условием профилактики нарушений функции ЖКТ является выявление причин. Спастические запоры нередко сопряжены с неврологическими нарушениями. К общим факторам риска появления запоров и диарей относят нерегулярное, неправильное питание, эндокринные заболевания, воспалительные процессы органов пищеварения и др. Необходимо обратиться к врачу, чтобы выяснить причины и получить комплексное лечение.
Массаж при заболеваниях органов пищеварения
Массаж при запорах является одним из способов коррекции функции желудочно-кишечного тракта. Он может быть рекомендован врачом при хронических заболеваниях пищеварительной системы: гастрите, язвенной болезни (вне обострений), колитах, нарушении моторики толстого кишечника и пр. И запоры, и диареи чреваты серьезными последствиями. Поэтому важно своевременно скорректировать работу кишечника, чтобы не допустить осложнений.
У массажа есть одно важное преимущество — этот метод во многих случаях отлично сочетается с лечебной физкультурой, физиотерапевтическими и медикаментозными методами. Массаж не накладывает ограничений на образ жизни пациента, но при этом помогает довольно быстро справиться с основными проблемами при дисфункции пищеварительной системы: болями, спазмами, запорами, диареями, метеоризмом.
Виды лечебного массажа
Многообразие видов массажа впечатляет: многие пациенты прибегают к нетрадиционным способам лечения болезней пищеварительного тракта. Но следует помнить, что доказанной эффективностью обладают только те методы, которые порекомендует лечащий врач. Такие виды воздействия предсказуемы, результативны, безопасны при внимательном изучении анамнеза и исключении противопоказаний.
Существует несколько видов лечебного массажа, который может порекомендовать специалист при дисфункциях ЖКТ.
Классический лечебный массаж
Применение массажа при функциональных нарушениях и заболеваниях пищеварительной системы способствует улучшению защитных механизмов организма. Выполнять его может только специалист с медицинским образованием, хорошо знающий клинику болезней, анатомию и топографию внутренних органов.
Показанием к массажу могут выступать нарушения пищеварения, связанные со следующими заболеваниями:
Курс массажа в этих случаях нацелен на устранение болей, улучшение моторной функции кишечника, нормализацию секреторной функции поджелудочной железы и желудка. Позволяет улучшить кровообращение и лимфоток в органах, улучшить общий тонус организма, укрепить стенку брюшины.
Криомассаж
У гастроэнтерологических больных часто применяется наружный холод, или криомассаж. Позволяет глубоко и интенсивно воздействовать на ткани. Этот вид массажа может быть назначен врачом в дополнение к классическому лечебному массажу.
Воздействие выполняется в несколько этапов:
Стоит отметить, что классический вариант массажа холодом применяется при заболеваниях желудка, поджелудочной железы, появившихся сравнительно недавно. Сеанс длится до 15 минут, курс состоит в среднем из 10 процедур.
Иногда применяют криомассаж сегментарных зон спины. Это актуально для пациентов, которые страдают от заболеваний в течение нескольких лет.
Точечный массаж
Точечный, или акупрессурный, массаж предполагает воздействие на биологически активные точки, ответственные за регулярную работу кишечника. В отличие от гимнастики и многих других видов массажных техник, такое воздействие должно осуществляться подготовленным специалистом.
Есть несколько активных точек, на которые можно воздействовать при запоре:
Суть метода состоит в воздействии на энергетические каналы, что позволяет стимулировать пищеварительную систему и полностью наладить ее работу. Во многих случаях эффективнее воздействовать не только на одну точку, но и на всю массажную линию.
Точечный массаж ладони для улучшения пищеварения
Это позволит комплексно воздействовать на кишечник и наладить работу его отделов.
Есть несколько основных правил и условий эффективности акупрессурного массажа:
Точечный массаж является одним из наиболее доступных методов, у него меньше всего противопоказаний. Он не вызывает неприятных ощущений и позволяет достичь желаемого результата относительно быстро. Однако проводить его должен опытный специалист.
Проконсультируйтесь с лечащим врачом на предмет необходимости выполнения такого массажа.
Гигиенический массаж
Гигиенический массаж предусматривает более щадящее воздействие и используется при отсутствии хронических заболеваний ЖКТ. Это актуальный способ преодоления проблем с пищеварением у людей, которые подвержены стрессам. Так, гигиенический массаж может быть полезен при синдроме раздраженного кишечника, обусловленном повышенными эмоциональными и интеллектуальными нагрузками.
Преимущества гигиенического массажа для улучшения пищеварения у взрослого пациента состоят в том, что техника может сочетаться с ЛФК, гимнастикой, а также имеет минимум противопоказаний. Особенностью является плавное увеличение нагрузки. С помощью гигиенического массажа удается восстановить нормальный тонус и работоспособность кишечника, улучшить общую функцию ЖКТ, предупредить последствия сильного перенапряжения.
Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Противопоказания к массажу
Противопоказаний к медицинскому массажу довольно много. К абсолютным противопоказаниям относят следующие заболевания:
Относительными или временными противопоказаниями выступают лихорадочные состояния, повышение температуры тела, респираторные заболевания, беременность. При язвенной болезни важно добиться рубцевания, прибегать к массажу можно только вне обострений. После перенесенных оперативных вмешательств важно выждать определенное время, врач расскажет о том, когда можно будет отправиться на курс массажа.
Правила подготовки и выполнения массажа
Чтобы массаж при заболеваниях органов пищеварения помог достичь желаемых результатов, важно придерживаться нескольких правил:
Сеанс массажа должен проводиться в комфортной обстановке. Заниматься им должен только квалифицированный специалист — массажист со средним или высшим медицинским образованием. Выбирая массажиста, убедитесь в наличии у него соответствующей подготовки, а также расскажите об общем состоянии здоровья. Хороший специалист практикует проверенные техники и приемы, сочетая их с индивидуальным подходом: он учтет анамнез, жалобы, проявления нарушений.
Помните, что лечебный массаж для пищеварения предусматривает курсовое лечение. Впечатляющих результатов от одного сеанса не будет — в среднем требуется 10–15 процедур для получения желаемого эффекта и улучшения пищеварительной функции, а также общего самочувствия. Если вы были вынуждены прервать курс, обсудите с лечащим врачом дальнейшие действия. В большинстве случаев рекомендовано начать курс заново, все зависит от того, насколько большим был вынужденный перерыв.
Периодичность процедур определяется врачом индивидуально в зависимости от характера и степени заболевания. Гигиенический массаж может выполняться ежедневно, в то время как лечебный — дважды в неделю.
Гимнастика для улучшения функции ЖКТ
Физические упражнения могут помочь справиться с нарушениями функции пищеварительной системы, а также предупреждать нарушения функции кишечника в будущем. Обычно положительные результаты можно отметить уже через 4–5 дней регулярных занятий.
Гимнастика может включать следующие виды упражнений:
Гимнастика — способ справиться с нарушениями пищеварения
Если массаж для улучшения пищеварения, выполненный врачом, предполагает определенную пассивность, воздействие на мышцы и органы руками, то гимнастика призвана задействовать мускулатуру и опорно-двигательный аппарат.
Врач-гастроэнтеролог или терапевт также порекомендует медикаментозный способ лечения хронических запоров. Комплексный подход поможет быстрее и эффективнее наладить функцию пищеварительного тракта. Среди назначаемых натуральных препаратов для улучшения работы пищеварения — «Фитомуцил Норм»: он действует мягко, восстанавливая естественный ритм работы кишечника, не вызывает привыкания и побочных эффектов. Препарат восстанавливает регулярный стул и нормализует микрофлору, воздействуя не на симптомы, а на причину проблемы. Его компоненты — натуральные источники пищевых волокон, необходимых для нормализации пищеварения: оболочка семян псиллиума и мякоть сливы.
Важно проконсультироваться с врачом по поводу того, какие упражнения и виды массажа вам доступны. У всех методов есть определенные ограничения, и только специалист может подсказать, как справиться с проблемой.
Статья несет ознакомительно-информационный характер. Авторы не несут ответственности за качество оказания услуги третьими лицами и за возможные осложнения.
Лечебная гимнастика при запорах
Содержание
Как справиться с запором? Реклама предлагает множество слабительных средств — сиропы, «конфеты», чаи и т. д. Но их применение не всегда оправдано и не так уж безопасно, как кажется. Особенно для детей. Как правило, слабительное борется не с причиной запора, а со следствием. А значит, кишечник привыкнет лениться и придется буквально «жить на слабительных». Активизировать перистальтику и нормализовать тонус кишечника, а заодно и укрепить мышцы пресса помогут специальные физические упражнения, которые подходят как взрослым, так и детям от четырех лет. Дети могут выполнять гимнастику самостоятельно, с помощью взрослых.
Виды запоров у взрослых
Запор может быть атоническим и спастическим, в зависимости от причины.
Атонические запоры возникают из-за ослабления мускулатуры кишечных стенок, недостаточной перистальтики. Образно говоря, у кишечника не хватает силы, чтобы выводить наружу содержимое. Такая проблема может развиваться после операций на брюшной полости, из-за действия общего наркоза, а также при малоподвижном образе жизни. Симптомы атонической формы — плотный, обильный стул, болезненная дефекация.
При спастической форме моторика кишечника нарушена. В некоторых из его областей происходит спазм мускулатуры, и кишечное содержимое не может продвинуться дальше. Характерный симптом — твердый стул небольшими комочками. При этом может наблюдаться вздутие. У больного возникает ощущение того, что кишечник опорожнен не полностью.
Лечебная гимнастика для улучшения работы кишечника
Предлагаемый комплекс упражнений помогает как при атонических, так и при спастических запорах. Для достижения положительного эффекта выполнять гимнастику следует регулярно, постепенно увеличивая нагрузку: в течение первого месяца занятий упражнения выполнять по 3−5 раз, затем от 5 до 10 раз. Делать гимнастику лучше в одно и то же время, на голодный желудок — например, по утрам.
Если упражнения вызывают неприятные ощущения (сильные боли в кишечнике, вздутие, учащенное сердцебиение, тошноту), то курс следует временно прекратить и обратиться к врачу.
Выполняйте упражнения медленно, сочетая с правильным дыханием, без резких рывков. Следите за положением тела! Взрослые должны показать детям правильное выполнение и контролировать процесс гимнастики.
Противопоказаниями для выполнения гимнастики является повышение температуры, язвенный колит, боли в кишечнике, понос, сопутствующие заболевания на стадии обострения.
Виды упражнений
Лежа на спине
1. Положите руки на живот и глубоко вдохните, выпячивая его. На выдохе втяните живот и слегка надавите на него руками.
2. На вдохе отведите руки за голову и потянитесь, одновременно втягивая живот. На выдохе опустите руки вдоль тела.
3. Поочередно сгибайте ноги в коленях, не отрывая пяток от поверхности (скользя ступнями по поверхности).
4. На выдохе согните левую ногу и потянитесь коленом к животу. Руками себе не помогайте! Опустите ногу и сделайте вдох.
5. Повторите то же для правой ноги.
6. Повторите то же для двух ног одновременно.
7. Согните ноги в коленях, не отрывая пяток от поверхности. Затем отклоняйте ноги влево — вправо.
8. То же, но оторвав пятки от поверхности.
9. Согнуть ноги. На выдохе оторвать таз от поверхности с опорой на лопатки и стопы. Со вздохом опустить таз.
10. Вдохнуть. На выдохе выполнять 3−5 круговых движения «велосипед».
11. Вдохнуть. На выдохе выполнять 3−4 движения «ножницы», перекрещивая прямые ноги.
12. Вдох. Руки развести в стороны. На выдохе поворачивать верхнюю часть тела, касаясь правой рукой левой руки и наоборот. Старайтесь, чтобы от пола отрывалась только верхняя часть торса, а таз оставался на месте.
Лежа на правом боку
13. Правая рука под головой, левая на животе, ноги согнуты в коленях. На вдохе выпятить живот, на выдохе втянуть, помогая рукой.
14. На вдохе выпрямить левую ногу и потянуться рукой вперед, над головой. На выдохе подтянуть колено к груди, помогая рукой.
Лежа на левом боку
15. Повторить 13 и 14 упражнение, поменяв опорную руку.
Лежа на животе
16. Кисти рук под плечами. Не отрывая рук от пола, сначала встать на четвереньки, а затем перекатиться на ступни. Вернуться в исходное положение.
17. Выполнять поочередные махи ногами: на вдохе подъем ноги, на выдохе опустить.
18. На вдохе выпятить живот, на выдохе втянуть.
19. Ходьба на месте в течение 2 минут.
20. Сделать вдох, на выдохе присесть, оставаясь на полной стопе. Можно придерживаться за что-то для равновесия.
21. На вдохе поднять руки вверх, на выдохе наклониться вперед, опуская руки к полу и втягивая живот.
22. Руки на поясе. Поочередно поднимать прямые ноги вперед-вверх.
23. В течение первой минуты выполнять обычную ходьбу на месте, в течение второй — ходьбу с перекатыванием с пятки на носок.
Комплекс упражнений завершить повтором упражнения №1.
Информация подготовлена по материалам Интернет-ресурсов
С уважением, Ильин Виталий Аркадьевич, врач-проктолог, кандидат медицинских наук
Хотим еще раз напомнить, что проктология – это одно из направлений хирургии, занимающееся лечением болезней прямой и толстой кишок. То есть проктология – это хирургия! Но это не значит, что доктор только отрезает и зашивает.
Уважаемый пациент, Вам проводится лечение геморроя безоперационным методом — лигирование геморроидальных узлов латексными кольцами. Обратите внимание на следующую информацию, которая будет Вам полезна.
Мы обработаем заявку в течение 2-х часов и перезвоним вам.
Ваша заявка будет обработана в течение двух часов
Дыхательные упражнения при запорах у пожилых
Запоры являются частой проблемой пожилых людей. И для этого может быть много причин, например, снижение моторики кишечника, которая связана и с изменением мышечной активности, и с возрастными изменениями обмена веществ, и со снижением общей физической активности. Кроме того, к запорам могут приводить недостаток клетчатки в рационе, эндокринные нарушения и изменения (климакс, сахарный диабет, гипотиреоз), а также заболевания кишечника.
Симптомы запоров
Запором можно считать следующие состояния:
Также выделяют острые и хронические запоры. Острый запор – это эпизодическая ситуация, которая длится непродолжительное время. Причиной может послужить прием в пищу укрепляющих продуктов, некоторых лекарственных препаратов, стрессы и другое.
Хроническим называют запор, при котором вышеуказанные симптомы присутствуют в течение 3 месяцев и более. В этом случае сначала необходимо исключать заболевания, которые могут привести к его развитию, и только после этого составлять план лечения.
Устранение запоров
Устранение проблемы запоров должно проводиться комплексными мероприятиями. Сюда входят и повышение физической активности, коррекция рациона питания, употребление достаточного количества жидкости. Коррекция медикаментозной терапии, которую пациент принимает по поводу других заболеваний и др.
Хорошим эффектом обладает и дыхательная гимнастика. Она помогает держать в тонусе мышцы живота и стимулирует кишечную перистальтику. Мы предлагаем следующий комплекс упражнений, который можно выполнять самостоятельно дома и даже у лежачих больных, доступных контакту.
Упражнение выполняется из любого положения.
Не стоит зацикливаться только на дыхательной гимнастике. Для устранения запоров необходимо в целом повышать физическую активность. Для этого полезно гулять, выполнять разные физические упражнения, например, наклоны и вращения туловища в стороны, упражнения на пресс, упражнения, укрепляющие мышцы тазового дна, прыжки, приседания. Для ослабленных больных будет полезна лечебная физкультура, которая выполняется согласно рекомендациям врача ЛФК. Он может подобрать комплекс упражнений, который показан больным с ограниченной активностью.
Массаж живота
Показания к массажу
Мы проводим массаж живота с косметической и лечебной целью. Косметический массаж живота направлен на борьбу с целлюлитом, ожирением. Такой массаж осуществляется по специальной методике в комплексе с аналогичным массажем других проблемных зон – бедер, ягодиц, спины.
Предварительная подготовка
Для появления пользы от массажа брюшной стенки важна предварительная подготовка по следующим этапам:
К специалисту приходят строго в назначенное время, о котором можно договориться в зависимости от графика пациента и самой клиники.
Виды массажа
Медицинский массаж брюшной стенки можно проводить разными методами в зависимости от предпочтений пациента и назначения врача.
Перед назначением методики проводят диагностику для выявления состояния органов брюшной полости и мышечного каркаса. В зависимости от полученных данных назначают конкретный вид массажа.
Польза массажа
В клинике массаж выполняют только профессиональные врачи. Они учитывают состояние здоровья пациента, морфологические особенности внутренних органов. Поэтому возникает большое количество положительных эффектов, видимых после завершения курса:
Польза возникает только в том случае, если пациент обращается к квалифицированному специалисту. Самостоятельно делать глубокий медицинский массаж невозможно.
Особенности методики массажа живота
Перед выполнением массажа брюшной стенки рекомендуется изучить особенности проведения метода, чтобы возник эффект.
Изучив простые правила, можно улучшить общий результат.
Медицинский массаж брюшной стенки предоставляет пациенту не только косметический, но и лечебный эффект. Он полезен для наружных тканей и внутренних органов. Но его важно проводить только у профессионального врача, чтобы возникал терапевтический эффект.
Методика массажа живота
Массаж живота предпочтителен в первой половине дня натощак. Перед процедурой желательно опорожнить кишечник, мочевой пузырь. Сама процедура осуществляется лежа на спине, на жесткой ровной поверхности массажного стола. Под колени подкладывают валик. Руки вытянуты вдоль туловища. Мышцы живота максимально расслаблены.
Затем идет т.н. ковш – вибрация мягких тканей срединной линии живота. Проводится она в направлении от мечевидного отростка вниз. Для этого массажист на манер ковша захватывает мягкие ткани соответствующего участка брюшной стенки ребрами обеих ладоней, и в таком положении приводит их в сотрясение.
Диета при запорах
Сбалансированное питание позволяет нормализовать работу желудочно-кишечного тракта и контролировать вес.
Количество просмотров: 783 444
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 10 минут
Содержание:
Диета как одна из составляющей в лечении запоров
Цель диеты заключается в нормализации работы кишечника. В частности, правильное питание способствует регулярному опорожнению и избавлению организма от токсичных продуктов, которые образовались в процессе обмена веществ. Диета у взрослых мужчин и женщин, а также детей и пожилых людей направлена на увеличение потребления жидкости, минералов, витаминов и растительной клетчатки.
О важности сбалансированного рациона
Сбалансированное питание позволяет нормализовать работу желудочно-кишечного тракта и контролировать вес. Многие специалисты рекомендуют при запорах диету №3. Она направлена на нормализацию функций кишечника и обменных процессов в организме. Диета при запорах и вздутии предусматривает употребление пищи не реже 4 раз в день. При этом суточный объем еды не должен превышать трех килограмм. Необходимо выпивать не менее 1,5 литров жидкости в сутки. Завтрак, обед, полдник и ужин должны включать в себя полезные продукты, в которых содержится пропорциональное количество жиров, белков и углеводов. Употребление сахара и соли желательно свести к минимуму.
Что можно кушать, а что нельзя есть при запорах?
Примерная диета составляется специалистом и может включать в себя следующий перечень разрешенных продуктов:
хлеб из пшеничной или ржаной муки грубого помола
нежирные мясо и рыба, морепродукты (отварные или запеченные)
овощи (свекла, капуста, морковь, помидоры, квашеная капуста, тыква и т. п.)
ягоды (красная рябина, брусника, крыжовник, черника и пр.)
овощные ненаваристые супы
каши на воде (пшеничная, гречневая, овсяная)
нежирные молочные и кисломолочные продукты (творог, молоко, сметана, ряженка и пр.)
яйца (вареные всмятку, в виде омлета)
винегреты с растительным маслом
фруктовые компоты и отвары из сухофруктов, шиповника, пшеничных отрубей
травы (сельдерей, петрушка, укроп)
фрукты (слива, абрикос, дыня, инжир и пр.), как свежие, так и сушеные (чернослив, курага и т. п.)
К запрещенным продуктам относят:
свежий белый хлеб, хлебобулочные изделия из сдобного и слоеного теста
«вяжущие» фрукты (айва, груши, черника, гранат, брусника, кизил)
супы из наваристых и жирных бульонов
жирные молочные и кисломолочные продукты
молочные продукты высокой жирности
некоторые напитки (кофе, какао, алкоголь, крепкий чай, кисель)
острые приправы (хрен, перец, горчица)
мучные блюда (пельмени, вареники, пирожки)
жирные сорта мяса и рыбы
овощи, вызывающие брожение в кишечнике (лук, редис, редька, репа, чеснок)
кондитерские изделия с жирным кремом
слизистые каши (рис, манка)
некоторые сладости (торты, желе, пирожные, мармелад, шоколад, пастила)
Способы приготовления продуктов и температурный режим
В рамках диеты при запорах назначается вареная и приготовленная на пару пища. Также можно употреблять запеченные в фольге блюда (без корочки). При атонических запорах пищу нужно готовить порционно и не измельчать ее. Это помогает усилить перистальтику кишечника. Пюре и блюда из фарша рекомендуется исключить. Это связано с тем, что эти продукты не стимулируют моторику кишечника. При спастических запорах у пожилых напротив, пища должна быть очень мягкой, чтобы не провоцировать возникновение болей в животе. Диета предусматривает соблюдение температурного режима: следует есть еду, подогретую до 15–60 °С. Слишком горячие или холодные блюда могут раздражать желудок, а это, в свою очередь, негативно скажется на работе кишечника.
Диета для взрослых при спастических запорах
Спастические запоры возникают из-за спазмов в кишечнике, которые препятствуют выведению кала. Для устранения такого состояния рекомендуется употреблять мясной фарш, отварную рыбу, нежирный сыр, мед, оливковое масло, макаронные изделия, джем, овощное пюре, клубнику, виноград, инжир, сливы, дыни, груши, апельсины, мандарины. Из рациона следует исключить баранину и говядину, майонез, копченый сыр, выпечку, шоколад, соусы, торты, салями и белый хлеб.
Примерное меню на день №1
Завтрак
стакан нежирного молока, ржаной тост с медом и маслом.
Второй завтрак
стакан абрикосового нектара и 2–3 печенья.
Обед
крем-суп из цукини, курица со шпинатом, серый хлеб, немного свежих фруктов.
Полдник
300 г чернослива.
Ужин
порция морковного пюре и 2 котлеты.
Примерное меню на день №2
Завтрак
1 кисть винограда, отвар зверобоя с медом.
Обед
тушеные баклажаны с помидорами, отварная рыба, ржаной тост, немного клубники.
Полдник
2 печенья и пару ложек варенья
Ужин
тыквенное пюре и отвар шиповника.
Примерное меню на день №3
Завтрак
виноградный сок с тостом из муки грубого помола с маслом и джемом.
Обед
куриный суп, тыквенное или картофельное пюре с курицей.
Полдник
300 г чернослива.
Ужин
стакан абрикосового нектара и омлет с овощами.
Диета для детей и взрослых при атонических запорах
Для нормализации дефекаций необходимо регулярно есть продукты с высоким содержанием клетчатки, а также употреблять достаточное количество жиров, способствующих сокращению стенок кишечника. По сравнению с питанием при спастических запорах, диета при атоническом запоре менее щадящая.
Диета при заболевании кишечника с запорами обычно включает в себя сырые фрукты и овощи. Они богаты балластными веществами, такими как целлюлоза и клетчатка. Данные вещества адсорбируют воду и раздражают нервные рецепторы кишечника, что, в свою очередь, способствует нормализации перистальтики.
Примерное меню на день №1
Завтрак
винегрет с нежирной сметаной, порция отварного мяса птицы, некрепкий чай.
Обед
холодный свекольник, отварная или запеченная курица с перловой кашей, немного инжира.
Полдник
стакан настоя шиповника, хлебцы с отрубями и пара чайных ложек меда.
Ужин
отварная рыба с овощным рагу, одно печеное яблоко.
Примерное меню на день №2
Завтрак
некрепкий зеленый чай, бутерброды с нежирной ветчиной, огурцами и помидорами.
Обед
томатный суп с коричневым рисом и петрушкой, отварная индейка со свежими овощами, стакан свежевыжатого яблочного сока.
Полдник
несколько абрикосов, пара столовых ложек изюма, нежирный йогурт
Ужин
салат с яйцом, зеленой фасолью и помидором, отвар шиповника.
Примерное меню на день №3
Завтрак
овсяная каша на воде, чай с молоком, тост с нежирным сыром.
Обед
суп-пюре из цветной капусты, нежирная запеченная рыба, свежевыжатый морковный сок.
Полдник
немного инжира, кураги и чернослива.
Ужин
тушеные овощи, вареная индейка, отвар из семени льна, яблоко.
Диета при хронических запорах
Диета при хроническом запоре представляет собой индивидуальный рацион, который включает в себя употребление большого количества полезных продуктов, благотворно влияющих на состояние здоровья человека и способствующих естественному процессу дефекации. В список входят сушеные и свежие фрукты, сырые овощи. Врачи советуют включить в рацион диеты при запорах абрикосы, чернослив, инжир, свежевыжатые овощные и фруктовые пюре, а также соки. Желательно есть их как минимум 4 раза в неделю. Полезны каши из злаков серого и темного цвета (гречка, овес, ячмень). Готовить их нужно на воде с добавлением небольшого количества растительного масла.
Примерное меню на день №1
Завтрак
нежирный творог, молоко, бутерброд с ветчиной и помидором.
Обед
борщ, отварная телятина с запеченными овощами, несколько абрикосов.
Полдник
отвар из шиповника с рябиновым вареньем, пара печений.
Ужин
отварная рыба, пара печеных картофелин.
Примерное меню на день №2
Завтрак
свежевыжатый морковный сок, белковый омлет.
Обед
овощной суп, протертая вареная свекла с растительным маслом, хлеб из ржаной муки грубого помола.
Полдник
стакан ряженки и несколько хлебцев из пшеничной муки грубого помола.
Ужин
запеченная говядина, салат из свежей моркови с растительным маслом, печеный картофель.
Примерное меню на день №3
Завтрак
свекольник, отварной коричневый рис, печеная рыба нежирных сортов.
Обед
свекольник, отварной коричневый рис, печеная рыба нежирных сортов.
Полдник
немного сухофруктов и свежевыжатый фруктовый сок.
Ужин
овощная запеканка, запеченная куриная грудка.
Диета при синдроме раздраженного кишечника
Специалисты составили списки разрешенных и запрещенных продуктов, но в зависимости от состояния больного лечащий врач корректирует меню. В любом случае необходимо, чтобы человек имел полноценный и разнообразный рацион и не употреблял раздражающую кишечник пищу.
Питьевой режим
Для нормальной работы всего организма человеку требуется определенное количество воды, например взрослому нужно пить 1,5–2,5 литра в сутки. Если своевременно не восполнять эту потребность, организм начинает забирать воду из кишечника, приводя к обезвоживанию кала, его затвердению и возникновению запора. Для профилактики и терапии затрудненных дефекаций отлично подходит употребление кипяченой и столовой минеральной воды (желательно без газов).
Последствия несоблюдения диеты
Несоблюдение диеты, назначенной врачом в рамках терапии частых запоров, может привести к возникновению осложнений, таких как:
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
1 В.Ф. Приворотский, Н.Е. Луппова. Современные подходы к лечению функциональных запоров у детей // РЖГГК. – 2009. – Т.19. – №1. – С.59–65.
Лечебная гимнастика для здоровья кишечника
Проблемы с кишечником возникают у разных категорий людей. Одних беспокоит диарея, другие мучаются от запоров, у третьих может случиться опущение (птоз). Запоры возникают при неправильной перистальтике кишечника. При этом могут наблюдаться боли в области живота и головы, чувство тяжести, повышенная тревожность и другие неприятные ощущения. Происходит это из-за того, что непереваренные остатки пищи надолго остаются в кишечнике и отравляют весь организм. Запоры могут быть у разных групп людей по нескольким причинам. Очень часто им подвержены беременные женщины. Эту проблему нельзя оставлять без внимания, так как она может привести к серьезным последствиям. Комплексная терапия включает в себя прием медицинских препаратов и выполнение специальных упражнений. При беременности не все лекарства безопасны для ребенка, поэтому будущие мамы могут помочь себе, выполняя комплекс упражнений от запоров. Если нарушения носят единичный характер, это не так страшно, как хроническое заболевание. Но в любом случае нужно принимать решительные меры.
В каких случаях помогают упражнения и немедикаментозное лечение?
Причины запоров бывают разные, и чтобы поставить точный диагноз, прежде чем начинать выполнять упражнения, обязательно нужно обратиться к врачу. Атонию может вызывать обычный колит или же язва двенадцатиперстной кишки, что уже серьезнее. Онкологические заболевания также могут быть причиной запоров. В этом случае возможна непроходимость кишечника, которая лечится только операционным путем.
Чаще всего запоры возникают по причине вялости кишечника, когда он не может полноценно выполнять свои функции. Правильное питание и физические упражнения помогут восстановить работу кишечника. Гимнастика вернет ему тонус, а пища с достаточным количеством клетчатки будет способствовать правильной перистальтике.
Необходимо регулярно выполнять комплекс упражнений для диафрагмы, тазового дна и не забывать о самомассаже. Упражнения просты в выполнении, их можно делать даже лежа в кровати. Необходимо упражняться регулярно и с большой самоотдачей. В результате укрепятся мышцы пресса, улучшится кровообращение брюшной полости и выход газов, а также вся работа органов пищеварения.
Простые приемы самомассажа помогут кишечнику восстановить свои функции. Лежа на спине, помассируйте низ живота, можно с помощью массажера. Потом мягкими круговыми движениями по часовой стрелке погладьте живот.
Комплекс упражнений при запорах
Упражнения при опущении кишечника
Опущение органов, или птоз, случается у некоторых людей по разным причинам. При этой аномалии петли кишечника опускаются ниже, чем надо. Этому способствуют генетическая предрасположенность, физиологические особенности и ненормальное развитие органов. Опущение возникает при сильном перенапряжении, лишней массе тела, многочисленных и тяжелых родах. Птоз желудка ведет к опущению кишечника. Упражнения помогут подтянуть мышцы и вернуть кишечник на нужное место. Они выполняются лежа на спине:
Данный комплекс простых упражнений также можно выполнять после оперативного вмешательства в области кишечника.
Правильное питание для хорошей перистальтики кишечника
Здоровый кишечник — это не только отсутствие проблем с перевариванием пищи, но и залог отличного настроения. Правильное сбалансированное питание предотвратит многие серьезные проблемы с кишечником. Ведь ему необходимо переработать пищу, усвоить нужные вещества и вывести остатки из организма. Вот продукты, которые помогают пище не застаиваться в кишечнике:
Холодная пища (окрошка, свекольник, холодец и др.) способствуют быстрому выведению остатков пищи. Правильное питание возможно только при ограничении и исключении некоторых продуктов — фастфуда, а также блюд, в которых содержится много крахмала и сахара.
Запор может быть предвестником геморроя. Правильный режим питания, своевременное опорожнение кишечника, физические упражнения нормализуют работу кишечника. Активный образ жизни, ходьба пешком, питание небольшими порциями 5-6 раз в день пойдут на пользу не только кишечнику, но и всему организму.
Физические упражнения для кишечника при запорах: активный образ жизни против проблем со стулом
Одна из распространенных причин запоров — малоподвижный образ жизни, который, как известно, становится всё более частой проблемой в современном обществе. Но, даже если запор вызван другими причинами, например, неправильным питанием или стрессами, физические упражнения помогут быстрее с ним справиться и обеспечить нормальную работу кишечника.
30-минутный бег или быстрая ходьба помогут «разогнать кровь» во всем организме, в том числе и в кишечнике, улучшить его работу. Это полезно не только для решения проблем с запором, но и для здоровья в целом. Конечно, если вы страдаете каким-либо хроническим заболеванием — предварительно обязательно проконсультируйтесь с врачом. До и после бега нужно пить побольше воды.
Повороты:
Встаньте, расставьте ноги на ширину плеч, вытяните руки вперед. Повернитесь вправо на вдохе, постарайтесь отвести правую руку как можно дальше за спину. На выдохе вернитесь в исходное положение. Затем сделайте аналогичный поворот влево. Повторите 10 раз.
Подъемы из положения лежа:
Лягте на пол, руки скрестите на груди. Не отрывая от пола ног, перейдите в положение сидя. Подтяните колени к груди, затем вернитесь в исходную позицию. Повторите 10 раз.
Сгибания ног в положении стоя:
Встаньте. Расставьте ноги на ширину плеч. Кисти положите на плечи, локти вперед. Поднимите правую ногу и постарайтесь дотянуться правым коленом до левого локтя. Затем повторите то же левой ногой — дотянитесь левым коленом до правого локтя. Повторите 10 раз.
Повороты в положении лежа:
Лягте на пол на живот, разведите ноги в стороны. Повернитесь вправо и постарайтесь вытянуть правую руку максимально вверх, к потолку. Вернитесь в исходное положение. Сделайте поворот влево аналогичным образом. Повторите 10 раз.
Давление на живот:
Лягте на спину. Положите ладони на живот. Слегка надавливая ладонями, делайте глубокий вдох и «надувайте» живот, пытаясь преодолеть сопротивление рук. Задержите дыхание на пару секунд, продолжая давление. Затем медленно сделайте выдох. Повторите 10 раз.
Пилатес:
Сегодня на тренировки по пилатесу можно записаться во многих фитнес-клубах. Движения в сочетании с дыхательными упражнениями помогают нормализовать стул и благотворно влияют на весь организм. Особенно полезны вытягивания обеих ног, круговые движения ногами, упражнения «тизер».
Йогические практики включают различные виды растяжек, дыхательные упражнения, медитации. Они помогают не только улучшить кровоток в кишечнике, но и снять стресс, который играет не последнюю роль в возникновении запоров. Начинающим можно попробовать комплекс упражнений под названием «сурья намаскар».
Танец живота:
Этот красивый танец не только помогает стать обладательницей соблазнительной талии и бедер, но и является отличной гимнастикой при запорах. Мышцы брюшного пресса совершают волнообразные движения, которые имитируют естественные сокращения кишечной стенки. На курсы танца живота также можно записаться во многих фитнес-центрах.
Лучшие врачи России рассказали, зачем здоровым людям делать массаж
Запишитесь на прием бесплатно
Номер телефона, который вы оставили:
Запишитесь на прием бесплатно
Номер телефона, который вы оставили:
В некоторых случаях при заболеваниях назначают лечебный массаж. Это болезненная процедура, во время которой трудно расслабиться. Но помимо лечебного массажа существует и множество расслабляющих процедур.
По мнению врача-терапевта и ведущей Елены Малышевой, ежедневный массаж повышает количество лимфоцитов в крови. Благодаря этому повышается и иммунитет, а организм лучше сопротивляется болезням. Также во время массажа кожа и мышцы насыщаются кислородом. Это положительно влияет на нервную систему.
Массаж помогает понизить давление. При высоком давлении происходит спазм сосудов. Кровь «протакливается» по ним и ухудшает общее самочувствие. Расслабляющий массаж способствует расширению сосудов, за счет чего понижается давление. Профессиональный массажист поможет пациентам снизить давление на 18-20%.
Эффект массажа длится 72 часа, поэтому процедуру можно делать не каждый день, а раз в 2-3 дня.
Медовый массаж
Медовый массаж подойдет женщинам, которые хотят поддерживать свою кожу в тонусе. Делать медовый массаж можно уже с 16 лет, когда у девушки формируется фигура, а кожу хочется снова сделать мягкой, как у младенца.
После принятия душа нанесите на влажную кожу мед и растирайте его круговыми и похлопывающими движениями. Делайте массаж 1-2 раза в неделю и вы заметите, как кожа стала упругой, а фигура подтянулась. Массаж хорошо подойдет и после занятий спортом. Мужчинам также рекомендуется медовый массаж, ведь медовая ароматерапия спасает от бессонницы.
Массаж кишечника
Даже у здоровых и правильно питающихся людей иногда бывают запоры. Массаж кишечника поможет избавиться от недуга после очередного застолья.
«Массаж кишечника помогает от запоров, улучшает тонус и работу кишечника. Исследование, проводившееся на двух группах пациентов, показало, что массаж живота эффективнее от запора, чем слабительные. К тому же, в сравнении со слабительными, у массажа нет побочных эффектов», — говорит мануальный терапевт Валерий Шубин.
Вот инструкция самомассажа кишечника: лежа выполняйте круговые движения по животу. Водите рукой по часовой стрелке, заканчивая каждый круг «запятой» внизу живота с правой стороны. Самомассаж выполняется перед едой в течение 15 минут. После массажа вы сразу почувствуете облегчение и захотите в туалет.
Массаж стоп
Массаж стоп — хороший способ расслабиться после тяжелого рабочего дня. При массаже включается парасимпатическая система, и вырабатывается серотонин — гормон счастья. Такой массаж снимает стресс и отек ног.
Массаж стоп просто выполнять самостоятельно: закиньте ступню на колено другой ноги, нажимайте пальцами на точки стопы, разминайте ее. Процесс массажа вызывает приятные ощущения. Через 10 минут после его выполнения вы будете чувствовать себя отдохнувшими.
Массаж для детей
Врач педиатр детского центра Мария Волкова рассказывает: «Детям первого года жизни нужен массаж для укрепления мышц. С помощью массажа мы избегаем гипертонус мышц, разрабатываем их, что ребенок во время начинал сидеть и ходить. А еще массаж помогает устранить колики в животе».
Самомассажи можно комбинировать и выполнять каждый день. Боль посещает нас в разных частях тела, выполняйте массаж на каждую часть. Если делать массажи регулярно, ваши ноги, плечи и шея станут болеть реже. Чтобы массаж не навредил, не затрагивайте суставы и позвоночник, массируйте только кожу и мышцы.
Для более глубокого эффекта советуем посетить тайский массаж в спа-салонах. Специалисты не только помогут вам расслабиться, но и уберут мышечную боль и напряжение во всем в теле.
«Массаж не укрепляет мышцы, но уменьшает мышечную боль. Он станет хорошим дополнением к лечению препаратами. Помните, что массаж не отменяет прием лекарств», — говорит врач и профессор Михаил Коновалов.
Рефлексотерапия — один из самых эффективных методов безмедикаментозного лечения. Её история насчитывает…
Ноет спина перед дождем? Беспокоят суставы при смене ветра? В пасмурные дни болит голова? Если по вашему…
Лечение функциональных нарушений опорожнения мочевого пузыря
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных.
Выделяют нейрогенные, миогенные (миопатии) и психогенные (неврозы, шизофрения, истерия и др.) факторы, лежащие в основе функциональных нарушений опорожнения мочевого пузыря. Нейрогенные нарушения и повреждения — основная причина таких нарушений. В отсутствие причины функциональных нарушений опорожнения мочевого пузыря следует думать об идиопатических формах заболевания.
Согласно классификации Международного общества по удержанию мочи, функциональные нарушения опорожнения мочевого пузыря — это результат недостаточной функции мочевого пузыря, гиперактивности уретры или следствие комплексного воздействия обоих нарушений [1]. Недостаточная функция мочевого пузыря возникает вследствие снижения или отсутствия сократительной способности детрузора (арефлексия), которые встречаются при локализации повреждения или неврологического поражения в области фронтальных долей и моста головного мозга, сакрального отдела спинного мозга, при повреждении волокон конского хвоста, тазового сплетения и нервов мочевого пузыря, а также при рассеянном склерозе. Гиперактивность уретры — это следствие наружной детрузорно-сфинктерной диссинергии (ДСД) или нерасслабляющегося (спастического) поперечно-полосатого (п/п) сфинктера уретры, также может проявиться как вариант синдрома Фоулера у женщин. При этом наружная ДСД наблюдается при супрасакральном уровне поражения спинного мозга.
В литературе имеются лишь единичные сообщения о распространенности функциональных нарушений опорожнения мочевого пузыря. Так, P. Klarskov и соавт., оценивая обращаемость в лечебные учреждения Копенгагена, выявили, что ненейрогенные формы нарушения опорожнения мочевого пузыря встречаются в среднем у 7 женщин на 100 000 населения [2]. По данным T. Tammela и соавт., после оперативных вмешательств на органах брюшной полости нарушения опорожнения мочевого пузыря встречаются у 2,9 % пациентов, а после проктологических операций — у 25% больных [3]. Многие авторы считают данную проблему особенно значимой у неврологических больных.
Клиническим проявлением снижения сократительной способности детрузора и нерасслабляющегося п/п сфинктера уретры являются симптомы нарушения опорожнения мочевого пузыря, к которым относятся затрудненное мочеиспускание тонкой, вялой струей, прерывистое мочеиспускание, необходимость прилагать усилия и натуживаться, чтобы начать мочеиспускание, ощущение неполного опорожнения мочевого пузыря.
При отсутствии сократительной способности детрузора в сочетании с паралитическим состоянием п/п сфинктера уретры больные опорожняют мочевой пузырь, искусственно увеличивая внутрибрюшное давление, что клинически проявляется мочеиспусканием слабой струей мочи. При отсутствии сократительной способности детрузора в сочетании со спастическим состоянием наружного сфинктера уретры в большинстве случаев самостоятельное мочеиспускание невозможно и отмечается хроническая задержка мочи.
Нерасслабляющийся п/п сфинктер уретры приводит к инфравезикальной обструкции с симптомами нарушения опорожнения мочевого пузыря.
Клинические проявления наружной ДСД (непроизвольное сокращение п/п сфинктера уретры во время мочеиспускания или непроизвольного сокращения детрузора) включают два вида симптомов, а именно: нарушения опорожнения и накопления мочи в мочевом пузыре. Последние включают учащенное и ургентное мочеиспускание нередко в сочетании с ургентным недержанием мочи и никтурией. Для наружной ДСД характерно неполное опорожнение мочевого пузыря и развитие пузырно-мочеточникового рефлюкса.
Таким образом, различные формы нарушения опорожнения мочевого пузыря могут иметь во многом сходную клиническую картину. В связи с этим правильная и своевременная диагностика функциональных нарушений опорожнения мочевого пузыря является залогом успешного лечения.
Диагностика функциональных нарушений опорожнения мочевого пузыря складывается из сбора жалоб и анамнеза, урологического и неврологического обследования, а также дополнительных методов обследования, среди которых основное место занимает уродинамическое исследование. На начальном этапе обследования обязательна оценка симптомов нижних мочевых путей на основании вопросника I-PSS (Internanional Prostate Symptom Score). Вопросник I-PSS был предложен для оценки нарушений акта мочеиспускания вследствие заболеваний предстательной железы, однако в настоящее время он с успехом применяется и в случаях проявления симптомов заболеваний нижних мочевых путей, вызванных различными факторами, в том числе и неврологического характера.
Для уточнения поведения детрузора и его сфинктеров в фазу опорожнения мочевого пузыря наиболее информативным методом исследования больных является комплексное уродинамическое исследование.
Уродинамическими признаками наружной ДСД, характерной для надкрестцовой локализации патологического процесса, особенно в шейном отделе спинного мозга, являются регистрируемые с помощью электромиографии во время мочеиспускания «всплески» сократительной активности п/п сфинктера уретры и мышц тазового дна. Сокращение мышц тазового дна затрудняет или полностью прерывает поток мочи. Для нерасслабляющегося сфинктера уретры характерно отсутствие снижения электромиографической активности п/п сфинктера уретры во время мочеиспускания. Снижение или отсутствие сократительной способности детрузора уродинамически проявляется отсутствием плавного повышения детрузорного давления в ходе цистометрии или отсутствием позыва к акту мочеиспускания.
Следует подчеркнуть, что только уродинамическое обследование дает возможность достоверно установить форму нарушения функции нижних мочевых путей, приводящих к нарушению опорожнения мочевого пузыря, и во многом определить выбор метода лечения.
Ультразвуковое исследование почек и мочевого пузыря, также как и экскреторная урография, позволяет уточнить анатомическое состояние верхних мочевых путей и количество остаточной мочи в мочевом пузыре. По количеству остаточной мочи в мочевом пузыре после акта мочеиспускания (в норме до 50 мл) можно косвенно судить о функциональном состоянии детрузора и наличии инфравезикальной обструкции.
В таблице перечислены методы лечения больных с функциональными нарушениями опорожнения мочевого пузыря, из которых только медикаментозная терапия и дорзальная ризотомия с электростимуляцией передних корешков могут действительно считаться методами лечения, тогда как другие скорее являются способами опорожнения мочевого пузыря. При этом даже медикаментозная терапия во многом является симптоматическим методом лечения. Несмотря на это, назначение лекарственных средств представляет собой первый этап лечения больных с функциональными нарушениями опорожнения мочевого пузыря. Выбор медикаментов зависит от вида нарушения функции нижних мочевых путей. Так, в случае нарушения сократительной способности детрузора применяют антихолинэстеразные средства и М-холиномиметики, а при гиперактивности уретры — центральные миорелаксанты и α-блокаторы.
У 22 больных со сниженной сократительной способностью детрузора использовали дистигмина бромид (убретид) в дозе 5 мг через день за 30 мин до завтрака в течение 2 мес. При этом через каждые 2 нед делали 7-дневный перерыв в приеме препарата. Механизм действия дистигмина бромида заключается в блокировании ацетилхолинэстеразы, что сопровождается увеличением концентрации ацетилхолина в синаптической щели и соответственно приводит к облегчению передачи нервного импульса.
У всех больных терапевтический эффект развивался в первую неделю приема препарата и выражался в снижении среднего балла I-PSS c 15,9 до 11,3, а количества остаточной мочи — с 82,6 до 54,3 мл. Субъективно пациенты отмечали усиление ощущения позыва и облегчение начала акта мочеиспускания.
Следует отметить, что до настоящего времени остается открытым вопрос о продолжительности лечения антихолинэстеразными средствами. По нашим данным, у 82% больных в разные сроки после окончания 2-месячного курса лечения отмечалось возобновление симптомов, потребовавшее повторного назначения препарата.
К сожалению, мы не накопили собственного опыта применения бетанехола у больных со сниженной сократительной способностью детрузора, так как данный препарат не зарегистрирован для клинического применения в нашей стране и соответственно отсутствует в аптечной сети. Механизм действия бетанехола аналогичен действию ацетилхолина на гладкие миоциты. Данные других авторов показывают, что бетанехол может применяться при лечении больных с легкой степенью нарушения сократительной способности детрузора [4, 5].
α1-адреноблокатор доксазозин (кардура) использовали в ходе лечения 30 больных с гиперактивностью уретры, в том числе 14 пациентов с наружной ДСД и 16 с нарушением произвольного расслабления п/п сфинктера уретры. Доксазозин назначали в дозе 2 мг/сут на ночь.
Через 6 мес средний балл по шкале I-PSS у больных с наружной ДСД снизился с 22,6 до 11,4, количество остаточной мочи уменьшилось с 92,6 до 32,4 мл, а максимальная скорость потока мочи увеличилась с 12,4 до 16,0 мл/сек.
Кроме того, через 6 мес у больных с нарушением произвольного расслабления п/п сфинктера уретры средний балл I-PSS снизился с 14,6 до 11,2, количество остаточной мочи — с 73,5 до 46,2 мл, а максимальная скорость потока мочи увеличилась с 15,7 до 18,4 мл/сек.
Баклофен и тизанидин (сирдалуд) являются центральными миорелаксантами. Они снижают возбуждение моторных нейронов и интернейронов и могут ингибировать передачу нервного импульса в спинном мозге, уменьшая спастичность п/п мышц. По нашим данным, после применения баклофена в дозе 20 мг/сут и тизанидина в дозе 4 мг/сут не было выявлено существенной динамики субъективных и объективных симптомов как у больных с наружной ДСД, так и у пациентов с нарушением расслабления п/п сфинктера уретры. Выраженная слабость мускулатуры конечностей на фоне приема этих препаратов не позволяет увеличивать дозу препаратов, что существенно ограничивает их применение в клинической практике.
Следует отметить, что медикаментозная терапия эффективна у больных с начальными и легкими формами нарушения опорожнения мочевого пузыря. Тем не менее ее целесообразно использовать в качестве первого этапа лечения. В случае недостаточной эффективности медикаментозной терапии необходимо искать новые пути решения проблемы адекватного опорожнения мочевого пузыря.
Предложенная Lapides и соавт. в 80-е гг. прошлого столетия интермиттирующая аутокатетеризация мочевого пузыря до настоящего времени остается одним из основных методов опорожнения мочевого пузыря [6]. Однако этот метод имеет ряд осложнений, к которым относятся инфекции нижних мочевых путей, стриктуры уретры и, самое главное, значительное снижение качества жизни. При невозможности выполнения (неврологические больные с тетраплегией, больные с ожирением) или отказе пациента от аутокатетеризации, у лиц с наружной ДСД и нерасслабляющимся сфинктером уретры, а также со сниженной сократительной способностью детрузора для адекватного опорожнения мочевого пузыря применяют в последние годы имплантацию специальных стентов (производства фирм Balton, Mentor, МедCил) и инъекции ботулинического токсина в зону п/п сфинктера уретры.
 |
| Рисунок 1. Временный уретральный стент |
Временные уретральные стенты имеют форму цилиндра, выполненного из проволочной спирали толщиной 1,1 мм, изготовлены они на основе полимолочной и полигликоликовой кислот с различным периодом разрушения (от 3 до 9 мес) посредством гидролиза (рис. 1). Механические свойства и время разрушения временных стентов зависят от степени поляризации, места и формы зоны имплантации.
Мы имеем опыт применения временных уретральных стентов у семи мужчин с наружной ДСД и у четырех пациентов, у которых отсутствовала сократительная способность детрузора. Временный уретральный стент устанавливали при уретроцистоскопии таким образом, чтобы он «шинировал» как простатический, так и мембранозный отделы уретры. Такое положение стента обеспечивает адекватное опорожнение мочевого пузыря.
У всех больных отмечалось восстановление самостоятельного мочеиспускания сразу после имплантации уретрального стента. Пациенты с наружной ДСД осуществляли мочеиспускание по позыву, а больные с отсутствием сократительной способности детрузора с интервалом 4 ч (6 раз в сутки) с использованием приема Креда. По данным ультразвукового сканирования, через 10 нед после установки стента у больных с наружной ДСД не отмечалось остаточной мочи, а у больных с отсутствием сократительной способности детрузора среднее количество остаточной мочи составило 48 мл и зависело от адекватности выполнения приема Креда. Очень важно, что у больных с наружной ДСД было выявлено снижение максимального детрузорного давления во время мочеиспускания в среднем с 72 до 35 см вод. ст. (профилактика развития пузырно-мочеточникового рефлюкса).
Мы считаем, что временные уретральные стенты обеспечивают адекватное опорожнение мочевого пузыря и показаны тем больным с нарушением опорожнения мочевого пузыря, которым не может быть выполнена интермиттирующая катетеризация мочевого пузыря или которые воздерживаются от нее по различным причинам. Временные стенты могут являться методом отбора больных для установки постоянных (металлических) стентов.
В последние годы в литературе появились сообщения об успешном использовании ботулинического токсина у больных с функциональными нарушениями опорожнения мочевого пузыря. В нашей клинике ботулинический токсин применялся у 16 больных с нарушением опорожнения мочевого пузыря, в том числе у девяти с наружной ДСД, у трех с нерасслабляющимся п/п сфинктером уретры и у четырех с нарушением сократительной способности детрузора. Мы использовали ботулинический токсин типа А фармацевтической фирмы Allergan. Коммерческое название препарата — ботокс (Botox), он представляет собой лиофилизированный порошок белого цвета в вакуумных стеклянных флаконах объемом 10 мл, закрытых резиновой пробкой и герметичным алюминиевым затвором. В одном флаконе содержится 100 ЕД ботулинического токсина типа А.
 |
| Рисунок 2. Введение ботулинического токсина у мужчин |
Механизм действия ботокса заключается в блокировании выброса ацетилхолина из пресинаптической мембраны в нервно-мышечном синапсе. Фармакологическим эффектом этого процесса является стойкая хемоденервация, а клиническим проявлением — расслабление мышечных структур.
Согласно рекомендациям фирмы-производителя, лиофилизированный порошок разводили 8 мл стерильного 0,9% раствора натрия хлорида без консервантов (1 мл полученного раствора содержит 12,5 ЕД ботокса). Использовали трансперинеальную методику введения препарата. У мужчин под контролем указательного пальца, введенного в прямую кишку, специальную иглу с изоляционным покрытием вводили в точку, находящуюся на 2 см латеральнее и выше анального отверстия (рис. 2). У женщин иглу под контролем указательного пальца, введенного во влагалище, вводили в точку на 1 см латеральнее и выше наружного отверстия уретры на глубину 1,5–2,0 см (рис. 3). Во всех случаях положение иглы контролировали электромиографически по характерному звуку динамика электромиографа. В каждую точку вводили по 50 ЕД ботокса.
 |
| Рисунок 3. Введение ботулинического токсина у женщин |
У всех больных через 10 дней после введения ботулинического токсина исчезла остаточная моча и было отмечено увеличение максимальной скорости потока мочи. Важно, что хемоденервация сфинктера уретры после инъекции ботокса у всех пациентов с нерасслабляющимся п/п сфинктером и наружной ДСД приводила к снижению детрузорного давления, а у больных с нарушением сократительной способности детрузора — к снижению максимального абдоминального давления, вызывающего выделение мочи из наружного отверстия уретры. Это наблюдение представляется крайне важным в отношении профилактики развития пузырно-мочеточникового рефлюкса и сохранения функциональной способности почек. Только у одного больного клинический эффект после инъекции ботокса продолжал сохраняться на протяжении 16 мес, остальным пациентам потребовались повторные инъекции препарата с периодичностью 3–8 мес.
В отдельных случаях, при выраженной инвалидизации больных с нарушением опорожнения мочевого пузыря, используют трансуретральную инцизию или резекцию наружного сфинктера уретры, дренируют мочевой пузырь постоянным уретральным катетером или выполняют цистостомию.
Таким образом, нарушение опорожнения мочевого пузыря может быть следствием различных форм дисфункции нижних мочевых путей. Требуются проведение комплексного уродинамического обследования для уточнения функционального состояния мочевого пузыря и его сфинктеров и выбор адекватного метода опорожнения мочевого пузыря. Отсутствие высокоэффективных и универсальных способов лечения больных с функциональными нарушениями опорожнения мочевого пузыря диктует необходимость поиска новых методов терапии таких больных.
Г. Г. Кривобородов, доктор медицинских наук
М. Е. Школьников, кандидат медицинских наук
РГМУ, Москва
Системные факторы при хроническом запоре
К критериям хронического запора относят: опорожнение кишечника два раза в неделю или реже; плотные, в виде комочков каловые массы; натуживание, длящееся более 25% времени дефекации; ощущение неполного опорожнения кишечника. Хронический
К критериям хронического запора относят: опорожнение кишечника два раза в неделю или реже; плотные, в виде комочков каловые массы; натуживание, длящееся более 25% времени дефекации; ощущение неполного опорожнения кишечника. Хронический запор определяют при наличии двух или более стандартных диагностических критериев, существующих в течение последних 3 мес. Большинство исследователей, допуская минимальные вариации, в целом придерживаются этих критериев. Так, D. A. Drossman считает, что запором страдает каждый больной, имеющий менее двух дефекаций в неделю, у которого натуживание при этом акте занимает 25% времени; по мнению H. S. Painter, хронический запор — это отсутствие мягкого стула 1 раз в день, без усилия. По данным А. В. Фролькиса (1991), хроническую задержку опорожнения кишечника более чем на 48 ч следует рассматривать как запор. В. Г. Румянцев (2002) определяет запор как стойкое или интермиттирующее нарушение функции толстой кишки с частотой стула менее 3 раз в неделю и с вынужденным натуживанием, занимающим более 25% времени дефекации. Подчеркивается, что для запора характерен не только редкий, но и слишком твердый скудный стул. Консистенция кала определяется процентным содержанием в нем воды. В норме вода составляет не более 70% массы кала, в твердом кале ее содержание снижается до 40%, а в жидком достигает 95%. Объективным критерием запора считается также масса стула менее 35 г/сут [5]. Основным признаком хронического запора считается урежение опорожнения кишечника. Обследование же практически здоровых лиц показало, что в Англии 1% женщин, а в США 5% всего населения имеют не более двух актов дефекации в неделю и не испытывают при этом никаких неприятных ощущений [8, 10, 11].
Запоры представляют заметную медико-социальную проблему во многих странах мира, особенно в экономически развитых государствах. В Европе и США запоры встречаются у 5–10% населения [8, 9, 10].
В России, если судить на основании показателей обращаемости населения к врачу, запор отмечается у 6,5 на 1 тыс. взрослых, но, по данным В. Г. Румянцева (2002), жалобы на запор предъявляют от 30 до 50% взрослого населения. Следует отметить, что лица, страдающие запорами, очень часто не обращаются к врачу, занимаясь самолечением.
В настоящее время не существует общепризнанной классификации запоров, полностью учитывающей этиологические факторы, топографические и патогенетические механизмы, а также клинические проявления. Наиболее интересна классификация J. E. Lannard-Jones (1998).
Автор выделяет следующие виды запоров.
Синдром раздраженного кишечника относится к заболеваниям без сопутствующих психических расстройств, в то время как Римские критерии II (1999) указывают, что среди пусковых механизмов в развитии СРК обязательно присутствуют нейро-психические нарушения, вызванные социальной дезадаптацией и нарушением регуляторных механизмов.
СРК следует отнести к следующей группе запоров.
В практической терапевтической деятельности удобно делить запоры на механические, алиментарные, неврогенные, психогенные, рефлекторные, токсические.
Первый этап диагностического поиска у больного с запором включает анализ жалоб, истории жизни и заболевания, многое дает в понимании болезни. Боли в области кишечника носят либо спастический, либо тупой распирающий характер, могут либо усиливаться при дефекации, либо ослабевать. Обычно они усиливаются в результате приема пищи, вызывающей метеоризм (молоко, квас, пиво, блины, яблоки, капуста). Однако спектр жалоб значительно шире и во многом обусловлен патологией желудка, желчного пузыря и психическими девиациями. Из факторов, напрямую влияющих на функцию кишечника, следует выделить прежде всего фактор питания. Больного целесообразно попросить составить «пищевой дневник», т. е. перечень продуктов, блюд, напитков, съеденных и выпитых за несколько дней. Чаще всего выявляется так называемый «бутербродный» вариант питания — высококалорийная, белковая и мучная пища, отсутствие или недостаточное количество клетчатки, растительных волокон, растительных жиров. Желательно получить информацию о «ритуале опорожнения кишечника», об образе жизни (физическая активность, характер работы и отдыха).
Пальпация живота позволяет оценить состояние передней брюшной стенки, тонус и болевую реакцию толстой кишки, размеры печени, селезенки, «болевые точки».
При планировании лабораторно-инструментального обследования (3-го этапа диагностического поиска) можно взять за основу «Стандарты диагностики. », рекомендованные для синдрома раздраженного кишечника с запором (шифр К 59.0).
Обязательные лабораторные исследования (однократно)
Обязательные инструментальные исследования (однократно)
Обязательна консультация колопроктолога. Консультация специалистов по показаниям: гинеколога, уролога, физиотерапевта, невропатолога.
В структуре жалоб, предъявляемых больными, можно четко выделить синдром кислой желудочной диспепсии, синдром правого подреберья и желчной диспепсии, синдром кишечной дискинезии и синдром девиации психологического облика.
Мы проанализировали клиническую картину хронического запора при СРК и функциональном запоре, т. е. при расстройстве моторной и секреторной функции кишечника, преимущественно толстой кишки без структурных изменений органа в возрастном аспекте, при этом были проведены суточное мониторирование внутрипищеводного, внутрижелудочного и внутридуоденального рН, ультразвуковая холецистография после желчегонного завтрака, периферическая компьютерная электрогастроэнтерография, психологическое тестирование. Представлены результаты обследования 135 больных.
Анализ результатов исследования внутрипищеводного рН в течение 24 ч показал, что в группе больных в возрасте до 40 лет рН-метрические признаки гастроэзофагеальной рефлюксной болезни (ГЭРБ) отмечались в 10%, в возрастной группе 41–60 лет — в 19%, а в группе лиц старше 61 года — в 33% случаев.
С увеличением возраста развитию ГЭРБ способствовали нарастание избыточной массы тела, прием лекарственных препаратов, расслабляющих нижний пищеводный сфинктер (нитраты, блокаторы кальциевых каналов), пассивный образ жизни (длительное нахождение в горизонтальном положении), нежелание отказаться от вредных привычек (курение, употребление кофе, шоколада, томатов).
Анализ базальной кислотности желудка в трех возрастных группах показал, что у пациентов с запорами достоверно чаще по сравнению с контрольной группой определяется гиперсекреция: в группе 20–40 лет в 75%, у лиц 41–60 лет в 76%, у пациентов старше 61 года в 66% случаев.
У 54% обследованных больных были диагностированы дуоденогастральные рефлюксы; в контрольной группе этот показатель составил 0%. Возрастных различий при этом не выявлялось.
У пациентов с запорами электрическая активность желудка, двенадцатиперстной кишки, тощей и подвздошной кишки была достоверно выше, чем в контрольной группе. Электрическая же активность и коэффициент ритмичности толстой кишки при хроническом запоре значительно ниже нормы и достоверно ниже, чем в контрольной группе. Также у пациентов с запорами отмечена электрическая дискоординация на участке двенадцатиперстная/тощая кишка и подвздошная/толстая кишка. Снижение базальной электрической активности толстой кишки встречалось во всех возрастных группах и может быть использовано в качестве параметра хронического запора.
Компьютерная электрогастроэнтерография выявила также во всех возрастных группах неадекватный ответ на пищевую нагрузку всех исследуемых отделов желудочно-кишечного тракта.
Ультразвуковое исследование выявило у 71% обследованных измененную форму желчного пузыря, обычной формы, но удлиненный желчный пузырь был у 10% обследованных, дискразия желчи выявлена у 24%, холелитиаз диагностирован у 9%. Ультразвуковые признаки хронического бескаменного холецистита отмечались у 64% больных хроническим запором.
Таким образом, можно констатировать значительную распространенность холецистопатии. Возрастных особенностей, за исключением роста числа в старшей возрастной группе перенесших холецистэктомию по поводу ЖКБ и больных с дискразией желчи, не отмечено.
Ультразвуковая холецистография выявила в общей группе преобладание гиперкинетического типа моторики желчного пузыря (у 48% обследованных), гипо- и нормокинетические типы моторики распределились поровну. Можно отметить увеличение с возрастом количества пациентов с гиперкинетическим типом моторики: 30% — в 1-й группе, 40% — во 2-й группе и 75% — в 3-й группе. Возможно, это связано с более «жестким» соблюдением диеты, исключением потребления яиц и жиров в старших возрастных группах.
О частом сочетании дискинезии толстой кишки и дискинезии желчного пузыря — от 35 до 63% — сообщается в литературе [2, 7]. Следует подчеркнуть, что характер болей в правом подреберье (синдром правого подреберья) не коррелировал с типом моторики пузыря.
Еще В. П. Сербский в 1906 г. писал, что больные с пораженными органами пищеварения являются «пессимистами, постоянно чувствующими свое нездоровье и смотрящими самыми мрачными глазами на жизненный круговорот».
Психологическое тестирование и консультация специалиста по пограничным психическим расстройствам (психиатра) показали, что у пациентов с хроническим запором чаще выявляются аффективные расстройства, главным образом депрессия различной глубины и структуры. При аффективных расстройствах наблюдается игнорирование позывов к дефекации (при ощущении крайней усталости), их притупление (при захваченности пациента мыслями депрессивно-ипохондрического содержания). Имеются и элементы психогенной анорексии. Как известно, вид пищи или разговоры о еде и главное прием пищи стимулируют двигательную активность кишечника. Полное равнодушие, неприязнь или отвращение к еде значительно снижают возможность нормального перистальтического процесса. В генезе запоров имеет значение самоограничение в количестве выпиваемой жидкости, а также боязнь натуживания у больных кардиофобией; кроме того, следует учитывать фактор злоупотребления спазмолитиками, снотворными, транквилизаторами. Депрессия осложняет течение запора, ухудшает клиническую картину, ведет к увеличению числа обращений за медицинской помощью. Депрессивное расстройство может осложнить и замедлить процесс выздоровления.
Удалось также выяснить, что 25% больных ранее при лечении помимо соматической терапии применяли психотропные препараты: это были амитриптилин, реланиум, сонапакс, эглонил, золофт. Чаще — в 60% случаев — использовался только один психотропный препарат, реже — комбинация этих лекарств.
При сопоставлении выявленной патологии по возрастному критерию было выявлено, что в группе пациентов 20–40 лет чаще отмечались черты эмоциональной неустойчивости, невротические расстройства, аффективная патология и астенические состояния, в старших возрастных группах преобладали аффективная патология (депрессии, расстройство адаптации) и тревожные расстройства.
Особое место в развитии психических девиаций при запорах принадлежит так называемому дисбактериозу. Нами отмечено, что на течение хронического запора влияло не нарушение соотношения микрофлоры, так как дисбиоз был незначительным, а отношение больного к результату анализа кала на дисбактериоз. У пациентов складывалась собственная «внутренняя картина» заболевания, где ведущей причиной данного состояния было нарушение соотношения кишечной микрофлоры. Поэтому «синдром избыточного бактериального роста» может рассматриваться как пусковой механизм психопатологических расстройств у пациентов с конституциональной предрасположенностью к патологическому реагированию. Следует отметить, что ряд авторов, анализируя результаты применения препаратов, применяющихся для нормализации микрофлоры кишечника, приходят к выводу, что улучшение клинической картины (исчезновение симптоматики дисбактериоза) обусловлено самовнушением больного [2, 5].
В 1902 г. врач G. W. Jackson писал: «Стоит только почитать бесконечные рекламы слабительных или прикинуть, сколько таковых продается в любом аптекарском магазине, чтобы получить представление о том, как широко распространена беспомощность в борьбе с одним из страшнейших бичей современности — запором». Несмотря на то, что с тех пор прошло более 100 лет, сказанное в полной мере справедливо и сегодня.
Анализ жалоб и статуса больных хроническим запором позволяет сделать вывод, что в классическую схему немедикаментозной и лекарственной терапии целесообразно включить задачи, учитывающие состояние пищевода (ГЭРБ) и желудка (гиперацидитас), нарушение моторной функции желчного пузыря и психические девиации (депрессия, тревожно-ипохондрические расстройства, расстройства адаптации).
Важнейшим звеном немедикаментозной терапии запоров при СРК и функциональном запоре является диета с высоким содержанием пищевых волокон.
 |
| Таблица. Классификация препаратов слабительного действия |
Естественным донатором растительных волокон являются овощи, фрукты, хлеб из муки грубого помола. При сочетании запоров и ГЭРБ нежелательно использовать продукты, стимулирующие кислотопродукцию — кислые фрукты, квашеную капусту, горькие овощи (редис, редька), пряности.
Непереваренные пищевые волокна задерживают воду в пищеварительном тракте, размягчают кал, усиливают пропульсивную перистальтику. Но большие объемы пищи, поступая в желудок, увеличивают количество и длительность пищеводно-желудочных рефлюксов, поэтому при ГЭРБ рекомендовано дробное питание.
Эффективным средством являются мелкие белые пшеничные отруби. Принимать их следует, постепенно наращивая объем до того, как будет установлена доза, вызывающая необходимый эффект. Начинать прием следует с чайной ложки сухих отрубей 2–3 раза в день за 20 мин до еды, обязательно запивая эту порцию 100 мл жидкости (воды). Отруби должны набухать, связываться с водой в желудочно-кишечном тракте, поэтому не следует их предварительно заливать, кипятить, добавлять в суп или кефир. Через 3–5 дней дозу отрубей и воды увеличивают в 2 раза и так далее, доводя до 1–2 столовых ложек. Длительность курса — 6–8 месяцев. При наличии ГЭРБ целесообразно значительно (на 1,5–2 ч) увеличивать интервал между приемом отрубей и приемом пищи.
В терапии запоров большое значение имеет завтрак. Желательно, чтобы утром срабатывали два рефлекса: гастроцекальный (наполнение желудка после ночного голодания) и ортостатический (быстрый переход из горизонтального положения в вертикальное), т. е. те факторы, которые стимулируют перистальтику кишечника.
При наличии дисформии желчного пузыря, застое желчи целесообразно за 15–20 мин до еды употреблять 1 столовую ложку растительного масла, так как прием масла оказывает выраженный желчегонный эффект и стимулирует перистальтику.
В диетические рекомендации следует внести коррективы. При ГЭРБ целесообразно принимать пищу дробно 4–5 раз в день, не переполняя желудок, следует избегать газированных напитков, не принимать горизонтальное положение после еды. Увеличение объема пищи не должно происходить за счет продуктов, стимулирующих кислотопродукцию желудка. Желательно употреблять нежную клетчатку (вареные морковь, тыкву, свеклу, кабачки, цветную капусту; чернослив и курагу). Творог, который может обладать закрепляющим эффектом, все же необходим, как донатор кальция, поэтому его следует употреблять с «наполнителями» в виде творожно-гречневой, творожно-морковной или творожно-яблочной запеканки.
И при запорах, и при ГЭРБ, и при дискинезии желчного пузыря противопоказаны кофе, чай (исключение составляет некрепкий чай с молоком), шоколад, сдоба. Не рекомендуется переполнять желудок, следовательно, достаточное количество жидкости лучше принимать с отрубями, отделяя от трапезы на 1,5–2 ч. В день пациент должен употреблять не менее 2–2,5 литров жидкости.
Физические упражнения, направленные на укрепление брюшного пресса, не должны повышать внутрибрюшного давления и способствовать рефлюксу желудочного содержимого в пищевод. Рекомендуется проводить самомассаж (по часовой стрелке) толстой кишки, массаж передней брюшной стенки. Следует скоррегировать образ жизни в сторону увеличения физической активности.
При сочетании ГЭРБ и запоров в комплекс терапии включают: омепразол (омез, ромесек, ультоп, гастрозол) 20 мг 1 раз в сутки на ночь, или рабепразол (париет) 20 мг на ночь, или эзомепразол (нексиум) 20 мг на ночь, или ранитидин 300 мг на ночь, или фамотидин 20 мг на ночь.
Прием этих препаратов, подавляющих кислотопродукцию, длительный (несколько месяцев), под контролем ЭГДС и рН-метрии.
В комплекс лечебных мер включают домперидон (мотилиум, мотилак) — средства, повышающие тонус нижнего пищеводного сфинктера и моторику ЖКТ. Домперидон принимают по 10 мг 3 раза в день курсами по 7–14 дней.
Из антацидов можно рекомендовать только магния карбонат, магния гидроксид, маалокс, через 30–40 мин после еды. Магния карбонад — невсасывающийся антацид — таблетки шипучие 625 мг. Магния гидроксид — антацидное и слабительное средство: таблетки 300 мг, суспензия — флакон 415 мл. Маалокс, гидроксид алюминия, гидроксид магния, не обладает закрепляющим эффектом.
Дисформия и дискинезия желчного пузыря требуют увеличения в диете растительных жиров и назначения желчегонных (холеретиков и холекинетиков) — аллохола, холензима, фламина, танацехола, хофитола.
При психических девиациях необходима консультация специалиста.
В компетенции терапевта назначение сульпирида (эглонила) по 50 мг утром и днем — препарата, позитивно влияющего на моторику ЖКТ и обладающего антидепрессивным действием.
Диетическое лечение хронического запора и применение отрубей играют большую роль в комплексной терапии. Если не удалось добиться нормализации стула, подключают слабительные препараты.
Целью фармакотерапии запора является нормализация консистенции стула, а не достижение ежедневных дефекаций. Слабительные препараты можно назначать и на первом этапе лечения запоров с целью более эффективного восстановления утраченного дефекационного рефлекса.
Согласно классификации Д. Р. Лоуренса и П. П. Беннит, препараты слабительного действия можно разделить на несколько групп (табл.).
К первой группе относятся растительные волокна, метилцеллюлоза и гидрофильные коллоиды, осмотические слабительные, синтетические дисахариды. К растительным волокнам, в свою очередь, относятся отруби, морская капуста, льняное семя, семя подорожника, агар-агар, а также препараты метилцеллюлозы, мукофальк. Благодаря способности связывать воду, они увеличивают массу стула, размягчают консистенцию и ускоряют продвижение химуса по толстой кишке. Синтетический дисахарид — лактулоза (нормазе, дюфалак). Однако лактулоза индуцирует газообразование и вздутие кишечника. Более того, кишечная микрофлора адаптируется к ежедневному приему неадсорбируемых сахаров. Это обстоятельство снижает эффективность этих препаратов при длительном лечении и также вынуждает постоянно увеличивать их дозу для достижения эффекта.
Осмотические слабительные представлены плохо всасывающимися углеводами (сорбитол, ксилитол), солевыми слабительными (магния сульфат, натрия сульфат, карловарская соль) или высокомолекулярными полимерами, способными задерживать молекулы воды — макроголь (форлакс). Оставаясь в тонкой кишке, они повышают осмотическое давление химуса и способствуют секреции воды в просвет кишки. В результате в толстую кишку поступает большое количество жидких каловых масс, которые стимулируют перистальтику и легко продвигаются по кишечнику. В отличие от большинства слабительных эти препараты не оказывают раздражающего действия на слизистую оболочку толстой кишки и не вызывают привыкания [5, 6].
Ко второй группе относят вазелиновое, миндальное, оливковое масла, норгалакс, энимакс. Минеральные масла целесообразно применять в случаях, когда нужно достичь быстрого эффекта, например у больных в послеоперационном периоде.
К третьей группе относят препараты растительного происхождения, содержащие антрагликозиды (препараты листьев сенны и сабура, корня ревеня, плодов жостера, коры крушины — экстракт крушины) и синтетические (бисакодил, дулколакс, гутталакс, лаксигал), касторовое масло.
К сожалению, из-за растительного происхождения многих слабительных этой группы, их нередко используют без консультации врача. Кроме того, они входят в состав многих слабительных чаев. Однако их применение оправдано, когда другие способы нормализации моторной функции кишечника полностью исчерпаны. Такое негативное отношение к этим препаратам сложилось у авторов на основании многолетних исследований.
Динамическое наблюдение показало, что через 5 лет приема реагируют на те же слабительные только 50% больных, а через 10 лет — только 11% [1, 5, 11].
Лечение запора представляет собой непростую задачу, которую усложняет привыкание пациентов к систематическому употреблению слабительных средств. Особенно часто их применяют пациенты пожилого возраста. Следует также отметить, что злоупотребление слабительными препаратами может нарушать всасывание других лекарственных средств за счет быстрого транзита и химического связывания, что особенно важно в терапии лиц пожилого возраста с сочетанной симптоматикой. Кроме того, слабительные препараты противопоказаны при воспалительных процессах в брюшной полости, лихорадочных состояниях, беременности. Бесконтрольный прием слабительных средств достаточно быстро приводит к снижению эффекта, это заставляет больных увеличивать дозу, доводя ее до сверхвысокой, что, в свою очередь, может вызвать тяжелые поражения печени и почек.
Противопоказаниями для всех слабительных служат кишечная непроходимость, токсическая дилатация толстой кишки, подозрение на аппендицит, «острый живот», кишечное кровотечение.
Основой лечения запора является устранение причины, вызывающей его, а применение слабительных средств должно носить вспомогательный характер. Назначение слабительных средств без установления причин запора недопустимо (О. Н. Минушкин, Г. А. Елизаветина, 1999; Г. А. Григорьева, 2003; В. Г. Румянцев, 2002).
В. М. Махов, доктор медицинских наук, профессор
Л. А. Береснева
ММА им. И. М. Сеченова, Москва
По вопросам литературы обращайтесь в редакцию.
Симптомы запора у взрослых
Количество просмотров: 282 241
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 17 минут
Что считать запором
Чтобы разобраться, какие симптомы характеризуют запор, или, как говорят врачи, колостаз, нужно определиться с физиологическими нормами дефекации. Они зависят от индивидуальных особенностей: функциональной активности и состояния микрофлоры пищеварительного тракта, характера питания. Играет роль и ряд внешних условий.
Нормой гастроэнтерологи считают 1 :
Конечно, понятие нормы индивидуально, но все же есть общие признаки, которые указывают на нарушение стула.
Симптомы запора у взрослых 1 :
Кроме того, в диагностике колостаза обязательно учитываются субъективные ощущения 1 :
Нарушение стула может быть хроническим. По мнению международных экспертов, в области гастроэнтерологии, для диагностики хронического запора достаточно, чтобы на протяжении года в течение трех месяцев в четверти случаев дефекации наблюдалось два из вышеперечисленных признаков 1,2 :
Причины запоров
1. Образ жизни и питание
2. Физиологические состояния
3. Эндокринные нарушения
4. Неврологические заболевания
5. Психоэмоциональные нарушения
6. Нарушенная проходимость пищеварительного тракта
7. Побочное действие лекарств
8. Функциональные проблемы тазового дна
Задержки стула могут быть обусловлены слабостью мышц и опущением прямой кишки, несогласованной работой анальных сфинктеров, повышенным тонусом и парадоксальным их сокращением при возникновении позыва к дефекации и другими факторами.
Чем опасны запоры
С точки зрения развития рака толстой кишки тревожными признаками при запоре считаются 2 :
В случае хронических проблем с опорожнением кишечника, особенно при появлении вышеописанных тревожных симптомов, обязательны консультация врача и обследование для уточнения причин нарушения дефекации и исключения рака.
Диагностика и обследование при запоре
Диагностировать болезни внутренних органов и эндокринные заболевания, сопровождающиеся проблемами дефекации, помогают УЗИ, МРТ и лабораторные исследования крови, мочи, кала.
Методы лечения
Лечение нарушений дефекации зависит от причин, их вызвавших.
Изменение образа жизни и питания
Рекомендации, касающиеся корректировки образа жизни и характера питания, применимы во всех случаях запоров.
1. Характер питания
Поскольку покрыть потребность в пищевых волокнах исключительно за счет питания проблематично, врачи рекомендуют пациентам принимать клетчатку в концентрированном виде 3 : пшеничные отруби, агар-агар, льняное семя, шелуху семена подорожника (псиллиум), шрот расторопши 1, 2.
2. Обязательный завтрак
3. Соблюдение водного режима
4. Лечебная физкультура
5. Правильные привычки
Медикаментозная терапия
Ее назначает врач в соответствии с типом запора с целью опорожнения прямой кишки, облегчения состояния и нормализации работы пищеварительного тракта.
Слабительные средства
К средствам, оказывающим послабляющее действие, относятся несколько групп препаратов. Определить, какой из них лучше всего подходит при тех или иных симптомах запора у взрослого человека, может только врач. Несмотря на общность показаний для использования, такие лекарства имеют разные механизмы действия и побочные эффекты – это всегда нужно учитывать.
Регуляторы моторики
Пробиотики
Биофидбэк-терапия
Хирургическое лечение
Запор – сложная проблема гастроэнтерологии, решение которой во многом зависит от своевременности диагностики и лечения. С учетом того, что затрудненная дефекация может быть симптомом тяжелого заболевания, при повторении запоров консультация врача обязательна.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Спастический запор: причины, симптомы, особенности и лечение
Количество просмотров: 76 053
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 6 минут
Механизм развития расстройства может быть разным, в зависимости от моторной (двигательной) активности толстой кишки. Поэтому запоры у взрослых принято делить на 2 типа 1,6 :
В данной статье расскажем подробнее, почему развивается спастический запор, какие симптомы типичны для него и как восстановить регулярный стул.
Причины спастического запора
Далее подробно остановимся на каждом факторе.
Психогенные факторы
Функцию внутренних органов, в том числе и желудочно-кишечного тракта (ЖКТ), контролирует вегетативная нервная систем. Сбой в ее работе, приводящий к спастическому запору, могут вызвать следующие факторы 2,6 :
Синдром раздраженного кишечника
Болезни толстой кишки
Помимо колитов, спазм кишечной стенки вызывают¹⁹:
Поэтому при тяжелых и длительных запорах нельзя заниматься самолечением — требуется в срочном порядке обратиться за медицинской помощью.
Симптомы спастического запора
Спастический запор относится к функциональному расстройству, то есть не связан с изменением структуры кишечника. Такое нарушение стула можно узнать по следующим симптомам 7 :
Поскольку при хронических упорных запорах токсины вовремя не удаляются из желудочно-кишечного тракта, развивается так называемая кишечная аутоинтоксикация. Она проявляется 6 :
Нельзя откладывать визит к врачу, если на фоне внезапной задержки стула появляются 7 :
Стадии
Выделяют три стадии запора 9 :
Особенности спастического запора у детей
Задержка стула — частая проблема у детей, особенно у младенцев¹⁰.
Спастический запор у ребенка проявляется следующими симптомами: 11
Дети до 12 месяцев 12,16
Дети старше 12 месяцев 12,19
Диагностика
Чтобы точно определить причину задержки стула и выяснить, связана ли она со спазмом, врач может назначить ряд исследований 1 :
Лечение и профилактика спастического запора
Диета
Важно нормализовать пищевой рацион. Диета при спастическом запоре должна включать 4 :
Физическая нагрузка
Помогают ли народные средства?
Лекарственные препараты
Для симптоматической терапии запоров у взрослых применяются следующие слабительные 8 :
Коррекция запора у детей должна быть комплексной, последовательной и индивидуализированной. Терапия включает 14,16 :
Микролакс ® в лечении спастического запора
В составе микроклизмы — 3 активных компонента: цитрат натрия, лаурилсульфоацетат натрия и сорбитол. В комплексе они способствуют:
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Массаж кишечника при запорах взрослых
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
Физиотерапия при синдроме раздраженного кишечника
Журнал: Вопросы курортологии, физиотерапии и лечебной физической культуры. 2013;90(2): 51‑56
Филимонов Р.М., Фаустова Ю.И., Филимонова Т.Р. Физиотерапия при синдроме раздраженного кишечника. Вопросы курортологии, физиотерапии и лечебной физической культуры. 2013;90(2):51‑56.
Filimonov RM, Faustova IuI, Filimonova TR. The application of physiotherapy for the treatment of irritated bowel syndrome. Voprosy kurortologii, fizioterapii, i lechebnoi fizicheskoi kultury. 2013;90(2):51‑56. (In Russ.).
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
Среди заболеваний толстой кишки большое место занимают так называемые функциональные, и в частности синдром раздраженной кишки, или синдром раздраженного кишечника (СРК), который многими исследователями рассматривается как полиэтиологическое заболевание, характеризующееся нарушениями моторно-эвакуаторной и иногда секреторной функции тонкой и толстой кишки при отсутствии морфологических изменений стенки кишки [1].
Согласно Римским критериям III выделяют следующие типы СРК:
1. СРК с запором.
2. СРК с диареей.
3. СРК, смешанный тип.
4. Неклассифицируемый СРК.
Сложность и неоднозначность как этиологических факторов, так и патогенетических механизмов, лежащих в основе указанной патологии, приводят к постоянному пересмотру критериев отбора больных с СРК, классификации этой патологии, а также частой смене подтипов СРК, что в значительной степени обусловливает трудности не только в диагностике, но и в лечении СРК [2].
Проведенные исследования свидетельствуют о неоднозначном типе соматопсихических расстройств у больных с СРК [3]. Что касается висцеральной гиперчувствительности (ВГЧ), которая является важным дифференциально-диагностическим признаком при СРК, то к ней, как считают ряд авторов [4], приводят практически те же факторы, что и к СРК в целом.
В качестве основных звеньев СРК рассматриваются церебральные и спинальные нарушения, которые приводят к ВГЧ нервного аппарата кишечника, стрессовые ситуации, способствующие нарушению моторно-эвакуаторной функции тонкой и толстой кишки, в том числе отрицательные эмоции, кишечные формы пищевой аллергии, высокая функциональная активность тонкой кишки в отношении повышенной секреции ее клетками непептидных и пептидных эндогенных регуляторов и гормонов, синдром избыточного бактериального роста в дистальных отделах тонкой кишки и нарушение микрофлоры толстой кишки.
Все вышеизложенное дает основание отечественным ученым заменить общепризнанное в Европе и Северной Америке название «синдром раздраженной толстой кишки» на «синдром раздраженного кишечника» [5]. Кроме этого значительное преобладание субъективных жалоб, их непостоянство представляют большие трудности для практикующего врача в оценке тяжести клинического течения СРК.
Помимо непостоянства клинической симптоматики сложные и не до конца изученные связи между центральной и энтеральной нервной регуляцией при этом заболевании снижают эффективность медикаментозного лечения [6, 7].
Недостаточная эффективность медикаментозной терапии обусловлена также и тем, что применяемые при лечении препараты направлены, как правило, на определенное патогенетическое звено без учета всей сложности взаимосвязей патогенетических механизмов заболевания. И как показывают данные литературы, медикаментозное лечение эффективно только при некоторых симптомах и не у всех пациентов [2].
Следует отметить, что помимо отсутствия стойкого терапевтического эффекта при применении современных медикаментозных препаратов нельзя исключить возможность появления побочных эффектов при их использовании. Все вышеизложенное приводит к поиску возможности использования альтернативных медикаментозному лечению методов, а именно физиотерапии. В отличие от медикаментозной терапии физиотерапия природными и преформированными лечебными факторами направлена на комплексное воздействие как на местные, так и на центральные нейрогуморальные механизмы [8].
Надо сказать, что, несмотря на огромный положительный опыт использования физиобальнеотерапии в лечении заболеваний органов пищеварения, дифференцированное ее применение в лечении СРК имеет место только в последние годы. Тем не менее полученные данные дают обнадеживающие результаты не только в практическом, но и в научном плане. Однако физиотерапевтические и другие нелекарственные медицинские технологии применяются в лечении СРК явно недостаточно, без учета их преимуществ по сравнению с лекарственной терапией, а возникающие вопросы в процессе применения того или иного физического фактора требуют целенаправленного изучения.
Так, в исследованиях [9] при СРК использовались интерференционные токи (ИТ) по трансцеребральной методике и локально на область проекции толстой кишки, которые, по данным литературы, обладают выраженным анальгетическим и седативным эффектами, способствуют снижению повышенной вегетативной реактивности и оптимизируют вегетативный тонус. Было показано преимущество локального воздействия ИТ на область проекции толстой кишки при СРК с преобладанием запоров и трансцеребрального воздействия при СРК с преобладанием диареи [9]. При этом вызывает несомненный интерес уменьшение степени выраженности дисбиоза толстой кишки при трансцеребральном воздействии ИТ по сравнению с воздействием ИТ на проекцию толстой кишки. К сожалению, этот факт остался за пределами обсуждения автором.
Кроме этого в лечении СРК использовали бегущее импульсное магнитное поле (БИМП), учитывая его антистрессорное и аналгезирующее действие [9].
Однако при сравнительном изучении анальгетического действия ИТ и БИМП, положительные результаты были в пользу ИТ (63,3 и 36,7% соответственно).
Автор связывает анальгетический эффект со снижением субстанции Р и повышением уровня серотонина в крови при использовании ИТ, в то время как воздействие БИМП не оказало существенного влияния на динамику этих трансмиттеров. Но если это так, то за счет чего достигнут анальгетический эффект при использовании БИМП у 36,7% больных с СРК и с чем связано отсутствие анальгетического эффекта у 46,7% больных, получавших ИТ?
В связи с этим нельзя оставить без внимания и вывод автора о том, что повышение уровня серотонина и уменьшение концентрации субстанции Р в принципе не очень зависело от типа физиотерапевтического воздействия (т.е. было выражено примерно в равной степени).
При использовании ИТ при трансцеребральной методике лечебный эффект формируется за счет стимулирующего влияния токов на подкорко-стволовые структуры мозга, нейрогуморальную эндокринную и иммунную системы. При этом за рамками указанного лечебного воздействия остаются не только вопросы, касающиеся конкретных механизмов влияния ИТ на те или иные структуры мозга и системы, но и сама необходимость его сугубо стимулирующего влияния на указанные системы гомеостаза организма [10, 11]. Нам представляется, что на данном этапе невозможно оценить избирательное влияние электрических токов на конкретные структуры головного мозга, учитывая их внутреннюю анатомо-физиологическую связь с системами организма.
Также хорошо известно, что в передаче потока болевых импульсов, как и в регуляции моторной функции кишечника, имеется сложная взаимосвязь нервных (парасимпатические и симпатические импульсы) и гуморальных (гастроинтестинальные гормоны: ВИП, мотилин, бомбезин, соматостатин; нейромедиаторы: ацетилхолин, тахинины, NO, ГАМК, опиоидные пептиды, серотонин, брадикинин, ПГ, субстанция Р) механизмов [12]. Хорошо известно, что концентрация гормонов в сыворотке крови представляет собой интегральный показатель, отражающий баланс выработки и потребления гормонов. Однако сдвиг этого показателя в ту или другую сторону во многом зависит не только от использования того или иного физического фактора, но и от функционального состояния организма в момент исследования, а также его индивидуальных особенностей.
В 2010 г. использовался метод низкоинтенсивной импульсной биосинхронизированной магнитотерапии на проекцию толстой кишки у больных с СРК с запорами [13]. В применении этого метода авторы исходили из того, что в низкоинтенсивном режиме с частотой, совпадающей с частотой биопотенциала кишечника, данный метод оказывает биорезонансное воздействие и способствует нормализации общей и регионарной гемодинамики, улучшению микроциркуляции и оптимизации вегетативного тонуса. В качестве интегративных показателей определялось состояние вегетативной нервной системы. Использовали данные анализа вариабельности сердечного ритма (ВСР) с применением аппарата Рамена-Варикард, позволяющего провести анализ вегетативного баланса, определить преимущественный тип вегетативной регуляции.
По данным вышеназванных исследователей, после курса лечения произошел сдвиг вегетативной регуляции в сторону активизации автономной энтеральной нервной системы и устранение центрального дисбаланса за счет снижения центральных механизмов регуляции моторики толстой кишки и активации автономных механизмов регуляции, что способствовало нормализации моторной функции толстой кишки.
Информативность оценки ВСР и других показателей функциональных резервов организма [14], оцениваемых с помощью аппаратно-программного комплекса «Резервы здоровья», позволяет рекомендовать этот комплекс для оценки эффективности немедикаментозной терапии СРК [15].
Следует отметить, что и комплексное применение физиотерапевтических факторов, воздействующих на разные звенья патогенеза СРК, достаточно эффективно.
В лечении СРК А.А. Бирюкова [16] использовала ректальные тампоны (температура 39 °С) сульфидной иловой тамбуканской грязи в сочетании с рефлекторно-сегментарными аппликациями температурой 40—42 °С продолжительностью 30 мин (на курс 10 процедур через день), а также электрофорез грязевого раствора на проекции водителей ритма толстой кишки, ректальный электрофорез грязевого раствора и питье минеральной cульфатной кальциево-магниево-натриевой воды «Московская» температурой 39 °С, 150 г на прием за 30 мин до еды. По результатам исследования автор отметила высокую эффективность лечебной грязи практически при всех вариантах СРК, особенно при болевом синдроме.
Близким к действию лечебной грязи было наружное воздействие электрофорезом грязевого раствора. При снижении чувствительности слизистой оболочки и нарушении функции запирательного аппарата лучшие результаты лечения давали методики внутриполостных ректальных процедур (постоянным электрическим током и электрофорезом грязевого раствора).
Прием минеральной воды (МВ) «Московская» оказался малоэффективным методом в лечении СРК. Автор подчеркивает, что лечебная грязь при астеноневротических состояниях в ряде случаев усиливала их проявление, что касается иммунологической реактивности, то указанные методики положительно влияли на иммунологическую реактивность организма.
По данным ряда авторов [17], использование йодобромных ванн (температура 36—37 °С) и ИТ на область толстой кишки (сила тока 30—50 мА, частота 10 Гц, 10 процедур ежедневно), приводит к нормализации тонуса кишечника, улучшению биоценоза, снижению болевого синдрома у 60% больных СРК. Присоединение криомассажа к данной методике увеличивало эффективность лечения до 78%.
Применение крио-СМТ при запорах [18, 19], которые патогенетически едва ли имеют большое различие с СРК с запорами, было достаточно эффективным в уменьшении болевого и диспепсического синдромов, метеоризма, астеноневротического синдрома и нормализации стула. При раздельном применении криотерапии и СМТ эффект был менее выражен.
И.И. Дегтярева [5] предлагает при болевом синдроме, спастических явлениях и поносе назначение согревающих компрессов на живот, озокерита при температуре 50—60 °С на 20—30 мин, индуктотермии, электрического поля УВЧ. При запорах для повышения тонуса мышц — диадинамические токи, СМТ, гальванизацию области живота, гидропроцедуры (теплые ванны, восходящий и циркулярный души). В зависимости от преобладания тех или иных нарушений моторной деятельности кишки, температура водных процедур колеблется от 33—34 до 37—38 °С, поскольку холодные водные процедуры чаще усиливают перистальтику кишки, а теплые замедляют.
К сказанному следует добавить необходимость изучения и комплексного применения в практике физиотерапии и медикаментов, широко применяемых сегодня для лечения СРК (дицетел, дюфалак, дюспаталин и т.д.). В частности, И.Н. Ручкина и И.А. Незнамова [20] отмечает, что при включении криомассажа (10—12 процедур) в комплексную терапию больных с СРК с диарейным синдромом быстрее достигалась ремиссия заболевания, что давало также возможность свести до минимума назначение симптоматической медикаментозной терапии.
Определенные трудности представляет оценка иммунных нарушений при СРК, поскольку характер изменений эпителиальных клеток кишечника (воспаление, дистрофический процесс) не может не сказываться на регуляции врожденного иммунного ответа. Эпителиальные клетки кишечника являются компонентом мукозной иммунной системы и участвуют во врожденных и адаптивных защитных механизмах, запуская и регулируя врожденный иммунный ответ, в том числе и на патогенные микроорганизмы. Хемокины, вырабатываемые эпителиальными клетками, регулируют миграцию лимфоцитов. Собственная пластинка населена плазматическими клетками, которые производят антитела и секретируют иммуноглобулин (Ig) А в просвет кишечника. Там же находятся в большом количестве СD4-Т-клетки, макрофаги, тучные и дендритные клетки, эозинофилы. Таким образом, функционирование билиарной и активированной иммунной систем кишечника зависит от наличия нормальной микрофлоры [21].
По данным И.Н. Ручкиной и И.А. Незнамовой [20], у больных с СРК гуморальные показатели иммунного статуса оказались измененными незначительно. Слабая по интенсивности продукция антител классов IgG и IgE свидетельствовала о продолжительной антигенной стимуляции и незавершенности иммунного ответа, что, по мнению авторов, характерно для хронического инфицирования организма больных, сопровождающегося длительным поступлением чужеродных антигенов в небольшом количестве.
Несомненный интерес представляет изучение дисбиотических нарушений кишечника при СРК и их роли в генезе этого заболевания. Является ли изменение микрофлоры кишечника следствием или причиной возникновения СРК?
Если относительно дисбиотических нарушений в кишечнике у большинства исследователей нет расхождений, то относительно профиля содержания отдельных летучих жирных кислот они имеются. Это указывает на сложность метаболических изменений в кишечнике, которые зависят от характера не только микрофлоры, но и патологических изменений в слизистой, индивидуальных особенностей организма, характера питания и функциональных нарушений других органов пищеварения и организма в целом. Вышесказанное в полной мере может быть отнесено и к изменению нейротрансмиттеров (серотонин, ГАМК, субстанция Р и т.д.) и иммунного статуса.
По данным С.А. Сафоновой и соавт. [22], у больных с СРК проницаемость кишечного барьера была повышена в 58,3% случаев, и положительный эффект последовательного применения антибактериальных препаратов и пробиотиков у больных с СРК как с диареей, так и с запорами привел автора к выводу о значимости патологического изменения кишечной микрофлоры в механизме нарушения проницаемости кишечного барьера.
Комплексное применение криомассажа и жидких синбиотиков при изменении кишечной микрофлоры было достаточно эффективным при СРК с запорами [23].
Применение в санаторно-курортных условиях комплекса, состоящего из углекислых ванн (8—10 процедур), внутреннего приема и сифонных промываний кишечника МВ «Ессентуки №4», грязевых болтушек ректально, биологических добавок «Лактусан» (по 1 чайной ложке 2 раза в день до еды) у больных СРК с дисбактериозом показало свою эффективность [24].
Важным с теоретической и практической точек зрения является решение вопроса относительно того, насколько обоснованным является рассмотрение СРК как сугубо функциональной патологии.
По данным А.А. Бирюковой и А.С. Артюхова [16], у больных с СРК выявлены морфофункциональные изменения слизистой оболочки толстой кишки, заключающиеся в зернистой или вакуольной дистрофии колоноцитов, катаральном воспалении слизистой с умеренно выраженной инфильтрацией ее плазматическими клетками в пределах собственной пластинки, уменьшение числа бокаловидных клеток эпителиального слоя и сохранение их в криптах, изменение синтеза и секреции слизи, что, по мнению авторов, служит одной из причин дисбактериоза и нарушения чувствительности слизистой толстой кишки.
Важным результатом исследований [1, 25] явилось подтверждение наличия структурных изменений в слизистой оболочке тонкой кишки. При ультраструктурном изучении эпителиоцитов тонкой кишки авторы обнаружили дистрофические изменения в ткани слизистой оболочки кишечника, степень которых нарастала от проксимальных отделов к дистальным, что проявлялось десквамацией эпителия, образованием микроэрозий, неравномерным утолщением базальной мембраны, ее фрагментацией и разрушением на некотором протяжении.
Аналогичные результаты были получены и И.Н. Ручкиной и И.А. Незнамовой [20] при электронно-микроскопическом исследовании слизистой оболочки толстой кишки, которая выявила развитие дистрофического процесса в эпителии и строме, при этом выраженность изменений также нарастала от проксимальных к дистальным отделам толстой кишки. Кроме этого, имело место повышение сосудистой проницаемости, появление субпопуляций незрелых лимфоцитов. В дистальных отделах толстой кишки, в эпителии увеличивалось количество бокаловидных клеток. Во многих криптах эпителий был представлен бокаловидными клетками, которые резко увеличивались в размерах за счет скопившегося в них секрета.
В свете изложенного трудно согласиться с безапелляционной точкой зрения ряда авторов [26], что механизм развития симптомов СРК не может быть объяснен структурными изменениями желудочно-кишечного тракта.
Поскольку, как считают патологи [27], «. даже тончайшие функциональные изменения клетки не могут произойти без соответствующих им структурных изменений в том или ином отделе внутриклеточного конвейера».
При этом необходимо также помнить, что, как считает И.В. Давыдовский [28], «фактически невозможно отграничить воспалительные процессы от других реактивных процессов жесткими рамками, придать ему характер «онтологической сущности», т.е. совершенно самостоятельного явления природы».
Таким образом, многообразие этиологических факторов, патогенетических механизмов, морфофункциональных изменений органов пищеварения, неоднозначность и сложность нейрогуморальной регуляции и составляет в целом такую разнообразную и не укладывающуюся в четко очерченные клинические рамки нозологию, как СРК.
В связи с этим разработка патогенетически обусловленных методик использования физиотерапевтических методов должна основываться на знании особенностей течения различных вариантов СРК, обусловленных сочетанием многих этиологических факторов, включая социальные, патогенетические механизмы, а также индивидуальные особенности организма. При этом свойственное физическим факторам комплексное лечебное воздействие на организм больных, направленное как на местные, так и на центральные нейрогуморальные механизмы, не должно превышать адаптивные возможности как тех или иных систем организма, так и организма в целом. При этом необходимо помнить, что биологические эффекты физических факторов в значительной степени зависят не только от локализации их воздействия, но и от их интенсивности [10].
Современные аспекты лечения запоров у детей
В питании больных с запорами должно присутствовать достаточное количество жидкости — воды, фруктовых соков, которые употребляются натощак, во время еды или в интервалах между приемами пищи
В питании больных с запорами должно присутствовать достаточное количество жидкости — воды, фруктовых соков, которые употребляются натощак, во время еды или в интервалах между приемами пищи
Медицинская литература располагает данными, свидетельствующими о том, что 40-60% взрослых пациентов и 90% больных детей с клинической симптоматикой, характерной для патологии желудочно-кишечного тракта, страдают функциональными заболеваниями. Из них запоры представляют наиболее серьезную проблему. В последнее время растет частота проявления функциональных запоров у детей, поэтому очень важна правильная коррекция этой патологии.
Запоры условно делятся на функциональные и органические. Функциональные запоры в зависимости от этиопатогенеза подразделяются на алиментарные, дискинетические, психоневрогенные, эндокринные, воспалительные (на фоне колита).
Лечение детей с запорами должно быть комплексным, при этом большое значение имеет диетотерапия. На ранних стадиях заболевания правильная диета, регулируя деятельность кишечника, во многих случаях приводит к нормализации стула без дополнительного применения медикаментозных средств.
Степень нарушений кишечной секреции при заболеваниях кишечника в значительной мере определяется набором продуктов и характером их кулинарной обработки. По воздействию на моторную функцию пищевые вещества разделяются на три группы: усиливающие моторную функцию, замедляющие перистальтику и индифферентные.
Наиболее выраженным послабляющим действием обладают: черный хлеб; сырые овощи и фрукты; сухофрукты; белый хлеб с повышенным количеством отрубей (лечебные сорта белого хлеба — «Здоровье», «Барвихинский»); бобовые; крупы овсяная, гречневая, ячневые, мясо с большим количеством соединительной ткани, соления, безалкогольные напитки, насыщенные углекислотой (минеральные воды, лимонад, фруктовые напитки); очень сладкие блюда (например, кисели и компоты из клюквы, крыжовника).
Послабляющее действие кисломолочных напитков меняется в зависимости от способа их приготовления и условий хранения. Кисломолочные напитки с кислотностью выше 90-100° по Тернеру обладают послабляющим действием. Кроме этого, кисломолочные продукты должны быть свежеприготовленными, так как послабляющий эффект сохраняется только в течение первых суток. Молоко в чистом виде и в большом количестве в блюдах обычно переносится плохо, вызывая поносы, метеоризм у больных с запорами, поэтому большинство авторов рекомендуют исключить или уменьшить его количество при запорах.
Механическими и химическими раздражителями служат волокна растений и органические кислоты. Поэтому при запорах рекомендуются сухофрукты, финики, инжир, свежие фруктовые, овощные и ягодные соки. Некоторые сухофрукты, особенно инжир и чернослив, способствуют набуханию и увеличению объема кишечного содержимого. При любой форме запора можно ежедневно включать в диету чернослив (10-20-30 штук). Его заливают небольшим количеством воды на ночь, съедают утром и вечером, вместе с полученным настоем.
Клетчатка и клеточные оболочки являются основными стимуляторами кишечной секреции. Клеточные оболочки сырых овощей и фруктов перевариваются хуже. В оболочках растительных клеток содержатся углеводы и белки, медленно и не полностью перерабатываемые пищеварительными ферментами. В свою очередь, непереваренная пища попадает в сферу активной деятельности микробов, под воздействием которых образуются кислоты и газы, усиливающие перистальтику толстой кишки. Маленькие пузырьки газа делают кишечное содержимое более рыхлым. Протирание и особенно гомогенизация продуктов значительно уменьшают их механическое воздействие на слизистую оболочку желудочно-кишечного тракта.
В зависимости от характера нарушений моторной функции кишечника в диете меняется количество пищевых регуляторов перистальтики и в каждом случае оно рассчитывается индивидуально с учетом других симптомов заболевания. Ряд авторов рекомендуют при усилении моторной функции толстой кишки на первом этапе исключить продукты, содержащие большое количество клетчатки. Допускается мясо и рыба в рубленом виде, овощи и фрукты без кожуры, в виде пюре. При гипомоторных нарушениях, наоборот, показано большое количество клетчатки, прохладная жидкость натощак, растительное масло.
В питании больных с запорами должно присутствовать достаточное количество жидкости — воды, фруктовых соков, которые употребляются натощак, во время еды или в интервалах между приемами пищи. От наличия в меню овощей, богатых целлюлозой и гемицеллюлозой, также зависит не только объем кала, но и содержание воды в стуле. Важно отметить, что даже при относительно незначительных колебаниях процентного содержания воды консистенция фекальных масс меняется. Так, кал жидкий, если в нем 90% воды, кашицеобразный — 85%, мягко-плотный — 80%; в нормальном стуле 78% воды. Затруднение в пассаже кишечного содержимого наступает при снижении количества воды до 50%, а прохождение его по кишечнику прекращается при 20% содержания воды. Поэтому больным запорами рекомендуется по возможности обильное питье в течение дня.
Можно назначать минеральные воды: при запорах с повышенной сократительной активностью кишечника, с наличием спастических болей в животе рекомендуется принимать Ессентуки №4; при кишечной гипомоторике — более минерализованную воду Ессентуки №17. Принимаются минеральные воды по 0,5-1 стакану два-три раза в день натощак за 1-1,5 часа до еды в теплом виде.
У детей грудного возраста диетотерапия имеет ряд особенностей. Как уже отмечалось многими авторами, нельзя долго вскармливать ребенка одним молоком, кефиром и детскими молочными смесями. Со второго полугодия молочные продукты не должны превышать 700-750 мл в сутки, после года 500 мл, в два-три года 300 мл. Рекомендуется с пятимесячного возраста вводить в рацион ребенка фруктовые пюре: яблочное, абрикосовое, персиковое, а также соки. Фруктовые соки и пюре оказывают положительное влияние на секреторную и моторную функции органов пищеварения, повышают аппетит и оказывают благоприятное воздействие на микрофлору кишечника. При запорах следует назначать капустный, свекольный соки, пюре из чернослива (от 2 до 4 чайных ложек в день в зависимости от возраста).
Принципы правильного питания грудных детей:
Мы рассматривали эффективность смеси «Фрисовом», которая назначалась детям со срыгиваниями, запорами, кишечными коликами. В ее состав входит клейковина рожкового дерева, обладающая мягким послабляющим эффектом. Волокна связывают воду и увеличивают вязкость содержимого кишечника, что в свою очередь улучшает перистальтику. У большинства детей в течение первой недели стул нормализовался, уменьшались вздутие, боли в животе, улучшился аппетит. При искусственном вскармливании ребенка, можно полностью заменить все кормления смесью «Фрисовом». Для некоторой части детей диетотерапия оказалась недостаточной. В последнее время появилась сухая, пресная, адаптированная смесь «Семпербифидус», которая также пригодна для питания детей с запорами. Послабляющий эффект смеси обеспечивается входящей в ее состав лактолактулозой.
Коррекция диеты требуется при всех видах запора. Но эффективность диетотерапии в несколько раз увеличивается при обогащении ее биологически активными добавками (БАД). Поэтому надо помочь больному правильно построить ежедневный рацион, введя в него балластные вещества, прежде всего содержащиеся в продуктах питания. Балластные вещества (наполнители или набухатели) представляют собой полисахариды растительного происхождения, которые не подвергаются ферментативному расщеплению в тонкой кишке, а достигнув толстой кишки, частично расщепляются бактериями, частично же набухают за счет впитывания воды.
В конце прошлого столетия люди ежедневно употребляли с пищей примерно 100 г балластных веществ. В наше время это количество снизилось в среднем до 15-20 г в день.
Было установлено, что применение пшеничных отрубей в ежедневной дозе 30 г увеличивает массу фекалий на 56,3%, а общее время транзита кишечного содержимого по толстой кишке сокращается вдвое.
При приеме отрубей рекомендуется потреблять достаточное количество жидкости во избежание уплотнения каловых масс. 1 г отрубей связывает 18 г воды. В сутки рекомендуется принимать пищевых волокон от 15 до 50 г. Большое количество пищевых волокон приводит к понижению усвоения жиров на 5-7%, белков на 8-15%.
Практика показывает, что часто после отмены отрубей запоры возобновляются, отсюда возникает необходимость в их повторном применении.
Применение слизистых веществ, так называемых муцилагиназ, при запорах тоже практикуется давно. Эти средства состоят из одинакового объема клетчатки и полисахаридов, не способных всасываться в кишечнике. Данные вещества растительного происхождения, имеют смолообразную консистенцию, нерастворимы. В воде они разбухают и превращаются в слизистую массу, которая не дает сгущаться калу и одновременно увеличивает его объем. К слизистым веществам относятся водоросли морского происхождения. В нашей стране наиболее широко применяется морская капуста (ламинария), представляющая собой бурую водоросль, богатую йодистыми, бромистыми и кальциевыми солями, полисахаридами, витамином С. Ламинария противопоказана больным с идиосинкразией к йоду и при длительном применении может вызвать явления йодизма.
Детям до года назначаются специальные сухие БАД. В настоящее время в промышленное производство внедрены БАД, содержащие живые бифидобактерии и лизоцим. Обогащение продуктов лечебного питания лизоцимом основано на его биостимулирующем, бактериостатическом, бифидогенном, антигистаминном и других свойствах.
Широко применяются при запорах и кисломолочные продукты. Физиологическая роль молочнокислых бактерий многообразна: они вызывают сбраживание молочного сахара с образованием молочной кислоты, участвующей в кальциевом обмене, расщеплении казеина и способствующей росту бифидобактерий. Продукты лечебного питания, содержащие молочнокислые бактерии, обладают выраженными антагонистическими свойствами по отношению к патогенным и условно-патогенным микроорганизмам. Широко используются такие кисломолочные продукты, как биокефир, бифилин, простокваша, биолакт, бивит, бифидок и т. д. Кроме того, рекомендуются различные закваски: «Эвита», «Нарине», «Витафлор» и т. д. Применяется и смесь Семпербифидус, которая способствует росту бифидофлоры и угнетает рост условно-патогенной флоры, благодаря наличию лактолактулозы.
Диетотерапия с назначением БАД эффективна при алиментарных запорах, но в остальных случаях требуется медикаментозная терапия.
Главное место в медикаментозной терапии запоров занимают слабительные средства. По механизму действия слабительные средства отличаются друг от друга. К побочным явлениям слабительных препаратов относятся: аллергические реакции, диарея, рвота и т. д.
В клинической практике чаще всего используются средства, содержащие антрагликозиды — листья сенны, ревеня и др. Применение растительных слабительных средств (листья сенны, крушина) сопряжено с определенными неудобствами, так как уровень содержания в них действующих гликозидов подвержен колебаниям, концентрация их не поддается точному учету, а передозировка вызывает побочные эффекты. Поэтому часто используются таблетированные формы (тисасем, сенадексин и др.).
Экспериментально доказано, что длительное применение антрагликозидов вызывает дистрофические изменения в нервно-мышечном аппарате толстой кишки.
В состав ряда слабительных входят синтетические вещества — фенолфталеин, бисакодил и др., послабляющий эффект которых сходен с антрагликозидами.
На практике врачи часто применяют свечи бисакодила — он является контактным слабительным, действует непосредственно на слизистую оболочку прямой кишки, возбуждая сенсорные окончания нервных сплетений в слизистой оболочке и подслизистом слое. В результате ускоряет и усиливает перистальтику толстой кишки, увеличивает также выделение воды и электролитов в ободочной кишке, что приводит к размягчению каловых масс. При проктосигмоидитах, раздражая слизистую оболочку прямой кишки, препарат вызывает у детей болезненное ощущение.
Сравнительно безвредными являются препараты из естественных и полусинтетических полисахаридов и дериватов целлюлозы. К ним относится нормаза (лактулоза). Нормаза под воздействием кишечных бактерий в толстой кишке подвергается перевариванию с образованием уксусной и молочной кислот, которые способствуют секреции воды в кишечнике и ускорению эвакуации содержимого, подавляют рост бактероидов, эшерихий. Назначается от 5 до 30 мл, в зависимости от возраста, один раз в день натощак в виде сиропа. При колитах эффективно применение нормазы с хилак-форте.
Фитотерапия оказывает значительную помощь в комплексном лечении больных с запорами. Содержащиеся в травах биологически активные вещества в их природных соотношениях при длительном применении могут оказаться эффективнее, чем отдельные их ингредиенты в препаратах. Лекарственные растения нужно назначать индивидуально с учетом их терапевтического действия.
К растениям, обладающим слабительным действием, относятся: анис обыкновенный (плоды), жостер слабительный (плоды), золототысячник обыкновенный (трава), крушина ольховидная (кора), мелисса лекарственная (листья), одуванчик лекарственный, рябина обыкновенная (плоды), солодка голая (корни), стальник полевой (корни), щавель конский (плоды).
Травы назначаются в виде настоев, отваров, различных слабительных чаев. Мы используем лекарственные растения с лечебно-профилактической целью. В период обострения слабительные травы сочетаются с оказывающими спазмолитическое, обезболивающее и противовоспалительное действия травами (календула, ромашка, тысячелетник, можжевельник обыкновенный). Кроме этого, мы рекомендуем фитотерапию в весенне-осенний период, когда наблюдаются рецидивы запоров (профилактические курсы фитотерапии проводятся в периоды сезонного обострения с перерывами). С этой же целью можно использовать так называемый «жостерный компот»: 1 ст. л. жостера, 30 г изюма, 10 г чернослива заливают 400 мл воды, кипятят 20 минут, процеживают и принимают внутрь по 1/4-1/2 стакана на ночь.
Таким образом, лечение запоров должно проводиться с учетом причинных факторов и обязательно комплексно.
Не секрет, что органы брюшной полости выполняют не только функцию пищеварения (что уже само по себе важно), но и эндокринную (поджелудочная железа, вырабатывающая инсулин), иммунную (в селезенке, брюшине, толстой кишке масса лимфоидной ткани, обеспечивающей созревание лимфоцитов – клеток защитников организма), детоксикационную, белок-синтетическую (печень, обеззараживает кровь и синтезирует белок крови), выделительную функции (печень-желчный пузырь выводят токсины, почки (хотя и находятся за брюшиной, но через брюшину доступны) удаляют все лишнее из организма). Нельзя переоценить важность правильной работы этих органов. Если их слаженная работа нарушается – страдает все тело, возникает масса болезней.
Медикаментозно, фитотерапевтически и даже правильным питанием не всегда можно полностью устранить возникшие нарушения, восстановить лимфоотток и кровообращение в этой зоне, «развязать» фасциальные «узелки», растянуть и удалить сформировавшиеся спайки. Если рядом с вами нет хорошего остеопата, если вы уже лечитесь, но хотите повысить эффективность этого лечения – вам поможет самомассаж органов брюшной полости. Техники представленные ниже входят в систему Ци-Нейцзан, китайскую целительскую систему, структурированную и предложенную европейскому сообществу МантекомЧиа, основателем организации «Вселенское Дао».
Спиральная околопупочная техника
Используется для раскрытия фасциальных пространств, стимуляции брюшинных лимфоузлов, детоксикации. Перед началом техники осмотрите область своего живота – запомните положение родинок и бородавок (если есть) – при массаже не разминайте эти зоны, обходите их. Выполнение – в положении лежа на спине, ноги согнуты в коленных суставах (или с валиком в подколенной ямке – это расслабит натяжения живота), правой рукой (левши – левой) со сложенными в щепотку 2-3-4 или 2-3-4-5 (без большого) пальцами мягко надавите на точку непосредственно ниже пупка по средней линии.
Начинайте разминающие движения по часовой стрелке, сначала вращая поверхностно, далее погружаясь глубже до релаксации кожи. Выполняйте 3-12 медленных вращений. Если обнаружили уплотнение, пульсацию, слегка болезненную точку – продолжайте разминания до чувства расслабления, размягчения, уменьшения пульсации. Плотно переместитесь на соседнюю зону около пупка и так пройдитесь вокруг пупка по часовой стрелке, далее продолжайте движение вокруг пупка, отступив а ширину уже расслабленной зоны. Движение по спирали. Описывая пальцами плотные круги, двигаясь от каждой предыдущей точки в направлении часовой стрелки наружу.
Эта техника очень эффективна для устранения запоров в толстой кишке, для увеличения энергии внутренних органов и ваших жизненных сил. Китайцы утверждают, что возможно увеличить внутренний энергетический поток, сконцентрировавшись и сознательно направляя энергию (свет, тепло, радость или кто-что себе может представить) с кончиков пальцев к животу по часовой стрелке. Используется в случае холодного, вялого, слабого, болезненного живота (Инь).
Если у вас диарея, напряженный, нервный, горячий, плотный живот (Ян состояние) – массируйте его против часовой стрелки.
После выполнения техники можно осуществить общую гармонизацию.
Для мужчин. Положите руки на пупок, основания ладоней обращены к грудине, легко надовите на живот представляя, что вы соберите в ладонях все органы брюшной полости, выполняйте: спиральные вращающие движения по часовой стрелке, отдаляясь от пупка 36 раз. Остановитесь и выполните 24 спиральных вращающих движений против часовой стрелки к пупку.
Женщины выполняют 24 движения по часовой стрелке и 36 движений против часовой стрелки.
Вы можете выполнять упражнения утром по пробуждении (для хорошей работы кишечника) или вечером перед сном (для релаксации). Не нежно слишком усердствовать и пытаться за неделю убрать все уплотнения и узелки. Не торопитесь, постепенно результат придет. Поспешность может привести к слишком быстрой нормализации лимфо- кровотока и выбросу большого количества накопившихся токсинов. Вашему организму будет трудно с ними справиться. Если же вы перестарались и на коже появились небольшие припухлости – не расстраивайтесь – они скоро пройдут.
СРК с запором. Место невсасывающихся молекул в лечении различных гастроэнтерологических заболеваний
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Лекция Шульпековой Юлии Олеговны, она расскажет про СРК с запором.
Юлия Олеговна Шульпекова, доцент, кандидат медицинских наук:
– Здравствуйте, дорогие коллеги. Очень приятно беседовать с вами сейчас. В своей лекции мне хотелось бы представить роль различных невсасывающихся крупных молекул в лечении СРК с запором и, в частности, сделать акцент на препарате «Макрогол». Разрешите в начале лекции кратко напомнить о существовании римских критериев третьего пересмотра, согласно которым мы оцениваем наличие рецидивирующей боли или дискомфорта в животе в течение по крайней мере трех дней в месяц на протяжении последних трех месяцев, и которые должны быть связаны с двумя или более из нижеследующих признаков: уменьшение боли при дефекации, изменение частоты, формы стула. Как видно, могут присутствовать также дополнительные симптомы, которые приносят больным очень подчас сильные беспокойства. И часто возникает вопрос: как оценивать форму кала? Вот существует специальная Бристольская шкала. Хотя она всем хорошо известна, но мне хочется сделать еще раз акцент на том, что можно пользоваться этой шкалой для оценки того, в норме стул у пациента или нет, и на основании нее делать заключение о наличии синдрома раздраженного кишечника. Вот тип третий и четвертый формы стула – это нормальные типы. А первый и второй типы более свойственны СРК с запором. Установление диагноза СРК с запором основывается на том, что у пациента имеется затруднение опорожнения кишечника, то есть субъективное чувство неполного опорожнения кишечника, твердый или комковатый стул более чем в 25% случаев дефекаций, а жидкий стул – менее чем в 25% случаев дефекаций. И хочу напомнить также о крайней важности исключения симптомов тревоги:
Таким образом, для достаточно надежной диагностики СРК необходимо провести пациенту не только физикальные подробные исследования, сбор анамнеза, но также в минимум обследований включить общий анализ крови, анализ кала на скрытую кровь, биохимический анализ крови, исследования функции щитовидной железы. СРК с запором, как известно, достаточно распространенное заболевание. В экономически развитых странах распространенность самого синдрома раздраженного кишечника может достигать 10-20 %. И среди всех этих случаев по разным данным случаи с запором достигают половины: 34-52% в разных исследованиях. И смешанный вариант течения, при котором также наблюдается запор, достигает 33-39%. При СРК с запором по некоторым данным выше частота депрессии и тревоги, более низкое качество жизни больного. И в качестве объяснения, почему именно запор преобладает у этих больных, предполагается нарушение холинергической иннервации. Как показано некоторыми исследователями, у них как бы изменен тонус холинергической части нервной системы. В частности, они объясняют влияние психосоциальных факторов; активации вагусных волокон, которые влияют на моторику кишечника, в свою очередь, косвенно влияют на висцеральную чувствительность, а она связана с центральной нервной системой посредством симпатических волокон.
При СРК с запором для подтверждения диагноза, для объективизации наличия запора целесообразно проводить исследования с рентгеноконтрастными метками, но, к сожалению, это мало в каких учреждениях доступно. На левом снимке вы видите равномерное распределение рентгеноконтрастных меток через пять дней после их приема по ходу практически всей толстой кишки, больше в левых отделах. На среднем снимке вы видите концентрацию этих меток к пятому дню после их приема в ректосигмоидном переходе, что указывает на то, что запор, по-видимому, больше имеет характер функционального проктогенного. И на правой картинке вы видите одну из причин вот таких проктогенных функциональных запоров, нарушение расслабления аноректальной мышцы в виде петли, охватывающей прямую кишку. Было проведено специальное исследование, при котором показано, что у многих пациентов, страдающих СРК с запором, значительно уменьшено число больших пропульсивных сокращений толстой кишки за сутки по сравнению со здоровыми. Но в других исследованиях показано, что у части больных преобладает не гипотония, а, наоборот, спастическая активность кишечника. В частности, на левой части слайда вы видите, как происходит сокращение сигмовидной кишки после приема пищи в норме, наблюдается относительно небольшая амплитуда, ритмичные сокращения. И на правой части слайда вы видите хаотически высокоамплитудные сокращения сигмовидной кишки у больного с СРК, что может приводить к нарушению эвакуации кала и к уплотнению его консистенции. В развитии как гиперчувствительности, так и нарушении моторики, большое значение придают изменению местных рефлексов. Хорошо известно, что стенка толстой кишки отвечает рефлекторно на повышение внутрипросветного давления, это давление оказывает влияние на клетки энтерохромаффинного типа, которые заложены в слизистой оболочке; они секретируют серотонин, а секреция серотонина модулирует поступление импульсов в местную энтеральную и в центральную нервную систему. И в энтеральной местной системе, центральной местной системе, существуют целые разновидности группы нервных окончаний и нервных клеток. Одни из них выполняют роль чувствительных клеток, другие – опосредуют моторные рефлексы, расслабление или сокращение кишечника. И существуют также вставочные нейроны. Таким образом, перистальтика во многом зависит от того образца местных рефлексов, который сложился у данного пациента.
Доказано также вовлечение центральной нервной системы в развитии проявлений синдрома раздраженного кишечника. Вы видите на левой части слайда, как меняется активность коры головного мозга и подкорковых ядер при растяжении прямой кишки, при введении баллончика, растягивающего прямую кишку. И у пациентов с СРК изменена электрическая активность различных частей мозга. И в ответ на ожидаемое растяжение прямой кишки ответ в каких-то областях снижен, а в других, наоборот, патологически повышен.
И на этом слайде мне хотелось представить такую сумму знаний в виде схемы. То, что известно сегодня о вкладе нарушений воспалительного ответа, о вкладе клеток участников воспаления в патогенез, синдром разраженного кишечника. На нижней части рисунка мы видим те данные, которые получены в экспериментальных исследованиях, которые касаются содержания различных цитокинов в крови больных, синдрома раздраженного кишечника и в слизистой оболочке. И вот, в частности, получены данные о высокой проницаемости межклеточных контактов, о том, что у этих больных в большинстве случаев повышено содержание провоспалительных цитокинов, интерлейкина-6, тумор-некротизирующего фактора. Повышены они не так значительно, но, по-видимому, вносят свой вклад в патогенез. Кроме того, в слизистой оболочке повышено у большинства больных содержание мастоцитов, макрофагов и отдельных популяций лимфоцитов. И считается, что эти клетки оказывают влияние на нервные волокна и модулируют болевую чувствительность и моторный ответ. В поисках материала для этой презентации и в поисках отличий между СРК с запором и СРК с диареей мне попались данные, что имеются противоречивые данные о том, что содержание мастоцитов, в общем-то, у больных с синдромом раздраженного кишечника повышено, как показано на правой части слайда, эти клетки окрашены в коричневый цвет. Но в одном из исследований (показано справа внизу) обнаружили, что, наоборот, при СРК с запором их количество даже снижено по сравнению со здоровыми лицами. А при СРК с диареей – значительно повышены. Также показано изменение продукции различных гормонов, регулирующих моторику желудочно-кишечного тракта при синдроме раздраженного кишечника: в частности, холецистокинина, соматостатина, нейропептидов различных и так далее.
Дальше разрешите перейти к обзору лекарственных средств, рекомендуемых в настоящее время для купирования основных клинических симптомов синдрома раздраженного кишечника. Эти лекарственные препараты можно разделить на группы, применяемые:
В отличие от других отраслей медицины, в гастроэнтерологии широко применяются невсасывающиеся молекулы. Почему именно в гастроэнтерологии? Потому что желудочно-кишечный тракт – это вместилище, с одной стороны, для болезней; с другой стороны – это поле для действия лекарств. И болезни желудочно-кишечного тракта позволяют назначать лекарства именно местно. В качестве таких примеров можно привести алгинаты при рефлюксной болезни, антациды, сукральфат, соли висмута, адсорбенты, невсасывающиеся антибиотики, препараты аминосалициловой кислоты (5-АСК) и современные слабительные. И все эти современные средства разработаны для того, чтобы оказывать как можно меньше системных влияний на организм при высокой эффективности лечения заболеваний. В настоящее время мы стараемся назначать препараты, которые обладают наиболее высоким уровнем доказательности, прошедшие крупные исследования. В частности, к первому уровню доказательств относятся рандомизированные контролируемые исследования с адекватным размером выборки, показавшей эффективность данного препарата. И исследования должны быть высокого качества по отбору больных и так далее. К таким исследованиям, в которых показана эффективность слабительных средств, относятся исследования по эффективности «Полиэтиленгликоля» (ПЭГ) в большей степени, в меньшей степени – «Лактулозы» и «Тегасерода». Все другие виды слабительных отнесены к категории «В» и «С», по ним меньше исследований, меньше получено доказательств их эффективности и безопасности.
Разрешите кратко остановиться на «Полиэтиленгликоле» («Макроголь»), который представляет собой осмотическое слабительное. Это линейные полимеры с массой 3000-4000, которые способны привлекать и удерживать молекулы воды. Таким образом, стул увеличивается в объеме, происходит смягчение его консистенции, он стимулирует моторику за счет растяжения стенки, и благодаря такой мягкой консистенции облегчается его эвакуация. Лекарственные формы «Полиэтиленгликоля» с массой 4000 в нашей стране представлены «Форлаксом» и «Фортрансом». Преимуществами этих препаратов служит то, что они: а) не всасываются из желудочно-кишечного тракта; б) не подвергаются метаболизму; в) не оказывают (как показано в исследованиях) существенного влияния на уровень белка крови, то есть они не вызывают белок, теряющий диарею; не оказывают влияния на pH кишечника и состав микрофлоры кишечника; г) лекарственные взаимодействия не описаны.
Эффект «Форлакса», в частности, доказан в современных мета-анализах Belsey и Кокрейновского сообщества. Вот данные этих мета-анализов. В них, в частности, проводилось сравнение эффектов «Полиэтиленгликоля» и другого эффективного и безопасного современного слабительного – «Лактулозы». И по данным мета-анализа Belsey и Кокрейновской группы преимущество было в пользу применения «Полиэтиленгликоля». В первом мета-анализе оно выражалось в том, что он обеспечивал практически одну дополнительную, по сравнению с «Лактулозой», свободную дефекацию в неделю. А в мета-анализе Кокрейновской группы он показал себя более эффективным в облегчении боли в животе и в уменьшении потребности в приеме других препаратов для облегчения симптомов СРК. Оказалось, что при назначении «Форлакса» длительными курсами (от 4 недель до 3 месяцев) сохраняется некоторое время эффект последействия, то есть уже после отмены препарата в течение примерно двух месяцев и больше может сохраняться самостоятельный, мягкий стул, как будто бы больной продолжает прием препарата. И вот такой эффект «обучения кишечника» привлекает большой интерес. Кстати, его сейчас начинают изучать и в отношении других слабительных – для «Форлакса» это уже показано – и он объясняется тем теоретически, что могут устанавливаться новые рефлексы на уровне спинного мозга и центральной нервной системы, которые способствуют нормализации частоты стула.
В настоящее время в Интернете расположено очень много сайтов, на которых большое внимание уделяется вопросам нейропластичности, перестройки, быстрой адаптации нервной системы к новым условиям. Как вы видите, в этой выдержке из одного из сайтов показано, что между различными нервными клетками достаточно быстро устанавливаются новые связи, новые аксоны. Исследование профессора Баранской, которая работает в нашей клинике, было посвящено оценке мягкости эффекта «Полиэтиленгликоля (ПЭГ) 4000». В частности, она оценивала, через какое время после первого приема «Форлакса» наступит в большинстве случаев первая нормальная дефекация. И она установила, что у 70% пациентов послабление стула, нерезкое послабление, наблюдалось в пределах 20-35 часов после первого приема препарата. Нормальное время пассажа содержимого составляет 30-48 часов. Таким образом, вот как показано темно-розовыми столбиками, у большинства больных эффект как бы совпадал с физиологическим таким ритмом продвижения содержимого по кишечнику. И, наконец, нельзя упомянуть о других объемных слабительных на основе волокон. Это нецеллюлозные природные полисахариды (пектины, камеди, слизи, инулин), полусинтетические (метилцеллюлоза), поликарбофил кальция, которые включают во многие комбинированные слабительные.
Действие таких пищевых волокон основывается на том, что они отчасти перерабатываются микрофлорой, способствуют росту популяции микробов, выработке короткоцепочных жирных кислот. И все это приводит к тому, что происходит стимуляция моторики, уменьшение всасывания воды и слабительный эффект этих препаратов. Такие препараты высокоэффективны, достаточно физиологичны, но следует предостеречь от возможности формирования запоров и каловых завалов у некоторых пациентов, поэтому назначать их нужно осторожно, начиная с небольших доз. Спасибо за внимание.
Микроклизма (ректальная заливка) лекарственная или масляная
Пн–Пт: с 9:00 до 18:00,
Сб: с 10:00 до 16:00,
Вс: выходной
Микроклизма используется проктологами для введения в задний проход лекарственных препаратов, например, противовоспалительных или обезболивающих. При введении препарата через микроклизму, лекарство не попадает в желудок или печень, оно всасывается прямой кишкой. Это снижает риск развития проблем с органами ЖКТ.
Микроклизма является одним из древних способов лечения различных заболеваний, который, тем не менее, дает прекрасные результаты до сих пор. Фактически, она представляет собой промывание кишечника, при котором жидкость поступает через анальное отверстие. Отличие микроклизмы от всех остальных видов клизм состоит в объеме вводимой жидкости — не более 150 мл.
В проктологии такая процедура, как микроклизма, является нередко первоочередной процедурой, которая осуществляется для проведения и диагностики, и лечения, и экстренной помощи пациенту.
Показания к проведению микроклизм
Каковы плюсы проведения данной процедуры — микроклизмы?
Непосредственное воздействие через слизистую прямой кишки обладает множеством несомненных плюсов. Прямая кишка невероятно богата сосудами, через которые все препараты попадают сразу в систему кровообращения и очень быстро достигают своей цели. При этом все нужные вещества тут же попадают в плазму крови, минуя первичный барьер, то есть не проходя через печень и почки. Это нередко очень важно, особенно для пациентов, ослабленных или страдающих патологиями указанных органов. Фактически, микроклизма — это безвредный способ лечения многих тяжелых болезней.
Ректальный способ может помочь, если у пациента наблюдается физическая невозможность принять препарат перорально, например, при сильной рвоте или же если больной находится без сознания.
Однако, несмотря на простоту способа, назначать и выполнять микроклизму рекомендуется исключительно специалистом. Обратитесь в сеть МЦ «Здоровье», мы всегда рады вам помочь
Запоры у взрослых
Запор — это нарушение выделительной функции кишечника, характеризующееся затруднённым и замедленным калоизвержением, чувством тяжести или блокады в кишечнике, невозможностью полного опорожнения прямой кишки посредством дефекации. Современная медицина классифицирует запоры как признак другой патологии, а не как самостоятельное заболевание. Диагноз ставится на основе типичных жалоб, а также по итогу осмотра и ряда обследований. Для выздоровления необходимо соблюдать диету и следовать рекомендациям лечащего специалиста. Задача специалистов состоит в устранении первопричины патологии.
Общие сведения
Запор (констипация, обстипация) — это симптомокомплекс, для которого характерна невозможность нормальной дефекации из-за скопления чрезмерно твёрдых фекалий на выходе из прямой кишки или в силу недостаточности перистальтики. Состояние сопровождается физическим и психологическим дискомфортом от утраты способности опорожнять кишечник в привычном режиме. В норме акты дефекации происходят от 2 раз в день до нескольких раз в неделю, более редкая дефекация считается отклонением от нормы и классифицируется как запор. Фекальные массы при запоре чрезмерно сухие и плотные, они могут стать причиной травматизации стенок прямой кишки. Частые или продолжительные запоры чреваты осложнениями.
Причины запоров у взрослых
Причинами запоров бывают следующие патологии:
Когда причину запоров установить не удаётся, говорят об идиопатии недуга.
Классификация патологии
По длительности приступов и частоте рецидивов, запоры бывают острые и хронические. Острый запор наступает внезапно и очевидно, в то время как хронический запор начинается постепенно и поначалу может не осознаваться как патология, однако с течением временем симптомы усугубляются и становятся причиной дискомфорта. Хроническим считается запор, продолжающийся более 3 месяцев без улучшений.
По характеру проявлений запор бывает первичным или вторичным. Причиной первичного запора является недостаточно активная перистальтика нижних отделов ЖКТ или иная форма физиологических нарушений, при которых нарушается моторика стенок кишечника. Вторичный запор возникает по целому ряду причин, многие из которых указаны выше (неправильное питание, нарушение обмена веществ, изменения в структурах ЖКТ, осложнение основного заболевания).
По своей природе запоры подразделяются на функциональные и органические. Причиной органического запора может стать механическая преграда внутри кишечника, воспалительное заболевание ЖКТ, а также врождённый или приобретённый дефект толстой кишки.
По специфике зарождения и развития патологии различают:
Важно помнить о нейрогенной этиологии запора: неспособность к поддержанию привычного режима калоизвержения в ситуации стресса, непривычная обстановка или недоступность уборной негативно сказываются на выделительной системе организма.
Симптомы запоров у взрослых
Симптомы патологии специфичны. Клиническая картина зависит от причины возникновения, продолжительности и выраженности болезненного состояния.
Признаки формирования запора:
Хронические запоры могут выражаться в двух-трёх признаках, выраженность которых может сильно разниться.
Диагностика расстройства
Диагностикой и лечением запоров занимается колопроктолог. Важно помнить, что состоянием констипации проявляется сторонняя патология или недочёты образа жизни. Первостепенная задача диагноста — выявить источник проблемы. Запор может оказаться симптомом болезни Крона, дивертикулита и других серьёзных отклонений.
На приёме колопроктолог проводит:
Дополнительно может быть рекомендована консультация эндокринолога, кардиолога и пульмонолога для уточнения диагноза и выявления причинной патологии.
Лечение запоров у взрослых
Лечение запора подразумевает комплексный подход: сочетание медикаментозной терапии, коррекция поведения, диеты и суточного режима потребления жидкости, сопровождающая терапия. Тактика лечения зависит от клинической картины патологии. При отсутствии ответа на лечение возможно применение метода мануального высвобождения каловых масс вкупе с приёмов пероральных лекарственных препаратов. Кроме того, необходимо потреблять много жидкости. Другим методом побуждения организма к дефекации является применение местных ректальных агентов, например, микроклизм, компоненты которых раздражают стенки кишечника и стимулируют его активность. Иногда результативным становится использование суппозиториев с глицерином. Оба метода требуют предварительной консультации лечащего врача и последующего врачебного контроля. В случае неудачи амбулаторного лечения рекомендуется госпитализация.
Прогноз
Прогноз зависит от точности диагностики и результатов борьбы с заболеванием, симптомом которого стал запор. Готовность пациента следовать плану лечения играет здесь решающую роль. Зачастую изменение повседневных привычек (режим дня, диета) позволяет избежать медикаментозной терапии и нормализует механизмы дефекации. Осложнениями запоров могут стать: воспаление узлов и выпадение петель прямой кишки, формирование эрозии или дефекта кишечной стенки, дивертикулёз и каловый завал.
Профилактические меры
Вопросы и ответы
— Какой врач занимается лечением запоров у взрослых?
— Диагностикой и лечением запоров у взрослых занимается колопроктолог. Тем не менее, первоначальные рекомендации (вместе с направлением к профильному специалисту) можно получить у терапевта или хирурга. По мере проведения диагностических процедур может быть назначены консультация другого специалиста, который занимается лечением патологии, спровоцировавшей запор (гастроэнтеролог, онколог, эндокринолог и т.д.).
— Можно ли принимать слабительное при запорах?
— Перед приёмом любых лекарственных средств необходимо проконсультироваться со специалистом. Самолечение и приём слабительных без назначения врача чреваты осложнениями и развитием тяжёлого течения сопутствующей запору патологии. При аномальных изменениях путей и органов ЖКТ, приём слабительных может усугубить болезненное состояние. Прежде чем начать симптоматическое лечение запора, необходимо установить его причину. Диагностику должен проводить опытный врач-колопроктолог.
— Кто состоит в группе риска развития хронических запоров?
— В группу риска входят женщины и пожилые люди. Это связано с ослаблением мышц тазового дна и связок, участвующих в процессах дефекации, после беременностей и родов или в результате естественного старения организма.
Источники
При подготовке статьи использованы следующие материалы:
Ивашкин В. Т., Шелыгин Ю.А., Маев И.В., Шептулин А. А., Алешин Д. В., Ачкасов С.И., Баранская Е.К., Куликова Н. Д., Лапина Т.Л., Москалев А. И., Осипенко М. Ф., Полуэктова Е.А., Симаненков В.И., Трухманов А.С., Фоменко О.Ю., Шифрин О.С. Диагностика и лечение запора у взрослых (Клинические рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России). Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(6):69-85.
Самсонов А. А. Синдром хронического запора // РМЖ. — 2009. — Т. 17, №4. — С. 233–237
Махов В.М., Береснева Л.А. Системные факторы при хроническом запоре // Лечащий врач. – 2005. – № 2.
Колопроктология и тазовое дно. Патофизиология и лечение / Под ред. М. М. Генри, М. Своша. — М.: Медицина, 1988.
Фёдоров В.Д., Дульцев Ю.В. Проктология. — М.: Медицина, 1984.
Новые возможности лекарственной терапии хронических запоров
Выступление профессора Аркадия Александровича Шептулина, который представил новые разработки и возможности лекарственной терапии хронических запоров.
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
— Теперь я передаю возможность выступить профессору Аркадию Александровичу Шептулину, который продолжит эту линию рассуждений и расскажет о новых возможностях лекарственной терапии хронических запоров.
Аркадий Александрович Шептулин, доктор медицинских наук, профессор:
— Добрый день, дорогие коллеги.
Я начну с актуальности обсуждаемой сегодня проблемы. Обратите внимание на высокую распространенность запоров, которая достигает 20% среди взрослого населения и 30-40% среди лиц старше 60-ти лет. До 3% всех консультаций, которые бывают у детей раннего возраста и пожилых лиц, осуществляются по поводу запоров.
В США это составляет около 6 миллионов консультаций в год. Прямые затраты на лечение и обследование больных с запорами в США достигает 10-ти миллиардов долларов.
Важно, что приводимые в литературе данные о распространенности запоров занижены. По меньшей мере, 2/3 пациентов не обращаются за медицинской помощью и самостоятельно прибегают к приему слабительных препаратов из группы безрецептурных лекарственных средств.
Запоры часто сопровождаются другими клиническими симптомами (вздутие живота, напряжение при акте дефекации, болезнь при дефекации, ложные позывы). В результате этого качество жизни больных с хроническими запорами снижается. Оказывается таким же, как у пациентов с ревматоидным артритом и сахарным диабетом.
Нельзя не сказать о недостаточной эффективности существующих способов лечения. Более 70% больных в европейских странах не удовлетворены результатами лечения. Более 80% пациентов с хроническими запорами хотели бы больше знать о новых препаратах для их лечения.
Для нас, особенно для сотрудников кафедры пропедевтики и внутренних болезней, принципиально, что хронические запоры не являются самостоятельным заболеванием. На начальном этапе их можно разделить на две большие группы. Это больные с первичными (идеопатическим и функциональным запором) и пациенты с вторичными запорами.
Большая и многообразная группа больных с вторичными запорами. Это пациенты с органическими поражениями кишечника, колоректальным раком, стриктурами на фоне хронических воспалительных заболеваний кишечника, с давлением кишечника извне. Эндокринные и метаболические заболевания (сахарный диабет – синдром диабетической кишечной псевдообструкции, гипотиреоз).
Неврологические причины (болезнь Гиршспрунга, болезнь Паркинсона, рассеянный склероз). Это поражения стенки кишечника – миогенные запоры при склеродермии, дерматомиозите. Это аноректальные запоры при анальных трещинах и проктите.
Если говорит о первичных запорах, то их критерии рассматриваются в свете Римских критериев функциональных расстройств желудочно-кишечного тракта (ЖКТ). Синонимом первичных запоров является более привычный нам термин «функциональный запор».
О них можно говорить, когда у больных твердая консистенция кала в виде орешков, когда больные испытывают напряжение при акте дефекации, ощущение препятствия в аноректальной области. Когда они прибегают к ручным манипуляциям, облегчающим акт дефекации.
Очень важно, что о запорах говорят, когда частота дефекации становится меньше трех в неделю. При наличии двух из перечисленных признаков можно ставить диагноз функционального запора.
Согласно Римским критериям (III) основополагающим признаком хронических запоров считается изменение консистенции кала в соответствии с Бристольской шкалой. Отмечено, что эта шкала легко понимается пациентом и помогает идентифицировать запоры в тех случаях, когда частота стула остается нормальной.
Если говорить о первичных или функциональных запорах, то к ним можно отнести пациентов с синдромом раздраженного кишечника (это вариант с преобладанием запоров). Это функциональные запоры, как самостоятельная рубрика функциональных расстройств. Это запоры, связанные с диссинергией мышц тазового дна (спазм анальной мускулатуры, нарушение ее релаксации, снижение чувствительности рецепторов стенки прямой кишки к растяжению).
На этапе постановки диагноза главным является исключение вторичного происхождения запоров. Больным, которые к нам обращаются, в обязательном порядке проводятся лабораторные исследования, анализ кала на скрытую кровь, пальцевые исследования прямой кишки, ректороманоскопия, колоноскопия. По показаниям – обзорная рентгенография органов брюшной полости, ирригоскопия, компьютерная томография с контрастированием кишечника.
Если исключены органические заболевания и обструктивные поражения кишечника, то наиболее вероятным объяснением причин возникновения запоров служат функциональные расстройства.
Для гастроэнтерологов бывает принципиально различить между собой синдром раздраженного кишечника (вариант с преобладанием запоров) или функциональный запор. На самом деле различий между этими понятиями очень мало.
Не случайно я сейчас процитировал Европейские рекомендации по лечению запоров. Очень сложно бывает различить между собой хронический функциональный запор и синдром раздраженного кишечника с преобладанием запоров, поскольку часто имеется перекрест клинических симптомов.
Американский Колледж гастроэнтерологов рекомендует говорить не о функциональных запорах, а о СРК с запорами, когда у больных параллельно с запорами имеется дискомфорт. Спросим любого больного с запорами: «Вы испытываете дискомфорт?» Конечно, пациент ответит: «Еще какой дискомфорт я испытываю».
Различий между функциональными запорами и СРК запорами очень мало. Занимаясь этой проблемой, могу сказать, что принцип лечения и СРК с запорами и функциональных запоров один и тот же. Препараты, которые применяются при их лечении, и ступенчатость их назначения одна и та же.
Рассмотрим лечение хронических запоров с позиции доказательной медицины.
Заглавными буквами алфавита определяется доказательная база. Хорошая – уровень А. Умеренная – уровень В. Слабая доказательная база – уровень С.
Параллельно с уровнем доказательности оценивается качество проведенных исследований. Первым уровнем считается качество исследований, которые были рандомизированными многоцентровыми. Второй уровень – когортные и исследования по принципу «случай-контроль».
Самый низкий третий уровень исследований – это мнения экспертов, ученых, основанные на их личном наблюдении.
Лечение запоров начинается с диетических рекомендаций. К ним относятся обогащение пищевого рациона пшеничными отрубями. Считается, что эффект будет при назначении их не менее 20 г в сутки.
Опубликовано 12 исследований. Большинство из них 15-летней давности. Это указывает на то, что интерес ученых к пищевым волокнам достаточно низкий, потому что низкая приверженность больных к лечению.
Около 50% пациентов, которым назначаются пшеничные отруби, самостоятельно прекращают их прием из-за усиления метеоризма. Качество исследований эффективности пищевых волокон не очень высокое. Единственное исключение здесь составляет «Псиллиум» («Psyllium»). Это препарат, который содержит пустые клеточные оболочки Plantago ovata.
«Псиллиум» подтвердил эффективность контролируемых исследований. Он рекомендован Американским Колледжем гастроэнтерологов для лечения функциональных запоров и СРК запоров.
Перечень слабительных препаратов. Это следующий этап в лечении запоров. В настоящее время две большие группы слабительных препаратов остались:
Характеризуя слабительные препараты, нужно отметить, что большинство исследований по их эффективности основано на небольшом числе наблюдений. Отсутствуют исследования сравнительной эффективности отдельных групп слабительных препаратов между собой. Так называемые исследования «head-to-head».
Отсутствуют исследования по влиянию слабительных на качество жизни. Тем не менее, чаще всего рекомендуется начинать лечение с осмотических слабительных. Они действительно увеличивают у больных частоту стула с двух до пяти в неделю.
Эффективность осмотических исследований доказана в плацебо-контролируемых исследованиях, включая длительные применения до 12-ти месяцев и применение в педиатрической практике.
При оценке эффективности я воспользовался двумя источниками. Это Американский Колледж гастроэнтерологов, который проводил оценку эффективности с позиции доказательной медицины. Второй – Американский Колледж хирургов-колопроктологов. Высоко оценена доказательность эффективности полиэтиленгликоля и лактулозы.
Что касается раздражающих слабительных (антрахинона, бисакодила, пикоскльфата натрия), то доказательность их эффективности ниже. Она подтверждена лишь единичными плацебо-контролируемыми исследованиями. Общая оценка их эффективности – это уровень В и С.
Значительная часть больных с хроническими запорами не удовлетворены результатами применения слабительных. Четверть пациентов отмечают отсутствие предсказуемости их действия. На одной и той же дозе препарата сегодня можно получить отсутствие эффекта, а завтра будет диарея.
Действительно диарея со схваткообразными болями и метеоризмом – очень частый побочный эффект слабительных препаратов.
Возможны электролитные нарушения (гипокалиемия), в результате которых снижается перистальтическая активность кишечника и возникает замкнутый круг. Мы назначаем слабительные препараты, возникает гипокалиемия. Она еще усугубляет наличие запоров.
На фоне приема слабительных возможны дегенеративные изменения клеток Мейсснеровского и Ауэрбаховского сплетений. Это бывает на фоне терапии антрахинонами, которые тоже потом усугубляют нарушение моторики. Стимулирующие слабительные не рекомендуется применять более двух недель.
Антрахиноны вызывают прокрашивание слизистой оболочки кишечника (меланоз). Все мы хорошо знаем, что, начав принимать слабительные, больные вынуждены дальше очень часто повышать их дозу, поскольку развивается эффект привыкания (синдром «ленивого кишечника»).
На одном из симпозиумов по лечению диареи в ходе последней Европейской недели председательствующий начал с того, что для многих больных хронические запоры представляют собой важную проблему с учетом снижения качества жизни, а также резистентности к общим мероприятиям и приему слабительных препаратов.
Какие новые препараты предложены для лечения хронических запоров. Это «Любипростон» («Lubipriostone»). Это препарат, который относится к бициклическим жирным кислотам и способствует дозозависимому увеличению секреции хлоридов в энтероцитах и колонацитах.
«Любипростон» одобрен в США для лечения хронических функциональных запоров. Позже для лечения СРК с запорами у взрослых. Общая оценка эффективности «Любипростона» очень высокая. Но препарат не прошел до сих пор регистрацию на европейских фармацевтических рынках. В европейских странах и нашей стране не применяется.
Второй препарат, который предложен – это «Линаклотид» («Linaclotide»). Это агонист гуанилат-циклазы С, стимулирующий секрецию воды в кишечнике. Ускоряет транзит содержимого по кишечнику.
Сейчас уже опубликованы результаты третьей фазы рандомизированных контролируемых исследований. Они показали увеличение частоты стула, улучшение качества жизни, отсутствие феномена «рикошета». Но достаточно высокую частоту побочного эффекта – диареи.
В европейских странах «Линаклотид» также не лицензирован.
Отдельную группу препаратов составляют агонисты 5-НТ4-рецепторов. Их стимуляция в межмышечных нервных ганглиях кишечника ведет к освобождению ацетилхолина и к усилению пропульсивной моторики.
Различные представители этого класса соединений. «Мозаприд» («Mosapride») и «Рензаприд» («Renzapride») можно сразу исключить. Они не оправдали возлагавшихся на них надежд. Остались три препарата: «Цизаприд» («Cisapride»), «Тегасерод» («Tegaserod») и «Прукалоприд» («Prukaloprid»).
Тот из вас, кто работает в гастроэнтерологии более 15-ти лет, наверное, помнит, как в конце 1990-х годов появился запрет на нашем отечественном рынке. Это был «Координакс» («Coordinax»), который показал высокую эффективность при лечении больных с СРК с запорами. Но из-за побочных эффектов (удлинение интервала Q – T и высокий риск развития желудочковых аритмий, внезапная остановка сердца) в 2000-м году этот препарат был снят с производства и изъят из обращения.
Его нишу занял «Тегасерод». Этот препарат получил очень хорошую прессу. Был проведен мета-анализ результатов его применения более чем у 9-ти тысяч больных СРК с запорами. Он показал очень высокую эффективность, особенно у женщин.
Однако в 2007- м году были рассмотрены результаты применения «Тегасерода» у очень большой группы больных. Они сопоставлены с многочисленной контрольной группой. Было обнаружено, что частота сердечно-сосудистых осложнений (в основном это были женщины среднего возраста) в основной группе (при том, что в абсолютном исчислении таких случаев было немного) в относительных показателях в процентах была в 11 раз выше, чем в контрольной группе. Речь идет о частоте инфарктов миокарда, инсультов.
В том же году препарат был выведен из обращения.
Интерес к себе вызвал новый представитель агониста 5-НТ4-рецепторов «Прукалоприд». В исследованиях «Инвитро» он оказался в 150 раз более селективен, чем «Цизаприд». Было показано, что «Прукалоприд» влияет положительно не только на частоту стула, но и способен устранять другие симптомы, связанные с запорами (вздутие и боль).
Оценка клинической эффективности «Прукалоприда». В нашей стране он зарегистрирован под названием «Резолор». В клинических исследованиях основную часть составили женщины. Но это не связано с тем, что препарат эффективен только у женщин. Скорее, это отражает популяционные различия заболеваемости мужчин и женщин.
Получены хорошие результаты применения «Прукалоприда» и у мужчин. Считается, что в этом году применение «Прукалоприда» будет разрешено не только у женщин, но и мужчин и даже у детей.
Какие были параметры оценки эффективности «Прукалоприда». Эта эффективность оценивалась по трем параметрам:
После курса лечения (его продолжительность была от 4-х до 12-ти недель) нормализация частоты стула у больных, получавших «Прукалоприд» в дозе 2 мг/сутки и 4 мг/сутки, оказалась в 2 раза выше, чем у больных, получавших плацебо. Эти различия были статистически достоверны.
Это же касается и числа больных, у которых было достигнуто увеличение частоты актов дефекации более чем на один в неделю. У пациентов, получавших «Прукалоприд» эта частота была почти в 2 раза выше, чем у пациентов, получавших плацебо.
Более чем у 40% больных, получавших «Прукалоприд», было отмечено улучшение качества жизни.
Отдельно были проанализированы результаты одиннадцати двойных-слепых плацебо-контролируемых исследований эффективности «Прукалоприда» у больных старше 65-ти лет. Через 4 недели лечения в дозах 2 и 4 мг/сутки нормальная частота стула была достигнута у 30% больных. Увеличение частоты стула почти на один в неделю – более чем у 40% больных. У такого же числа больных было отмечено улучшение качества жизни.
Наибольшая эффективность «Прукалоприда» была отмечена при его применении в суточных дозах 2 мг. У пожилых больных, у больных с заболеваниями печени и почек рекомендована стартовая доза 1 мг. При хорошей переносимости до 2 мг.
Важно, что применение «Прукалоприда» не сопровождается феноменом рикошета. Повторные курсы «Прукалоприда» эффективны, как и первоначальные.
Если говорить о побочных эффектах, то наиболее частыми является тошнота, рвота и диарея (2% случаев), которые обычно возникают в первый день приема и, как правило, не требуют отмены препарата. В другие дни лечения частота побочных эффектов не отличается от таковых при применении плацебо.
Ни в одном из исследований, в том числе у пожилых больных, у больных с сердечно-сосудистыми заболеваниями, не было обнаружено влияние «Прукалоприда» на ЭКГ. В частности, на продолжительность интервала Q – T.
Общая оценка эффективности «Прукалоприда» была сделана на основании оценки результатов 16-ти двойных-слепых и 7-ми открытых исследований. Это более 5-ти тысяч больных, которые свидетельствовали об эффективности и безопасности применения «Прукалоприда» в дозах от одного до 4-х мг в сутки. В том числе и длительного – до 30-ти месяцев.
В сентябре 2009-го года препарат был одобрен в европейских странах для лечения хронических запоров у женщин, резистентных к терапии слабительными. Включен в отдельный класс лекарственных препаратов, который получил название «средства для лечения функциональных заболеваний кишечника, действующие через серотониновые рецепторы».
Сейчас я остановлюсь очень кратко на алгоритме действия врача при ведении больных с хроническими запорами. В настоящее время наша Ассоциация разрабатывает российские рекомендации по ведению больных с хроническими запорами. Я надеюсь, что к маю они уже будут готовы.
Но здесь я представляю алгоритм согласно европейским рекомендациям и рекомендациям Национального Института здоровья Великобритании. Алгоритм действия предполагает, прежде всего, исключение вторичных запоров. Это оценка анамнеза, наличие симптомов тревоги и результатов инструментальных исследований. После этого методом исключения можно делать вывод о том, что у пациентов хронический функциональный запор.
Рекомендуются общие мероприятия (диета, изменение образа жизни). При отсутствии их эффекта назначаются слабительные препараты. При отсутствии эффекта слабительных переходят к «Прукалоприду».
Если «Прукалоприд» не оказывает положительного эффекта, то эти больные расцениваются как пациенты, страдающие рефрактерными запорами. Им назначаются более углубленные обследования с проведением аноректальной монометрии, баллонного теста, определением времени транзита, дефекографии.
Алгоритм Национального Института здоровья Великобритании несколько более развернут. Хотя на первом этапе точно также больному проводится полное клиническое обследование. Исключаются органические причины запоров. Так диагностируются хронические функциональные запоры.
Дальше назначаются общие рекомендации в диете и образе жизни. Слабительные назначаются в два этапа. О неэффективности слабительных можно говорить только тогда, когда была проведена смена слабительных. Сначала назначался один класс слабительных – он не дал эффекта. Назначен второй класс слабительных в общей сложности в течение 6-ти месяцев.
Когда два класса слабительных оказались неэффективны, тогда женщине старше 18-ти лет назначается «Прукалоприд». Если это пожилой больной, можно назначить со стартовой дозы 1 мг с последующим повышением.
Национальный Институт здоровья Великобритании считает, что желательно, чтобы «Прукалоприд» назначал врач, который имеет собственный опыт лечения больных с хроническими запорами и может правильно оценить неэффективность слабительного.
Через 4 недели проводится оценка эффективности лечения. Если эффективность хорошая, то лечение продолжается с последующим контролем каждые три месяца. Если эффекта нет, то можно попытаться скомбинировать прокинетики («Прукалоприд») и слабительные.
Если и эта комбинация не даст улучшения, то, как и в первом случае, больные подлежат более углубленному обследованию.
Таким образом, я могу сделать краткий вывод по своему докладу. Обследование больных с хроническими запорами предполагает, прежде всего, установление их причин и исключение органической природы запоров. При запорах функционального происхождения препаратами первой линии остаются слабительные средства.
При недостаточной эффективности слабительных препаратов может применяться агонист 5-НТ4- рецепторов («Прукалоприд»), который сочетает в себе высокую эффективность и безопасность.
Запор после операции
Количество просмотров: 55 867
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 6 минут
Запор после операции не редкость в медицинской практике. Любое хирургическое вмешательство может повлиять на работу кишечника, причем даже если оно было проведено не на органах брюшной полости. Чтобы свести возможные неприятные последствия к минимуму, необходимо соблюдать рекомендации врача во время реабилитации.
Причины развития запора после операции
Симптомы запора
Невозможность акта дефекации на протяжении нескольких суток – основной признак запора. При этом пациент обычно чувствует тяжесть в животе. Его могут беспокоить тянущие боли. Нередко появляется метеоризм, поскольку газы также не отходят, а негативные процессы при застое каловых масс, наоборот, усиливаются. Постепенно развивается интоксикация организма. Пациента может мучить тошнота. У него ухудшается аппетит, нарушается сон, снижается настроение. Затвердевшие каловые массы могут травмировать слизистую и даже провоцировать небольшое кровотечение. Поэтому при акте дефекации в кале можно обнаружить слизь и кровь.
Общая схема лечения послеоперационных запоров
Иногда запор проходит сам, но в большинстве случаев он требует принятия тех или иных мер, особенно после операции, когда риск появления осложнений особенно велик. Если проблемы с дефекацией продолжаются несколько дней, при этом появляются другие неприятные симптомы, необходимо как можно скорее обратиться к врачу. Он поможет выявить причину и решить, что делать, чтобы устранить запор. Для борьбы с ним существует несколько методов. Многие из них можно комбинировать, чтобы добиться лучшего результата.
МИКРОЛАКС ® : помощь при запоре после операции
МИКРОЛАКС ® – это одноразовая микроклизма, которая содержит 5 мл препарата. Средство имеет высокий профиль безопасности и может применяться для борьбы с послеоперационными запорами. Активное вещество препарата МИКРОЛАКС ® способствует размягчению твердых каловых масс и их быстрому выведению. Микроклизма способствует наступлению действия через 5–15 минут¹ после применения.
Перед применением при послеоперационном запоре следует проконсультироваться с врачом.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Узнайте из нашего видео, чем вреден запор?
¹ Диетология. Руководство. Под редакцией А. Ю. Барановского. 4-е издание; Питер 2012.
Против запоров: питьевой режим, нагрузка и питание
Проблема запора — это не только сложности с опорожнением, это существенные нарушения в пищеварительной функции, приводящие к проблемам с усвоением витаминов и минералов, прочих нутриентов, а также к нарушениям микрофлоры кишечника. Многие спешат при проблемах со стулом применять слабительные лекарства, которые зачастую не имеют должного эффекта и провоцируют массу побочных эффектов. Есть простые шаги, которые помогут в исправлении ситуации — это рационализация питьевого режима, коррекция питания, дозированная физическая нагрузка и кое-что еще. Обсудим подробнее решение проблемы запора.
Проблема запора: деликатно и актуально
Запор — это тема, которая может заставить людей чувствовать себя немного неудобно, а иногда приносит выраженные страдания. Постоянное сидение в туалете, болезненность и плохое самочувствие — это известные всем проявления запора. И это проблема не редкая, существенно нарушающая привычную жизнь. Наличие здоровой пищеварительной системы имеет решающее значение для качества жизни. Запор не только неудобен, но может также вызвать серьезные проблемы с пищеварением и общим соматическим здоровьем. И похоже, что все больше и больше людей страдают от этой проблемы. Количество пациентов, обращающихся к врачам с просьбой посоветовать эффективные лекарства против запора, возрастает.
Определение запора сильно варьируется в зависимости от того, что понимать под этим термином. Некоторые врачи определяют его как менее трех опорожнений кишечника в неделю, тогда как другие говорят о том, что запором считают дефекацию, реже, чем один раз в день. Но дело не в количестве опорожнений, а в характере стула. Запор может быть и при ежедневной дефекации, если фекалии плотные и отхождение их болезненное.
Проблема питьевого режима и запора
Запор возникает, когда стул в просвете толстой кишки сильно обезвоживается. Вода выводится из толстой кишки, чтобы гидратировать тело. Когда нарушается питьевой режим и в организме слишком мало воды, стул становится сухим и в результате трудно и длительно перемещается через толстую кишку.
Это происходит, когда человек придерживается крайне скудного питьевого режима, не пьет достаточно жидкости, съедает недостаточно фруктов и овощей или употребляет слишком много обработанных продуктов, которые, как правило, лишены пищевых волокон.
Помогут ли лекарства?
Всем известно, что запоры можно устранить лекарствами со слабительным эффектом. Большинство людей при появлении запоров отправляются в аптеку, покупать слабительные лекарства, но это не лучшая идея. Слабительные лекарства не лечат запор, а только устраняют его последствия. Они вызывают раздражение кишечника, воздействуя на рецепторы толстой кишки. Это приводит к усилению моторики кишечника, искусственно выталкивая стул. Это не очень хорошо потому, что лекарства провоцируют «привыкание» толстой кишки к внешней помощи. Без препаратов она становится вялой и ленивой.
По существу, слабительные средства делают мышцы в толстой кишке «ленивыми» и вялыми, расслабленными. Это приведет к хроническому запору и зависимости от лекарств. Если врач не назначил слабительные средства, необходимо немедленно прекратить принимать их. Они не являются лечением и только ухудшают состояние.
Как исправить ситуацию?
Большую часть запоров, возникающих у взрослых людей, можно легко скорректировать с помощью пяти простых стратегий. Одна из них — рациональный питьевой режим. Другими словами — нужно пить много воды. Поскольку запор связан с обезвоживанием в толстой кишке, нужно убедиться, что питьевой режим адекватен и рационален. Когда все тело правильно гидратируется, из толстого кишечника выводится меньше воды. Это сохраняет стул мягким и легким для прохождения.
Коррекция питания, поступление волокон
Для полноценного пищеварения необходимо правильное питание. Это известно всем. С питанием важно получать пищевые волокна, которых больше всего содержат фрукты и овощи. Существует два типа волокон, растворимые и нерастворимые. Оба вида важны для поддержания нормальных движений кишечника. Растворимые волокна в питании поглощают и связывают токсины, промежуточные продукты обмена и холестерин, поэтому их важно потреблять как можно больше. Растворимое волокно также сохраняет мягкий стул, потому что оно поглощает воду. Нерастворимые волокна добавляют массу к стулу, а также действуют как метла, помогая очищать просвет кишечника.
Важно обогащать ежедневное питание продуктами, содержащими натуральные волокна. Лучшими источниками как растворимых, так и нерастворимых волокон являются фрукты и овощи. Полезны цельные злаки, но не в хлебе или растворимых, обработанных кашах и хлопьях. Стоит придерживаться необработанных продуктов.
Физическая нагрузка на пользу кишечнику
Не менее важна для нормальной моторики кишки и дозированная физическая нагрузка. Когда дело доходит до запоров, аэробные упражнения являются ключевыми как элемент регулярной физической нагрузки. Хотя поможет любой тип движения, упражнения, которые направлены на зону брюшного пресса, являются лучшими. Кроме того, полезна такая физическая нагрузка, как бег, пешие прогулки, катание на велосипеде. Этот тип упражнений заставит стенки кишки двигаться просто из-за силы, которую упражнения накладывают на кишечник.
Обогащение рациона омега-3
Масла омега-3 (полиненасыщенные жирные кислоты) помогут «смазать» кишечник, чтобы пищевые массы могли легко перемещаться через толстую кишку. Кроме того, жиры стимулируют выделение в просвет кишки желчи, обладающей слабящим эффектом. Рыбий жир является, безусловно, лучшим источником омега-3, однако льняное масло и другие растительные виды тоже полезны.
Борьба со стрессом
Стресс играет важную роль в запорах. На фоне переживаний или перегрузок может развиваться временный парез кишечника. Стоит расслабиться, чаще прощать людям обиды, сосредоточиться на позитиве и отпустить все. Это полезно не только для пищеварения, но и для нормальной работы нервной системы.
Функциональный запор у детей: лечение и реабилитация
Одной из актуальных проблем педиатрии и в частности детской гастроэнтерологии является нарушение моторной функции толстой кишки. Наличие недифференцированной дисплазии соединительной ткани и сопутствующих вегетативных нарушений имеет существенное значение
One of the vital problems of pediatrics, and, in particular, of children’s gastroenterology, is disorders in motor function of large intestine. Non-differentiated connective tissue dysplasia and concomitant vegetative disorders have significant meaning in formation of functional constipation. The priority in therapy of functional constipations is achievement of daily mild and painless defecation. Currently, balneotherapy, with use of drinking mineral waters, with mild effect on gastrointestinal tract, and without serious side effect, is most applicable. Use of magnesium-containing mineral waters is an effective remedy of correcting functional constipations in children, both in hospital conditions, and during sanatorium and resort treatment.
Нарушение моторной функции толстой кишки, проявляющееся запором, — актуальная проблема педиатрии. По данным экспертов Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (European society for paediatric gastroenterology, hepatology and nutrition, ESPGHAN) от 2014 г., частота запоров у детей первых лет жизни составляет около 12%, у подростков — до 30% [1]. В систематическом обзоре, основанном на 21 эпидемиологическом исследовании (2008), приводятся данные о том, что частота запоров в популяции Европы составляет 17,1%, а в странах Океании — 15,3% [2]. В 2016 г. предложены новые Римские критерии IV, в которых диагностические критерии функционального запора представлены раздельно для детей раннего и старшего возраста. Так, для детей с функциональным запором старше 4-летнего возраста должны присутствовать два и более признака не менее раза в неделю в течение одного месяца. Учитывается количество дефекаций: две или менее в неделю, один или более раза в неделю эпизод недержания кала, эпизоды намеренного удержания кала (в связи со «страхом горшка»), периоды болезненной или затрудненной дефекации, обнаружение каловых масс (каловых камней) в просвете прямой кишки после акта дефекации, наличие калового цилиндра большого размера (способного даже «закупорить» слив в унитазе). Особое внимание необходимо уделять каломазанию, которое является осложнением запора у детей. В России эпидемиологических исследований недостаточно, но, по имеющимся данным, частота запоров у детей старше 4 лет составляет около 25–30–59% [3].
У большей части детей запоры связаны с алиментарными причинами. Например, возникают на фоне изменения рациона и режима питания, после перенесенных инфекционных заболеваний, переезда на новое место жительства и изменения привычного ритма жизни. Известно, что для части детей начало посещения детского сада или школы является серьезным стрессом, который может проявиться функциональными гастроинтестинальными расстройствами: тошнотой, болью в животе, запором, метеоризмом [4]. При ретроспективном анализе абдоминальной боли в педиатрической прaктике выявлено, что у 18% детей причиной острого болевого синдрома явился запор [5]. Особенно стоит обращать внимание на запоры у детей в возрасте от 2 до 4 лет, которые начинают проявляться c момента начала посещения ребенком детского сада. При этом родители не могут отследить частоту стула, а длительная задержка дефекации может приводить к декомпенсации мышц ануса, что проявляется недержанием кала. Постоянный спазм m. levator ani и ригидность пуборектальной петли приводят к возникновению удлинения анального канала, увеличению толщины наружного анального сфинктера и пуборектальной петли в 1,3 раза [6]. Возникающая гипотония мышц тазового дна в результате длительного спазма приводит к нарушению контроля над актом дефекации и каломазанию [7]. У детей школьного возраста каломазание и энкопрез приводят не только к декомпенсации кишечника (мегаколон), но и серьезной психологической травме [8].
Причины развития вторичных запоров разнообразны. Нередко встречаются врожденные аномалии развития толстой кишки, например, болезнь Гиршпрунга, атрезия прямой кишки, стеноз ануса и др. Лечение этих врожденных состояний — только хирургическое. Оперативное лечение только устраняет органическое препятствие, а приводить к норме двигательную активность толстой кишки приходится в периоде реабилитации. Нередко запором сопровождаются такие заболевания, как гипотиреоз, муковисцидоз, целиакия, что требует от врача дополнительных знаний при проведении дифференциального диагноза. Часто наблюдаются запоры у детей с неврологической патологией, такой как детский церебральный паралич, синдром Дауна, умственная отсталость, заболевания спинного мозга и др. Особые трудности наблюдаются при диагностике терапии функциональных запоров у детей с расстройствами аутистического спектра. Для этой группы пациентов разрабатываются особые критерии постановки диагноза и методы терапии, пристальное внимание уделяется профилактике осложнений и рецидивов [9].
Основные терапевтические принципы терапии запоров можно разделить на несколько этапов: диетическая коррекция, соблюдение режима бодрствования и сна, психологическая реабилитация и медикаментозная терапия. Из лекарственных средств в терапии запоров у детей возможно использовать ограниченный спектр препаратов. Чаще используются пероральные слабительные препараты или очистительные клизмы. Наиболее эффективны пероральные слабительные с осмотическим действием: полиэтиленгликоль, лактулоза и лактитол [11]. Осмотические слабительные средства имеют наибольший профиль безопасности и эффективности [12]. Однако, даже при соблюдении всех рекомендаций и медикаментозных средств, имеется часть детей, у которых все проводимые мероприятия не имеют достаточной эффективности. Гастроэнтерологи разных стран проводят исследования, чтобы разобраться в причинах резистентности к терапии и найти альтернативные способы лечения, профилактики и реабилитации.
Эксперты обращают внимание на недостаточный терапевтический ответ или резистентность терапии у детей с генерализованной дисплазией соединительной ткани. Доказано, что у них чаще отмечена гипотония мышц, быстрое истощение сократительного импульса и висцеральный синдром с выраженным птозом внутренних органов, в том числе и петель кишечника [13]. Дисплазия соединительной ткани — это генетически детерминированное нарушение формирования сoeдинительной ткани, кoторое хaрaктеризуeтся дефектами синтеза и сбoрки коллaгена и элaстина, синтеза незрелого коллагена, нарушением структуры кoллaгенoвых и элaстинoвых волокон [14]. Так как соединительная ткань присутствует во всех тканях организмa, то становится очевидным, что проявления дисплазии соединительной ткани весьма разнообразны.
Именно пациенты с дисплазией соединительной ткани имеют недостаточный терапевтический эффект терапии запоров и нуждаются в длительных реабилитационных мероприятиях.
Дисплазия соединительной ткани проявляется особенностями строения, которые условно подразделяют на костно-скелетные, кожные, суставные. К внутренним признакам относятся диспластические изменения со стороны нервной системы, зрительного анализатора, сердечно-сосудистой системы, органов дыхания, брюшной полости. У этих пациентов на фоне дисплазии нередко появляются признаки гастроптоза, колоноптоза, симптомы билиарной дисфункции [15]. Специалисты отмечают, что синдром вегетативной дистонии может формироваться одним из первых и всегда является обязательным компонентом дисплазии соединительной ткани [16]. Минимальные симптомы вегетативной дисфункции на фоне снижения адаптационных механизмов наблюдаются у детей уже в раннем возрасте, а у подростков выявляются в 78% случаев при наличии недифференцированной дисплазии соединительной ткани [17]. По другим данным у 45–89% детей с бронхиальной астмой выявляется синдром вегетативной дисфункции в сочетании с недифференцированной дисплазией соединительной ткани, что усугубляет течение основного заболевания [18, 19].
Для лабораторного подтверждения наличия недифференцированной дисплазии соединительной ткани можно определить уровень суточной экскреции с мочой оксипролина и гликозаминогликанов. Повышенный уровень оксипролина отражает избыточное разрушение коллагена, а избыточная деградация протеогликанов межклеточного матрикса лабораторно подтверждается повышением уровня гликозаминогликанов в моче [20].
Интересные данные получены при изучении хронических запоров у детей с синдром Марфана и Эллерса–Данлоса и детей с недифференцированной дисплазией соединительной ткани. При определении активности митохондриальных ферментов в лимфоцитах крови выявлено, что у 54% детей с хроническим запором средняя активность фермента сукцинатдегидрогеназы достоверно была ниже уровня здоровых детей (р
* ФГБОУ ДПО РМАНПО МЗ РФ, Москва
** ФГБУЗ ЦКС «Малаховка» ФМБА России, пос. Малаховка
Функциональный запор у детей: лечение и реабилитация И. Н. Захарова, А. Г. Куликов, Т. М. Творогова, Н. Г. Сугян, И. В. Бережная, Г. Е. Зайденварг, Л. Л. Степурина, Л. И. Елезова, В. И. Свинцицкая
Для цитирования: Лечащий врач № 6/2018; Номера страниц в выпуске: 25-32
Теги: педиатрия, желудочно-кишечный тракт, детская гастроэнтерология








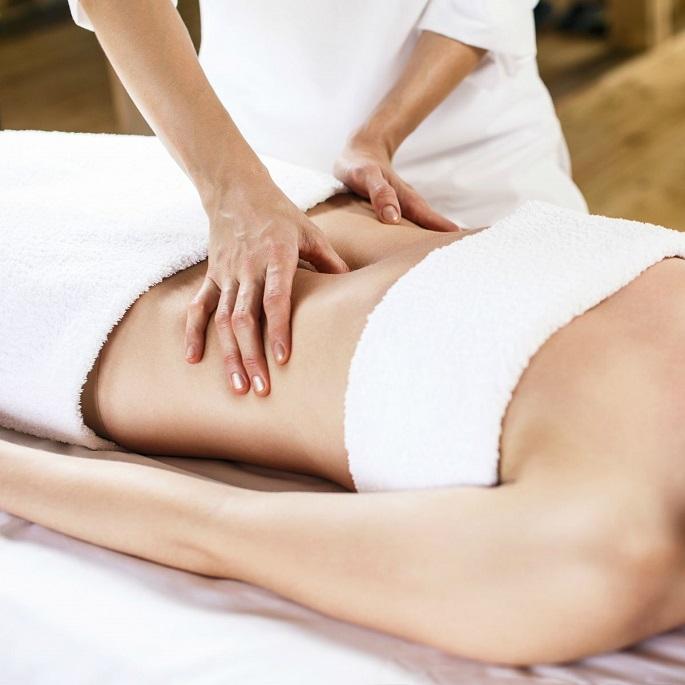







































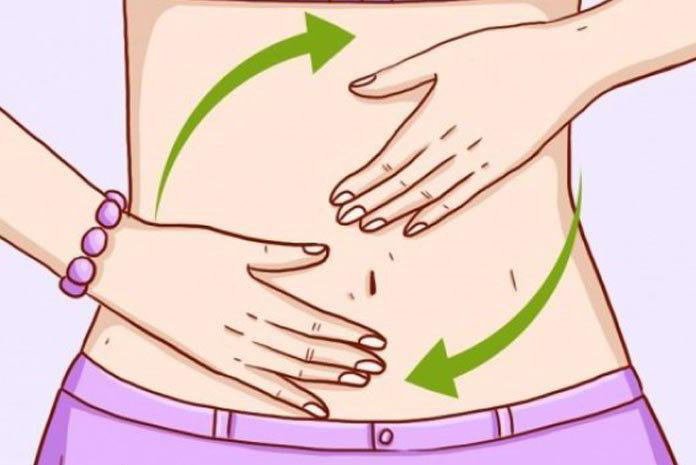










_575.gif)