Болит желудок или поджелудочная железа как определить
Болит желудок или поджелудочная железа как определить
Болит желудок или поджелудочная железа как определить
Как определить, от чего болит живот? Как отличить аппендицит от панкреатита?
Резкие и сильные боли в верней части живота, напоминающие «удар кинжала», характерны при приступе язвенной болезни желудка. Такие приступы сопровождаются общей слабостью, замедлением пульса и поверхностным дыханием. Больной лежит, поджимая ноги к животу, на теле у него выступает холодный пот. Ему требуется срочная госпитализация, заглушать обезболивающими препаратами боль в животе в этом случае нельзя. При хронических формах язвы желудка боли в животе возникают после еды и стихают через два часа, а при язве двенадцатиперстной кишки живот болит в верхней части ночью или утром, а проходит боль после приема пищи.
Внезапные сильные боли в правом боку, отдающие в правое плечо, поясницу и лопатку характерные симптомы холецистита или воспаления желчного пузыря. Боль усиливается после приема пищи. С приступами боли в желчном пузыре можно бороться лекарственными препаратами или удалить камни путем операции. Если острые боли в правом подреберье достигает максимума, появляется тошнота, рвота и озноб, то надо срочно вызвать скорую помощь. Это свидетельствует о том, что камень закупорил желчный проток, что может вызвать желтуху.
Тупые ноющие боли внизу живота во время менструации знакомы многим женщинам. Но не всегда такое состояние связано с менструацией, боли в нижней части живота возникают и при эндометрите, оофорите, сальпингите и других гинекологических заболеваниях. Резкие боли внизу живота могут быть вызваны внематочной беременностью или выкидышем. Кроме боли в этих случаях наблюдается кровотечение, тошнота и головокружение. Любое промедление при таких симптомах опасно для жизни женщины, необходимо больную срочно положить в стационар.
— Вернуться в оглавление раздела «Хирургия»
Гастрит и панкреатит — тихая угроза для здоровья
Оба заболевания относятся к патологиям пищеварительной системы и характеризуются развитием воспалительного процесса. При гастрите воспалительный процесс развивается в слизистой оболочке желудка. Это состояние может протекать как в острой, так и хронической форме, с сохраненной, повышенной или пониженной кислотностью желудочного сока. При панкреатите воспалительный процесс локализуется в поджелудочной железе. По аналогии с гастритом, панкреатит может протекать в хронической или острой форме. Синонимом острого панкреатита является панкреонекроз. Оба заболевания несут прямую угрозу не только для здоровья но и для жизни человека.
Симптомы
Для того чтобы дифференцировать два заболевания важно ориентироваться в симптомах гастрита и панкреатита. Воспалительное поражение слизистой оболочки желудка сопровождается набором таких клинических признаков:
К дополнительным симптомам гастрита желудка относится общая слабость, бледность кожных покровов и снижение работоспособности.
Распознать панкреатит поджелудочной железы можно по таким характерным симптомам:
При хроническом панкреатите нарушается весь процесс переваривания пищи, так как поджелудочная железа перестает вырабатывать необходимое количество пищеварительных ферментов. В медицинской терминологии это состояние именуется “диспепсия”.
Осложнения гастрита и панкреатита
При воспалительном поражении слизистой оболочки желудка характер осложнений зависит от типа самого гастрита. При воспалении с повышенной кислотностью, основным осложнением является язвенная болезнь желудка и двенадцатиперстной кишки, которая при запущенном течении чревата перфорацией и развитием желудочного кровотечения. Гастрит с пониженной кислотностью чреват развитием онкологии желудка. Если говорить об осложнениях воспалительного процесса в поджелудочной железе, то наиболее опасен острый панкреатит или панкреонекроз. Это тяжелое состояние вызвано отмиранием ткани поджелудочной железы. При отсутствии своевременной квалифицированной помощи, панкреонекроз в 90% случаев заканчивается летальным исходом.
Диагностика и лечение
Несмотря на то, что оба заболевания относятся к патологиям пищеварительной системы, их диагностика и лечение имеют принципиальные различия. Наиболее информативным методом диагностики гастрита, является эзофагогастродуоденоскопия, позволяющая выявить минимальные изменения в слизистой оболочке желудка. Дополнительно используется pH-метрия желудочного сока, анализ жалоб пациента и общий клинический анализ крови, позволяющий обнаружить скрытое воспаление. Для диагностики хронического панкреатита используются такие методы обследования:
Для лечения гастрита используются препараты, нормализующие кислотообразующую функцию желудка, антациды, H2 гистаминовые блокаторы, обволакивающие средства, ингибиторы протонной помпы. Диета при гастрите и панкреатите не может быть одинаковой. Если гастрит протекает с повышенной кислотностью, то назначается лечебная диета — стол № 1 по Певзнеру. Для лечения поджелудочной железы при хроническом панкреатите назначаются обезболивающие препараты, капельное введение растворов электролитов, ингибиторы H2 гистаминовых рецепторов, ферментативные средства, антибиотики. Питание при панкреатите должно быть максимально щадящим. Назначается стол № 5 по Певзнеру. Острая форма панкреатита не лечится в амбулаторных условиях. Таким пациентам необходима экстренная госпитализация.
Клинически доказанным эффектом в поддержании здоровья всей пищеварительной системы, обладает метапребиотик Стимбифид Плюс. Комбинированное средство нормализует баланс желудочной и кишечной микрофлоры, ускоряет процесс естественного восстановления слизистой оболочки и благоприятно влияет на все звенья пищеварения. Стимбифид Плюс содержит только натуральные компоненты, на 100% безопасные для организма.
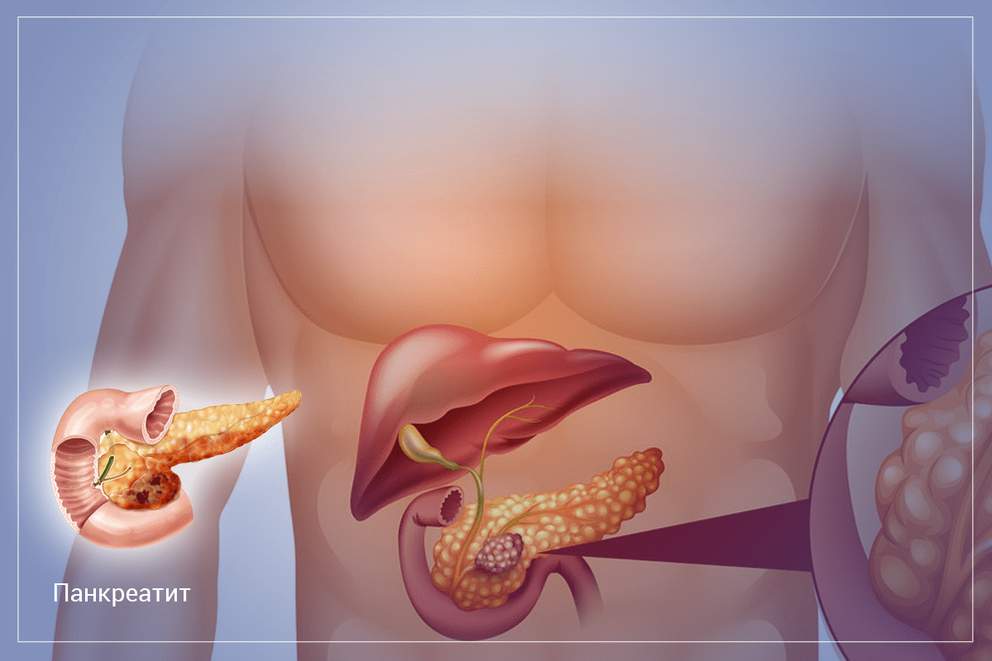
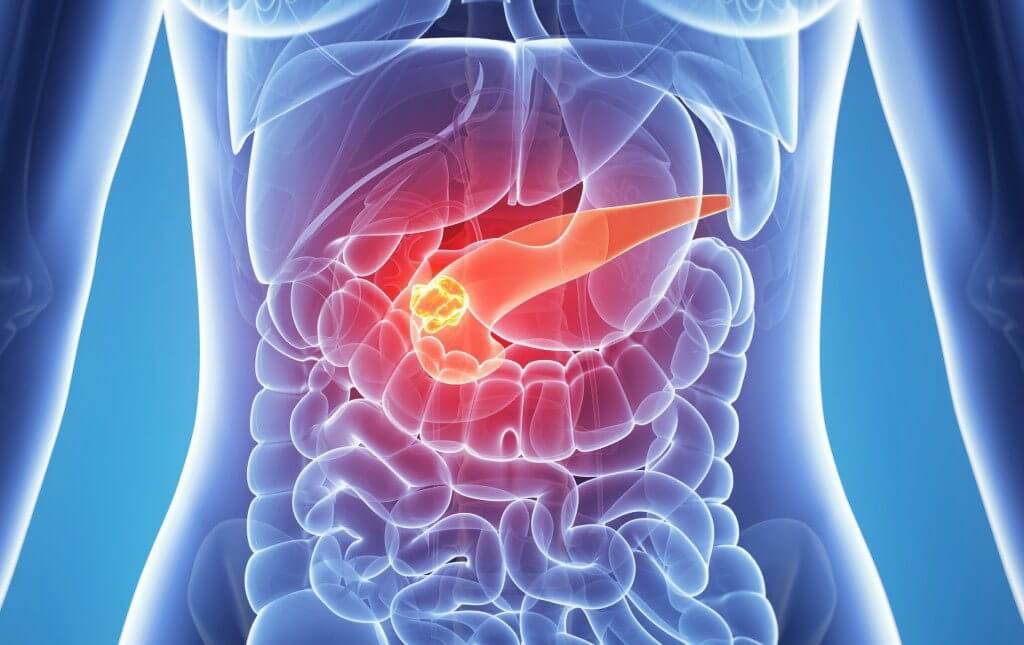
Поджелудочная железа — как понять, что не так
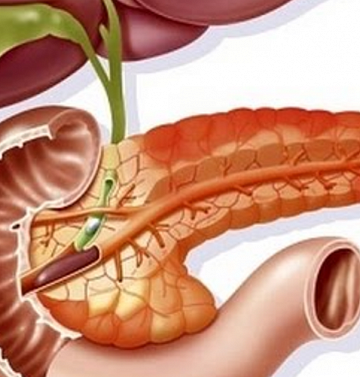
Поджелудочная железа – орган пищеварительной системы, вырабатывающий пищеварительные ферменты и гормоны, регулирующие белковый, углеводный и жировой обмен. Она расположена в нижнем отделе брюшной полости, за желудком, возле двенадцатиперстной кишки, на уровне І-ІІ поясничных позвонков. Длина органа до 22 см, вес – 70-80 г. Она покрыта тонкой соединительной капсулой, основное вещество под ней разделено на сегменты, между ними есть соединительные тяжи с выводными протоками, сосудами, нервами. Для вывода произведенных пищеварительных ферментов и других веществ имеет главный и добавочный проток.
Если нормальное функционирование поджелудочной железы нарушается, в ней развивается воспалительный процесс. Группа заболеваний, для которых характерно воспаление в тканях этого органа, нарушение его работы называется панкреатитом. Воспаление поджелудочной железы – опасное заболевание, сопровождающееся сильной болью, нарушением работы пищеварительной и эндокринной системы. Если человек своевременно не получает медицинской помощи, возможно развитие осложнений, вплоть до летального исхода.
Как лечить воспаление поджелудочной железы
Обнаружив у себя симптомы заболевания поджелудочной железы, обращайтесь к врачу. Он выявит причины заболевания и назначит медикаментозное лечение, диету. Если воспалительный процесс вызван закупоркой выводных протоков, для спасения жизни пациента может потребоваться срочное оперативное вмешательство.
Пациентов с острой формой панкреатита госпитализируют в стационар, где врачи постоянно контролируют их состояние, изменение показателей в общем и биохимическом анализах крови, анализах мочи.
Чтобы организм человека победил заболевание, недостаточно медикаментозного лечения. Для успешного выздоровления, или снятия приступов при хроническом течении заболевания нужен холод, голод и покой. Пациенту полезен постельный режим. В первые три дня рекомендуется полный отказ от пищи, питательные вещества вводятся внутривенно. Для снятия болевых симптомов на живот кладется холодный компресс.
Причины заболевания
Воспалительные процессы в поджелудочной железе могут возникать:
Формы панкреатита
При первом приступе врач ставит диагноз острый панкреатит. При соблюдении диеты, других врачебных назначений, приеме медикаментов, воспаление может пройти без последствий. Если человек ответственно относится к своему здоровью, правильно питается, отказывается от алкоголя, курения, следит за весом, приступ может не повторяться.
Но при систематических нарушениях, поджелудочная железа работает с повышенной нагрузкой, ее состояние ухудшается и заболевание переходит в хроническую форму. Если повторный приступ возникает менее чем через 6 месяцев после первого, ставится диагноз острый рецидивирующий панкреатит. Если приступы повторяются больше, чем 6 месяцев, диагноз – хронический панкреатит. Он имеет две фазы: обострение и ремиссия. При соблюдении диеты, применении поддерживающей терапии, ремиссия длится годами, не возникает острых приступов.
Симптомы воспаления поджелудочной железы
При остром и хроническом панкреатите появляются разные симптомы.
Острая форма
При остром приступе пациент ощущает сильную боль в подреберье. В зависимости от расположения и размера очага воспаления она может быть правосторонней, левосторонней или опоясывающей.
Другие признаки, указывающие на воспалительный процесс в поджелудочной железе:
Большинство из этих признаков, кроме острой боли, наблюдаются и при алкогольной интоксикации. Болезнь у мужчин не всегда своевременно диагностируется – болевые симптомы пациенты некоторое время снимают обезболивающими препаратами и надеются на улучшение самочувствия, когда пройдет похмелье. Это может быть опасно для жизни. Если после употребления больших доз алкоголя возникает боль в пояснице, подреберье, проверьте поджелудочную железу.
Хроническая форма
Зная, как болит поджелудочная железа, можно не пропустить первые признаки развития хронического воспалительного процесса. Своевременное обращение к врачу поможет избежать осложнений, инфицирования, гормональных нарушений в организме.
Признаки боли в поджелудочной железе:
Сложно поставить диагноз только по характеру болевых симптомов. При панкреатите появляются другие признаки нарушений в работе организма. Обратитесь к врачу, если вы часто ощущаете ноющую боль в области спины или живота, кожа приобретала желтоватый оттенок, пропал аппетит, снижается вес. Аналогичные признаки у женщин могут наблюдаться во время беременности, и ошибочно принимаются за проявления токсикоза. Чтобы не пропустить опасное заболевание, с первых недель беременности женщинам нужно регулярно посещать женскую консультацию, сдавать анализы крови и мочи.
Если не лечить хронический панкреатит, воспаление может распространяться на другие органы пищеварительной системы, нарушается работа эндокринной системы, что увеличивает риск развития сахарного диабета, онкологических заболеваний.
Лечение
Панкреатит – это группа заболеваний, при которых развиваются воспалительные процессы в поджелудочной железе. Чтобы эффективно лечить его, врач должен определить характер и локализацию воспаления, причину, вызвавшую приступ. После оказания первой помощи и снятия острых болевых ощущений проводится обследование.
Диагностика
Чтобы подтвердить диагноз и оценить состояние пациента, гастроэнтеролог использует лабораторные и инструментальные методы диагностики:
Особенности терапии
При остром приступе пациента госпитализируют в стационар, где проводят детоксикацию, очистку кишечника, брюшины.
Для снятия острых болей применяют спазмолитические и болеутоляющие препараты, на живот кладется холодный компресс. Ограничивают двигательную активность. Чтобы снизить секрецию гормонов при снижении проходимости протоков или их закупорке, назначают Платифиллин или Атропин. Для предотвращения инфицирования и снятия воспаления применяют антибиотики. В первые дни показан полный отказ от пищи, питательные вещества вводятся внутривенно. Через 3-5 дней в рацион вводят жидкие каши, одновременно с приемом ферментов: Панкреатина, Мезим-Форте. Чтобы избавить пациента от тошноты, назначается Мотилиум или Церукал.
Профилактика новых обострений
Чтобы избежать новых обострений панкреатита, нужно правильно питаться, отказаться от алкоголя, сигарет, избегать стрессов. Есть нужно небольшими порциями 5-6 раз в день. Исключите из рациона жареные, жирные, копченые продукты, пряности, маринады. Отваривайте, запекайте или готовьте блюда на пару. Откажитесь от кофе, сладких газированных напитков. Регулярно принимайте назначенные врачом препараты, поддерживающие работу поджелудочной железы.
Боль в области поджелудочной железы причины, способы диагностики и лечения
Боль в области поджелудочной железы — симптом, свидетельствующий о нарушении работы данного органа. Болезненные ощущения сопровождают серьезные заболевания. Для предотвращения осложнений требуется консультация врача.
При заболеваниях поджелудочной железы боль обычно локализуется под ребрами слева, в эпигастрии, иногда в правом подреберье (если патологический процесс находится в головке поджелудочной железы). Болевые ощущение распространяются до околопупочной области и иррадиируют в спину — характерные опоясывающие боли. Такой объем вовлеченности связан с обильной иннервацией железы и ее положением в забрюшинном пространстве близко к органам брюшной полости. При появлении болей в проекции поджелудочной железы необходимо обратиться к терапевту, гастроэнтерологу, а при острых болях — к хирургу.
Причины боли в области поджелудочной железы
Врачи выделяют несколько причин возникновения болевого синдрома поджелудочной:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Типы боли в области поджелудочной железы
В зависимости от характера боли выделяют следующие виды:
Диагностика
Врач проводит визуальный осмотр, пальпацию болезненных участков. Пациента направляют на анализ крови, мочи и кала. Врачи проводят исследование печеночных ферментов. При необходимости назначают рентгенографию, ультразвуковое исследование, магнитно-резонансную томографию. В сети клиник ЦМРТ используют следующие методы диагностики:
Симптомы и лечение панкреатита
В структуре заболеваний органов пищеварения у детей и подростков преобладает гастрит, у взрослых — панкреатит. Эффективность лечения во многом зависит от своевременного обращения за медицинской помощью. При болях в абдоминальной области врачи рекомендуют не заниматься самодиагностикой и самолечением.
Неприятные ощущения в животе нередко перерастают в острый болевой синдром, сопряженный с диареей, тошнотой, рвотой. Ошибочно диагностируя у себя банальное несварение, многие люди предпочитают лечиться самостоятельно. Например, пить препараты для пищеварения и обезболивающие средства. Между тем, боли и спазмы могут быть симптомами панкреатита — воспаления поджелудочной железы. Хроническое течение болезни существенно снижает качество жизни. Острый приступ сопровождается осложнениями, которые требуют хирургического вмешательства. О признаках, методах диагностики и терапии панкреатита читайте в статье.
Патогенез панкреатита
В организме сосредоточено большое количество желез внешней и внутренней секреции. Уникальность поджелудочной железы заключается в бифункциональности. Как экзокринный (внешнесекреторный) орган, она продуцирует пищеварительные ферменты (амилазу, липазу, эластазу), отвечающие за переработку нутриентов. Как часть эндокринной системы, железа вырабатывает важнейшие гормоны — инсулин, глюкагон, полипептид, грелин. Патогенез панкреатита связан с нарушением экзокринной функции — досрочной активностью ферментов. В норме они «просыпаются», когда попадают в кишечник, а при отклонениях — прямо в поджелудочной. Поскольку белков, жиров и углеводов в железе нет, ферменты начинают переваривать ткани самого органа. Деструкция приводит к развитию воспаления, отека, некроза поврежденных клеток — характерным признакам панкреатита.
Причины болезни:
• Пристрастие к алкоголю. Считается основным триггером воспалительного процесса, поскольку этанол отравляет клетки железы, тормозит поступление ферментов в пищеварительный тракт.
• Ожирение, систематическое переедание, преобладание в меню жирной еды. Состояние сопровождается сбоем жирового обмена, повышенной выработкой ферментов.
• Лекарственная интоксикация. Длительный или некорректный прием кортикостероидов, антибиотиков приводит к нарушению внешнесекреторной функции, перепроизводству панкреатического сока.
• Гельминтоз. Без лечения противопаразитарными средствами скопившиеся в ЖКТ глисты блокируют протоки поджелудочной железы, препятствуя поступлению ферментов в двенадцатиперстную кишку.
• Гипертония, атеросклероз. Развитие воспаления связано с нарушением кровообращения и трофики поджелудочной.
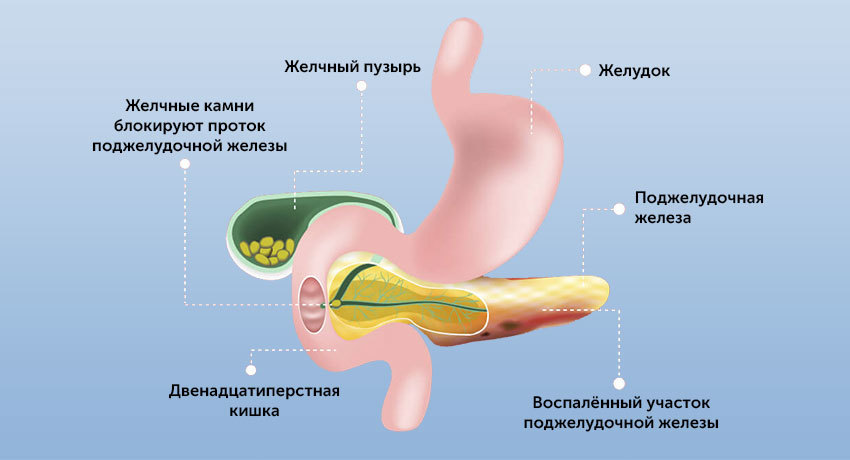
В 9 случаях из 10 панкреатит сопровождает камнеобразование в желчном пузыре и его протоках, сообщающихся с протоками поджелудочной железы.
Клиническое течение
Острый панкреатит поджелудочной железы начинается внезапно. Чаще из-за алкогольной интоксикации или движения конкрементов в желчных протоках. Симптомы нарастают стремительно, возникает угроза перитонита, абсцесса, ложной кисты. Пациент нуждается в экстренной госпитализации.
Хроническое воспаление развивается на фоне частых функциональных сбоев железы. Клинику характеризует волнообразное течение. В латентную фазу болезнь может не беспокоить, но при обострении заявляет о себе яркими клиническими симптомами. Рецидив провоцируют погрешности в питании, употребление спиртного, чрезмерные физические нагрузки. При умеренных спазмах, неосложненном течении разрешается лечиться на дому.
Симптомы
Острое состояние характеризуют:
• Нестерпимые боли в подреберье. Часто отдают под лопатку, опоясывают тело по ходу реберных нервов, усиливаются при глубоком вдохе, смене положения тела.
• Сильная тошнота, многократная рвота. При пустом желудке больного рвет желчью.
• Ксеростомия (сухость во рту). Сопровождается икотой, отрыжкой с горьким вкусом и запахом.
• Фебрильная температура. Возможны повышенная потливость, озноб.
• Интенсивное газообразование, затрудненное болезненное пищеварение, расстройство стула.
К внешним изменениям относят серо-желтый цвет кожи, плотный желтоватый налет на языке, синюшные пятна в зоне пупка и носогубного треугольника.
В период ремиссии хронического панкреатита больного тревожат:
• дискомфорт в животе, спазмы после еды;
• метеоризм, жирный и зловонный стул;
• нестабильная температура тела.
Симптомы обострения болезни схожи с приступами острого воспаления. Отсутствие адекватной терапии оборачивается анемией, потерей веса, инсулинорезистентностью, сахарным диабетом 2 типа, панкреонекрозом, раком головки поджелудочной железы.
Что делать при приступе панкреатита?
Если острые абдоминальные боли с сопутствующими симптомами панкреатита появились впервые, лучше вызвать Скорую помощь. При рецидиве заболевания пациенты со стажем придерживаются золотого правила — «холод, голод и покой»:
• охлаждающий компресс на живот снижает интенсивность болевых ощущений;
• трехдневное голодание останавливает производство пищеварительных ферментов;
• постельный режим замедляет кровоснабжение железы, снижает ее активность.
При острой боли допускается самостоятельный прием спазмолитиков (Но-шпы, Спазмалгона, Папаверина), антацидов (Маалокса, Алмагеля). В период отказа от еды врачи рекомендуют пить лечебно-столовую минеральную воду «Боржоми» с предварительно выпущенными пузырьками газа.
При выходе из режима голодания в течение трех дней нужно соблюдать диету «Стол №0»:
• 1 день — пресный бульон из постного мяса, компот из сухофруктов;
• 2 день — введение жидких каш, омлета на пару;
• 3 день — добавление детского питания (овощного, мясного, фруктового пюре).
Далее пациент постепенно переходит на диетическое питание «Стол №5», которое назначают при заболеваниях органов пищеварения.
Диагностика
Предположить воспаление поджелудочной врач может уже по результатам физикального осмотра. В период обострения пациенты чувствуют резкую боль при нажатии на зону чуть выше и правее пупка. Ярко проявляются авторские (именные) болевые симптомы Мюсси-Георгиевского, Губергрица-Скульского, Дежардена.
Для подтверждения диагноза назначают:
• Лабораторные анализы — кровь на клинику и биохимию, общий анализ мочи, копрограмму (анализ кала). В результатах клинического исследования будут увеличены СОЭ, лейкоциты, С-реактивный белок. В моче и биохимическом анализе — резко повышена концентрация амилазы. В копрограмме — значительно снижена эластаза.
• Абдоминальное УЗИ. Определит структурные изменения железы, участки обызвествления, воспаление и отечность тканей, наличие камней в желчном пузыре.
В рамках расширенной диагностики для выявления сопутствующих патологий проводят томографию (компьютерную, магнитно-резонансную), эзофагогастродуоденоскопию (ЭГДС).
Лечение
Терапия хронического панкреатита направлена на стабилизацию экзокринной функции поджелудочной железы — производство и реализацию ферментов. В период ремиссии важно придерживаться правильного питания, взрослым пациентам отказаться от употребления спиртного.
При неосложненном обострении в комплексное медикаментозное лечение включают:
• антацидные средства — избавляют от изжоги;
• спазмолитики — купируют болевой синдром;
• пищеварительные ферменты — поддерживают работу железы;
• ингибиторы протонной помпы — подавляют секрецию соляной кислоты, снижают кислотность пищеварительного тракта;
• желчегонные лекарства — регулируют отток желчи;
• ветрогонные препараты — уменьшают газообразование.
Хорошим дополнением к лечению считаются отвары травяных сборов, которые содержат бессмертник, тысячелистник, полынь, зверобой, корни одуванчика.
Профилактика рецидивов
Пациентам с хроническими формами воспаления нужно изменить пищевые привычки, скорректировать образ жизни. Прежде всего — отказаться от употребления спиртного.
Для профилактики рецидивов врачи рекомендуют:
• следовать правилам диеты «Стол №5»;
• побороть никотиновую зависимость;
• избегать интенсивных физических нагрузок;
• регулярно обследоваться.
Увеличить сроки ремиссии помогает бальнеологическое санаторно-курортное лечение.
Диета
Диетическое питание основано на подразделении еды на две категории — вредную и полезную. К первой категории относятся продукты питания, которые:
• содержат большое количество животных жиров;
• раздражают слизистую ЖКТ;
• увеличивают нагрузку на поджелудочную железу, кишечник.
Ежедневное меню составляют на основе блюд, приготовленных из разрешенных продуктов. Из способов кулинарной обработки выбирают варку, тушение, запекание, пар. Жареную пищу из рациона исключают. Значение имеет температурный режим — еда не должна обжигать или быть слишком холодной.
Примерный перечень
Боль и поджелудочная железа
Стенограмма лекции
Общая продолжительность: 20:42
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
— Следующее сообщение сделает профессор Шифрин Олег Самуилович: «Боль и поджелудочная железа».
Олег Самуилович Шифрин, доктор медицинских наук:
— Глубокоуважаемые коллеги! Свое выступление я начну с небольшого клинического примера. В нашу клинику (под руководством академика Владимира Трофимовича Ивашкина) обратился пациент 55-ти лет с жалобами на эпигастральные боли с иррадиацией в спину, левое подреберье, возникающие через 40-50 минут после приема пищи, а также и в ночное время. Боли достаточно интенсивные, резко снижающие качество жизни больного.
Из истории заболевания. Считает себя больным в течение трех лет, когда после еды стали возникать подобные болевые ощущения. Вначале менее интенсивные, но затем все более усиливающиеся. Из анамнеза обращало внимание, что в течение длительного времени мужчина интенсивно курил, потребляя до полутора, двух пачек сигарет в день.
Больному уже на догоспитальном этапе был поставлен диагноз хронического панкреатита. Назначались различные ферментные препараты, содержащие желчные кислоты, в сочетании с блокаторами протонной помпы. Эффекта не было. Пациента продолжали беспокоить интенсивные боли, в том числе и ночные. Добавление спазмолитиков также радикально ситуацию не улучшило.
В нашей клинике пациенту был подтвержден диагноз болевой формы хронического панкреатита. В качестве антиангинального средства назначены таблетки панкреатина, не содержащие желчные кислоты, в виде мезима 10000. На этом фоне наступило почти радикальное улучшение. Болевая симптоматика практически исчезла.
Абдоминальная боль – это важнейший кардинальный симптом начальных этапов развития хронического панкреатита. На данном слайде приведена работа конца прошлого века, в которой на основании оценки значительного количества наблюдений установлено, что абдоминальная боль беспокоит почти 90% больных хроническим панкреатитом в начальных стадиях. В то же время остальные симптомы хронического панкреатита (диарея, симптомы панкреагенного сахарного диабета, желтуха) гораздо реже беспокоят пациентов.
Но боль боли рознь. Боль при хроническом панкреатите имеет разное происхождение. Оценивать ее мы должны по-разному. С чем может быть связана абдоминальная боль при хроническом панкреатите? Прежде всего, с собственно воспалением тканей поджелудочной железы. Воспалительный экссудат сдавливает нервные окончания, закономерно вызывая боль.
Если в процессе воспаления преобладает альтерация, то биологически активные вещества повреждают гиалиновые мембраны нервных волокон и воздействуют на нервные сплетения. Абдоминальная боль в этих случаях будет даже более интенсивной.
Я привел примеры этиологии так называемой боли типа А. Боли, связанной непосредственно с воспалением тканей поджелудочной железы. Но при панкреатитах часто встречается и другая боль. Принципиально другая боль по своему характеру! Боль, связанная уже с собственно осложнением воспаления в тканях поджелудочной железы.
Эта боль может быть связана с повышением давления в протоках поджелудочной железы в связи с обтурацией их кальцинатами или со сдавлением фибротически измененной ткани поджелудочной железы.
При повышении давления в протоках поджелудочной железы происходит слущивание черепицеобразного эпителия, выстилающего их. Агрессивный панкреатический сок воздействует на нервные сплетения, содержащиеся в их стенке.
Другая причина подобного типа боли – это псевдокисты, своеобразные раны в теле поджелудочной железы, где агрессивный панкреатический сок так же воздействует на обнаженные нервные окончания.
Нередкая причина подобной боли (боли типа В): сдавление общего желчного протока увеличенной головкой поджелудочной железы или стенозирование двенадцатиперстной кишки за счет той же причины.
Кратко суммируя основные причины панкреатической боли, можно свести к следующим факторам. Повышение внутрипротокового давления и растяжение капсулы поджелудочной железы. Сдавление протоков поджелудочной железы за счет фибротически измененной ткани органа. Ишемизация тканей поджелудочной железы. Деструкция протокового эпителия.
Боль может быть связана так же и с теми изменениями, которые происходят при хроническом панкреатите в других органах. Это, прежде всего, гастродуоденальные язвы, возникающие за счет уменьшения ощелачивающей роли раствора бикарбонатов, которые вырабатывает поджелудочная железа в условиях болезни.
Возможны тромбозы селезеночной вены при развитии острого панкреатита. Наконец, при тяжелых формах острого панкреатита может возникать и плеврит, который также в отдельных случаях дает выраженную абдоминальную боль.
Боль может возникать также вследствие снижения экзокринной функции поджелудочной железы. Уменьшение выработки ферментов, уменьшение выработки раствора бикарбонатов поджелудочной железой приводит к излишней ацидификации начальных отделов двенадцатиперстной кишки, нарушению моторики и закономерному развитию такого симптома как метеоризм.
Причем пациенту иногда очень трудно различить, что его беспокоит: метеоризм или боль. Эти симптомы субъективно могут перекрещиваться между собой.
В конце прошлого века были проведены классические контролированные исследования по сравнению влияния ферментных препаратов различного типа на уровень абдоминальной боли при хроническом панкреатите. В это исследование вошли тысячи пациентов. Установлено, что традиционные таблетированные препараты панкреатина достоверно уменьшали давление в панкреатических протоках поджелудочной железы и снижали уровень абдоминальной боли.
В то же время микрогранулированные препараты панкреатина достоверно не снижали повышенный уровень давления в протоках поджелудочной железы и не уменьшали выраженность абдоминальной боли у пациентов.
Почему же это происходит? Частицы панкреатина, покрытые энтеросолюбильной оболочкой, содержащиеся в микрогранулированном препарате, попадая в верхние отдел двенадцатиперстной кишки и желудка, не могут вовремя расщепиться вследствие того, что функция выработки бикарбонатов поджелудочной железой страдает в первую очередь при экзокринной недостаточности.
Вследствие этого происходит ацидификация верхних отделов двенадцатиперстной кишки. Микрогранулы панкреатина начинают расщепляться в более глубоких отделах двенадцатиперстной кишки, где рилизинг-система уже не работает.
В то же время таблетки панкреатина, в которых частицы действующего вещества не защищены энтеросолюбильной оболочкой, начинают распадаться, начинают свою биологическую функцию уже в верхних отделах двенадцатиперстной кишки, где работает рилизинг-система.
Соответственно, по закону, по механизму обратной отрицательной связи уменьшается выработка панкреатических ферментов поджелудочной железой. Снижается давление в этом органе, в его протоках и в паренхиме. Уменьшается уровень боли.
Рассмотрим алгоритм лечения болевой формы хронического панкреатита, предложенный Американской гастроэнтерологической ассоциацией в конце прошлого века.
На первом этапе мы должны подтвердить диагноз. Боль в верхних отделах брюшной полости вызывает далеко не только панкреатит. Это может быть и язвенная болезнь, рак поджелудочной железы, многие другие заболевания, поэтому нельзя болевые ощущения, от которых страдает пациент, сводить только к хроническому панкреатиту.
Диагноз требует подтверждения (это сложный диагноз). Проведением современных ультразвуковых методов исследования, компьютерной томографии, магнитно-резонансной томографии, современных лабораторных методов мы можем и должны подтвердить данный диагноз.
В отдельных редких случаях возможно использование ЭРХПГ, но, направляя пациента на это исследование, следует помнить, что почти в 10% случаев оно отягощается развитием острого панкреатита, поэтому должно выполняться только по строгим показаниям.
Хорошо – подтвердили диагноз панкреатита. Пациенту в любом случае назначается диета с низким содержанием жиров. Пациент должен исключить алкоголь, подчеркиваю, при любой форме хронического панкреатита! Как при алкогольном, так и не при алкогольном. Пациент должен исключить курение. Это важнейший панкреатогенный фактор, значение которого, к несчастью, пока не в достаточной мере оценивается ни пациентами, ни даже врачами.
Для того чтобы лечащий врач мог должным образом оценивать состояние больного, пациенту рекомендуется ежедневное ведение дневника мониторинга своего самочувствия, в котором он оценивает уровень абдоминальной боли. При сохранении болевых ощущений пациент может и должен применять антиангинальные препараты. Например, такие как тримебутин и парацетамол.
Эти мероприятия неэффективны? Тогда пациенту назначается длительный курс таблетированных препаратов, содержащих панкреатин, причем в высоких дозах. Эти препараты можно комбинировать с ингибиторами желудочной секреции: прежде всего, с блокаторами протонной помпы. Н2-блокаторы здесь гораздо менее эффективны.
Не помогаем мы больному? У него остаются абдоминальные боли? Тогда пациенту следует предложить выбор между выжидательной тактикой и проведением оперативного лечения. Но при этом должно объяснить больному положительные возможности хирургического лечения и возможные осложнения хирургического лечения.
При наличии дилатации протоков пациент посылается на дренирующие операции. Если протоки не расширены, то проводится хирургическая денервация поджелудочной железы или даже резекция части данного органа.
Итак, основные лечебные направления при ведении пациентов с болевой формой хронического панкреатита. На первом этапе это диета, полное прекращение употребления алкоголя (я добавлю – курения). Назначение анальгетиков. Таблетированные ферментные препараты в высоких дозах. Во-первых, с целью создания функционального покоя органа и в качестве заместительной терапии.
Лечение спастических расстройств, которые закономерно возникают при хроническом панкреатите со стороны гладкомышечных органов, со стороны желчных путей, со стороны различных отделов кишечника. Целесообразно назначение тримебутина – препарата, обладающего как спазмолитическим, так и анальгетическим действием.
Нельзя забывать о проведении медикаментозной денервации поджелудочной железы. Здесь нам могут помочь хорошо всем известные циклические антидепрессанты.
Наконец, при неэффективности всех этих мероприятий пациент направляется на консультацию к эндоскописту и хирургу для решения дальнейшей тактики ведения.
В нашей клинике проведено неконтролированное сравнение влияния на боль традиционных таблеток панкреатина в виде мезима 10000 и микрогранулированного препарата, также содержащего 10000 единиц липазы. Период наблюдения – 4 недели. Группы пациентов были примерно однотипные. Они состояли из больных хроническим панкреатитом алкогольной, билиарной этиологии и смешанной этиологии.
Мы убедились в том, что таблетированный препарат панкреатина в большей степени уменьшает выраженность абдоминальной боли, нежели микрогранулированный препарат. Причем влияние на уровень метеоризма оказалось примерно одинаковым.
Важно отметить, что таблетированный препарат панкреатина реже вызывал запоры, нежели микрогранулированный препарат. Хочу подчеркнуть, что мы рассматривали пациентов с относительно сохраненной внешней секреторной функцией поджелудочной железы. У них не было грубых нарушений со стороны внешней секреторной функции в виде тяжелой диареи, мальабсорбции и так далее.
Назначение адекватных таблетированных ферментов поджелудочной железы позволяет во многом отказаться от применения антисекреторных препаратов. На данной таблице показано, что почти половине пациентов, которым мы назначали мезим 10000, удалось отказаться от применения блокаторов протонной помпы.
Отдельную группу составляют больные хроническим панкреатитом с выраженным атеросклерозом мезентериальных сосудов. На данном слайде приведен пример пожилого пациента (72-х лет) с выраженным кальцинозом мезентериальных сосудов.
Ведение этих пациентов имеет некоторые особенности. Поскольку у подобных пациентов достоверно более часто диагностируются гастродуоденальные эрозивные поражения, в качестве антиангинальных препаратов им не следует назначать НПВС, о чем говорилось в предыдущей лекции.
Этим пациентам лучше назначать такие антиангинальные препараты, как парацетамол или тримебутин. Они в гораздо меньшей степени представляют угрозу в плане развития гастродуоденальных кровотечений.
Очень важный аспект – это курение. Курение по своей значимости, очевидно, немногим уступает алкоголю в плане своего отрицательного панкреатогенного влияния. Обратите внимание: все наши старания, все наши усилия по лечению абдоминальной боли у больных курильщиков, страдающих панкреатитом, оказывались, как правило, малоэффективными.
Для того чтобы мы могли им помочь, им нужно было или бросить курить, или значительно уменьшить количество потребляемых сигарет. По крайней мере, меньше 10 в день – чтобы индекс курильщика был у них низким.
Обратите внимание на данную таблицу. Опрос проводился среди пациентов, страдающих хроническим панкреатитом, москвичей, как правило, имеющих высшее образование.
О том, что табакокурение негативно влияет на легкие, знают все. О том, что табакокурение обладает кардиотоксическим влиянием, знает большинство. О том, что курение негативно воздействует на желудок, на потенцию у мужчин, знает примерно половина. Но только 10%, только трое из тридцати больных, страдающих хроническим панкреатитом, социально активных людей, имеющих высшее образование, знали, что курение отрицательно влияет на поджелудочную железу.
Это, конечно, убийственные цифры, говорящие о низкой эффективности нашей пропаганды среди больных.
Итак, еще раз подчеркнем возможные причины неэффективности антиангинальной терапии у пациентов с хроническим панкреатитом. Это, прежде всего, неадекватные дозы препарата, когда врач знает, что мы должны назначать лекарство по одной таблетке три раза в день. Это совершенно неправильно!
Мы должны исходить из того, что клиническая картина в каждом конкретном случае индивидуальна. Пациенту нужно назначать такое количество лекарственного средства, которое ему нужно, чтобы устранить симптомы заболевания, устранить дальнейшее развитие заболевания.
Несоблюдение больным схемы лечения. Мы встречались со случаями, когда, например, пациенты принимали ферментные препараты при панкреатите через полчаса после еды. Они объясняли это тем, что они не хотят повредить желудку. Врач не объяснил на догоспитальном этапе, когда следует принимать препарат. Это казалось бы смешным, если бы не было грустным.
Неверный выбор схемы лечения. Как я уже приводил в клиническом примере, ангинальную боль при хроническом панкреатите пытаются лечить ферментными препаратами, содержащими желчные кислоты.
Неверный диагноз. Естественно, никакой лекарственный препарат (ни ферментативный, ни секреторный) не поможет при раке поджелудочной железы. В данном случае пациенту может помочь только вовремя поставленный диагноз.
Наконец, лечащему врачу следует помнить, что для оценки эффективности выбранной тактики лечения нужен достаточный срок. Как правило, не менее 2-4 недель. Только так мы сможем помочь больному хроническим панкреатитом, страдающему абдоминальной болью.
Гастроэнтеролог о панкреатите и других болезнях поджелудочной железы
Содержание статьи
За последние 30 лет заболеваемость панкреатитом в мире выросла в 2 раза, кроме того эта болезнь значительно «помолодела». Средний возраст постановки диагноза в России снизился с 50 до 39 лет, среди заболевших увеличилась доля женщин. Кроме того это заболевание стало чаще встречаться среди молодежи и подростков. В нашей статье мы собрали актуальную информацию об особенностях заболеваний поджелудочной железы, которую важно знать как для сохранения здоровья этого органа, так и для предотвращения осложнений панкреатита.
Общие сведения
Панкреатит – это группа воспалительных заболеваний поджелудочной железы, которые вызывают повреждение ее тканей и могут иметь как острое, так и хроническое течение с периодами обострений и ремиссии. В отличие от печени, обладающей способностью к регенерации, повреждения тканей поджелудочной железы необратимы и приводят к постепенной утрате ее функций.
Несмотря на небольшие размеры, вес поджелудочной железы всего 80-100 г, она выделяет до 2-3 л пищеварительного секрета в сутки. Кроме воды и вспомогательных веществ – бикарбонатов, пищеварительный секрет содержит более 25 проферментов в неактивном виде, которые активизируются, уже попадая в кишечник. Самые известные из них – амилаза, липаза, трипсин и химотрипсин обеспечивают расщепление белков, жиров и углеводов на более мелкие составляющие. Ферменты вырабатываются в поджелудочной железе в неактивной форме для того, чтобы избежать ее повреждения. Активация ферментов внутри поджелудочной железы в силу различных причин вызывает ее повреждение, запускающее воспалительный процесс, называемый панкреатитом.
Острый панкреатит и его особенности
Острый панкреатит характеризуется резким началом и требует срочного обращения в стационар. По частоте обращения за медицинской помощью среди острых заболеваний брюшной полости находится на третьем месте после аппендицита и острого холецистита.
Причины для развития воспалительного процесса в поджелудочной железе при этом заболевании:
Приступ острого панкреатита сопровождается нестерпимой болью в верхней части живота, опоясывающей или отдающей в спину, к которой присоединяются неукротимая рвота и вздутие живота.
Лечение острого панкреатита проводится в условиях стационара консервативными средствами, а при тяжелом течении заболевания используют хирургическое лечение. Примерно в 8-10% случаев острое воспаление поджелудочной железы может приводить к развитию хронического панкреатита впоследствии, причем при повторных случаях вероятность увеличивается.
Предотвратить развитие острого панкреатита помогут ограничение употребления алкоголя или отказ от него и своевременное лечение желчнокаменной болезни. Сбалансированное питание снижает риск развития желчнокаменной болезни и панкреатита одновременно.
Как протекает хронический панкреатит?

Выделяют следующие клинические стадии хронического панкреатита:
Симптомы хронического панкреатита варьируются в зависимости от стадии заболевания и в начальной стадии могут вообще отсутствовать. К ранним его признакам относятся
Как отличить гастрит от панкреатита по симптомам?

Прежде всего, интенсивные болевые приступы не свойственны хроническому гастриту. Длительное время он вообще протекает без симптомов. При прогрессировании заболевания в некоторых случаях могут появляться неинтенсивные боли, а также ощущение дискомфорта, тяжесть и распирание в верхней части живота после еды. О том, почему гастрит не болит, смотрите в нашем видео:

Поэтому главное отличие панкреатита от гастрита заключается в высокой интенсивности болевых приступов и в их локализации.
Причины развития хронического воспаления поджелудочной железы
Существует целый ряд различных причин развития хронического панкреатита, которые могут объединяться и усугублять действие друг друга. Кроме того в 10-30% процентах случаев причину развития заболевания найти не удается, такой панкреатит называют идиопатическим.
Поджелудочная железа наиболее подвержена воздействию алкоголя, так как его концентрация в тканях поджелудочной железы достигает 60% от концентрации в крови. Для поджелудочной железы, так называемое, относительно «безопасное» количество алкоголя меньше в 2 раза для мужчин и в 3 раза для женщин, чем установленные ВОЗ нормы (40 г этанола для мужчин и 20 г этанола для женщин в сутки).
Кроме алкоголя и курения панкреатит, связанный с токсическим поражением поджелудочной железы, могут вызывать употребление ряда лекарственных средств, повышенный уровень в крови триглицеридов (жиров), вызванный метаболическими нарушениями, и повышенный уровень кальция в крови при заболевании паращитовидных желез.
Достаточно часто хронический панкреатит развивается у людей страдающих желчнокаменной болезнью и имеющих другие патологии желчевыводящих путей, его называют билиарнозависимым.
Также выделяют хронический панкреатит с наследственной предрасположенностью и аутоиммунный панкреатит.
Наличие инфекционных заболеваний, например хронических гепатитов В и С может также вызывать воспаление поджелудочной железы.
Травмы поджелудочной железы, аномалии ее строения, образование в ней кальцификатов, камней и новообразований могут вызывать нарушение проходимости панкреатических протоков и оттока панкреатического секрета, приводящие к старту воспалительных процессов, вызванных активацией ферментов внутри органа.
Методы диагностики заболеваний поджелудочной железы
Также для обследования поджелудочной железы применяются:
Можно ли вылечить хронический панкреатит?
Пока не создано лекарство для того, чтобы можно было остановить и обратить вспять процессы, происходящие в поджелудочной железе при хроническом воспалении. Поэтому лечение направлено на замедление прогрессирования заболевания и предотвращение обострений. На более поздних стадиях, когда происходит значительное снижение функций поджелудочной железы, терапия дополняется средствами для нормализации пищеварения и уровня сахара в крови. Для достижения ремиссии хронического панкреатита используются ингибиторы протонного насоса, спазмолитики, обезболивающие средства, ферментные препараты, их выбор индивидуальный и зависит от клинической картины заболевания.
Важным направлением профилактики является своевременное лечение заболеваний, приводящих к развитию хронического панкреатита.
Алкоголь и курение при хроническом панкреатите
Употребление алкоголя и курение негативно воздействуют на поджелудочную железу и способствуют ускорению развития хронического панкреатита. Даже небольшое количество алкоголя может привести к обострению уже имеющегося заболевания и развитию болевого приступа. Кроме того употребления алкоголя снижает эффективность противоболевой терапии.
Поэтому при выявлении рекомендуется полный отказ от алкоголя и курения для снижения частоты обострений и уменьшения болевого синдрома, а также для предотвращения обострений.
Как питаться при хроническом панкреатите?

При хроническом панкреатите важно обеспечивать организм достаточным количеством белка, в рацион включают 110-120 г белка в сутки, что немного превышает физиологическую норму. При этом 60% от этого количества должны составлять животные белки. В меню включают блюда из нежирного мяса, птицы, рыбы, творога и яичных белков. А вот жиры и простые углеводы напротив ограничивают.
Рацион с недостаточным количеством белков и излишком жиров может негативно влиять на состояние поджелудочной железы, вызывая ее повышенную нагрузку и вынуждая избыточно вырабатывать ферменты. А излишек сахара приводит к появлению изжоги, обострению болей, вздутию кишечника. Кроме того несбалансированное питание с избытком жиров и простых углеводов часто сочетается с повышенным уровнем триглицеридов в крови, что способствует накоплению жира в поджелудочной железе.
Тем не менее, на сегодняшний день считается, что при хроническом панкреатите следует избегать применения низкожировой диеты, так как она усугубляет дефицит жирорастворимых витаминов (витамина Д, А, Е и К), а также снижает активность ферментов (липазы) в тонкой кишке, необходимых для нормального переваривания пищи. Поэтому, содержание животных жиров должно составлять не менее 30% калорийности пищи или возможна их замена на растительные жиры.
Питание при хроническом панкреатите должно быть регулярным и дробным – 5-6 раз в день небольшими порциями. Подробнее о питании при панкреатите
Что надо знать о раке поджелудочной железы?
Люди с хроническим панкреатитом находятся в зоне риска по развитию рака поджелудочной железы. Это опасное заболевание, плохо поддающееся лечению, но выявление его на ранних стадиях может продлить жизнь.
Во многих случаях рак поджелудочной железы сложно выявить на ранних стадиях заболевания, когда его лечение может быть более успешным. Поэтому модификация той части факторов риска, которые подлежат управлению, может существенно повысить эффективность профилактики этого заболевания.
Кроме хронического панкреатита к факторам риска относятся:
Рак поджелудочный железы является «молчаливым» заболеванием и часто симптомы появляются на его поздних стадиях.
Среди возможных симптомов:
«Ожирение» или липоматоз поджелудочной железы
Для диагностики стеатоза поджелудочной железы используются инструментальные исследований – УЗИ, КТ или МРТ. При ультразвуковом исследовании он может проявляться диффузным повышением эхогенности органа, изменением его контуров органа (нечеткость, неровность) и небольшим превышением размеров, а также наличием кальцификатов, кист и псведокист.
Накопление жира в клетках поджелудочной железы часто сочетается со стеатозом печени и также не имеет специфического лечения. В качестве основного лечебного метода используется снижение веса. На фоне «ожирения» поджелудочной железы может развиваться хронический панкреатит.
Заболевания поджелудочной железы – одно из важных направлений в гастроэнтерологии. В настоящее время продолжаются исследования по поиску новых способов раннего обнаружения таких заболеваний и маркеров для выявления предрасположенности к ним, а также лекарственных препаратов для лечения хронического панкреатита.
Важным условием сохранения здоровья поджелудочной железы является профилактика хронического панкреатита, а также выявление его на ранних стадиях. Для этого достаточно раз в год проходить УЗИ брюшной полости и посещать гастроэнтеролога даже при отсутствии жалоб.
Получить консультацию гастроэнтеролога, специализирующегося на диагностике и лечении хронического панкреатита и пройти УЗИ брюшной полости вы можете в Гастроэнтерологическом центре «Эксперт». Для комплексное обледования предлагаем «Check-up поджелудочной железы».
Также вы можете узнать подробнее о профилактике хронического панкреатита в нашей статье.
Симптомы заболеваний поджелудочной железы
Поджелудочная железа – один из основных органов желудочно-кишечного тракта. Орган выделяет секрецию – панкреатический сок, который содержит в себе необходимые для пищеварения ферменты.
Поджелудочная железа – один из основных органов желудочно-кишечного тракта. Он располагается за желудком и двенадцатиперстной кишкой. Железа небольшая – 15-20 см в длину, имеет вытянутую форму.
Орган выделяет секрецию – панкреатический сок, который содержит в себе необходимые для пищеварения ферменты. Поджелудочная железа содержит клетки, которые вырабатывают глюкагон и инсулин. Эти гормоны поступают в кровь и регулируют обмен глюкозы в организме. Инсулин влияет на человеческое тело, так как его недостаточность может спровоцировать серьезные заболевания, например, сахарный диабет.
Существует множество заболеваний, которые поражают поджелудочную железу. Чаще всего воспаление этого органа сопровождается перманентными или периодическими болями различного характера. Например, это является чуть ли не основным симптомом панкреатита.
Причины появления болезней поджелудочной железы
По данным ВОЗ, самым распространенным недугом поджелудочной железы считается именно панкреатит. Это асептическое воспаление органа, которое провоцирует распад тканей. Оно возникает вследствие скопления вырабатываемых ферментов в железе и их негативного воздействия на сам орган.
Специалисты выделяют множество причин, которые провоцируют появление болезней поджелудочной железы. Основные из них:
Основные симптомы болезней поджелудочной железы
Существует ряд признаков недугов поджелудочной железы. Они отличаются в зависимости от типа болезни и формы ее течения. Однако специалисты выделяют несколько основные клинические проявления, которые указывают на развитие поражения в этом органе.
Основные симптомы заболеваний поджелудочной железы у женщин и мужчин:
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к врачу. Тогда болезнь может спровоцировать появление серьезных осложнений. Своевременное распознавание болезни и эффективно подобранное лечение, а также сбалансированная диета способны устранить воспалительный процесс в поджелудочной железе, нормализовать ее функционирование, а также предотвратить оперативное вмешательство – один из радикальных методов хирургического лечения.
Панкреатит – заболевание поджелудочной железы: симптомы заболевания у женщин и мужчин
Панкреатит – это воспаление тканей поджелудочной железы. Недуг характеризуется нарушением оттока секреции органа. Поражение происходит вследствие повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
По данным ВОЗ, распространенность заболевание выросла в несколько раз. Основные факторы, влияющие на появление панкреатита – нарушение рациона питания и злоупотребление алкогольными напитками.
Специалисты разделяют панкреатит на две формы – острую и хроническую. Первая требует срочную госпитализацию, лечение в стационаре под наблюдением специалистов.
Основные симптомы острого панкреатита у мужчин и женщин:
Признаки хронического панкреатита
Они выражены слабее. Специалисты выделяют следующий ряд симптомов при таком недуге:
На ранних стадиях обнаружить заболевание практически невозможно без вмешательства специалиста, так как хроническая форма протекает без ярко выраженных симптомов.
Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему – печень, желчный пузырь и протоки, двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Лечение панкреатита поджелудочной железы
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к врачу. Тогда болезнь может спровоцировать появление серьезных осложнений. Врач, занимающийся диагностикой и лечением панкреатита – гастроэнтеролог.
Терапия острой формы проходит в стационаре под присмотром доктора. А хроническая форма лечится на протяжении долгого времени с применением различных процедур.
Диффузные изменения поджелудочной железы: симптомы и лечение
Это признаки патогенеза органа, которые можно обнаружить лишь при помощи ультразвукового исследования.
Специалисты выделяют разнообразные причины появления такого недуга. Диффузные изменения могут развиваться на фоне нарушения кровообращения в поджелудочной железе, эндокринных и обменных заболеваниях, а также при нарушении работы желчевыводящих путей и печени.
Например, у людей пожилого возраста и пациентов с сахарным диабетом ткань органа заметно уменьшается в объеме. Его недостающее количество восполняется жировой тканью. Такие изменения в органе не считаются патологическими и не требуют терапии. По результатам ультразвукового исследования, диагноз будет звучать как, диффузное изменение поджелудочной железы при повышенной эхогенности при нормальных размерах органа.
Диффузные изменения возникают и при равномерном замещении разрушенных тканей поджелудочной железы соединительной тканью. Размеры органы могут соответствовать норме или немного меньше. Такая ситуация наблюдается при наличии хронических обменно-дистрофических нарушений или при остром панкреатите. Если диагноз острый панкреатит не подтверждается, то диффузные изменения не требуют лечения.
Абдоминальная боль и хронический панкреатит
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Речь пойдет об обсуждении абдоминальной боли. Это классический вопрос клинической медицины. Была медицина, и будет медицина, и всегда будет абдоминальная боль, и всегда абдоминальная боль будет приводить к тяжелым раздумьям клиницистов и, к сожалению, опрометчивым решениям. Совсем недавно я посмотрел пациентку, у которой периодически появлялись боли в животе, но у которой не отмечались в этот же период признаки острого живота – не было дефанса, напряжения, не было положительного Щеткина-Блюмберга и так далее, и так далее. И вот, видимо, кто-то из молодых хирургов все-таки решил, что достаточно одних жалоб пациента при абсолютно мягком животе Мягкий живот, женщина позволяет рукой добираться до любой задней поверхности. Тем не менее, наш кто-то из хирургов решил, что это острый аппендицит, вошли и так далее, ну, и там дальше последствия такие, не очень радужные были.
Поэтому когда мы говорим о боли в животе, конечно, нам всегда необходимо, прежде чем я предоставлю слово высокопрофессиональным, уважаемым лекторам, задать себе вопрос: эта боль сочетается с клиникой острого живота, с классическими симптомами – дефанс, напряжение, ребонд, то есть положительный Щеткин – или нет? И второй вопрос: эта боль сочетается с той или иной формой кишечной непроходимости, с илеусом или с обструктивной кишечной непроходимостью или нет? Вот такой треугольник: боль – острый живот – кишечная непроходимость. Этот треугольник надо всегда держать в голове, тогда ошибок мы будем меньше делать при трактовке болей в животе. Сейчас я с удовольствием Юрию Александровичу Кучерявому передаю слово, представителю славной клиники, которой руководит Игорь Вениаминович Маев. Юрий Александрович, прошу вас.
Юрий Александрович Кучерявый, доцент, кандидат медицинских наук:
– Глубокоуважаемый Владимир Трофимович, Татьяна Львовна, дорогие коллеги! Безусловно, я рад встрече и мне очень приятно открывать столь важный представительный симпозиум сегодня. Предваряя этот доклад, я хотел бы задать один вопрос и здесь, в аудитории, и всем, кто смотрим за нашим симпозиумом интерактивно сегодня. Если есть абдоминальная боль и нет пока диагноза, что использовать для попытки купирования боли в данной ситуации? Нужно ли это делать, чтобы облегчить состояние нашего пациента и сделать его обследование более комфортабельным? Если этот ответ будет «да», то что же мы будем считать средством выбора в перспективе? Если мы посмотрим на эпидемиологическую ситуацию в нашей стране, она достаточно понятна, ибо заболеваемость и, соответственно, распространенность, в том числе язвенной болезни, мы научились лечить путем внедрения эрадикационной терапии в рутинную практику.
Мы видим снижение – пациентов с язвой желудка, дуоденальной язвой становится все меньше, и это отражается, безусловно, на официальной статистике Минздрава. Но при этом некоторые заболевания, такие как, мы видим, здесь включены, – гастрит, дуоденит, болезни поджелудочной железы, преимущественно панкреатит, конечно, и инфекционный энтерит и колит – характеризуются ростом. Как это можно объяснить? Если большая часть, допустим, форм хронического гастрита ассоциирована с пилорическим хеликобактером, и мы справляемся с этой инфекцией, что уже сказалось на заболеваемости язвенной болезнью, почему растет эта нозология? Ну, потому что, наверное, мы просто неправильно кодируем и распознаем диагнозы. К сожалению, наверное, рефлюксная болезнь, диспепсия, сочетание этих заболеваний скрываются за официальным диагнозом «хронический гастрит».
Аналогично можно предполагать ситуацию и с хроническим панкреатитом – заболеваемость более 100 случаев, что примерно в 10 раз больше, чем в Европе. Почему? Потому что наверняка большая часть этих случаев не панкреатит, и это также, вероятно, функциональная патология, синдром раздраженного кишечника, который может протекать, скажем так, под маской панкреатита или в некоторой степени напоминать опоясывающие боли, как бы специфичные для этого заболевания. Безусловно, на сегодняшний день, говоря о боли и хроническом панкреатите, мы понимаем, что панкреатит хронический – это длительное неинфекционное заболевание поджелудочной железы, важнейшим признаком которого является воспалительный процесс, и, конечно же, болевой синдром характеризует большую часть пациентов с хроническим панкреатитом. И со временем в течение этого заболевания прогрессируют необратимые морфологические изменения в паренхиме поджелудочной железы и нарастают признаки дефицита функции панкреатической внтури– и внешнесекреторной.
На сегодняшний день мы несколько переоценили вклад доступных и понятных ранее этиологических факторов и понимаем сегодня, что большая часть случаев панкреатита является неизвестной этиологии, он идиопатический, ибо для одного человека одна может быть панкреатоксическая доза алкоголя и стаж курения, а для другого совершенно иная, и в основе этой вариативности лежит, конечно, генетика. Что важно знать сегодня о хроническом панкреатите и панкреатической боли? О том, что, конечно же, на ранних стадиях заболевания панкреатит характеризуется или персистирующей, непрерывной болью, достаточно длительными эпизодами, или острыми эпизодами по типу атак острого панкреатита. Конечно же, боль при хроническом панкреатите может быть обусловлена и осложнениями его, и признаками внешнесекреторной недостаточности, но эти механизмы я позволю себе осветить чуть позже. Так сложилась ситуация на сегодняшний день, что консервативная панкреатология осталась немножко позади других, более изучаемых нозологических форм на сегодняшний день рефлюксной болезни, H.pylori ассоциированных заболеваний, синдром раздраженного кишечника, воспалительных заболеваний кишечника и так далее, и мы оказались в ситуации, что у нас очень мало доказательных исследований на сегодняшний день.
Поэтому если мы обратим внимание и на международные, и на российские рекомендации, которые находятся на стадии утверждения и вот-вот выйдут в свет, то мы увидим там не так много старых, казалось бы, знакомых и надежных препаратов, ибо, к сожалению, многие из них не показали своей состоятельности, и время, скорее, расставило точки над «i», что мы не можем их применять сегодня, поэтому часть лекарственных средств покинула полностью арсенал врачей, занимающихся хроническим панкреатитом в мире. Ну, и, конечно, я с гордостью представляю проект, который на сегодняшний день заканчивает свое существование. Он был опубликован ровно год назад, в первом номере «Российского журнала гастроэнтерологии, гепатологии, колопроктологии». Целый год мы собирали информацию, и я хотел бы поблагодарить всех коллег, всех членов Российской гастроэнтерологической ассоциации, практикующих врачей, главных специалистов, кто нашел в себе силы изучить этот документ, и прислал нам все свои комментарии, критичные отзывы, многие из которых легли в основу формирования обновленного документа, который будет носить название новых рекомендаций Российской гастроэнтерологической ассоциации или «Протоколы лечения хронического панкреатита».
Тем не менее, и проект, и финальная версия базируются только на доказательных данных крупных международных исследований, мета-анализов и некоторых наиболее крупных российских исследований. Согласно этому документу, консервативное лечение хронического панкреатита в контексте лечения боли базируется на исключении алкоголя и табакокурения. В любом случае, вне зависимости от того, какие дозы, какая кратность и какой стаж употребления этих токсичных субстанций имеется у конкретного пациента, ибо на сегодняшний день большое количество когортных эпидемиологических исследований показывают нам о том, что эти факторы риска достаточно значительны. Они не могут гарантированно приводить к развитию хронического панкреатита, но риск его развития и неблагоприятного течения повышают в разы. Вторым важнейшим элементом купирования боли является применение анальгетиков, нестероидных противовоспалительных препаратов, и акцент делается на парацетамол, как наиболее апробированный в мире, в дозе 500 мг на один прием, и до трех приемов в день максимум допустимо использовать этот препарат.
На втором этапе или на второй линии, можно так сказать, попытки купирования панкреатической боли является, конечно же, применение современных препаратов панкреатина в достаточных дозах, которые могут сочетаться с витаминно-минеральными антиоксидантными комплексами. Есть достаточное количество доказательных исследований, свидетельствующих о том, что и монотерапия этими препаратами, и их комбинация, соответственно, дает хороший анальгетический эффект, вопрос только в том, что длительность применения достаточно большая. Это много месяцев лечения этими препаратами на самом деле могут привести к уменьшению панкреатической боли, а не всего несколько дней или недель применения, поэтому мы не вкладываем на сегодняшний день в данную комбинацию больших ожиданий быстрого эффекта. И остался открытым вопрос за рамками этих рекомендаций о коррекции нарушения моторики. Почему это произошло? Потому что нет рандомизированных контролируемых исследований по применению спазмолитиков у пациентов с хроническим панкреатитом. Очень трудно изучать нарушения моторики.
Мы понимаем, что есть объективные причины отсутствия этих исследований, и, конечно, есть ряд противоречий, о которых я обязан сказать. Поэтому обсуждая проект наших рекомендаций, мы столкнулись с большим количеством возражений со стороны практикующих врачей и даже научных сотрудников относительно того, что многие считают, что место спазмолитикам при лечении хронического панкреатита все-таки есть, ибо они оправданы патогенетически, мы давно применяем эти препараты в рутинной практике, они даже есть в медико-экономических стандартах, и мы порой видим результат, об этом тоже говорят, и спазмолитики характеризуются хорошим профилем безопасности, если речь идет о современных, а не устаревших препаратах. При этом можно возразить достаточно категорично следующим образом, что если и применяются спазмолитики в мире, то только нейроотропные, то есть м-холинолитики, и совершенно точно препараты более новых поколений. С другой стороны, панкреатит не является официальным показанием к использованию этих лекарственных препаратов, и их применение будет обосновано, ну, скажем так, патогенетически или симптоматически. Эти препараты не входят ни в один стандарт ведения хронического панкреатита, извините, guidelines или рекомендации, ни в одном из них мы не найдем спазмолитиков на сегодняшний день, потому что нет исследований, а рекомендации базируются только на доказательных данных. И, конечно, профиль безопасности широко варьирует от старых препаратов, которые дают очень высокую частоту нежелательных явлений до новых препаратов, которые характеризуются чрезвычайно высоким профилем безопасности. И, конечно, нужно отметить, что практически все спазмолитики, и нейротропные, и миотропные, уменьшают спазм только гладкой мускулатуры кишечника, преимущественно действуя на эту локализацию, и, конечно, они способны давать эффект, скорее, в этом сегменте.
Обсуждая проект, мы столкнулись с несколькими аспектами, которые имеет смысл обсудить, ибо есть диссонанс между доказательной медициной и рутинной практикой. Конечно, мы предполагаем моторные нарушения при хроническом панкреатите, анализируя гипотезы патогенеза – и дуоденальную гипертензию, и дисфункцию сфинктера Одди, и дуодено-панкреатические рефлюксы, например, где было бы уместно использовать коррекцию моторных нарушений. Однако доказательств реальных на самом деле на сегодняшний день слишком мало, мы имеем косвенные факты. Если мы говорим про дисфункцию сфинктера Одди, то на сегодняшний день понятно, что она не является абсолютно фактором риска развития хронического панкреатита, и более того, если мы говорим про гидравлические теории и гипотезы интрапанкреатической активации протеаз, существуют более обоснованные данные. Теория Опие, которой более 100 лет на сегодняшний день, разрушается одним аргументом, говорящим о том, что давление в главном панкреатическом протоке существенно выше, почти на порядок, чем в холедохе и в двенадцатиперстной кишке, что исключает практически желчный или дуоденальный рефлюкс с активацией протеаз интрапанкреатической. С другой стороны, есть данные касательно острого панкреатита об увеличении внутрибрюшного давления всего лишь на 1 мм рт. ст., сопровождающемся более чем двукратным увеличением риска развития тяжелого острого панкреатита, например, или связи с внутрибрюшным давлением и осложнениями острого панкреатита. Но связано ли это с интрадуоденальным давлением или связано с какими-то другими факторами, ожирением, например, или нарушениями микроциркуляции, которые могут быть обусловлены при повышенном давлении брюшной полости, на сегодняшний день мы не знаем.
С другой стороны, хотелось бы отметить и справедливость замечаний клиницистов о том, что признаки моторных нарушений достаточно ярко проявляются клинически при атаке панкреатита, особенно при панкреатитах билиарной патологии, при панкреатической недостаточности, и, конечно, эти аргументы весьма-весьма справедливы. Более того, даже при обследовании мы наблюдаем, что у некоторых пациентов можно выявить определенные косвенные признаки, свидетельствующие о наличии моторных нарушений при хроническом панкреатите. Еще важный аргумент со стороны врачей практикующего звена о том, что такие эмпирические подходы, как применение самых разных спазмолитиков и прокинетиков в лечении атаки панкреатита, билиарных панкреатитов и панкреатической недостаточности может давать эффект, но в ряде случаев мы эти препараты комбинируем и используем и антибактериальные средства, и инфузионную терапию, и многие другие средства.
Как можно определить, что какой-то один компонент этой схемы действительно работает? Это очень-очень сложно, и, конечно же, у нас нет, к сожалению, исследований, которые посвящены изучению именно нарушений моторики и влиянию, допустим, спазмолитиков на эти моторные нарушения со стороны панкреатических протоков и их клинический эффект. Поэтому если мы посмотрим – может быть, не очень своевременно по ходу логики изложения материала – на механизмы боли, то мы увидим, что они многогранны. Мы это знаем: речь идет и об обструкции протоков, и о воспалении в паренхиме поджелудочной железы, особенно периневральном, и об ишемии экзокринной паренхимы, ибо осложнения хронического панкреатита такие, как псевдокисты, могут характеризоваться крупными размерами и формированием самостоятельной панкреатической боли, и, конечно же, вторичные нарушения моторики кишечника. Кроме того, мы понимаем, что этиология панкреатита тоже может оказывать влияние на вид и особенности панкреатической боли. Алкогольный панкреатит – это одна ситуация, аутоиммунный панкреатит – совершенно иная, о чем говорят на сегодняшний день множество исследований. Поэтому если мы рассмотрим наличие спазма и возможность его купирования, то окажется, что не так уж и велика ниша применения спазмолитиков.
Да, теоретически мы можем облегчить отток панкреатического секрета, может быть, каким-то образом повлиять на ишемию панкреатической паренхимы, и уж определенно мы можем повлиять на вторичные нарушения моторики, и именно в связи с этим на сегодняшний день наши стандарты не содержат спазмолитики. Если мы посмотрим на этот же вопрос и в контексте применения анальгетиков, мы увидим, что эффективность потенциально этих препаратов будет значительно больше, особенно в плане влияния на воспаление в паренхиме поджелудочной железы, которой на сегодняшний день многие эксперты отдают лидирующее значение в развитии длительной панкреатической боли. Какие возможны ограничения? Это один из основных критичных моментов со стороны врачей практикующего звена. Это токсичность этих препаратов, потенциальное гепатотоксичное действие, ульцерогенный эффект, и, соответственно, мы, конечно, предлагаем возможные решения. Это и комбинация с потенцирующими анальгетиками и препаратами, это могут быть и нейротропные спазмолитики, и антидепрессанты, это и применение с ингибиторами протонной помпы, off label на сегодняшний день, но, тем не менее, с целью, по крайней мере, гастропротекции и, может быть, надежды на опосредованное уменьшение боли.
Ну, и, конечно же, необходим тщательный контроль за состоянием пациента. Если мы назначаем 1,5, 2, 3 г парацетамола, необходимо контролировать биохимию крови, как минимум, и, конечно, другие показатели. Если задаться вопросом, какой же препарат из группы спазмолитиков уместно применять для потенцирования действия анальгетиков или ожидать самостоятельный эффект, то мы должны понимать, что этот препарат должен был бы обладать комплексным воздействием, с выраженным спазмолитическим эффектом, с эффектом быстродействия, с наличием доказанной способности потенцировать и анальгетики, и влиять на сфинктер Одди, и, конечно, характеризоваться высокой безопасностью, потому что речь будет идти в любом случае о комбинированной терапии. И ответ на этот вопрос на сегодняшний день один – это гиосцина бутилбромид. Давайте разберемся, почему. Во-первых, комплексный, комбинированный механизм действия – и блокада М-3 рецепторов, и ганглиоблокирующее действие, и другая особенность препарата – способность снижать секрецию пищеварительных желез. Мы не знаем на сегодняшний день реальную нишу и способность действовать на панкреатическую секрецию этого препарата. Это стоит изучать в перспективе, но это свойство снижать секрецию желудка и панкреатическую секрецию может быть весьма полезно.
Более того, ни один другой препарат из группы спазмолитиков не обладает столь объемным механизмом действия. Открытые исследования, которые помогают нам представить пациента с синдромом боли, но без диагноза, которым назначается «Бускопан», парацетамол, их комбинации или плацебо, показывают нам серьезное отличие любого режима применения относительно плацебо, статистически достоверное отличие по купированию боли по субъективной и объективной оценке. Исследование достаточно объемное, мы видим более 1,5 тысяч включенных пациентов. Экстраполируя полученные данные, можно предполагать, что эти исследования открывают нам определенные перспективы: потенцирование действия парацетамола и тетрациклических антидепрессантов с помощью «Бускопана» и его применение комбинированное, может быть, способность снизить суточные дозы этих препаратов и риск лекарственной непереносимости.
На сегодняшний день можно смело утверждать, что существуют единичные исследования, и гиосцин бутилбромид – единственный препарат, эффект которого спазмолитический на сфинктер Одди доказан с помощью применения манометрии сфинктера Одди, и это очень серьезный аргумент в пользу применения этого препарата при панкреатитах. Ну, и отвечая на тот вопрос, который был оглашен в дебюте лекции, что использовать для попытки купирования боли тогда, когда еще нет диагноза, у нас есть в арсенале «Бускопан», обеспечивающий быстрое действие, высокую вероятность положительного эффекта при функциональной патологии, если она является причиной обращения, более комфортное обследование больного, если этот эффект купирования боли или уменьшения боли действительно достигается, и, конечно, этот препарат абсолютно не влияет на соматическую боль, что позволяет нам более корректно диагностировать соматическую хирургическую патологию в отличие от применения анальгетиков. И если мы рассмотрим перспективы, то «Бускопан» – это препарат, который может быть перспективным для ряда пациентов, у которых за картиной, может быть, панкреатита будет находиться функциональная патология кишечника, этот препарат будет наиболее эффективен.
Если даже мы диагностируем панкреатит, то этот препарат и в монотерапии, и особенно в комбинации с парацетамолом будет весьма успешен. Но если речь идет о функциональной диспепсии, то, конечно, здесь нужно выбирать другие препараты, прокинетики, они будут более эффективны. Поэтому в заключение хотел бы отметить следующее, что если мы говорим о синдроме висцеральной боли в животе, то препаратом выбора сегодня является гиосцина бутилбромид с акцентом на то, что это может быть и функциональная патология, и хронический панкреатит. При хроническом панкреатите моторные нарушения определенно имеют место, но их особенности изучены недостаточно, и, конечно, если выбирать препараты, влияющие на моторику, спазмолитики являются при хроническом панкреатите более обоснованными препаратами, и это необходимо изучать и доказывать в контролируемых исследованиях. И в том случае, если мы дополняем терапию хронического панкреатита нейротропными спазмолитиками, то надеемся на то, что они могут оказать дополнительное положительное действие. Спасибо огромное за внимание, и, конечно, свободы всем от панкреатической боли.
Панкреатит: причины, симптомы и лечение
В России панкреатит — один из наиболее популярных диагнозов. Им принято объяснять практически любую боль в животе, а нередко его «диагностируют» при УЗИ поджелудочной железы у человека без каких-либо симптомов. Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Как возникает острый панкреатит
Около 70% всех случаев острого панкреатита возникают или из-за отравления алкоголем, или из-за желчнокаменной болезни. Избыточное употребление алкоголя (даже без предыстории в виде алкоголизма) вызывает воспаление поджелудочной железы. По этой же причине люди, систематически злоупотребляющие выпивкой, имеют все шансы не только оказаться в больнице с тяжелым острым панкреатитом, но и долгие годы снова испытывать болевые приступы. Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Острый панкреатит также может вызвать токсическое действие некоторых лекарств, травма железы при операции или высокое содержание жиров в крови. Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Какая бы ни была причина начала заболевания, острый панкреатит всегда сопровождается болью в животе. Предполагать этот диагноз, если от лекарства или какого-то продукта появилось недомогание, не стоит.
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.
Как восстановить пищеварение при заболеваниях поджелудочной железы
Поджелудочная железа является незаменимым звеном пищеварительной системы. Этот орган выполняет две главные функции. Первая функция заключается в выработке ферментов, которые расщепляют белки, жиры и углеводы, поступающие в организм с пищей. Вторая функция заключается в выработке гормона инсулина, который помогает усваиваться глюкозе. Под влиянием внешних или внутренних негативных факторов, одним из которых является нерациональное питание, развиваются хронические и острые патологии поджелудочной железы.
По статистике, у каждого третьего человека среднего возраста диагностируется хронический вялотекущий панкреатит (воспаление поджелудочной железы). Это заболевание может протекать не только в хронической, но и в острой форме. Острое течение панкреатита сопровождается отмиранием клеток органа (панкреонекрозом). Острый панкреатит несет прямую угрозу не только здоровью, но и жизни человека.
Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы, можно отнести:
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Причины развития заболеваний поджелудочной железы
К предрасполагающим факторам, которые потенциально негативно влияют на здоровье поджелудочной железы и могут провоцировать развитие заболеваний, можно отнести:
Риск развития онкологии поджелудочной железы возрастает у пациентов, имеющих хронический панкреатит с частыми эпизодами рецидивов.
Образ жизни при хроническом панкреатите
Комплексная терапия хронического воспаления поджелудочной железы включает коррекцию образа жизни и пищевых привычек. Пациентам с диагностированным хроническим панкреатитом назначается диета (стол № 5 по Певзнеру). В период обострения заболевания соблюдается пищевой покой в течение нескольких дней, после чего в рацион постепенно вводятся отдельные продукты.
При наличии проблем с поджелудочной железой категорически запрещено употреблять алкоголь, даже в минимальных дозировках. Запрет распространяется и на табакокурение, так как никотин вызывает спазм кровеносных сосудов, что может спровоцировать острый приступ панкреатита. Диета при панкреатите накладывает ограничения на употребление продуктов с высоким содержанием жиров и углеводов. Это касается мясных и рыбных компонентов, молочной и кисломолочной продукции. Под запрет попадают острые и жареные блюда, а также продукты, приготовленные во фритюре. В период обострения воспалительного процесса показана госпитализация. Консервативная терапия хронического панкреатита включает набор таких групп лекарственных медикаментов:
В период обострения, кроме перечисленных групп лекарственных средств назначается инфузионная терапия, которой предусмотрено капельное введение растворов электролитов.
Восстановить нормальное пищеварение при хроническом панкреатите, устранить расстройства стула и поддержать работу поджелудочной железы, помогает приём метапребиотика Стимбифид Плюс, который имеет трехкомпонентный натуральный состав, стимулирующий восстановление естественной микробиоты кишечника и желудка. Средство активизирует естественные механизмы восстановления эпителия ЖКТ. Прием метапребиотика Стимбифид Плюс с лечебно-профилактической целью помогает снизить до минимума риск обострения воспалительного процесса в поджелудочной железе.
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
Симптомы
Острый панкреатит имеет характерные симптомы:
Закажите обратный звонок. Мы работаем круглосуточно
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
Опасный панкреатит: классификация и симптомы
Опасный панкреатит.
Лицензия freepik. Автор фото KamranAydinov
Это заболевание сопровождается патологическими изменениями ткани поджелудочной железы. В последнее время отмечается рост количества деструктивных форм панкреатита, характеризующихся тяжелым течением и высокой летальностью. Количество неблагоприятных исходов достигает в различных регионах России от 22,7 до 28,3%. Эти печальные цифры связаны с несвоевременными обращениями к врачам, низким качеством диагностики, безграмотным лечением.
Классификация панкреатитов
Патология связана с развитием воспалительного процесса в области поджелудочной железы иногда с вовлечением соседних органов и тканей. В тяжелых случаях процесс осложняется развитием отека железы и асептического панкреонекроза.
По течению болезни различают острый, рецидивирующий и хронический панкреатит. Отличия между острой формой этой болезни и хронической весьма условны. Принято считать, что воспаление поджелудочной железы, возникшее повторно более чем через полгода является обострением хронического процесса, а если интервал составил менее шести месяцев, то это рецидив острой формы.
Одной из основных причин хронического панкреатита у мужчин является злоупотребление алкоголем, симптомы такого поражения прогрессируют и через несколько лет уже могут вызвать необратимые последствия.
Симптомы заболевания
Для приступа острого панкреатита характерны болевые симптомы с локализацией в верхней половине живота, подреберье и иррадиацией в поясницу. Это заболевание характеризуется также частой мучительной рвотой без предварительной тошноты, не приносящей облегчения больному. При этом рвотные массы не носят застойного характера.
В первые дни может наблюдаться слабость, потливость, субфебрилитет. Позже колебания температуры тела приобретают черты гектической лихорадки.
Заболевание может возникать без видимых причин, но чаще всего оно связано с употреблением тяжелой, жирной, острой, жареной пищи и алкоголя. Многие больные имеют патологию ЖКТ или билиарной системы. Особенно часто симптомы панкреатита сопровождают поражение соседних органов у женщин (в 25% случаев);
При осмотре больного можно заметить бледность или легкую желтушность кожных покровов. Важный признак этого заболевания – микроциркуляторные расстройства, выражающееся в акроцианозе и появлении синеватых пятен на лице. Очаги патологической микроциркуляции могут проявляться также на передней поверхности живота, особенно часто они возникают в виде «синяков» области пупка и петехий на ягодицах и ногах – типичных симптомов при панкреатите ;
Визуально определяется вздутие верхних отделов живота, пальпаторно определяется повышенная резистентность в верхней половине живота в области проекции железы. Кроме того, отмечается исчезновение или ослабление пульсации в брюшном отделе аорты и болезненность в области левого реберно-поясничного угла;
При прогрессировании процесса можно определяется наличие выраженного инфильтрата и появляется асцит.
Хронический панкреатит
Симптомы хронического поражения поджелудочной железы вне периода обострения бывают стертыми.
Острое и хроническое воспаление поджелудочной железы требует точной диагностики и верно выбранного метода лечения, поэтому при наличии любых симптомов, указывающих на наличие заболевания, необходимо немедленно посетить врача.
Диагностика панкреатита
Проявляется данная патология болевыми приступами, сопровождающимися рвотой, повышением температуры и нарушением пищеварения.
Сбор анамнеза
Поскольку проявления многих билиарных и желудочно-кишечных патологий во многом схожи с симптомами этой болезни, нужно провести точное диагностирование.
При диагностике хронического панкреатита важно узнать о наличии подобных приступов в анамнезе. Это заболевание склонно к рецидивированию, поэтому, как правило, повторяется при погрешностях в диете и употреблении спиртного. Большинство людей, страдающих этой болезнью, имеют другие патологии желудочно-кишечного тракта и желчевыводящих путей.
Лабораторная диагностика панкреатита
УЗИ-исследование
Для дифференциальной диагностики панкреатита проводится УЗИ, результаты исследования зависят от формы данного заболевания.
Прочие исследования
В последнее время для диагностики панкреатита проводят исследование крови на интерлейкины, TNF-a (фактор некроза опухоли) и (PAF) –активацию тромбоцитов. Это дает возможность больше узнать о степени прогрессирования патологического процесса.
Использование МРТ и компьютерных технологий позволяет более точно и быстро поставить диагноз и начать лечение. Применение современных методов диагностики панкреатита значительно уменьшило число ошибочных диагнозов.
Лечение панкреатита
Консервативное лечение панкреатита построено на следующих задачах:
Только комплексный и индивидуальный подход к проблеме позволит создать необходимые условия для нормализации функции органа и выздоровления больного.
Лекарственная терапия
Диетотерапия
В период ремиссии больному рекомендуется соблюдать диету и принимать препараты, рекомендованные врачом. Неплохо подходит для лечения холецистита и панкреатита пребывание в санаториях.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Панкреатит
Пищеварительная система человека состоит из нескольких крупных отделов, тесно связанных между собой. На первый взгляд может показаться, что основную роль в переработке продуктов играет желудок, однако это не совсем так. Для полноценного обмена веществ необходимо воздействие ферментов и жидкостей, выделяемых другими органами — печенью, желчным пузырем, поджелудочной железой. Наиболее часто проблемы возникают с последней, особенно у людей пожилого возраста. Это происходит из-за воспалительного процесса, возникающего вследствие закупорки протоков.
Симптомы
Обычно заболевание проявляется за достаточно долгий период — чаще всего им страдают люди преклонного возраста, у которых накопились проблемы желудочно-кишечного тракта и желчевыводящих путей. Механизм развития панкреатита заключается в том, что активные пищеварительные ферменты перестают выводиться из органа и начинают разрушать его изнутри. Железа, по сути, переваривает сама себя. Этот процесс сопровождается разрушением близлежащих соединительных тканей и сосудов. Кроме того, ярко проявляются симптомы интоксикации организма. Для острого панкреатита характеры такие симптомы:
Признаки панкреатита могут усилиться в течение 2-3 дней до критического состояния. Без оказания своевременной помощи приступ может закончиться летальным исходом. Скорость нагнетания симптомов зависит от общей тяжести течения болезни и осложняющих факторов. Часто первичные проявления дополняются вторичными, связанными с нарушением работы всей пищеварительной системы:
Боль при панкреатите считается одной из наиболее сильных среди всех видов заболеваний. Случается так, что ее степень приводит к потере сознания. Локализация будет зависеть от того, какой отдел органа поврежден — головка, тело или хвост.
Причины возникновения панкреатита
Заболевания поджелудочной железы крайне редко носят изолированный характер. В подавляющем большинстве случаев они связаны с нарушениями работы желчного пузыря, в особенности, если человек страдает от образования камней в нем. При этом воздействие на поджелудочную железу оказывается очень агрессивно: ткани повреждаются из-за влияния ферментов и желчи. Причинами таких нарушений могут быть:
Одной из наиболее распространенных причин появления сбоев в работе органов является неправильное питание. Жирная, острая пища, а также продукты, содержащие вредные химические примеси — все это постепенно ослабляет защитные силы поджелудочной железы. Кроме того, по статистике, 40 % случаев обнаруживается у пьющих людей. Симптомы панкреатита могут появиться также по таким причинам:
На состоянии желудочной железы сказываются все травмирующие обстоятельства, даже если их действие было направлено на другие органы. Так, среди причин можно назвать химические отравления, аллергию, ряд тяжелых заболеваний других отделов организма — печеночная и почечная недостаточность, атеросклероз, гепатит. Нередко проблемы с поджелудочной железой возникают во время вынашивания ребенка.
К какому врачу обратиться?
Чем раньше начнется компетентное лечение заболевания, тем легче будет его устранить. Панкреатит обычно начинает проявляться незначительно, ухудшение состояния занимает достаточно долгий период. Своевременный поход к специалисту предотвратит критическую ситуацию. Выявит симптомы панкреатита и назначит лечение врач:
Для того, чтобы правильно поставить диагноз, доктор начнет прием с конкретизации клинической картины. Обстоятельства, при которых развивается болезнь, помогают задать верное направление последующему лечению и сделать акценты на первостепенных проблемах. К тому же, на течение болезни оказывают влияние сопутствующие недуги. Для выяснения необходимых сведений врач задаст пациенту такие вопросы:
После этого будет проведен внешний осмотр и пальпация живота. Обязательным является проведение УЗИ и лабораторных анализов мочи, крови и кала. При необходимости проводят компьютерную или магнитно-резонансную томографию.
Лучшие методы лечения
Терапевтическое воздействие на заболевание оказывается на фоне соблюдение так называемой «триады»: голодания, холода и покоя. Отказ от пищи на определенный срок или употребление минимальных порций является обязательным условием выздоровления. При этом проводится обязательное воздействие медицинскими препаратами. Для лечения панкреатита применяют такие группы медикаментов:
Операции бывают трех видов: срочные, отсроченные и плановые. Тип зависит от тяжести конкретного случая и индивидуальных показаний. Среди методик выделяют полное или частичное удаление органа, дренаж жидкости из новообразований, воздействие на поврежденные участки. По возможности операцию проводят эндоскопическими малоинвазивными способами, в тяжелых случаях осуществляется рассечение тканей.
Особенности приема пищи при панкреатите
Для заболевания этого типа крайне важно строгое соблюдение диеты. Для минимальной нагрузки на пищеварительную систему составляют специальное легкоусвояемое меню. Лучшее лечение панкреатита — это голодание. После приступа болезни его нужно соблюдать как минимум три дня. После этого порции нужно увеличивать постепенно, при этом пища не должна быть слишком горячей. Употребляют такие блюда:
Категорически запрещено употреблять пищу в других видах — жареном, печеном, вареном. Пищу следует измельчать до кашицеобразного состояния, остужать до температуры 35-40 градусов. Нужно отказаться от соли, растительных и животных жиров, сахара, любых приправ. Необходимо есть 8 раз в день маленькими порциями. Такая диета длится не менее недели. После этого можно постепенно добавлять:
При тяжелых симптомах и течении панкреатита лечение диетой должно проводиться крайне ответственно. Ослабленному органу необходимы максимально облегченные условия для восстановления. При этом нельзя совсем отказываться от пищи на длительный срок — в сочетании с приемом лекарственных средств это пагубно скажется на состоянии слизистой оболочки желудка.
Диагностика заболевания
Своевременное выявление проблемы не только ускорит процесс выздоровления, но даже может спасти жизнь пациенту. Панкреатит является патологией, которая при постепенном ухудшении состояния способна провоцировать очень тяжелые обострения. Постоянный контроль над ситуацией, особенно если проблема была обнаружена ранее, крайне необходим. Для этого используют такие методы диагностики:
Дополнительным способом диагностики служит холецистохолангиография — рентгенологический метод обследования желчного пузыря с применением контрастирующих веществ. Еще один способ — эндоскопическая ретроградная холангиопанкреатография, которая позволяет получать точные сведения о состоянии двенадцатиперстной кишки и дуоденального сосочка.
Что делать, если симптомы не проходят?
При соблюдении всех врачебных рекомендации и своевременном начале терапии заметный результат появляется уже через 4-6 недель. Однако далеко не всегда удается добиться желаемого эффекта, особенно если заболевание протекает в хронической форме. Даже если основные опасные симптомы удалось устранить, пациента еще долго могут мучить такие проявления болезни:
Такие осложнения всегда носят индивидуальный характер. Нельзя пытаться самостоятельно изменить схему лечения или принимать препараты, не рекомендованные специалистом. Только врач может определить, какие методы лечения панкреатита будут наиболее эффективными. В зависимости от тяжести случая могут быть рекомендованы такие способы лечения панкреатита:
Очень важно, чтобы терапевтические меры носили комплексный характер. Выздоровление возможно только при соблюдении правильного режима питания, большом количестве отдыха, своевременном приеме лекарств. На время курса следует также отказаться от курения и соблюдать распорядок дня. Выполнение этих мер поможет в кратчайшие сроки почувствовать значительное улучшение ситуации.
Контроль эффективности лечения
Для того, чтобы оценить эффективность терапии, необходимо постоянно проводить мониторинг общего состояния. Если улучшения не наступают в течение 3-6 недель с момента начала лечения, это может являться поводом для перехода к более радикальным методам лечения — госпитализации или хирургическому вмешательству. Средства контроля результативности лечения служат:
Лабораторные анализы могут проводиться регулярно, для мониторинга изменений в химическом балансе систем организма, а аппаратное исследование — по показаниям, для получения промежуточных результатов. Важным фактором служит также самочувствие пациента. Однако очень важно, чтобы лечение не прекращалось с наступлением улучшений. Для выздоровления необходимо пройти полноценный курс.
Когда нужно лечь в больницу?
Лучшее лечение панкреатита возможно только в стационарных условиях. Постоянный контроль персонала, правильная диета, постельный режим — все это благоприятно сказывается на сроках выздоровления. Однако пребывание в стационаре часто негативно сказывается на настроении пациентов и требует дополнительных затрат. Госпитализация при панкреатите рекомендована в таких случаях:
Лечение панкреатита в больнице может иметь две разновидности: срочное и плановое. Первое заключается в неотложной госпитализации при обострении хронического типа или внезапном первичном приступе, а также перед неотложной операцией. Второе рассматривается как терапевтическая мера для улучшения общего самочувствия или усиления эффективности медикаментозного воздействия.
Чем опасен панкреатит?
Взаимосвязь работы всех органов пищеварительной системы приводит к тому, что выведение из строя даже одного компонента может иметь серьезные последствия. На первый взгляд, поджелудочная железа не имеет такого значения в переработке пищи, как желудок или кишечник, однако это впечатление обманчиво. Максимальное усвоение полезных веществ из пищи возможно благодаря таким функциям органа:
Симптомы панкреатита, его причины и лечение — это тесно взаимосвязанные понятия. Терапевтическое воздействие необходимо начинать оказывать незамедлительно, как только первые признаки заболевания были выявлены. При промедлении или неправильном лечении больной может столкнуться с отдаленными последствиями. К ним относятся:
Даже если до развития смертельно опасных осложнений дело не дойдет, не вылеченный панкреатит все равно значительно снизит качество жизни. Он влияет на общее состояние пищеварительной системы, снижает самочувствие, замедляет процессы, происходящие в организме. Часто последствиями заболевания становятся проблемы с желудком, желчным пузырем, кишечником, печенью, ухудшается работа сердечно-сосудистой системы.
Как проявляется панкреатит у пожилых?
Наиболее часто у людей преклонного возраста встречается хроническая форма заболевания. Это обусловлено тем, что в течение жизни поджелудочная железа испытывает сильное негативное влияние со стороны внешних и внутренних факторов. Происходит ее постепенное истощение, что приводит к хронизации патологии. Наиболее часто встречаются такие формы панкреатита:
Наиболее частым подвидом заболевания является латентная форма. Она обусловлена незначительным болевым синдромом в эпигастральной области в сочетании с общими признаками интоксикации — тошнотой, вздутием, расстройством пищеварения, диареей и запорами. Признаки панкреатита в преклонном возрасте вообще носят менее выраженный болевой характер, чем в молодости. Причины его развития таковы:
Преклонный возраст больных оказывает влияние и на то, какими методами будет вестись борьба с заболеванием. При назначении препаратов обязательно учитываются сопутствующие проблемы со здоровьем, среди которых чаще всего встречаются нарушения работы сердечно-сосудистой системы. Лечение панкреатита будет осуществляться по такой схеме:
Соблюдение оздоровительного режима питания является одним из наиболее значимых этапов лечения. Питание должно быть дробным, приниматься восемь раз в день порциями по 250-300 граммов. Важно соблюдать диетический состав продуктов и способ их обработки — овощные пюре, перетертые супы, фруктовые кисели, со временем — домашние паштеты из нежирных сортов птицы и рыбы, паровые омлеты и яйца всмятку.
Приступ острого панкреатита: симптомы и первая помощь
Приступ панкреатита вызывается острыми нарушениями в работе поджелудочной железы, которая вырабатывает ферменты для переработки пищи. При патологических изменениях состояния железы, вызванных употреблением некачественных продуктов, токсинов, алкоголя, ферменты начинают «кушать» ткани самой железы, тем самым способствуя нее разрушению. Вот тут и возникает приступ, который спровоцирован попаданием содержимого поджелудочной железы в брюшную полость.Человека с такой клинической картиной необходимо срочно госпитализировать для оказания неотложной помощи и снятия болевого шока.
Какие факторы вызывают приступ острого панкреатита?
Главной функцией поджелудочной железы называют ее способность принимать непосредственное участие в пищеварении, содействовать регуляции процессов обмена веществ. Ее ферменты, поступающие в двенадцатиперстную кишку, помогают кишечнику переварить жиры, белки, углеводы, которые человек употребляет вместе с пищей. В результате приступа панкреатита происходит патологическая закупорка общего протока, и все вышеперечисленные вещества остаются в самой железе, начиная ее разрушать. Причин для нее может быть много. Среди самых распространенных выделяют последствия неправильного питания, малоподвижного образа жизни, перееданий и постоянных стрессов.
Очень часто причиной приступа становится камень, который вышел из желчного пузыря и перекрыл собой общий проток. Основывается на строении поджелудочной железы еще одна группа причин, вызывающих панкреатит. Это мышечный спазм, происходящий в сфинктере Одди. С помощью этого органа ферменты выбрасываются в двенадцатиперстную кишку. В процессе возникшего спазма они возвращаются назад в железу. При этом запускаются необратимые процессы разрушения собственного тела данного органа. Продукты таких процессов попадают в кишечник в результате прободения. У человека появляется невыносимая боль.
Ткани главного протока под влиянием токсинов, употребляемых человеком систематически, могут видоизменяться. На внутренней стороне протока появляются рубцы. Они становятся препятствием на пути ферментов. Вследствие таких рубцовых сужений объем сока разрушает паренхиму железы, что несет большую угрозу жизни человека.
Как проявляется приступ острого панкреатита?
Больной с данной патологией не может самостоятельно передвигаться. Виной тому сильнейшая боль пронизывающая верхнюю область живота, отдающая в лопатку, распространяющаяся по левой ключице и спине.
Боль имеет различные проявления. К ним относят:
Больной с приступом панкреатита находится в статическом положении лежа на левом боку и прижав к животу колени. Употребление любых средств для снятия болевого шока не дает никаких результатов. Это главный симптом недуга. Приступ может сопровождаться рвотой. Рвотные массы имеют зеленый оттенок с примесями крови, слизи и желчи. Такое состояние может длиться несколько дней. Наблюдается диарея. Каловые массы имеют очень неприятный запах и плохо смываются. Это свидетельствует о большом содержании нерасщепленного жира в их составе.
Общая картина недуга напоминает коллапс. Человек имеет холодные конечности, его бросает в пот. Кожа имеет синюшный оттенок. Появляется одышка, пульс практически не прослушивается. Температура тела возрастает до отметки 38 градусов. На брюшной стенке и в области груди появляются красные точечки, напоминающие небольшие кровоподтеки.
Такие симптомы могут появиться в том случае, когда человек совсем их не ожидает. Но чаще всего спровоцировать приступ панкреатита может употребление слишком жирной пищи и алкогольных напитков в больших количествах.
Как оказать первую помощь при приступе панкреатита?
Состояние больного проявляется в наличии сильнейшей боли. Ее необходимо постараться убрать как можно быстрее, чтобы немного дать человеку с обширным приступом отдохнуть и восстановиться. Для этого любые спазмолитические средства, которые имеются у фельдшера скорой неотложной помощи, должны быть немедленно введены больному. На область живота необходимо приложить холод. Это может быть лед, завернутый в обычную ткань.
В условиях стационара лечение продолжается. Для этого используются препараты, которые купируют боль, снимают спазм кровеносных сосудов. Препараты, содержащие ферменты, введенные больному, будут способствовать уменьшению ее секреторной функции в период после приступов и помогут улучшить пищеварение. Гастроэнтерологи назначают и средства, которые нормализуют секреторную активность поджелудочной железы. Их называют прокинетическими.
В первые сутки такого лечения категорически запрещается употреблять пищу. А вот капельницы с большим количеством физраствора помогут побыстрее вымыть из организма разрушающие вещества. После обострения недуга для лечения назначается определенная диета, которую больной должен соблюдать в течение длительного времени. Ведь панкреатит — это заболевание, которое требует внимательного отношения к своему образу жизни не только в периоды обострения. Данный недуг можно предупредить, тщательно контролируя свой вес и ежедневное меню. Ведь формы панкреатита при некорректном к ним отношении могут стать причиной развития более грозного заболевания — сахарного диабета.
Как определить, что болит поджелудочная железа
Сегодняшний сумасшедший темп жизни нередко лишает нас, как нам самим кажется, возможности следить за своим здоровьем и вести правильный образ жизни. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Эти боли могут быть ощутимы и в правом боку, и в левом, и даже на спине. Чаще всего панкреатиту сопутствуют и другие заболевания, возникшие на его фоне: сахарный диабет, гепатит, жировой гепатоз. Поэтому, при появлении болей поджелудочной железы проконсультируйтесь у врача-гастроэнтеролога и гепатолога, так как обязательно потребуется диагностика и лечение заболеваний печени. Сахарный диабет может стать причиной жирового гепатоза печени, что в запущенной форме может вызвать развитие цирроза.
Признаки болезни поджелудочной железы
Пока ничего не беспокоит, мы не задумываемся о том, где какой орган находится, какую он имеет форму, какие признаки свойственны какой болезни. Но все это становится актуальным, если появляются боли. Очень часто обычному человеку сложно распознать, какой орган нуждается в помощи, сигнализируя болью о своем бедственном положении. Однако есть признаки, помогающие сориентироваться в ситуации, несмотря на то, что иногда поджелудочная железа дает симптомы, похожие на остеохондроз и даже опоясывающий лишай.
Так как поджелудочная железа имеет вытянутую форму, то боли она может давать в различные места. При воспалении головки железы боли будут справа, в этом случае их нередко относят на счет печени, если воспалены остальные части поджелудочной, то боли в левом подреберье обеспечены. При остром панкреатите боли часто становятся опоясывающими и очень сильными. Перечислим основные симптомы, по которым можно определить, что болит именно поджелудочная:
При этом, если сесть на стул и наклониться вперед, то боли постепенно стихают. Эти признаки свойственны острому течению болезни, но есть еще и хроническая форма. В левом подреберье появляется постоянное чувство распирания, по утрам и после еды эта область болит. Также больного мучают диарея, бессонница, тошнота, сильная жажда; во рту ощущается горечь.
Когда болит поджелудочная, это основные симптомы. Если заметили у себя несколько признаков из этого перечня, немедленно обращайтесь к врачу, ведь только он может назначить необходимое обследование и лечение. Если на то, что болит поджелудочная железа, не обращать внимания, то со временем болезнь переходит в хроническую. При этом железа перестает вырабатывать гормоны, от которых зависит процесс пищеварения, а также инсулин, что приводит к диабету.
И еще одна характерная особенность: при панкреатите боли активизируются после еды, а если не есть, то становится легче. У больных могут появиться и признаки токсикоза, например, отвращение по отношению к некоторым продуктам.
Лечение острого воспаления поджелудочной железы предполагает госпитализацию, хронический панкреатит лечат в домашних условиях под наблюдением врача.
Поджелудочная железа – симптомы болезней
Поджелудочная железа выполняет важные функции в организме человека, нормализуя работу пищеварительной системы и всего организма в целом. Симптомы болезней во многом схожи с признаками заболеваний других органов пищеварения, поэтому только диагностические методы позволяют выявить воспалительные процессы данного органа.
Причины болезней поджелудочной железы
Наиболее частым заболеванием поджелудочной железы является панкреатит – асептическое воспаление органа, при котором наблюдается его аутолиз, то есть распад тканей, возникающий вследствие скопления вырабатываемых ферментов в железе и негативное воздействие их непосредственно на сам орган.
Основными причинами болезней поджелудочной железы являются:
Успешное лечение возможно лишь при правильной и своевременной диагностике заболевания.
Основные симптомы болезней поджелудочной железы
Существует ряд симптомов болезней поджелудочной железы, при чем они могут значительно различаться в зависимости от формы течения заболевания. Но также существуют основные клинические проявления, четко указывающие на развитие болезней именно этого органа.
Панкреатит
Почему он возникает и кто в зоне риска
Неприятные ощущения в левой половине живота после обильного застолья испытывали многие. Но они не сравнятся с тем, что чувствуют пациенты с приступом острого панкреатита: сильная боль, которая будто обручем опоясывает живот, и не проходит в любом положении. А еще тошнота, рвота и даже повышение температуры. Отчего же возникает панкреатит, как уточнить диагноз и не допустить его обострения — разбираемся в этой статье.
Болезнь «богатого» стола
Панкреатит — это воспаление поджелудочной железы. Этот небольшой, но очень важный орган находится за желудком и вырабатывает ферменты, которые помогают пищеварению, а еще гормоны, регулирующие процесс переработки глюкозы. В результате воспаления ферменты, которые в норме способствуют расщеплению сложных углеводов, белков и жиров в кишечнике, активируются прямо в поджелудочной железе и начинают переваривать ее саму.
Обычно панкреатит — острое состояние. Пик обращений за медицинской помощью с жалобами на сильную боль в верхней части живота, тошноту, неукротимую рвоту, повышение температуры и учащенное сердцебиение, приходится на период после праздников. Застолья с обильной жирной пищей и алкоголем провоцируют острый панкреатит или рецидив хронического.
Острое заболевание обычно длится несколько дней и проходит на фоне лечения. Если в дальнейшем соблюдать врачебные рекомендации, правильно питаться и вести здоровый образ жизни, панкреатит не вернется.
У некоторых людей заболевание переходит в хроническую форму. Пациента беспокоят регулярная боль в животе, особенно усиливающаяся после еды, похудение. Также стул меняет консистенцию и приобретает резкий запах из-за того, что белки, жиры и сложные углеводы не перевариваются.
Тяжелые последствия
Поврежденная поджелудочная железа становится уязвимой для бактерий. Инфекционный процесс при панкреонекрозе запускает круг воспаления, которое требует интенсивного лечения, а иногда и хирургического вмешательства. Воспаление с разрушением тканей приводит к кровотечениям и перитониту. В процессе выздоровления после острого панкреатита (панкреонекроза) в поджелудочной могут сформироваться псевдокисты — карманы с жидкостью.
Есть все подряд и не полнеть — мечта многих. Но для пациентов с панкреатитом это настоящая беда. Поврежденная поджелудочная вырабатывает меньше ферментов, которые необходимы для расщепления и переработки питательных веществ из пищи. Это приводит к диарее и нарушению усвоения питательных веществ.
Поджелудочная вырабатывает не только ферменты, но и жизненно необходимые гормоны: инсулин и глюкагон. Повреждение клеток железы, синтезирующих инсулин, может привести к развитию инсулинозависимого сахарного диабета.
Еще одно грозное последствие панкреатита — рак поджелудочной железы. Хроническое воспаление — значимый фактор риска развития этой патологии.
Почему возникает панкреатит
Когда пищеварительные ферменты активируются еще в поджелудочной железе, они раздражают ее клетки и вызывают воспаление. При повторных приступах панкреатита происходят новые повреждения ткани железы, что приводит к хроническому воспалению. Это ведет к замещению функциональной ткани железы рубцовой, и функция органа снижается. Как результат — проблемы с пищеварением и сахарный диабет.
Нередкая причина острого панкреатита — алкоголь. Спиртное вызывает повышенную секрецию ферментов, если это сочетается со спазмом сфинктера выводного протока поджелудочной железы, то обострение неизбезно.
Может возникнуть панкреатит и в результате приема некоторых лекарств. Этому способствуют индивидуальная чувствительность к действующему веществу препарата или иммуно-опосредованная реакция на его применение. Чаще всего лекарственный панкреатит связывают с приемом некоторых НПВС (нестероидных противовоспалительных средств), антибиотиков и диуретиков. Поэтому любые, даже безрецептурные препараты лучше принимать после консультации специалиста.
Есть и более редкие состояния, которые могут привести к острому панкреатиту. Среди них последствия операций на брюшной полости, травмы живота, ожирение и кистозный фиброз. Иногда причину так и не находят.
Зона риска
В первую очередь приступа острого панкреатита стоит бояться тем, кто злоупотребляет алкоголем. У курильщиков вероятность развития хронического воспаления поджелудочной в три раза выше, чем у некурящих. Хорошая новость заключается в том, что отказ от сигарет снижает риск примерно наполовину.
Также панкреатит грозит людям, которые страдают ожирением и сахарным диабетом. Особенно внимательно стоит следить за здоровьем тем, у кого в семье есть больные хроническим панкреатитом.
Постановка диагноза для опытного врача обычно не составляет труда, так как симптомы воспаления поджелудочной весьма специфичны. Но для его подтверждения всегда назначают анализ крови на ферменты: амилазу, панкреатическую амилазу и липазу. Повышение этих показателей указывает на острый панкреатит. Иногда прибегают к исследованию содержания амилазы в моче. Для этого используют анализ на диастазу мочи.
Для выяснения причины панкреатита проводят УЗИ брюшной полости, чтобы выявить камни в желчном пузыре и воспаление поджелудочной железы. С этой же целью могут сделать магнитно-резонансную (МРТ) или компьютерную томографию (КТ).
При хроническом панкреатите нередко назначают анализы кала на уровень панкреатической эластазы. Это фермент, выделяемый поджелудочной железой в просвет кишечника. Если его уровень ниже нормы, значит, функция поджелудочной снижена.
Больше не нужно голодать
Многие россияне слышали врачебную присказку, которая касается общих принципов лечения панкреатита и гласит: «холод, голод и покой». Зарубежные исследования последних лет показывают, что долго голодать вовсе не обязательно. Сегодня врачи рекомендуют начинать есть, как только улучшится самочувствие и прекратится рвота.
Конечно, не стоит набрасываться на шашлык. По мере уменьшения воспаления и стихания боли можно начать пить компоты и есть мягкую диетическую пищу. Со временем можно вернуться к обычному питанию.
Приступ острого панкреатита требует обращения к врачу. Врачи установят причину развития заболевания. Если всему виной камни в желчном пузыре или протоках, может потребоваться операция. В случае панкреатита, спровоцированного приемом лекарств, врачам придется искать альтернативные препараты. А если причина воспаления поджелудочной — злоупотребление спиртным, то медики порекомендуют лечиться от алкогольной зависимости. Хронический панкреатит неуклонно ведет к снижению функций поджелудочной железы. Поэтому таким пациентам назначают прием ферментов для улучшения пищеварения.
Что съесть, чтобы не обострять
При любой форме панкреатита рекомендована диета. Она необходима не только для профилактики рецидива болезни, но и для того, чтобы обеспечить организм всеми необходимыми питательными веществами, учитывая снижение активности пищеварительных ферментов.
Лучше отказаться от жирной и жареной пищи. Выбирать постные сорта мяса, добавить в рацион больше растительных жиров, а животные — сократить. Рекомендуется употреблять молоко, сыр и творог пониженной жирности. Акцент стоит сделать на свежих фруктах, овощах и цельнозерновых продуктах. А еще врачи рекомендуют пациентам с хроническим панкреатитом пить больше жидкости и не злоупотреблять рафинированными продуктами и сладостями, чтобы снизить риск развития сахарного диабета.
Даже если причиной острого панкреатита стал не алкоголь, целесообразно прекратить употреблять его на время выздоровления. Если вы курите, бросьте. Если не курите, не начинайте.
Панкреатит — что вызывает это заболевание? Как его диагностировать и лечить? Часть 1
Панкреатит — что вызывает это заболевание? Как его диагностировать и лечить?
Панкреатит — это острое или хроническое воспаление ферментативной поджелудочной железы и перипанкреатических тканей, проявляющееся болями в пояснице и повышенной активностью ферментов поджелудочной железы. Около двух третей случаев острого панкреатита (ОП) вызваны длительным чрезмерным употреблением алкоголя или желчными камнями.
Этиология ОП, рецидивирующего и хронического панкреатита (ХП) очень разнообразна. Различные комбинации генетических, эпигенетических, метаболических и экологических факторов могут запускать воспалительный процесс и приводить к его эффектам в нескольких системах, регулирующих и поддерживающих функцию поджелудочной железы.
При лечении пациента и принятии профилактических мер важно определить этиологические факторы, чтобы предотвратить рецидив заболевания. В статье более подробно рассматриваются более редкие причины острого и хронического панкреатита.
Эпидемиология
Согласно последним исследованиям, ежегодно заболевают панкреатитом каждые 34 человека из 100 тысяч, и из-за увеличения распространенности основных этиологических факторов риска — ожирения, алкоголизма, курения, камнеобразования болезнь диагностируется у более молодых людей. Также такая статистика связана с улучшением диагностики, и выявлением менее распространенных причин панкреатита.
Фактор риска панкреатита — курение
Фактор риска панкреатита — курение
У большинства пациентов выявляется панкреатит легкой степени, в 20-30% случаев возникает тяжелая форма панкреатита. Смертность от тяжелой формы панкреатита составляет около 15%.
Этиология
Этиологические факторы панкреатита очень разнообразны — метаболические, механические, инфекционные, сосудистые. Часто заболевание возникает в результате взаимодействия нескольких факторов. Этиология ОП определяется только у 75% пациентов.
Хронический панкреатит классифицируют по этиологии и факторам риска согласно классификации TIGAR-O (Таблица 1).
Таблица 1. Этиологическая классификация хронического панкреатита (ТИГАР-О)
Хроническая почечная недостаточность;
Наркотики и токсины.
Тропический кальцифицирующий панкреатит, фиброкалькулярный панкреатический диабет.
Аутоиммунный панкреатит 1 типа (положительный IgG4);
Аутоиммунный панкреатит 2 типа (отрицательный IgG4).
Рецидивирующий (обратимый) и острый
Ишемический (послеоперационный, гипотензивный);
Доброкачественная стриктура протока поджелудочной железы:
Аденокарцинома поджелудочной железы.
Таблица 2. Редкие причины панкреатита
Гипертриглицеридемия и гиперкальциемия
Азатиоприн, 6-меркаптопурин, сульфаниламиды, эстрогены, тетрациклин, вальпроевая кислота, антиретровирусные средства
Очаговое или диффузное увеличение поджелудочной железы, гипотензивное шунтирование поджелудочной железы, расширение сосочковой части за счет лимфоплазмоцитов p. Проникновение воды
Обычно возникает в молодом возрасте, обнаруживаются генные мутации
Острый рецидивирующий панкреатит
Панкреатит после процедуры
Недавно была проведена эндоскопическая ретроградная холангиопанкреатография
Панкреатит с осаждением желчи (осадком)
Желчные отложения и мелкие камни (микролитиаз)
Панкреатит Paraduodeninio groove (бороздка)
Фиброзные образования между головкой поджелудочной железы и утолщенной стенкой двенадцатиперстной кишки, приводящие к стенозу двенадцатиперстной кишки, кистозным изменениям в панкреатодуоденальной борозде или стенке двенадцатиперстной кишки, стенозу поджелудочной железы и желчных протоков
Дивертикул двенадцатиперстной кишки
Периампулярный дивертикул, ветряная деформация носка стенки дивертикула двенадцатиперстной кишки
Прямая травма поджелудочной железы, внутрипанкреатическая гематома, разрыв поджелудочной железы с жидкостью вокруг
Различные инфекционные факторы: вирусы, бактерии, грибки.
Чаще всего в ОП
Панкреатит вследствие нарушения кровообращения, артериальной гипотензии, кардиогенного шока
Гипертриглицеридемический панкреатит
Гипертриглицеридемический панкреатит составляет 1-14% случаев ОП и 56% случаев панкреатита у беременных. Гипертриглицеридемией считаются повышенные триглицериды (ТГ) натощак (> 1,7 ммоль / л). Уровень ТГ в сыворотке крови выше 11,3 ммоль / л может привести к развитию ОП в 5% случаев. В случаях, когда концентрация ТГ превышает 22,6 ммоль / л, частота ОП составляет 10–20%. Риск ОП возрастает при концентрации ТГ 5,6 ммоль / л: чем она выше, тем выше риск ОП и тяжелее панкреатит.
С панкреатитом, вызванным гипертриглицеридемией, связаны как первичные (генетические — дислипидемии I, IV, V типов), так и вторичные (приобретенные) нарушения обмена липопротеинов. Основными причинами приобретенной гипертриглицеридемии являются ожирение, диабет, гипотиреоз, беременность и прием лекарств — лечение эстрогенами или тамоксифеном, бета-адреноблокаторами, антиретровирусными препаратами, тиазидными диуретиками.
Во время беременности уровень ТГ обычно повышается до 3,3 ммоль / л в третьем триместре и не вызывает панкреатита. Наследование наиболее распространено во время беременности из-за наследственной семейной дислипидемии.
Воспаление поджелудочной железы вызывается не самими ТГ, а токсичными свободными жирными кислотами, образующимися в результате гидролиза поджелудочной железы липазами поджелудочной железы. Клиника заболевания обычно ничем не отличается от обычного панкреатита. В некоторых случаях может наблюдаться тяжелая гипертриглицеридемия, ксантома, ксантелиоз, гепатостеатоз и др.
Важно своевременно диагностировать гипертриглицеридемический панкреатит и скорректировать уровни триглицеридов. Также назначается стандартное лечение панкреатита — инфузионная терапия, анальгетики.
Основными методами снижения гипертриглицеридемии являются аферез, особенно плазмаферез, и инсулинотерапия. Правда, данные рандомизированных исследований об эффективности этих методов отсутствуют. Лечение выбирается в зависимости от тяжести панкреатита и тревожных симптомов, включая гипокальциемию, лактоацидоз, синдром обострения системной воспалительной реакции и прогрессирующую дисфункцию органов.
Ежечасные измерения уровня глюкозы в крови
Ежечасные измерения уровня глюкозы в крови
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Ежечасные-измерения-уровня-глюкозы-в-крови.jpg?fit=450%2C298&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Ежечасные-измерения-уровня-глюкозы-в-крови.jpg?fit=831%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/%D0%95%D0%B6%D0%B5%D1%87%D0%B0%D1%81%D0%BD%D1%8B%D0%B5-%D0%B8%D0%B7%D0%BC%D0%B5%D1%80%D0%B5%D0%BD%D0%B8%D1%8F-%D1%83%D1%80%D0%BE%D0%B2%D0%BD%D1%8F-%D0%B3%D0%BB%D1%8E%D0%BA%D0%BE%D0%B7%D1%8B-%D0%B2-%D0%BA%D1%80%D0%BE%D0%B2%D0%B8.jpg?resize=900%2C596&ssl=1″ alt=»Ежечасные измерения уровня глюкозы в крови» width=»900″ height=»596″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Ежечасные-измерения-уровня-глюкозы-в-крови.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Ежечасные-измерения-уровня-глюкозы-в-крови.jpg?resize=450%2C298&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Ежечасные-измерения-уровня-глюкозы-в-крови.jpg?resize=831%2C550&ssl=1 831w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Ежечасные-измерения-уровня-глюкозы-в-крови.jpg?resize=768%2C509&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Ежечасные измерения уровня глюкозы в крови
Для терапевтических аферезов уровень триглицеридов следует контролировать после каждой процедуры. Плазмаферез продолжают до тех пор, пока концентрация ТГ не упадет до 5,6 ммоль / л. Для одного инсулина уровень ТГ контролируется каждые 12 часов. Инфузия инсулина прекращается, когда концентрация ТГ достигает 5,6 ммоль / л (обычно через несколько дней).
Дальнейшая длительная коррекция гипертриглицеридемии с помощью ТГ
Кальцинозный (гиперкальциемический) панкреатит
Кальцинозный панкреатит встречается очень редко. Наиболее частыми причинами гиперкальциемии (около 90%) являются гиперпаратиреоз и злокачественные новообразования. Согласно исследованиям, гиперпаратиреоз вызывает около 0,4% случаев ОП.
Считается, что кальций, накопленный в протоке поджелудочной железы, активирует трипсиноген в паренхиме поджелудочной железы. Низкая частота панкреатита среди пациентов с хронической гиперкальциемией предполагает, что также влияют на ОП другие факторы (внезапное повышение уровня кальция в сыворотке).
У пациентов с гиперпаратиреозом и связанной с ним гиперкальциемией панкреатит развивается в 10-20 раз чаще, чем у населения в целом. Наиболее частыми причинами гиперпаратиреоза являются:
Аденома паращитовидной железы
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Аденома-паращитовидной-железы.jpg?fit=450%2C213&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Аденома-паращитовидной-железы.jpg?fit=800%2C378&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/%D0%90%D0%B4%D0%B5%D0%BD%D0%BE%D0%BC%D0%B0-%D0%BF%D0%B0%D1%80%D0%B0%D1%89%D0%B8%D1%82%D0%BE%D0%B2%D0%B8%D0%B4%D0%BD%D0%BE%D0%B9-%D0%B6%D0%B5%D0%BB%D0%B5%D0%B7%D1%8B.jpg?resize=800%2C378&ssl=1″ alt=»Аденома паращитовидной железы» width=»800″ height=»378″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Аденома-паращитовидной-железы.jpg?w=800&ssl=1 800w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Аденома-паращитовидной-железы.jpg?resize=450%2C213&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Аденома-паращитовидной-железы.jpg?resize=768%2C363&ssl=1 768w» sizes=»(max-width: 800px) 100vw, 800px» data-recalc-dims=»1″ /> Аденома паращитовидной железы
Важнейшие принципы лечения — это коррекция гиперкальциемии и устранение первопричины. У пациентов с бессимптомной гиперкальциемией легкой степени (концентрация кальция 3,5 ммоль / л) начальное лечение составляет от 200 до 300 мл / ч изотонического раствора хлорида натрия из расчета диуреза от 100 до 150 мл за 1 час.
Для немедленного краткосрочного лечения пациентов, у которых развиваются симптомы (летаргия, ступор) назначают кальцитонин, а для длительного лечения добавляют бисфосфонат внутривенно. Если бисфосфонаты противопоказаны, можно использовать золедроновую кислоту или деносумаб.
Токсический (лекарственный) панкреатит
Панкреатит, вызванный лекарственными препаратами, встречается менее чем в 5% случаев. Прогноз для этого панкреатита в целом хороший, а смертность низкая. Патогенетический механизм лекарственного панкреатита включает:
Продемонстрировать взаимодействие между панкреатитом и лекарством обычно сложно. Панкреатит может развиться в течение нескольких недель после начала лечения. Возможны сыпь и эозинофилия. Между тем, у пациентов, принимающих вальпроевую кислоту, пентамидин или диданозин панкреатит развивается только через много месяцев из-за хронического накопления метаболита препарата.
При возобновлении лечения пациенты должны находиться под тщательным наблюдением. Если симптомы повторяются, прием препарата следует прекратить.
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) — редкое заболевание, вызывающее фиброзное воспаление поджелудочной железы. Распространенность заболевания подробно не установлена. По оценкам, на AIP приходится 5-6% случаев хронического панкреатита.
Аутоиммунный панкреатит — это все более узнаваемое заболевание. Как правило, AIP начинается с похудания, желтухи и диффузного увеличения поджелудочной железы в исследованиях визуализации, имитирующих онкологические заболевания.
Согласно критериям международного консенсуса, аутоиммунный панкреатит подразделяется на:
Аутоиммунный панкреатит типа 1 чаще всего проявляется механической желтухой, в 50% случаев. Механическая желтуха развивается из-за сдавления дистальных желчных протоков (увеличение головки поджелудочной железы) или стриктуры проксимальных желчных протоков.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Механическая-желтуха.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Механическая-желтуха.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/%D0%9C%D0%B5%D1%85%D0%B0%D0%BD%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B0%D1%8F-%D0%B6%D0%B5%D0%BB%D1%82%D1%83%D1%85%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=»Механическая желтуха» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Механическая-желтуха.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Механическая-желтуха.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Механическая-желтуха.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/12/Механическая-желтуха.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Механическая желтуха
Несмотря на интенсивное воспаление, пациенты не испытывают типичной боли в животе или она слабая. Аутоиммунный панкреатит типа 1 относится к спектру заболеваний, связанных с иммуноглобулином (Ig) G4, которые могут поражать почти все органы тела (стриктуры желчных путей, интерстициальный нефрит, экзокринопатия желез, ассоциированная с IgG4, сиаладенит, ретроперитол).
AIP следует подозревать у пациентов с признаками как панкреатических, так и гепатобилиарных нарушений. Повышенный уровень IgG4 в сыворотке выявляется у большинства пациентов с АИП 1 типа.
Типичными рентгенологическими признаками после компьютерной томографии (КТ) являются:
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) выявляет диффузное или мультифокальное сужение протока поджелудочной железы без дилатации. Для подтверждения диагноза важно оценить все тесты, но считается стандартом диагностики гистологическое исследование.
Таблица 3. Таблица сравнения аутоиммунного панкреатита типа 1 и 2
Возраст, в котором развивается болезнь
Острый и хронический панкреатит: симптомы
Этот тяжелый недуг развивается, когда в поджелудочной железе происходит застой ферментов, которые должны перерабатывать пищу. В результате они способствуют самоперевариванию железы. Начинается воспаление – панкреатит. Причиной может быть:
Панкреатит острый
Чаще возникает при отравлении алкогольными напитками или из–за камня в желчном пузыре. Также некоторые лекарственные препараты оказывают токсическое действие на поджелудочную железу.
4 стадии острого панкреатита
Симптомы острого панкреатита:
Приступ острого панкреатита протекает быстро с интенсивными болями. Помощь должна быть оказана незамедлительно. Иначе этот приступ может спровоцировать образование необратимого процесса в поджелудочной железе (панкреонекроза). Поэтому заболевшего человека нужно экстренно доставить в хирургическое отделение. Необходимо помнить, что подобные боли могут быть и при других заболеваниях (инфаркт миокарда, печеночная колика, аппендицит). Правильно поставить диагноз возможно только в стационаре при помощи лабораторных исследований и современной аппаратуры.
Помощь при острой форме панкреатита:
Хронический панкреатит
Если в период острого панкреатита железа была сильно повреждена, то боль может повторяться. Это уже хроническая стадия. Протоки железы сужаются, возникают кисты. Эта форма панкреатита характеризуется периодическим обострением, что приводит к нарушению нормальной функции поджелудочной железы. Иногда хроническая стадия может быть бессимптомной или «скрываться под маской» другого недуга (холецистита, язвы желудка).
3 стадии развития:
Симптомы хронического панкреатита:
Помощь при хроническом панкреатите:
Главное при лечении панкреатита – исключить причину возникновения приступа.
При любой боли в животе необходима консультация гастроэнтеролога или хирурга. Они назначат специальную диету (для каждого человека индивидуально), желчегонные средства, антибиотики и другие препараты.
Чем раньше начать лечить панкреатит, тем больше шансов на выздоровление. Также профилактика приступов панкреатита (диета, отказ от алкоголя) имеет большое значение в благоприятном исходе этого грозного заболевания.
Метеоризм, как признак «поджелудочных» проблем
С метеоризмом, без сомнений, знаком каждый. Но, если в одних случаях, симптом не несет ничего, кроме психологического дискомфорта. То, в других – сигнализирует о нарушениях пищеварения. Так как же отличить допустимое от патологического? И какая связь у метеоризма со «здоровьем» поджелудочной железы?
«Газовые» нормы
Подсчитать объем отделяемых кишечных газов в бытовых условиях – задача фактически невыполнимая. А ведь, в норме, эта цифра достигает 2,5 литров за сутки.
Все дело в том, что пищеварительная система напрямую контактирует с воздухом окружающей среды. И поэтому часть газа попадает в кишечник при глотании, при приеме пищи.
«Газа» добавляют и кишечные бактерии, образующие его в процессе своей жизнедеятельности.
При этом, преобладающая в норме, сахаролитическая микробиота (лакто-, бифидобактрии, стрептококки и другие) по большей части использует «для пропитания» не всосавшиеся в тонком кишечнике углеводы, а «отходами» в этом случае становятся молочная и уксусная кислоты, углекислый газ, вода и водород.
Углекислый газ в дальнейшем преобразуется другими бактериями, а водород – всасывается в кровь и выводится через легкие.
Однако, если количество непереваренных углеводов значительно возрастает (например, при избытке употребления сладкого, лактазной недостаточности или дефиците панкреатической амилазы), увеличивается и концентрация водорода, кислот и, соответственно, отделяемых газов, имеющих кислый запах.
Некоторые представители кишечной микробиоты в качестве питания используют не углеводы, а серосодержащие соединения, в частности белки. С образованием, при этом, сероводорода, аммиака и кадаверина.
«Газы» при этом, приобретают ярко выраженный гнилостный или тухлый запах. А причиной такой проблемы чаще служит недостаточность протеолитических (расщепляющих белки до аминокислот) ферментов поджелудочной железы.
Когда метеоризм уже не «безопасен»
Как уже было отмечено, образование и выделение кишечных газов – явление нормальное и неизбежное. Однако только в том случае, когда их объем и характеристики не причиняют ни психологического, ни физического дискомфорта.
Если же метеоризм беспокоит регулярно или присутствует «фоново», сопровождается болью в животе и/или изменением частоты (диарея или запоры) и характера (к примеру, «жирный» стул), а также общей слабостью и утомляемостью – следует исключить, как минимум, ферментативную недостаточность поджелудочной железы, как одну из самых частых причин метеоризма.
Стоит отметить и тот факт, что яркие клинические признаки панкреатической недостаточности появляются, когда дефицит ферментов достигает примерно 90% от нормы. А до этого уровня – симптомы чаще «легкие», непостоянные и связаны с характером питания.
Как проверить
О патологии могут говорить изменения в копрограмме:
Однако, они могут служить лишь косвенными признаками «поджелудочного» неблагополучия, поскольку сопровождают также ряд других пищеварительных нарушений.
Более «специализированным» исследованием функционального состояния железы является анализ кала на панкреатическую эластазу. Поскольку этот протеолитический фермент проходит весь пищеварительный тракт практически в неизменном виде.
А снижение эластазы в кале – самый достоверный признак пакреатической недостаточности. При чем не только в отношении самой эластазы, но и остальных ферментов железы, даже на самых ранних стадиях патологии.
Признаки того, что болит поджелудочная железа
Боль в области поджелудочной железы – это один из наиболее ранних признаков острого или хронического панкреатита. Как известно, панкреатит – это воспалительный процесс, захватывающий поджелудочную железу и развивающийся в результате неправильного питания, злоупотребления алкоголем, желчнокаменной болезни и так далее. Ежегодно во всем мире тысячи людей сталкиваются с данным заболеванием. В этой статье мы поговорим о том, как болит поджелудочная железа?
Признаки острого панкреатита
Острый панкреатит сопровождается достаточно специфической клинической картиной.
На первое место, как мы уже сказали, выходит болевой синдром. Наиболее часто боль локализуется в эпигастральной области или левом подреберье, нередко приобретает опоясывающий характер. Болевой синдром интенсивен, постоянен, становится сильнее, если лечь на спину. Кроме этого, отмечается усиление болезненности после приема алкоголя, чрезмерно жирной пищи.
Дополнительно больной человек предъявляет жалобы на выраженную тошноту, сопровождающуюся рвотой, не приносящей облегчения. Иногда рвота приобретает неукротимый характер. Параллельно могут присоединяться такие симптомы, как вздутие живота, изжога, некоторое повышение температуры тела, легкое желтушное окрашивание кожных покровов и видимых слизистых оболочек.
Острый панкреатит при несвоевременной диагностике опасен своими осложнениями. При вторичном инфицировании могут наблюдаться гнойно-некротические изменения в области поджелудочной железы, требующие экстренного хирургического вмешательства.
В 2016 году были опубликованы результаты работы ученых из Ташкентской медицинской академии. Цель исследования заключалась в улучшении результатов лечения больных с острым панкреатитом путем своевременной диагностики. В результате удалось установить, что эндоскопическая ретроградная холангиопанкреатография является хорошим методом диагностики, но его следует применять после того, как все другие диагностические методы не выявили причин развития панкреатита.
Признаки хронического панкреатита
Основное отличие хронического панкреатита заключается в наличии периодических обострений. При этом чем больше давность заболевания, тем более частыми становятся обострения.
Наиболее ранним признаком является болевой синдром, определяющийся в верхних отделах живота. Боль имеет выраженный постоянный характер или возникает по типу приступов. Дополнительно определяются диспепсические расстройства, представленные тошнотой и рвотой, вздутием живота, изжогой. В период обострения наблюдается частая рвота, не облегчающая состояние больного человека.
Кроме этого, пациент может жаловаться на проблемы со стулом в виде чередования запоров и диареи. Клиническая картина дополняется ухудшением аппетита, снижением веса, желтушностью кожных покровов. Иногда определяется увеличение печени и/или селезенки в размерах.
Хронический панкреатит также является показанием к срочному обращению за медицинской помощью. В противном же случае он может приводить ко многим, в том числе и к жизнеугрожающим, осложнениям.
Как распознать хронический панкреатит
Хронический панкреатит – это опасное заболевание поджелудочной железы. Оно характеризуется прогрессирующим фиброзом, сопровождающимся атрофией железистой ткани, приводящей к нарушению экзокринной и эндокринной функции поджелудочной железы и, следовательно, к развитию сахарного диабета.
Повреждение поджелудочной железы чаще всего возникает в результате злоупотребления алкоголем или в случае блокирования общего желчного протока камнем, что вызывает ретроградный отток желчи в поджелудочную железу и активацию панкреатических ферментов. Очень редко причинами панкреатита могут быть:
Около 20-30% случаев панкреатита начинаются без видимой причины. Это так называемая идиопатическая форма панкреатита.
Факторы, которые увеличивают риск панкреатита:
Симптомы заболевания
Симптомы хронического панкреатита менее выражены, чем при остром воспалении, и в значительной степени связаны с медленно развивающейся недостаточностью органов. В первую очередь это рецидивирующая постоянная боль различной интенсивности, возникающая в основном после еды и локализующаяся в эпигастральной области (верхней части живота). Пациенты описывают ее как жжение, колющие, острые или сдавливающие боли, часто иррадиирующие в спину (стреппинг). Боль может продолжаться в течение нескольких дней или даже недель, редко проходит меньше, чем за 24 часа.
Помимо болевых ощущений у пациентов наблюдаются следующие симптомы:
При вышеперечисленных симптомах пациент нуждается в тщательном обследовании, чтобы дифференцироваться с раком поджелудочной железы.
Диагностика
Для выявления заболевания пациенту нужно сдать анализы крови и мочи. Повышенная концентрация амилазы (одного из ферментов поджелудочной железы) обычно свидетельствует о заболевании этого органа. На рентгенограмме брюшной полости можно заметить кальцификацию, характерную для хронического воспаления, связанного со злоупотреблением алкоголем. Ультрасонография и компьютерная томография также значительно облегчают диагностику, позволяя визуализировать поджелудочную железу. Ультрасонография также поможет определить причину воспаления, например, желчные камни в желчном пузыре и желчных протоках, а также осложнения этого заболевания, например, кисты поджелудочной железы.
Специализированное обследование, проводимое только в больнице, представляет собой ретроспективную эндоскопическую холангиопанкреатографию, в ходе которой специальное устройство (эндоскоп) вводит контрастное вещество, благодаря чему можно точно визуализировать проверяемый проток и его форму. При острой форме панкреатита проводятся многие другие анализы.
Хронический панкреатит
Хронический панкреатит — воспалительное заболевание поджелудочной железы. Удивительно, но о поджелудочной железе было известно ещё в III веке до нашей эры, и понимание её функции тоже было, разумеется, про продукцию инсулина и про сам инсулин тогда совсем не догадывались. Но чётко знали: нужна железа для хорошего пищеварения. И сегодня при доступности высокотехнологичных методик обследования поджелудочная железа не открыла всех своих тайн: размером небольшая и лежит глубоко — запросто не подступиться и не увидеть воочию.
Так изменилась наша жизнь, что за последние три десятилетия хронический панкреатит стал встречаться вдвое чаще. Почти на десятилетие сдвинулось начало заболевания, и диагностируют его в цветущем возрасте с 35 до 50 лет, а раньше начинали болеть только после 50 лет. И женщин в когорте больных стало на треть больше. Тем не менее, окончательно определиться с частотой заболевания не удалось, статистика называет от одного до 25 человек на 100 тысяч населения.
В развитых странах болеет около 10 человек, в Европе — 25, а в России — от 27 до 50 всё из тех же 100 тысяч населения. В единой Европе очень разная заболеваемость: в Финляндии преимущественно страдают острым панкреатитом, во Франции — хронический совсем не редкость, да и по провинциям разброс велик, где-то мало больных, а в южных регионах, наоборот, слишком много. Почему такой разброс? Всё определяется причинами, приводящими к панкреатиту.
В чём причина хронического панкреатита?
Подозрения в отношении плохого питания, способного вызвать панкреатит, пока безосновательны, доказательств этого нет. А вот что действительно способствует повреждению поджелудочной железы, так это алкоголь. Не обязательно должен быть хронический алкоголизм или бытовое пьянство, достаточно полтора десятилетия ежедневно употреблять по 60 мл этилового спирта, то есть 150 мл водки или коньяка или пол-литра вина. У алкоголиков панкреатит почти обязателен, правда, часть их погибает от острого токсического панкреатита, но и хронический имеется у восьми из десятка. У всех остальных, нормально выпивающих людей, употребление алкоголя может накладываться на подпорченную наследственность, потенцироваться курением и в результате возникает хроническое воспаление поджелудочной железы.
Курение тоже важнейший фактор риска даже у абсолютных трезвенников, если курить долго и по пачке сигарет в день. У курящих панкреатиты отмечаются в два раза чаще, потому что снижается уровень антиоксидантов, защищающих клетки от губительного действия свободных радикалов, параллельно загустевает панкреатический сок, который закупоривает протоки и повышает в них давление. Высокое давление панкреатического сока в протоках, нарушающее заведенный ритм его продукции, плюс огромная концентрация ферментов — лучший повод для воспаления.
Наследственность передаёт потомству два гена предрасположенности, причём у россиян в 5 раз чаще встречается одна нехорошая мутация гена PSTI, не исключено, что именно из-за этого наши люди вдвое чаще болеют панкреатитом, чем мировое население. Есть и форма наследственного панкреатита, проявляющаяся в несовершеннолетнем возрасте, очень тяжело протекающая и быстро прогрессирующая. Но этот вариант заболевания бывает очень нечасто.
Помогает инициации хронического панкреатита повреждение протоков поджелудочной железы при травмах во время манипуляций, или повреждении их при отхождении камней. Протоки сдавливаются кистами или опухолевыми образованиями, и тогда повышение в них давления запускает почти аналогичный курению механизм воспаления.
Аутоиммунная реакция, когда на собственные органы и ткани нападают собственные иммунные защитники, тоже может вовлечь ткань поджелудочной железы и изолированно, и при аутоиммунных заболеваниях. При некоторых заболеваниях желчевыводящих путей, почечной недостаточности, инфекциях тоже вероятно и возможно развитие ХП.
Почему панкреатита опасаются?
Клинические проявления хронического панкреатита появляются через пять лет от начала процесса, течение его отличается от острого панкреатита — клинические симптомы мягче и не столь агрессивно течение, нет общей неотвратимости скорого и болезненного конца жизни. Но и хроническая болезнь поджелудочной железы характеризуется серьёзным воспалением органа с постепенной гибелью ткани или замещением её рубцовой. И с каждым обострением всё большая часть железы атрофируется, выключаясь из активной жизни.
Рубцы нарушают нормальный отток обильно вырабатывающихся секретов, меленькие протоки раздуваются, образуя кисты. Внутри разнокалиберных кист в густом растворе ферментов плавают омертвевшие ткани железы. При присоединении инфекции в кистах образуется гной. При большой длительности процесса в железе почти не остаётся железистой ткани — сплошной рубец.
Во время обострений качество жизни портится, и не только качество, в первое десятилетие болезни пятая часть пациентов погибает, потому что железа хоть и маленькая, но очень важная для организма, вырабатывает ферменты, которые, вырвавшись во время воспаления из клеток и кист, сами её и переваривают. А через 20 лет недосчитывается уже половина пациентов, погибающих от осложнений и инициированных болезнью острых процессов: тромбозов сосудов, язв слизистой, гепатита и аденокарциномы поджелудочной железы.
Боль при панкреатите
Два главных признака хронического панкреатита: боль в животе и нарушение продукции ферментов.
Боль отмечается у 9 из десяти больных. Боль часто сопутствует развитию заболевания, но через полтора десятилетия болезни может совсем исчезнуть. Точно объяснить причину возникновения боли не могут, как не могут дать стройной и единообразной теории развития ХП. Скорее всего, это сочетанное действие на нервные окончания воспаления, отёка, нарушения проходимости протоков, ишемии железы. Боль не имеет типичной локализации, чаще опоясывающая, но может быть локальной в верхнем или среднем отделе живота, и даже в спине выше поясницы. Может быть в подложечной области и в левом подреберье. И что интересно, со временем боль способна мигрировать в другое место, поменяв типичную для конкретного пациента «область боли».
С течением воспалительного процесса и снижением функциональной активности железы к ХП присоединяется энтерит, обусловленный нарушением жизнедеятельности нормальной бактериальной флоры кишки, и боль из верхних отделов живота смещается в околопупочную область. Получается, что железа меньше болит из-за замещения её фиброзной — рубцовой тканью, но начинают болеть другие органы — всё крепко связано одной желудочно-кишечной «цепью». У злоупотребляющих алкоголем вместо железы начинает болеть печень. Меняется не только характер болей, но и их сила. Если вначале процесса у половины пациентов боли очень выражены, то чем дальше, тем меньше болит. Характер боли претерпевает изменения, отходя от режущих и жгучих, в сторону спастических и тянущих.
Боли, как правило, возникают во время еды, потому что железа «напрягается» для производства сока. Эти боли вынуждают пациентов отказываться от еды, поэтому больной панкреатитом редко бывает толстым, всё больше истощённым.
Недостаток секреции
Внешнесекреторная недостаточность — угасание производства панкреатического сока. Она проявляется пищеварительными нарушениями с «жирным» стулом — стеаторея. Объём стула больше стандартных 200 грамм, кашицеобразный или водянистый, почти что диарея. Поверхность фекалий блестящая, такой стул называют «жирным». Панкреатического сока не достаётся на нормальную обработку пищевых жиров, они не всасываются, а человек от этого худеет, хоть аппетит недостаточностью не страдает. Всё это может сопровождаться тошнотой, метеоризмом, чувством быстрого насыщения небольшой порцией еды.
У четверти пациентов в поздних стадиях ХП развивается инкреторная недостаточность — снижение продукции инсулина. Инсулина может вырабатываться нормальное количество, но продукция железой гормона глюкагона сильно снижена, из-за этого возникает гипергликемия, когда резко повышается содержание сахара крови с дрожью, профузными потами и даже потерей сознания. Может развиться другой вариант инсулиновой неадекватности — панкреатический диабет. Этот вариант диабета течёт агрессивно, как сахарный диабет I типа у детей.
У трети пациентов во время обострения ХП повышается уровень билирубина, поскольку увеличенная головка поджелудочной железы сдавливает желчевыводящий проток, блокируя желчь в печени, может быть даже механическая желтуха.
Стадии панкреатита
Стадирование панкреатита очень важно, поскольку определяет терапевтическую стратегию.
Диагностика
Очень непростое дело, но когда при рентгенографии брюшной полости в проекции поджелудочной железы видны камни, то это считается достаточным для выставления диагноза. А вот УЗИ для обнаружения хронического панкреатита не применяется из-за никакой информативности, железа не видна совсем.
Помогает поставить диагноз и следить за изменениями поджелудочной железы КТ, а вот МРТ много хуже по качеству.
Совпадает по чувствительности с КТ и эндосонография — комбинация эндоскопии с УЗИ, плюс сразу же можно взять пункцию из железы. При неопределённости инструментального обследования могут выполняться функциональные тесты, которые косвенно оценивают рабочие возможности органа при поздних стадиях, когда расцвела секреторная недостаточность, но их информативность оставляет желать лучшего.
Лечение хронического панкреатита
Обязательный отказ от алкоголя и курения, поскольку это факторы-инициаторы повреждения железы — это первое и главное, что должен сделать для себя больной хроническим панкреатитом. Не всегда отказ от вредных привычек способен остановить прогрессирование панкреатита, но в противном случае ухудшение гарантировано. Во всяком случае, частота и продолжительность обострений без алкоголя и табака меняется в лучшую сторону.
В терапию включена диета с пониженным содержанием жиров, чтобы не напрягать железу на выработку панкреатического сока. При недостаточности ферментов питание дробное, может быть до 10 приёмов пищи, с высоким содержанием белков. При недостаточном весе показано присоединение специальных легко осваивающихся лечебных смесей.
Для купирования болей в животе используют нестероидные противовоспалительные препараты. Иногда при высокой интенсивности болевого синдрома невозможно обойтись без рецептурных анальгетиков и даже наркотических препаратов.
Ни один ферментный препарат в виде таблеток, которые так любят употреблять россияне по рекомендации телерекламы, не исследовался на эффективность при панкреатите, а вот микросферы и микротаблетки доказали свою полезность, в высоких дозах они способны уменьшать интенсивность боли.
Лечение хронического панкреатита нацелено на уменьшение проявлений заболевания, но панацеи нет, потому что причина его неясна. Очень велика роль профессионализма лечащего врача и соучастие в процессе пациента, намеренного себе помочь хотя бы строгим соблюдением диеты.
Наши врачи готовы принять вас ежедневно. Позвоните и запишитесь на консультацию: +7 (495) 120-08-07.
Острый панкреатит
Острый панкреатит представляет собой острое воспаление поджелудочной железы. При этом происходит активизация панкреатических ферментов которые поражают ткани поджелудочной железы, и она начинает переваривать сама себя.
В последнее время заболеваемость панкреатитом сильно выросла. Это связано с распространением фастфуда и злоупотреблением алкоголя низкого качества. Пик заболеваемости приходится на активный трудоспособный возраст от 30 до 60 лет.
Острый панкреатит — это воспалительный процесс, который изначально возникает в поджелудочной железе, а впоследствии распространяется на окружающие ткани и органы. Диагностировать раннее начало сложно, поэтому, несмотря на современную медицину, летальность при таком диагнозе остается высокой.
Чтобы избежать тяжелых последствий, рассмотрим детально что такое острый панкреатит, его симптомы и лечение, а также расскажем какие профилактические меры помогут не допустить его развития.
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Признаки острого панкреатита
Основной симптом, который при этом диагнозе присутствует всегда, — выраженный и стойкий болевой синдром, который с большим трудом купируется анальгетиками. Часто болевому приступу предшествует прием обильной пищи или большого количества алкоголя.
Также наблюдаются следующие проявления:
Люди во время приступа беспокойны, имеют частое дыхание и учащенный пульс. Может наблюдаться снижение артериального давления. При гнойных формах болезни возникает сильная интоксикация, которая сопровождается высокой температурой, ознобом, испариной.
При таких симптомах требуется немедленная госпитализация и медицинская помощь. Самостоятельно облегчить самочувствие больному не удастся. Если упустить время, то возможен летальный исход.
Степени тяжести и формы острого панкреатита
В зависимости от степени тяжести патологии выделяют 3 степени:
Также выделяют 3 основные формы патологии. Это отечный, стерильный и инфицированный панкреонекроз. Отечная форма наиболее распространенная и соответствует легкой степени развития болезни. Редко приводит к тяжелым последствиям.
Стерильный и инфицированный виды характеризуются очень тяжелым течением. Они сопровождаются отмиранием ткани органа, что является необратимым изменением. В кровь проникают токсины, хотя бактерии и вирусы отсутствуют. Без срочной медицинской помощи человек с такой формой умирает достаточно быстро.
Диагностические методы
Успешность лечения панкреатита часто зависит от точной и ранней диагностики. Первичную диагностику обязательно проводят в течение первых 2 суток с момента поступления человека в хирургическое отделение с подозрением на панкреатит.
«Золотым» стандартом при выявлении заболевания является наличие у больного триады симптомов:
Сбор жалоб и пальпация помогает специалисту поставить При помощи сбора анамнеза и пальпации врач ставит предварительный диагноз. Для полноты диагностической картины назначаются следующие методы исследования:
Иногда требуется взять на гистологическое исследование образец ткани патологического участка. В этом случае врач может рекомендовать проведение диагностической лапароскопии.
Острый панкреатит поджелудочной железы: методы лечения
Метод лечения подбирается только лечащим врачом после всех диагностических мероприятий. Важно установить точную форму и степень развития заболевания. Также на выбор терапии влияет наличие или отсутствие осложнений.
Терапевтические меры
При легкой степени патологии, когда железа способна нормально функционировать, а некротические явления отсутствуют, используются следующие методы лечения:
В редких случаях назначается антибактериальная терапия. Антибиотики применяют, если есть риск развития гнойного процесса или присоединения инфекции.
Легкую форму заболевания удается купировать за 2-3 суток, после чего человек выписывается из стационара. Однако для предупреждения рецидива нужно соблюдать требования врача по питанию.
Хирургические способы
Умеренная и тяжелая степень панкреатита приводит к патологическим изменениям в самой железе, поэтому эффективным будет только проведение операции.
Сейчас все чаще используется лапароскопическое вмешательство, которое характеризуется малой травматизацией кожи и брюшной стенки, быстрым восстановлением и минимальной вероятностью осложнений. Проводится под общей анестезией. Цель хирургического вмешательства состоит в прочищении гнойных участков и удалении «мертвых» тканей железы.
В тяжелых, запущенных случаях возникает необходимость в проведении повторных операций.
Прогноз и возможные осложнения болезни
Прогноз часто зависит от того, насколько запущена болезнь и в какой форме протекает. Самым благоприятным вариантом является отечная форма или легкая степень острого панкреатита. На этом этапе применение консервативных методов лечения дает хорошие результаты.
Если развился панкреонекроз, то вероятность летального исхода составляет более 20%. При присоединении инфекции и возникновении гнойных осложнений этот процент увеличивается вдвое.
Рассмотрим к каким тяжелым осложнениям может привести болезнь:
Учитывая достижения современной медицины и передовое оборудование, смертность от панкреатита становится все меньше. Однако острый панкреатит — это опасная и тяжелая болезнь, к которой нельзя относится легкомысленно.
Профилактические мероприятия
Для того, чтобы сохранить здоровье поджелудочной железы, нужно соблюдать умеренность в еде и не употреблять некачественные алкогольные напитки.
Если болезнь уже диагностирована, то следует пройти курс лечения до конца, соблюдая все врачебные рекомендации. Не допустить рецидива помогут следующие советы:
Хороший результат в период реабилитации дает санаторно-курортное лечение, которое включает прием минеральных вод. Естественно, назначить его может только врач. Также не следует самостоятельно назначать и принимать ферментные препараты или БАДы.
Боль или тяжесть в правом боку
В правом подреберье находятся органы пищеварительной системы. Это желчный пузырь, печень, печеночный угол ободочной кишки. Боли могут возникать из-за них, но не только. В статье расскажем о патологиях, вызывающих дискомфорт и болевые ощущения в правом подреберье, а также о способах диагностики и лечения таких заболеваний.
Какие бывают боли?
Они возникают неожиданно или систематически: после еды, физических нагрузок, смены положения тела и т. д. При хронических заболеваниях обычно появляется дискомфорт. Пациенты отмечают распирающий или тупой характер боли.
Острые заболевания или травмы внутренних органов проявляются нестерпимой режущей болью, которая часто сопровождается повышенным потоотделением, рвотой, учащением пульса, падением артериального давления.
Возможные причины
Дискинезия желчевыводящих путей (ДЖВП)
Функциональное заболевание, при котором нарушается отток желчи в желчном пузыре и желчевыводящих путях. Болезнь может протекать бессимптомно, а может сопровождаться коликами (примерно через 25-35 минут после еды), постоянными ноющими болями, тяжестью и распиранием живота. Резкие схваткообразные боли появляются вместе с тошнотой и рвотой. Неприятные ощущения могут усиливаться после жирной пищи. Некоторые пациенты с ДЖВП отмечают горечь во рту, снижение аппетита, изжогу, отрыжку. Если симптомы временные, то между приступами человек чувствует себя хорошо.
Гепатит
Болевые ощущения в правом подреберье ― симптом любого вида гепатита. Тупая боль и чувство давления часто не связаны с питанием, стрессом, физическими нагрузками. Сильный болевой синдром сопровождает гепатиты в острой форме, он усиливается при пальпации. Для заболевания характерны признаки интоксикации, желтушность кожи и белков глаз, потемнение мочи и осветление кала.
Хронический холецистит
Холецистит ― это воспаление желчного пузыря. Может протекать без образования камней или быть одной из форм желчнокаменной болезни (калькулезного холецистита).
В первом случае общее состояние пациента остается удовлетворительным. Болезненность и чувство тяжести уходят на второй план. В основном беспокоят метеоризм, проблемы со стулом, тошнота после жирных, острых блюд, алкоголя, газированных напитков, реже ― рвота.
При калькулезном хроническом холецистите слабая болезненность может сменяться сильнейшими приступами. Боль становится резкой, схваткообразной. Появляются сильная тошнота, рвота желчью.
В обоих случаях боль распространяется в область поясницы, лопатки, правого надплечья или плеча. Может повышаться температура до 37-38°C. В периоды ремиссии симптомы исчезают, может оставаться легкий дискомфорт под правой реберной дугой.
Печеночная колика
Признак обострения желчнокаменной болезни. Появляется нестерпимая боль: схваткообразная, жгучая или раздирающая. Во время приступа пациент ищет удобное положение, чтобы почувствовать облегчение (ложится на бок и подтягивает ноги к животу). В остальном симптомы схожи с проявлениями других заболеваний ЖКТ: болевые ощущения в правой лопатке или плече, метеоризм, тошнота или рвота желчью.
Желчный перитонит
Тяжелое состояние, при котором желчь поступает в полость живота. Симптомы проявляются стремительно. Вместе с острой болью в правом подреберье наблюдаются сильное вздутие, рвота, падение артериального давления, тахикардия, интоксикация. Общее состояние быстро ухудшается, возможны нарушение и потеря сознания, ступор.
Паразитарные инвазии
Болевые ощущения в правом подреберье появляются при паразитарных поражениях печени, кишечника, легких, желчевыводящих путей и т. д. Помимо боли могут беспокоить тяжесть в животе, появление слизи, крови в кале и пр. Симптомы усиливаются после физических нагрузок.
Цирроз печени
На ранних стадиях это заболевание сложно заметить из-за слабых симптомов. Пациенты отмечают тупую боль в правом подреберье, которая появляется в результате нарушения диеты. Во время еды быстро наступает насыщение, под ребрами ощущается тяжесть. Если болезнь сопровождается нарушением кровотока и повышением давления в воротной вене, болевой синдром возникает в околопупочной зоне и в области мечевидного отростка.
Онкология
При онкологических заболеваниях печени пациент жалуется на чувство распирания и тяжесть в правом подреберье. Тупая боль не проходит и не зависит от внешних факторов: диеты, режима питания, физических нагрузок и пр. Злокачественное новообразование сопровождается резким похудением, анемией, диспепсией, геморрагическим синдромом. Симптомы диспепсии: проблемы с глотанием, вздутие живота, рвотные приступы, метеоризм, диарея, запоры. Признаки геморрагического синдрома: повышенная кровоточивость слизистых оболочек, синяки, кровоизлияния на коже.
Гемолитические анемии
Непрерывную тупую боль в правом подреберье может вызвать токсическая анемия, которую провоцируют сильные отравления лекарствами или опасными химическими веществами. Реже такой симптом вместе с желтушность, одышкой, слабостью и другими проявлениями свидетельствует об аутоиммунном разрушении эритроцитов. Дискомфорт и тяжесть в животе могут сопровождать обострение наследственной анемии.
Сердечная недостаточность
Когда правый сердечный желудочек перестает правильно работать, в венозном русле застаивается кровь. Из-за этого ощущается распирание в животе. Дискомфорт усиливается после еды и при резких движениях больного. Другие проявления патологии ― отеки ног, набухание вен на шее, быстрое наступление усталости, одышка.
Отраженные боли
Острые, колющие, тупые и сжимающие боли могут быть не связаны с органами, которые расположены в правом подреберье. В ряде случаев болезненные ощущения выходят за пределы пораженного участка. Они называются отраженными (иррадиирующими).
Частые причины иррадиации в правое подреберье:
Редкие причины
Иногда боли в правом подреберье возникают при:
Что делать при появлении болевых ощущений в правом подреберье?
Острые боли ― повод для срочного обращения к врачу. Они могут появиться из-за опасных для жизни состояний, требующих срочного хирургического вмешательства. Нужно вызвать скорую помощь или обратиться в больницу самостоятельно. В этот день следует отказаться от пищи. Для облегчения состояния можно принять обезболивающее средство, если боль нестерпимая. Прикладывать к животу горячие грелки противопоказано ― они усиливают симптомы воспаления.
Если живот болит слабо и периодически, не стоит искать причину самостоятельно. Нужно обратиться к врачу и пройти обследование. До постановки диагноза пациентам рекомендуют соблюдать диету ― исключить из рациона жирные блюда, острые приправы, снеки, соленую и сладкую пищу. Нельзя пить кофе, алкоголь. В основном в меню должны входить овощи, фрукты, нежирное мясо и рыба. Необходимо ограничить физические нагрузки, при необходимости придерживаться щадящего полупостельного режима, избегать стрессов. Точные рекомендации даст врач на первичной консультации.
К каким врачам обращаться?
Если болевые ощущения острые и нарастающие, обратитесь к хирургу. При хроническом дискомфорте, чувстве тяжести, тупой боли обследование можно начать у терапевта. Он выпишет направления на анализы и аппаратную диагностику, а также к узким специалистам: гастроэнтерологу, гепатологу, кардиологу, гинекологу, хирургу-онкологу, инфекционисту.
На приеме доктор собирает информацию о диагностированных ранее заболеваниях, способах лечения, приеме препаратов и пр. Также он проводит общий осмотр, прощупывает область правого подреберья, чтобы определить размеры печени, выявить или исключить пузырные симптомы, напряжение мышц живота, раздражение брюшины. По результатам врач назначает обследования, чтобы опровергнуть или подтвердить диагноз.
Диагностика
Лабораторная
Аппаратная
Лечение
Консервативное
Для лечения болезней гепатобилиарного тракта применяются следующие группы препаратов:
При хронических болезнях желчного пузыря пациентам прописывают минеральные воды, санаторное лечение. Доказана эффективность фитотерапии для органов ЖКТ и процессов пищеварения.
Физиотерапевтическое
В ходе ремиссии хронические заболевания гепатобилиарной системы можно лечить физиотерапевтическими методами:
Хирургическое
Хирургическое лечение показано при желчнокаменной болезни, онкологии, циррозе печени. Камни удаляются малоинвазивными или оперативными методами:
При раке печени проводится гемигепатэктомия или лобэктомия. Это удаление определенных сегментов органа в зависимости от расположения опухоли. В крайних случаях возможна печеночная трансплантация.
Информация в статье приведена исключительно для ознакомления. При появлении первых тревожных симптомов не стоит откладывать визит к врачу.
Панкреатит у женщин
Воспаление поджелудочной железы называют панкреатитом. Оно может возникнуть вследствие многих факторов, однако у женского пола есть своя специфика развития патологии. Наиболее частые предшественники недуга — желчнокаменная болезнь и алкоголизм. По статистике, у дам панкреатит диагностируют в несколько раз реже, чем у мужчин. Заболевание часто маскируется под другие проблемы желудочно-кишечного тракта, поэтому только профильный врач может установить правильный диагноз. Проявления острой и хронической форм недуга отличается, однако оно всегда оказывает разрушительное действие на поджелудочную железу.
Симптомы
Данная патология возникает обычно внезапно и характеризуется ярко выраженной клинической картиной. Признаки панкреатита у женщины активно проявляются в виде интенсивных болевых ощущений в области желудка, в правом или левом подреберье. Если воспалительным процессом поражена большая часть поджелудочной, боли могут носить опоясывающий характер. Порой они настолько сильные, что не исключен болевой шок. Другими признаками недуга являются:
В случаях, когда человек не обратился вовремя за медицинской помощью, у него может развиться хроническая форма болезни. Ее основное отличие — медленное, но длительное разрушение клеток поджелудочной железы на фоне вялотекущего воспалительного процесса. Признаки панкреатита у женщин в данном случае будут проявляться в виде слабовыраженного болевого синдрома, а также:
Клиническую картину при панкреатите нельзя спутать с началом менструального цикла, хотя последнее нередко сопровождается болезненностью и чувством тошноты. Все симптомы заболевания исходят от верхнего отдела живота, что обуславливается анатомическим расположением железы.
Причины заболевания
Поджелудочная железа играет важнейшую роль в пищеварении, она выделяет ферменты для переваривания пищи, а также необходимые для человеческого организма гормоны — инсулин. В случае если отток секрета нарушается, ферменты активизируются и начинают разъедать клетки органа и его протоков. В короткие сроки развивается панкреатит поджелудочной железы у женщин, влекущий за собой деструкцию ее тканей, нарушение обмена веществ и нормального пищеварения. Данный механизм запускают чаще всего камни в желчном пузыре, а также злоупотребление алкоголем. Иными причинами могут стать:
Развитие заболевания у женщин также может спровоцировать злоупотребление диетами. При этом нарушается нормальное питание органа, в организм не поступают в нужном количестве важные элементы, что приводит к развитию патологий желудочно-кишечного тракта и, как следствие, — к воспалению поджелудочной железы.
К какому врачу обратиться?
Если появились симптомы панкреатита у женщины, нужно как можно раньше обратиться в медицинское учреждение. Без своевременного лечения болезнь может нести угрозу для жизни. Квалифицированную помощь окажет врач:
Болезни поджелудочной железы
Панкреатитом наш организм платит нам за вредные привычки и неправильный образ жизни. Под действием алкоголя, табачного дыма, лекарств, нерациональной диеты болезнь может развиться у любого. О ее существовании нужно помнить, ее нужно уметь опознать, а лучше – предупредить.
Поджелудочная железа в организме человека
Поджелудочная железа — орган, который обеспечивает пищеварение и контроль обменных процессов в организме. Из патологий поджелудочной железы наиболее актуальны панкреатиты, сахарный диабет 1-го типа и злокачественные новообразования. Как первые, так и последние характеризуются относительно высоким показателем летальности. В связи с этим знание о строении, функциях, симптомах поражения органа и методах профилактики обретают ценность. С каждым из этих аспектов можно ознакомиться в нашем материале.
Панкреатит
Панкреатитом наш организм платит нам за вредные привычки и неправильный образ жизни. Под действием алкоголя, табачного дыма, лекарств, нерациональной диеты болезнь может развиться у любого. О ее существовании нужно помнить, ее нужно уметь опознать, а лучше – предупредить.
Диета при панкреатите
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Панкреатит
Панкреатитом наш организм платит нам за вредные привычки и неправильный образ жизни. Под действием алкоголя, табачного дыма, лекарств, нерациональной диеты болезнь может развиться у любого. О ее существовании нужно помнить, ее нужно уметь опознать, а лучше – предупредить.
Панкреатит
При панкреатите человека подводит его поджелудочная железа — главный производитель пищеварительных ферментов. При этом страдает вся система пищеварения, а еда вызывает сильные боли. Заболеть панкреатитом больше других рискуют люди, злоупотребляющие алкоголем, а эффективность лечения во многом зависит от соблюдения щадящей диеты.
Панкреатит: причины и проявления
Древнегреческие врачи называли поджелудочную железу “pancreas” — «вся из мяса». Ее роль в организме необыкновенно велика: она обеспечивает пищеварение, участвует в регуляции энергетического обмена и других важных процессах.
Лечение панкреатита
Воспаление поджелудочной железы — чрезвычайно опасное заболевание. Панкреатит может закончиться не только безвозвратной утерей функций железы, но и повреждением других органов ЖКТ. Вылечить в домашних условиях болезнь нельзя, поддерживать работу железы и предотвратить новое воспаление — можно и нужно. В этой статье мы расскажем как.
Отрыжка
Отрыжка сама по себе не причина для беспокойства. Если же отрыжка участилась, стала иметь специфический запах или приходит вместе с болью и дискомфортом в животе, нужно обратиться к врачу и пройти необходимые обследования.
Тактика и практика избавления от запора: Регулируем процесс
Так или иначе, хроническими запорами страдает от 10 до 50% взрослого населения развитых стран. На сегодня это одна из 7 самых часто встречающихся болезней цивилизации.
Привкус во рту
Непривычный привкус во рту может быть связан с заболеваниями ротовой полости, состоянием внутренних органов, особенностями питания и даже действием некоторых лекарственных средств. Однократное появление специфического привкуса может быть случайным явлением, но при сохранении симптома следует начать поиски причины. Бороться с ним нужно с помощью лечения основного заболевания, а также дополнительного очищения полости рта.
Легенды и мифы о запоре
Хронический запор неудобен, но не опасен, именно поэтому многие врачи не относятся к нему с должным вниманием. Существует множество заблуждений относительно запора, которые не имеют под собой научных оснований.
Выживший. Открытие природы пищеварения
6 июня 1822 года молодой канадец Алекси Бидаган по прозвищу Сен-Мартен получил в живот заряд дроби, и у него образовалась желудочная фистула.
Предвестники рака: будьте начеку
Под маской безобидных симптомов и недомоганий может скрываться такое опасное для жизни заболевание, как рак. Развиваясь стремительно и агрессивно, разрушая планы и надежды, он может вторгнуться в нашу жизнь в любой момент.
Хронический панкреатит: диагностика и лечение
Хронический панкреатит — это группа заболеваний, для которых характерны различные этиологические факторы, наличие в поджелудочной железе очаговых некрозов на фоне сегментарного фиброза с развитием функциональной недостаточности различной степени выраженно
Хронический панкреатит — это группа заболеваний (вариантов хронического панкреатита), для которых характерны различные этиологические факторы, наличие в поджелудочной железе очаговых некрозов на фоне сегментарного фиброза с развитием функциональной недостаточности различной степени выраженности [1]. Прогрессирование хронического панкреатита приводит к появлению и развитию атрофии железистой ткани, фиброзу и замещению соединительной тканью клеточных элементов паренхимы поджелудочной железы. В литературе последних лет представлены публикации, в которых приводятся мнения некоторых исследователей о стадиях течения (прогрессирования) хронического панкреатита. Согласно одной из них [6], выделяются начальный период заболевания, стадия внешнесекреторной (экзокринной) недостаточности поджелудочной железы и осложненный вариант течения хронического панкреатита — опухоли этого органа; однако, по-видимому, возможны и другие варианты течения хронического панкреатита.
Клинические проявления хронического панкреатита
Анализ медицинских документов больных, направляемых из амбулаторно-поликлинических учреждений в стационар для дальнейшего обследования и лечения с предварительным диагнозом «панкреатит» («обострение хронического панкреатита»), и историй болезни больных, которым в результате проведенного обследования в качестве основного был поставлен диагноз «обострение хронического панкреатита», показал, что нередко оба диагноза не соответствуют истине. Установлено, что в одних случаях данных, свидетельствующих о наличии хронического панкреатита, вообще не было, а в других — речь шла о хроническом панкреатите в стадии ремиссии. Обратиться к врачу за медицинской помощью, как показало обследование, пациентов вынудили обострение язвенной болезни, обострение хронического гастрита, рефлюкс-эзофагита или других заболеваний, изучению сочетания которых с хроническим панкреатитом посвящены лишь единичные исследования [2, 11].
Анализ историй болезни пациентов с заболеваниями поджелудочной железы показал, что и сегодня, несмотря на появление новых методов диагностики, тщательное выяснение жалоб больных и анамнеза заболевания, а также физикальное обследование остаются важнейшей частью первоначального обследования. От них в значительной степени зависит выбор наиболее важных для конкретного больного лабораторно-инструментальных методов, позволяющих выявить или исключить хронический панкреатит, а также возможные основные или сопутствующие заболевания.
Основные симптомы обострения хронического панкреатита: более или менее выраженные (иногда интенсивные) приступы болей, локализующиеся наиболее часто в левом подреберье и/или в эпигастральной области, связанные или нет с приемом пищи, нередко возникающие после еды; различные диспепсические расстройства, включая метеоризм, появление мальабсорбции с возникновением стеатореи и с последующим уменьшением массы тела (не всегда различные симптомы, в том числе частота их появления и интенсивность, рассматриваемые в качестве возможных признаков хронического панкреатита, сочетаются друг с другом).
При осмотре больных хроническим панкреатитом (в период обострения) у части из них можно выявить обложенность языка беловатым налетом, снижение массы тела и тургора кожи, а также признаки гиповитаминоза («заеды» в области угла рта, сухость и шелушение кожи, ломкость волос, ногтей и т. д.), «рубиновые капельки» на коже груди и живота [5]. Возможно появление на коже груди, живота и спины красноватых пятен, остающихся при надавливании. При пальпации живота отмечается болезненность в подложечной области и левом подреберье, в том числе и в области проекции поджелудочной железы. У многих больных (в период обострения) удается выявить положительный симптом Мейо–Робсона (болезненность в области левого реберно-позвоночного угла), симптом Грея–Тернера (подкожные кровоизлияния на боковых поверхностях живота цианоз в области боковых поверхностей живота, или вокруг пупка — симптом Куллена), симптом Воскресенского (пальпируется плотноватое болезненное образование, расположенное в области поджелудочной железы, возникающее за счет отека ее и окружающих тканей, закрывающее пульсирующую аорту; по мере исчезновения отека поджелудочной железы на фоне адекватного лечения больных пульсация аорты появляется вновь), симптом Грота (атрофия подкожно-жировой клетчатки передней брюшной стенки, слева от пупка в проекции поджелудочной железы), симптом Грюнвальда (экхимозы и петехии вокруг пупка и в ягодичных областях как следствие поражения периферических сосудов), симптом Кача (нарушение мышечной защиты, что обычно заметно при пальпации живота), реже — болезненность в точке Дежардена и/или в точке Шафара.
При обострении хронического панкреатита возможно также появление болезненных при пальпации узелков, по внешнему виду похожих на эритему, что связано с подкожным поражением клетчатки на ногах, а также возникновением тромбоза верхней брыжеечной, селезеночной и воротной вен. Появление жировых некрозов может привести впоследствии к травматизации протоков поджелудочной железы с появлением в этих участках псевдокист поджелудочной железы. Нередко лишь при увеличении последних в размерах возможно появление клинической симптоматики (чаще всего болей в верхней половине живота).
При прогрессировании хронического панкреатита, кроме симптомов внешнесекреторной недостаточности поджелудочной железы, возможно также развитие внутрисекреторной недостаточности поджелудочной железы с клиническими проявлениями, считающимися характерными для диабета.
Диагностика. В принципе для диагностики обострений хронического панкреатита, в том числе и возможных осложнений этого заболевания, обычно рекомендуется использовать также следующие методы:
Невольно возникает вопрос о доступности некоторых из этих методов. Вполне понятно, что ряд указанных выше обследований может быть проведен (ввиду различных причин) лишь в условиях специализированных стационаров. Однако всегда ли нужно использовать все вышеперечисленные методики, когда возникает подозрение на обострение хронического панкреатита (в том числе и с целью исключения или выявления хронического панкреатита в стадии ремиссии) и его осложнений? Очевидно, что на практике необходимо использовать прежде всего те методы, которые доступны в конкретном медицинском учреждении. В сомнительных случаях следует направлять больных в специализированные стационары.
Основные клинические симптомы, считающиеся характерными для внешнесекреторной недостаточности поджелудочной железы: различные диспепсические расстройства, включая метеоризм, боли, возникающие чаще в верхней половине живота, снижение массы веса, стеаторея. При оценке уровня амилазы необходимо учитывать, что уровень амилазы повышается в начале обострения хронического панкреатита, достигая максимума к концу первых суток, на 2–4-е сутки уровень амилазы снижается, на 4–5-е — нормализуется. (Возможен «перекрест» уровней амилазы и липазы — снижение первого при нарастании второго.) В отличие от уровня амилазы уровень липазы чаще возрастает с конца 4–5-х суток и остается повышенным около 10–13 дней, затем снижается.
Внешнесекреторная недостаточность поджелудочной железы, как известно, возникает и прогрессирует вследствие нарушения гидролиза белков, жиров и углеводов ферментами поджелудочной железы в просвете двенадцатиперстной кишки. Поэтому очень важно своевременно оценивать внешний вид кала, его консистенцию, окраску и объем. Нередко о первых признаках появления внешнесекреторной недостаточности поджелудочной железы можно судить лишь на основании данных микроскопического исследования кала больных. При наличии внешнесекреторной недостаточности поджелудочной железы в кале больных можно выявить признаки нарушения переваривания (стеаторея, креаторея, амилорея).
Известно, что стеаторея (появление в кале значительного количества непереваренных триглицеридов вследствие недостаточного поступления в двенадцатиперстную кишку липазы) возникает, когда секреция панкреатической липазы ниже 10% по сравнению с нормой. Однако у части больных появление клинических симптомов возможно и при значительно меньшем уровне секреции липазы (15–20%), что в значительной степени зависит от состава пищи, его объема и других факторов, в том числе и от лечения некоторыми медикаментозными препаратами, а также от наличия у некоторых больных «внепанкреатического» заболевания. При этом отмечается увеличение объема кала, последний становится мягким («жидковатым»); из-за появления жировых «включений» кал приобретает белесовато-белую окраску (иногда становится «блестящим»). При спуске кала водой на дне унитаза остается «жирное» пятно.
Креаторея (появление в кале значительного количества непереваренных мышечных волокон, т. е. белков) возможна при недостаточном поступлении в двенадцатиперстную кишку различных протеаз (прежде всего трипсина и хемотрипсина).
Появление крахмала в кале больных, обусловленное нарушением его гидролиза, отмечается при дефиците амилазы поджелудочной железы, что обычно рассматривается в качестве типичного признака амилореи.
Одним из доступных, эффективных, не обременительных для больных методов обследования в настоящее время считается УЗИ. О наличии хронического панкреатита, по данным УЗИ, обычно судят при выявлении неоднородности паренхимы поджелудочной железы, диффузном повышении эхогенности, нечеткости и неровности контуров этого органа.
При проведении дифференциальной диагностики необходимо учитывать, что, в отличие от хронического панкреатита, острый панкреатит чаще всего имеет умеренное, непрогрессирующее течение (после устранения острого «приступа»). Возникновение внешнесекреторной и/или внутрисекреторной недостаточности поджелудочной железы возможно в 10–15% случаев при тяжелом остром некротическом панкреатите [8]. Необходимо также помнить, что наиболее частые причины развития острого панкреатита — заболевания желчных протоков (38%) и злоупотребление алкоголем [12, 17].
Внешнесекреторная недостаточность поджелудочной железы может появиться не только у больных хроническим панкреатитом (наиболее часто) и муковисцидозом (кистозным фиброзом), но и после резекции желудка по поводу рака и резекции поджелудочной железы по поводу стойкой гиперинсулинемической гипогликемии новорожденных, при воспалительных заболеваниях кишечника, при целиакии (глютеновой энтеропатии, спру), сахарном диабете, синдроме приобретенного иммунодефицита (СПИД), синдроме Шегрена, недостаточности энтерокиназы, при так называемом синдроме «избыточного бактериального роста в тонкой кишке», при различных заболеваниях, в результате которых возникает блокада протоков панкреатодуоденальной зоны конкрементами, а также нарушениях, появляющихся после гастрэктомии, что следует учитывать при проведении дифференциальной диагностики.
Наблюдения показывают, что речь может идти и о других заболеваниях, выходящих на первый план, ухудшающих состояние и сокращающих сроки жизни больных. Своевременное выявление этих заболеваний и адекватное лечение имеют немаловажное значение. Известны случаи, когда за медицинской помощью обращаются больные, у которых хронический панкреатит находится в стадии ремиссии, в то время как ухудшение их состояния в тот или иной период может быть обусловлено другим заболеванием, что необходимо также учитывать при обследовании.
Терапия хронического панкреатита. Лечение больных хроническим панкреатитом в значительной степени зависит от выраженности его обострения (в том числе и от наличия или отсутствия различных осложнений), проявляющегося различной, более или менее выраженной симптоматикой в болевом, диспепсическом, гипогликемическом, так называемых «метаболическом» и/или «желтушном» вариантах. Нередко достаточно точно определить тот или иной клинический вариант не удается.
Основной подход к лечению больных хроническим панкреатитом с целью улучшения их состояния предполагает проведение, если в этом есть необходимость, следующих лечебных мероприятий:
Появление осложнений хронического панкреатита в значительной степени определяет, по мере прогрессирования болезни, и нередко существенно изменяет (усиливает) клинические проявления хронического панкреатита.
При выраженном обострении хронического панкреатита, как известно, в первые 2–3 дня больным рекомендуется воздерживаться от приема пищи, принимать гидрокарбонатно-хлоридные воды (боржоми и некоторые другие) по 200–250 мл до 5–7 раз в день (с целью ингибирования сокоотделения поджелудочной железой). В дальнейшем целесообразно в лечении больных использовать диету, разработанную для 5П стола. В случае необходимости в лечении больных применяются средства, предназначенные для энтерального и парентерального питания. Лишь при выраженном гастро- и дуоденостазе через тонкий резиновый зонд проводится непрерывная аспирация содержимого желудка. По мере улучшения состояния рацион больных постепенно расширяется (до 4–5 раз в сутки), прежде всего увеличивается количество белков. Больным не рекомендуется употреблять жирную и острую пищу, кислые сорта яблок и фруктовых соков, алкогольные и газированные напитки, а также продукты, способствующие или усиливающие явление метеоризма.
В принципе в лечении больных хроническим панкреатитом, в зависимости от их состояния, используются различные лекарственные средства: уменьшающие секрецию поджелудочной железы, чаще всего антацидные препараты (фосфалюгель, маалокс, алмагель и др.); антагонисты Н2-гистаминовых рецепторов (зантак, квамател, гастросидин и др.); ингибиторы протонного насоса (омепразол, рабепразол, эзомепразол, лансопразол и др.); холинолитики (гастроцепин, атропин, платифиллин и др.); ферментные препараты (при обострении хронического панкреатита), при отсутствии внешнесекреторной недостаточности поджелудочной железы — панцитрат 20 000 или креон 25 000 по одной капсуле через каждые 3 ч или по 2 капсулы 4 раза в день в период голодания (в первые 3 дня) и по одной капсуле в начале и в конце приема пищи после возобновления приема пищи. В эквивалентных дозировках могут применяться и другие ферментные препараты, не содержащие в своем составе желчные кислоты [3]: сандостатин и др.; средства, подавляющие активность панкреатических ферментов (контрикал, гордокс, трасилол и др.); спазмолитические препараты (но-шпа, бускопан и др.), прокинетики (мотилиум, церукал и др.), обезболивающие средства (баралгин, нестероидные противовоспалительные препараты и др.), антибиотики, плазмозамещающие растворы (гемодез, реополиглюкин, 5–10% раствор глюкозы и др.) и др.
Ферментные препараты широко используются в лечении больных хроническим панкреатитом с целью торможения секреции поджелудочной железы по принципу так называемой «обратной связи» — повышенная концентрация ферментных (энзимных) препаратов (прежде всего трипсина) в двенадцатиперстной кишке и других отделах тонкого кишечника ведет к снижению выделения холецистокинина, которому в последнее время отводится значительная роль в стимуляции внешнесекреторной функции поджелудочной железы (продукции ферментов). Замечено, что использование ферментных препаратов в лечении больных хроническим панкреатитом у части из них дает возможность уменьшить частоту возникновения и интенсивность болевого синдрома [15]: ингибирование (торможение) секреторной функции поджелудочной железы позволяет снизить внутрипротоковое давление и соответственно уменьшить интенсивность болевого синдрома. Использование ферментов поджелудочной железы до настоящего времени остается основным методом устранения и мальабсорбции.
Для лечения больных с внешнесекреторной недостаточностью поджелудочной железы разработан ряд медикаментозных препаратов, среди которых значительное место отводится ферментным (для проведения заместительной терапии), содержащим значительное количество липазы (до 30 000 ЕД на однократный прием пищи с целью улучшения прежде всего всасывания жиров). Они покрыты специальной оболочкой (внутри которой находятся небольшие по размерам микротаблетки или гранулы), предохраняющей ферменты, прежде всего липазу и трипсин, от разрушения желудочным соком. Эта оболочка быстро разрушается в двенадцатиперстной кишке, а в начальном отделе тощей кишки происходит быстрое «освобождение» ферментов и активация их в щелочной среде. Для этих ферментных препаратов характерно отсутствие желчных кислот, которые способны усиливать секрецию поджелудочной железы и даже могут способствовать появлению диареи.
Заместительная терапия показана при выделении с калом более 1,5 г жира в сутки, а также при наличии стеатореи у больных с диспепсическими проявлениями (поносами) и/или с потерей (снижением) массы тела. При лечении больных с резко выраженной стеатореей (обильный «блестящий» кал) начальная (разовая) доза липазы должна быть не менее 6000 ЕД, при необходимости ее увеличивают до 30 000 ЕД в сутки [3].
В последнее время наиболее часто в лечении больных хроническим панкреатитом с внешнесекреторной недостаточностью поджелудочной железы в России используются панцитрат и креон.
В принципе доза ферментного препарата определяется с учетом степени выраженности внешнесекреторной недостаточности поджелудочной железы, нозологической формы заболевания. Суточная доза ферментного препарата для взрослых больных чаще всего составляет в среднем от 30 000 до 150 000 ЕД. Однако при полной недостаточности внешнесекреторной функции поджелудочной железы доза ферментного препарата увеличивается в зависимости от суточной потребности, что в определенной степени зависит и от массы тела больного. Продолжительность лечения ферментными препаратами определяется лечащим врачом и зависит от состояния больных. Некоторые исследователи [10, 12, 13] рекомендуют назначать ферментные препараты курсом на 2–3 мес с последующим проведением поддерживающей терапии еще в течение 1–2 мес до полного исчезновения симптомов. Очевидно, что для повышения эффективности ферментных препаратов больным целесообразно рекомендовать принимать и препараты, ингибирующие кислотообразование в желудке (см. ниже).
К сожалению, 5–10% больных хроническим панкреатитом с внешнесекреторной недостаточностью поджелудочной железы не реагируют или слабо реагируют на лечение ферментными препаратами [7]. Известно, что при обострении хронического панкреатита возможно более или менее выраженное снижение продукции бикарбонатов, следствием которого является нарушение «защелачивания» в двенадцатиперстной кишке. Именно поэтому в лечении больных со внешнесекреторной недостаточностью поджелудочной железы используются антацидные препараты (алмагель, фосфалюгель, маалокс, гастал, гелусил лак) для нейтрализации кислоты, выделенной обкладочными клетками слизистой оболочки в полость желудка, антагонисты Н2-гистаминовых рецепторов (ранитидин, фамотидин) и ингибиторы протонного насоса (омепразол, лансопразол, рабепразол, эзомепразол) в терапевтических дозировках для ингибирования соляной кислоты (предупреждение инактивации ферментов в двенадцатиперстной кишке). Назначение этих препаратов позволяет повысить эффективность ферментной терапии, в том числе и усилить действие липазы. Снижение желудочной кислотности увеличивает процент жиров, находящихся в эмульгированном состоянии и становящихся более доступными для воздействия липазы.
При решении вопроса о целесообразности/нецелесообразности использования антацидных препаратов в лечении больных, страдающих внешнесекреторной недостаточностью поджелудочной железы, необходимо учитывать следующий факт: антацидные комбинированные средства, содержащие в своем составе магний или кальций, уменьшают эффективность действия ферментных препаратов.
С целью компенсации так называемой «питательной» недостаточности целесообразно использовать среднецепочечные триглицериды, в частности трикарбон, а также витамины группы В и жирорастворимые витамины А, D, E, K.
Для лечения недостаточности внешнесекреторной функции поджелудочной железы многие врачи продолжают применять и панкреатин. Стандартное лечение панкреатином в дозе до 8 таблеток, принимаемых во время еды, позволяет остановить азоторею и уменьшить (но не полностью прекратить) стеаторею [16]. У большей части больных при такой терапии достигается вполне удовлетворительное состояние питания и относительно асимптомное «течение» внешнесекреторной недостаточности поджелудочной железы. В подобных случаях дополнительное включение в лечение больных антагонистов Н2-гистаминовых рецепторов (зантак, квамател, гастросидин) или ингибиторов протонного насоса (к стандартному лечению панкреатином) у большинства больных быстро устраняет (значительно снижает) стеаторею и облегчает мучительную диарею. Аналогичных результатов позволяет достичь использование в лечении больных гидрокарбонатов.
Следует отметить, что при прогрессировании хронического панкреатита с внешнесекреторной недостаточностью поджелудочной железы постепенно может развиться и внутрисекреторная недостаточность поджелудочной железы. Такие факторы, как нарушение питания, включая белковую недостаточность, вызывающие непосредственно прямое или косвенное повреждающее действие на поджелудочную железу, могут поражать и эндокринную часть этого органа [9]. Это объясняется тем, что внешнесекреторная и внутрисекреторная части поджелудочной железы тесно связаны и влияют друг на друга в процессе жизнедеятельности органа в целом.
В терапии эндокринных нарушений, возникающих у части больных хроническим панкреатитом, необходимо учитывать вероятность возникновения гипогликемии и «калорийной» недостаточности, что свидетельствует о нецелесообразности ограничения в рационе больных количества углеводов. Необходимо также помнить, что употребление алкогольных напитков повышает вероятность развития гипогликемии — это следует учитывать при подборе дозировок инсулина.
Ю. В. Васильев, доктор медицинских наук, профессор
ЦНИИ гастроэнтерологии, Москва
По вопросам литературы обращайтесь в редакцию.