стивенса джонсона синдром мкб 10 код
Стивенса джонсона синдром мкб 10 код
Наиболее часто синдром Стивенса-Джонсона развивается при приеме лекарственных препаратов, однако в некоторых случаях причину заболевания выяснить не удается. Среди лекарственных препаратов, при приеме которых чаще развивается синдром Стивенса-Джонсона, выделяют: сульфаниламиды, аллопуринол, фенитонин, карбамазепин, фенибутазол, пироксикам, хлормазанон, пенициллины. Реже развитию синдрома способствует прием цефалоспоринов, фторхинолонов, ванкомицина, рифампицина, этамбутола, теноксикама, тиапрофеновой кислоты, диклофенака, сулиндака, ибупрофена, кетопрофена, напроксена, тиабендазола.
Заболеваемость оценивается как 1-6 случаев на миллион человек. Эпидермолитические лекарственные реакции могут возникать в любом возрасте, риск развития заболеваний возрастает у лиц в возрасте старше 40 лет, у ВИЧ-позитивных лиц (в 1000 раз), больных системной красной волчанкой и онкологическими заболеваниями. Чем старше возраст пациента, серьезнее сопутствующее заболевание и обширнее поражение кожи, тем хуже прогноз заболевания. Смертность составляет 5-12%.
Для заболеваний характерен скрытый период между приемом препарата и развитием клинической картины (от 2 до 8 недель), необходимый для формирования иммунного ответа. Патогенез связан с массовой гибелью базальных кератиноцитов кожи и эпителия слизистых оболочек, вызванных Fas-индуцированным и перфорин/гранзим-опосредованным апоптозом клеток. Программируемая гибель клеток происходит в результате иммуноопосредованного воспаления, важную роль в развитии которого играют цитотоксические Т-клетки.
В зависимости от площади пораженной кожи выделяют следующие формы эпидермолитических лекарственных реакций:
При синдроме Стивенса-Джонсона отмечается поражение слизистых оболочек как минимум двух органов, площадь поражения достигает не более 10% всего кожного покрова.
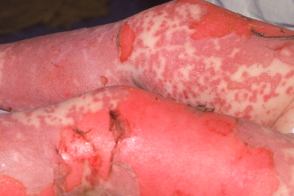
Синдром Стивенса-Джонсона развивается остро, поражение кожи и слизистых оболочек сопровождается тяжелыми общими расстройствами: высокой температурой тела (38-40°С), головной болью, коматозным состоянием, диспепсическими явлениями и др. Высыпания локализуются преимущественно на коже лица и туловища. Клиническая картина характеризуется появлением множественных полиморфных высыпаний в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов.
Очень быстро (в течение нескольких часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров. Покрышки пузырей сравнительно легко разрушаются (положительный симптом Никольского), образуя обширные ярко-красные эрозированные мокнущие поверхности, окаймленные обрывками покрышек пузырей («эпидермальный воротник»). Иногда на коже ладоней и стоп появляются округлые темно-красные пятна с геморрагическим компонентом.
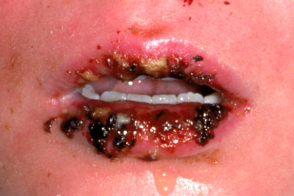
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом.
На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки. При поражении глаз наблюдается блефароконъюнктивит, возникает риск развития язвы роговицы и увеита. Пациенты отказываются от приема пищи, предъявляют жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание.
Диагноз синдрома Стивенса-Джонсона основывается на результатах анамнеза заболевания и характерной клинической картине.
При проведении клинического анализа крови выявляется анемия, лимфопения, эозинофилия (редко); нейтропения является неблагоприятным прогностическим признаком.
При необходимости проводят гистологическое исследование биоптата кожи. При гистологическом исследовании наблюдаются некроз всех слоев эпидермиса, образование щели над базальной мембраной, отслойка эпидермиса, в дерме воспалительная инфильтрация выражена незначительно или отсутствует.
Синдром Стивенса-Джонсона следует дифференцировать с
Общие замечания по терапии
Лечение синдрома Стивенса-Джонсона проводит врач-дерматовенеролог, терапию более тяжелых форм осуществляют другие специалисты, врач-дерматовенеролог привлекается в качестве консультанта.
При выявлении эпидермолитической лекарственной реакции, врач, независимо от его специализации, обязан оказать больному неотложную медицинскую помощь и обеспечить его транспортировку в ожоговый центр (отделение) либо в реанимационное отделение.
Немедленная отмена приема препарата, спровоцировавшего развитие заболевания, увеличивает выживаемость при коротком периоде его полувыведения. В сомнительных случаях следует отменить прием всех препаратов, не являющихся жизненно необходимыми, и в особенности тех, прием которых был начат в течение последних 8 недель.
Необходимо учитывать неблагоприятные прогностические факторы течения :
Требования к результатам лечения
Профилактика рецидивов синдрома Стивенса-Джонсона заключается в исключении препаратов, вызвавших данное заболевание. Рекомендуется носить опознавательный браслет с указанием препаратов, вызвавших синдром Стивенса-Джонсона.
Системная терапия
1.Глюкокортикостероидные препараты системного действия:
2.Инфузионная терапия (допустимо чередование различных схем):
3.При возникновении инфекционных осложнений назначают антибактериальные препараты с учетом выделенного возбудителя, его чувствительности к антибактериальным препаратам и тяжести клинических проявлений.
Наружная терапия
Заключается в тщательном уходе и обработке кожных покровов путем очищения, удаления некротической ткани. Не следует проводить обширное и агрессивное удаление некротически измененного эпидермиса, поскольку поверхностный некроз не является преградой для реэпителизации и может ускорять пролиферацию стволовых клеток посредством воспалительных цитокинов.
Лечение детей
Требует интенсивного междисциплинарного взаимодействия педиатров, дерматологов, офтальмологов, хирургов:
Имеются противопоказания.Проконсультируйтесь с врачом
Некролиз токсический эпидермальный (синдром Стивенса-Джонсона). Клинические рекомендации.
Некролиз токсический эпидермальный (синдром Стивенса-Джонсона)
Оглавление
Ключевые слова
Список сокращений
ВИЧ – вирус иммунодефицита человека
МКБ – международная классификация болезней
РКИ – рандомизированные контролируемые исследования
ССД – синдром Стивенса-Джонсона
ЧСС – частота сердечных сокращений
ЭЛР – эпидермолитическая лекарственная реакция
HLA-B (Human Leukocyte Antigens ) – человеческий лейкоцитарный антиген B
Термины и определения
Синдром Стивенса-Джонсона / токсический эпидермальный некролиз – эпидермолитические лекарственные реакции – острые тяжелые аллергические реакции, характеризующиеся обширными поражениями кожи и слизистых оболочек, индуцированные приемом лекарственных препаратов.
1. Краткая информация
1.1 Определение
Синдром Стивенса-Джонсона – острая тяжелая аллергическая реакция, характеризующаяся обширными поражениями кожи и слизистых оболочек, индуцированная приемом лекарственных препаратов [1].
1.2 Этиология и патогенез
Наиболее часто синдром Стивенса-Джонсона (ССД) развивается при приеме лекарственных препаратов, однако в некоторых случаях причину заболевания выяснить не удается. Описано более 100 лекарственных препаратов разных групп, вызывающих развитие ЭЛР: противосудорожные (карбамазепин, фенобарбитал), антиподагрические (аллопуринол), сульфаниламиды, антибиотики (пенициллины, цефалоспорины, фторхинолоны, карбапенемы), нестероидные противовоспалительные средства (пироксикам), антиретровирусные (при ВИЧ-инфекции). Для заболевания характерен скрытый период между приемом препарата и развитием клинической картины (от 2 до 8 нед), необходимый для формирования иммунного ответа. Патогенез ЭЛР связан с массовой гибелью базальных кератиноцитов кожи и эпителия слизистых оболочек, вызванных Fas-индуцированным и перфорин/гранзим-опосредованным апоптозом клеток. Программируемая гибель клеток происходит в результате иммуноопосредованного воспаления, важную роль в развитии которого играют цитотоксические Т-клетки (CD8+ Т-лимфоциты). Выявлена генетическая предрасположенность (антигены HLA-B).Среди лекарственных препаратов, при приеме которых чаще развивается синдром Стивенса-Джонсона, выделяют: сульфаниламиды, аллопуринол, фенитонин, карбамазепин, фенибутазол, пироксикам, хлормазанон, пенициллины [2].
1.3 Эпидемиология
Заболеваемость синдромом Стивенса-Джонсона оценивается как 1-6 случаев на миллион человек. Синдром Стивенса-Джонсона может возникать в любом возрасте, риск развития заболеваний возрастает у лиц в возрасте старше 40 лет, у ВИЧ-позитивных лиц (в 1000 раз), больных системной красной волчанкой и онкологическими заболеваниями. Чем старше возраст пациента, серьезнее сопутствующее заболевание и обширнее поражение кожи, тем хуже прогноз заболевания. Смертность от синдрома Стивенса-Джонсона составляет 5-12% [3].
1.4 Кодирование по МКБ 10
L51.1 – Синдром Стивенса-Джонсона;
L51.2 – Токсический эпидермальный некролиз.
1.5. Классификация
В зависимости от площади пораженной кожи выделяют следующие формы ЭЛР:
1.6 Клиническая картина
Клиническая картина характеризуется появлением множественных полиморфных высыпаний в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов. Очень быстро (в течение нескольких часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров. Покрышки пузырей сравнительно легко разрушаются (положительный симптом Никольского), образуя обширные ярко-красные эрозированные мокнущие поверхности, окаймленные обрывками покрышек пузырей. Иногда на коже ладоней и стоп появляются округлые темно-красные пятна с геморрагическим компонентом.
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом. На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки. При поражении глаз наблюдается блефароконъюнктивит, возникает риск развития язвы роговицы и увеита. Пациенты отказываются от приема пищи, предъявляют жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание [1–4].
Неблагоприятные прогностические факторы течения ССД:
2. Диагностика
2.1 Жалобы и анамнез
При синдроме Стивенса-Джонсона отмечается поражение слизистых оболочек как минимум двух органов, площадь поражения достигает не более 10% всего кожного покрова.
Синдром Стивенса-Джонсона развивается остро, поражение кожи и слизистых оболочек сопровождается тяжелыми общими расстройствами: высокой температурой тела (38-40°С), головной болью, сопорозным состоянием, диспепсическими явлениями и др. Высыпания локализуются преимущественно на коже лица и туловища.
2.2 Физикальное обследование
Объективные клинические проявления синдрома Стивенса-Джонсона, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: При синдроме Стивенса-Джонсона может быть положительным симптом Никольского.
2.3 Лабораторная диагностика
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Отмечается анемия, лимфопения, эозинофилия (редко); нейтропения является неблагоприятным прогностическим признаком.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Комментарии: Наблюдаются некроз всех слоев эпидермиса, образование щели над базальной мембраной, отслойка эпидермиса, в дерме воспалительная инфильтрация выражена незначительно или отсутствует.
2.4 Инструментальная диагностика
2.5 Иная диагностика
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
3. Лечение
3.1 Консервативное лечение
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4)
преднизолон** 1–2 мг/кг/сутки внутримышечно или внутривенно в течение 7–10 дней [4, 5].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
дексаметазон** 12–20 мг в сутки внутримышечно или внутривенно в течение 7–10 дней [6, 7].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
калия хлорид + натрия хлорид + магния хлорид 400,0 мл внутривенно капельно, на курс 5–10 вливаний [5, 6]
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2++)
натрия хлорид 0,9% 400 мл внутривенно капельно на курс 5–10 вливаний [5, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2++)
Комментарии: Допустимо чередование различных схем.
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+)
Комментарии: введение высоких доз (?2 г/кг/сутки) внутривенных иммуноглобулинов в течение первых 3-х суток от начала заболевания снижает уровень летальности в 1,7 раза.
циклоспорин А перорально в дозе 3 мг/кг/сутки в течение первых 10 дней, затем – 2 мг/кг/сутки – 10 дней и 1 мг/кг/сут – еще 10 дней [10].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
раствор перекиси водорода 1%, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
раствор хлоргексидина 0,05%, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
раствор перманганата калия 1 : 5000, 2 раза в день [6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Наружная терапия заключается в тщательном уходе и обработке кожных покровов путем очищения, удаления некротической ткани. Не следует проводить обширное и агрессивное удаление некротически измененного эпидермиса, поскольку поверхностный некроз не является преградой для реэпителизации и может ускорять пролиферацию стволовых клеток посредством воспалительных цитокинов.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+)
Комментарии: Лечение поражений глаз необходимо проводить под наблюдением врача-офтальмолога.
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+)
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2+)
Комментарии: Лечение детей требует интенсивного междисциплинарного взаимодействия врачей-педиатров, врачей-дерматологов, врачей-офтальмологов, врачей-хирургов [12,13]. Необходимы контроль за жидкостным балансом, электролитами, температурой и артериальным давлением; асептическое вскрытие еще упругих пузырей (покрышку оставляют на месте); микробиологический мониторинг очагов на коже и слизистых оболочках; уход за глазами и полостью рта; антисептические мероприятия; неадгезивные раневые повязки; помещение больного на специальный матрац; адекватная обезболивающая терапия; осторожная лечебная гимнастика для предупреждения контрактур.
3.2. Хирургическое лечение
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
3.3 Иное лечение
4. Реабилитация
5. Профилактика и диспансерное наблюдение
Профилактика рецидивов синдрома Стивенса-Джонсона заключается в исключении препаратов, вызвавших данное заболевание. Рекомендуется носить опознавательный браслет с указанием препаратов, вызвавших синдром Стивенса-Джонсона.
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности доказательств
Выполнен общий (клинический) анализ крови: лейкоциты, эритроциты, гемоглобин, гематокрит, тромбоциты, тромбокрит, нейтрофилы палочкоядерные, нейтрофилы сегментоядерные, эозинофилы, базофилы, лимфоциты, моноциты, скорость оседания эритроцитов
Проведена терапия системными глюкокортикостероидными препаратами
Достигнуто исчезновение клинических симптомов заболевания (клиническое выздоровление)
Список литературы
Приложение А1. Состав рабочей группы
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
Таблица П1- Уровни достоверности доказательств
Уровни
достоверности доказательств
Описание
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок
Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Неаналитические исследования (например, описания случаев, серий случаев)
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности доказательств
Характеристика показателя
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
экстраполированные доказательства из исследований, оцененных как 1++ или 1+
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
экстраполированные доказательства из исследований, оцененных как 2++
Доказательства уровня 3 или 4;
экстраполированные доказательства из исследований, оцененных как 2+
Порядок обновления клинических рекомендаций
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
Синдром Стивенса-Джонсона
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ СИНДРОМОМ СТИВЕНСА-ДЖОНСОНА / ТОКСИЧЕСКИМ ЭПИДЕРМАЛЬНЫМ НЕКРОЛИЗОМ
Шифр по Международной классификации болезней МКБ-10
Синдром Стивенса-Джонсона – L51.1
Токсический эпидермальный некролиз – L51.2
ОПРЕДЕЛЕНИЕ
Синдром Стивенса-Джонсона / токсический эпидермальный некролиз – эпидермолитические лекарственные реакции (ЭЛР) – острые тяжелые аллергические реакции, характеризующиеся обширными поражениями кожи и слизистых оболочек, индуцированные приемом лекарственных препаратов.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В зависимости от площади пораженной кожи выделяют следующие формы ЭЛР:
— синдром Стивенса-Джонсона (ССД) – менее 10% поверхности тела;
— токсический эпидермальный некролиз (ТЭН, синдром Лайелла) – более 30% поверхности тела;
— промежуточная форма ССД/ТЭН (поражение 10–30% кожи).
Этиология и патогенез
Наиболее часто синдром Стивенса-Джонсона развивается при приеме лекарственных препаратов, однако в некоторых случаях причину заболевания выяснить не удается. Среди лекарственных препаратов, при приеме которых чаще развивается синдром Стивенса-Джонсона, выделяют: сульфаниламиды, аллопуринол, фенитонин, карбамазепин, фенибутазол, пироксикам, хлормазанон, пенициллины. Реже развитию синдрома способствует прием цефалоспоринов, фторхинолонов, ванкомицина, рифампицина, этамбутола, теноксикама, тиапрофеновой кислоты, диклофенака, сулиндака, ибупрофена, кетопрофена, напроксена, тиабендазола.
Заболеваемость ЭЛР оценивается как 1–6 случаев на миллион человек. ЭЛР могут возникать в любом возрасте, риск развития заболеваний возрастает у лиц в возрасте старше 40 лет, у ВИЧ-позитивных лиц (в 1000 раз), больных системной красной волчанкой и онкологическими заболеваниями. Чем старше возраст пациента, серьезнее сопутствующее заболевание и обширнее поражение кожи, тем хуже прогноз заболевания. Смертность от ЭЛР составляет 5–12%.
Для заболеваний характерен скрытый период между приемом препарата и развитием клинической картины (от 2 до 8 недель), необходимый для формирования иммунного ответа. Патогенез ЭЛР связан с массовой гибелью базальных кератиноцитов кожи и эпителия слизистых оболочек, вызванных Fas-индуцированным и перфорин/гранзим-опосредованным апоптозом клеток. Программируемая гибель клеток происходит в результате иммуноопосредованного воспаления, важную роль в развитии которого играют цитотоксические Т-клетки.
Клиническая картина
Cимптомы, течение
При синдроме Стивенса-Джонсона отмечается поражение слизистых оболочек как минимум двух органов, площадь поражения достигает не более 10% всего кожного покрова.
Синдром Стивенса-Джонсона развивается остро, поражение кожи и слизистых оболочек сопровождается тяжелыми общими расстройствами: высокой температурой тела (38. 40°С), головной болью, коматозным состоянием, диспепсическими явлениями и др. Высыпания локализуются преимущественно на коже лица и туловища. Клиническая картина характеризуется появлением множественных полиморфных высыпаний в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов. Очень быстро (в течение нескольких часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров. Покрышки пузырей сравнительно легко разрушаются (положительный симптом Никольского), образуя обширные ярко-красные эрозированные мокнущие поверхности, окаймленные обрывками покрышек пузырей («эпидермальный воротник»).
Иногда на коже ладоней и стоп появляются округлые темно-красные пятна с геморрагическим компонентом.
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом. На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки. При поражении глаз наблюдается блефароконъюнктивит, возникает риск развития язвы роговицы и увеита. Пациенты отказываются от приема пищи, предъявляют жалобы на боль, жжение, повышенную чувствительность при глотании, парестезии, светобоязнь, болезненное мочеиспускание.
Диагностика
Диагноз синдрома Стивенса-Джонсона основывается на результатах анамнеза заболевания и характерной клинической картине.
При проведении клинического анализа крови выявляется анемия, лимфопения, эозинофилия (редко); нейтропения является неблагоприятным прогностическим признаком.
При необходимости проводят гистологическое исследование биоптата кожи. При гистологическом исследовании наблюдаются некроз всех слоев эпидермиса, образование щели над базальной мембраной, отслойка эпидермиса, в дерме воспалительная инфильтрация выражена незначительно или отсутствует.
Дифференциальный диагноз
Синдром Стивенса–Джонсона следует дифференцировать с вульгарной пузырчаткой, синдромом стафилококковой ошпаренной кожи, токсическим эпидермальным некролизом (синдромом Лайелла), для которого характерна отслойка эпидермиса более чем 30% поверхности тела; реакцией «трансплантат против хозяина», многоформной экссудативной эритемой, скарлатиной, термическим ожогом, фототоксической реакцией, эксфолиативной эритродермией, фиксированной токсидермией.
Лечение
— улучшение общего состояния пациента;
— регресс высыпаний;
— предупреждение развития системных осложнений и рецидивов заболевания.
Общие замечания по терапии
Лечение синдрома Стивенса-Джонсона проводит врач-дерматовенеролог, терапию более тяжелых форм ЭЛР осуществляют другие специалисты, врач-дерматовенеролог привлекается в качестве консультанта.
При выявлении эпидермолитической лекарственной реакции, врач, независимо от его специализации, обязан оказать больному неотложную медицинскую помощь и обеспечить его транспортировку в ожоговый центр (отделение) либо в реанимационное отделение.
Немедленная отмена приема препарата, спровоцировавшего развитие ЭЛР, увеличивает выживаемость при коротком периоде его полувыведения. В сомнительных случаях следует отменить прием всех препаратов, не являющихся жизненно необходимыми, и в особенности тех, прием которых был начат в течение последних 8 недель.
Необходимо учитывать неблагоприятные прогностические факторы течения ЭЛР:
1. Возраст > 40 лет – 1 балл.
2. ЧСС > 120 в мин. – 1 балл.
3. Поражение > 10% поверхности кожи – 1 балл.
4. Злокачественные новообразования (в т.ч. в анамнезе) – 1 балл.
5. В биохимическом анализе крови:
— уровень глюкозы > 14 ммоль/л – 1 балл;
— уровень мочевины > 10 ммоль/л – 1 балл;
— бикарбонаты 5 баллов (90%).
Показания к госпитализации
Установленный диагноз Синдрома Стивенса-Джонсона / токсического эпидермального некролиза.
Схемы лечения
Системная терапия
1. Глюкокортикостероидные препараты системного действия:
— преднизолон (В) 90–150 мг в сутки внутримышечно или внутривенно [1]
или
— дексаметазон (В) 12–20 мг в сутки внутримышечно или внутривенно [2].
2. Инфузионная терапия (допустимо чередование различных схем):
— калия хлорид + натрия хлорид + магния хлорид (C) 400,0 мл внутривенно капельно, на курс 5–10 вливаний
или
— натрия хлорид 0,9% (C) 400 мл внутривенно капельно на курс 5–10 вливаний
или
— кальция глюконат 10% (C) 10 мл 1 раз в сутки внутримышечно в течение 8–10 дней;
— тиосульфат натрия 30% (C) 10 мл 1 раз в сутки внутривенно на курс 8–10 вливаний.
Также является оправданным проведение процедур гемосорбции, плазмафереза (C) [3].
3. При возникновении инфекционных осложнений назначают антибактериальные препараты с учетом выделенного возбудителя, его чувствительности к антибактериальным препаратам и тяжести клинических проявлений.
Наружная терапия
заключается в тщательном уходе и обработке кожных покровов путем очищения, удаления некротической ткани. Не следует проводить обширное и агрессивное удаление некротически измененного эпидермиса, поскольку поверхностный некроз не является преградой для реэпителизации и может ускорять пролиферацию стволовых клеток посредством воспалительных цитокинов.
Для наружной терапии используют растворы антисептических препаратов (D): раствор перекиси водорода 1%, раствор хлоргексидина 0,06%, раствор перманганата калия (D).
Для обработки эрозий применяют раневые покрытия, анилиновые красители (D): метиленовый синий, фукорцин, бриллиантовый зеленый.
При поражении глаз требуется консультация офтальмолога. Не рекомендуется использовать глазные капли с антибактериальными препаратами в связи с частым развитием синдрома «сухого глаза». Целесообразно использовать глазные капли с глюкокортикостероидными препаратами (дексаметазоном), препараты искусственной слезы. Требуется механическая деструкция ранних синехий в случае их формирования.
При поражении слизистой оболочки полости рта проводят полоскания несколько раз в день антисептическими (хлоргексидин, мирамистин) или противогрибковыми (клотримазол) растворами.
Особые ситуации
Лечение детей
Требует интенсивного междисциплинарного взаимодействия педиатров, дерматологов, офтальмологов, хирургов:
— контроль за жидкостным балансом, электролитами, температурой и артериальным давлением;
— асептическое вскрытие еще упругих пузырей (покрышку оставляют на месте);
— микробиологический мониторинг очагов на коже и слизистых оболочках;
— уход за глазами и полостью рта;
— антисептические мероприятия, для обработки эрозий у детей применяют анилиновые красители без спирта: метиленовый синий, бриллиантовый зеленый;
— неадгезивные раневые повязки;
— помещение больного на специальный матрац;
— адекватная обезболивающая терапия;
— осторожная лечебная гимнастика для предупреждения контрактур.
Требования к результатам лечения
— клиническое выздоровление;
— предупреждение развития рецидивов.
ПРОФИЛАКТИКА
Профилактика рецидивов синдрома Стивенса–Джонсона заключается в исключении препаратов, вызвавших данное заболевание. Рекомендуется носить опознавательный браслет с указанием препаратов, вызвавших синдром Стивенса–Джонсона.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Синдром Стивена-Джонсона»:
1. Заславский Денис Владимирович – профессор кафедры дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
2. Горланов Игорь Александрович заведующий кафедрой дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
3. Самцов Алексей Викторович – заведующий кафедрой кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, профессор, г. Санкт-Петербург.
4. Хайрутдинов Владислав Ринатович – ассистент кафедры кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, г. Санкт-Петербург.
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.