Срок жизни при диабете 2 типа

Сахарный диабет 1 типа
30 летная смертность диабетиков 1 типа, заболевших с 1965 года по 1980 составляет 11%, у лиц, которых диабет был диагностирован с 1950-1965 годы, составила 35%.
Основной причиной смерти детей 0-4 лет является кетоацидотическая кома в дебюте заболевания. Подростки также составляют группу риска. Причиной смерти может быть пренебрежение лечением, кетоацидоз, гипогликемия. У взрослых частой причиной смерти становится употребление алкоголя, а также наличие поздних микрососудистых осложнений диабета.
Доказано, что поддержание жесткого контроля сахара в крови предотвращает и замедляет прогрессирование, и даже улучшает течение уже возникших осложнений диабета 1 типа.
Американец Боб Краузе болеет сахарным диабетом 1 типа уже 85 лет, диагноз ему поставили в 5 летнем возрасте. Недавно он отметил свой 90 летний юбилей. Он до сих пор ежедневно много раз измеряет уровень сахара в крови, соблюдает здоровый образ жизни, хорошо питается, физически активен. Диагноз ему был установлен в 1926 году, спустя короткое время, как был синтезирован инсулин. Его младший брат, заболевший годом ранее умер, поскольку инсулин еще не был доступен для использования.
Сахарный диабет 2 типа
Например, ожидаемая продолжительность жизни у 55 летнего курильщика с 5 летним стажем диабета, артериальным давлением 180 мм.рт.ст, уровнем холестерина 8, и HbA1c 10% составит 13 лет, у такого же мужчины некурящего, артериальным давлением 120 мм.рт.ст, холестерином4, и гликированным гемоглобином 6% составит 22 года.
С помощью таблицы можно рассчитать ожидаемую продолжительность жизни, а также выяснить как повлияет изменение образа жизни и лечение сопутствующих заболеваний на прогноз. Например, возьмем 65 летнего мужчину, курящего, с артериальным давлением 180, HBA1c 8%, уровнем общего холестерина 7. Снижение гликированного гемоглобина с 8 до 6% приведет к увеличению продолжительности жизни на год, снижение холестерина с 7 до 4, приведет к увеличению продолжительности жизни на 1.5 года, снижение систолического АД с 180 до 120 прибавляет 2.2 года жизни, а отказ от курения прибавит 1.6 лет жизни.
Является ли сахарный диабет 2 типа менее серьезным, чем 1 типа?
Обычно сахарный диабет 2 типа развивается медленнее, чем 1 типа. В результате возможна его поздняя диагностика, уже после развития осложнений. Поскольку СД 2 типа встречается в более старшем возрасте, поэтому его влияние на продолжительность жизни обычно меньше.
Диабет — не приговор. Эндокринолог о том, как «договориться» с болезнью
В Беларуси люди с сахарным диабетом составляют примерно 4-5% населения. Что касается мировой статистики, тут показатель уже давно отчаянно стремится к 10%. Сам диагноз ужасно пугает пациентов. Как с ним жить, и можно ли как-то облегчить свою участь? Советами делится врач-эндокринолог Лариса Кондратенко.
— Сахарный диабет — это заболевание, характеризующееся хроническим повышением уровня сахара в крови вследствие абсолютного или относительного дефицита инсулина — гормона поджелудочной железы. Заболевание приводит к нарушению всех видов обмена веществ, поражению сосудов, нервной системы, а также других органов и систем.
Наиболее распространен сахарный диабет 2-го типа (в Беларуси это 93%). Им чаще всего страдают люди с избыточным весом и ожирением. В основе сахарного диабета 2-го типа лежит нарушение биологического действия инсулина. Как правило, диагностируется после 40 лет.
— Какие осложнения болезни доставляют человеку особый дискомфорт?
—В первую очередь диабет «бьет» по сосудам. Особенно это касается сосудов глаз, почек и стоп. Также страдают сосуды сердца и головного мозга. Поэтому контроль за состоянием этих органов должен быть серьезным.
— Какова средняя продолжительность жизни человека с диабетом?
— Вы будете сильно удивлены. Согласно статистическим данным, средняя продолжительность жизни мужчин с сахарным диабетом даже выше общей по стране (69,9 года и 66 лет, соответственно). Просто потому, что после выявления проблемы пациентам приходится полностью перестраиваться на здоровый образ жизни. Кроме того, они постоянно сдают анализы, проходят различные осмотры, при малейшем отклонении от нормы врач помогает нормализировать состояние.
Диабетики точно знают, что происходит с их организмом, в то время как «обычные» граждане даже не помнят адрес своей поликлиники.
Средняя продолжительность жизни женщин с сахарным диабетом в Беларуси — 74,3 года, без диабета — 78 лет.
Перечислю несколько пунктов, которые должны стать настоящими заповедями диабетика.
Не пропускайте обследования
— Диабет — не приговор. Нет никаких поводов для паники. Важно слушать и слышать то, что говорит доктор, и прилежно соблюдать определенные правила. Однако все зависит от самодисциплины. Пациенту необходимо самому контролировать свое состояние. Врач лишь консультирует и направляет.
Ежедневно проверяйте сахар в крови с помощью глюкометра. Ежегодно осматривайте глазное дно, следите за состоянием стоп. Также сдавайте анализ исследования мочи на альбуминурию (выделение белка альбумина с мочой — признак нарушения нормальной деятельности почек) и анализ на гликированный гемоглобин (два раза в год).
Следите за давлением и холестерином. Ведите дневник уровня сахара, артериального давления и физической активности. Это огромная помощь специалистам, которые должны будут скорректировать ваше лечение. Кстати, сделала интересное наблюдение. Самыми прилежными среди моих пациентов всегда оказываются мужчины, которые привыкли заниматься скрупулезной вычислительной работой, например, инженеры.
Женщинам же намного сложнее выполнять все наставления. Они находят множество оправданий. Знакома я и со случаями, когда пациенты срываются, например, на праздниках, съедают в три раза больше нормы, а потом долго восстанавливаются. Это жизнь, бывает и такое. Но все-таки стоит помнить, что если вы сами о себе не позаботитесь, никто не позаботится.
Не пренебрегайте физическими нагрузками
— Как видите, ставлю эту привычку даже выше правильного питания. Избыточный вес — лучший друг диабета. Я не сторонник силовых тренировок в тренажерном зале, но легкая гимнастика должна стать регулярной. Отводите ей примерно 30-40 минут в день.
Когда едете домой, не ленитесь выйти из транспорта раньше и пройти пару остановок пешком. Это поможет вам немного расслабиться, переключиться с рабочего на домашний режим, что тоже большой плюс. Делайте то, что вам нравится. Особенно хороши танцы, плавание и скандинавская ходьба.
Прогуляйтесь перед сном, прокатитесь на велосипеде, сделайте несколько полезных упражнений.
— Употребление быстрых рафинированных углеводов должно быть сведено к минимуму. Для многих это сложно, но сладости следует исключить из своего рациона.
В первой половине дня можно разрешить себе кисло-сладкие фрукты (в зависимости от веса —250-300 г). Это киви, цитрусовые, некоторые виды яблок. Я бы в принципе советовала всем людям кушать фрукты именно в этот временной промежуток в качестве второго завтрака.
С осторожностью относитесь к дыне и арбузу, эти дары природы содержат много сахара.
Запрещены продукты на фруктозе и других сахарозаменителях. Они способствуют прогрессированию жирового гепатоза печени (состояние, при котором более 5% массы печени составляет жир, преимущественно триглицериды). Не стоит слепо доверять и продуктам с надписью «диабетический». Внимательно изучайте состав. Скорее всего, печенье и вафли все равно не будут лишены фруктозы. А вот на специальный белковый хлеб обратите внимание. Если производители добросовестны, покупка не принесет вам вреда. Однако все равно следите за общей калорийной нормой, которую вам назначил доктор.
При покупке круп не стоит выбирать хлопья быстрого приготовления. Намного полезнее для вас цельнозерновая каша, где каждое зернышко в оболочке и содержит достаточное количество клетчатки.
Вот овощи есть можно и нужно — около 500-700 г в день. Только помните, что картофель для вас не считается овощем, это, скорее, хлеб. Употребление кукурузы также необходимо ограничить.
Что касается жидкости: сколько калорий в день считается вашей нормой (рассчитывает врач), столько и миллилитров воды необходимо выпить. Кисломолочных напитков — не более 300 мл в день. Чай и кофе лучше заменить цикорием без добавления сахара. Такой напиток, между прочим, улучшает микрофлору кишечника и вообще благотворно влияет на организм.
Носите с собой необходимые препараты
— Под рукой всегда должен быть глюкометр и сахароснижающие препараты. По назначению врача полезно время от времени пропивать курс специальных витаминов. Как правило, это витамины группы В. Обратите внимание: обычные мультивитаминные комплексы вам могут не подойти.
Я не против фитотерапии. Сегодня в аптеках можно найти много сборов трав именно для диабетиков. Они действительно работают, но только в том случае, если вы дисциплинированно пропиваете курс с правильной дозировкой. Ленивым лучше и не начинать.
Следите за режимом
— Для контроля сахара и веса в принципе необходим полноценный сон. У каждого своя норма высыпания, но в среднем — это 7-8 часов.
Поднимайтесь и ложитесь вовремя. Распланируйте рабочий день так, чтобы у вас всегда было время на небольшие перерывы. Вы сами почувствуете прилив сил, если поможете организму настроиться на правильный ритм.
Относитесь ко всему проще
— Скачки волнения значительно повышают сахар в крови. Понятно, что невозможно запретить человеку эмоционально реагировать на то, что с ним происходит, но если вы знаете, что ваша нервная система неустойчива, постарайтесь ее «натренировать». Йога, медитации, арт-терапия, общение с психологом — все это пойдет на пользу. Выберите то, что вам по душе.
Сколько живут с диабетом
Хроническое эндокринное заболевание сахарный диабет характеризуется корреляционной зависимостью патологии обмена веществ и дисбаланса гормонального фона. По мере прогрессирования болезни деструктивному воздействию подвергается не только внутрисекреторная система, но и весь организм. Разрушительный процесс является необратимым, избавиться от заболевания невозможно.
Обретая статус неизлечимого больного, каждый диабетик озадачивается вопросами о качестве и продолжительности жизни. Сколько живут с сахарным диабетом, зависит от характера течения болезни, соответствия проводимой терапии, соблюдения диабетических правил и норм пациентом. К летальному исходу приводит не сама эндокринная патология, а множественные острые и хронические осложнения, спровоцированные гипергликемией (высокой концентрацией глюкозы в крови) и отсутствием контроля над диабетом.
Осложнения как причина смертности диабетиков
Диабетические осложнения являются основной причиной инвалидности и преждевременной смерти. Раннее развитие сопутствующих диабету патологий способно сократить продолжительность жизни пациента на десяток лет. Осложнения могут иметь затяжной хронический характер либо развиваться в форсированном режиме (острые осложнения).
Хронические диабетические осложнения
Причиной ангиопатии (структурной деструкции сосудов) при сахарном диабете является разрушительное воздействие на эндотелий (внутренний слой сосудистой стенки) ядовитых продуктов обмена глюкозы и холестерина, образующихся вследствие сбоя липидного, углеводного, белкового обмена и высокой концентрации глюкозы в крови. Повреждение сосудов приводит к нарушению кровоснабжения и трофики (процесса клеточного питания), ухудшению состояния гладкомышечных и коллагеновых волокон, снижению сенсорности (чувствительности) нервных рецепторов.
Ангиопатия имеет две формы проявления:
Виды ангиопатии и последствия
| Название | Локализация | Форма | Последствия |
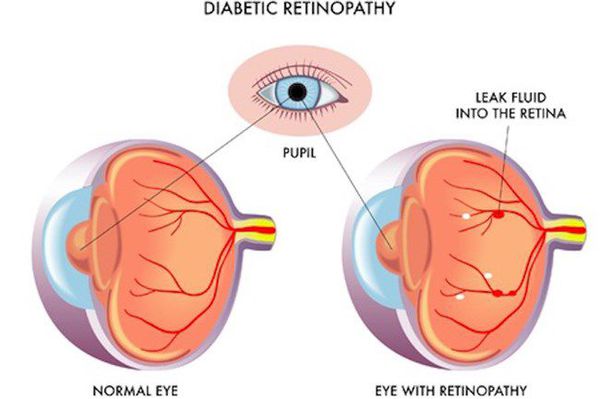
| ретинопатия | ретинальные сосуды сетчатки глаз | микроангиопатия | катаракта (помутнение хрусталика), полная утрата зрения |
| нефропатия | почечный аппарат | микроангиопатия | гломерулосклероз (утрата фильтрационной функции почечных клубочков), почечная недостаточность |
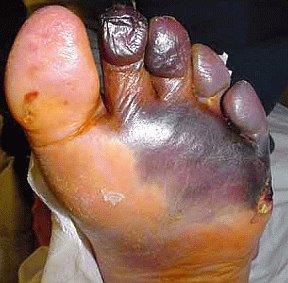
| атеросклероз | церебральные, коронарные, периферические артерии | макроангиопатия | ИБС (ишемическая болезнь сердца), инфаркт, синдром диабетической стопы |
| ангиопатия нижних конечностей | ноги | смешанная | трофическая язва, диабетическая стопа, гангрена нижних конечностей |
| энцефалопатия | головной мозг | микроангиопатия | инсульт, деменция (приобретенное слабоумие) |
Из-за повреждений сосудистой системы нарушается проводимость периферических нервов в конечностях и внутренних органах. Развивается диабетическая нейропатия, поражающая соматические и висцеральные нервные волокна.
Последствия осложнения проявляются в зависимости от его локализации:
Начало развития хронических осложнений приходится на период, когда сахарный диабет переходит в субкомпенсированную стадию и компенсаторный механизм утрачивает способность противостоять заболеванию. В стадии декомпенсации наблюдается значительный прогресс сопутствующих патологий.
Кроме перечисленных осложнений, большой опасности подвергается печень. Диабетикам 1 типа инсулин назначается с момента постановки диагноза. В декомпенсированной стадии 2 типа болезни клетки поджелудочной железы постепенно отмирают и лечение без инсулина становится невозможным. Вследствие нестабильности инсулинового уровня нарушаются процессы обмена в клетках печени (гепатоцитах). Развивается печеночная недостаточность.
Заслуживают внимание и онкологические заболевания. В ослабленном хронической патологией организме многократно увеличивается количество свободных радикалов, способствующих активации раковых клеток. Онкологические процессы чаще всего возникают в органах пищеварения, в эндокринной и мочеполовой системах. Чем раньше проявляются диабетические осложнения, тем короче становится срок, который диабетик может прожить. Полностью уберечь организм от последствий диабета практически невозможно, но затормозить их развитие диабетику вполне по силам.
Острые диабетические осложнения
Острым состоянием у людей с диабетом является диабетический криз, обусловленный резким падением или повышением показателей сахара в крови. Опасность осложнений заключается в их стремительном развитии. Виды критических состояний следующие.
Факторы, влияющие на развитие осложнений и длительность жизни
Раннее развитие хронических осложнений, следовательно, преждевременный летальный исход сахарного диабета, может спровоцировать ряд условий:
По сути, это те причины, по которым люди с сахарным диабетом сами себе укорачивают срок жизни. По медицинским данным большинство пациентов, которые, получив диагноз диабет, продолжают жить обычной жизнью, не соблюдая условия лечения, с трудом дотягивают до пятидесятилетнего возраста. Риск раннего развития патологий, сопровождающих диабет и острых состояний, возникает у детей.
Инсулинозависимый (ювенильный) диабет 1 типа формируется в детском и юношеском возрасте, в силу наследственной предрасположенности к заболеванию или развитию аутоиммунных процессов в организме. В большинстве случаев диагноз ставится, когда заболевание уже прогрессирует, и ребенку сразу назначается диетотерапия и инсулиновые инъекции. Без непрерывного родительского наблюдения дети не всегда способны контролировать свое питание, показатели сахара, дозировку инсулина и его своевременное введение.
Статистика смертности
В списке летальных исходов от последствий диабета лидирующие позиции принадлежат сердечно-сосудистым осложнениям. Выживаемость диабетиков после перенесенного инфаркта в три раз ниже, чем у людей, не страдающих диабетом. В процентном отношении от болезней сердца умирает 65% пациентов с инсулиннезависимым типом болезни и 35% с патологией 1 типа. Средний возраст скончавшихся от инфаркта по гендерной принадлежности: 50 лет – для мужской половины диабетиков, и 65 лет – для женской.
На втором месте по количеству смертей находится острое нарушение кровоснабжения головного мозга, иначе инсульт. Поврежденные микроангиопатией и атеросклеротическими бляшками сосуды не могут сохранить нормальное кровообращение. Практически все диабетики страдают гипертонической болезнью, которая, перейдя в третью (выраженную) степень тяжести, приводит к внутримозговому кровоизлиянию. Гипертонию также можно отнести к причинам инфаркта.
Третью позицию по числу летальных исходов занимает гангрена нижних конечностей. На ее формирование оказывают влияние микро- и макроангиопатия, прогрессирующий атеросклероз, хронические дерматозы, вызванные слабой регенерацией кожи из-за высокого сахара, остеопороз и диабетическая остеоартропатия (истощение костной структуры из-за недостатка питания). Некроз тканей возникает из-за комплексного воздействия осложнений.
Прогноз выживаемости
Назвать точную цифру количества отведенных диабетику лет никто не возьмется. По данным исследований, на продолжительность жизненного цикла больного диабетом влияет:
По среднестатистическим данным пациент с инсулинозависимым типом заболевания живет около 30 лет (с момента выявления диабета). Медицинская статистика указывает на следующие цифры сокращения срока жизни при первом типе диабета:
Как продлить жизнь и улучшить ее качество
Основным параметром длительности жизненного цикла у людей с диабетом является уровень контроля над заболеванием. Чтобы повысить качество жизни и увеличить ее продолжительность, следует научиться управлять эндокринной патологией. Для этого необходимо жестко следить за показателями глюкозы в крови. Замеры сахара производятся несколько раз в сутки: до и после еды, при повышенном аппетите (полигафии), после физических нагрузок, перед сном и после пробуждения (в отдельных случаях – в ночное время). Регулярно в период введения в рацион нового продукта или блюда.
Следует регулярно посещать эндокринолога с целью профилактического осмотра, а также при возникновении новых симптомов. Незначительное, на первый взгляд, недомогание может быть признаком развития осложнения болезни. Необходимо строго соблюдать диабетический режим и рацион. Правильное питание является основой качественного лечения. Диабетики первого типа должны строго учитывать количество съеденных ХЕ (хлебных единиц), при обоих типах патологии нельзя употреблять продукты с высоким ГИ (гликемическим индексом).
Необходимо следить за количеством калорий (особенно пациентам второго типа диабета, страдающим ожирением). Не пренебрегать физической активностью. Гиподинамия – одна их причин развития хронических осложнений. Систематические занятия посильными видами спорта помогут затормозить застойные явления и насытят кровь кислородом. Нагрузки должны быть дозированными, согласованными с медицинским специалистом по ЛФК (лечебной физкультуре).
Важно неукоснительно соблюдать рекомендации врача по лечению медицинскими препаратами (не пропускать прием сахароснижающих медикаментов и инсулиновые инъекции, не превышать назначенную дозу, не менять самостоятельно схему терапии). Самолечение может привести к развитию коматозного состояния и преждевременному летальному исходу!
Следует поддерживать психоэмоциональное состояние на высоком уровне. Больные сахарным диабетом должны изначально настроиться на длительную борьбу с патологией. Успех лечения зависит от самого пациента и его настроя. При необходимости, можно обратиться за помощью к психотерапевту. Необходимо пройти обучение в «Школе диабета», где преподаватели подробно ознакомят с методиками компенсации диабета, диетотерапией, алгоритмом действия при развитии острых состояний и т.д. и т.п.
Справка: В 1948 году была учреждена награда Джослина, вручаемая диабетикам, имеющим стаж четверть века. С 1970 награждались пациенты уже с 50-летним стажем. В 1996 году 65 человек были награждены как диабетики, прожившие с болезнью 75 лет. Из российских граждан в 2013 награду получила женщина-диабетик с 50-летним стажем болезни Надежда Данилина.
Что такое сахарный диабет 2 типа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго. [9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
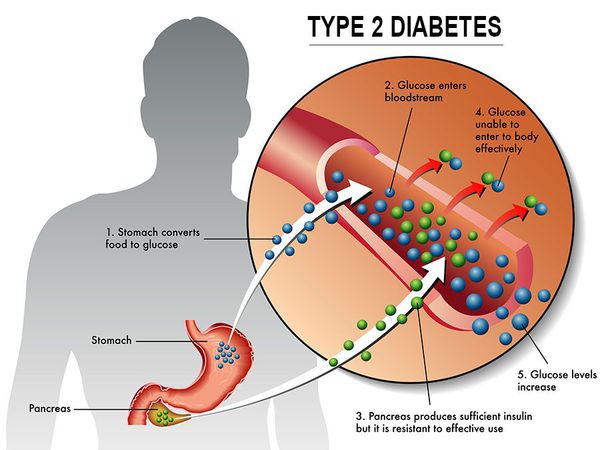
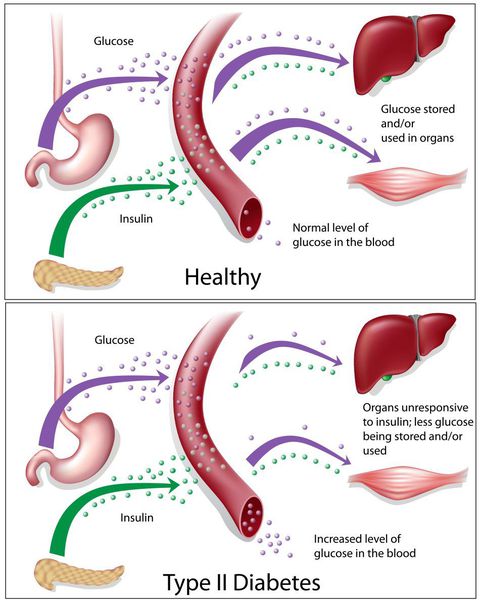
Сахарный диабет II типа (Type 2 diabetes) — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет. [1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе. [3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
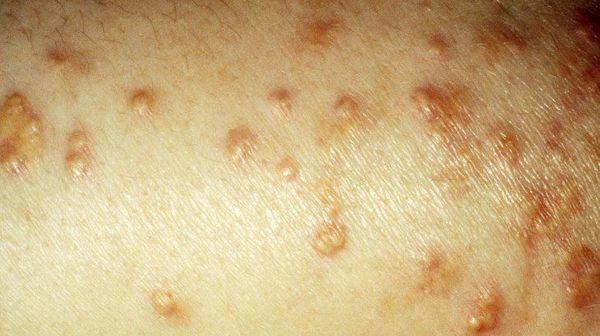
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности. [6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
Поздними осложнениями СД II типа являются:
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
Для их решения применяется следующие методы лечения:
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
Хирургическое лечение
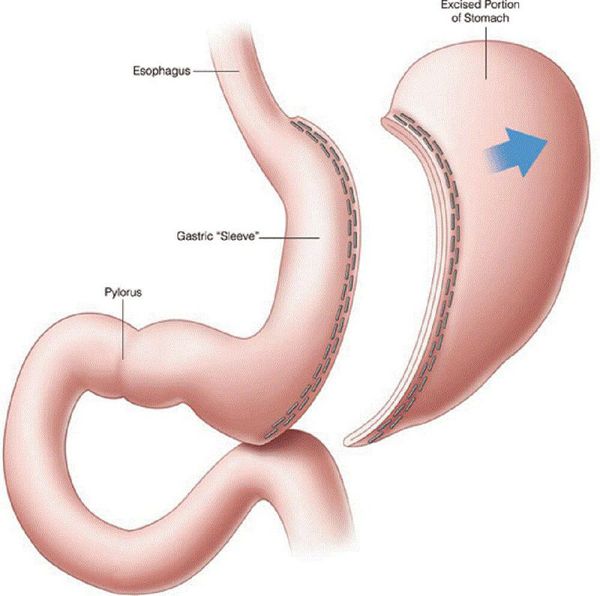
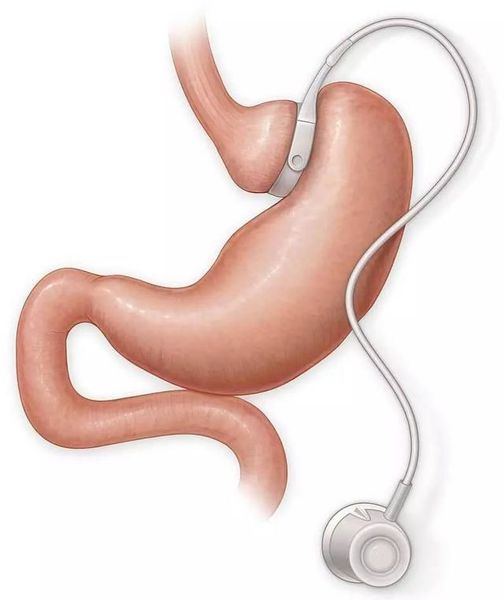
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование. [4]
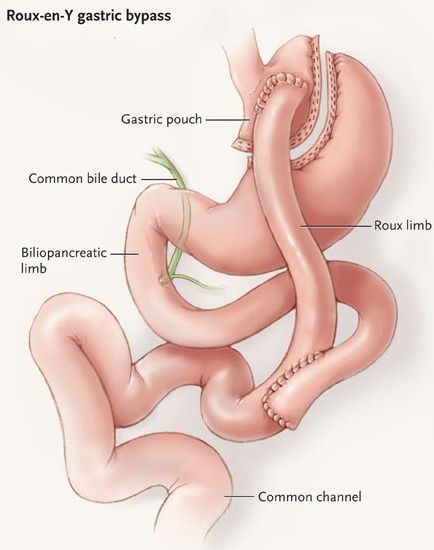
Шунтирование желудка по Ру
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи. [5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
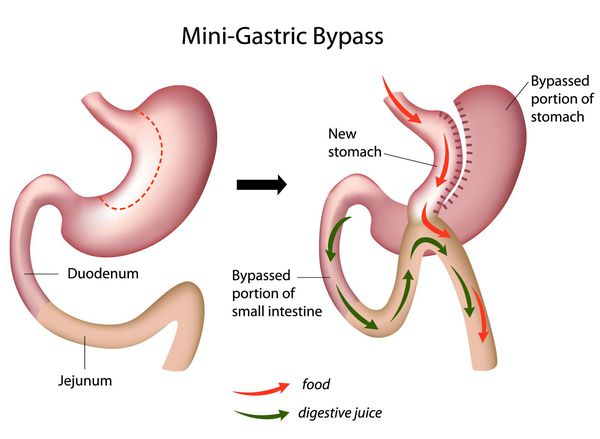
Мини шунтирование желудка
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки). [2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики: