сосуды сердца забиты на 90 процентов прогноз жизни
Сосуды сердца забиты на 90 процентов прогноз жизни
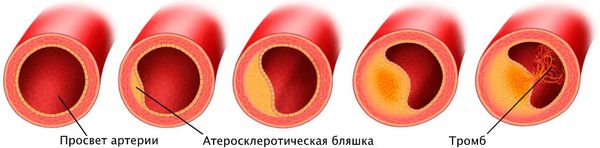
Атеросклероз есть у каждого. Бляшки на стенке сосудов зарождаются в детстве, развиваются в юности, а в зрелом возрасте представляют угрозу жизни.
Как избежать опасных последствий? Рассказывает генеральный директор НМИЦ кардиологии, главный внештатный кардиолог Минздрава России академик РАН Сергей Бойцов.
Лидия Юдина, «АиФ»: Сергей Анатольевич, действительно атеросклероз – болезнь поголовная?
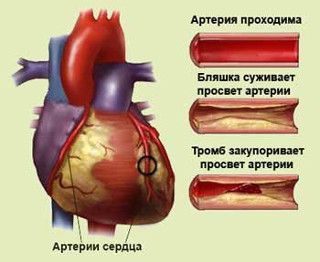
Сергей Бойцов: «Атеросклероз» с древнегреческого переводится как «кашицеобразное уплотнение» (от athere – «каша» и sclerosis – «уплотнение»). Этот термин довольно точно описывает проявление этого недуга – появление на внутренней стенке сосуда образований из плотной соединительной ткани, часто – с кашицеобразной липидной (жировой) массой в центре. Разрастание таких бляшек приводит к сужению просвета сосуда, а их разрыв провоцирует образование тромба, который может полностью его закупорить и тем самым стать причиной инфаркта или инсульта.
Изменения сосудов на уровне так называемых липидных пятен могут возникнуть ещё в детстве (бессимптомные проявления атеросклероза отмечаются даже у 6-летних детей).
В молодом возрасте, как правило, образуются распространённые липидные пятна. К 45 годам небольшие бляшки (с сужением до 40% просвета сосуда) есть уже у 50% мужчин, к 55 годам – у 50% женщин. В зрелом возрасте они уже есть у всех. Атеросклероз может и не беспокоить человека, но наличие бляшек в коронарных артериях – высокий фактор риска образования тромбов. Особенно опасны мягкие бляшки с неплотной покрышкой, которые могут разорваться и стать причиной смерти даже при небольшом повышении давления.
– Врачи знают причину появления атеросклероза?
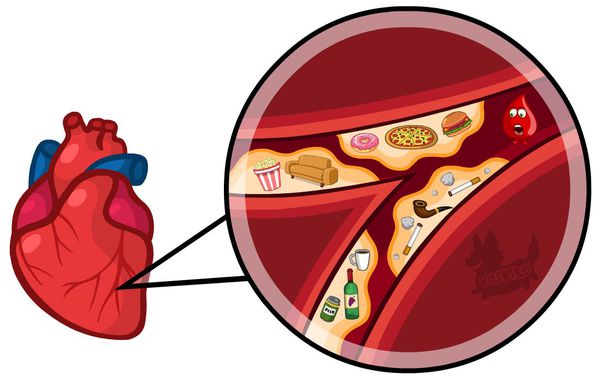
– Это многофакторное заболевание. Во многом его развитие связано с нарушением питания, в частности с употреблением большого количества продуктов с высоким содержанием холестерина – жирного мяса, молочных продуктов и т. д.
– Может ли человек сам заподозрить у себя атеросклероз?
– Последствия атеросклеротического сужения сосудов зависят от их локализации. Если сужены коронарные артерии – возникает боль за грудиной, если пострадали сосуды головного мозга – ухудшаются внимание, память и другие когнитивные функции, крайний случай – острые нарушения мозгового кровообращения.
Сужение сосудов нижних конечностей даёт о себе знать перемежающейся хромотой (боль в ногах даже при хождении по ровному месту или выраженное чувство усталости, которое заставляет человека остановиться и отдохнуть).
При появлении таких симптомов необходимо пройти исследование. Как правило, оно включает в себя общий (для определения уровня холестерина) и биохимический (исследования липидного спектра) анализы крови, ультразвуковое дуплексное сканирование (с её помощью можно оценить степень сужения артерий и выраженность нарушения кровотока) и ангиографию (позволяет получить точное изображение сосудов) и т. д. С помощью этих методов врачи выбирают оптимальный метод лечения.
– Что делают с такими бляшками в случае их обнаружения? Можно ли атеросклероз, как выражаются пациенты, вырезать или растворить?
– Это не медицинские термины, но они правильно отражают суть основных методов лечения атеросклероза – хирургический и лекарственный.
Хирургические способы – это проведение каротидной эндартерэктомии (удаления внутренней поверхности сосуда сонных артерий при высоком риске нарушения мозгового кровообращения) или баллонной ангиопластики (при этом методе бляшка расплющивается, после чего в сосуд вставляется стент). Такая операция чаще всего выполняется в коронарных артериях и в сосудах нижних конечностей.
Растворить бляшку нельзя, а вот затормозить её рост можно с помощью препаратов для снижения уровня холестерина. Сегодня это самый распространённый способ коррекции атеросклероза.
– Правда ли, что атеросклероз, как и другие болезни сердца, имеет генетическую природу и может передаваться по наследству?
– Генетические факторы риска и наследственность – не одно и то же. Генетические факторы относятся к третьему, самому низкому классу доказательной медицины. Обнаружены гены, доказанно повышающие риск сердечно-сосудистых заболеваний, но их способность повысить этот риск не превышает 30–35%.
По наследству чаще всего передаются нарушения липидного обмена (так называемая семейная гиперхолестеринемия) и нарушения сердечного ритма (также жизнеугрожающие заболевания). К ним относится, например, синдром Бругада – нарушение ритма, проводимости и последующей катастрофы в виде аритмии. Есть целые регионы (в частности, население острова Мальта), где эта проблема встречается очень часто.
Эти наследственные заболевания чаще всего и приводят к внезапной смерти в раннем возрасте.
– Получается, если досталась болезнь в наследство – это приговор?
– Сегодня у врачей есть все возможности предупредить сердечные катастрофы даже при наличии высокого наследственного риска. При высоком холестерине назначаются статины и ингибиторы PCSK9 (препараты, которые снижают его уровень). Если они не помогают – проводится процедура афереза (удаления атерогенных частиц с помощью специальных иммуносорбирующих коробок, которые забирают на себя эти частицы и тем самым очищают кровь). Если эта процедура выполняется периодически, она позволяет контролировать уровень холестерина в крови. При высоком наследственном риске внезапной смерти на фоне аритмии производится имплантация дефибриллятора, который с высокой вероятностью в критический момент спасёт человеку жизнь.
Атеросклеротическая болезнь сердца
Что такое атеросклеротическая болезнь сердца? Патология представляет собой сужение просвета аорты и коронарных сосудов вследствие отложения на внутренних стенках холестериновых бляшек. В результате ограничивается приток крови к органу, нарушается кровоснабжение. Если своевременно не распознать патологию и не начать лечение, то пациент рискует столкнуться с серьезными осложнениями, которые в ряде случаев заканчиваются летальным исходом.
Специалисты кардиологического отделения «Клиники АВС» помогут остановить прогрессирование болезни. В нашем лечебно-диагностическом учреждении работают узкопрофильные специалисты различных кардиологических направлений (терапевты-кардиологи, ангиологи, кардиохирурги, аритмологи). Внушительный практический опыт врачей и современное высокоинформативное оборудование позволяет поставить верный диагноз в кратчайшие сроки и разработать схему лечения индивидуально для каждого пациента.
Причины и факторы риска
Накопление липидов на стенках сосудов, сужение их просвета, вплоть до полного перекрытия и расстройство гемодинамики провоцирует развитие гипоксии тканей сердца. ИБС атеросклеротическая болезнь сердца, а также атеросклеротический кардиосклероз, инфаркт миокарда, аневризма сосудов — распространенные осложнения патологии. В конечном итоге она нередко приводит к инвалидизации, преждевременной смерти.
Заболевание относится к полиэтиологическим, т. к. развитию патологии способствует сразу несколько факторов, но основополагающий — повышенный уровень холестерина в крови. Достаточно часто такое состояние наблюдается у лиц с избыточной массой тела, серьезными погрешностями в питании (избыток животных жиров), нарушениями обмена веществ (сахарный диабет).
В группе риска лица с артериальной гипертензией (АГ), генетической предрасположенностью, алкогольной или никотиновой зависимостью, низкой двигательной активностью, частыми инфекционными заболеваниями, а также пациенты, принимающие препараты, влияющие на реологические свойства крови (повышающие ее сгущение), возраст после 45 лет.
Стадии, симптомы и диагностика заболевания
Симптомы атеросклеротической болезни сердца проявляются при значительном перекрытии просвета сосудов. В этом случае нарушается кровоснабжение сердца, нарушается его функционирование. У пациента наблюдается аритмия, приступы боли в левой стороне грудной клетки, которые усиливаются после физической нагрузки или нервного напряжения. Атеросклеротическая болезнь сердца с АГ сопровождается отдышкой, нехваткой воздуха, головокружением, беспокойством, потерей сознания.
Из-за длительного нарушения гемодинамики развивается сердечная недостаточность. Сопутствующим заболеванием может стать ХОБЛ, которое усугубляет состояние пациента и повышает риск летального исхода.
Чтобы поставить диагноз левожелудочковая атеросклеротическая болезнь сердца врачи «Клиники АВС» собирают анамнез. При первичном осмотре лечащий специалист расспрашивает о жалобах, проводит физиакальную диагностику, ставит предварительный диагноз. Для его уточнения назначает ряд диагностических исследований:
Методы лечения
После получения данных обследований лечащий специалист составит индивидуальную схему лечения, учитывая симптоматику, состояние здоровья пациента и особенности протекания патологии.
Лечение атеросклеротической болезни сердца может ограничиться диетой или же быть медикаментозным или хирургическим. Диета уместна на начальной стадии болезни. Пациенту даются рекомендации относительно рациона, в основе которых: ограничение жиров животного происхождения, увеличение потребления клетчатки, овощей.
Прогноз
Прогноз зависит во многом от стадии развития болезни. Чем раньше будет выявлена патология и начато лечение, тем выше продолжительность жизни и шансы на восстановление нормального функционирования сердца.
Врачи «Клиники АВС» настоятельно рекомендуют не откладывать визит к врачу не только, когда боль в сердце становится постоянной, но и в профилактических целях. Наш медицинский центр оснащен современным оборудованием, которое способно выявить мельчайшие патологические изменения в органе, что дает огромное преимущество в скорости постановки диагноза и начале лечения.
«Клиника АВС» — это медицинские услуги европейского уровня, комфортные условия и компетентный персонал. Мы работаем для тех, кто заботится о своем здоровье, о здоровье своих близких и выбирает лучшее.
Определение:
Причины
Со временем на стенках сосудов, которые изначально гладкие и упругие, образуются отложения холестерина и других веществ. Накапливаясь, они превращаются в плотные бляшки, затрудняющие кровоток и ослабляющие сосудистые стенки.
К развитию атеросклероза ведут:
Симптомы
Проявляются признаки атеросклероза далеко не сразу. Первые стадии атеросклероза сосудов сердца проходят бессимптомно. Болезнь дает о себе знать, когда коронарная артерия закупоривается настолько, что перестает снабжать сердце достаточным количеством крови. Кровяной сгусток может полностью перекрыть кровоток, став причиной сердечного приступа.
Последствия:
Осложнениями атеросклероза сосудов сердца становятся:
Исследования и диагностика
При обнаружении симптомов атеросклероза или в случае наследственной предрасположенности рекомендуем записаться к кардиологу для консультацией и проверкой уровня холестерина в крови. В зависимости от результатов осмотра, врач назначает такие диагностические исследования:
Лечение атеросклероза сосудов сердца
Метод лечения атеросклероза сосудов сердца зависит от степени поражения сосудов и тех рисков, которые заболевание представляет в каждом конкретном случае. Часто, чтобы остановить развитие заболевания, достаточно отказаться от вредных привычек, начать правильно питаться и регулярно выполнять физические упражнения. Не исключено, что понадобится медикаментозное лечение или хирургическое вмешательство.
С атеросклерозом борются с помощью:
Если у вас есть сопутствующие заболевания, увеличивающие риск развития атеросклероза (например, сахарный диабет), врач пропишет дополнительные лекарства.
Хирургическое лечение
При значительных поражениях артерий сердца врач назначает хирургическую операцию. Вмешательства выполняют в плановом порядке, а при острой коронарной недостаточности и на ранних стадиях инфаркта экстренная операция помогает спасти жизнь.
Как изменение образа жизни замедляет или предотвращает развитие атеросклероза?
Если вы страдаете гипертонией, сахарным диабетом, повышенным холестерином в крови или другими хроническими болезнями, регулярно проходите профилактические обследования в центре кардиологии и наблюдайтесь у врача: он поможет нормализовать состояние вашего здоровья и избежать развития серьезных недугов.
Что такое стеноз коронарных артерий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тарасовой Анастасии Николаевны, кардиолога со стажем в 15 лет.
Определение болезни. Причины заболевания
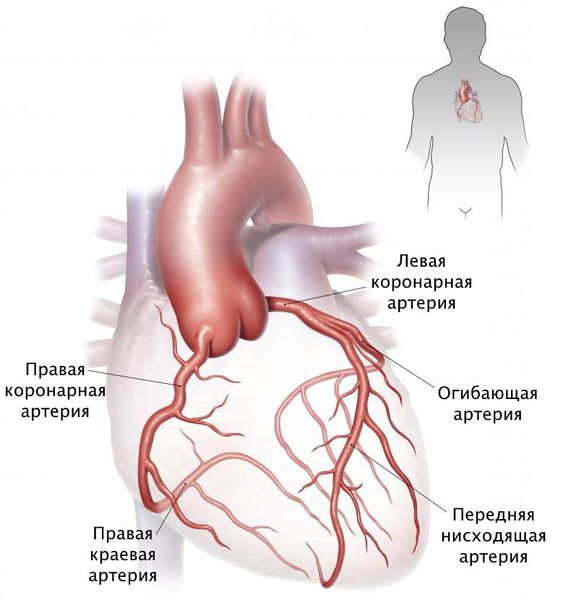
Стеноз коронарных артерий — это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
К основным причинам сужения сердечных артерий относятся:
Р едкие причины сужения сердечных артерий:
К факторам риска относятся:
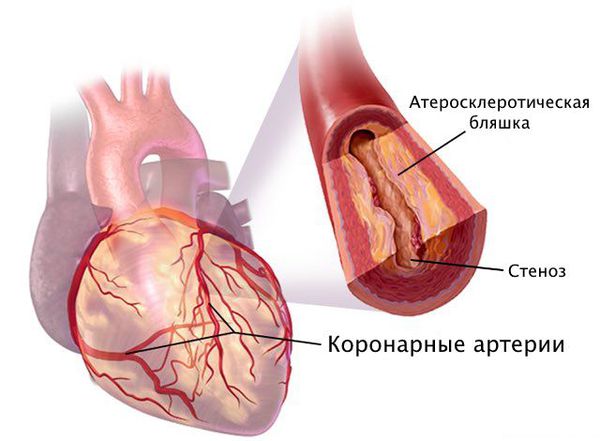
Наиболее частая причина стеноза — атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго — десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента «бросает в пот», ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Патогенез стеноза коронарных артерий
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови «плохого» холестерина — липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Выделяют три стадии развития атеросклероза:
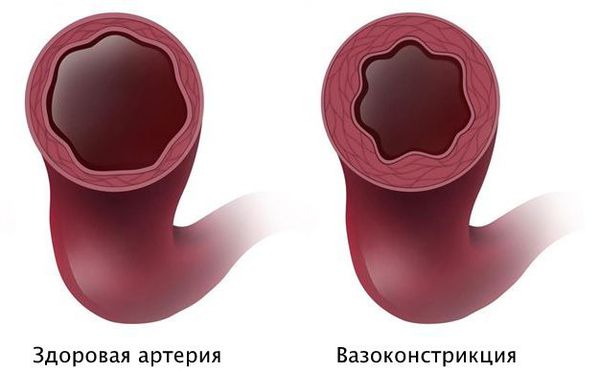
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму — непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции — сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть сле дствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
Классификация и стадии развития стеноза коронарных артерий
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
По степени сужения артерий различают:
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда — гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия — это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли — ноцицепторов.
Нестабильная стенокардия включает в себя:
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
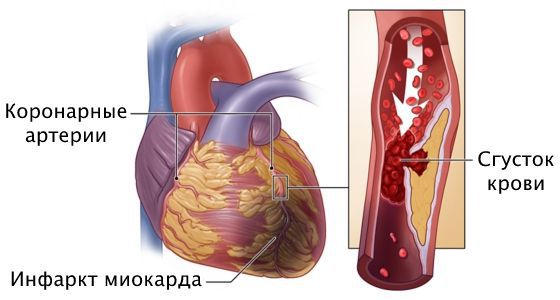
Инфаркт миокарда — это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта — стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ — ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием — установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
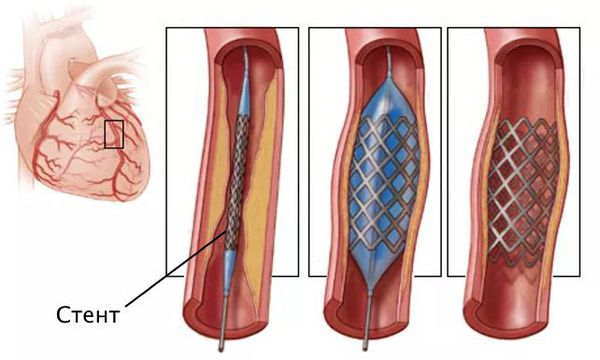
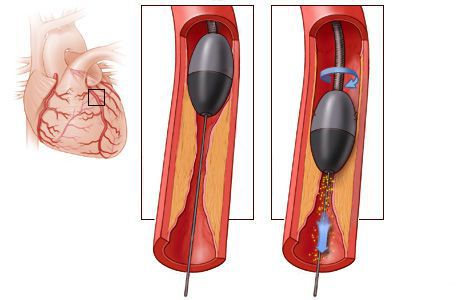
Стентирование предполагает установку стента в суженный сосуд. С тент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
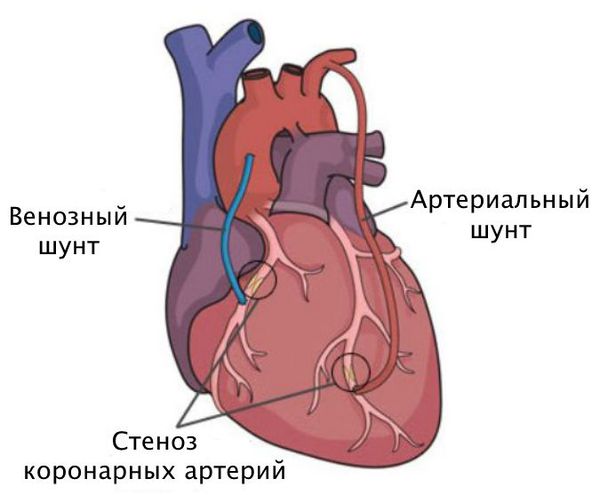
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Прогноз. Профилактика
В основе профилактики лежит комплекс мероприятий по предотвращению сужения коронарных артерий. Это:
Обследование включает общеклинические анализы, исследование липидного профиля, ЭКГ, УЗИ сердца, суточное мониторирование ЭКГ и нагрузочные пробы. При необходимости проводится стресс-ЭхоКГ, МРТ сердца и мультиспиральная КТ коронарных артерий, по показаниям — коронароангиография.
Оперативные вмешательства при сужении сосудов. Коронарная ангиопластика
Сегодня существует несколько неинвазивных методик, эффективно используемых при сужении сосудов.
К самым популярным в современной эндоваскулярной (сосудистой) хирургии методам относятся ангиопластика и стентирование.
Малоинвазивные операции на сосудах производятся через небольшой прокол или разрез на коже пациента. В сделанное 
Просвет здоровой артерии равномерно широкий, а стенки гладкие. Возраст и атеросклероз провоцируют появление на стенках сосудов отложений, состоящих из фиброзной ткани, кальция и холестерина. Это так называемые атеросклеротические бляшки. Чем больше на стенках артерий таких бляшек, тем сильнее сужается просвет сосуда и ухудшается кровоток. В конечном итоге сужение достигает критической степени, и нормальный кровоток становится невозможен. Развивается ишемия (недостаточное кровоснабжение) и, как следствие, боль и даже некроз (омертвение) тканей.
Ангиопластика (балонная) чаще всего используется для лечения заболеваний периферических сосудов, иногда – для восстановления функциональной проходимости вен. Кроме того, она бывает единственной медицинской альтернативой коронарного шунтирования, в частности, потому что не требует разреза для проведения манипуляций, выполняется под местной анестезией, а период реабилитации после операции достаточно короткий.
Стентирование применяется в случае, если нужно не просто расширить просвет сосуда, но и армировать его постановкой стента – миниатюрного проволочного каркаса.
Показания к операции
Традиционно операция на сосудах показана всем пациентам с умеренным или тяжелым сужением сосудов.
Противопоказанием может служить значительная закупорка сосуда (кончик катетера не проходит через место сужения).
Осложнения, возникающие после стентирования
Нельзя исключать возможность возникновения осложнения после стентирования:
Операция по коронарной ангиопластике
Предоперационная подготовка к коронарной ангиопластике (транслюминальной реконструкции) заключается в полном обследовании пациента, в ходе которого обязательно проводятся:
Перед операцией рекомендовано воздерживаться от приема пищи. Касательно приема лекарств (особенно, противодиабетических препаратов) необходимо проконсультироваться у кардиолога.
Специфика процедуры
Через бедренную артерию пациента вводится катетер и проводится к суженному участку артерии для интраоперационной коронарографии, в ходе которой выявляется место и стадия сужения артериального просвета.
На основании полученных данных, кардиохирург выбирает баллон соответствующего размера и подходящий катетер-проводник. Для того чтобы предупредить тромбообразование и дополнительно разжижить кровь, пациенту назначается гепарин.
Катетер-проводник – это тончайшая проволока, имеющая рентгеноконтрастный наконечник, которая вводится в пораженную коронарную артерию пациента. Получив полную картину, кардиохирург направляет проводник в нужное место.
Наконечник выводится за место сужения просвета артерии.
После этого через проводник вводится баллонный катетер, который доставляет баллон на место сужения. После надувания, баллон расширяет просвет артерии, расплющивая бляшку. Если целью операции является постановка стента, то он при раздувании баллона вдавливается в стенку сосуда, армируя пораженный участок и не давая ему сужаться.
Эффект и реабилитация
Как правило, в результате успешно проведенной операции по коронарной ангиопластике значительно улучшается кровоток в коронарных сосудах и значительно сокращается вероятность проведения аортокоронарного шунтирования.
Чтобы минимизировать проявления основного заболевания, следует придерживаться предписанной врачом диеты, воздерживаться от курения и исключить стрессовые моменты.
Уже через шесть часов после успешной операции пациенту разрешают вставать и ходить, но первые два дня он проводит в стационаре кардиоцентра.
Реабилитационный период длится в среднем неделю.