Нарушения сна (педиатрия)
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «19» апреля 2019 года
Протокол №63
Нарушения сна – несоответствие продолжительности времени сна и его архитектуры возрасту ребенка. Это расстройство сна, которое характеризуется недостаточной продолжительностью или неудовлетворительным качеством сна, либо сочетанием этих явлений на протяжении значительного периода времени. При этом абсолютная продолжительность (количество часов) сна не имеет решающего значения, так как у разных людей нормальная, достаточная длительность сна может сильно отличаться.
Название протокола:
Нарушения сна (педиатрия)
Код (ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| G47 | Расстройства сна |
| G47.0 | Нарушения засыпания и поддержания сна (бессонница) |
| G47.1 | Нарушения в виде повышенной сонливости (гиперсомния) |
| G47.2 | Нарушения цикличности сна и бодрствования |
| G47.3 | Апноэ во сне |
| G47.4 | Нарколепсия и катаплексия |
| G47.8 | Другие нарушения сна |
| G47.9 | Нарушение сна неуточненное |
Дата разработки/пересмотра протокола: 2014 год (пересмотр в 2018 г.)
Сокращения, используемые в протоколе:
| AЛT | – | аланинаминотрансфераза |
| AСT | – | аспартатаминотрансфераза |
| ВЧГ | – | внутричерепная гипертензия |
| ВЭМ | – | видео электроэнцефалографическое мониторирование |
| ДЗН | – | диск зрительного нерва |
| ЗПМР | – | задержка психомоторного развития |
| КТ | – | компьютерная томография |
| ЛФК | – | лечебная физкультура |
| МРТ | – | магнитно-резонансная томография |
| НСГ | – | нейросонография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ПМСП | – | первичная медико-санитарная помощь |
| ПСГ | – | полисомнография |
| СИПАП (CPAP) | – | постоянное положительное давление в дыхательных путях |
| УЗДГ | – | ультразвуковая допплерография |
| УЗИ | – | ультразвуковое исследование |
| ЧМН | – | черепно-мозговые нервы |
| ЩЖ | – | щитовидная железа |
| ЭКГ | – | электрокардиография |
| ЭЭГ | – | электроэнцефалография |
Пользователи протокола: детские неврологи, педиатры, врачи общей практики, врачи скорой и неотложной медицинской помощи, фельдшеры.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Согласно международной классификации расстройств сна выделяют:
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 8
Диагностические критерии
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Эпилепсия | При проведении дифференциального диагноза между парасомниями и эпилепсией | Длительный ЭЭГ видеомониторинг с записью ночного физиологичного сна | Наличие в ЭЭГ эпилептиформной активности, эпилептических паттернов |
| Очаговая неврологическая симптоматика | Инсомния вторичного характера на фоне соматического, неврологического заболевания | МРТ / КТ головного мозга | Нейровизулизационная картина соответствует неврологическому заболеванию |
| Общемозговой синдром | Нарушения сна имеют вторичный характер | МРТ / КТ головного мозга | Нейровизулизационная картина соответствует неврологическому заболеванию |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Вазопрессин для инъекций (Vasopressin injection) |
| Диазепам (Diazepam) |
| Зопиклон (Zopiclone) |
| Имипрамин (Imipramine) |
| Клоназепам (Clonazepam) |
| Кофеин (Caffeine) |
| Кофеин-бензоат натрия (Caffeine-sodium benzoate) |
| Мелатонин (Melatonin) |
| Нитразепам (Nitrazepam) |
| Оксазепам (Oxazepam) |
| Прамипексол (Pramipexole) |
| Теофиллин (Theophylline) |
| Хлордиазепоксид (Chlordiazepoxide) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Перечень дополнительных лекарственных средств (менее 100%):
| Фармакологическая группа | Международное непатентованное название | Режим дозирования | Уровень доказательности |
| психотропные сильнодействующие | диазепам | 5 мг по 1 таблетке 3 р/день, курс 1 месяц; | В |
| психотропные сильнодействующие | хлордиазепоксид | 10 мг по 1/2 таблетке 3 р/день, курс 2 месяца; | В |
| психотропные сильнодействующие | оксазепам | 5 мг 2-3 р/день, курс 2-4 недели | В |
| снотворное средство небензодиазепиновой структуры: | зопиклон | 7,5 мг по 1 таблетке 1 р/день, курс 2 недели. | С |
| бронхолитическое средство | теофиллин | 0,02-0,04г От 5-6 лет 0,04-0,06 От 10-14 лет0,05-0,1 | С |
| психостимулирующее средство | кофеин – бензоат натрия | 100 мг | С |
| Гормоны | Мелатонин | 0,003мг на ночь | С |
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
· улучшение качества сна;
· улучшение продолжительности сна;
· улучшение засыпания.
Лечение (стационар)
Хирургическое лечение:
Хирургическое вмешательство только при синдроме обструктивного апноэ сна
Дальнейшее ведение:
Индикаторы эффективности лечения:
Госпитализация
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет
Рецензенты:
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Нарушения сна (педиатрия)
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
УЗИ – ультразвуковое исследование
ЧМН – черепно-мозговые нервы
ЩЖ – щитовидная железа
ЭКГ – электрокардиография
ЭЭГ – электроэнцефалография
Дата разработки протокола: 2014 год.
Категория пациентов: дети.
Пользователи протокола: детские невропатологи, педиатры, врачи общей практики, врачи скорой и неотложной медицинской помощи, фельдшеры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Согласно международной классификации нарушений сна (Американская академия медицины сна) [2] выделяют:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• МРТ/КТ головного мозга (показания: при наличии очаговой неврологической симптоматики, при головных болях с выраженной общемозговой симптоматикой рвота, головокружение).
• биохимический анализ крови на сахар.
Диагностические критерии
Жалобы и анамнез:
• биохимический анализ крови (общий белок, КФК, ЛДГ, лактат, глюкоза, мочевина, креатинин).
Лечение
Тактика лечения
Немедикаментозное лечение
Рекомендации по режиму:
• не принимать перед сном лекарства, за исключением успокоительных.
Медикаментозное лечение
Анксиолитики:
• тиоридазин-10 мг по 1 таблетке 2 р/день, курс 2 недели.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Медикаментозное лечение, оказываемое на стационарном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Другие виды лечения
Другие виды лечения, оказываемые на амбулаторном уровне:
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: не проводятся.
Хирургическое вмешательство: не проводятся.
Профилактические мероприятия:
Препараты (действующие вещества), применяющиеся при лечении
| Бромдигидрохлорфенилбензодиазепин (Феназепам) (Bromdihydrochlorphenylbenzodiazepine) |
| Диазепам (Diazepam) |
| Зопиклон (Zopiclone) |
| Медазепам (Medazepam) |
| Милнаципран (Milnacipran) |
| Оксазепам (Oxazepam) |
| Пароксетин (Paroxetine) |
| Сертралин (Sertraline) |
| Тиоридазин (Thioridazine) |
| Тразодон (Trazodone) |
| Флуоксетин (Fluoxetine) |
| Хлордиазепоксид (Chlordiazepoxide) |
| Циталопрам (Citalopram) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации***
Показания для плановой госпитализации:
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Джаксыбаева Алтыншаш Хайруллаевна – доктор медицинских наук АО «Национальный научный центр материнства и детства», врач невропатолог высшей квалификационной категории, директор по стратегическому развитию главный внештатный детский невропатолог МЗСР РК.
2) Лепесова Маржан Махмудовна – доктор медицинских наук, профессор АО «Казахский медицинский университет непрерывного образования» заведующая кафедры детской неврологии, врач невропатолог высшей квалификационной категории.
3) Кенжегулова Раушан Базаргалиевна – кандидат медицинских наук АО «Национальный научный центр материнства и детства» врач невропатолог высшей квалификационной категории.
4) Бакыбаев Дидар Ержомартович – АО «Национальный центр нейрохирургии» врач клинический фармаколог.
Указание на отсутствие конфликта интересов: нет
Рецензенты:
Булекбаева Шолпан Адильжановна – доктор медицинских наук, профессор АО «Республиканский детский реабилитационный центр» Председатель правления.
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
МКБ-10
Общие сведения
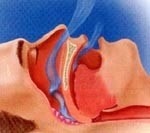
Синдром сонных (ночных) апноэ – расстройство дыхательной функции, характеризующееся периодическими остановками дыхания во сне. Кроме ночных остановок дыхания для синдрома сонных апноэ характерны постоянный сильный храп и выраженная дневная сонливость. Остановка дыхания во сне является потенциально опасным для жизни состоянием, сопровождающимся гемодинамическими расстройствами и нестабильной сердечной деятельностью.
Дыхательные паузы продолжительностью 10 секунд при синдроме сонных апноэ вызывают гипоксию (недостаток кислорода) и гипоксемию (повышение углекислоты), стимулирующие головной мозг, что ведет к частым пробуждениям и возобновлению дыхания. После нового засыпания вновь следует кратковременная остановка дыхания и пробуждение. Количество эпизодов апноэ зависит от тяжести нарушений и может повторяться от 5 до 100 раз в час, складываясь в общую продолжительность дыхательных пауз до 3-4 часов за ночь. Развитие синдрома сонных апноэ нарушает нормальную физиологию сна, делая его прерывистым, поверхностным, некомфортным.
Причины
Нарушения регуляции дыхательной функции со стороны ЦНС при синдроме центральных сонных апноэ могут вызываться травмами, сдавлениями стволового отдела головного мозга и задней черепной ямки, поражениями головного мозга при синдроме Альцгейма-Пика, постэнцефалитическом паркинсонизме. У детей встречается первичная недостаточность дыхательного центра, вызывающая синдром альвеолярной гиповентиляции, при котором наблюдается цианотичность кожных покровов, эпизоды апноэ во сне при отсутствии легочной или кардиальной патологии.
Синдром обструктивных сонных апноэ чаще встречается у лиц, страдающих ожирением, эндокринными расстройствами, подверженных частым стрессам. К развитию обструктивного синдрома апноэ во сне предрасполагают анатомические особенности верхних дыхательных путей: короткая толстая шея, узкие носовые ходы, увеличенное мягкое небо, миндалины или небный язычок. В развитии синдрома сонных апноэ имеет значение наследственный фактор.
Патогенез
Классификация
По патогенетическому механизму развития синдрома сонных апноэ выделяют его центральную, обструктивную и смешанную формы. Синдром центральных сонных апноэ развивается в результате нарушения центральных механизмов регуляции дыхания вследствие органических поражений головного мозга или первичной недостаточности дыхательного центра. Апноэ во сне при центральной форме синдрома обусловлено прекращением поступления к дыхательной мускулатуре нервных импульсов. Этот же механизм развития лежит в основе периодического дыхания Чейн-Стокса, которое характеризуется чередованием поверхностных и редких дыхательных движений с частыми и глубокими, переходящими затем в апноэ.
Синдром обструктивных сонных апноэ развивается вследствие спадения или окклюзии верхних дыхательных путей при сохранении дыхательной регуляции со стороны ЦНС и активности дыхательной мускулатуры. Некоторые авторы включают синдром обструктивных сонных апноэ в синдромный комплекс обструктивных апноэ-гипноэ, к которому также относится ряд респираторных дисфункций, развивающихся во сне:
Синдром смешанных сонных апноэ включает комбинацию механизмов центральной и обструктивной формы. По количеству эпизодов апноэ устанавливается степень тяжести течения синдрома сонных апноэ:
Симптомы
Зачастую пациенты с синдромом сонных апноэ сами не подозревают о своем заболевании и узнают о нем от тех, кто спит рядом. Основными проявлениями синдрома сонных апноэ служат храп, беспокойный и прерывистый сон с частыми пробуждениями, эпизоды остановок дыхания во сне (по свидетельству лиц, окружающих пациента), чрезмерная двигательная активность во сне.
В результате неполноценного сна у пациентов развиваются нейрофизиологические нарушения, проявляющиеся головными болями по утрам, разбитостью, избыточной дневной сонливостью, снижением работоспособности, раздражительностью, утомляемостью в течение дня, снижением памяти и концентрации внимания.
Со временем у пациентов, страдающих синдромом сонных апноэ, увеличивается масса тела, развивается половая дисфункция. Синдром сонных апноэ отрицательно влияет на сердечную функцию, способствуя развитию аритмий, сердечной недостаточности, приступов стенокардии. У половины пациентов с синдромом сонных апноэ имеется сопутствующая патология (артериальная гипертония, ИБС, бронхиальная астма, хроническая обструктивная болезнь легких и др.), значительно утяжеляющая течение синдрома. Развитие апноэ во сне нередко встречается при синдроме Пиквикка – заболевании, сочетающем недостаточность правых отделов сердца, ожирение и дневную сонливость.
У детей о синдроме сонных апноэ могут свидетельствовать дыхание через рот в дневное время, ночное и дневное недержание мочи, чрезмерная потливость во сне, сонливость и медлительность, поведенческие нарушения, сон в необычных позах, храп.
Осложнения
Нарушения сна при синдроме сонных апноэ может тяжело отразиться на качестве жизни. Снижение концентрации внимания в дневное время повышает риск травматизма и несчастных случаев на производстве, в быту и повседневной деятельности.
Увеличение частоты эпизодов апноэ прямо влияет на повышение уровня утреннего артериального давления. Во время дыхательных пауз может развиваться нарушение сердечного ритма. Все чаще синдром сонных апноэ называют причиной развития инсульта у молодых мужчин, ишемии и инфаркта миокарда у пациентов с атеросклерозом. Синдром сонных апноэ утяжеляет течение и прогноз хронической легочной патологии: ХОБЛ, бронхиальной астмы, хронического обструктивного бронхита и т. д.
Диагностика
В распознавании синдрома сонных апноэ важен контакт с родственниками пациента и их участие в установлении факта остановок дыхания во сне. Для диагностики синдрома сонных апноэ в амбулаторной практике используется метод В. И. Ровинского: один из родственников во время сна пациента засекает с помощью часов с секундной стрелкой продолжительность дыхательных пауз.
При осмотре у пациентов обычно определяется индекс массы тела (ИМТ) > 35, что соответствует II степени ожирения, окружность шеи > 40 см у женщин и 43 см у мужчин, показатели артериального давления превышают 140/90 мм рт. ст.
Пациентам с синдромом сонных апноэ проводится консультация отоларинголога, в ходе которой нередко выявляется патология ЛОР-органов: ринит, синусит, искривление перегородки носа, хронический тонзиллит, полипоз и др. Исследование носоглотки дополняется фарингоскопией, ларингоскопией и риноскопией с помощью гибкого фиброэндоскопа.
Достоверную картину наличия синдрома сонных апноэ позволяет установит проведение полисомнографического исследования. Полисомнография сочетает в себе длительную (свыше 8 часов) одновременную регистрацию электрических потенциалов (ЭЭГ головного мозга, ЭКГ, электромиограммы, электроокулограммы) и респираторной активности (воздушных потоков, проходящих через рот и нос, дыхательных усилий мускулатуры брюшной и грудной полости, насыщение (SaO 2) крови кислородом, феномена храпа, позы тела во время сна). При анализе записи полисомнографии определяется количество и длительность эпизодов апноэ во сне и степень выраженности происходящих при этом изменений.
Вариантом полисомнографии является полиграфическое исследование – ночная регистрация электрических потенциалов организма, включающая от 2 до 8 позиций: ЭКГ, носового дыхательного потока, грудного и брюшного усилия, насыщения кислородом артериальной крови, мышечной активности нижних конечностей, звукового феномена храпа, позиции тела во время сна.
Лечение синдрома сонных апноэ
Программа лечения может включать использование немедикаментозных, медикаментозных и хирургических методов воздействия на причину заболевания. Общие рекомендации при нетяжелых нарушениях ночного дыхания включают сон с приподнятым головным концом кровати (на 20 см выше обычного), исключение сна в положении на спине, закапывание на ночь ксилометазолина (галазолина) в нос для улучшения носового дыхания, полоскание горла раствором эфирных масел, лечение патологии ЛОР-органов (хронического ринита, синусита), эндокринопатий, исключение приема снотворных и алкоголя, снижение веса.
Во время сна возможно применение различных оральных приспособлений (выдвигателей нижней челюсти, удерживателей языка), способствующих поддержанию просвета дыхательных путей, кислородотерапии.
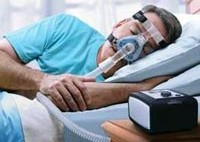
Использование чрезмасочной аппаратной СИПАП–терапии (СИПАП-вентиляции), обеспечивающей поддержание постоянного положительного давления воздухоносных путей, позволяет нормализовать ночное дыхание и улучшить дневное самочувствие пациентов с синдромом сонных апноэ. Этот метод на сегодняшний день считается наиболее перспективным и эффективным. Назначение приема теофиллина не всегда дает желаемый эффект у пациентов с обструктивным ночным апноэ. При центральной форме синдрома сонных апноэ возможен положительный эффект от приема ацетазоламида.
Оперативные вмешательства при синдроме сонных апноэ рассматриваются как вспомогательные в случаях имеющихся аномалий и дефектов в строении верхних респираторных путей или их хронических заболеваниях. В ряде случает аденоидэктомия, коррекция носовой перегородки и тонзиллэктомия позволяют полностью устранить причины синдрома сонных апноэ. Операции по увулопалатофарингопластике и трахеостомии проводятся при крайне тяжелых расстройствах.
Прогноз и профилактика
Показатели уровня смертности у пациентов с синдромом сонных апноэ в 4,5 раза превышают таковые в общей популяции. Применение СРАР-терапии позволило сократить уровень смертности на 48% и увеличить продолжительность жизни на 15 лет. Однако, этот метод не оказывает воздействия на патогенез синдрома сонных апноэ.
Профилактика возможных осложнений апноэ во сне диктует необходимость участия в лечении синдрома специалистов пульмонологов, отоларингологов, кардиологов, неврологов. В случае синдрома сонных апноэ можно говорить только о проведении неспецифической профилактики, включающей в себя нормализацию веса, отказ от курения, приема снотворных препаратов, алкоголя, лечение заболеваний носоглотки.