рожа нижней конечности код по мкб 10 у взрослых
Что такое рожа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаенко А. А., инфекциониста со стажем в 8 лет.
Определение болезни. Причины заболевания
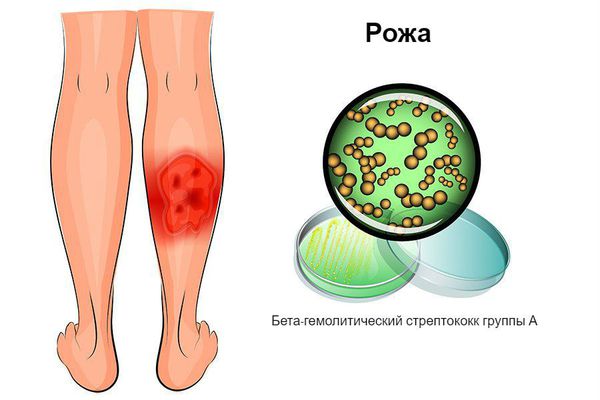
Возбудителем рожи является бактерия — бета-гемолитический стрептококк группы А.
Стрептококк чувствителен к высыханию, при нагревании до 60 °C погибает за 30 минут, при кипячении — почти мгновенно, высокочувствителен к различным антибиотикам (например, пенициллинового и цефалоспоринового рядов). Любые антисептики (например, йод и зелёнка), спирт и т. п. губительны для него. Хорошо переносит замораживание (может сохраняться до месяца).
В патогенезе инфекции ведущее значение имеют капсула и элементы клеточной стенки бактерии. Капсула повышает способность стрептококка прикрепляться к тканям и поддерживать с ними контакт, а также помогает скрыться от иммунных клеток и избежать фагоцитоза (поглощения и уничтожения иммунной системой).
В развитии различных форм заболевания выделяют провоцирующие и предрасполагающие факторы:
Рожа является типичным антропонозом (т. е. болеет только человек). Чаще всего стрептококк попадает в место развития рожи от самого больного (т. е. он уже имеется в организме, например в очаге хронической инфекции). Передача от человека к человеку и последующее развитие рожи возможно, но происходит редко.
Не у всех людей при контакте с данной бактерией развивается рожа. Заболеть могут лишь те, у кого есть генетическая или приобретённая предрасположенность. Если предрасположенности нет, то при контакте с бактерией могут развиваться другие формы стрептококковой инфекции, например импетиго или абсцесс.
Перенесённая рожа не вызывает развития полноценного иммунитета, поэтому человек может заражаться и болеть повторно.
Симптомы рожи
Перед появлением полноценной картины рожи пациенты испытывают симптомы продромального периода ( предвестника основного заболевания ) в виде головной боли, слабости и озноба.
Патогенез рожи
Путь заражения может быть экзогенным (из внешней среды) или эндогенным (из внутренней среды). При экзогенном заражении бета-гемолитический стрептококк внедряется в организм через повреждённую кожу (ссадины, царапины, раны и т. д.), а также через слизистые оболочки. Эндогенный путь заражения подразумевает занесение возбудителя в кожу из очагов стрептококковой инфекции в организме (например, тонзиллит, кариозные зубы) с током крови или лимфы.
Попадая в кожные лимфатические капилляры, стрептококк начинает там размножаться и формирует активный воспалительный или латентный (скрытый) очаг инфекции в дерме. В случае образования скрытого очага, возбудитель длительно присутствует в коже в неактивном состоянии (в L-форме) или с током крови распространяется по организму, где затем также преобразуется в L-формы. Этот процесс лежит в основе формирования стойких очагов хронической стрептококковой инфекции. При наличии провоцирующих факторов бактерии снова становятся активными, что приводит к рецидивам.
Патологический процесс при роже проходит несколько этапов:
1. Инкубационный период. Бактерии внедряются в кожу при её повреждении или при попадании из очага хронической инфекции. Далее возбудитель накапливается в лимфатических капиллярах дермы.
2. Токсинемический период. Стрептококк активно размножается в коже, его токсические продукты (экзотоксины, компоненты клеточной стенки, ферменты) проникают в кровоток, что проявляется нарастанием симптомов интоксикации: повышением температуры тела, ознобом, головной болью и слабостью.
4. Завершающий период. Происходит уничтожение бактериальных форм бета-гемолитического стрептококка с помощью фагоцитоза, после чего пациент выздоравливает.
Классификация и стадии развития рожи
Рожа по частоте возникновения:
По характеру местных проявлений:
Регионарный лимфаденит (воспаление лимфоузлов) и лимфангит (воспаление лимфатических сосудов) сопровождают все формы рожи.
Возможные локализации местного воспалительного процесса:
По степени тяжести (критерии — выраженность интоксикации, выраженность местных изменений, наличие или отсутствие осложнений):
По распространённости местных проявлений:
Осложнения рожи
Общие осложнения
Данные осложнения развиваются редко:
Осложнения рожи местного характера
Чаще всего такие осложнения возникают у больных буллёзно-геморрагической формой рожи:
Диагностика рожи
В клинической практике диагностика рожи осуществляется на основании симптомов, анамнеза и результатов осмотра. Как правило, не требуется каких-либо специальных методов подтверждения диагноза, врач устанавливает его уже при осмотре (очень характерный внешний вид).
Симптомы включают в себя:
Сбор анамнеза. Врач уточняет наличие сопутствующей патологии, травм кожных покровов, укусов насекомых, микоза ногтей и стоп, действия химических веществ.
При необходимости проводится осмотр врачом дерматологом и хирургом.
Лабораторные исследования:
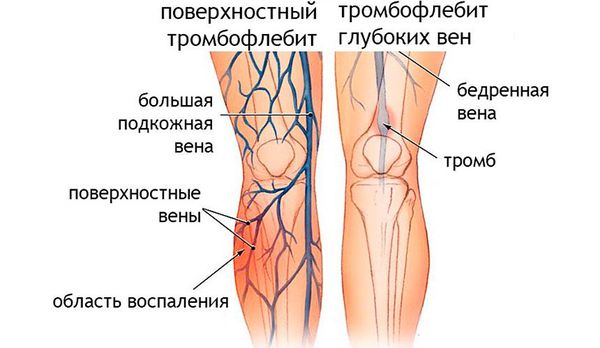
Инструментальные исследования. При подозрении на развитие тромбофле бита, тромбозов и патологии почек проводится УЗИ сосудов и почек, при подозрении на поражения сердца — ЭКГ и ЭХО-КГ.
Дифференциальный диагноз
Лечение рожи
Режим лечения зависит от тяжести заболевания.
Ни одно лечение рожи не обходится без назначения этиотропной терапии, которая направлена на уничтожение возбудителя и состоит в назначении курса антибиотиков: пенициллинового и цефалоспоринового рядов, макролидов, фторхинолонов, линкозамидов и сульфаниламидных препаратов. Для лечения частых рецидивов используется последовательное назначение двух видов антибиотиков разных групп.
Патогенетическое лечение ( направлено на механизмы развития болезни) :
Лечение рецидивов проводится в стационаре препаратами, которые не использовались ранее.
Возможные осложнения лечения: появление трофических язв, аллергические реакции на антибактериальные препараты, антибиотикоассоциированные диареи (ААД), псевдомембранозный колит. Чтобы не возникло осложнений, лечение должно проходить под постоянным контролем врача.
Народные методы лечения рожи не имеют никакой доказанной эффективности, но пациенты все же иногда их используют.
Прогноз. Профилактика
Течение рожи будет иметь благоприятный исход при правильном подходе к лечению. Менее благоприятный прогноз возможен при развитии осложнений, таких как частые рецидивы, слоновость, старческий возраст, наличие иммунодефицита и другой соматической патологии (сахарный диабет, ожирение, заболевание сосудов).
Специфическая профилактика рожи не разработана.
В качестве неспецифической профилактики можно рекомендовать:
Для предотвращения рецидивов проводится бициллинопрофилактика препаратом Бициллин-5 в течение 4-6 месяцев.
Показания для назначения бициллинопрофилактики:
Рожа нижней конечности код по мкб 10 у взрослых
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Рожа (англ. еrysipelas) – инфекционная болезнь человека, вызываемая β-гемолитическим стрептококком группы А и протекающая в острой (первичной) или хронической (рецидивирующей) форме с выраженными симптомами интоксикации и очагового серозного или серозно-геморрагического воспаления кожи и слизистых оболочек [1].
Соотношение кодов МКБ-10 и МКБ-9 (в случае количества кодов более 5 – выделить в приложение к клиническому протоколу):
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А46.0 | Рожа | 035 | Рожа |
Дата разработки протокола:2016 год.
Пользователи протокола: инфекционисты, терапевты, врачи общей практики, врачи скорой неотложной помощи, фельдшера, хирурги, дерматовенерологи, акушер-гинекологи, физиотерапевты.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация рожи (Черкасов В.Л., 1986) [2].
По кратности течения:
· первичная;
· повторная (при повторении заболевания через два года и более после первичного заболевания или в более ранние сроки, но при иной локализации процесса);
· рецидивирующая (рецидивы возникают в период от нескольких дней до 2-х лет при одной и той же локализации процесса. Часто рецидивирующая рожа – 3 рецидива и более в год при одной и той же локализации процесса). Ранние рецидивы рожи возникают в первые 6 месяцев от начала болезни, поздние – после 6 месяцев.
По характеру местных проявлений:
· эритематозная;
· эритематозно-буллёзная;
· эритематозно-геморрагическая;
· буллёзно-геморрагическая.
По локализации местного процесса:
· лица;
· волосистой части головы;
· верхних конечностей (по сегментам);
· нижних конечностей (по сегментам);
· туловища;
· половых органов.
По степени тяжести:
· лёгкая (I);
· среднетяжёлая (II);
· тяжёлая (III).
По распространённости местных проявлений:
· локализованная (местный процесс захватывает одну анатомическую область (например, голень или лицо));
· распространённая (мигрирующая) (местный процесс захватывает несколько смежных анатомических областей);
· метастатическая с возникновением отдалённых друг от друга очагов воспаления например, голень, лицо и т.д.).
Осложнения рожи:
· местные (абсцесс, флегмона, некроз, флебит, периаденит и др.);
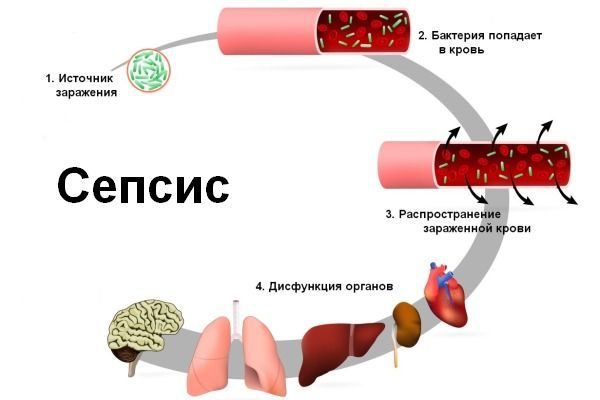
· общие (сепсис, ИТШ, тромбоэмболия лёгочной артерии, нефрит и др.).
Последствия рожи:
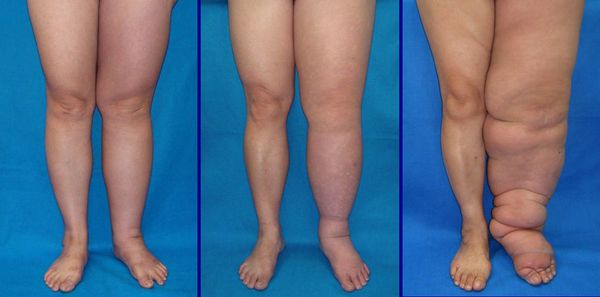
· стойкий лимфостаз (лимфатический отёк, лимфедема);
· вторичная слоновость (фибредема).
В развернутом клиническом диагнозе указывается наличие сопутствующих заболеваний.
Примеры формулировки диагноза:
Первичная рожа правой половины лица, эритематозно-буллёзная форма, средней степени тяжести.
Рецидивирующая рожа левой голени и стопы, буллезно-геморрагическая форма, тяжелой степени тяжести. Осложнения: Флегмона левой голени. Лимфостаз.
Сопутствующее заболевание: Эпидермофития стоп.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии[1,2,4,6,7]
Анамнез:
· острое начало болезни.
Провоцирующие факторы:
· нарушения целостности кожных покровов (ссадины, царапины, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· эмоциональные стрессы.
Предрасполагающие факторы:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Физикальное обследование:
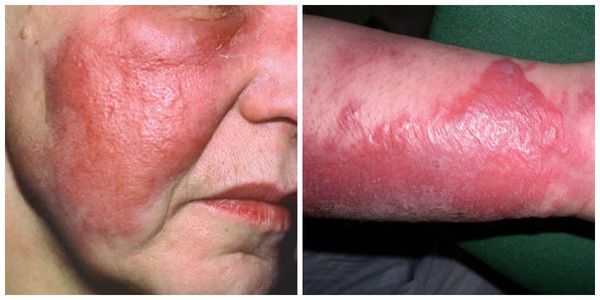
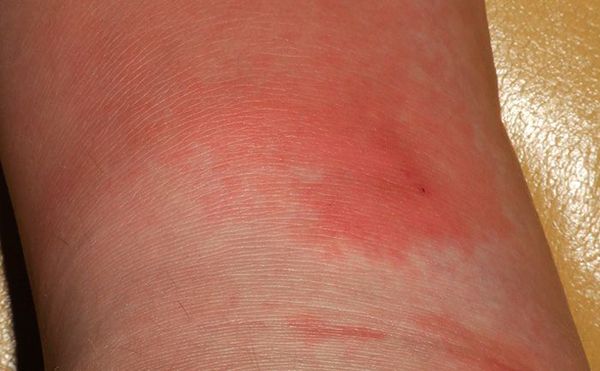
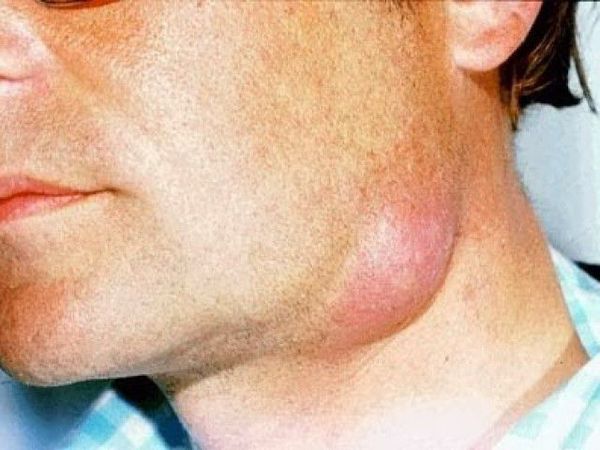
Эритематозная форма рожи:
· эритема (четко отграниченный участок гиперемированной кожи с неровными границами в виде зубцов, языков пламени, «географической карты»);
· инфильтрация, напряжение кожи, умеренная болезненность при пальпации (больше по периферии), местное повышение температуры в области эритемы;
· «периферический валик» в виде инфильтрированных и возвышающихся краев эритемы;
· отек кожи, распространяющийся за пределы эритемы;
· региональный лимфаденит, болезненность при пальпации в области региональных лимфоузлов, лимфангит;
· преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
· отсутствие выраженных болей в очаге воспаления в покое.
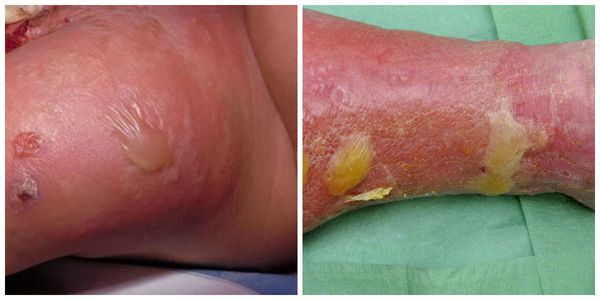
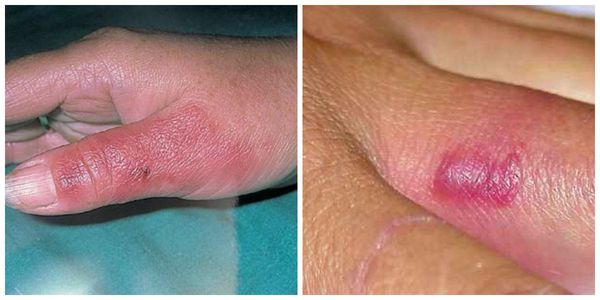
Эритематозно-буллезная форма рожи:
· пузыри (буллы) на фоне рожистой эритемы (см. выше).
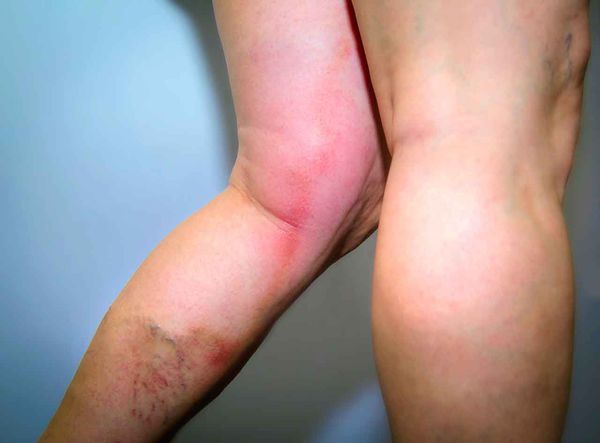
Эритематозно-геморрагическая форма рожи:
· кровоизлияния различных размеров (от небольших петехий до обширных сливных геморрагий) в кожу на фоне рожистой эритемы (см. выше).
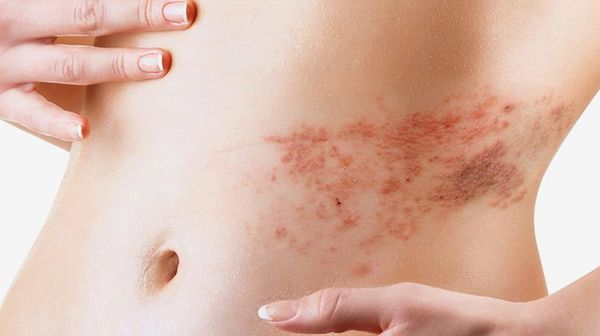
Буллезно-геморрагическая форма рожи:
· пузыри (буллы) разных размеров на фоне рожистой эритемы, заполненные геморрагическим или фиброзно-геморрагическим экссудатом;
· обширные кровоизлияния в кожу в области эритемы.
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота),
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
· выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования[1,2,5,7]:
· общий анализ крови (ОАК): умеренный лейкоцитоз с нейтрофильным сдвигом формулы влево, умеренное повышение скорости оседания эритроцитов (СОЭ);
· общий анализ мочи (ОАМ): в тяжелых случаях – олигурия и протеинурия, в осадке мочи – эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Инструментальные исследования: не специфичны.
Диагностический алгоритм: (схема)
Алгоритм диагностического поиска при наличии у больного эритемы
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне[1,2]
Жалобы:
· лихорадка (Т 38-40 о С);
· озноб;
· слабость;
· вялость;
· недомогание;
· головная боль;
· нарушение сна;
· снижение аппетита;
· ломота в теле;
· тошнота и рвота;
· нарушение сознания;
· судороги;
· парестезии, чувство распирания или жжения, неинтенсивные боли, покраснение, наличие высыпаний в области кожи.
Анамнез:
· острое начало болезни.
Наличие провоцирующих факторов:
· нарушения целостности кожных покровов (ссадины, царапины, раны, расчёсы, уколы, потёртости, трещины и др.);
· ушибы;
· резкая смена температуры (переохлаждение, перегревание);
· инсоляция;
· лучевая терапия;
· эмоциональные стрессы.
Наличие предрасполагающих факторов:
· фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность (варикозная болезнь вен), хроническая (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзема и др.;
· наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
· профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
· хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Эритематозная форма:
· Пораженный участок кожи характеризуется эритемой, отеком и болезненностью. Эритема равномерной яркой окраски с четкими границами с тенденцией к периферическому распространению, возвышается над интактной кожей. Ее края неправильной формы (в виде «языков пламени», «географической карты»). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная форма:
· Начинается так же, как и эритематозная. Однако спустя 1-3 суток с момента заболевания на месте эритемы происходит отслойка эпидермиса и образуются различных размеров пузыри, заполненные серозным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма:
· На фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическая форма:
· Протекает подобно эритематозно-буллезной форме, однако образующиеся в процессе заболевания на месте эритемы пузыри заполнены не серозным, а геморрагическим экссудатом.
· Регионарный лимфаденит (увеличение и болезненность регионарных по отношению к пораженному участку кожи лимфатических узлов).
· Лимфангит (продольной формы изменения кожи, сопровождающиеся гиперемией, уплотнением и болезненностью).
Критерии тяжести рожи:
· выраженность симптомов интоксикации;
· распространенность и характер местного процесса.
Легкая (I) форма:
· субфебрильная температура тела, слабо выражены симптомы интоксикации, длительность лихорадочного периода 1-2 дня;
· локализованный (чаще эритематозный) местный процесс.
Среднетяжелая (II) форма:
· повышение температуры тела до 38 – 40°С, длительность лихорадочного периода 3-4 дня, умеренно выражены симптомы интоксикации (головная боль, озноб, мышечные боли, тахикардия, гипотония, иногда тошнота, рвота);
· локализованный или распространенный процесс, захватывающий две анатомические области.
Тяжелая (III) форма:
· температура тела 40°С и выше, длительность лихорадочного периода более 4-х дней, выражены симптомы интоксикации (адинамия, сильная головная боль, повторная рвота, иногда бред, спутанность сознания, изредка явления менингизма, судороги, значительная тахикардия, гипотония);
выраженный местный процесс, нередко распространенный, часто с наличием обширных булл и геморрагий, даже при отсутствии резко выраженных симптомов интоксикации и гипертермии.
Лабораторные исследования [1,2,4,5,7]
· ОАК: лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, тромбоцитопения, увеличение СОЭ.
· ОАМ: протеинурия, цилиндрурия, микрогематурия (при тяжелом течении заболевания в результате токсического поражения почек).
· С-реактивный белок: повышение содержания.
· биохимический анализ крови (по показаниям): определение содержания общего белка, альбумина, электролитов (калий, натрий), глюкозы, креатинина, мочевины, остаточного азота).
· коагулограмма: при нарушениях в сосудисто-тромбоцитарном, прокоагулянтном, фибринолитическом звеньях у больных с тяжелыми геморрагическими формами рожи – определение времени свертывания крови, активированного частичного тромбопластинового времени, протромбинового индекса или отношения, фибриногена, тромбинового времени.
· сахар крови (по показаниям);
· иммунограмма (по показаниям).
Инструментальные исследования
· ЭКГ (по показаниям);
· рентгенография органов грудной клетки (по показаниям);
· УЗИ органов брюшной полости, почек (по показаниям).
Диагностический алгоритм
Алгоритм диагностического поиска при наличии у больного эритемы
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ.
Инструментальные исследования
·ЭКГ (по показаниям);
·рентгенография органов грудной клетки (по показаниям);
·УЗИ органов брюшной полости, почек (по показаниям).
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Флегмона | Общие симптомы: острое начало, выраженные симптомы интоксикации, лихорадка, эритема с отеком, изменения в общем анализе крови (нейтрофильный лейкоцитоз, повышение СОЭ) | Консультация хирурга | В месте локализации процесса возникает сильная, иногда пульсирующая боль, резкая болезненность при пальпации. Гиперемия кожи не имеет чётких границ, более яркая в центре, развивается на фоне чрезмерно плотного инфильтрата. Позднее инфильтрат размягчается и выявляется флюктуация. Характерен гиперлейкоцитоз с значительным нейтрофильным сдвигом влево, значительно повышенной СОЭ. |
| Тромбофлебит подкожных вен | Эритема, отек, локальная болезненность | консультация хирурга/сосудистого хирурга, |
(рожа свиней)
Эпид.данные: микротравмы кожи при обработке мяса или рыбы, пребывания в природных очагах эризипелоида.
в анамнезе-хронический тонзиллит
Дифференциальной диагноз при локализации рожи на лице
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Отек Квинке | Общие симптомы: эритема, отек | Консультация аллерголога | Внезапное начало, гиперемия и плотный отек, при надавливании которого ямка не образуется. Анамнез: связь с употреблением тех или иных продуктов питания, медпрепаратов и т.д. |
| Периостит верхней челюсти. | Эритема, отек, локальная болезненность | Консультация стоматолога/челюстно-лицевого хирурга | Формирование поднадкостничного абсцесса, отек околочелюстных мягких тканей, боль области пораженного зуба с иррадиацией в ухо, висок, глаз. |
| Абсцедирующийфурункул носа | Эритема, отек, лихорадка | Консультация лор-врача | Через 3-4 дня на верхушке инфильтрата может появиться гнойник, представляющий собой стержень фурункула. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амоксициллин (Amoxicillin) |
| Бензилпенициллин (Benzylpenicillin) |
| Ванкомицин (Vancomycin) |
| Варфарин (Warfarin) |
| Гентамицин (Gentamicin) |
| Гепарин натрия (Heparin sodium) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Имипенем (Imipenem) |
| Индометацин (Indomethacin) |
| Клавулановая кислота (Clavulanic acid) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Меглюмин (Meglumine) |
| Меропенем (Meropenem) |
| Натрия хлорид (Sodium chloride) |
| Нимесулид (Nimesulide) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Преднизолон (Prednisolone) |
| Рокситромицин (Roxithromycin) |
| Спирамицин (Spiramycin) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тейкопланин (Teicoplanin) |
| Триметоприм (Trimethoprim) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефазолин (Cefazolin) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эритромицин (Erythromycin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J04AB) Антибиотики |
| (J01F) Макролиды и линкозамиды |
| (J01E) Сульфаниламиды и триметоприм |
| (J01A) Тетрациклины |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**
Тактика лечения [1, 2, 8].
В амбулаторных условиях осуществляется лечение легких форм рожи.
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета: общий стол (№ 15), обильное питьё. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия. При лечении больных в условиях поликлиники целесообразно назначать один из нижеперечисленных антибиотиков:
· бензилпенициллина натриевая соль 1 000000 ЕД х 6 раз/сутки, в/м, 7-10 дней [УД – А];
или
· амоксициллин/клавуланат внутрь по 0,375- 0,625 г через 2-3/раз в сутки 7-10 дней [УД – А];
или макролиды:
· эритромицин внутрь по 250-500 мг 4 раза/сутки 7-10 дней [УД – А];
· азитромицин внутрь – в 1-й день по 0,5 г, затем в течение 4 дней – по 0,25 г один раз в день (или по 0,5 г в течение 5 дней) [УД – А],
или
· спирамицин внутрь – по 3 млн. МЕ два раза в сутки (курс лечения 7-10 дней) [УД – А]
или
· рокситромицин внутрь – по 0,15 г два раза в день (курс лечения 7-10 дней) [УД – А]или др.
или фторхинолоны:
· левофлоксацин внутрь – по 0,5 г (0,25 г) 1-2 раза в день (курс лечения 7-10 дней) [УД – А].
Патогенетическая терапия:
Нестероидные противовоспалительные препараты (противопоказаны при геморрагических формах рожи):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь, в течение 10–15 дней [ УД – В]
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В]
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [ УД – В]
или
· ибупрофен по 0,2г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Симптоматическая терапия при лихорадке, один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, внутрь [УД – В];
или
парацетамол 500 мг, внутрь [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки[УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки[УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01г внутрь 1 раз в сутки [УД-B].
Перечень основных лекарственных средств
Антибактериальная терапия:
· бензилпенициллина натриевая соль, порошок для приготовления раствора для внутримышечного введения во флаконе 1000000 ЕД [УД – А];
или
· амоксициллин/клавуланат 375мг, 625 мг, внутрь [УД – А];
или
· азитромицин250 мг, внутрь [УД – А];
или
· эритромицин 250мг, 500 мг, внутрь [УД – А];
или
· спирамицин 3 млн. МЕ, внутрь [УД – А];
или
· рокситромицин 150мг, внутрь [УД – А];
или
· левофлоксацин 250 мг, 500 мг, внутрь [УД – А].
Перечень дополнительных лекарственных средств
· индометацин 25 мг, внутрь [УД – В];
или
· диклофенак 25 мг,100мг, внутрь [УД – В];
или
· нимесулид 100 мг внутрь [УД – В];
или
· ибупрофен 200 мг, 400 мг, внутрь [УД – А];
или
· парацетамол 500 мг, внутрь [УД – А];
или
· мебгидролин, 100 мг, внутрь [УД-С];
или
· хифенадин, 25 мг, внутрь [УД-D];
или
· хлоропирамин 25 мг, внутрь [УД – С];
или
· лоратадин 10 мг, внутрь [УД – В];
или
· цетиризин 5-10 мг, внутрь [УД – В].
Таблица сравнения препаратов
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении;
· консультация ревматолога: для дифференциальной диагностики с узловатой эритемой;
· консультация акушер-гинеколога: при роже у беременных женщин;
· консультация клинического фармаколога для коррекции и обоснования лечения;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Профилактические мероприятия [1,2, 3]:
На ПМСП: первичная профилактика:
· информирование пациента по предупреждению микротравм, опрелостей, переохлаждений, тщательное соблюдение личной гигиены, грибковых и гнойничковых заболеваний кожи.
Вторичная профилактика (рецидивов и осложнений):
· своевременная и полноценная этиотропная и патогенетическая терапия первичного заболевания и рецидивов;
· лечение выраженных остаточных явлений – эрозии, сохраняющейся отечности в области местного очага, последствий рожи (стойкого лимфостаза, слоновости);
· лечение длительно и упорно протекающих хронических заболеваний кожи, приводящих к нарушению ее трофики и появлению входных ворот для инфекции;
· лечение очагов хронической стрептококковой инфекции (хронических тонзиллитов, синуситов, отитов и др.);
· лечение нарушений лимфо- и кровообращения в коже в результате первичных и вторичных лимфостазов и слоновости; хронических заболеваний периферических сосудов; лечение ожирения, сахарного диабета (частая декомпенсация которого наблюдается при роже);
· бициллинопрофилактика.
Профилактическое введение бициллина-5 осуществляется в дозе 1500000 ЕД 1 раз в 3-4 недели реконвалесцентам после полноценной терапии рожи в остром периоде болезни. Перед его введением за 15-20 минутдля предупреждения аллергических осложнений рекомендуется инъекция десенсибилизирующих препаратов.
Существуют следующие методы бициллинопрофилактики:
· круглогодичная (при частых рецидивах) на протяжении 2-3 лет с интервалом введения препарата 3 недели (в первые месяцы интервал может быть сокращен до 2 недель);
· сезонная (в течение 4 месяцев три сезона). Препарат начинают вводить за месяц до начала сезона заболеваемости;
· однокурсовая для предупреждения ранних рецидивов на протяжении 4-6 месяцев после перенесенного заболевания.
Мониторинг состояния пациента: проводится врачами КИЗ/врачами общей практики с привлечением врачей других специальностей путем диспансеризации.
Для 1-й группы:
· Регулярный, не реже 1 раза в 3 месяца, врачебный осмотр больных, что позволяет своевременно выявлять ухудшение их состояния, нарастание явлений лимфостаза, обострение хронических сопутствующих заболеваний кожи и очагов хронической стрептококковой инфекции, способствующих развитию рецидивов рожи.
· Систематическое лабораторное обследование больных, включающее клинический анализ крови, определение уровня С-реактивного белка. Профилактическое круглогодичное (непрерывное) на протяжении 2-3 лет введение Бициллина-5 по 1,5 млн. ЕД 1 раз в 3-4 недели, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов).
· Повторное физиотерапевтическое лечение при наличии стойкого лимфостаза.
· Санация очагов хронической ЛОР-инфекции.
· Лечение кожной опрелости, микозов и других сопутствующих заболеваний кожи.
· Лечение в специализированных лечебных учреждениях хронических заболеваний сосудов, эндокринных заболеваний.
· Трудоустройство больных при неблагоприятных условиях работы. Диспансерное наблюдение больных этой группы целесообразно в течение 2–3 лет (при отсутствии рецидивов). В максимальных сроках наблюдения (3 года) нуждаются больные с особо отягощенными сопутствующими заболеваниями (трофическими язвами, другими дефектами кожи, лимфореей, глубокими трещинами кожи при гиперкератозе, папилломатозе, перенесшие операции по поводу слоновости).
Для 2-й группы:
· Регулярный врачебный осмотр не реже 1 раза в 6 месяцев.
· Ежегодное лабораторное обследование перед сезоном рецидива (клинический анализ крови, определение уровня С-реактивного белка).
· Профилактическое сезонное введение бициллина-5 (1,5 млн. ЕД 1 раз в сутки, в/м (за 1 час до введения бициллина – 5 необходимо назначение антигистаминных препаратов) за 1 месяц до начала сезона заболеваемости у больного с 3-недельным интервалом на протяжении 3-4 месяцев ежегодно 3 сезона.
· При наличии соответствующих показаний – санация очагов хронической ЛОР-инфекции, лечение сопутствующих хронических заболеваний кожи и др.
Для 3-й группы:
· Врачебный осмотр через 1–4 месяца при необходимости и через 6 месяцев после перенесенного заболевания.
· Лабораторное обследование в начале и конце диспансерного наблюдения (клинический анализ крови, определение уровня С-реактивного белка).
· Физиотерапевтическое лечение прогностически неблагоприятных остаточных явлений рожи.
· Курсовое профилактическое введение бициллина-5 интервалом 3 недели на протяжении 4-6 месяцев.
Индикаторы эффективности лечения:
Критерии эффективности диспансерного наблюдения и лечения лиц, перенесших рожу:
· предупреждение рецидивов болезни, снижение их количества;
· купирование отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Госпитализация в стационар по показаниям.
Транспортировать больного машиной скорой помощи в положении лежа с учетом болевого синдрома и признаков интоксикации.
Для снижения температуры тела и купирования болевого синдрома-введение 2,0 мл 50% раствора анальгина (можно в комбинации с 1% раствором димедрола 2,0).
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения[1,2,8]
Немедикаментозное лечение
Постельный режим – до нормализации температуры, при поражении нижних конечностей – в течение всего периода заболевания.
Диета №15– полноценная, легкоусвояемая пища, обильное питье. При наличии сопутствующей патологии (сахарный диабет, заболевание почек и др.) назначают соответствующую диету.
Медикаментозное лечение
Этиотропная терапия
| Стандартная схема лечения среднетяжелых форм | Стандартная схема лечения тяжелых форм | Стандартная схема лечения рецидивирующей рожи, тяжелой формы и осложнений | Альтернатив ная схема лечения тяжелой формы и осложнений |
+
Клиндамицин 300 мг х 4 раза в сут. в/м, в/в
(разовая доза м.б. увеличена до 600 мг),
10 дней
1000000 ЕД х 6-8 раз/сут. в/м, 10 дней
+
Гентамицина сульфат
80 мг х 3 раза в сутки в/м,
10 дней.
1000000 ЕД х6-8 раз/сут. в/м, 10 дней
+
Клиндамицин 300 мг х4 раза в сут. в/м, в/в
(разовая доза м.б. увеличена до 600 мг),
10 дней
При непереносимости антибиотиков классов пенициллина и цефалоспоринов используются один из антибиотиков других классов (макролиды, тетрациклины, сульфаниламиды и ко-тримоксазол, рифимицины).
Препараты резерва для лечения тяжелых форм рожи – карбапенемы (имипенем, меропенем), гликопептиды (ванкомицин, тейкопланин).
Патогенетическая терапия:
Нестероидные противовоспалительные препараты (одновременно с антибиотикотерапией с учетом противопоказаний, курс 7-10 дней):
· индометацин по 0,025 г 2-3 раза в сутки, внутрь [ УД – В];
или
· диклофенак по 0,025 г 2-3 раза в сутки, внутрь, в течение 5-7 дней [УД – В];
или
· нимесулид по 0,1 г 2-3 раза в сутки, внутрь, в течение 7–10 дней [УД – В];
или
· ибупрофен по 0,2 г, 2-3 раза в сутки, внутрь в течение 5-7 дней [УД – В].
Десенсибилизирующая терапия:
· мебгидролин внутрь по 0,1-0,2 г 1- 2 раза в сутки [УД – С];
или
· хифенадин внутрь по 0,025 г — 0,05 г 3—4 раза в сутки [УД – D];
или
· хлоропирамин внутрь по 0,025 г 3-4 раза в сутки [УД – С];
или
· цетиризин внутрь по 0,005-0,01г 1 раз в сутки, 5-7 дней [УД-B];
или
· лоратадин по 0,01 г внутрь 1 раз в сутки [УД-B].
Глюкокортикостероиды назначаются при упорно рецидивирующей рожей, с развитием лимфостаза: преднизолон внутрь, по 30 мг в сутки с постепенным ее снижением суточной дозы (курсовая доза 350-400 мг)[УД – В].
Для улучшения микроциркуляции и реологических свойств крови, с антиагрегантной целью (с учетом показателей коагулограммы):
· пентоксифиллин 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, в/в курс от 10 дней до 1 месяца [УД – В];
или
· гепарин подкожно (через каждые 6 часов) 50-100 ЕД/кг/сутки 5-7 дней [УД – А];
или
· варфарин2,5-5 мг/сут, внутрь;
или
· эноксапарин натрия 20-40 мг 1 раз/сутки п/к.
Симптоматическая терапия
При лихорадке:
один из нижеперечисленных препаратов:
· ибупрофен 200 мг, 400 мг, по 3-4 раза в день [УД – В];
или
· диклофенак 75 мг/2 мл, в/м [УД – В];
или
· парацетамол 500 мг, внутрь, с интервалом не менее 4 часов [УД – В];
или
· парацетамол (1г/6,7мл)1,5г-3 г в сутки в/в [УД – В].
Перечень основных лекарственных средств
· бензилпенициллина натриевая соль, для внутримышечного введения 1000000 ЕД;
· или цефтриаксон, для инъекций для внутримышечного и внутривенного введения 1г.
· или ципрофлоксацин, для инфузий 0,2%, 200 мг/100 мл; 1% раствор по 10 мл (концентрат, подлежащий разведению);
· или гентамицина сульфат, 4% для инъекций 40 мг/1 мл в ампулах 2 мл;
· клиндамицин, для внутримышечного и внутривенного введения 150 мг/мл, в 2 мл.
· или цефазолин, для внутримышечного и внутривенного введения, 0,5г, 1,0 г, 2,0г.
· или линкомицин, для внутримышечного и внутривенного введения, 300 мг, 600 мг.
· или цефуроксим, в/в и в/м введения, 750мг, 1,5г.
· или цефотаксим, в/в и в/м введения, 1,0 г.
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
| Антибиотик, биосинтетические пенициллины | бензилпенициллина натриевая соль | Активен в отношении грам «+» кокков (стрептококков) | Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. | А |
| Антибиотик, цефалоспорин III поколения | цефтриаксон | Активен в отношении грам «+», грам «-» м/о. Устойчив к бета-лактамазным ферментам. Хорошо проникает в ткани и жидкости. Период полувыведения 8-24ч. | Низкая активность к анаэробным патогенам. | А |
| Антибиотик, цефалоспорин I поколения | цефазолин | Активен в отношении грам «+», и некоторых грам «-» м/о., Spirochaetaceae и Leptospiraceae. | НеэффективенвотношенииP. aeruginosa, индолположительныхштаммовProteusspp., M. tuberculosis, анаэробныхмикроорганизмов | А |
| Антибиотик, цефалоспорин II поколения | цефуроксим | Оказывает бактерицидное действие. Высокоактивен в отношении грам «+», и некоторых грам «-» м/о. | Неактивен в отношении Clostridium difficile, Pseudomonas spp., Campylobacter spp., Acinetobacter calcoaceticus, Listeria monocytogenes, устойчивые к метициллину штаммы Staphylococcus aureus, Staphylococcus epidermidis, Legionella spp., Streptococcus (Enterococcus) faecalis, Morganella morganii, Proteus vulgaris, Enterobacter spp., Citrobacter spp., Serratia spp., Bacteroides fragilis. | А |
| Антибиотик, цефалоспорин III поколения | цефотаксим | Антибиотик широкого спектра действия. Оказывает бактерицидное действие., Высокоактивен в отношении грам «+», грам «-» м/о. | Устойчив к большинству бета-лактамаз грамположительных и грамотрицательных микроорганизмов. | |
| Фторхинолоны | ципрофлоксацин | Активен в отношении некоторых грам «+», грам «-» м/о. антисинегнойный препарат | Умеренная активность к Str.pn. При подозрении или наличии инфекции вызванной Pseudomonas aeruginosa | A |
| Антибиотик, аминогликозид | гентамицина сульфат | Потенцирует действие b-лактамных антибиотиков | Низкая активность к анаэробным патогенам. Ото-нефротоксическое действие | А |
| Антибиотик, линкозамид | клиндамицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.) | НизкаяактивностькClostridium sporogenesиClostridiumtertium | А |
| Антибиотик, линкозамид | линкомицин | Бактериостатик, активен в отношении грам «+», грам «-» м/о (Strept.,Staph.), Corynebacteriumdiphtheriae, анаэробных бактерий Clostridiumspp., Bacteroidesspp., Mycoplasmaspp. | Низкая активность к большинству грамотрицательных бактерий, грибам, вирусам, простейшим. | А |
| Антигиcтаминные препараты | мебгидролин | Антигистаминное и противоаллергическое действие | Побочные эффекты: повышенная утомляемость, головокружение, парестезии; при использовании высоких доз — замедление скорости реакций, сонливость, нечеткость зрительного восприятия; редко — сухость во рту, тошнота, изжога, раздражение слизистой оболочки желудка, боль в эпигастральной области, рвота, запор, нарушение мочеиспускания. гранулоцитопения, агранулоцитоз. | С |
| хифенадин | Антигистаминное и противоаллеогическое действие. | Оказывает умеренное антисеротониновое действие. | D | |
| хлоропирамин | В сыворотке крови не накапливается, следовательно, даже при длительном применении не вызывает передозировки. Благодаря высокой антигистаминной активности, наблюдается быстрый лечебный эффект. | Побочные эффекты – сонливость, головокружение, заторможенность реакций и др. – присутствуют, хотя и выражены слабее. Лечебный эффект кратковременный, чтобы его продлить, хлоропирамин комбинируют с Н1-блокаторами, не обладающими седативными свойствами. | C | |
| лоратадин | Высокая эффективность при терапии аллергических заболеваний, не вызывает развития привыкания, сонливости. | Случаи появления побочных эффектов редки, они проявляются тошнотой, головной болью, гастритом, возбуждением, аллергическими реакциями, сонливостью. | B | |
| цетиризин | Эффективно предупреждает возникновение отеков, уменьшает капиллярную проницаемость, купирует спазм гладкой мускулатуры, не обладает антихолинергическим и антисеротониновым действием. | Неправильное применение препарата может привести к головокружению, мигрени, сонливости, аллергическим реакциям. | В | |
| НПВС | индометацин | Сильная выраженная противовоспалительная активность | Частое развитие нежелательных реакций. может привести к развитию аспириновой бронхиальной астме | В |
| диклофенак | Сильная выраженная противовоспалительная активность | Повышение риска развития сердечно-сосудистых осложнений. | В | |
| нимесулид | Оказывает противовоспалительное, анальгезирующее, жаропонижающее и антиагрегантное действие. | При передозировке могут развиться опасные для жизни состояния: падение давления, сбои сердечного ритма, дыхания, острая почечная недостаточность. | В | |
| ибупрофен | Преобладает анальгезирующее и жаропонижающее действие | Повышение риска возникновения токсической амблиопии. | В | |
| парацетамол | Преимущественно «центральное» анальгезирующее и жаропонижающее действие | Гепатотоксическое и нефротоксическое действие(при длительном приеме в больших дозах) | В |
Хирургическое вмешательство
В остром периоде при эритематозно-буллезной форме рожистого воспаления:
· вскрытие неповрежденных пузырей, удаление экссудата, наложение повязки с жидкими антисептиками (0,02% раствор фурацилина, 0,05% раствор хлоргексидина, 3% раствор перекиси водорода).
При обширных мокнущих эрозиях:
· местное лечение – марганцевые ванны для конечностей, затем наложение повязки с жидкими антисептиками.
При гнойно-некротических осложнениях рожистого воспаления:
· хирургическая обработка раны – иссечение некротизированных тканей, наложение повязки с жидкими антисептиками.
Категорически противопоказаны мазевые повязки (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) в острый период болезни.
Другие виды лечения
Физиолечение
Субэритемные дозы УФО на область воспаления и токи ультразвуковой частоты на область региональных лимфатических узлов (5-10 процедур);
Метод низкоинтенсивной лазеротерапии с противовоспалительной целью, для нормализации микроциркуляции в очаге воспаления, восстановления реологических свойств крови, усиления репаративных процессов от 2 до 12 сеансов, с интервалами 1-2 суток.
Показания для консультации специалистов:
· консультация хирурга: для дифференциальной диагностики с абсцессом, флегмоной; при тяжелых формах рожистого воспаления (эритематозно-буллезной, буллезно-геморрагической), хирургических осложнениях (флегмона, некроз);
· консультация ангиохирурга: при развитии хронической венозной недостаточности, тромбофлебитов, трофических язв;
· консультация дерматовенеролога: для дифференциальной диагностики с контактными дерматитами, микозами стоп;
· консультация реаниматолога: определение показаний для перевода в ОАРИТ;
· консультация эндокринолога: при сопутствующих заболеваниях – сахарном диабете, ожирении.
· консультация оториноларинголога: при заболеваниях ЛОР-органов;
· консультация клинического фармаколога для коррекции и обоснования терапии;
· консультация физиотерапевта: для назначения физиолечения;
· консультация аллерголога при дифференциальной диагностике с отеком Квинке.
Показания для перевода в отделение интенсивной терапии и реанимации:
При развитии осложнений:
· инфекционно-токсическая энцефалопатия;
· инфекционно-токсический шок;
· вторичные пневмонии и сепсис (у лиц, страдающих иммунодефицитом).
Индикаторы эффективности лечения:
Клинические индикаторы:
При первичной роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· купирование местного воспалительного процесса;
· восстановление трудоспособности.
При рецидивирующей роже:
· купирование общетоксического синдрома (нормализация температуры тела);
· ликвидация или уменьшение отечного синдрома, стойкого лимфостаза, других остаточных явлений и последствий болезни;
· уменьшение количества рецидивов.
Лабораторные индикаторы:
· Нормализация показателей ОАК.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации (инфекционный стационар/отделение или хирургическое отделение):
— среднетяжелое и тяжелое течение рожи независимо от локализации процесса (особенно буллезно-геморрагическая форма рожи);
— наличие тяжелых сопутствующих заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— возраст больных старше 70 лет заболеваний независимо от степени интоксикации, характера местного процесса и его локализации;
— течение рожи на фоне стойких нарушений лимфообращения и заболевания периферических сосудов конечностей, выраженных дефектов кожи (рубцов, язв и т.д.) независимо от степени интоксикации, характера местного процесса и его локализации;
— частые рецидивы рожи и ранние рецидивы независимо от степени интоксикации, характера местного процесса и его локализации;
— осложнения рожи.
Информация
Источники и литература
Информация
| ИТШ | инфекционно-токсический шок |
| КИЗ | кабинет инфекционных заболеваний |
| МНО | международное нормализованное отношение |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОПН | острая почечная недостаточность |
| СОЭ | скорость оседания эритроцитов |
| СРБ | С-реактивный белок |
| УЗИ | ультразвуковое исследование |
| УФО | ультрафиолетовое облучение |
| ЭКГ | электрокардиограмма |
Список разработчиков:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный взрослый инфекционист МЗСР РК.
2) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
3) Ким Антонина Аркадьевна – кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», доцент, заведующая кафедрой инфекционных болезней и дерматовенерологии.
4) Муковозова Лидия Алексеевна – доктор медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей» профессор кафедры неврологии и инфекционных болезней.
5) Нурпеисова Айман Женаевна – КГП «Поликлиника №1» Управление здравоохранения Костанайской области, заведующая отделением, врач-инфекционист, главный внештатный инфекционист Костанайской области.
6) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии», врач – клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов: Дуйсенова Амангуль Куандыковна – доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.