распад поджелудочной железы последствия и жизнь
Можно ли жить без поджелудочной железы?
Поджелудочная железа — важный орган, который производит пищеварительные ферменты и гормоны. Однако, при некоторых тяжелых болезнях, например, рецидивирующем панкреатите или раке, орган приходится удалять.
В целом современная медицина располагает возможностями, которые позволяют компенсировать функции удаленной поджелудочной железы. Но при этом важны два момента:
Какие медицинские процедуры помогают жить без поджелудочной железы?
Операция по удалению поджелудочной железы называется панкреатэктомией. Еще какие-то десятилетия назад такие хирургические вмешательства были невозможны. Если у человека сильно нарушались функции поджелудочной железы, это было приговором. В настоящее время ситуация изменилась.
В первую очередь утрата данного органа опасна тем, что в организме перестает вырабатываться инсулин — единственный гормон, который снижает уровень сахара в крови. У пациента развивается тяжелейший сахарный диабет. В связи с этим придется до конца жизни придерживаться специальной диеты и вводить препараты инсулина.
Другая важная функция поджелудочной железы состоит в том, что она выделяет в двенадцатиперстную кишку пищеварительные ферменты. Если этого не происходит, организм человека перестает усваивать некоторые питательные вещества. Ситуацию помогают исправить ферментные препараты, их тоже придется принимать пожизненно.
В 2016 году было проведено исследование, которое показало, что среди людей, перенесших удаление поджелудочной железы не по поводу рака, примерно три четверти (75%) выжили в течение 7 лет и дольше. Среди тех, у кого панкреатэктомия была проведена по поводу злокачественной опухоли, выживших было от 30% до 64%, в зависимости от типа и стадии рака.
Какая она — жизнь после панкреатэктомии?
После операции больной находится на жидкой диете. Твердая пища вводится в рацион постепенно, в течение длительного времени. Назначается пожизненная диета с низким содержанием углеводов. Для того чтобы избежать сильных скачков уровня сахара в крови, врач может порекомендовать более частые приемы пищи в течение дня небольшими порциями.
Лечение инсулином и ферментными препаратами придется проводить всю оставшуюся жизнь.
Ферменты принимают во время каждого приема пищи. Инсулин вводят при помощи специальной шприц-ручки. В качестве альтернативы врач может порекомендовать инсулиновую помпу. Она представляет собой небольшое устройство размером примерно с мобильный телефон, соединенное катетером с иглой, которая находится под кожей. Пациент носит инсулиновую помпу 24 часа в сутки, она регулярно вводит в организм инсулин.
Каков прогноз?
Прогноз зависит от основного заболевания, по поводу которого у человека удалили поджелудочную железу. Если это был панкреатит, то после операции фактически наступает выздоровление. При раке поджелудочной железы есть вероятность рецидива, метастазов. Эти состояния требуют дальнейшего лечения и ухудшают прогноз.
Если соблюдать все рекомендации врача и вовремя принимать препараты, после панкреатэктомии можно вести вполне полноценную жизнь.
Международная клиника Медика24 — это современное оборудование экспертного уровня и опытные врачи. Наши возможности позволяют выполнять сложные хирургические вмешательства с минимальными рисками. Свяжитесь с нами: +7 (495) 230-00-01
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
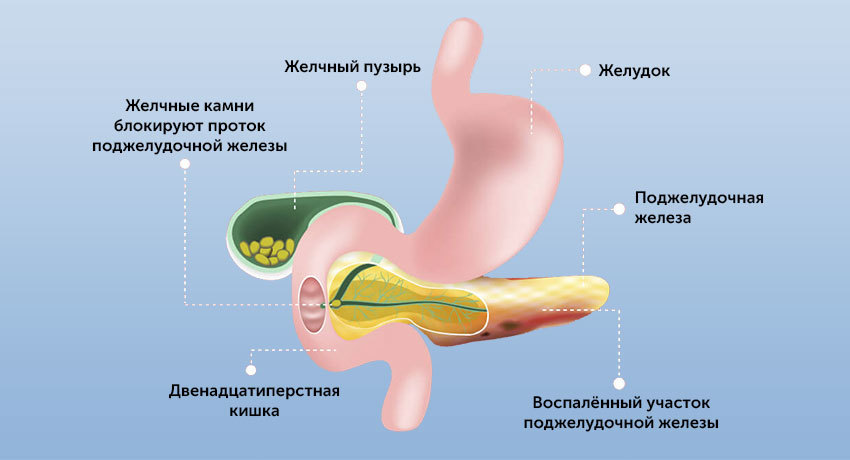
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
Симптомы
Острый панкреатит имеет характерные симптомы:
Мы вам перезвоним, оставьте свой номер телефона
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
Мы вам перезвоним, оставьте свой номер телефона
Панкреонекроз
Панкреонекроз – осложнение такого тяжелого заболевания, как острый панкреатит (воспаление поджелудочной железы). Как правило, смертность при панкреонекрозе поджелудочной железы составляет 40-70%, и это только при условии, что пациентов начинают лечить своевременно с использованием самых современных медицинских методик.
Для некротического панкреатита характерно отмирание какого-либо участка или всей поджелудочной железы. Происходит это в результате воздействия на ткани определенных ферментов, которые вырабатывает сама поджелудочная железа, в сочетании с инфекционным процессом, перитонитом и другими обострениями.
Согласно статистике, порядка 70% больных панкреонекрозом длительное время в чрезмерном количестве употребляли алкогольные напитки. Еще 30% больных панкреонекрозом поджелудочной железы ранее болели желчнокаменной болезнью. Таким образом, самыми распространенными причинами панкреонекроза являются: злоупотребление спиртными напитками; регулярное переедание, злоупотребление слишком жирной или жареной пищей; тяжелые вирусные и инфекционные заболевания; желчнокаменная болезнь; язвенная болезнь желудка и 12-перстной кишки; перенесенные ранее оперативные вмешательства или травмы брюшной полости.
На сегодняшний день панкреонекроз считается одним из наиболее опасных заболеваний брюшной полости, при котором страдает не только поджелудочная, но также нарушается работа других органов пищеварения. В процессе прогрессирования заболевания происходит сначала отек поджелудочной железы, после чего в ней появляются участки некротической ткани. Если панкреонекроз вовремя не продиагностировать и не приступить к незамедлительному лечению, к процессу некроза поджелудочной нередко добавляется также и абсцесс.
Развитие этой тяжелой болезни происходит в три этапа: На первом этапе развития панкреонекроза происходит токсемия. На данном этапе у больного в крови появляются токсины, имеющие бактериальную природу. При этом в крови вовсе не обязательно наличие микробов, которые эти самые бактерии вырабатывают. Абсцесс образуется в поджелудочной железе на втором этапе панкреонекроза. Нередко абсцесс образуется и в близлежащих органах. На третьем этапе в тканях поджелудочной железы, а также в забрюшинной клетчатке происходят гнойные изменения.
Самым главным симптомом некроза поджелудочной является острая боль в левом подреберье, которая отдает в плечо, бок и спину, а иногда и в область сердца. Боль постоянная, но иногда может немного утихать, особенно если принять горизонтальное положение и прижать колени к животу. Характер болей во многом зависит от протекания панкреонекроза, его причин и формы: 6% больных характеризуют боль как умеренную; 10% из-за сильных болей находятся в состоянии коллапса; 40% больных испытывают острые боли; 44% описали боли как очень сильные, практически нестерпимые. Еще одним неотъемлемым симптомом панкреонекроза поджелудочной железы является рвота, которая, кстати сказать, облегчения пациенту не приносит. В результате постоянной рвоты у больного происходит обезвоживание организма. Так как в плазме крови у больного некрозом поджелудочной наблюдается увеличение концентрации вазоактивных компонентов, то еще одним косвенным симптомом является продолжительное покраснение лица. А вот когда больной входит в состояние коллапса, кожные покровы его, наоборот, бледнеют. При данном заболевании в крови повышается уровень эластазы, которая в чрезмерном количестве склонна разрушать кровеносные сосуды, что способствует возникновению кровотечений в пищеварительном тракте. Следствием разрушения кровеносных сосудов и некротических явлений в поджелудочной железе являются пятна на ягодицах сине-фиолетового цвета. Также их можно наблюдать на передней брюшной стенке, боках и вокруг пупка. Это далеко не все симптомы панкреонекроза. Например, при обследовании больного в плевральной, брюшной полости, а также в полости перикарда можно обнаружить выпот.
Прогноз данного заболевания во многом зависит от адекватного и своевременного лечения панкреонекроза, а также от степени поражения поджелудочной железы. Большое значение в успешном лечении играет ранняя диагностика заболевания. Преимущественно панкреонекроз у пациентов удается диагностировать на первой стадии. В качестве лечения панкреонекроза на первой стадии применяют медикаменты, при помощи которых блокируется работа поджелудочной железы. Операция при панкреонекрозе на первой стадии развития не является целесообразной, так как невозможно четко выявить, какой именно участок поджелудочной подвергся некрозу. Во избежание различных гнойных процессов больному помимо лекарственных препаратов, блокирующих работу поджелудочной железы, назначают антисептические и антибактериальные лекарственные средства, а также иммуностимуляторы.
При своевременном и правильном лечении панкреонекроза его прогрессирование можно остановить на ранней стадии без развития каких-либо серьезных осложнений. Однако гораздо чаще развивается воспаление, и поджелудочная железа уничтожает сама себя. Тогда целесообразно проведение операции при панкреонекрозе, которая подразумевает удаление разрушенной ткани поджелудочной железы. Операция при панкреонекрозе очень тяжело переносится пациентом и для хирурга также связана с определенным риском, поэтому прибегают к ней только в крайних случаях. Зачастую происходит интоксикация организма, когда многие органы просто отказываются работать.
Выжить при панкреонекрозе удается меньше, чем половине больных. Если же все-таки кому-то выпал счастливый билет, то на протяжении всей оставшейся жизни этому человеку необходимо очень бережно относиться к своему здоровью. На все излишества нужно наложить пожизненное табу. В пищу необходимо употреблять только тушеные или приготовленные на пару блюда дробными порциями по 5-6 раз в день. Вся еда должна быть нейтральной температуры – слишком горячая или холодная еда раздражает желудок и способствует активизации работы поджелудочной. Жирная пища также под запретом, так как она долго переваривается и излишне напрягает поджелудочную железу. Запрещено употреблять все соленое, сладкое и копченое, так как такая еда способствует воспалительным процессам. В пищу можно употреблять подсушенный хлеб, отварные овощи, кисломолочные продукты, нежирное мясо, легкие бульоны и каши на воде. Навсегда следует забыть о свежих овощах и фруктах, майонезе, специях, шоколаде, мягком хлебе, газированных напитках, молоке, различных консервах и алкоголе.
Что убивает поджелудочную железу? Врач-гастроэнтеролог о болезни и путях ее решения
Развитие панкреатита не зависит от возраста, но напрямую связано с образом жизни. Отчасти по этой причине недавно не стало известного шведского диджея и музыкального продюсера Авичи. Парень ушел из жизни в 28 лет. О том, как отличить заболевание от других и с помощью чего бороться с ним, рассказывает врач-гастроэнтеролог и диетолог Лилия Косникович.
Что такое хронический панкреатит, и как разобраться в симптомах
— Хронический панкреатит — воспалительное заболевание поджелудочной железы. Со временем оно может приводить к повреждению структуры органа по типу фиброза — замещения нефункционирующей тканью. Иногда также образовываются микрокамни в протоках, кальцинаты и кисты в железе. Недуг характеризуется наличием болевого синдрома и постепенным развитием ферментативной недостаточности.
Многие пациенты сегодня прежде, чем обратиться к врачу, читают информацию в интернете. Они думают, что панкреатит проявляется эпигастральной опоясывающей болью (боль вверху живота). Если дискомфорт носит другой характер, значит, и болезнь иная.
— Это не всегда так. Основные клинические проявления зависят от фазы, в которой находится болезнь. Первый этап развития заболевания (условно первые 5 лет течения болезни) характеризуется отсутствием боли. Здесь речь может идти о расстройствах пищеварения — диспепсии. Она проявляется вздутием живота, отрыжкой, тяжестью в верхних отделах живота. Часто первые симптомы хронического панкреатита тяжело отличить от функциональной диспепсии — одного из самых частых функциональных заболеваний желудка. Оно возникает из-за повышения кислотности в организме и нарушения сокращения пищеварительного органа. Подобные недуги могут быть проявлениями психосоматики и возникать на фоне депрессии, тревожных расстройств.
О стадиях панкреатита
Панкреатит развивается постепенно. На первой стадии у человека может наблюдаться снижение аппетита, тошнота, отрыжка, вздутие живота… Это так называемые доклинические проявления. Желательно обратиться к врачу уже на этом этапе. Первая фаза хронического панкреатита плохо диагностируется. На ультразвуковом исследовании и магнитно-резонансной томографии изменения структуры органа еще не видны. Вот почему поставить диагноз вначале сложно. Однако при раннем течении болезни ее легче лечить и можно избежать осложнений.
— Вторая фаза характеризуется клиническими проявлениями (у 5% населения эта стадия может быть безболезненной). Распространенность боли зависит от локализации воспалительного процесса (головка, тело или хвост органа). Боли могут быть только в верху живота (в эпигастральной области), распространяться по всей верхней половине живота и иметь опоясывающий характер. Важно понимать: просто так сильнейший дискомфорт не возникает. Не бывает, что сегодня ничего нет, а завтра есть. Болезнь прогрессирует постепенно и не заметить ее нельзя.
Врач объясняет, что в Беларуси около 90% случаев панкреатита связаны с чрезмерным употреблением алкоголя. Остальные 10% — это наследственные факторы и наличие желчекаменной болезни. Ожирение редко становится причиной развития хронического воспаления в поджелудочной железе.
Затем наступает третья фаза, которая характеризуется наличием ферментативной недостаточности поджелудочной железы и проявляется диареей.
Как предотвратить заболевание
— Поэтому, чтобы быть здоровым, нужно ограничить употребление алкоголя и отказаться от курения. Из-за того, что панкреатит может развиться вследствие наличия желчекаменной болезни, пациентам часто удаляют желчный вместе с камнями. Это делается в профилактических целях, чтобы не допустить развитие панкреатита.
О правильной диагностике
— Диагностика имеет большое значение. В мире сегодня проводится исследование панкреагенной ферментативной недостаточности. Для этого проверяется анализ кала на эластазу. Этот фермент выделяется поджелудочной железой и участвует в переваривании пищи. У нас такие исследования пока не проводятся.
Для выявления структурных изменений в железе я рекомендую пациентам не только УЗИ органов брюшной полости, но и магнитно-резонансную томографию поджелудочной железы. Важно также максимальное сотрудничество с врачом, оценка всех клинических проявлений и обследований.
Если случился приступ острого панкреатита, что делать?
Врач объясняет: если случился приступ боли в верхних отделах живота, первым делом нужно принять спазмолитик (2 таблетки но-шпы). Если не помогает, вызывать скорую помощь и далее действовать по рекомендации доктора.
— Именно врач решит, какие анализы необходимо сдать. Как правило, это общий анализ мочи и крови, биохимический анализ крови на ферменты поджелудочной железы. Доктор изучит результаты и отличит острый панкреатит от язвы двенадцатиперстной кишки или функциональной диспепсии, назначит грамотное лечение.
Острый панкреатит и панкреонекроз
Острый панкреатит – состояние, требующее неотложного лечения. Если квалифицированная помощь не оказана вовремя, возможно развитие угрожающего жизни состояния – панкреонекроза.
Принято считать, что панкреатит чаще всего развивается у людей, злоупотребляющих алкоголем. Это не так. Если человек выпивает алкоголь регулярно изо дня в день, поджелудочная железа адаптируется к этому воздействию, а для возникновения воспаления нужен серьёзный толчок. Чаще всего панкреатит развивается как раз у тех, кто выпил недоброкачественный алкоголь. Частая история: с острой болью в животе, которая потом оказывается панкреатитом, в стационар поступает молодой человек, который где-то развлекался, что-то отмечал и в какой-то момент выпил неизвестный алкогольный напиток.
Первый симптом острого панкреатита – боль в эпигастральной области – в районе солнечного сплетения. Боль не острая, но постоянная, ноющая, тянущая. Она носит надсадный, давящий характер. Пациент не может найти такое положение тела, которое бы облегчило ситуацию. Эта боль часто иррадиирует в спину, в поясницу. Развиваются диспептические явления – тошнота, рвота, многократный жидкий стул. Из-за болевого шока возникает тахикардия, снижается артериальное давление, появляется холодный липкий пот.
Ситуация, когда у пациента развиваются вышеперечисленные симптомы – экстренная. Если вы обнаружили у себя симптомы острого панкреатита, не нужно самостоятельно принимать лекарства. Также не нужно думать, что это «голодные» боли, и заедать их, надеясь на облегчение. Лучше не станет, станет только хуже. Следует немедленно вызвать скорую помощь или обратиться в экстренное отделение больницы.
Ильинская больница круглосуточно готова к оказанию экстренной помощи пациентам с острым панкреатитом. В первую очередь будет проведено ультразвуковое исследование брюшной полости, позволяющее выявить отек поджелудочной железы, расширение главного панкреатического протока. Для уточнения диагноза проводится компьютерная томография органов брюшной полости. Оперативно выполняется биохимический анализ крови, позволяющий подтвердить, что у пациента действительно есть панкреатит (повышается амилаза).
Если, начав консервативную терапию, врач на контрольном УЗИ видит, что отёк не уменьшился, если биохимические анализы крови показывают, что амилаза не снижается, самочувствие пациента не улучшается – значит, проведение консервативной терапии не даёт ожидаемых результатов и есть риск развития панкреонекроза. В такой ситуации хирурги Ильинской больницы выполняют эндоскопическую операцию. Через рот в просвет двенадцатиперстной кишки заводится специальный тонкий и гибкий эндоскоп – дуоденоскоп. Через большой дуоденальный сосочек хирург заводит в главный панкреатический проток стент. Как только стент установлен, секрет поджелудочной железы снова сможет поступать прямо в двенадцатиперстную кишку. Давление в протоке снижается, уменьшается отёк в железе, развитие панкреонекроза исключается. Отек поджелудочной железы серьезно затрудняет эти деликатные манипуляции, от хирурга требуется филигранное владение эндоскопической техникой.
Если у пациента развился панкреонекроз, хирурги Ильинской больницы выполняют экстренную малоинвазивную операцию. Через три небольших разреза (10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Камера эндоскопа позволяет осмотреть поджелудочную железу под большим увеличением и выявить очаги некроза. Некротизированные участки поджелудочной железы удаляются, устанавливаются дренажи для отвода панкреатического сока из брюшной полости наружу.
При остром панкреатите секрет поджелудочной железы и другие жидкости скапливаются в забрюшинном пространстве, ухудшая состояние пациента. При наличии показаний, хирурги Ильинской больницы проводят малоинвазивное вмешательство – пункцию с установкой дренажей. Пункция проводится под контролем УЗИ. Дренажи эвакуируют излишек поджелудочного секрета, что облегчает состояние пациента, улучшает эффект от консервативной терапии и позволяет избежать большего объема хирургического вмешательства.
Пациенты с острым панкреатитом и панкреонекрозом нуждаются в длительном стационарном лечении, направленном на ликвидацию воспалительного процесса в железе. Все палаты стационара Ильинской больницы одно- или двухместные. Никаких препятствий для посещения пациента родственниками в Ильинской больнице нет, посещение – круглосуточное. Все жизненно важные показатели пациента (пульс, давление, сатурация кислорода и др.) контролируются специальными мониторами и фиксируются электронной системой. Узнать больше.
После выписки из стационара динамическое наблюдение за пациентом осуществляет его семейный врач в сотрудничестве с оперировавшим хирургом и другими специалистами.