Психические аспекты Коронавируса
Психологическая помощь при коронавирусе и после него
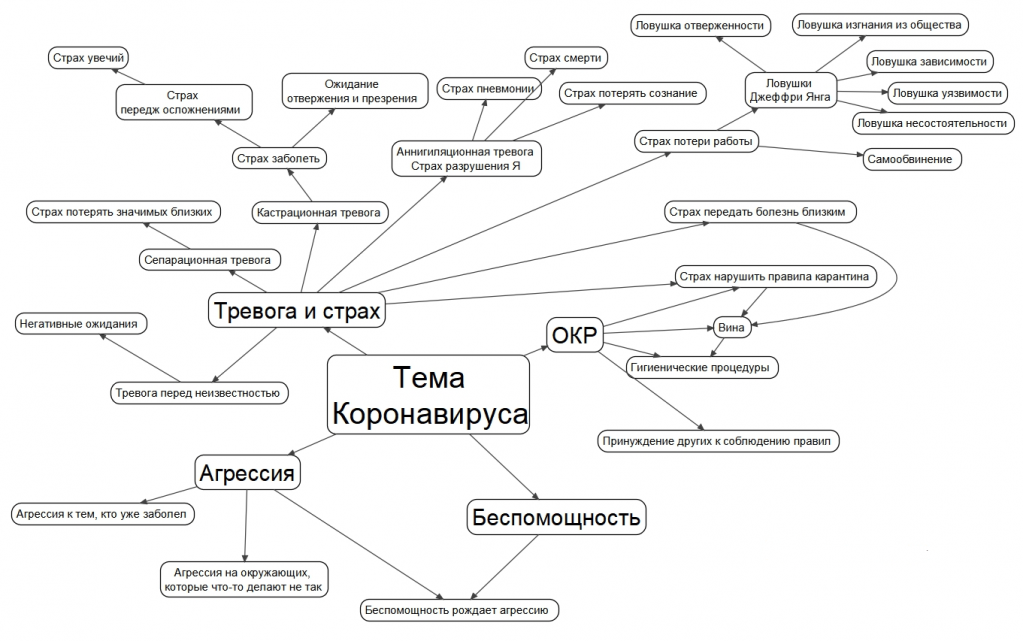
COVID-19 — вирусное заболевание, которое опасно быстрым распространением, последствиями для здоровья. Эпидемия сильно изменила стереотипы поведения людей, обострила проблемы семьях, бизнесе, повседневной жизни. Уход в онлайн, ограничения передвижения и другие «прелести» карантина сказываются на физическом, психическом здоровье. Когда человек не контролирует ситуацию, он теряет самообладание, перестает адекватно выражать свои чувства. Страх, беспокойство, волнение — естественные реакции на неопределенные и сложные жизненные обстоятельства. Не случайно врачи во время пандемии коронавируса отмечают рост количества обращений с паникой, депрессией, психозом и другими расстройствами, которые наносят обществу гораздо больший урон, чем сама вирусная инфекция.
Психологи о карантине
Сегодня десятки экспертов продвигают тезис об угрозе новой пандемии covid, прогнозируют возобновление карантина. Все внимание СМИ приковано к коронавирусу, что нагнетает обстановку и порождает «массовый психоз».
На фоне этого в обществе сформировались группы, которые специалисты центра психиатрии и наркологии им. В.П. Сербского рекомендуют разделить по типу реакции на болезнь:
Есть ли какие-то последствия для каждого от трехмесячной самоизоляции, кому будет нужна психотерапия после коронавируса? Психиатрия, как наука, не может дать точного ответа, поскольку многое зависит от условий и обстоятельств, в которых мы изолируемся. Если ограничение общения, передвижения происходит осознано, у нас есть постоянный доход, благополучная семья, мы легко справимся с любыми сложностями. Совсем другая история, когда жизненные обстоятельства не такие веселые. Немаловажный фактор, влияющий на состояние во время карантина, после него — особенность психики, адаптивность человека.
Психиатры отмечают и положительные моменты самоизоляции. Россияне в период карантина сделали передышку, временно вышли из повседневной «гонки», занялись решением проблем, на которые всегда не хватало времени. Оказалось, что все не так уж плохо, поскольку пандемия стала поводом переосмыслить многое, по-новому взглянуть на свою работу, взаимоотношения в семье, заняться самосовершенствованием.
Как не бояться коронавируса — советы психиатра
Начните управлять страхом. Страх — эмоция, которую нужно контролировать. Глядя на информацию в СМИ, социальных сетях нельзя додумывать детали, рисовать картины апокалипсиса, искать у себя симптомы заражения. Проецируя негативные сценарии на себя, мы усиливаем тревогу. Мир неоднократно переживал эпидемии, едва не уничтожившие человечество. Например, свиной грипп унес около 500 тыс. жизней, ВИЧ — 35 млн. Но не было таких информационных атак, как с COVID-19, поэтому болезни прошли мимо нашего сознания. Никакой паники, иначе жизнь превратится в сплошную депрессию и стратегию выживания. Не подвергайте себя лишнему стрессу. При первых признаках тревоги и страха проанализируйте их причины, есть ли для этого рациональная основа. В психологии есть хороший прием — заменить отрицательное восприятие на положительное.
Изучайте статистику, которую публикуют проверенные источники. На цифрах вы увидите, что пандемия не такая страшная, как нам пытаются внушить. По сути, COVID-19 — модифицированный вирус типа В, который менее опасен, чем знакомый вирус типа А. Оба типа, A и B — сезонный грипп, которым человек может болеть 2 раза в год. У одних болезнь протекает бессимптомно, другие обращаются за лечением. Вирусы живут вместе с нами, постепенно меняя структуру. Через 10-40 лет появляются их «родственники», с которыми врачи еще не сталкивались. Почему поднялась такая паника из-за коронавируса? Вирус новый, протоколы лечения не отработаны. Чтобы избежать вспышек и массового заражения, всех отправили на карантин. Вакцины пока нет, но эпидемиологи дают оптимистичные прогнозы.
Соблюдайте правила гигиены. Это действенный совет на все случаи жизни. В качестве профилактики заражения вирусами и инфекциями чаще мойте руки (горячая вода, мыло), обрабатывайте дезинфицирующими средствами, избегайте общения с кашляющими, чихающими больными. По поводу СИЗ (маски, перчатки) мнения врачей разделились. Одни говорят, что здоровому человеку их ношение только навредит, другие считают маски защитой, задерживающей до 70 процентов вирусов. В любом случае, мы будем соблюдать рекомендации Роспотребнадзора, который определяет действенные профилактические меры в условиях эпидемии.
Эпидемиологи утверждают, что, в первую очередь, рискуют заразиться люди с ослабленным иммунитетом, поэтому советуют заниматься спортом, правильно питаться, высыпаться. Если почувствовали симптомы простуды, не занимайтесь самолечением. Только грамотный специалист определит причину недомогания, подберет адекватную терапию.
Не копите напряжение, не поддавайтесь панике, боритесь с депрессией, тревогой, иначе подорвете и нервную систему, и иммунитет. Способы снятия напряжения у каждого свои — йога, танцы, медитация, физический труд на дачном участке. Делитесь переживаниями с друзьями, близкими. Снять напряжение помогает:
Чтобы отвлечься от тяжелых мыслей, подумайте о хорошем, например, представьте пляж с прозрачной водой и теплым песком. Эффект будет заметен уже через 5 минут.
Если страхам и депрессиям подвержены ваши близкие, выслушайте их, проявите заботу, посочувствуйте. Когда человек понимает, что чрезмерная поглощенность проблемой коронавируса ему вредит, он примет такую поддержку и попытается сохранить душевное равновесие во время карантина.
Если на фоне коронавирусного заболевания у больного наблюдаются признаки психического расстройства, ему нужна экстренная психотерапевтическая помощь. При этом предупредите врачей, что больной получает психотерапию и коронавирусное лечение. Большинство психотропных препаратов могут вызвать синдром отмены, что ухудшает состояние пациента, поэтому их назначают в индивидуально подобранных дозах. Кроме медицинской и психиатрической помощи, такой больной нуждается в сочувствии и заботе семьи. Нельзя высмеивать его страхи, переубеждать. Уделите ему максимум внимания, чтобы лечение прошло более эффективно.
Главный совет психолога о коронавирусе — держите себя в руках, поскольку стресс, депрессии ослабляют иммунитет, что делает людей более уязвимыми перед любой болезнью. Чтобы справиться с тревогами и страхами, не принимайте психотропные препараты без назначения врача. Бесконтрольный прием таких лекарств чреват серьезными нарушениями психики, аллергическими, токсическими реакциями, другими опасными и побочными эффектами. Адаптация после пандемии и режима самоизоляции пройдет безболезненно, если не бояться обращаться за помощью к психологам, следовать их рекомендациям.
Потеря обоняния и рассудка: что известно о влиянии COVID-19 на нервную систему?
Многие симптомы, которые испытывают люди, зараженные SARS-CoV-2, связаны с нервной системой. Пациенты жалуются на головные боли, боли в мышцах и суставах, слабость и спутанность сознания, утрату вкуса и обоняния — и все это может длиться от недели до нескольких месяцев после заражения. В тяжелых случаях COVID-19 способен привести к воспалению головного мозга или инсульту. Вирус, бесспорно, обладает неврологическим воздействием. Но то, как именно он влияет на нервные клетки, все еще отчасти остается загадкой. Может ли сама по себе реакция иммунной системы привести к таким симптомам? А что, если новый коронавирус непосредственно атакует нервную систему? В теме разобралась научный журналист Стефани Сазерленд, СПИД.ЦЕНТР публикует перевод ее статьи для журнала Scientific American.
Некоторые исследования, в том числе полученные недавно предварительные результаты анализа тканей мозга мышей и людей, доказали, что SARS-CoV-2 способен проникать в нервные клетки и мозг. Но ответа на вопрос, всегда ли так происходит или только в самых тяжелых случаях, пока нет. Бурная реакция иммунной системы может привести к далеко идущим последствиям. Вплоть до того, что иммунные клетки могут вторгнуться в мозг и разрушить его.
Некоторые неврологическим симптомы не так серьезны, но не менее загадочны. Один из таких симптомов, вернее, набор симптомов, который привлекает все больше внимания, называется весьма расплывчато — «спутанность сознания». Даже после того, как остальные проявления болезни прекратились, пациенты с COVID-19 нередко страдают от забывчивости, рассеянности и других ментальных затруднений. Все еще неясно, что вызывает эти явления, хотя они также могут быть связаны с воспалительным процессом во всем теле, который сопутствует COVID-19. Но у многих людей, переболевших коронавирусом даже в легкой форме, слабость и спутанность сознания длятся месяцами. Хотя, казалось бы, легкое течение болезни не должно подрывать иммунную систему.
Другой широко распространенный симптом, который называется аносмия, или потеря обоняния, также может быть связан с изменениями, не вызванными поражением самих нервных клеток. Обонятельные нейроны, клетки, которые передают запахи мозгу, не имеют того рецептора, через который SARS-CoV-2 проникает в клетки, так что, судя по всему, не заражаются. Исследователи все еще выясняют, может ли потеря обоняния быть связана с взаимодействием между вирусом и другим рецептором обонятельных нейронов, либо с не нервной тканью, которая устилает нос изнутри.
Эксперты говорят, что вирусу не обязательно проникать в нервные клетки, чтобы вызывать некоторые из загадочных неврологических симптомов, к которым приводит болезнь. Многие эффекты, связанные с болью, могут быть вызваны реакцией сенсорных нейронов, нервных волокон, которые тянутся от спинного мозга через все тело, чтобы собирать информацию о внешней окружающей среде или внутренних процессах тела. Ученые уже продвинулись вперед в понимании того, как именно SARS-CoV-2 захватывает рецепторные нейроны, чувствительные к боли (их еще называют ноцицепторами), приводя к некоторым из ключевых симптомов COVID-19.
Вкус боли
Нейробиолог Теодор Прайс из Техасского университета Далласа обратил внимание на симптомы, о которых сообщалось в ранних исследованиях и на которые жаловались пациенты его жены, фельдшера, которая удаленно работает с больными COVID-19. Эти симптомы включали боль в горле, головную и мышечную боль во всем теле, а также мучительный кашель. (Кашель отчасти вызывают чувствительные нервные клетки легких.)
Примечательно, что некоторые пациенты сообщали о потере чувства, которое называется хеместезис. Из-за его утраты люди переставали чувствовать вкус острого перца чили или прохладной перечной мяты. Речь идет о чувстве, которое передается рецепторами боли, а не вкуса. И пусть многие эти симптомы характерны для вирусных инфекций, распространенность и устойчивость симптомов, связанных с болью, и их возникновение даже при слабом течении болезни подсказывают, что COVID-19 может вызывать не только типичную воспалительную реакцию на заражение, но и поражать рецепторные нейроны.
Прайс считает, что это удивительно. Все пострадавшие пациенты «жалуются на головные боли, а у некоторых появились проблемы с болью, которая выглядит как невропатия», то есть хроническая боль, возникающая при повреждении нервов. Это наблюдение подтолкнуло его изучить, способен ли новый коронавирус поражать ноцицепторы (болевые рецепторы).
Главный критерий, который используют ученые, чтобы определить, может ли SARS-CoV-2 проникнуть в клетки тела, — наличие ангиотензин — превращающего фермента 2 (ACE2), мембранного белка клетки. ACE2 действует как рецептор, посылая клетке сигналы, регулирующие давление крови, а также является точкой входа SARS-CoV-2. Поэтому Прайс стал искать его в нервных клетках и уже опубликовал свое исследование на эту тему в журнале PAIN.
Как коронавирус может проникать в нервные клетки
Ноцицепторы — как и другие рецепторные нейроны — собираются в неприметные с виду кластеры, расположенные по ходу спинного мозга, которые называются дорсальные корешковые ганглии (DGR). Прайс и его команда изучили нервные клетки, полученные от доноров после смерти или в ходе онкологических операций. Они применили секвенирование РНК, чтобы определить, какие белки должна производить клетка, и использовали антитела, чтобы выделить сам ACE2. Ученые обнаружили, что ряд дорсальных ганглий и правда содержит ACE2, тем самым открывая вирусу доступ в клетки.
Рецепторные нейроны выбрасывают своего рода длинные щупальца — аксоны. Их окончания воспринимают определенные стимулы, а затем передают их мозгу в виде электрохимических сигналов. Оказалось, что нервные клетки, которые содержат ACE2, также имеют генетические инструкции и РНК для белка под названием MRGPRD. Этот белок помечает клетки как вид нейронов, окончания которых сосредоточены на коже и поверхностях внутренних органов, включая легкие — где они как раз и могут подхватить вирус.
Прайс считает, что заражение нервной системы может обострять симптомы COVID-19, а также влиять на их продолжительность. «Самый вероятный сценарий заключается в том, что и вегетативные, и рецепторные нейроны подвержены инфекции», — говорит он. «Мы понимаем, что если вирус заражает нейроны, то это может привести к долгосрочным последствиям», даже если вирус не остается в клетках.
Однако, по мнению Прайса, «заражение нервных клеток происходит необязательно». В другом недавнем исследовании он сравнил данные генетического секвенирования клеток пациентов с легким COVID-19 со здоровой контрольной группой, чтобы увидеть, как происходит взаимодействие со здоровыми DGR человека. Прайс говорит, что его команда отыскала у зараженных пациентов множество молекул, которые называются цитокины. Они дают сигналы иммунной системе и могут взаимодействовать с рецепторами нервных клеток. «Тут масса всего, что имеет отношение к невропатической боли», — замечает Прайс. Его наблюдение подсказывает, что даже если вирус не атакует нервные клетки напрямую, они могут подвергаться длительному губительному воздействию со стороны иммунных молекул.
Анна Луиза Оклендер, невролог больницы общего профиля Массачусетса, которая написала комментарий к статье Прайса в PAIN, говорит, что исследование было «исключительно качественным», в частности, потому, что в нем использовались клетки человека. Но, добавляет она, «у нас нет доказательств того, что непосредственное проникновение вируса в [нервные] клетки является основным механизмом их повреждения». В то же время последние открытия не исключают такой возможности. Оклендер считает «вполне возможным», что влиять на активность клеток и даже причинять им непоправимый вред могут и воспалительные процессы, протекающие вне нервных клеток. Еще один вариант — частицы вируса, взаимодействуя с нейронами, приводят к аутоиммунной атаке на нейроны.
Эксперименты с мышами и крысами
Предполагается, что точкой проникновения нового коронавируса является ACE2. Но Раджеш Ханна, нейробиолог и исследователь из Аризонского университета, отмечает, что «ACE2 — не единственная возможность для SARS-CoV-2 проникнуть в клетки». «Альтернативным каналом» может быть другой белок, который называется нейропилин-1 (NRP1). NRP1 играет важную роль в ангиогенезе (образовании новых кровеносных сосудов) и в отращивании нервными клетками своих длинных аксонов.
Эта идея возникла благодаря исследованиям клеточного материала и опыту на мышах. Выяснилось, что NRP1 взаимодействует с печально известным шиповидным белком вируса, который SARS-CoV-2 использует, чтобы проникать в клетки. «Мы доказали, что он связывает нейропилин, так что этот рецептор потенциально может позволять инфицирование», — объясняет вирусолог Джузеппе Балистрери из Хельсинкского университета, соавтор работы, основанной на опытах с мышами, которая была опубликована в Science наряду с результатами исследования клеток. Судя по всему, NRP1 является вспомогательным фактором инфицирования через ACE2, но не позволяет вирусу проникнуть в клетку сам по себе. «Нам известно, что если есть оба рецептора, мы получаем больше инфекции. Вместе они дают более мощный результат», — добавляет Балистрери.
Эти открытия привлекли внимание Ханны, который изучал фактор роста сосудистого эндотелия (VEGF), молекулу, роль которой в передаче сигналов боли давно признана и которая также связана с NRP1. Раджеш задумался, может ли вирус влиять на передачу сигналов боли через NRP1, и проверил это на крысах в исследовании, статья о котором также была опубликована в PAIN. «Мы ввели VEGF в животных [в лапы] и к нашему удивлению заметили явные признаки боли в течение 24 часов», — говорит Ханна. «А затем мы получили еще более классный результат: мы ввели одновременно VEGF и шиповидные белки. И знаете что? Боль исчезла».
Исследование показало, «что происходит с сигналами нейронов, когда вирус касается рецептора NRP1», объясняет Балистрери. «Результаты убедительно продемонстрировали», что «прикосновение шиповидного белка вируса к NRP1» влияет на активность нейронов.
В эксперименте на крысах с поврежденными нервами для моделирования хронической боли введение шиповидного белка приводило к ослаблению проявлений боли у животных. Это открытие дает надежду на то, что препарат подобной формы, связывающий NRP1, может стать потенциальным болеутоляющим. Такие молекулы уже разрабатывают для использования при онкологических заболеваниях.
Ханна выдвигает провокационную и непроверенную гипотезу о том, что шиповидный белок может воздействовать на NRP1 для подавления ноцицепторов, таким образом маскируя симптомы, связанные с болью на ранних стадиях заражения. Когда SARS-CoV-2 только начинает заражать человека, белок создает анестетический эффект и облегчает распространение вируса. «Не буду исключать такой вариант», — комментирует Балистрери: «В этом нет ничего невероятного. Вирусы обладают арсеналом средств, которые позволяют им оставаться незаметными. Обходить наши защиты — это то, что они умеют лучше всего».
Нам все еще предстоит узнать, способна ли SARS-CoV-2-инфекция приводить к анальгезии у людей. Балистрери объясняет, что ученые «использовали большую дозу вируса в лабораторных условиях и на крысе, а не человеке. Сила эффекта, который они наблюдали, [может быть связана] с большой дозой белка вируса, который они использовали. Пока что мы не знаем, может ли сам вирус [приглушать боль] у людей».
Опыт одного пациента — Рейва Преториуса — 49-летнего мужчины из Южной Африки, подсказывает, что, возможно, в этом направлении исследований есть потенциал. В 2011 году Преториус пережил аварию, которая привела к трещинам позвоночника в шейном отделе и серьезному повреждению нервов. Он страдает от постоянной острой боли в ногах, которая будит его каждую ночь около 3–4 утра. По словам Преториуса: «Как будто кто-то вечно льет кипяток мне на ноги». Но когда в июле он заразился коронавирусом на предприятии, где он работает, все изменилось. «Это было очень странно. Когда я болел COVID, боль была терпимой. Порой даже, казалось, будто она прошла. Мне было сложно в это поверить». Преториус впервые смог спать по ночам так же, как до аварии. Он отмечает, что несмотря на слабость и изнурительные головные боли, ему «стало лучше во время болезни, потому что боль прошла». Теперь, когда Преториус вылечился от COVID, невропатическая боль вернулась.
Хорошо это или плохо, но, кажется, COVID-19 влияет на нервную систему. Инфицирует ли SARS-CoV-2 сами нервные клетки — все еще неизвестно, как и многое другое об этом вирусе. Но можно прийти к выводу, что даже если вирус способен проникать в некоторые нейроны, ему не обязательно это делать. Он способен натворить немало бед и оставаясь вне этих клеток.
Помощь психиатра после коронавируса
Коронавирусная пандемия сначала накрыла планету лавиной инфекционной опасности, затем эта лавина стала больше информационной, а в итоге значительную долю перенесших COVID-19 пациентов накрыло волнами самых разнообразных психоневрологических нарушений.
Так зачастую и бывает: пока люди опасались чего-то более осязаемого – тромбозов, ишемических нарушений, инфарктов и нарушений в клинике крови – к ним подкрались неосязаемые, но не менее мучительные состояния и заболевания, связанные с головным мозгом и деятельностью нервной системы человека.
Наука уже подтвердила
В нескольких странах после месяцев проведенных исследований совершенно ясно высказались о явной связи между перенесенным ковидом и обострением (и появлением) симптомов психиатрической направленности. Журнал Lancet опубликовал данные американского National Institute for Health Research, где было обследовано более 60 тысяч пациентов, журнал ScienceDirect опубликовал данные итальянских специалистов из известного миланского San Raffaele Scientific Institute, журнал BRAIN опубликовал данные из National Hospital. И везде было про сильнейшее влияние коронавируса на факт проявления последующих психоневрологических проблем.
40% британских обследованных после ковида имели энцефалопатию.
Почти у 20% жителей штатов из числа преодолевших инфицирование ковидом, было обнаружено то или иное психическое расстройство (депрессии, тревожность, нарушения сна) в период более 3 месяцев после болезни. В более ранний период – через месяц после излечения – у итальянских пациентов было обнаружено нарушение с психикой более чем у половины обследованных.
После ковида к психиатру?
Впрочем, у нас такие данные тоже уже нашли подтверждение на высоком уровне. Глава Минздрава заявил, что у мужчин старше 35 лет коронавируса в два раза чаще возникают тяжелые осложнения, при этом «COVID-19 дает практически в два раза больше осложнений неврологического плана по профилю психиатрии по сравнению с гриппом и другими ОРВИ».
Главный психиатр Петербурга Александр Софронов также подтвердил этот факт и предположил, что психические нарушения скорее всего вызваны прямым действием вируса на клетки мозга и нервные клетки.
Основные жалобы пациентов после коронавируса:
1. Тревожность, нервно-психическая возбудимость, перепады настроения
2. Бессонница, нарушения сна
3. Панические атаки
4. Одно из основных проявлений – депрессивные состояния
5. Серьезные нарушения памяти
Для проведения восстановительной терапии рекомендуется обращаться к специалистам в силу того, что коронавирусное влияние имеет комплексный характер и лечение одного только узкого сегмента (например, устранение головных болей) может не возыметь должного эффекта без тех дополнительных врачебных, аппаратных и лабораторных возможностей, которые в наличии в нашей клинике.
В лечении постковидных состояний очень помогают психиатру стационарные аппаратные методы, которыми вы не сможете лечиться в домашних условиях
Наши психиатры при нарушениях после ковида помогают:
— Проводят комплексное лечение нервной системы
— Улучшают память и работу мозга в постковидный период
— Сомнологи, электросон и способности психиатров восстанавливают сон
— Проводят лечение для устранения шума в голове и головокружений
— Эффективно помогают при постковидных психозах
Мы основываемся на ставших известными научных данных и применяем на практике методы, подтвердившие высокую степень эффективности в оказании помощи пациентам. В частности, это напрямую касается пациентов, чьи нервно-психические способности пострадали от COVID. Мы вам обязательно поможем.
Медицинский психолог Пироговского Центра рассказала «Комсомольской правде», как преодолеть апатию после коронавируса
Медицинский психолог Клиники медицинской реабилитации Татьяна Коробова рассказала изданию «Комсомольская правда» о том, как преодолеть апатию и раздражительность, которые могут стать последствиями коронавирусной инфекции.
Татьяна Игоревна рассказала о причинах хронической усталости и депрессивного состояния, которые могут появиться после болезни, и дала рекомендации по возвращению интереса к активной жизни.
Депрессия после коронавируса: какие последствия для мозга и психики
Медицинский психолог рассказала, как победить подавленность и депрессию после перенесенного коронавируса
Апатия, усталость, раздражительность. Переболевшие ковидом чувствуют эти симптомы даже спустя долгое время после того, как болезнь отступила. В чем причина и как помочь себе вернуть бодрость и силы после коронавирусной инфекции, «Комсомолке» рассказала Татьяна Коробова, медицинский психолог Клиники медицинской реабилитации Пироговского Центра.
Последствия перенесенного ковида, такие как апатия, усталость, агрессия, связаны, прежде всего, с нейропсихологическими последствиями для головного мозга.
— Если заболевание протекало серьезно, то это значит, что мозг подвергся гипоксии, кислородному голоданию. Поэтому снижение работоспособности, апатия, равнодушие, — это действительно последствия органических процессов в головном мозге. Но нельзя здесь исключать и психологический компонент, — отмечает специалист.
Куда пропал интерес к жизни?
Восстановление организма после ковида проходит непросто. Очень многие люди даже из числа тех, кто переболел легко, говорят о продолжительной астении (бессилии и хронической усталости), снижении аппетита, безучастности ко всему происходящему.
— Первопричина здесь кроется в нейропсихологии мозга, но тут есть и вторичная причина. Человек чувствует дискомфорт от того, что он не такой активный, как был, что многие вещи ему даются труднее, чем до болезни. И вот здесь может присоединяться психологический компонент постковидного синдрома — недовольство своей работоспособностью и активностью, своей жизненной энергией, потеря интереса к жизни. Это те проявления, которые можно назвать субдепрессивными. Это когда признаки депрессии есть, но они не резко выражены и не дотягивают до клинического диагноза, — объясняет наш эксперт.
Доктор, когда полегчает?
Как долго остаются нехорошие для психики последствия перенесенной инфекции, сказать сложно. Все очень индивидуально.
— Я могу сказать, опираясь на свой личный опыт. Я перенесла ковид в начале декабря, болела легко, дома, без температуры, но вплоть до сегодняшнего дня чувствую апатию. Это похоже на то, как будто ты воспринимаешь окружающий мир через какую-то вату, нет остроты ощущений от происходящего. Все равно. Мои коллеги отмечают схожие проявления апатии. Кроме того, на фоне хорошего физического самочувствия, обустроенности жизни у меня до сих пор неустойчивая работоспособность, запахи все еще извращенные, неприятные, навязчивые. И вкус окончательно не восстановился. Конечно, это периодически очень напрягает, если называть вещи своими именами. Теперь во избежание проблем на будущее думаю привиться, — говорит Татьяна Коробова.
Что нам делать, чтобы восстановиться?
1. Прописные истины здорового образа жизни нужно не только знать, но и выполнять. Они работают!
— не замыкаться в себе, общаться;
— поддерживать физическую активность, не перенапрягаясь;
— полноценно и разнообразно питаться.
2. Понимать, что ваше состояние нормальное. Не ругать себя за то, что вы заболели и за то, что перенесли болезнь так, как перенесли.
— Повторяйте себе, как мантру: это нормальный ход восстановления организма после болезни, — рекомендует психолог. — Ведь, когда мы болеем гриппом, то, что у нас повышается температура, это нормально. Так и при ковиде, такое общее сниженное состояние, — это норма для времени восстановления после перенесенной инфекции.
3. Если становится грустно, или когда вы раздражаетесь, переключайте свое внимание на положительные стороны.
— Вы уже переболели, вы через это прошли без катастрофических последствий. Так что сейчас время жить полноценной жизнью, — говорит Татьяна Коробова.
Если давит тревога, опасаетесь негативных последствий перенесенного заболевания, перестаньте читать об ужасах постковида — не кормите свою тревожность. Решать проблемы будете по мере их поступления.