Особенности гемостаза у беременных
Информация о конференции
C 28 по 30 октября 2013 г. в подмосковном парк-отеле «Свежий ветер» прошла конференция для руководителей и специалистов лабораторной диагностики «Лаборатория и клиника – к точному диагнозу». Это 14–ая конференция, организатором которой является медицинская компания «ОМБ». Программа конференции включала в себя доклады по организационным вопросам работы лаборатории, некоторым аспектам оценки репродуктивного здоровья, диагностике онкопатологии в связке «лаборатория и клиника», диагностике инфекций, лабораторной диагностике остеопороза.
По специальному приглашению на конференции выступил генеральный директор ГК «Клиники и лаборатории ЦИР» Игорь Иванович ГУЗОВ. Доклад был посвящен особенностям гемостаза у беременных. Выступление И.И.Гузова вызвало большой интерес. Было задано множество вопросов, посвященных особенностям лабораторной диагностики гемостаза и другим молекулярно-генетическим исследованиям лаборатории ЦИР.
ДОКЛАД
«Особенности гемостаза у беременных».
Главный врач ГК ««Клиники и Лаборатории ЦИР», к.м.н.
Игорь Иванович ГУЗОВ
В данном докладе будет рассмотрена важная тема современного акушерства – состояние гемостаза при беременности.
Нарушения плацентарной функции
Нарушения плацентарной функции приводят к гестозу, остановка на малом сроке, задержке внутриутробного развития и внутриутробной смерти плода. Причем нарушения в гемостазе играет в этих случаях значимую, а часто и главную, роль.
Недостаточность плаценты
Важно отметить, что нарушения плацентарной функции, в основе которых лежат накапливающиеся отклонения в гемостазе, проявляются достаточно поздно – во втором или даже третьем триместрах беременности, а закладываются на ранних сроках. И если пропущено время назначения терапии (на ранних сроках) при развитии осложнений сделать уже практически ничего нельзя.
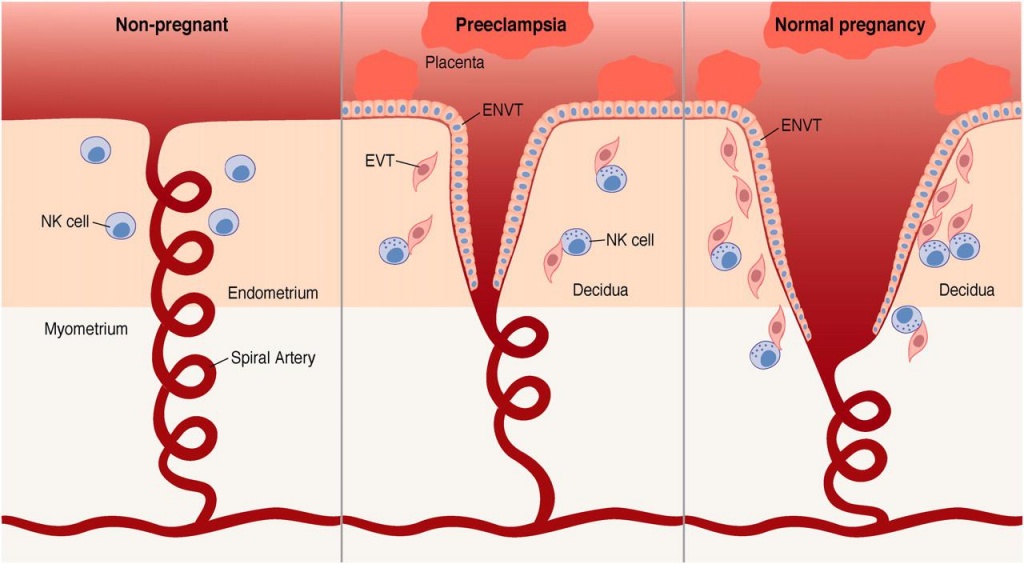
Механизмы плацентации
Децудиальная оболочка с нарушенным ремоделированием спиральных артерий увеличивает риск развития гестоза. Эти процессы происходят на ранних этапах, поэтому назначение терапии может повлиять на формирующуюся ситуацию. При отсутствии правильной терапии и нарушениях плацентации какое-то время плацента будет обеспечивать питание плода, но по мере увеличения срока беременности и роста плода будет разворачиваться патологическая картина осложнений второй половины беременности.
Важно! Нарушение ремоделирования спиральных артерий и нарушение кровотока в них в первом триместре — основа декомпенсации на более поздних сроках.
Гемостаз у беременных
Количество тромбоцитов имеет тенденцию к снижению, в первую очередь за счет разбавления крови. Небольшое снижение тромбоцитов нормально для беременности и не должно пугать аутоиммунной тромбоцитопенией. Скорее гемокоцентрация и повышение тромбоцитов нетипично для беременности.
Фибриноген, VII, VIII, фон Виллебранда, IX, X, XII факторы повышаются. Фактор XIII и антитромбин III не меняются.
F1+2, тромбин-антитромбин (TAT), D-димер повышаются. Это свидетельствует о том, что беременность представляет собой состояние хронической гиперкоагуляции с активацией внутрисосудистого свертывания крови. Это связано с тем, что на стенках сосудов плаценты отсутствует эндотелий, который обладает свойствами, защищающими от внутрисосудистого свертывания крови. На ткани плаценты постоянно откладывается фибрин, что запускает фибринолитическую систему. Эти процессы приводят к повышению маркеров гиперкоагуляции, тромбообразования и фибринолиза.
Профилактическая гипокоагуляция
Именно в состояниях нарушения плацентарной функции важна профилактическая гиперкоагуляция. Профилактическая гипокоагуляция в первом триместре снижает риск осложнений беременности на более поздних сроках. Эффективна коррекция плацентарной функции на ранних сроках, но бессмысленна на поздних.
Дозы и схемы
Дозы и схемы профилактической гиперкоагуляции при беременности отличаются от доз и схем гипокоагулянтной терапии при других состояниях (острые сосудистые осложнения, тромбоэмболии, профилактика при искусственных клапанах сердца).
Аспирин + гепарин
При рисках нарушения плацентарной функции профилактическая гипокоагуляция включает в себя препараты аспирина в низких дозах, гепарин и их комбинации. Следует учитывать, что каждый из них обладает потенцирующим действием на другой. Их комбинация резко усиливает эффект, что может увеличивать опасность кровотечения, особенно при родах и операции кесарева сечения. Поэтому важно увидеть гипокоагуляцию заранее, чтобы предотвратить осложнения. Важно также учитывать питание пациентки. Некоторые пищевые продукты значительно снижают агрегацию тромбоцитов. К таким продуктам относится, в частности, чеснок, зеленый чай, брусника.

Базисный препарат — аспирин, но не гепарин! Аспирин абсолютно безопасен в дозах до 100 мг в сутки, обеспечивает блокировку сосудистого спазма, ведущего к хроническому нарушению плацентарной функции.
Показания к профилактической гипокоагуляции
Главная ошибка – оценка только одного показателя
Основная цель терапии — не гипокоагуляция, а смещение показателей гемостазиограммы из зоны, приближенной к гиперкоагуляции в зону, приближенную к изокоагуляции. Несоблюдение этого правила чревато риском маточных кровотечений!
Показатель оценивает так называемый внешний путь свертывания крови. Разделение на внешний и внутренний пути свертывания условно, используется для удобства оценки скрининговых тестов и определения уровня нарушений системы гемостаза. Во время беременности протромбиновое время укорачивается, но не ниже референсного интервала.
Используется как скрининговый тест системы гемостаза и показатель для оценки адекватности гепаринотерапии.
Тромбиновое время
Тромбин формируется в конце каскада свертывания крови, обеспечивает полимеризацию фибриногена и образование фибринового сгустка. За счет общей активации свертывания крови тромбиновое время имеет тенденцию к незначительному сокращению во время беременности. При формировании коагулопатии потребления длительность тромбинового времени может увеличиваться. Сочетание низкого фибриногена и удлиненного тромбинового времени во время беременности опасно по риску кровотечения. Это сигнал для оценки тактики и терапии.
Гемостазиограмма у беременных
Оценка только фибриногена или D-димеров во время беременности некорректна. Повышение D-димера, например, может быть связано не только с гиперкоагуляцией и нарушением плацентарной функции, а, например, с образованием синяка на ноге. Антитромбин III и протеин С –для исключения дефицита антикоагулянтов. До беременности и назначения терапии рекомендовано проводить оценку агрегационной функции тромбоцитов (анализ на агрегацию тромбоцитов).
Гемостаз при беременности: особенности и нарушения
Нормальная беременность сопровождается множеством изменений, направленных на обеспечение роста плода. Перемены происходят и в системе гемостаза, при этом любые отклонения от нормы могут быть чреваты серьезными осложнениями как для матери, так и для ребенка.
Изменения гемостаза при беременности
Перемены в системе гемостаза у беременных женщин в первую очередь связаны с появлением нового круга кровообращения — маточно-плацентарного, необходимого для полноценного обеспечения плода кислородом и питательными веществами.
Изменения уровня тромбоцитов
В большинстве случаев содержание в крови тромбоцитов остается неизменным, однако примерно у 10% женщин 1 концентрация этих клеток снижается — развивается тромбоцитопения. Обычно она связана с тремя состояниями 2 :
Изменения свертывающей системы крови
С увеличением коагуляционного потенциала и связано значительное повышение уровня почти всех факторов свертывания крови, кроме факторов XI и XIII. Кроме того, увеличивается и концентрация в плазме фибриногена.
Изменения в показателях гемостаза у беременных женщин, общая картина 1 :
Из важных изменений, происходящих в системе гемостаза у здоровых женщин, необходимо отметить рост концентрации D-димера по мере увеличения сроков беременности.
Таким образом, при беременности наблюдаются физиологические изменения системы гемостаза в сторону гиперкоагуляци.
Какие лабораторные параметры позволяют оценить систему гемостаза при беременности?
Большинство специалистов сходится во мнении, что оценку гемостаза обязательно проводить на разных сроках беременности, начиная с момента первичного обследования.
Для оценки гемостаза исследуется уровень нескольких показателей, каждый из которых играет важное значение в функционировании системы свертывания крови.
Минимальное обследование гемостаза включает в себя определение следующих параметров:
АЧТВ — активированное частичное тромбопластиновое время. В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.
Укорочение АЧТВ говорит об ускорении свертывания и увеличении вероятности развития ДВС-синдрома, а также о возможном наличии антифосфолипидного синдрома или недостаточности факторов свертывания.
Удлинение АЧТВ характерно для недостаточной коагуляционной способности крови и риске кровотечений во время родов или в послеродовой период.
Протромбиновое время — показатель гемостаза, показывающий, сколько времени нужно для свертывания плазмы крови при добавлении к ней кальция и тканевого фактора. Отражает внешний путь свертывания.
Укорочение протромбинового времени характерно для ДВС-синдрома.
Удлинение может говорить об увеличении вероятности послеродового кровотечения вследствие дефицита ряда факторов свертывания, заболеваний печени, недостаточности витамина К и некоторых других состояний и заболеваний.
В различных лабораториях протромбиновое время может быть представлено тремя способами:
Фибриноген — белок, из которого образуется фибрин, участвующий в формировании красного тромба.
Снижение содержания этого белка наблюдается при ДВС-синдроме, патологии печени.
Повышение уровня фибриногена во время беременности — вариант нормы. Также следует определять количество тромбоцитов в крови для исключения тромбоцитопатий.
D-димер — это продукт распада фибрина, небольшой фрагмент белка, присутствующий в крови после разрушения тромба. То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности.
Однако для того, чтобы подтвердить, что у пациента развился тромбоз, только измерения уровня D-димера недостаточно. Для подтверждения диагноза следует провести дополнительные инструментальные методы исследования (ультразвуковое дуплексное ангиосканирование, КТангиография) и оценить наличие клинических признаков заболевания.
Также в некоторых случаях врачи могут предполагать наличие наследственной тромбофилии (генетически обусловленной способности организма к формированию тромбов). С более подробной информацией о наследственных тромбофилиях вы можете ознакомиться в соответствующем разделе.
Физиологические изменения в системе гемостаза во время беременности
Рубрика: 6. Клиническая медицина
Дата публикации: 25.06.2018
Статья просмотрена: 12409 раз
Библиографическое описание:
Сушкевич, А. С. Физиологические изменения в системе гемостаза во время беременности / А. С. Сушкевич. — Текст : непосредственный // Медицина: вызовы сегодняшнего дня : материалы V Междунар. науч. конф. (г. Санкт-Петербург, июль 2018 г.). — Санкт-Петербург : Свое издательство, 2018. — С. 35-40. — URL: https://moluch.ru/conf/med/archive/304/14387/ (дата обращения: 24.12.2021).
В статье анализируются изменения, происходящие в системе гемостаза с увеличением сроков гестации.
Ключевые слова: беременность, гемостаз, гестация, фетоплацентарный комплекс.
Во время беременности в организме женщины возникают физиологические изменения в системе гемостаза, связанные с появлением маточно-плацентарного круга кровообращения. По мере прогрессирования сроков гестации во всех звеньях свертывающей системы крови происходят изменения, направленные на подготовку женщины к возможным осложнениям во время беременности, родов и раннего послеродового периода [1, 8].
В активации системы гемостаза большую роль играют изменения общей гемодинамики в организме беременной женщины. При физиологически протекающей беременности изменения в системе гемостаза идут пропорционально сроку гестации. Эти изменения являются физиологической адаптацией и имеют 2 основные функции — поддержание нормального функционирования фетоплацентарного комплекса и остановка кровотечения из плацентарной площадки после отделения плаценты [2, 16]. Для нормального функционирования фетоплацентарной системы в условиях высокой коагуляции крови активируются компенсаторно-приспособительные механизмы: увеличивается количество терминальных ворсин малого калибра с гиперплазией и периферическим расположением капилляров, уменьшается толщина плацентарного барьера с истончением синцития, образуются синцитиокапиллярные мембраны, синцитиальные узелки [3, 3].
Гестационный период сопровождается усилением кроветворения, увеличением объема циркулирующей крови (ОЦК) с 6–8 недель беременности и достигает максимума к 30 неделям с последующей стабилизацией перед родами, а также изменением содержания форменных элементов, увеличением содержания прокоагулянтов и снижением активности факторов фибринолитической системы [3, 6]. Увеличение объема циркулирующей крови и количества эритроцитов обеспечивает достаточное кровоснабжение фетоплацентарного комплекса, необходимые потребности расширенной матки и позволяет женщине перенести обычные кровопотери при физиологических родах 200–500 мл или при кесаревом сечении 600–1000 мл. Количество эритроцитов увеличивается в течение всей беременности. Стимуляция эритропоэза осуществляется посредством гормона — эритропоэтина, который вызывает гиперплазию костного мозга. Плацентарный лактоген усиливает выработку эритропоэтина, эстрогены — ингибируют этот процесс [4, 20].
Однако больший прирост объема плазмы по сравнению с увеличением массы эритроцитов приводит к снижению уровня гематокрита до 32–34 % и гемоглобина до 110 г/л. Отмечается также снижение железа в крови к III триместру в 2–3 раза [1, 13]. Развивается так называемая физиологическая анемия беременных.
Повышение скорости оседания эритроцитов (СОЭ) до 30–40 мм / ч возникает в результате увеличения объема циркулирующей крови. В I триместре беременности СОЭ в среднем составляет 15 мм / ч, во II триместре — 25 мм / ч, в III триместре — 40 мм / ч [2, 9]. Значительное увеличение СОЭ при этом зависит от изменения соотношения белковых фракций плазмы крови и относительного увеличения концентрации глобулинов.
Количество лейкоцитов может повышаться в III триместре беременности до 10–12 • 10 9 /л, на фоне отсутствия значительных колебаний общего числа лимфоцитов, что свидетельствует о снижении клеточного иммунитета во время беременности. В связи с этим беременная женщина более восприимчива к различным инфекциям.
Уровень тромбоцитов при неосложненном течении беременности остается практически неизмененным, в 5–7 % случаев имеет место умеренная тромбоцитопения без изменения их функциональной активности. Это связано с гемодилюцией и их повышенным потреблением в сосудах периферического кровообращения [5, 16].
С увеличением сроков гестации наблюдается возрастание коагуляционного потенциала крови и снижение активности факторов фибринолитической системы. К моменту родов удваиваются концентрации фибриногена, протромбина, проконвертина, фактора VIII, фактора Хагемана, за исключением факторов ХI и ХIII, снижается уровень антитромбина III, протеина С, а протеин S снижен при беременности и после родов [3, 10].
В конце III триместра беременности отмечается повышение протромбинового времени (ПВ), что свидетельствует о повышении генерации тромбина и активации внешнего пути свертывания крови. Этот процесс прогрессивно растет с увеличением сроков беременности, сохраняется высоким во время родов и снижается в течение первых нескольких суток послеродового периода.
К концу беременности наблюдается резкое снижение фибринолитической активности, но уровень плазминогена повышен во время всей беременности. Увеличение плазминогена возникает в результате снижения активности его активаторов. Снижение синтеза и высвобождение активаторов плазминогена приводит к снижению фибринолиза [1, 18]. Изменения в звене ингибиторов свертывания и фибринолиза отражают процессы, происходящие в остальных звеньях системы гемостаза. К основным ингибиторам относятся антитромбин III, альфа-2-антиплазмин, альфа-1-антитрипсин, протеин С, который повышается в послеродовом периоде. Тканевой активатор плазминогена (t-РА) нейтрализуется ингибиторами активации плазминогена. При беременности ведущее значение имеет плацентарный тип ингибитора (РАI-2), уровень которого увеличивается к концу беременности в 25 раз. Концентрация эндотелиального ингибитора (РАI-1) увеличивается с 25 недель беременности. Полагают, что РАI-2 играет роль в процессах защиты от преждевременной отслойки плаценты [3, 6].
Повышение в III триместре беременности уровня дериватов фибриногена — продуктов деградации фибрина (ПДФ) и фибриногена, растворимых фибринмономерных комплексов (РФМК) указывает на усиление процессов внутрисосудистого свертывания крови.
В связи с чем, можно сделать вывод о том, что в организме беременной женщины создаются определенные условия для развития синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома) [6, 185]. Это выражается в повышении общего коагулянтного потенциала, повышении функциональной активности тромбоцитов при некотором снижении их количества, снижении фибринолитической активности. Эти механизмы носят компенсаторно-приспособительный характер и необходимы как для нормального формирования фетоплацентарного комплекса, так и для ограничения кровопотери в родах.
В целом, физиологический смысл гиперкоагуляции во время беременности заключается в обеспечении иммунологической толерантности материнского организма к растущему плоду и подготовке к процессу родов, когда необходима быстрая остановка кровотечения после отделения плаценты.
Протромботическое состояние гемостаза при беременности что это
При тяжелом течении COVID-19 у беременных количество тромбоэмболических осложнений возрастает в разы. Это обусловлено, с одной стороны, физиологическими изменениями в системе гемостаза в сторону гиперкоагуляции — постепенное, по мере увеличения сроков беременности, увеличение плазменного уровня фибриногена, факторов VII, фон Виллибранда, VIII, концентрации D-димеров; антитромбин III незначительно снижается, фибринолитическая активность снижается.
С другой стороны, инфицирование SARS-CoV-2 также вызывает ряд патофизиологических реакций, значительно влияющих на систему гемостаза. Тромбообразование у пациентов с COVID-19 запускается в основном по внешнему пути активации процесса свертывания крови (через соединение тканевого фактора с фактором VII).
Ольга Светлицкая, доцент кафедры анестезиологии и реаниматологии БелМАПО, кандидат мед. наук. Повреждение альвеолярно-капиллярного барьера
Вирус SARS-CoV-2 проникает в легочную ткань благодаря соединению с рецептором АСЕ2, который экспрессируется в большом количестве на поверхности пневмоцитов 2-го типа и эндотелиоцитов, выстилающих капиллярное русло.
С момента проникновения вируса и начала репликации клетка перестает выполнять свойственные ей функции, начинает продуцировать белки, свойственные вирусу, с формированием новых вирионов, после чего разрушается. На это реагируют альвеолярные макрофаги и циркулирующие в капиллярном русле легочной ткани моноциты. Они начинают вырабатывать в большом количестве интерлейкины ИЛ-1, ИЛ-6 и другие провоспалительные цитокины.
Чем больше происходит размножение вирионов, тем больше разрушается пневмоцитов 2-го типа и эндотелиоцитов и тем серьезнее нарушения альвеолярно-капиллярного барьера, что клинически проявляется снижением сатурации. Нарастание выработки макрофагами и моноцитами провоспалительных цитокинов существенно влияет на активацию системы гемостаза.
Вырабатываемые интерлейкины, в частности ИЛ-1 и ИЛ-6, увеличивают синтез тканевого фактора на поверхности эндотелиоцитов, которые еще не повреждены SARS-CoV-2. Кроме того, ИЛ-6 блокирует синтез ингибитора пути тканевого фактора. Накопление тканевого фактора глобально активирует процесс свертывания крови по всему сосудистому руслу.
Начинается массивная агрегация тромбоцитов в просвете легочных капилляров и формирование сгустков. Чем у́же просвет сосуда, тем меньше вероятность образования в нем полноценных тромбов, чаще в них наблюдаются тромбоцитарные сладжи. ФНО-а (фактор некроза опухоли альфа) блокирует фибринолиз.
Таким образом, при COVID-19 точно так же, как и при септических состояниях, параллельно происходят два серьезных патофизиологических процесса в системе гемостаза: глобальная активация тромбообразования на фоне угнетения фибринолиза.
Сложности антикоагулянтной терапии при COVID-19
Все пациенты, в т. ч. беременные женщины, должны получать профилактические и лечебные дозы НМГ, рассчитанные на фактическую массу тела.
Подбор дозы гепарина недопустимо проводить на глазок, потому что это может привести к осложнениям. Всех пациентов с COVID-10 при госпитализации необходимо взвешивать на уровне приемного отделения и четко указывать массу тела и рост в истории болезни.
Что делать, если нет возможности определить уровень D-димеров?
Во-первых, надо помнить, что исследование уровня D-димеров, широко практикуемое среди общей популяции пациентов с COVID-19, у беременных имеет невысокую клиническую значимость, поскольку разброс показателей уровня D-димеров при нормально протекающей беременности значительный и до сих пор не удалось установить достоверные референсные значения D-димеров при беременности. Поэтому оценку уровня D-димеров нужно обязательно проводить в динамике, обращая внимание не только на абсолютный уровень, но и на ежесуточный прирост.
В ситуациях, когда по каким-либо причинам нет возможности срочно определить уровень D-димеров, следует оценить уровень ЛДГ (лактатдегидрогеназы). Повышение ЛДГ в динамике, особенно >1 000 Ед/л, у пациента с COVID-19 может выступать косвенным лабораторным признаком ТЭЛА и/или инфаркта легких. Данный тест является высокочувствительным, но неспецифичным, однако поскольку при COVID-19 зоной поражения прежде всего являются легкие, мы можем предположить, что катастрофа происходит именно там.
Косвенно подтверждают наличие ТЭЛА: ЭКГ (признаки перегрузки правых отделов сердца), УЗИ сердца (расширение правых отделов, увеличение среднего значения ДЛА) и вен нижних конечностей (наличие тромбов).
Перечисленные косвенные признаки позволяют заподозрить ТЭЛА или высокий риск ТЭЛА и своевременно назначить адекватные дозы гепаринов.
Что делать, если не получается достичь целевого уровня RАЧТВ?
В первую очередь следует проверить правильность выполнения номограммы (расчет и коррекция болюса и вводимой дозы нефракционированного гепарина на фактическую массу тела). Если вы уверены, что выполнили все правильно, а RАЧТВ все равно не достигло целевых значений — определить уровни антитромбина III и/или анти-Ха активности.
Антитромбин III (AT III) и что делать при его снижении
Гепарин является кофактором AT III, он трансформирует AT III в антикоагулянт немедленного действия, усиливая его эффекты в 1 000 и более раз в зависимости от того, в какой дозе и с какой скоростью он вводится. Дефицит AT III уменьшает способность гепарина ингибировать факторы свертывания крови IIа и Ха.
Средний нормальный уровень AT III — 80–120 %. У беременных он естественным образом постепенно снижается и к концу 3-го триместра в норме не должен снизиться менее чем до 65 %. Практика показывает, что 60–65 % являются вполне управляемой ситуацией. Более низкие показатели (55–50 % и ниже) должны насторожить специалиста.
При остром воспалении уровень AT III всегда повышается, а вот при развитии тромбоза, сепсиса, ДВС-синдрома, введении гепаринов — снижается. Поэтому снижение уровня AT III у пациента с COVID-19 — это плохой прогностический признак, который говорит о развитии серьезных осложнений и требует принятия мер.
При дефиците AT III решение принимается индивидуально.
Для коагуляционной коррекции уровня AT III существует три подхода:
1.Перевод пациента на лечебные дозы НМГ. В условиях дефицита AT III мы концентрируемся на связывании фактора Ха, учитывая тот факт, что связывание 1 единицы Ха предотвращает образование 50 единиц IIа (тромбина).
2. Восполнение AT III с помощью свежезамороженной плазмы (СЗП) или концентрата AT III. Оба варианта не рекомендуются при COVID-19. Переливание СЗП на фоне ОРДС увеличивает риск еще большего повреждения легких за счет возможного развития синдрома TRALI (острое повреждение легочной паренхимы в ответ на трансфузию крови и ее компонентов). Введение концентрата АТ III (в случаях, если его уровень не снижался менее 65 %) может привести к повышенной кровоточивости, что нежелательно при ведении беременных женщин в критическом состоянии.
3. Перевод пациентов на прямые ингибиторы тромбина (независимых от АТ III) — прямой ингибитор фактора IIа (дабигатран) или прямой ингибитор фактора Ха (ривароксабан). Этот метод применяется в общей группе пациентов и не применяется у беременных.
Определение Анти-Ха активности (МЕ/мл)
В настоящее время возможность определения анти-Ха активности появилась во многих стационарах, и важно уметь правильно интерпретировать результаты (рекомендуемые уровни см. в табл. 1).
Забор крови на это исследование осуществляется через 3–4 часа после подкожного введения НМГ. Лучше всего делать это через 4 часа, поскольку именно на этом временном интервале отмечается максимальный уровень концентрации введенного НМГ в плазме крови (анти-Ха активность).
Таблица 1. Классические рекомендуемые уровни анти-Ха активности С учетом того, что при госпитализации пациентов с ковидными пневмониями в основном выставляется высокий риск ТЭЛА, следует поддерживать уровень анти-Ха активности в пределах 0,5–1,0 МЕ/мл.
Принцип коррекции доз НМГ по анти-Ха активности приведен в табл. 2.
Таблица 2. Коррекция дозы НМГ для терапевтической концентрации 0,5–1,0 МЕ/мл
Что делать, если уровень D-димеров не снижается?
Один из самых часто задаваемых вопросов: все делаем правильно, но уровень D-димеров как был, так и остается высоким. В такую ловушку попадают стационары, в которых лаборатории выдают по D-димерам ответ «больше какого-либо значения», например «>5 000 нг/мл».
В таком случае нужно связаться с лабораторией и, если есть возможность, уточнить фактический уровень D-димеров на момент поступления пациента в реанимацию. Вполне возможно, он был 7 000, 10 000 или даже 20 000 нг/мл и на фоне лечения медленно снижается.
Также для верной оценки ситуации следует выполнить: контроль уровня АТ III и/или анти-Ха активности; УЗИ сердца с подсчетом среднего ДЛА; УЗИ вен нижних конечностей (ищем тромбы).
На фоне титрования НФГ тромбы постепенно разрыхляются и распадаются, поддерживая повышенный уровень D-димеров. Поэтому если у беременной женщины выявлен тромбоз вен нижних конечностей, необходимо периодически повторять УЗИ и проверять длину тромба. Если она уменьшается, значит, все хорошо.
Не нужно забывать, что иногда источником повышенного уровня D-димеров может быть гематома, которая медленно уходит, иногда на протяжении нескольких недель.
Что делать, если уровень D-димеров снова стал расти?
В ситуации резкого прироста необходимо провести диагностические мероприятия:
Повышение уровня СРБ в динамике свидетельствует об острой фазе воспаления. Под действием ИЛ-1, ИЛ-6 и ФНО-а синтез СРБ увеличивается через 6 часов, достигает максимальной концентрации через 24–48 часов.
Если на фоне лечения происходит резкий подъем уровня D-димеров, параллельно начинает повышаться уровень СРБ, коррелируя с ростом уровня ЛДГ, это указывает на факт катастрофы в легочных сосудах.
Как понять, есть ли ТЭЛА, в условиях отсутствия КТ-ангиографии?
Повышенный уровень D-димеров сам по себе в данной ситуации не подтверждает ТЭЛА, но важна динамика этого показателя. Следует оценить клинические признаки ТЭЛА, в частности перфузионную дыхательную недостаточность (снижение периферической сатурации здесь.