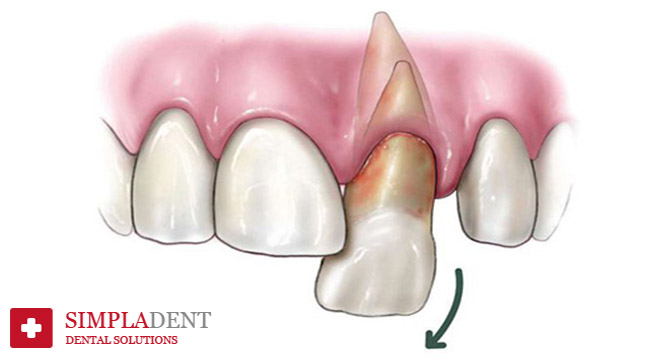
Аутотрансплантация зубов
Дата публикации: 29.11.2021
Что такое аутотрансплантация зубов
Зуб срастается с костной и мягкой тканью и получает обычное питание и развитие, как и стоящие рядом.
Показания к проведению
Аутотрансплантация зуба может понадобиться в случаях:
Можно встретить случаи трансплантации своего же зуба себе в детском, подростковом возрасте. Это происходит из-за того, что имплантация противопоказана до 18 лет, так как кости челюсти растут и еще не до конца сформированы. А приживаемость собственного зуба почти такая же, как и у импланта, и при хорошем исходе операции он будет расти и развиваться вместе со своим хозяином. Работа ортопеда подвинет зубы так, что пустующее место взятого донора не будет заметным.
Противопоказания к проведению
Прежде всего молодой пациент должен быть психологически готов к аутотрансплантации, взрослым гораздо легче пойти на этот шаг. Процедура не может проводиться, если:
Как проводится: этапы лечения
Для аутотрансплантации нужен зуб со здоровыми характеристиками. Для этих целей очень хорошо проходит зачаток с зубным фолликулом, в котором находятся клетки, готовые к росту и развитию корневой системы. Зубы мудрости берутся для замены 6 и 7, если травмирован передний зуб, то может взяться любой подходящий 4,5. Часто для верхних потерь донором становятся нижние зубы, потому что нижние ткани хорошо восстанавливаются.
Сколько времени занимает аутотрансплантация
Аутотрансплантация в стоматологии проходит за один визит к врачу и занимает час-полтора. В этот промежуток входит удаление, вживление и накладывание шины. Обычно замену делают одного зуба и гораздо реже сразу двух.
Приживется ли зуб на новом месте?
У маленьких пациентов приживаемость тканей трансплантированного зуба и тканей лунки хорошая, до 95%.
При возникновении воспаления, как осложнения, можно потерять нерв, доктору придется его депульпировать по показаниям. Но это не помешает зубу стоять на месте. В случае отторжения он выпадет сам или его извлекут в стоматологическом кресле. Чем пациент старше, тем вероятность приживления ниже. Поэтому пожилым аутотрансплантация не делается.
Какие могут быть осложнения
Отделение сосудистой хирургии
Телефоны и адреса
Основные направления деятельности отделения:
В отделении выполняется большой спектр сосудистых реконструкций:
Отделение сосудистой хирургии укомплектовано квалифицированными кадрами. Заведует отделением кандидат медицинских наук, врач-сердечно-сосудистый хирург высшей квалификационной категории Роднянский Дмитрий Валерьевич (специализировался в клиниках Москвы и Германии).
Роднянский Дмитрий Валерьевич
заведующий отделением, сердечно-сосудистый хирург высшей квалификационной категории, к.м.н. Главный внештатный специалист по сердечно-сосудистой хирургии ЮУрДЗ
Дорохов Дмитрий Юрьевич
сердечно-сосудистый хирург первой квалификационной категории
© ЧУЗ «Клиническая больница «РЖД-Медицина» г. Челябинск»
Информация о заболеваниях, их симптомах и методах лечения опубликована на страницах сайта www.dkb74.ru исключительно в ознакомительных целях. Информация не может быть использована для замены непосредственной консультации с врачом или принятия решения о применении лекарственных средств.
Имеются противопоказания, необходима консультация специалиста.
Трансплантация зуба — как проходит пересадка зубов?
Имплантация уже стала привычной практикой при потере или удалении зуба — на его место устанавливается имплантат, который затем нагружается коронкой. Но что делать тем, кому имплантация противопоказана в силу возраста? Детям, подросткам, юношам и девушкам до 18-21 года врачи не рекомендуют проводить установку имплантатов, так как зубочелюстная система все еще развивается, и вмешиваться в этот процесс не следует. В таком случае на помощь приходит трансплантация зуба.
Что это такое?
Трансплантация или пересадка зубов — это операция, при которой стоматолог-хирург пересаживает уже имеющийся зачаток зуба или сам зуб в то место, где он отсутствует. Чаще всего это аутотрансплантация зубов — то есть для восстановления пробела в зубном ряду используются собственные зубы пациента или их зачатки.

Пересаженный зачаток зуба развивается в новой лунке так же, как и его соседи в своих родных лунках. Его корневая система прорастает в челюстную кость, так что питание зуба ничем не отличается от питания его соседей. Это обеспечивает надежность результата пересадки. В итоге такой зуб полноценно замещает утраченный. Эту методику используют при:
Помимо трансплантации существует методика реимплантации зуба. Коренное различие между ними заключается в том, что при реимплантации врач сначала удаляет зуб, а затем приживляет его в ту же самую лунку. Чаще всего такая методика применяется для устранения очага инфекции, который нельзя ликвидироватьметодами консервативной терапии. Общая черта реимплантации и пересадки зубов — важно сохранить целостность зуба и его корней.
Как проходит пересадка?
Оптимальный вариант для успешной трансплантации — это зачаток зуба, окруженный фолликулом, в котором еще не сформировались корни. Зубной фолликул или зубной мешочек состоит из клеток и волокон, которые окружают зачаток зуба.
Трансплантация зуба — этапы:
Спустя в среднем 25 дней шины удаляют. За это время зуб должен прижиться на новом месте. Такая технология полностью восстанавливает красоту улыбки, жевательные функции и позволяет предотвратить развитие дефектов прикуса, так как зубы могут смещаться в сторону дефекта, заполняя пустое место.
Откуда берут зубы для пересадки?
Для аутотрансплантации зубов в переднем отделе самыми подходящими считаются премоляры — 4-е и 5-е малые коренные зубы, которые начинают прорезываться только в период формирования постоянного прикуса. Через несколько месяцев после пересадки можно начать ортодонтическое лечение, чтобы сместить зубы, которые закроют образовавшийся промежуток.
Пересадка зуба мудрости — оптимальный вариант для восстановления в жевательной зоне. Удаление восьмерки никак не повлияет на пережевывание пищи и формирование прикуса, кроме того, оно не нанесет вреда красоте улыбки. Например, успешно практикуется пересадка зуба мудрости на место 6-го или 7-го зуба и не портит эстетику. Главное условие для успеха операции — достаточная степень сформированности фолликула зуба мудрости: он должен быть виден на рентгеновском снимке.
Показания и противопоказания
Имплантация собственных зубов показана при отсутствии любого зуба — в зоне улыбки или в жевательном отделе. Цель такой операции — восстановление полноценного функционирования зубочелюстной системы, что очень важно для детей и подростков.
Но у этой методики есть и противопоказания:
Также играет важную роль психологическая готовность пациента выполнять все указания врача и способность перенести такую операцию, так как она выполняется в детском и подростковом возрасте.
Трансплантация зубов: за и против
Хотя, на первый взгляд, у этой методики немало плюсов, в стоматологии нет единого мнения по этому вопросу. К числу достоинств трансплантации относятся возвращение нормального пережевывания пищи, профилактика развития дефектов прикуса, восстановление красоты улыбки. Ключевой момент — эти операции можно проводить детям и подросткам, которым противопоказана имплантация.
Однако есть ряд особенностей, на которые указывают врачи, не вполне одобрительно относящиеся к такой методике:
При этом стоит отметить, что на успех приживления влияют возраст пациента и тип трансплантата — фолликул приживается успешнее, чем уже сформировавшийся зуб. Тем не менее пересадки проходят успешно в 80-95 % случаев.
Стоимость процедуры
На нее влияет целый ряд факторов:
В итоге цена трансплантации зуба варьируется от 20 000—25 000 рублей до 30 000—35 000 рублей.
Микрохирургическое шунтирование артерий голени и стопы
Кратко о методе лечения
Чаще всего для шунтирования артерий нижних конечностей используются собственные подкожные вены пациента, которые обрабатываются таким образом, чтобы нести кровь к ноге, а не обратно.
Преимущества лечения в ИСЦ
С 2011 года наша клиника является лидером в России по применению шунтирования артерий голени и стопы и имеет самые лучшие результаты по сохранению конечностей на фоне атеросклероза малых артерий.
Показания и противопоказания к методу лечения
На шунтирование отбираются пациенты, сохранные по общему состоянию. Поэтому проводится детальная оценка сопутствующих заболеваний, ожирения и других факторов риска для жизни. Только непосредственная угроза жизни является поводом для риска у больных с тяжелыми сопутствующими заболеваниями.
Необходимо детально оценить сосудистое русло с помощью УЗИ диагностики и ангиографии, чтобы сформулировать четкую концепцию для операции.
Необходима тщательная оценка подкожных вен, так как от их качества зависит успех шунтирования и продолжительность работы шунта. Использование в качестве шунтов искусственных протезов является операцией отчаяния, так как такие шунты закрываются в половине случаев в течение 2 лет.
Подготовка к лечению
Для определения показаний к операции бедренно-тибиального шунтирования пациента необходимо обследовать с точки зрения сосудистых поражений и общего состояния здоровья.
Для диагностики сосудистых поражений применяют следующие методы:
Общая диагностика пациента включает в себя:
Собственно подготовка к операции заключается в уменьшении отека больной ноги. Для этого пациенту предварительно устанавливают продленную перидуральную анестезию (чтобы он мог лежать). Перед операцией в мочевой пузырь устанавливают катетер, для контроля за выделением мочи. С целью введения лекарственных препаратов устанавливают внутривенный катетер в подключичную вену.
Накануне операции пациенту даются успокоительные препараты, которые дополняются премедикацией непосредственно перед подачей больного в операционную.
Обезболивание при лечении
Операции на артериях нижних конечностей в нашей клинике проводятся под эпидуральной анестезией. Последняя подразумевает введение анестезирующего препарата в область эпидурального пространства позвоночника. Такой вид обезболивания позволяет эффективно устранить болевые ощущения во время операции и в раннем послеоперационном периоде.
Для контроля за состоянием сердечно-сосудистой системы мы используем следящие мониторы, которые подключаются к грудной клетке для снятия ЭКГ и к плечу для контроля артериального давления. С целью улучшения насыщения крови кислородом пациенту дается кислородная маска.
Как проходит метод лечения
Пациент укладывается в операционной на спину. Под колено оперируемой ноги подкладывается специальный валик.
Начинается операция с ревизии (оценки) артерий голени, к которым должен подойти шунт. Для доступов к артериям голени используются разрезы длиной 4-6 см в паховой области и на голени (стопе). Затем проводится доступ к артерии на бедре, чтобы оценить ее пригодность в качестве донора для шунта.
После оценки артерий хирург приступает к подготовке венозного шунта. Через небольшие разрезы выделяется подкожная вена на голени, затем на бедре.
Первым выполняется соединение большой подкожной вены с бедренной артерией. После сшивания анастомоза запускается кровоток. Пульсация шунта возможна до первого венозного клапана.
Затем специальный инструмент вальвулотом проводится в венозный шунт и производится иссечение клапанов. Это необходимо, чтобы кровоток мог пойти по этой вены из бедренной артерии к артерии голени. Без рассечения клапанов кровоток по шунту не пойдет.
После удаления клапанов хирург оценивает вену на УЗИ и находит сбросы крови по шунту в боковые ветви. Перевязка этих ветвей производится через отдельные маленькие разрезы. Это необходимо для того, чтобы кровь по венозному шунту двигалась в направлении стопы, а не уходила в боковые ветви.
Когда будут перевязаны все сбросы по венозному шунту мы приступаем к сшиванию шунта и артерии на голени или стопе под микроскопом. Большое увеличение на этом этапе необходимо для успеха, так как любая ошибка в приведет к неудаче всей операции шунтирования.
Затем запускается кровоток и проверяется работа шунта по УЗИ. Если кровообращение восстановлено, то операция заканчивается ушиванием ран. Если есть сомнения, то выполняется контрольная ангиография и, при необходимости, ангиопластика измененной артерии ниже шунта.
Возможные осложнения при лечении
Бедренно-берцовое шунтирование in situ.
Шунтирование малоберцовой артерии
Многоэтажные «прыгающие» шунты
Часто пациентам отказывают в сохранении ноги по причине отсутствия хорошей длиной и проходимой артерии на голени, однако при этом, мы нередко видим отдельные участки и ветви артерий с сохраненным кровотоком. Нашим ведущим сосудистым хирургом Калитко И.М. для таких ситуаций разработана методика многоэтажного шунтирования артерий голени. Нередко выполняется несколько коротких шунтов к отдельным проходимым сегментам артерий. Важным условием для нормальной работы такой сложной реконструкции является достоверная оценка приходящего и распределяющегося объема крови. При перегрузке шунтов могут использоваться разгрузочные фистулы.
Прогноз после метода лечения
Общехирургические осложнения:
Специфические осложнения:
Программа наблюдения после метода лечения
Успех операции бедренно-дистального шунтирования зависит от очень большого количества факторов. Помимо ювелирной техники исполнения, грамотной интраоперационной оценки состояния артерий и знания причин послеоперационных тромбозов очень важным элементом успеха является тщательное послеоперационное наблюдение.
Перед выпиской больного из стационара мы обязательно проводим ультразвуковое исследование шунта. При выявлении оставшихся венозных сбросов мы немедленно их устраняем.
Через месяц, полгода и год после операции пациент приглашается на контрольные осмотры сосудистого хирурга с обязательным выполнением УЗИ. Если при УЗИ диагностике выявляются проблемы в функции шунта, то мы проводим пациенту мультиспиральную компьютерную томографию шунта и артерий ног.
При своевременном выявлении сужений мы можем устранить их с помощью ангиопластики и стентирования.
Заболевания
Пациенты с критической ишемией нижних конечностей имеют очень плохой прогноз. В течение 6 месяцев от начала заболевания большинству из них выполняется ампутация. Шунтирование предлагается таким пациентам, если невозможно провести эндоваскулярное лечение. Успешное шунтирование сосудов ног позволяет сохранить конечности 90% больных с критической ишемией.
Микрохирургическое шунтирование проводится только при критической ишемии и начинающейся гангрене! Если у пациента нет болей в покое или трофических язв на стопах, значит шунтирование ему не нужно.
Рекомендации пациентам после выполнения операции по замене сердечных клапанов
Лекарственная терапия после замены клапана
Пациенты, перенесшие операцию, должны принимать лекарства, назначенные кардиологом.
Антикоагулянты предотвращают образование тромбов, и поэтому их применение обязательно. Чаще всего среди них используется непрямой антикоагулянт варфарин. Лицам, которым был установлен биологический клапан, следует принимать варфарин в течение 3-6 месяцев (за некоторыми исключениями), а тем, у кого клапан механический, прием препарата потребуется вести постоянно.
Антикоагулянты – это препараты, которые фактически спасают жизнь пациентам с искусственными клапанами. Однако помимо пользы они могут нести и вред. Способность крови к свертыванию – это защитный механизм, который предотвращает кровопотерю при ранениях. При избыточном приеме антикоагулянтов, когда свертываемость подавляется слишком сильно, у пациента могут возникать соответствующие осложнения, иногда даже тяжелые кровотечения и геморрагический инсульт.
Чтобы этого избежать, очень важно контролировать состояние свертывающей системы крови. Поэтому пациентам, принимающим варфарин, нужно контролировать МНО (международное нормализованное отношение, оно определяет адекватность антикоагулянтной терапии). Оно, как правило, поддерживается на уровне 2,5-3,5 (могут быть некоторые вариации в зависимости от конкретного случая). Анализ крови на определение МНО следует сдавать ежемесячно.
Некоторым больным после замены клапанов также рекомендуется прием антиагрегантов – препаратов на основе аспирина.
Физические нагрузки после замены клапана
Нередко на замену клапанов отправляют пациентов, у которых до операции присутствовали проявления хронической сердечной недостаточности, ухудшающие переносимость нагрузок и не дающие больным возможности свободно и активно двигаться.
Операция улучшает самочувствие, однако больные часто не представляют, можно ли им увеличивать нагрузки, в каком конкретно режиме это делать и до каких пределов. Чтобы определиться с режимом нагрузок, пациенту лучше всего пройти реабилитационную программу в санатории. Ему будет подобран индивидуальный комплекс физических упражнений, которые он будет выполнять под надзором врача. Постепенно, с учетом динамики, двигательный режим расширится. В результате к окончанию срока реабилитации человек сможет жить полноценной активной жизнью, свободно переносить повседневные и другие нагрузки.
В случае, если больной не планирует проводить реабилитацию в санатории, с вопросами, связанными с физической активностью, ему следует обращаться к кардиологу. У врача можно уточнять любые вопросы: возможность заниматься теми или иными видами спорта, поднимать тяжести, управлять автомобилем и т.д.
В первые недели, в период восстановления после операции, контролировать степень нагрузок очень важно. Необходимо проявлять активность в такой степени, чтобы это, с одной стороны, не перегружало сердце, а с другой, не замедляло восстановление и не способствовало развитию осложнений.
Некоторые пациенты мало двигаются по причине того, что планирование нагрузок и выполнение упражнений требуют дисциплины, старания, усилий. Тем, кому заниматься лень, следует помнить, что двигательная активность улучшает прогноз заболевания сердца, тренирует сердечно-сосудистую систему, оказывает общее оздоровительное действие и помогает добиться лучших результатов проведенной операции.
Диета после замены клапана
Пациентам среднего и пожилого возраста, особенно тем, кто имеет ишемическую болезнь сердца, рекомендуется придерживаться особой диеты. Необходимо уменьшить содержание в рационе животных жиров и легкоусвояемых углеводов, а также снизить потребление поваренной соли, кофе и других стимуляторов. Вместе с тем, следует обогатить питание растительными маслами, свежими овощами и фруктами, рыбой и белковыми продуктами.
Молодые пациенты, не имеющие атеросклероза и его осложнений, могут не так строго относиться к своей диете, хотя и им лучше всего составлять рацион в соответствии с канонами здорового питания – для профилактики ИБС.
Избыточное употребление алкоголя противопоказано всем пациентам после замены клапанов сердца.
Работа после замены клапана
В пределах нескольких недель после операции пациентам, как правило, удается восстановить трудоспоспособность на прежнем уровне. В некоторых случаях требуется переход на более легкие условия работы. Иногда пациентам дается группа инвалидности.
Приведенные выше формулировки довольно обтекаемы, однако привести конкретные цифры здесь нельзя. Многое зависит от того, какой из клапанов был протезирован, каков вид искусственного клапана, в связи с каким заболеванием была проведена операция, в какой сфере занят человек.
В целом прогноз для трудовой деятельности благоприятный. Даже профессиональные спортсмены возвращались в спорт после этого оперативного вмешательства и успешно продолжали свою карьеру.
Другие рекомендации
Есть еще несколько обязательных советов, которым необходимо следовать пациентам, перенесшим операцию замены клапанов.
Следование необходимым рекомендациям поможет пациенту длительное время поддерживать отличное самочувствие и жить полноценной жизнью.