Проба дикса холпайка что это
Исследование позиционного головокружения и нистагма — важный этап в диагностике пациента с головокружением. ДППГ — одна из самых частых причин головокружения, причем существуют эффективные методы лечения этого заболевания. Диагноз можно поставить только с помощью позиционных тестов. Следовательно, позиционные пробы следует проводить всем пациентам с головокружением, даже при наличии анамнестических данных, типичных для других расстройств (болезни Меньера, мигрени, вестибулярного неврита), поскольку возможно развитие вторичного ДППГ при поражениях лабиринта другой этиологии.
В таких случаях, даже если не существует эффективных методов лечения основного заболевания, всегда можно устранить головокружение, связанное со вторичным ДППГ. При поражениях ЦНС, таких как мозжечковая дегенерация или цереброваскулярная патология, в ряде случаев также выявляют позиционный нистагм (чаще всего вертикальный, направленный вниз).
Обнаружение позиционного нистагма у пациента с поражениями ЦНС свидетельствует, что нарушения равновесия у них в какой-то степени обусловлены центральной вестибулярной дисфункцией.
Все позиционные пробы направлены на вызывание у пациента головокружения и нистагма, то есть достаточно неприятны для него. Пациента необходимо предупредить, что проведение позиционных проб — единственный способ постановки диагноза хорошо поддающегося лечению заболевания — ДППГ Во время позиционного маневра, независимо от того, появляется головокружение или нет, исследователь должен внимательно наблюдать за глазами пациента. Для достижения этой цели предпринимают следующие меры.
• Перед началом манипуляции пациента предупреждают, что даже при возникновении головокружения он должны смотреть прямо перед собой, в лицо исследователя (на нос или переносицу). Если глаза пациента не находятся в срединном положении или блуждают по сторонам, наблюдение за нистагмом будет проблематичным.
• По крайней мере один глаз пациента должен оставаться широко открытым; с этой целью можно фиксировать глазную щель свободной рукой, как показано на рисунке.
• Голову пациента необходимо удерживать в боковом положении (ухом книзу) в течение нескольких секунд. У некоторых пациентов с ДППГ латентный период появления нистагма иногда достигает 15—20 с. Следовательно, при подозрении на ДППГ необходимо фиксировать голову пациента в конечной позиции достаточно долго (в большинстве случаев латентный период нистагма не превышает 4—5 с).
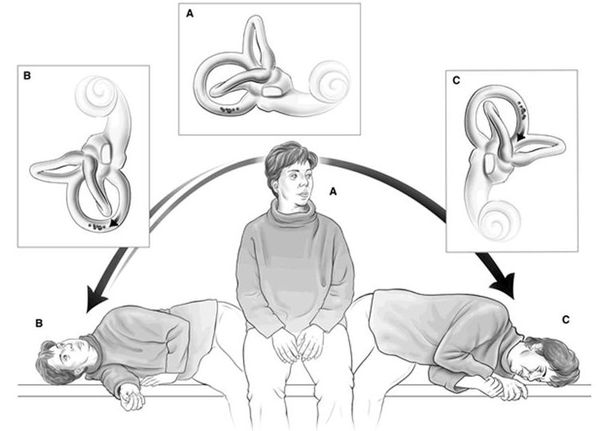
В качестве оснований для отказа от проведения позиционной пробы врачи обычно ссылаются на неудобное расположение кушетки в кабинете (невозможность достичь свисающего положения головы в конце пробы) либо на отсутствие очков Френцеля. Все эти доводы несерьезны. Позиционную пробу можно провести на кушетке, стоящей в любом положении, а очки Френцеля вообще не нужны для выявления позиционного нистагма. На рисунке показана традиционная проба Холлпайка с классическим конечным положением головы (свешивающимся с кушетки) и альтернативная проба с положением головы на кушетке.
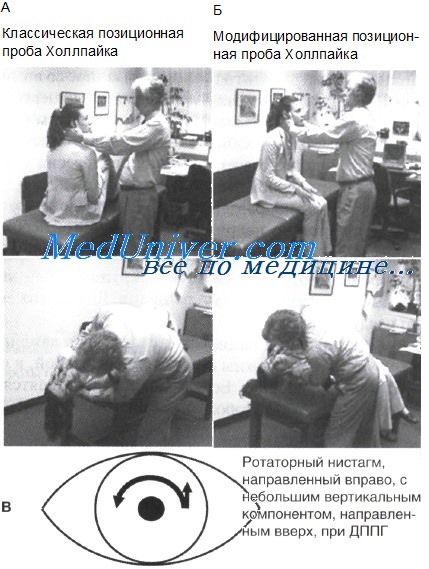
А — классическая позиционная проба Холлпайка (Hallpike) для выявления ДППГ при поражении правого заднего полукружного канала.
Б — модифицированная («боковая») позиционная проба Холлпайка. Следует обратить внимание, что конечное положение головы, достигаемое в ходе обеих процедур, одинаково. Обе пробы необходимо проводить достаточно быстро.
В — типичный нистагм при ДППГ, связанном с поражением правого заднего полукружного канала: ротаторный нистагм, направленный в сторону нижнего уха (в данном примере вправо) с небольшим вертикальным компонентом, направленным вверх.
Последнюю пробу можно проводить, даже если кушетка стоит между стенами или шкафами. Окончательные положения головы при обеих пробах практически идентичны. Что касается очков Френцеля, уместно напомнить: в классических описаниях ДППГ Дикса (Dix) и Холлпайка (Hallpike) они вообще не использовались.
При наиболее распространенном доброкачественном пароксизмальном позиционном головокружении (ДППГ), связанном с поражением заднего полукружного канала, в положении головы на левом боку (левое ухо книзу) раздражается левый задний полукружный канал, что вызывает появление головокружения и преимущественно ротаторного нистагма, направленного по часовой стрелке (с точки зрения исследователя). Это означает, что верхушка («северный полюс») глаза пациента смещается к его левому плечу.
Иначе говоря, появляется левосторонний ротаторный нистагм вследствие раздражения левого заднего полукружного канала. Кроме того, часто отмечают небольшой вертикальный компонент нистагма, направленный вверх, который возникает синхронно с ротаторными движениями. Нистагм часто сопровождается выраженным головокружением и попыткой пациента закрыть глаза или перейти в сидячее положение; чтобы избежать этого, врач должен заранее проинструктировать пациента.
Позиционный нистагм при доброкачественном пароксизмальном позиционном головокружении (ДППГ), связанном с поражением заднего полукружного канала, характеризуется наличием латентного периода, о котором уже упоминалось, адаптации и истощаемости. Адаптация подразумевает постепенное уменьшение и исчезновение нистагма (приблизительно через 1 мин или раньше). Истощаемость — ослабление и исчезновение нистагма и головокружения при повторных проведениях пробы. Следовательно, пациента можно предупредить, что при повторении позиционной пробы выраженность симптомов будет уменьшаться.
Позиционную пробу необходимо провести с обеих сторон. При подтверждении диагноза ДППГ многие специалисты сразу начинают лечение с помощью репозиционных маневров Эпли или Семонта.
Существуют формы ДППГ, связанные с поражением латерального или переднего полукружного канала, однако, если позиционные пробы вызывают нистагм, отличный от описанного выше, особенно вертикальный, направленный вверх или вниз, следует сначала исключить поражение ЦНС.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Проба Дикса-Холлпайка
Содержание:
Проба Дикса-Холлпайка (Dix-Hallpike) – специфический тест, который проводят в рамках диагностики доброкачественного пароксизмального позиционного головокружения (ДППГ). Он позволяет определить происхождение головокружения, то есть уточнить, является оно центральным или периферическим. В первом случае это будет свидетельствовать о проблемах с функционированием головного мозга, а во втором – о поражении внутреннего уха и связанных с ним нервов.
Как проводится проба Дикса-Холлпайка
Диагностический тест Дикса-Холлпайка выполняется следующим образом:
Интерпретация результатов пробы
Тест считается положительным, если во время его проведения у пациента появляется вертикально-ротаторный нистагм, сопровождающийся неприятными ощущениями – головокружением, тошнотой вплоть до рвоты.
Сомнительные результаты теста характеризуются возникновением только дискомфортного состояния, при этом нистагм отсутствует. В таком случае пробу рекомендуется повторить.
Отрицательный результат – отсутствие нистагма, головокружения и других неприятных субъективных ощущений.
Зачем нужна проба Дикса-Холлпайка
Тест позволяет обнаружить поражение полукружных каналов при доброкачественном пароксизмальном позиционном головокружении. Кроме того, он помогает определить причину головокружения и уточнить, какое именно ухо его вызывает.
Пароксизмальное позиционное головокружение
Пароксизмальное позиционное головокружение — повторные преходящие краткосрочные приступы системного головокружения, провоцируемые изменением положения головы. Связаны с наличием плавающих в эндолимфе или фиксированных на купуле отолитов. Кроме тошноты и иногда рвоты, приступы пароксизмального головокружения не сопровождаются какой-либо другой симптоматикой. Диагноз базируется на жалобах пациента, положительной пробе Дикса–Холлпайка, результатах вращательного теста. Лечение состоит в проведении специальных лечебных методик Эпли или Семонта, выполнении вестибулярной гимнастики.
Общие сведения
Пароксизмальное позиционное головокружение (ППГ) представляет собой доброкачественное приступообразное системное головокружение, продолжительностью от нескольких секунд до 0,5 мин, возникающее при движениях головы, чаще в горизонтальном положении тела. Описано в 1921 г. Робертом Барани. В 1952 г. Дикс и Холлпайк предположили связь заболевания в нарушениями в органе равновесия и предложили к клиническому использованию провокационную диагностическую пробу, которой до сих пор пользуются специалисты в области неврологии и вестибулологии. Поскольку пароксизмальное позиционное головокружение не связано с органическим поражением внутреннего уха, а обусловлено лишь механическим фактором, к его названию зачастую прибавляют «доброкачественное». ППГ чаще встречается у женщин. Заболеваемость составляет около 0,6% населения в год. Люди старше 60-летнего возраста заболевают в 7 раз чаще, чем более молодые. Наиболее подверженный ППГ возрастной период — от 70 до 78 лет.
Причины пароксизмального позиционного головокружения
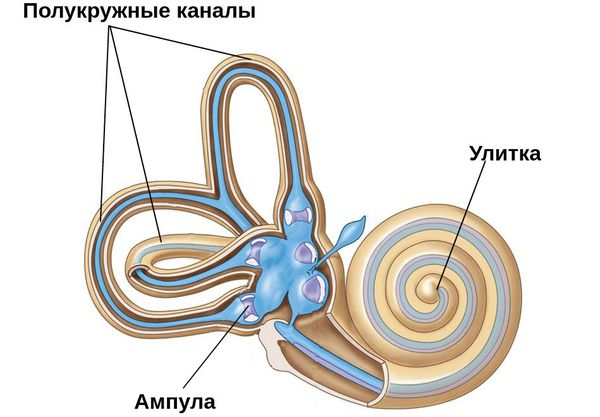
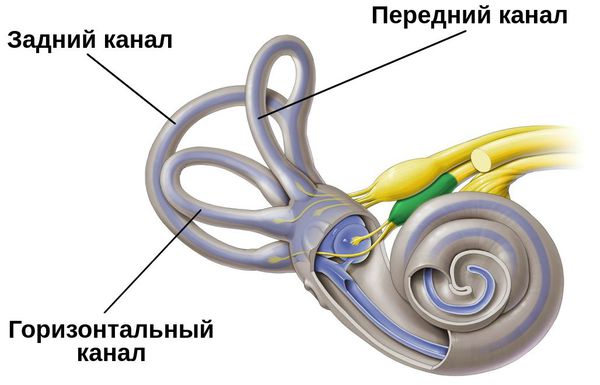
Вестибулярный аппарат образован 3-мя полукружными каналами и 2-мя мешочками. Каналы наполнены эндолимфой и высланы волосковыми клетками — вестибулярными рецепторами, воспринимающими угловые ускорения. Сверху волосковые клетки покрывает отолитова мембрана, на поверхности которой образуются отолиты (отоконии) — кристаллы бикарбоната кальция. В процессе жизнедеятельности организма отработавшие отолиты разрушаются и утилизируются.
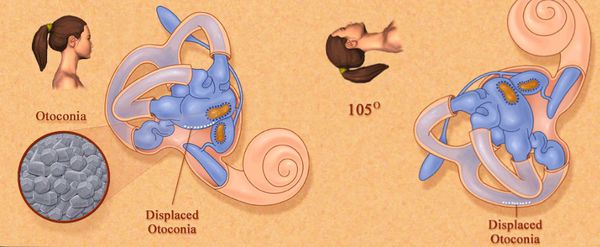
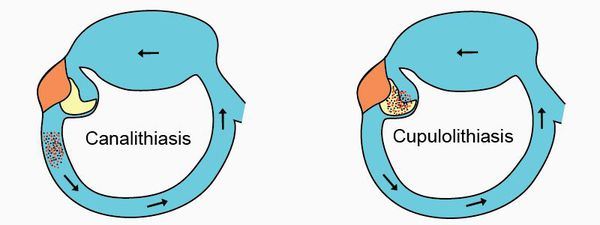
При нарушении метаболизма (гиперпродукции или ослабленной утилизации) отоконий, их части свободно плавают в эндолимфе полукружных каналов, наиболее часто скапливаясь в заднем канале. В других случаях отолиты попадают в ампулы (расширения) каналов и прилипают там к купуле, покрывающей рецепторные клетки. Во время движений головы, отоконии перемещаются в эндолимфе каналов или смещают купулу, тем самым раздражающим образом воздействуя на волосковые клетки и вызывая головокружение. После окончания движения отолиты оседают на дно канала (или перестают смещать купулу) и головокружение прекращается. Если отоконии располагаются в просвете каналов, то говорят о каналолитиазе, если они осаждаются на купуле — то о купулолитиазе.
Не смотря на подробно изученный механизм возникновения ППГ, причины образования свободных отоконий в большинстве случаев остаются не ясны. Известно, что у ряда пациентов отолиты образуются вследствие травматического повреждения отолитовой мембраны при черепно-мозговой травме. К этиофакторам, обуславливающим пароксизмальное позиционное головокружение, относят также перенесенный ранее лабиринтит вирусной этиологии, болезнь Меньера, спазм кровоснабжающей лабиринт артерии (при мигрени), хирургические манипуляции на внутреннем ухе, прием ототоксических фармпрепаратов (в первую очередь, антибиотиков гентамицинового ряда). Кроме того, ППГ может выступать в качестве сопутствующей патологии при других заболеваниях.
Симптомы пароксизмального позиционного головокружения
Основу клинической картины составляет транзиторное системное головокружение — ощущение движения предметов в горизонтальной или вертикальной плоскости, как бы вращающихся вокруг тела пациента. Подобный пароксизм головокружения провоцируется движениями головой (поворотами, запрокидыванием). Наиболее часто возникает в положении лежа, при переворачивании в кровати. Поэтому большинство атак ППГ приходится на утреннее время, когда пациенты лежат в кровати после просыпания. Иногда пароксизмы головокружения возникают во сне и приводят к пробуждению больного.
В среднем атака ППГ длится не более 0,5 мин, хотя пациентам этот период представляется более длительным, в своих жалобах они зачастую указывают, что головокружение продолжается несколько минут. Характерно, что приступ не сопровождается шумом в ушах, головной болью, падением слуха (тугоухостью). Возможна тошнота, в отдельных случаях — рвота. В течении нескольких часов после приступа или периодически в промежутках между ними некоторые пациенты отмечают наличие несистемного головокружения — чувства покачивания, неустойчивости, «дурноты». Иногда атаки ППГ имеют единичный характер, но в большинстве случаев в период обострения они возникают несколько раз в неделю или в сутки. Затем следует период ремиссии, при котором пароксизмы головокружения отсутствуют. Он может продолжаться до нескольких лет.
Приступы позиционного головокружения не представляют собой опасности для жизни или здоровья пациента. Исключение составляют случаи, когда пароксизм случается при нахождении человека на большой высоте, подводном погружении или вождении транспортного средства. Кроме того, повторяющиеся атаки могут негативно влиять на психо-эмоциональное состоянии пациента, провоцируя развитие ипохондрии, депрессивного невроза, неврастении.
Диагностика пароксизмального позиционного головокружения
Диагноз ППГ базируется преимущественно на клинических данных. С целью его подтверждения невролог или вестибулолог проводят пробу Дикса–Холлпайка. Изначально пациент сидит, повернув голову на 45 градусов в пораженную сторону и фиксируя взгляд на переносице врача. Затем пациента резко переводят в положение лежа, запрокидывая при этом его голову на 30 градусов. По прошествии латентного периода (1-5 секунд) возникает системное головокружение, сопровождающееся ротаторным нистагмом. Для регистрации последнего необходима видеоокулография или электронистагмография, поскольку периферический нистагм подавляется при фиксации взора и визуально может быть не зафиксирован. После исчезновения нистагма пациента возвращают в положение сидя, что сопровождается легким головокружением и ротаторным нистагмом, направленным в обратную сторону по отношению к ранее вызванному.
Провокационную пробу выполняют с 2-х сторон. Двусторонняя положительная проба Дикса–Холлпайка, как правило, встречается при ППГ травматического генеза. Если в ходе пробы отсутствовало как головокружение, так и нистагм, она считается отрицательной. Если отмечалось головокружение без нистагма, то проба считается положительной, диагностируется т. н. «субъективное ППГ». После неоднократного повторения пробы нистагм истощается, головокружение не возникает, поскольку в результате повторных движений отолиты рассеиваются по полукружному каналу и не формируют скопление, способное воздействовать на рецепторный аппарат.
Дополнительной диагностической пробой выступает вращательный тест, который проводится в положении лежа с запрокинутой на 30 градусов головой. При положительной пробе после резкого поворота головы спустя латентный интервал возникает горизонтальный нистагм, который хорошо регистрируется при визуальном наблюдении. По направлению нистагма можно отличить каналолитиаз от купулолитиаза и диагностировать какой именно полукружный канал поражен.
Дифференциальную диагностику ППГ необходимо проводить с позиционным головокружением при артериальной гипотонии, синдроме позвоночной артерии, синдроме Барре–Льеу, болезни Меньера, вестибулярном нейроните, фистуле лабиринта, заболеваниях ЦНС (рассеянном склерозе, новообразованиях задней черепной ямки). Основу дифдиагноза составляет отсутствие наряду с позиционным головокружением других, характерных для этих заболеваний, симптомов (тугоухости, «потемнения» в глазах, болей в шее, головных болей, ушного шума, неврологических нарушений и т. п.).
Лечение пароксизмального позиционного головокружения
Большинству пациентов рекомендована консервативная терапия, которая зависит от вида ППГ. Так, при купулолитиазе применяют вестибулярную гимнастику Семонта, а при каналолитиазе — специальные лечебные методики, направленные на изменение расположения отоконий. При остаточной и легкой симптоматике рекомендованы упражнения для тренировки вестибулярного аппарата. Фармакотерапия может иметь смысл в периоды обострения. Ее основу составляют такие препараты как циннаризин, гинкго билоба, бетагистин, флунаризин. Однако медикаментозная терапия может служить лишь дополнением к лечению специальными методиками. Следует сказать, что некоторые авторы высказывают большие сомнения в отношении ее целесообразности.
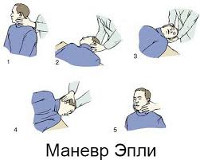
К наиболее распространенным лечебным методикам относится прием Эпли, заключающийся в последовательной фиксации головы в 5-ти различных положениях. Прием позволяет переместить отолиты из канала в овальный мешочек лабиринта, что приводит к купированию симптомов ППГ у 85-95% пациентов. При приеме Семонта пациента из положения сидя с повернутой в здоровую сторону головой переводят в положения лежа на пораженной стороне, а затем, не изменяя поворота головы, через положение сидя в положение лежа на здоровой стороне. Такая быстрая смена положения головы позволяет освободить купулу от осевших на нее отолитов.
В тяжелых случаях с частыми атаками позиционного головокружения, не купирующегося применением методик Эпли и Семонта, рассматривается вопрос хирургического лечения. Операционное вмешательство может состоять в пломбировании пораженного полукружного канала, избирательном пересечении отдельных вестибулярных волокон, лазеродеструкции лабиринта.
Доброкачественное пароксизмальное позиционное головокружение
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) представляет собой клинический синдром, характеризующийся возникновением повторяющихся приступов головокружения в ответ на изменение положения головы в пространстве (например, при поворотах в постели).
В основе заболевания лежит формирование в вестибулярном аппарате свободно перемещающихся частиц (отолитов), состоящих из кристаллов карбоната кальция, которые раздражают при своем движении волоски чувствительных клеток в каком-либо из полукружных канальцев, провоцируя возникновение выраженного головокружения.
Возникновение таких частиц связывают с повреждением лабиринта вследствие черепно-мозговых травм, инфекций или же возрастных дегенеративных процессов. Считается, что отолиты с течением времени естественным образом растворяются.
Типичная клиническая картина ДППГ включает головокружение (с иллюзорным горизонтальным и/или вертикальным движением предметов) и нистагм (непроизвольные движения глазных яблок), возникающие с некоторым латентным периодом (5-20 секунд) при движении головой в пространстве.
Чаще всего головокружение появляется утром после сна или ночью в момент переворота в постели, характеризуется нарастающей интенсивностью, длится не более 1 мин. Приступы ДППГ подчас возникают при запрокидывании головы назад («симптом верхней книжной полки») или ее наклоне вниз. Отличительной особенностью ДППГ является отсутствие нарушения слуха, а также другой выраженной неврологической симптоматики (параличи, нарушение речи и пр.). Первый, а подчас и следующие приступы ДППГ всегда сопровождаются вегетативными проявлениями – тошнота, рвота, лабильность артериального давления и пульса. Непонимание причины симптомов заболевания вызывают у больных тревогу и страх смерти. Они зажмуривают глаза и хватаются руками за кровать.
Практически во всех случаях первый приступ ДППГ заканчивается неотложным обращением в лечебное учреждение. При этом незнание врачами этой патологии, а также целый ряд других обстоятельств (самопроизвольное излечение, неправильная техника проведения диагностических тестов; отказ больного от проведения диагностических тестов в виду выраженности вегетативных проявлений; высокое артериальное давление вследствие тревожного синдрома и вегетативного дисбаланса; желание врачей “перестраховаться” и “не пропустить” тяжелую патологию) ведут к постановке неправильного диагноза:
Неуверенность врача в поставленном диагнозе или, наоборот, убеждение им пациента в перенесенном инсульте с хорошим восстановлением служат одной из причин развития у больных в последующем стойкого астено-невротического и тревожного синдромов.Более чем у половины пациентов заболевание имеет рецидивирующий характер, при этом часто наблюдается спонтанное выздоровление.
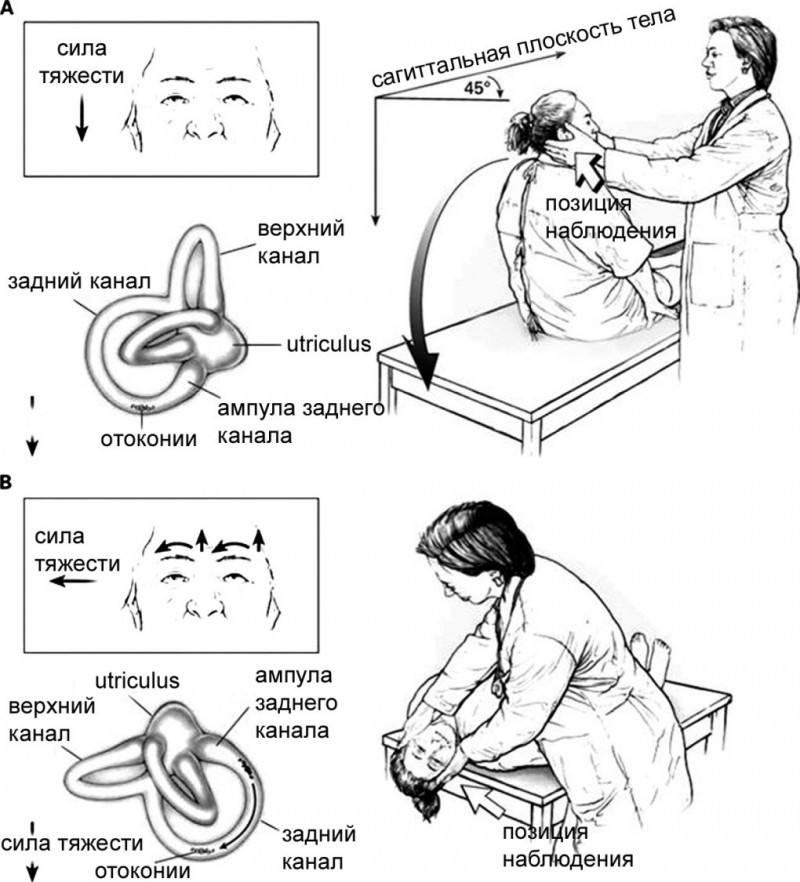
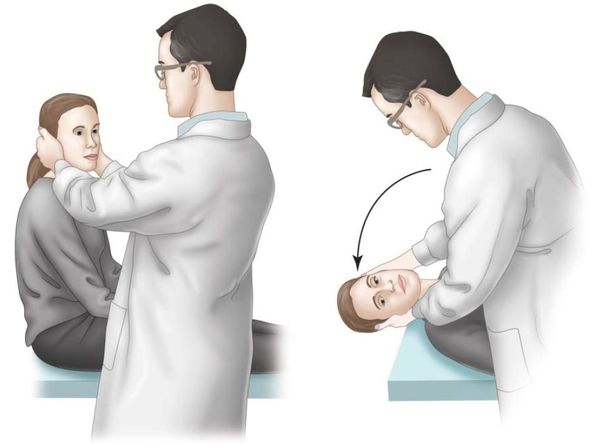
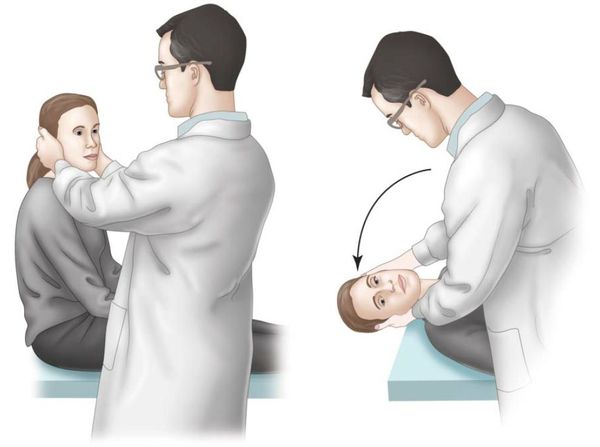
(А.) Врач становится справа от пациента и поворачивает его голову на 45° вправо так, чтобы совместить плоскость заднего правого полукружного канала с сагиттальной плоскостью тела.
(В.) Пациента, у которого глаза остаются открытыми, укладывают на спину правым ухом вниз и слегка разгибает его голову. Отмечают время появления головокружения и нистагма, а также их характеристики.
Проба считается положительной при возникновении у пациента в одном из положений (соответственно, при запрокидывании головы вправо или влево) характерного вертикально-ротаторного нистагма и соответствующих субъективных ощущений (системное головокружение, тошнота, вегетативные реакции).
Основу лечения ДППГ составляет применение техники репозиции канала (ТРК), в процессе которой добиваются миграции отолитов из полукружных канальцев в преддверие. Для лечения ДППГ при поражении заднего полукружного канала в нашей клинике наиболее часто используются маневр Эпли.
Медикаментозное лечение ДППГ включает назначение бетагистина дигидрохлорида в дозировке 24 мг 2 раза в день 1-2 месяца. По показаниям используют противорвотные средства (метоклопрамид), транквилизаторы (ноофен). После купирования приступа пациентам с ДППГ рекомендуется в домашних условиях проводить комплекс тренировочных упражнений, чаще всего по методике Брандта-Дароффа.
В случае если во время упражнения головокружение не возникнет, то его целесообразно выполнить только следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.
По нашим данным такая терапия эффективна для профилактики обострений заболевания у 90% больных.
Что такое доброкачественное пароксизмальное позиционное головокружение (ДППГ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Магомедова К.Р., невролога со стажем в 9 лет.
Определение болезни. Причины заболевания
«Разгадка» данной болезни кроется в самом названии:
Так как головокружение может возникать при различных заболеваниях, пациенты с симптомами ДППГ обращаются к совершенно разным специалистам. От того, насколько верно мыслит доктор, будет зависеть правильный объём исследований и лечения. Порой случаются курьёзы: пациент с ДППГ в течение полугода лечится от временного нарушения мозгового кровообращения, симптомы которого должны проходить за один день, однако приступы исправно возникают каждый день. Или второй распространённый вариант: человек проходит лечение мистического остеохондроза, но при этом шея абсолютно не болит и никак не даёт о себе знать.
Самая распространённая причина ДППГ — травмы головы. К другим факторам развития болезни относят гиподинамию (малоподвижный образ жизни), алкоголизм, серьёзные операции в области головы, заболевания центральной нервной системы.
В целом причин возникнвоения ДППГ множество. По частоте выделяют следующие:
Симптомы доброкачественного пароксизмального позиционного головокружения
Классический эпизод ДППГ запускается внезапно при изменении положения тела и наклоне головы в сторону поражённого уха. После провоцирующих движений у больного наступает предприступный период, который длится менее пяти секунд. Затем начинается сам приступ — сильное вращательное головокружение. В этот момент пациенту кажется, будто его кидают в сторону поражённого уха. В таком состоянии человек находится от 30 секунд до минуты, после самочувствие нормализуется до следующего провоцирующего движения головой.
Первый приступ вращательного головокружения у многих возникает утром после пробуждения, когда они пытаются встать с кровати и сесть. Это связано с изменением положения головы и её поворотами. Однако если пациент, например, встанет со стула не двигая головой, то приступ не запустится.
У всех ДППГ проявляется по-разному: от минимального движения у некоторых больных может возникнуть чувство тошноты и рвота, при этом у других проявления будут более лёгкими. В обоих случаях нарушение слуха, шум в ушах, головная боль или другие симптомы не наблюдаются. А если больной избегает провоцирующих движений, то симптомы вовсе отсутствуют.
Во время приступов возникают специфические колебательные движения глаз — нистагм. По оценке этих движений определяется сторона поражения внутреннего уха. В период между приступами, когда положение головы зафиксировано, присутствует ощущение мутности и тумана в голове.
Патогенез доброкачественного пароксизмального позиционного головокружения
Чтобы лучше понять патогенез ДППГ, необходимо понимать особенности строения вестибулярного аппарата.
В норме вестибулярный аппарат состоит из трёх полукругов, которые выставлены в трёх разных плоскостях под прямым углом друг к другу.
С обеих сторон на конце этих полукругов есть широкая ампула, в которой находится воспринимающий аппарат. Внутри него — жидкость. Каждая ампула на конце имеет субстанцию по типу купулы (желатинообразного вещества), которая покрывает волоски рецепторов. Когда человек поворачивает голову, запускается трёхступенчатая реакция: движение жидкости приводит к движению купулы, а движение купулы — к движению волосиков рецепторов, которые передают в мозг нервный сигнал о повороте головы.
Внутри вестибулярного аппарата находятся дополнительные кристаллы — отолиты. Их частицы — отоконии — являются главными виновниками развития ДППГ. При изменении положения тела и под силой притяжения они тоже начинают двигаться и создают патологические сигналы, раздражая рецепторы. Из-за этого у человека возникает ощущение, как будто движение продолжается, — эпизод острого приступа вращательного головокружения. Это чувство не уходит ровно до тех пор, пока частицы не выпадут в осадок. Для того чтобы они покинули полукружные каналы, необходимы специальные приёмы.
Другим, чуть менее распространённым механизмом возникновения ДППГ является прикрепление отолитов или их частей к купуле полукружного канала. Из-за этого происходит постоянное раздражение рецепторов при изменении положения тела — купулолитиаз.
Классификация и стадии развития доброкачественного пароксизмального позиционного головокружения
По патофизиологическому механизму ДППГ можно разделить на два типа:
В зависимости от локализации поражения и нахождению отоконий в вестибулярном аппарате различают следующие варианты болезни [17] :
Редкие варианты ДППГ (их можно спутать с центральным позиционным головокружением):
От варианта ДППГ зависит способ его лечения.
Осложнения доброкачественного пароксизмального позиционного головокружения
Само по себе ДППГ протекает благоприятно, но если приступ системного головокружения возникает при нахождении человека на большой высоте, глубине или при управлении транспортом, то он может быть опасен. Например, такое головокружение может стать причиной падения и травмы.
Основные осложнения и дискомфортнные ощущения при ДППГ связанны с вестибулярным аппаратом. Часто наблюдаются такие вегетативные нарушения, как потливость и тахикардия. Пациенты испытывают длительную незначительную неустойчивость как после приступа, так и после успешного лечения.
Многоканальное ДППГ является одним из самых тяжёлых осложнений. Оно может развиться после как после травмы головы, так и после приёмов репозиции — удаления отолитов и их частиц из каналов. Кристаллы попадают не только в поражённый канал, но и в соседние. Это приводит к сильному раздражению вестибулярного аппарата.
Не стоит забывать, что ДППГ само по себе является осложнением других заболеваний, чаще всего черепно-мозговой травмы. Оно может маскироваться под клиническими проявлениями других болезней и травм — вестибулярного нейронита, инфаркта или водянки лабиринта. Чтобы отличить ДППГ от этих нарушений необходимо грамотно подойти к диагностике.
Диагностика доброкачественного пароксизмального позиционного головокружения
Диагностика ДППГ — клиническая. Она основывается на жалобах и осмотре пациента.
Классическая диагностическая картина ДППГ:
При обследовании пациента с ДППГ ничего примечательного на находят. Даже результаты неврологического и отологического исследования обычно в норме, за исключением пробы Дикса — Холлпайка. При её проведении появляется вращательное головокружение и определённый нистагм. Вне обострения проба будет отрицательной, однако это не исключает наличие ДППГ.
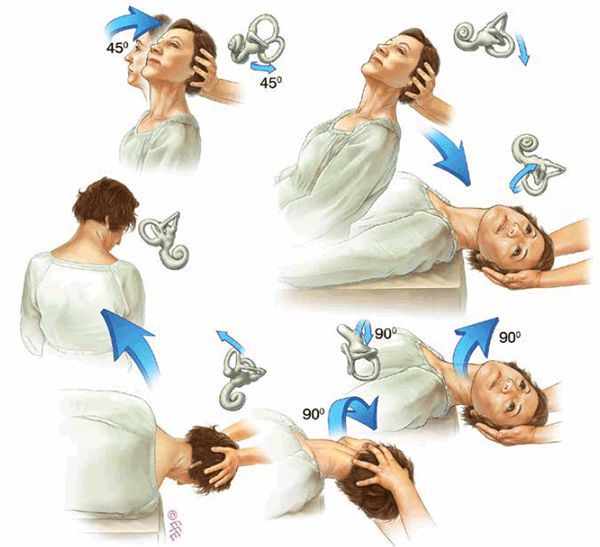
Пробу проводят следующим образом: пациента из сидячего положения переводят в лежачее, при этом голову поворачивают на 45 градусов, после чего ждут 30 секунд и затем присаживают пациента обратно.
Лабораторные тесты при постановке ДППГ не требуются. Они нужны только для того, чтобы исключить сопутствующие состояния, которые могли вызвать головокружение как осложнение.
КТ или МРТ необходимо проводить, если есть признаки центрального поражения, например, ствола головного мозга. Во всех остальных случаях классического проявления ДППГ эти исследования ничего не покажут. Центральное головокружение можно заподозрить при непроходящем головокружении, нистагме и изменении его направления, активной рвоте, не приносящей облегчение, очаговых неврологических симптомах при осмотре и выраженной неустойчивости в положении стоя.
Также не стоит забывать, что при позиционном варианте головокружение не возникает, когда человек встаёт с кресла, не меняя при этом положения головы. Этот вариант больше характерен для ортостатического головокружения.
Лечение доброкачественного пароксизмального позиционного головокружения
Лечение с помощью лекарств
Вестибулярные супресанты обычно не помогают справиться с ДППГ. В некоторых случаях они могут лишь снизить проявления болезни, то есть замаскировать проблему, но не решить её. Иногда вестибулосупресанты могут осложнить состояние и привести к сонливости.
Репозиционное лечение
Процедура проводится следующим образом:
Сразу после процедуры проводится тест Дикса — Холлпайка: если нистагм повторяется, то репозицию проводят повторно.
После репозиционирования пациент не должен лежать на плоской поверхности в течение 24-48 часов: рекомендуется спать с поднятой головой на нескольких подушках. Также необходима неделя покоя: избегать резких движений или гимнастических сальто. Спустя неделю проводится повторный осмотр.
Если головокружение после репозиции ухудшается, то предполагаются следующие состояния:
Другие осложнения репозиции встречаются реже:
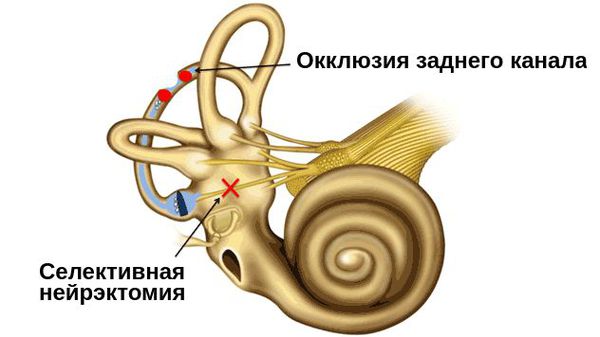
Операция
Хирургическое лечение проводится только в том случае, если репозиционные приёмы не работают. Оно несёт риск возможных осложнений, таких как повреждения лицевого нерва и потерю слуха.
Из всех представленных методов окклюзия заднего полукружного канала является самой благоприятной. Она позволяет сохранить слух без ущерба для всей вестибулярной системы, воздействуя только на поражённый задний или горизонтальный полукружный канал. Другие каналы и структуры вестибулярного аппарата не затрагиваются. Это процедура проще селективной нейрэктомии. По этому поводу проводится исследования: уже есть данные о 95 % успешных случаев.
Прогноз. Профилактика
Прогноз при ДППГ благоприятный. В большинстве случаев с болезнью удаётся справится на амбулаторном этапе. В тяжёлых случаях следует проводить симптоматическое лечение тошноты и рвоты. Длительного лечения могут потребовать сопутствующие состояния или варианты осложнённого течения болезни.
Спонтанные ремиссии наблюдаются в течение шести недель, хотя в некоторых случаях могут длиться дольше. Частота рецидивов составляет 5-15 %.
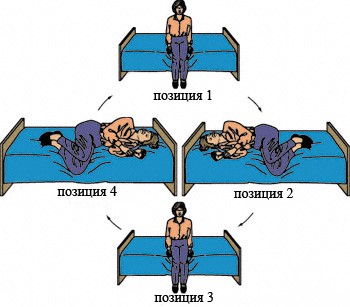
Есть три основные гипотезы, которые объясняют механизм устранения приступа ДППГ с помощью гимнастики Брандта — Дароффа:
Этапы гимнастики Брандта — Дароффа:
Эти упражнения нужно выполнять три раза в день по пять циклов на каждый подход. Если при укладывании на бок головокружение уже не возникает, следует прекратить выполнение упражнений.