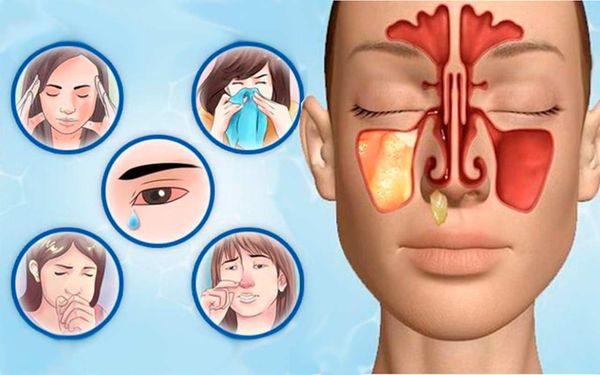
Пристеночное затемнение верхнечелюстных пазух что это
Верхнечелюстной синусит
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») — это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор — британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Симптомы
Симптомов заболевания довольно много: головная, височная боли, течение из носа, боль в области носа, повышенная температура (до 38 °C), утомление, слабость, отсутствие аппетита, бессонницы, озноб, кашель, потеря обоняния, заложенность носа, обильное потоотделение, слезящиеся глаза.
Осложнения
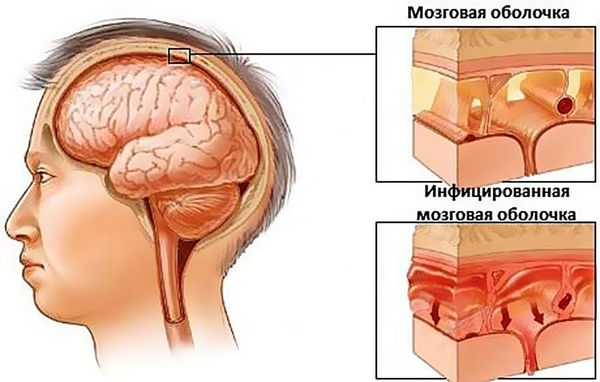
Внутричерепные осложнения: закупорка сосудов, нагноения в оболочке мозга, орбитальные осложнения (до остеомиелита).
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка — главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический, хронический, острый, вазомоторный.
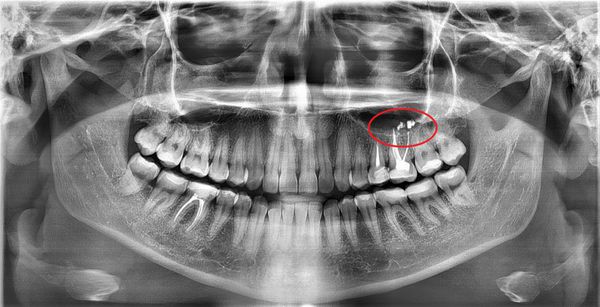
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
По степени тяжести симптомов синуситы бывают:
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Лечение
1. Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
2. Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
3. «ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты — парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс — неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
Профилактика
Среди профилактических мероприятий, которые помогут значительно снизить риск развития заболевания, можно выделить следующие:
Что такое одонтогенный верхнечелюстной синусит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
Одонтогенный верхнечелюстной синусит — воспаление слизистых оболочек стенок верхнечелюстных пазух, причиной которого является распространение патологического процесса из очагов одонтогенной (зубной) инфекции.
Причина заболевания кроется в его названии, т. е. причиной является зуб или то, что с ним связано:
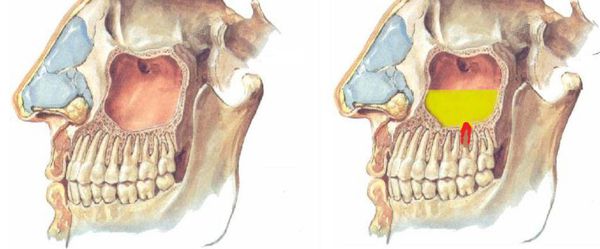
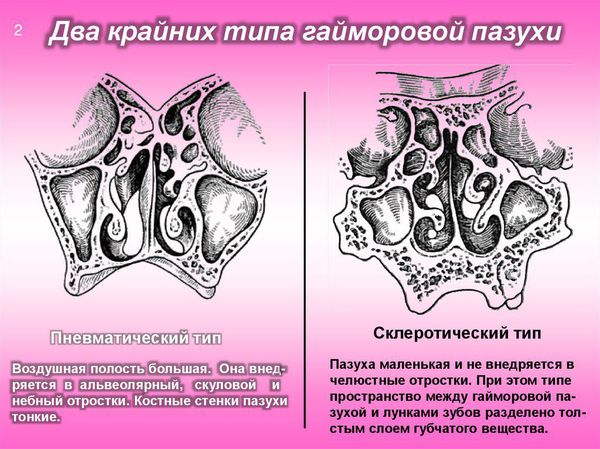
Существует два типа верхнечелюстных пазух — объёмные пневмотические и менее развитые склеротические. Пневматический тип пазух характеризуется тонкими костными стенками. При этом типе корни зубов и слизистую оболочку синуса разделяет лишь тонкая прослойка кортикальной кости, поэтому инфекция из периапикальных тканей ( вокруг верхушечной трети корня зуба) легко проникает в пазуху. В связи с этим пневматический тип верхнечелюстной пазухи можно смело отнести к причинам развития синусита.
Симптомы одонтогенного верхнечелюстного синусита
Симптомы варьируются и в основном зависят от формы течения верхнечелюстного синусита.
Симптомы острого одонтогенного верхнечелюстного синусита практически не отличаются от острого верхнечелюстного синусита другой этиологии. Исключением может быть наличие причинного зуба. Обычно больным зубом является большой или малый коренной зуб верхней челюсти. Зуб болит в покое, болевые ощущения увеличиваются при накусывании на зуб.
Основным симптомом острого верхнечелюстного синусита является заложенность носа и затруднение носового дыхания. Пациенту приходится дышать через рот, что приносит дискомфорт и может стать причиной более тяжёлых проблем со здоровьем (гипоксии головного мозга со всеми вытекающими последствиями). Носовое дыхание затруднено или невозможно ввиду полнокровия и отёка слизистых оболочек стенок пазухи, в том числе в области естественного соустья. Помимо всего прочего гиперпродукция секрета (отделяемого из носа, в простонародье — соплей) и снижение функции мерцательного эпителия приводят к застоям отделяемого в дыхательных путях. В норме данный эпителий согревает вдыхаемый воздух и выводит слизь с частицами пыли, микрообранизмами и т. д. Нехватка кислорода делает пациента измученным, ослабшим. Обоняние практически отсутствует.
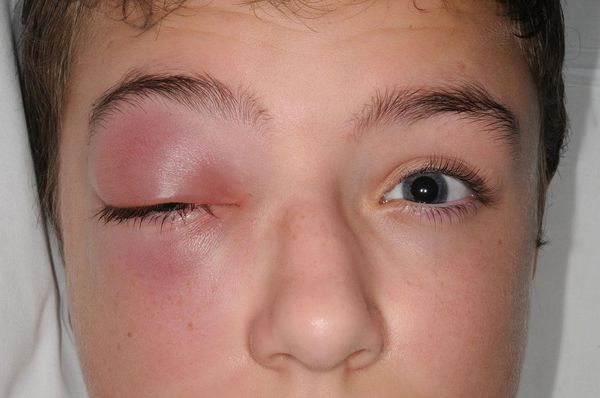
Из носа отмечаются постоянные обильные выделения, в ряде случаев гнойного характера. Зачастую отмечается слезотечение, боязнь яркого света из-за попадания слизи и гноя в дыхательные пути и закупорки носослёзного канала. Часто заболевание сопровождается отёком поражённой стороны лица.
При остром одонтогенном гайморите выражены симптомы общей интоксикации организма. Повышенная температура тела порой достигает 39 °C и выше, заболевание сопровождается слабостью, ознобом, головными болями. Пациенты жалуются на повышенную утомляемость, недомогание, нарушение сна, отсутствие аппетита.
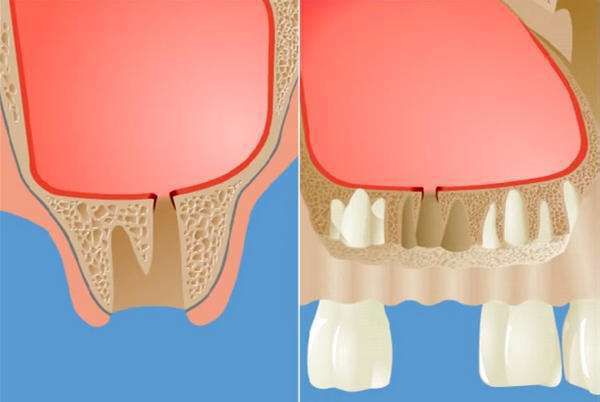
При перфоративной форме верхнечелюстного синусита имеет место ороантральное соустье, которое представляет собой сообщение между полостью рта и пазухой. Оно развивается после удаления зуба и может проявиться как сразу после удаления, так и через некоторое время после него. В случаях перфоративного синусита пациент отмечает выделение из носа принимаемой пищи или жидкости. Надувание щёк невозможно. Остальные симптомы данного вида верхнечелюстного синусита ничем не отличаются от описанных выше.
Патогенез одонтогенного верхнечелюстного синусита
При пневматическом типе верхнечелюстной пазухи (тонкая нижняя стенка верхнечелюстной пазухи) процесс резорбции костной ткани происходит достаточно быстро, и патогенные микроорганизмы колонизируют слизистую оболочки нижней стенки верхнечелюстной пазухи.
Слизистая оболочки синуса богата кровеносными сосудами и при несостоятельности местного иммунитета вскоре в процесс воспаления будет вовлечена вся слизистая оболочка верхнечелюстной пазухи. Особенно быстро этот процесс проходит на фоне снижения общей реактивности организма, другими словами когда организм человека ослаблен. Иммунитет не может справиться с микробным агентом в виду предварительной сенсибилизации (чувствительности организма к воздействию микроорганизмов, аллергенов и т. д.) из очага одонтогенной инфекции. Также свое влияние на формирование воспалительного процесса оказывают внешние факторы: окружающая среда (температура воздуха, влажность, ветер), социально-бытовые условия проживания, заражённые люди при эпидемии.
При внедрении в полость пазухи инородных предметов (пломбировочный материал, стоматологический инструмент, корень зуба при осложнённом удалении) происходит нарушение функции мерцательного эпителия верхнечелюстной пазухи, который должен выводить слизь с частицами пыли, микрообранизмами и т. д. На фоне хронического воспаления:
Изменения в состоянии костной ткани дна верхнечелюстной пазухи и слизистой оболочки, её выстилающей, впоследствии играет свою роль при операции удаления зуба и в разы увеличивает риск развития перфорации дна гайморовой пазухи с развитием ороантрального сообщения.
Классификация и стадии развития одонтогенного верхнечелюстного синусита
Классификация по распространённости:
По типу течения:
По причине развития:
По характеру морфологических изменений:
Клиническая классификация одонтогенных синуситов по Марченко Н.Г.:
Стадии одонтогенного верхнечелюстного синусита:
Осложнения одонтогенного верхнечелюстного синусита
Наиболее частыми осложнениями одонтогенного верхнечелюстного синусита являются глазничные и внутричерепные осложнения.
Глазничные осложнения чаще распространяются контактным или гематогенным путём (через кровь). Нижняя стенка орбиты одновременно является верхней стенкой верхнечелюстной пазухи. При постоянном воспалении костная перегородка может разрушиться, в ряде случаев с образованием остеомиелита. Тогда инфекция из синуса проникает в орбиту с образованием абсцесса или флегмоны глазницы, что может привести к невриту глазничного нерва, ухудшению зрения, в особо тяжёлых формах к потере зрения. Характерным признаком абсцесса глазницы является отёк окружающих мягких тканей, выделение гноя из глазницы, болезненность при движениях глазных яблок, снижение зрения, боли давящего характера.
При абсцессе головного мозга клиническая картина напрямую зависит от локализации гнойника. Общими симптомами данного заболевания являются головные боли, лихорадка, неврологическая симптоматика в соответствии с локализацией и размером очага (потеря речи, зрения, двигательной активности, памяти и т. д.), возможны эпилептические припадки, которые ранее у пациента не отмечались.
Менингит и тромбоз пещеристого синуса также являются очень неблагоприятными исходами верхнечелюстного синусита. Наряду с абсцессом головного мозга показано оказание экстренной помощи в условиях специализированного стационара. Данные осложнения сопровождаются головными болями, рвотой, ознобом, припадками.
Диагностика одонтогенного верхнечелюстного синусита
Диагностика одонтогенного верхнечелюстного синусита включает клинические и аппаратные методы исследования. В ходе клинического обследования проводится сбор жалоб, изучение истории заболевания, установление сопутствующих общесоматических патологий.
С внедрением в практику таких методов, как конусно-лучевая компьютерная томография (КЛКТ), мультиспиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ) практикующие врачи могут достоверно установить не только причинный зуб, оценить состояние костных и мягкотканных структур верхнечелюстной пазухи, но и спрогнозировать и спланировать лечение.
С внедрением в практику аппаратов с эндоскопом для клиницистов открылось огромное количество возможностей. Тубус эндоскопа бывает не только прямым, но и имеет свойства изгибаться. Это свойство позволяет визуализировать самые труднодоступные и витиеватые воздухоносные ходы, при необходимости промыть их, произвести забор слизистой оболочки на цитологическое или патогистологическое исследование, а также взять мазок на флору (это необходимо для выявления возбудителя). Поэтому в настоящее время при помощи эндоскопии можно провести не только полный спектр диагностических мероприятий, но и полноценную операцию без разрезов и с минимальной травматизацией. При помощи эндоскопической методики удаётся оценить состояние слизистой оболочки синуса (цвет, отёчность), оценить состояние видимых кровеносных сосудов, исключить их тромбоз, выявить сужение дыхательных путей, оценить количество и характер отделяемого и патологической жидкости.
Лечение одонтогенного верхнечелюстного синусита
Зачастую лечение одонтогенного верхнечелюстного синусита проводится комбинацией консервативного и хирургического методов. Способ лечения и его объём зависит от причинного фактора и течения заболевания.
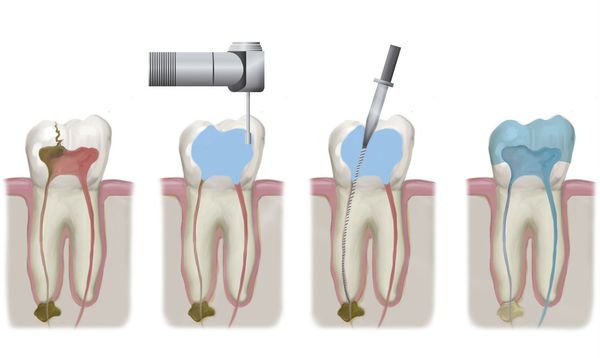
При одонтогенном синусите, вызванном острым или обострившимся периодонтитом, лечение зачастую складывается из устранения причинного фактора и назначения медикаментозной терапии. Для устранения причины воспаления проводится эндодонтическое лечение корневых каналов больного зуба с последующим их пломбированием.
При обширном разрушении коронковой части зуба, сильной его подвижности, а также отказе пациента от сохранения причинного зуба проводится его экстракция (удаление). Если к моменту обращения у пациента развилась гнойная форма гайморита, проводится пункция верхнечелюстной пазухи с эвакуацией гнойного содержимого и ежедневным промыванием синуса растворами антисептиков. Назначается медикаментозная терапия. При катаральной форме острого верхнечелюстного синусита пункция пазухи не требуется, назначается медикаментозная терапия и промывание через естественное соустье.
Лечение одонтогенного верхнечелюстного синусита обычно является междисциплинарной проблемой: болезнь совместно лечат стоматологи-терапевты, стоматологи-хирурги, челюстно-лицевые хирурги и оториноларингологи. Количество специалистов зависит от тяжести течения заболевания.
При одонтогенных кистах верхнечелюстной пазухи, наличии пломбировочного материала и других инородных тел в просвете верхнечелюстной пазухи без ороантрального сообщения (патологического сообщение между полостью пазухи и полостью рта) показано оперативное лечение. Существует несколько видов операций на верхнечелюстной пазухе.
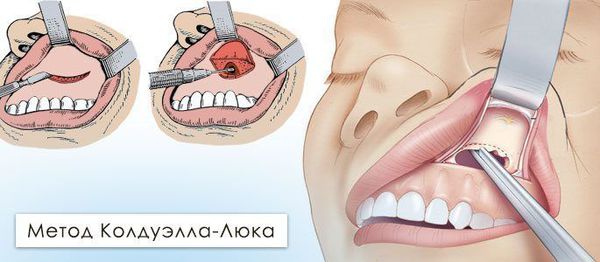
Радикальная гайморотомия по Колдуэллу — Люку. Под общей анестезией рассекают слизистую оболочку и надкостницу в преддверии полости рта от клыка до второго большого коренного зуба. Распатором скелетируют (обнажают) костную ткань, после чего трепанируют (создают доступ) переднюю стенку гайморовой пазухи. Трепанационное отверстие расширяют до 1,5*1,0 см, иссекают слизистую оболочку передней стенки синуса и удаляют из пазухи все патологические ткани и жидкости: гной, полипы, инородные тела, оболочку кисты, сгустки крови и т. д. Данный вид операции требует предельно аккуратного выполнения, ведь необходимо убрать всю патологическую ткань наименее травматично, не затронув здоровую слизистую оболочку пазухи. Также в ходе операции создаётся дополнительное сообщение между полостью синуса и полостью носа, в которое впоследствии устанавливаются трубки для последующего промывания растворами антисептиков. После проводится ушивание послеоперационной раны, назначается медикаментозная терапия. Полученный в ходе проведения операции материал направляется на патогистологическое и бактериологическое исследование. По литературным данным, этот оперативный метод в 80 % случаев имеет осложнения в послеоперационном периоде [18] :
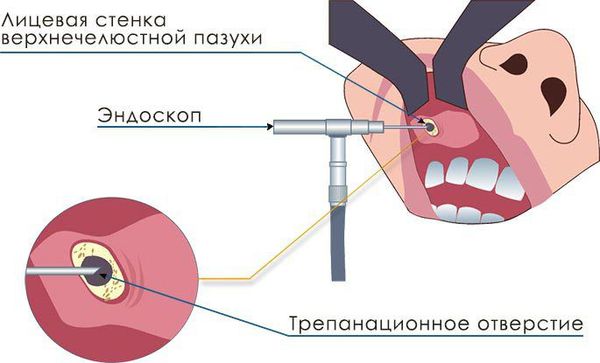
При щадящей микрогайморотомии проводится разрез размером около 8 мм в области клыковой ямки, трепанируется передняя стенка верхнечелюстной пазухи, отверстие расширяется для введения эндоскопа и эндоскопического хирургического инструмента. Проводится санация (очищение) верхнечелюстной пазухи, удаление инородных тел и патологических тканей под контролем эндоскопа. Данный метод позволяет при минимальной травматизации достигнуть адекватной санации полости синуса.
Более современным хирургическим вмешательством является троакарная синусотомия, при которой производится прокол слизистой оболочки в области клыковой ямки с последующей трепанацией передней стенки верхнечелюстной пазухи и введением в полученное отверстие троакара (инструмента, предназначенного для проникновения в полость тела через покровы), через который вводится эндоскоп и эндоскопические инструменты для проведения оперативной санации пазухи. При микрогайморотомии и троакарной синусотомии дополнительное соустье не накладывается.
Возможны методы санации пазухи через естественное соустье без проколов и разрезов, подобные методы лечения проводят врачи оториноларингологи.
Отдельное внимание стоит уделить лечению перфоративных форм верхнечелюстных синуситов, как одной из наиболее частых форм. На данный момент существует множество способов закрытия перфорации дна верхнечелюстной пазухи, многие из которых лишь незначительно отличаются друг от друга в методике проведения. Все техники преследуют следующие цели:
Наиболее часто используются различные вариации замещения дефекта щёчным лоскутом. Суть при этом одна:
Для сохранения прикреплённой кератинизированной десны и глубины преддверия полости рта начали использовать нёбный лоскут на питающей ножке. К недостаткам данного метода можно отнести обширную травму и большую раневую поверхность твёрдого нёба. В этой связи в настоящее время широко используется расщепление нёбного слизисто-надкостничного лоскута. Однако данные методы также не позволяют достичь восстановления утраченного объёма костной ткани. Для восстановления костной ткани альвеолярного отростка в области перфорационного отверстия используются различные синтетические и природные костнозамещающие материалы.
Прогноз. Профилактика
При своевременном обращении пациента за стоматологической помощью, рациональной диагностике патологии зубочелюстной системы и правильном лечении наступает выздоровление. Если лечение не провести вовремя, возможно развитие таких серьёзных осложнений, как абсцесс головного мозга, менингит и др.
Профилактикой развития верхнечелюстных синуситов является своевременная санация полости рта, ведь основной причиной развития заболевания является осложнённый кариозный процесс. Только своевременное обращение пациента, распознавание кариеса и адекватное его лечение способно исключить развитие воспалительных изменений в периапикальных тканях. Использование современных и качественных стоматологических материалов, инструментов и аппаратов позволяет снизить количество верхнечелюстных синуситов, причинами которых являются ошибки в эндодонтическом лечении корневых каналов. Также для снижения развития верхнечелюстных синуситов по причине врачебных ошибок доктору нужно постоянно совершенствовать свою теоретическую подготовку и практические навыки.
Кроме этого, необходимо своевременно выявить развитие перфорации дна верхнечелюстной пазухи и надежно её закрыть в случае возникновения. Только так можно исключить образование стойкого ороантрального соустья и снизить риск перехода заболевания в хроническую форму.
Рентген пазух носа: как делают, описание при гайморите, что показывает
Рентген пазух носа: как делают, описание при гайморите, что показывает
Рентгенография – относительно быстрое, недорогое и неинвазивное исследование, позволяющее судить не только о состоянии костной структуры, но (большей частью косвенно) и об изменениях мягких тканей. Неудивительно, что метод сохраняет актуальность и после появления более точных (но и более сложных и дорогих) обследований, таких как МРТ и КТ.
Рентген придаточных пазух носа – одна из самых информативных методик диагностики в оториноларингологии, позволяющая выявить как воспалительные процессы, так и новообразования, переломы и другие патологические изменения.
Придаточные пазухи (синусы) носа – это полости в костях черепа, выстланные слизистой оболочкой и сообщающиеся с носовой полостью. Придаточные пазухи не только уменьшают вес костных структур, но и согревают проходящий в легкие воздух, увлажняют его, служат резонатором для голоса и « буфером» при травмах.
Показания к обследованию
Рентгенография придаточных пазух носа применяется при диагностике:
Симптомы, при которых может быть назначен рентген околоносовых пазух:
Рентгенологическое исследования придаточных пазух используется для определения эффективности лечения (контрольные снимки), а также в период предоперационной подготовки для определения объема и технических особенностей хирургического вмешательства у конкретного пациента.
Как часто можно делать рентген пазух носа?
Простейший подсчет показывает, что безопасно можно сделать до 10 рентгеновских снимков придаточных пазух за год. Впрочем, когда речь идет о жизненных показаниях, количество обследований определяется прежде всего медицинской необходимостью.
Противопоказания
Состояния, при которых нельзя сделать рентген пазух:
Рентген-контрастное исследование околоносовых пазух противопоказано при:
Не рекомендуется делать рентген пазух носа ребенку до 7 лет, кроме ситуаций, когда обследование назначается по жизненным показаниям, например, при травматическом повреждении костей лицевого черепа. Но в общем, целесообразность проведения рентгена пазух носа ребенку зависит от возраста пациента. Точнее, от возраста, в котором происходит окончательное анатомическое формирование пазух носа. Так, этмоидит может возникнуть сразу после рождения, гайморит – после 3 лет, фронтит – у ребенка старше 5 лет, сфеноидит – начиная с 10 лет.
Как делают рентген пазух носа
Процедypa не требует предварительной подготовки. В условиях рентген-кабинета проводят исследование лежа, сидя или стоя, выбирая проекцию в зависимости от индивидуальной клинической задачи. Иногда пазуха предварительно заполняется контрастом – специальным веществом, задерживающим рентгеновские лучи. Исследования с контрастом проводят при подозрении на опухоли, кисты, полипозные разрастания.
Рентгеновские снимки делают в нескольких проекциях.
Носоподбородочная и носолобная проекции являются наиболее широко применимыми. Остальные назначаются для уточнения диагноза индивидуально.
После обследования на пленочных аппаратах, полученную пластинку нужно проявить, поэтому результат придется дожидаться от получаса (если есть возможность пройти обследование срочно, чаще всего это платный рентген) до нескольких дней. Цифровые аппараты «выдают» картинку сразу же на экран монитора, и сроки получения результатов будут зависеть исключительно от загруженности врача-рентгенолога, который сделает описание рентгена.
Что показывает в норме
На рентгенограмме врач-рентгенолог определяет состояние анатомических структур:
На нормальной рентгенограмме придаточных пазух носа:
Вариантом нормы является неполное разделение пазухи костными перегородками небольшой толщины.
Рентгенологически лучше всего определяются гайморовы пазухи. Они располагаются по обеим сторонам от носовой полости. На снимках рентгена в передних проекциях они видны как просветления треугольной формы, резко и четко очерчены. На рентгенограммах в боковых проекциях – в виде приблизительно четырехугольной формы просветления.
Лобные пазухи расположены, как это видно из названия, в лобной кости, над глазницами. Их форма близка к пирамиде, поставленной на один из углов, размеры могут варьироваться от крайне небольших до обширных, когда пазухи формируют надглазничные бухты.
Решетчатые пазухи расположены по бокам от носовой перегородки, на передних снимках их проекция чаще всего накладывается на проекцию основных пазух, но тем не менее, пневматизация (прозрачность) должна быть сохранена.
Рентгенограмма при патологии
Основным для диагностики является выявление состояния плотных (костных структур), слизистой оболочки (ее отечность, разрастание), а также выявление наличия или отсутствия жидкости в полости пазухи.
Важно отметить, что любая плотная ткань (воспалительный экссудат, гной, кровоизлияние, разрастание слизистой в виде грануляций, опухолевые клетки) уменьшают полость пазухи, приводят к ее затемнению. Затемнение может быть:
По интенсивности затемнение пазух может быть:
Особенности при некоторых заболеваниях
Острый синусит
Он проявляется на рентгенограмме в виде полоски узкой тени по краям пазухи, что отображает отечность и инфильтрацию слизистой оболочки. Прозрачность полости снижается, вероятно полное затемнение ее при накоплении воспалительного экссудата. При вертикальном положении головы выявляется горизонтальный уровень жидкости, возможно наличие над ним газа. Если острый синусит осложняется переходом процесса на костные структуры пазухи, на рентгенограммах выявляется утолщение костных стенок, периостальные наслоения, разрушение кости (деструкция).
Хронический синусит
Длительный гиперпластический воспалительный процесс сопровождается разрастанием слизистой. Поэтому, на рентген снимках видны выраженные утолщения в области края костных стенок в виде интенсивных затемнений с внутрь обращенными, четкими, слегка волнистыми или неровными контурами.
При гайморите (воспалении верхнечелюстных пазух) на рентгенограмме определяется горизонтальный уровень жидкости (на уровне верхней, средней или нижней трети верхнечелюстной пазухи). Возможно и полное затемнение ее полости. Одонтогенные гаймориты (вызванные переходом инфекции с корня зуба), как правило, односторонние, в отличие от риногенных, которые чаще – двусторонние.Гайморит (с выпотом) лучше всего выявляется при носоподбородочной проекции.
Аллергический риносинусит
Особенностью хронических аллергических воспалительных процессов является вероятность наличия дополнительных подушкообразных образований (выпячиваний слизистой), которые дают эффект «плюс-тени».
При полипозном синусите эти пристеночные затемнения неравномерны, определяется деформация просвета полости пазухи, выявляются дугообразные четкие контуры полипов.
При травматическом повреждении выявляются перелом костных структур, которые образуют синусы, определяется щель перелома, а также возможное смещение отломков. При этом затемнение полости околоносовой пазухи может быть расценено как кровоизлияние. При проникновении воздуха в полость через трещины в костных стенках выявляются пузырьки в виде округлых просветлений на фоне плотных тканей или жидкости.
Киста пазухи
Наиболее часто развиваются в гайморовых пазухах. Как правило, формируются из слизистой ткани, содержат внутри жидкость светло-желтого оттенка. На рентгенограммах определяются в виде образований круглой или овальной формы, примыкают к стенке синуса.При выявлении кисты случае важно отдифференцировать, возникла ли она из слизистой непосредственно гайморовой пазухи или имеет зубное происхождение, когда ретенционная киста врастает в гайморову пазуху из области альвеолярного зубного отростка. Для этого проводят рентгенографию зубов, которая выявляет взаимоотношения кисты, зубных корней и верхнечелюстной пазухи.
Новообразования определяются в виде круглой, овоидной или другой формы тени, характеры как ровные, так и бугристые контуры. Иногда опухоли очень плотные (например, хондромы), имеют костную структуру и волнистые контуры. Менее интенсивные тени дают ангиофибромы, образующие узлы мягких тканей, разрушающие кости лицевого и мозгового черепа. Злокачественные (рак, саркома) в короткие сроки разрушают костную стенку синуса и приводят к выраженному затемнению ее полости на рентгеновских снимках.
Несмотря на более чем вековую историю рентгенографии как метода диагностики она до сих пор не имеет себе равных в том, что касается выявления состояния придаточных пазух носа. МРТ и КТ, хороши в диагностике опухолей, но когда речь идет о рутинной диагностике синуситов и последствий травм, рентгенограмма придаточных пазух носа остается основным методом исследования.
Рентген при гайморите: описание
Рентгеноскопия — инструментальный метод исследования человеческого организма, в т. ч. и состояния лор-органов. Рассматривая гайморит на снимке, то, как выглядит патология, можно установить, а также ее характер и местоположение. Полученная информация обязательно будет учтена при составлении схемы лечения.
Рентген носовых пазух при гайморите
Обследование назначается, как только появляются первые признаки воспаления. Его цель — оценить, насколько поражена полость носа, и выяснить, что стало причиной гайморита. Для взрослых пациентов основанием к назначению обследования являются:
Все эти симптомы могут свидетельствовать о начале воспаления. Кроме гайморита, рентген дает возможность определить этмоидит, фронтит, сфеноидит, а также выявить искривление носовой перегородки, появление опухолевых и кистозных образований, гнойно-некротические процессы костной ткани.
Чтобы получить максимально информативный снимок гайморита, для проведения съемки выбирают две проекции: прямую и боковую. При укладке в первом случае подбородок и нос помещаются на одном уровне. При съемке вторым способом их располагают под углом. Иногда может понадобиться проконтролировать состояние пазух носа в положении лежа. Получить результат и описать гайморит на снимке рентгенолог сможет уже через несколько минут.
Предварительной подготовки перед проведением процедуры не потребуется. Пациенту будет рекомендовано избавиться от всех предметов и украшений в исследуемой области.
Процедypa противопоказана при беременности, поскольку облучение оказывает негативное влияние на плод. Проведение исследования может быть разрешено только в случае крайней необходимости. При этом женщине должна быть обеспечена дополнительная защита. При кормлении гpyдью исследование можно проводить в любое время.
С осторожностью процедуру назначают детям и пациентам с онкологией. Не рекомендован этот вид исследований при наличии у больного металлосодержащих зубных протезов или других инородных предметов в исследуемой области. Из-за их способности отражать лучи могут исказиться результаты исследования.
Гайморит на снимке рентгена с описанием
Расшифровка рентгенограммы проводится только специалистом-рентгенологом или врачом, осуществляющим наблюдение за пациентом. При отсутствии каких-либо отклонений на снимке отобразится:
Благодаря особенностям, которые имеет каждое изображение, удается распознать характер воспаления и определить его локализацию:
Признаки гайморита на рентгене
Скопление гнойного содержимого в пазухах носа при гайморите будет выглядеть на фото как светлое пятно на фоне черной пазухи. Если объем содержимого большой, то можно увидеть его горизонтальную границу.
Изображение здоровых пазух похоже на темные ниши полуовальной формы, которые располагаются с двух сторон от носа. Окрасы их и глазниц совпадают. Подобная ситуация говорит об отсутствии каких-либо патологий. Появление даже небольших светлых участков будет сигнализировать о начале воспалительных явлений. Чем сильнее воспаление, тем ярче белые пятна. Кроме того, изменится изображение носовых пазух. Пазухи носа при гайморите на рентгеновском снимке будут с неровными краями и утолщенными стенками.
Развитие патологии начинается с воспаления боковых пазух. Затем воспалительный процесс расширяется на лобные зоны. На снимке это будет отображаться как затемненные зоны над носом. Нередко воспалительные явления развиваются одновременно в лобных и боковых пазухах. Подобные признаки свидетельствуют о развитии нескольких болезней — гайморита и фронтита.
При проведении диагностики врач осматривает и оценивает состояние решетчатой кости. Гайморит способен вызвать распространение воспаления в верхнечелюстные гайморовы пазухи. В них может скапливаться жидкость разного характера: катаральная, слизистая или гнойная. На рентгеновском фото она будет видна как светлое пятно с четкими очертаниями на фоне темной носовой пазухи.
Если при фотографировании носа при гайморите фото фиксирует наличие в пазухах четко очерченных окружностей с ровными границами, то это говорит о наличии кистозных или других новообразований. При развитии патологии потребуется повторное исследование, которое зафиксирует увеличение их размеров, изменение формы и степень разрастания.
Обязательно ли делать рентген при гайморите
Диагностика болезни проводится лор-врачом. Методом пальпации определяется наличие болей в области носа. При визуальном осмотре проводится оценка изменений слизистой оболочки внутренней поверхности носовых ходов.
Если появляется подозрение на начало воспаления, врач обязательно рекомендует сделать снимок на гайморит. Рентгенолог расшифровывает, описывает полученное на снимке изображение и дает свое заключение. На его основании врач составляет лечебный план.
При развитии гайморита нередко возникает закупорка придаточных пазух. На мягких тканях может появиться отек, кроме того, способны развиться заложенность и застойные явления. Из-за деформированных носовых каналов затрудняется вывод слизи. Ее повышенная концентрация способствует дальнейшему распространению инфекции.
В этих условиях воспаление может спровоцировать появление разных осложнений. Чаще всего поражается слуховой аппарат. Развивается воспаление внутреннего уха. Объясняется это анатомическими особенностями. Гайморовы пазухи и среднее ухо расположены близко друг к другу.
Из-за осложнений, вызванных гайморитом, появляются:
Кроме того, нарушается острота слуха, образуется большой объем густого экссудата, иногда в нем появляется гной. Диагностика патологии и определение степени поражения требуют проведения ряда исследований, в т. ч. и рентгенологического.
Как часто можно делать рентген при гайморите
Рентгеновские снимки пазух носа при гайморите нужно выполнить не менее двух раз. В первый раз съемку проводят на начальном этапе патологии. Она нужна для того, чтобы подтвердить или опровергнуть диагноз и составить лечебный план. Второй раз — через 10-12 дней после начала терапевтических мероприятий. По тому, как выглядит гайморит на рентгеновском фотоснимке, специалист сможет оценить эффективность проводимой терапии и при необходимости изменить ее или дополнить.
В тяжелых случаях, когда нужен постоянный мониторинг состояния лор-органов, рентгеноскопия может проводиться чаще, поскольку вред от внепланового процесса может быть не таким большим, как от неправильного лечения.
Если медикаментозная терапия не дает желаемого результата, назначается хирургическая операция. После ее проведения, чтобы дать оценку состояния пациента, может быть рекомендовано рентгенологическое исследование.
Рентген пазух носа: чего не видно на снимке
На рентгеновском снимке отображаются главные признаки гайморита — наличие воспалительного процесса и место его локализации. Однако получить представление о том, что за жидкость скопилась в пазухах — серозная, гнойная или катаральная, — нельзя. На изображении патология на начальном этапе и хронический гайморит выглядят одинаково.
Рентген пазух носа при гайморите — признаки для выявления заболевания
Если долго заложен нос, выделяются зеленые сопли и изменился тембр голоса, врачи рекомендуют выполнить рентгенографию. С помощью этой диагностики можно вовремя обнаружить гайморит или другие болезни ЛОР-органов, их возможные осложнения. Чем раньше выявить болезнь, тем больше шансов быстрее выздороветь.
Зачем нужна рентгенография при гайморите
Без рентгена можно поставить диагноз, но дальнейшее лечение не всегда эффективно. Сначала врач должен обследовать состояние верхнечелюстных пазух, а потом выбрать медикаменты, назначить физиологические процедуры для уничтожения микробов и выведения гноя из носовых ходов.
Что можно узнать по снимку
На рентгеновском снимке не визуализируются мягкие ткани, зато видны костные структуры. Придаточные пазухи изображены темными овалами. Чтобы определить гайморит, нужно сравнить их оттенок с глазницами. Если цвета совпадают, синусы не воспалены. При скоплении гноя на рентгеновском фото появляются большие очаги затемнений.
Снимок носа при гайморите предоставляет такую информацию:
Показания к проведению диагностики
С помощью рентгена врач уточняет диагноз, форму гайморита, определяет схему эффективного лечения. Показания к проведению диагностики такие:
Методика рентгенологического исследования
Чтобы не возникло расхождений при расшифровке, во время процедуры нужно четко следовать врачебной инструкции. Подготовительные мероприятия такие:
Обязательное условие – аппаратура для рентгена подстраивается под рост каждого пациента. Этапы обследования такие:
В момент задержки дыхания рентгенолог делает снимок, по расшифровке которого становится понятно, есть у пациента гайморит или нет. Рентгеновское фото подписывается, и 30 минут его нельзя трогать, чтобы изображение высохло. После врач делает расшифровку, ставит точный диагноз.
Проекции снимков при подозрении на гайморит
Чтобы уточнить диагноз, сделайте рентген синусов в нескольких проекциях: заднебоковой, аксиальной, носо-подбородочной, подбородочной и боковой. Это повышает шансы на скорое выздоровление. При гайморите рентген синусов выполняется в носоподбородочной и подбородочной проекциях. В этом положении синусы просматриваются с максимальной точностью.
Если на рентгеновском фото виднеется кольцевая тень, врач рекомендует сделать рентген с контрастом. В этом случае контрастное вещество вводится в придаточные пазухи под местной анестезией. Снимок получается четкий, на нем видны кисты и полипы, их расположение в назальных полостях.
Гайморит на рентгеновском снимке
Чтобы обследоваться и получить расшифровку результатов по фото, нужно обратиться к рентгенологу. Признаки воспалительного процесса на рентгеновском снимке зависят от формы синусита:
Гайморит на снимке имеет такие особенности:
Можно ли делать рентген носа ребенку
Минимальная доза ионизирующего облучения (0,1-1,2 мЗв) при обследовании не вредит детскому здоровью.
В младшем возрасте (до 7 лет) обследование не противопоказано, но не актуально. Врачи объясняют это не сформированностью и анатомическими особенностями придаточных пазух. Они располагаются ближе к мозговым оболочкам. К тому же ребенку сложно удерживать голову неподвижной. Рентгеновское фото получается неточным. Альтернативой стали УЗИ (ультразвуковое исследование) носа и МРТ (магнитно-резонансная томография).
Где сделать рентген пазух носа
На обследование направляет рентгенолог, терапевт, если у пациента долго не прекращаются сопли. Рентген пазух носа при гайморите делают в районных поликлиниках, больницах, частных клиниках и диагностических центрах. Стоимость обследования в 1 проекции составляет 1300 рублей, в нескольких – от 1800 рублей. Список диагностических центров Москвы, где делают рентген носа:
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Как выглядит гайморит на снимке рентгена?
Рентген при гайморите у взрослого человека или в детском возрасте диагностирует наличие воспалительного процесса в пазухах и скопление слизистой или гнойной жидкости, в зависимости от степени заболевания.
Рентген носовых пазух при гайморите
Рентген при гайморите в 4 проекциях
Какой рентген делают при гайморите? Для точного заключения снимок выполняется в проекциях: носоподбородочной, подбородочной, прямой и боковой.
Рентген помогает определить:
Рентген гайморита слева заполнены гноем, справа чистые после лечения
Во время диагностики организм человека получает облучение.
Стойка фиксируется под рост человека при рентгене гайморита
Гайморит на снимке рентгена с описанием
Рентген при гайморите помогает специалисту в установке окончательного диагноза. Выявляет изменения в пазухах носа, характерные воспалительному процессу слизистой оболочки. На снимке можно увидеть наличие или отсутствие жидкости.
После проведения рентгена нельзя заниматься самолечением. Оно приведёт к серьёзным осложнениям и необратимым последствиям. Необходимо обратиться к квалифицированному специалисту для постановки окончательного диагноза и назначении лечения.
Признаки гайморита на рентгене
При наличии гнойного содержимого в пазухах, на снимке он изображается в виде содержимого белого цвета на фоне чёрной пазухи. При большом количестве жидкости, видна её горизонтальная черта.
По рентгенологическому снимку нельзя определить, чем заполнены пазухи носа, гноем или слизью.
Как по рентгену определить гайморит?
Пазухи носа здорового человека при исследовании напоминают половинки овала, расположенные слева и справа от носа. Их окрас сравнивается с глазницами, изображёнными на рентгенологическом снимке. Если цветовая гамма пазух и глазниц совпадает, то результат исследования считается нормой. Малейшее изменение цвета или образование инфильтрата говорит о наличии воспалительного процесса. При гайморите пазухи будут иметь неровные края и утолщенные стенки. Эти изменения характерно видны на снимке, даже неопытному человеку.
Уровень гноя в гайморовой пазухе при рентгене гайморита
Во время рентгена, врач наблюдает за внешним видом ячеек решётчатой кости. При гайморите происходит воспалительный процесс в верхнечелюстной (гайморовой) пазухе носа. Скопленная жидкость может быть катарального, слизистого или гнойного вида. На рентгенологическом снимке она изображается белым цветом с чёткой линией, на фоне тёмной пазухи носа. Такое сочетание среди специалистов получило название «молоко в стакане». Позволяет врачу назначить правильное лечение.
Эффект «Молоко в стакане» при гайморите
При скоплении жидкости, рекомендуется произвести рентген в прямой и боковой проекции, для достоверности результата.
Если на снимке во время диагностики гайморита обнаруживаются круги в пазухах носа с чётким очертанием и ровным краем, это говорит о наличии новообразований или кист. При повторном снимке они увеличиваются в размере. Кисты меняют форму, разрастаясь в разные стороны.
Обязательно ли делать рентген при гайморите?
При подозрении на гайморит, рентген проводится в обязательном порядке. Отправляет на диагностику ЛОР врач. Рентгенолог описывает снимок и пишет заключение, по которому оториноларинголог устанавливает лечение.
Опираясь на снимок рентгена врач делает заключение
Противопоказанием к рентгенологическому исследованию при гайморите является рентген гайморита при беременности
Во время диагностики проходит облучение организма, которое негативно сказывается на внутриутробное развитие ребёнка, особенно на ранних сроках.
В государственных поликлиниках, по рекомендации ЛОР врача диагностика проводится недорого. В частных клиниках стоимость рентгенологического исследования значительно выше.
У детей на снимке гайморит и ринит выглядят одинаково. Для установки точного диагноза необходимо провести дополнительные методы диагностики.
Послушайте мнение Доктора Комаровского о необходимости делать рентген при гайморите детям
Как часто можно делать рентген при гайморите?
При гайморите рентгенологический снимок делается минимум два раза.
Первый в начале заболевания, благодаря которому ставится окончательный диагноз и назначается квалифицированное лечение. Второй через десять дней после начала лечения. Он позволяет специалисту рассмотреть ход лечебных мероприятий и течение болезни. Медикаментозное лечение может быть назначено неправильно, повторный снимок помогает врачу подобрать курс терапии индивидуально для каждого пациента.
Если заболевание продолжает прогрессировать, специалист проводит хирургическое вмешательство. По необходимости после него специалистом назначается рентген.
Диагностика гайморита без рентгена
Во время диагностики гайморита, ЛОР врач собирает устный анамнез у пациента. Проводит пальпацию на выявление болевого синдрома в области околоносовых пазух. При осмотре носовых ходов просматривается внутренняя поверхность слизистой оболочки.
Наиболее точным методом диагностики является компьютерная томография. Метод исследования дорогостоящий, но достаточно эффективный, не требующий специальной подготовки.
При проведении пункции гайморовых пазух, можно взять содержимое на анализ. Также во время прокола проводится промывание дезинфицирующим раствором. Этот метод назначается пациентам, которым не помогла медикаментозная и вспомогательная терапия.
Добавить статью в социальные сети:
Сергeй, здравствуйте! Пунктировать пазухи обязательно? И контрольный снимок через 10 дней от начала лечения также обязателен? Где найти стандарт лечения гаймороэтмоидита?
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обpaбатываются ваши данные комментариев.
Рентген пазух носа при гайморите
Чтобы вовремя диагностировать гайморит, определить его форму и назначить соответствующую терапию, требуется проведение рентгенологического исследования придаточных пазух носа. Данная диагностика поможет выявить заболевание, связанное с синусами. Однако как визуализируется воспаление гайморовых пазух на снимках, известно не каждому человеку.
Вид гайморита на рентгеновском снимке
Рентген дает возможность доктору провести точную оценку состояния синусов и поставить диагноз.
При исследовании на пленке костная структура лица визуализируется светлым оттенком, а участки с мягкими тканями в виде затемнений. На снимке можно чётко рассмотреть гайморовы пазухи, расположенные с правой и левой стороны возле носа, сразу под глазными впадинами.
В нормальном состоянии в цвете глазниц и синусов отсутствуют различия. По этой причине любое расхождение в оттенке между ними позволяет доктору начать подозревать, что развивается воспалительный процесс либо недуг.
В случае обнаружения при затемнённых придаточных пазухах белесых пятен можно заподозрить, что в полостях накопилась жидкость. Рентгеновский снимок позволит определить уровень наполненности синусов экссудатом.
Если на пленке визуализируется глобальное потемнение в области полостей носа, это говорит о значительном скоплении слизи. При обнаружении затемнения лишь возле стенок, можно говорить, что у пациента отекли слизистые.
В придаточных носовых пазухах может обнаружено скопление жидкости таких типов:
В некоторых случаях на пленке с легкостью обнаруживаются как симптомы воспалительного процесса в синусах, так и всевозможные новообразования. Кистозные формирования на рентгене визуализируются в виде округлого потемнения с чёткими краями.
Данная диагностика проводится неоднократно для проведения оценки течения патологии, но такая опухоль способна разрастаться по сторонам. Кисту злокачественного либо доброкачественного характера можно рассмотреть на снимке не сразу, однако подобные формирования подлежат скорейшему удалению.
Показания для проведения диагностики
Проведение рентгена показано при наличии:
Рентгенологические признаки гайморита
Если пациент обращается к врачу с симптоматикой свойственной гаймориту, ему назначают рентгенологическое обследование в качестве вспомогательной диагностики. Если в синусах накопилась жидкость на фоне воспаления, на пленке будут видны потемнения в районе верхней челюсти.
Рентгенография придаточных пазух носа
Обследование гайморовых пазух посредством рентгена является безболезненной методикой, которая не требует какой-то особой подготовки. Выполняют процедуру амбулаторно на протяжении пары минут.
Пациент в это время должен лежать или стоять. Данное исследование дает возможность определить наличие воспаления, а также структуру носовых пазух.
Проекции и что показывает каждая из них
Чтобы точно диагностировать заболевание, если имеются подозрения на наличие гайморита, проводят рентгенографию в 2-х проекциях: подбородочная и носоподбородочная. Вследствие специфики расположения больного при проведении исследования, расшифровывать снимок должен врач-диагност.
На снимке лобной проекции можно рассмотреть состояние клиновидных пазух и лабиринта. Увидеть симптоматику синусита на подобной пленке практически не получится, по этой причине отдается предпочтение укладке пациента в подбородочную проекцию. В такой позе можно по максимуму рассмотреть придаточные носовые пазухи.
Если делать снимок в носовисочной проекции, височная кость может препятствовать визуализации пазух, из-за чего больному приходится в процессе процедуры находиться с широко открытым ртом. Это позволяет улучшить визуализацию синусов в области верхней челюсти.
Возможность применения контраста
Чтобы получить более точную картину заболевания, назначается проведение гайморографии в том случае, когда на пленке выявили кольцевидную тень. Для выполнения манипуляции пациенту вводят контраст (йодолипол) в придаточные пазухи носа под локальным обезболиванием. Одна из целей данной диагностики – выявление кистозных формирований в носовых полостях.
Симптоматика развития заболеваний в синусах
Воспалительный процесс в синусах, расположенных в области верхней челюсти, довольно частое заболевание.
Это приводит к накоплению в полостях гнойного экссудата, который давит на стенки верхнечелюстных синусов. В результате застойные процессы приводят к возникновению головных болей и многочисленных осложнений, несущих угрозу для жизнедеятельности пациента: сепсиса, менингита и пр.
Рентгенологические симптомы гнойной формы гайморита
На рентгенологическом снимке гайморит визуализируется в виде четкого контраста черного оттенка полостей на фоне белого инфильтрата. Подобное изображение носит название «молоко в стакане».
В случае обнаружения врачом-диагностом в 2-х проекциях подобного рентгенологического признака, подтверждают наличие гайморита. Если развивается гнойная форма патологии, на пленке можно увидеть четкое потемнение возле придаточных носовых пазух в процессе выполнения диагностики в боковом и прямом изображении.
Рентгенологические симптомы полипозной формы гайморита
При полипозной форме воспаления в синусах основное отличие – это присутствие полипов в носовых проходах. На рентгенологической пленке при такой форме заболевания обнаруживают нарост на ножке возле стенки, обращённый во внутреннюю сторону.
Рентгенографические признаки одонтогенного гайморита
Причина одонтогенной формы воспаления гайморовых пазух кроется в наличии стоматологических патологий. На пленке в этом случае обнаруживается потемнение возле полостей с патологическими изменениями в районе зубных лунок и утолщением верхнечелюстной костной ткани.
Какие нарушения не видны на снимке
При катаральной либо гнойной форме воспалительного процесса в синусах определиться с типом содержимого пазух нелегко даже специалисту, поскольку в обоих случаях экссудат на рентгеновской пленке визуализируется почти одинаково.
В подобной ситуации доктор направляет пациента на дополнительное обследование для определения вида заболевания и назначения правильной терапии. Вспомогательной процедурой является проведение пункции гайморовых пазух для забора содержимого на анализ.
Ещё одной часто возникающей проблемой является определить: имеет место отечность слизистых либо в полостях накопился гной. На рентгеновском снимке эти состояния очень похожи.
В случае предоставления пациентом снимка лишь в одной проекции, врачу сложно сказать, что является причиной дискомфортных ощущений: наличие кисты либо опухоли. Поэтому больному приходится делать рентген придаточных пазух носа сразу в нескольких проекциях.
Во избежание вероятной ошибки при постановке диагноза и назначении лечения больному может быть дополнительно назначена томография. В некоторых случаях такое обследование необходимо и детям, так как на детском рентгеновском снимке очень сложно найти различия между гайморитом и насморком.
Виды диагностики гайморита
Кроме рентгена, чтобы определить гайморит и сопутствующие патологии, назначается дополнительная диагностика.
Томография
Магнитно-резонансная и компьютерная томография дает возможность на исследование всей лицевой зоны в разных ракурсах. Данная диагностика очень эффективна, хотя достаточно дорогая и оказывает сильную лучевую нагрузку.
Эта методика позволяет определиться с размерами синусовых проходов и их состоянием. Ещё есть возможность выяснить, сколько накопилось гноя, и определить наличие осложнений или заболеваний.
Эндоскопия
Дает возможность рассмотреть орган с внутренней стороны и диагностировать недуг. Манипуляция является немного неудобной для больного, так как обследование проводят путем введения специального устройства в природные дыхательные проходы. Для выполнения процедуры требуется высококвалифицированный специалист.
Диагностическая пункция
Чтобы получить образец содержимого из синусов и определить материал, проводится лечебно-диагностическая пункция. Манипуляцию выполняют инвазивным способом, она является немного неудобной для больного.
Данная процедypa подразумевает выполнение прокола гайморовой пазухи, которая подвергается местному обезболиванию, посредством специальной иглы. Доктор делает прокол в стенке полости в том месте, где она самая тонкая. Манипуляцию разрешено выполнять для детей лишь после 6 лет.
Дает возможность выяснить наличие патологических изменений в гайморовых пазухах. При отсутствии недуга источник проблемы нужно искать в ином направлении. Данная диагностика является предшественником рентгенологического снимка при обнаружении гайморита. Обследование является промежуточным и не достаточно эффективное.
Бактериологическая диагностика
Данная процедypa подразумевает забор содержимого в пазухах с последующим выделением патогенных агентов (бактерий, вирусов или грибков). Требуется провести определение их чувствительности к антибиотикам.
Микробиологическая манипуляция для секрета, полученного из носа и горла, проводится отдельно и по различным методикам. Лекарства выбирают по отдельности с учетом микрофлоры в зоне взятия материала. В случае появления у доктора подозрений на формирование аллергии, требуется проведение кожных проб.
Дополнительные консультации
В случае, когда невозможно точно определить источник воспаления, могут быть назначены дополнительные врачебные консультации. Следует учесть, что спровоцировать развитие воспалительного процесса в гайморовых пазухах способно не только инфицирование. Причина проблемы может крыться в стоматологических недугах, аллергической реакции или внутричерепных осложнениях.
Общий осмотр
Помимо рентгеновского снимка признаки воспаления синусов у взрослого иногда определяются при общем осмотре. В процессе осмотра доктор проводит пальпацию области придаточных пазух носа. Если у пациента развивается гайморит, у него появится чувство дискомфорта и болезненности.
Противопоказания к проведению рентгена пазух носа
Вообще рентгенологическое исследование придаточных пазух носа довольно безвредное, хотя имеются некоторые ограничения к проведению процедуры. Не следует делать рентген:
Кроме того, проведение рентгенографии запрещено после перенесенного инфаркта, если развивается тромбоэмболия или удушье.
Естественно, каждый человек предпочтет смотреть на гайморит на чужой рентгеновской пленке, а не испытывать данное заболевание на себе. В особенности опасной является гнойная форма заболевания, так как гнойное содержимое, накапливаясь в полостях, способствует усугублению состояния и распространению болезнетворных бактерий. При появлении подозрений на такую форму заболевания потребуется рентгенологическое исследование, чтоб точно поставить диагноз.