Результаты исследования вагинальных суппозиториев Примафунгин и Пимафуцин при лечении вагинального кандидоза у беременных женщин
Кафедра Акушерства и Гинекологии ГУМФ им Н. Тестемицану
(главный специалист акушер-гинеколог МЗ Республики Молдова, профессор В.Г. Фрипту).
Clinical testing of vaginal suppositories Primafungin for treating vaginal candidiasis of pregnant women.
В проспективное рандомизированное слепое исследование были включены 60 женщин в возрасте от 18 до 37 лет (по 30 в каждой группе), страдающие вагинальным кандидозом. Пациенткам первой группы был назначен препарат Примафунгин (FARMAPRIM SRL, Республика Молдова), пациенткам второй группы препарат Пимафуцин (YAMANOUCHI EUROPE B.V., Нидерланды) по схеме: по 1 суппозиторию на ночь в течение 6 дней.
Цель исследования: Проведение сравнительного анализа клинической эффективности и переносимости вагинальных суппозиториев Примафунгин и Пимафуцин при лечении вагинального кандидоза у беременных женщин.
Критерии включения в исследование: Клинические и лабораторные признаки острой кандидозной инфекции на любом сроке беременности.
Критерии исключения из исследования: Хламидиоз, микоплазменная инфекция, трихомониаз, гонорея, сифилис, генитальный герпес, хроническая кандидозная инфекция.
Определение эффективности лечения:
Клинические исследования проведены в соответствии с нормами медицинской этики и Хельсинской Декларации 1975 года, пересмотренной в 1983 году.
Диаграмма 1. Динамика клинических проявлений и жалоб у пациенток
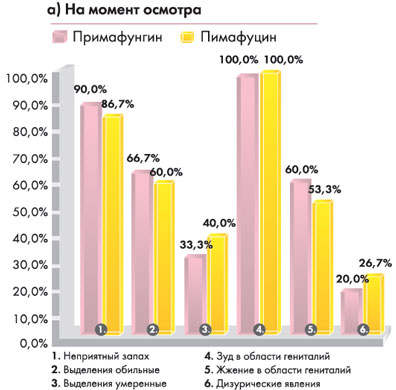 | 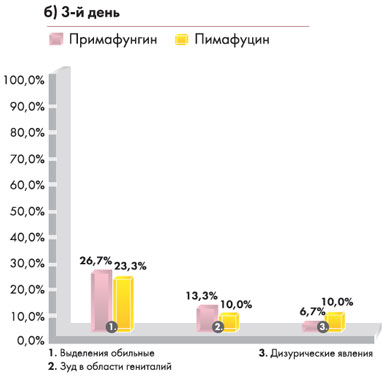 |
На 7-ой день в обеих группах клинических проявлений вагинального кандидоза выявлено не было. Жалоб со стороны пациенток не поступало.
Диаграмма 2. Мониторинг лабораторных показателей
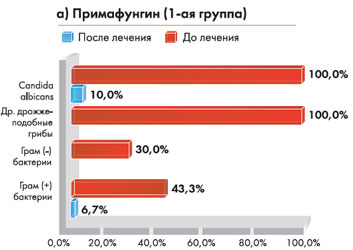 | 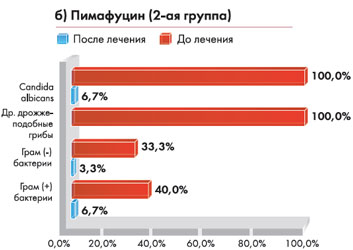 |
ВЫВОДЫ:
Опыт комбинированной терапии бактериального вагиноза
Клинические симптомы бактериального вагиноза состоят в появлении серовато-белых выделений из влагалища с неприятным «рыбным» запахом. Примерно у половины женщин нет клинически выраженных симптомов, они ощущают лишь повышенную влажность в области половых органов. При длительном течении бактериального вагиноза возможно изменение характера выделений, они становятся более густыми, липкими, меняется их цвет, переходя из серовато-белого в желто-зеленый. В ряде случаев можно наблюдать осложнения после гинекологических процедур, после медицинского аборта, вызванные бактериями, главным образом анаэробами, составляющими при бактериальном вагинозе основную часть вагинальной микрофлоры. При беременности возможно восходящее инфицирование околоплодных вод, преждевременное их излитие и развитие хориоамнионита, колонизация плода бактериями и возникновение заболевания плода и новорожденного ребенка. [9,10]
Лечение бактериального вагиноза направлено на устранение анаэробных бактерий и предупреждение восходящего инфицирования внутренних половых органов, а при беременности – восходящего инфицирования околоплодных вод с последствиями такого инфицирования для матери и ребенка. Традиционно для лечения бактериального вагиноза используют лекарственные препараты, подавляющие анаэробные микроорганизмы. В лечении бактериального вагиноза обычно используют метронидазол или клиндамицин. Однако, часто (в 30-40% случаев) такое лечение оказывается неэффективным, не всегда происходит элиминация анаэробных бактерий, последующее восстановление нормальной лактобациллярной микрофлоры влагалища и нормализация клинической картины заболевания. Предложен двухэтапный способ лечения бактериального вагиноза. На первом этапе с помощью нитраимидазолов устраняют анаэробную микрофлору, на втором – восстанавливают нормальную лактобациллярную микрофлору с помощью лактобациллярных препаратов. Однако виды лактобацилл, входящие в состав таких препаратов, не всегда приживаются во влагалище.[5]
Поиск средств, способных создавать и поддерживать условия для жизнедеятельности лактобацилл, оправдан в связи с распространенностью заболевания. В этом плане особого внимания заслуживает препарат «Эпиген интим», содержащий в своем составе активированную глицирризиновую кислоту и ряд дополнительных органических кислот (малеиновую, фумаровую, аскорбиновую, фолиевую), применяется местно в виде спрея и рекомендуется как иммуностимулирующее, противовоспалительное и противовирусное средство. Препарат не оказывает побочного действия, хорошо переносится и может быть применен для комплексной терапии бактериального вагиноза. Положительный опыт применения препарата «Эпиген интим» побудил нас использовать этот препарат в комплексной терапии бактериального вагиноза.
Целью нашего исследования было оценить лечебную эффективность и безопасность препарата «Эпиген интим» спрей 0,1% для местного и наружного применения в комплексной терапии бактериального вагиноза.
Клинические материалы и методы исследования
Исследование проводилось на базе Научно-исследовательского института акушерства и гинекологии им. Д.О. Отта СЗО РАМН и женской консультации №34 Санкт-Петербурга. Исследование было слепым, плацебо-контролируемым, рандомизированным.
Обследовано 90 небеременных женщин в возрасте от 18 до 45 лет, средний возраст – 28,3 года с установленным диагнозом бактериального вагиноза согласно критериям Амселя.
Все пациентки были разделены на три группы. Первая группа, состоящая из 30 человек, получала стандартную терапию в виде препарата «Клиндамицин» 2% вагинальный крем на ночь 3-7 дней в сочетании с использованием препарата «Эпиген интим спрей» 0,1% 2 раза в день 14 дней. Вторая группа (группа сравнения) также состояла из 30 человек и получала стандартную терапию в виде препарата «Клиндамицин» 2% вагинальный крем на ночь 3-7 дней в сочетании с плацебо 2 раза в день 14 дней. Третья (контрольная) группа, состоящая из 30 человек, получала только стандартную терапию в виде препарата «Клиндамицин» 2% вагинальный крем на ночь 3-7 дней. Рандомизация проводилась с помощью таблицы случайных чисел.
Наблюдение за пациентками проводилось во время 4 визитов: до начала терапии, на 14 день от начала терапии, на 30 и на 90 день от начала лечения. Эффективность терапии оценивалась по наличию или отсутствию жалоб со стороны пациенток, по оценке объективных клинических симптомов заболевания, по оценке лабораторных показателей, таких как количество лейкоцитов, соотношение лейкоцитов и эпителия, наличие ключевых клеток, качественный и количественный состав влагалищной микрофлоры при микроскопическом и бактериологическом исследованиях, по наличию лактобацилл в вагинальном отделяемом. Кроме того, проводилась оценка аминового теста и уровня рН. Безопасность и переносимость препарата оценивалась на основании регистрации побочных эффектов, связанных с применением препарата «Эпиген интим».
Результаты
При микробиологическом исследовании отделяемого влагалища получены следующие результаты. При микроскопии вагинальных выделений выявлены единичные лейкоциты (1-3-5 в поле зрения микроскопа, отношение лейкоцитов к эпителию менее чем 1:1), наличие «ключевых клеток», отсутствие лактобацилл. Назначено лечение по схемам, приведенным выше.
При клиническом осмотре женщин врачом на 14 день от начала лечения патологические выделения отмечены у 25% женщин I группы, у 74% женщин II группы и у 57,7% женщин III группы (рис. 2).
На 30 день и на 90 день от начала терапии отмечалась одинаковая тенденция к исчезновению жалоб. Что касается патологических выделений из половых путей, отмеченных врачом, то следует подчеркнуть, что в I группе они были у 30,4% и 21,7% женщин на 30 и 90 день, соответственно. Во II группе патологические выделения были отмечены у 45% и 55,5% женщин, соответственно, в III группе – у 43,8% и 57,1% женщин.
На рис 3 представлено количество пациенток, влагалищные выделения у которых имеют значение рН более, чем 4,5. В первой группе было 73,3% таких женщин, во второй группе – 26,6% и в третьей – 33,3%. На 14, 30 и 90 дни от начала лечения происходило снижение количества женщин с высоким (более 4,5) водородным показателем.
Один из основных признаков бактериального вагиноза – появление ключевых клеток, которые видны при микроскопическом исследовании вагинального отделяемого в виде клеток плоского эпителия с массой бактерий, адгезированных на поверхности. До лечения у всех пациенток были выявлены ключевые клетки. В I группе женщин на 14, 30 и 90 день терапии ключевые клетки не были выявлены ни в одном случае. Динамика наличия ключевых клеток на 14, 30 и 90 день терапии во II группе была следующей: 7,4%, 8,7%, 4,35%, соответственно. В III группе ключевые клетки были выявлены у 15,4% женщин на 14 день и у 4,35% на 30 день (рис. 4).
Микробиологические исследования, проведенные на 14, 30 и 90 день от начала терапии, и их результаты представлены на рис 5 и 6.
Обсуждение
В результате спринцевания, применения противозачаточных средств, содержащих 9-ноноксинол, использования внутриматочных контрацептивов, смены половых партнеров, применения антибиотиков широкого спектра действия уменьшается доля лактобацилл в составе микрофлоры влагалища. Одновременно возрастает доля Gardnerella vaginalis, Mycoplasma hominis, анаэробных бактерий и развивается дисбактериоз влагалища – бактериальный вагиноз [4, 5].
БВ регистрируется у 5-17% практически здоровых женщин и у 30–38% пациенток, предъявляющих жалобы на выделения из половых путей. Эти женщины посещают как женские консультации, так и специализированные клиники для лечения ИППП. БВ достоверно чаще встречается у женщин моложе 25 лет. Данные о заболеваемости БВ широко расходятся вследствие отсутствия единого подхода к критериям диагностики: от изоляции G. vaginalis в ранних исследованиях до обнаружения смешанной микробной флоры при микроскопии в современных работах. Различия в частоте выявления бактериального вагиноза зависит от исследования различных групп женщин как посещающих сеть первичной медицинской службы, так и тех, которые обращаются в кожно-венерологические диспансеры. У части женщин (5-25%) БВ протекает бессимптомно [10, 13, 14], вследствие чего признаки заболевания легко перепутать с нормальными выделениями.
Что касается диагностики бактериального вагиноза, то наиболее часто используются критерии Амселя. В 1983 году R. Amsel и соавторы предложили диагностировать бактериальный вагиноз на основе 4 критериев: наличия специфических жидких гомогенных выделений из влагалища, значения рН вагинальных выделений выше 4,5, положительного аминового теста и наличия ключевых клеток при микроскопическом исследовании вагинальных выделений [6]. Именно на основании этих критериев проводился отбор пациентов для представленного исследования. На сегодняшний день известно еще несколько методов диагностики бактериального вагиноза, описанных Nugent R.P. и соавт., K. Ison и соавт., A. Hallen, Е.Ф. Кира, в наших методических рекомендациях [2-5, 8,11].
При использовании микроскопических методов диагностики бактериального вагиноза необходимо обращать внимание не только на наличие ключевых клеток, но на такой показатель как отношение лейкоцитов к клеткам плоского эпителия, а также на наличие или отсутствие лактобацилл. При физиологическом микробиоценозе влагалища отношение лейкоцитов к эпителию равно 1:1. При бактериальном вагинозе лейкоцитов меньше, чем эпителия, соответственно, это отношение меньше 1 [2-4, 7], что мы использовали в нашем исследовании как один из объективных показателей заболевания.
Для лечения бактериального вагиноза большинство международных руководств, таких как CDC, IUSTI и др. рекомендует использовать исключительно метранидазол в разных дозах и клиндамицин [15]. Наши собственные исследования по использованию клиндамицина в лечении бактериального вагиноза у женщин с сахарным диабетом 1 типа показали хорошие результаты [1]. Поэтому в качестве основного препарата для лечения бактериального вагиноза мы выбрали именно клиндамицин вагинальный крем. Этот препарат назначался всем пациентам с установленным диагнозом.
Большинство современных публикаций свидетельствует о неэффективности противоанаэробной терапии бактериального вагиноза, т.к. она сопровождается более чем в 30% случаев рецидивами. Ряд отечественных и зарубежных исследователей поддерживает идею двухэтапного лечения этого состояния. На первом этапе применяется специфический антибактериальный препарат, а на втором этапе назначаются пробиотики или препараты, способствующие восстановлению нормальной физиологической микрофлоры, в частности, лактобацилл. В вагинальном отделяемом женщин репродуктивного возраста идентифицировано более 150 видов лактобацилл. Поэтому важно подбирать препараты, которые создают условия для размножения собственных эндогенных лактобацилл.
В данном исследовании мы применяли препарат «Эпиген интим», содержащий активированную глицирризиновую кислоту. Исследование было двойным слепым плацебо контролируемым. Рассмотрение динамики изменения использованных в работе показателей позволяет говорить о благоприятном влиянии препарата «Эпиген интим» в комплексном лечении бактериального вагиноза: в более короткий срок прекращается неприятный запах влагалищных выделений, жалобы пациенток на дискомфорт в области влагалища, быстрее снижается значение рН влагалищных выделений и присутствие в них «ключевых» клеток. Микроскопическое и культуральное исследование выявляет значимое увеличение лактобацилл у женщин, которым проведено комбинированное лечение препаратом «Эпиген интим», в сравнении с теми пациентами, которым заменен этот перпарат на плацебо и с теми, которые получали только клиндамицин.
Полученные результаты дают основание рекомендовать препарат «Эпиген интим» для включения его в схемы комплексного лечения бактериального вагиноза как беременных, так и небеременных женщин, т.к. он способствует улучшению микроэкологии влагалища..
Заключение
Проведенное исследование свидетельствует о клинической и микробиологической эффективности препарата «Эпиген интим» спрей для местного и наружного применения в терапии бактериального вагиноза 2 раза в день в течение 10 дней в сравнении с плацебо и с традиционной терапией. Отмечено более быстрое исчезновение жалоб и клинических проявлений заболевания после окончания терапии, а также на 30 и 90 день терапии в группе женщин, которым кроме стандартной терапии был назначен «Эпиген интим» спрей, по сравнению с группой, получавшей плацебо, и с контрольной группой, получавшей только стандартную терапию. У всех женщин основной группы после лечения в выделениях влагалища исчезли ключевые клетки и в составе вагинального микробиоценоза появились лактобациллы. Это свидетельствует о положительном влиянии препарата «Эпиген Интим» спрей для местного и наружного применения на микробиоценоз влагалища, в частности, на размножение лактобацилл, входящих в состав физиологического микробиоценоза каждой женщины.
Таким образом, препарат «Эпиген Интим» спрей для местного и наружного применения может быть включен в комплексную схему терапии бактериального вагиноза.
Данная статья предоставлена специалистом нашей клиники:
Менуховой Юлией Николаевной


Препараты против молочницы
Эта болезнь доставляет массу проблем, негативно влияет на образ жизни и отрицательно сказывается на сексуальной сфере. В данном материале вы узнаете, какие препараты существуют для лечения молочницы у женщин. В медицине она носит название вагинальный кандидоз.
Молочница у женщин
В течении жизни 3 из 4 женщин переносят хотя бы один случай вагинального кандидоза. Кроме этого, широкий спектр препаратов, существующих в свободной продаже, подталкивает к самолечению этой деликатной проблемы. Результатом этого стало учащение рецидивов и развитие устойчивости возбудителей к лекарственным препаратам.
Возбудитель молочницы условно-патогенный для организма, так как обитает в норме во влагалище, в ротовой полости, кишечнике. Когда баланс нарушается, происходит активный рост грибковой флоры и развитие воспалительной реакции на слизистых оболочках, так организм защищается от дальнейшего проникновения инфекции.
Факторы, нарушающие баланс :
У беременных также часто возникает эта проблема, так как меняется гормональный фон, снижается реактивность организма. Наличие молочницы может быть косвенным признаком инфекции передающейся половым путем.

Так как патоген может жить и размножаться внутри эпителиальных клеток слизистой оболочки, он имеет дополнительную защиту в виде мембраны самой клетки от действия лекарственных препаратов.
Виды болезни
Говорить о кандидоносительстве как об одном из видов болезни некоторые специалисты считают некорректным, так как данный род грибов присутствует и в нормальной флоре.
Симптомы
Симптомы при кандидозе достаточно характерные:
Проявления усиливаются после полового акта, водных процедур, согревания, во время сна, перед менструациями. При хроническом кандидозе проявления могут быть меньше, без большого количества выделений.
Лечение
Прежде чем бросаться в аптеку покупать препараты, нужно задуматься, что из факторов риска могло способствовать развитию молочницы и по возможности устранить их. Если это связано с лечением, назначенным доктором, не отменяйте его самостоятельно, обратитесь за консультацией к специалисту.
Препараты можно разделить на:
Местного действия – они практически не всасываются в общий кровоток, обладают минимальным количеством побочных эффектов, создают высокую концентрацию в зоне поражения. Эти особенности важны для беременных.
Но не всем комфортен путь введения препаратов. Также это может вызывать более быструю выработку резистентности к препарату и рецидиву симптомов. Возможны контактные дерматиты из-за состава средств.
Системного действия – в таблетированных формах. Эти средства часто имеют более короткий курс применения, воздействуют на очаги грибковой инфекции в других местах.
Несмотря на различия, механизм действия большинства препаратов заключается в нарушении процессов синтеза элементов клеточной стенки гриба.
Виды противокандидных препаратов
Полиеновые антибиотики
Нистатин, достаточно «древний» препарат и эффективность его сейчас не так велика. Леворин обладает общим токсическим действиям и противопоказан у беременных.
Группа имидазола
Это второе поколение антибиотиков обладает высокой эффективностью и низкой токсичностью. Выпускаются как для местного применения, так и в виде таблеток. Клотримазол для местного нанесения хорошо проникает в кожу и создает достаточные терапевтические концентрации. Низорал в виде таблеток хорошо всасывается в пищеварительном тракте и в достаточном количестве достигает очага инфекции. Но возможны реакции со стороны желудочно кишечного тракта, головокружения, может быть аллергическая реакция. Таблетированные формы противопоказаны при беременности, нарушении функции печени и почек. Ливарол (кетоконазол) в виде свечей. Курс длится 3-5 дней. Применение разрешено в период беременности и лактации, так как кетоконазол вводится местно.
Производные триазола
В основном используются для системного приема при лечении молочницы. Препараты флуконазола выводятся почками, в то время как итраконазол перерабатывается в печени и поэтому может оказывать влияние на обмен других лекарственных веществ.
Пиридоны
Батрафен, Дафнеджин (Циклопирокс Оламин). Наносятся в виде мази или 1% раствора не только во влагалище, но и обрабатываются пораженные участки кожи. В основном местное использование.
Комбинированные препараты
Благодаря комбинации антибиотиков между собой и с другими лекарственными веществами оказывают комплексный эффект при борьбе с грибком.
Другие
Нитрофунгин, декамин, препараты йода используются не так часто, так как имеют более низкую эффективность, по сравнению с представленными средствами.
Для выбора правильного препарата и устранения причин, приведших к молочнице, лучше обратиться к врачу. Это поможет снизить риск рецидивов и перехода в хроническую форму.
Кандидозный вульвовагинит
В последние годы отмечается значительный рост и распространение вульвовагинального кандидоза. Распространение эндокринной патологии, растущая частота антибиотикотерапии, назначения цитостатиков в повседневной врачебной практике, широкое применение гормо
В последние годы отмечается значительный рост и распространение вульвовагинального кандидоза. Распространение эндокринной патологии, растущая частота антибиотикотерапии, назначения цитостатиков в повседневной врачебной практике, широкое применение гормональных методов контрацепции, использование вагинальных тампонов, гигиенических прокладок — все это предрасполагает к заболеваниям нижних отделов половой системы, обусловленных дрожжеподобными грибами рода Candida. 75–80% женщин переносят в течение жизни хотя бы один эпизод вульвовагинального кандидоза, а у 40–45% развивается по крайней мере один рецидив. 5% женщин во всем мире страдают рецидивирующим вульвовагинальным кандидозом, для которого характерно три или более эпизодов обострения инфекции в течение года. В связи с широкой рекламой в средствах массовой информации разнообразных антимикотических средств, их доступностью в аптечной сети в настоящее время весьма распространено самолечение, которое приводит к длительно текущим рецидивирующим формам вульвовагинального кандидоза из-за применения однократных коротких курсов терапии [1–8].
В 54–76% случаев возбудителем вульвовагинального кандидоза является Candida albicans, в других случаях обнаруживают C. glabrata, C. tropicalis, C. guillermondii, C. parapsilosis, C. kefir [1–8].
Выделим три основных фактора защиты макроорганизма, препятствующих развитию вульвовагинального кандидоза.
– фагоцитозом, осуществляемым макрофагами и нейтрофилами;
– Т-лимфоцитами разных популяций;
– антителами — иммуноглобулинами всех классов.
Основная роль антител в защите от инфекции заключается в блокировании Candida рецепторов и литических ферментов возбудителя.
К развитию вульвовагинального кандидоза может приводить изменение гормонального фона за счет: повышения содержания гликогена в эпителиоцитах; сдвигов рН; прямого стимулирующего действия эстрогенов на рост грибов, повышения авидности вагинального эпителия к грибам, что способствует их лучшей адгезии; угнетения механизмов иммунной защиты.
Так, во время беременности вульвовагинальный кандидоз развивается в 30–40% случаев, что обусловлено изменениями гормонального баланса во время беременности, накоплением гликогена в эпителиальных клетках в связи с увеличением количества эстрогенов, иммуносупрессивным действием высокого уровня прогестерона в сыворотке крови.
Другим примером может являться использование контрацептивов с большим количеством эстрогенов, которые повышают эффективность связывания дрожжеподобных грибов с эпителиальными клетками влагалища.
Одним из основных факторов риска является антибиотикотерапия, причем не только пероральное и парентеральное применение препаратов, но и местное их использование.
Различные состояния, приводящие к угнетению иммунной системы макроорганизма, например гиповитаминозы, хронические заболевания, травмы, операции, прием антибиотиков, цитостатиков, лучевая терапия, также могут способствовать развитию вульвовагинального кандидоза.
Некоторые работы предрасполагают к экзогенному заражению грибами: на заводах по переработке овощей, фруктов, производству антибиотиков, белково-витаминных препаратов и других биологически активных веществ [5].
В развитии кандидозной инфекции выделяются следующие этапы:
При вульвовагинальном кандидозе псевдомицелий проникает в глубь эпителия. На этом уровне инфекция может персистировать длительное время, так как устанавливается динамическое равновесие между грибами, которые не могут проникнуть в более глубокие слои слизистой оболочки, и макроорганизмом, который сдерживает такую возможность, но не способен полностью элиминировать возбудитель. Нарушение этого равновесия приводит либо к обострению заболевания, либо к выздоровлению, либо к ремиссии.
Выделяют три формы вульвовагинального кандидоза.
Кандиданосительство. Жалоб и выраженной клинической картины заболевания нет. При микробиологическом исследовании в отделяемом влагалища обнаруживают в небольшом количестве почкующиеся формы дрожжеподобных грибов при отсутствии в большинстве случаев псевдомицелия. Кандиданосительство может переходить в клинически выраженную форму.
Острая форма вульвовагинального кандидоза. Длительность заболевания не превышает 2 мес. В клинической картине преобладают выраженные признаки местного воспаления вульвы: гиперемия, отек, выделения, зуд и жжение.
Хроническая форма вульвовагинального кандидоза. Длительность заболевания составляет более 2 мес, при этом на слизистых оболочках вульвы и влагалища выражены инфильтрация, лихенизация, атрофия.
В зависимости от состояния вагинального микроценоза классифицируют три формы Candida-инфекции влагалища.
В клинике патогномоничным симптомом вульвовагинального кандидоза являются творожистые налеты серо-белого цвета, с кислым запахом, точечные или 5–7 мм в диаметре, иногда сливающиеся между собой. Очаги резко отграничены, округлых или овальных очертаний, как бы вкраплены в слизистую оболочку вульвы и влагалища, налеты содержат массы размножающихся грибов Candida.
В острой стадии заболевания творожистые пленки «сидят» плотно, снимаются с трудом, обнажая эрозированную поверхность, в дальнейшем — легко. За счет их отторжения появляются густые беловатые творожистые выделения. Слизистая оболочка в области поражения имеет выраженную склонность к кровоточивости, а по периферии очага интенсивно гиперемирована.
Зуд чаще беспокоит больных во время менструации, после физических нагрузок. В некоторых случаях могут отмечаться чувство жжения, некоторая болезненность при мочеиспускании.
Резкая боль, жжение, как правило, беспокоят пациенток при половых контактах, что может приводить к формированию невротического синдрома.
Микроскопическое исследование позволяет определить наличие гриба, его спор, мицелия, количество лейкоцитов [1–8].
Для видовой идентификации гриба обязательно культуральное исследование. В настоящее время продолжаются разработки методов полимеразной цепной реакции, которые также позволят устанавливать видовую принадлежность.
Лечение показано только при наличии клинической картины заболевания, подтвержденной микроскопически и культурально.
Существующие лекарственные формы современных антимикотиков предполагают два пути проникновения препаратов в кровь: пероральный, со всасыванием в кишечнике, и внутривенный. При вульвовагинальном кандидозе преимущественно используется первый путь.
На всасывание препарата и на распределение его в организме во многом оказывает влияние растворимость. Так, флуконазол является водорастворимым и поэтому быстро и почти полностью всасывается, а в крови существует преимущественно в свободной форме. Последнее обусловливает хорошее распределение в жидких средах организма: содержание препарата в ликворе приближается к плазменной концентрации. Флуконазол слабо метаболизируется печенью и выводится почками, в основном в неизмененном виде, поэтому при снижении клубочковой фильтрации его выведение замедляется, и доза препарата при этом должна быть снижена.
Другие системные антимикотики, используемые в терапии вульвовагинального кандидоза, являются липофильными, они не растворимы в воде. Лучше всех в кишечнике всасывается тербинафин. Итраконазол и кетоконазол хорошо всасываются в кислой среде, поэтому у больных с ахлоргидрией абсорбция может оказаться сниженной.
Липофильные препараты в крови находятся преимущественно в несвободной, связанной с белками плазмы форме. Поэтому их содержание в разных жидких средах незначительно.
Липофильные препараты хорошо накапливаются в тканях, особенно богатых липидами, в частности в печени, селезенке, жировой ткани, в кожном сале. Это свойство, а также кератофильность (способность связываться с кератином эпидермиса) используются в лечении. Жировая ткань служит депо для липофильных ферментов: в ней они концентрируются и из нее медленно высвобождаются в кровь.
Интенсивной биотрансформации подвергаются все липофильные препараты. Быстрый метаболизм кетоконазола, итраконазола и тербинафина с эффектом первого прохождения через печень может существенно снижать их концентрации. Как правило, образующиеся метаболиты неактивны. Биотрансформация, происходящая при участии микросомальных ферментов печени, ускоряется препаратами — индукторами этих ферментов (например, рифампицином, дифенином). Выведение липофильных препаратов происходит с калом (азолы) и мочой (тербинафин), в виде метаболитов и реже в неизмененной форме.
В последние годы наиболее часто предлагаются схемы лечения с использованием флуконазола. Это препарат азольного ряда, с широким спектром противогрибкового действия, являющийся синтетическим производным бис-триазола. Как и другие препараты группы азолов, флуконазол угнетает образование эргостерола, основного компонента мембраны грибов, действуя на фермент 14-α-деметилазу, входящий в систему цитохрома P450. Нарушение биосинтеза мембраны обусловливает фунгистатический эффект препарата, а в ходе перекисного окисления и других процессов приводят к гибели клетки гриба. В отличие от других азольных препаратов флуконазол обладает высокой специфичностью по отношению к зависимым от цитохрома Р450 ферментам грибов. Поэтому при использовании флуконазола не наблюдается побочное действие на синтез стероидов и другие метаболические процессы, связанные с Р450. Среди грибов рода Candida наиболее чувствительными к флуконазолу являются C. albicans, а также C. tropicalis, C. parapsilosis, чувствительными считают штаммы C. krusei, в меньшей степени C. glabrata.
При лечении кандидоза следует учитывать вид возбудителя. Как правило, определять чувствительность к препарату до начала лечения кандидоза не требуется, если заболевание вызвано C. albicans. Устойчивость штаммов C. albicans может развиваться при хронических формах заболевании, у ВИЧ-инфицированных. При кандидозе, вызванном другими видами Candida, следует определить чувствительность до лечения.
Флуконазол растворим в воде, быстро и полностью всасывается в желудочно-кишечном тракте. В кровь попадает более 90% от принятой внутрь дозы. Одновременный прием пищи, а также желудочная кислотность не влияют на абсорбцию препарата. Концентрации в плазме напрямую зависят от дозы. Пиковые концентрации достигаются в течение 1–2 ч. Механизм действия флуконазола связан с нарушением образования эргостерина из ланостерина. Флуконазол ингибирует цитохром Р450-зависимые ферменты грибковой клетки. В настоящее время выпускается флуконазол в таблетках (Микофлюкан), капсулах и в виде раствора для внутривенных инфузий (Флюкостат).
При вульвовагинальном кандидозе показано применение флуконазола по 150 мг перорально однократно. При рецидивирующей форме заболевания флуконазол назначают перорально 150 мг с повторным назначением через 3 дня, затем флуконазол назначают по 150 мг в неделю перорально в течение 6 мес.
У беременных оправдано применение натамицина (Пимафуцин). Натамицин — противогрибковый антибиотик из ряда полиенов-макролидов, продуцируемый актиномицетом Streptomyces natalensis. Механизм действия препарата сходен с таковыми у других полиеновых антибиотиков: натамицин связывается с эргостеролом, нарушая проницаемость мембраны. Вагинальные свечи Пимафуцин назначаются на ночь, в течение 3–6 сут. Исследования подтвердили высокую эффективность и надежность Пимафуцина при лечении беременных
При остром вульвовагинальном кандидозе могут быть использованы местные формы азоловых препаратов: клотримазол в виде вагинальных таблеток по 100 мг на ночь интравагинально глубоко в течение 6 дней; эконазол в виде суппозиториев интравагинально глубоко в течение 14 дней на ночь [4]; итраконазол — вагинальные таблетки 200 мг — интравагинально глубоко в течение 10 дней [3].
Ко многим из существующих местных препаратов для лечения вульвовагинального кандидоза в настоящее время нередко развивается резистентность [6–8].
Основные механизмы устойчивости грибов связаны с тем, что:
В исследованиях in vitro было показано, что существует синергизм между некоторыми антимикотическими препаратами, позволяющий преодолеть проблему перекрестной резистентности. В результате исследования этих взаимодействий стало возможным создание принципиально нового антимикотического препарата — сертаконазола. Сертаконазол — противогрибковый препарат нового поколения «двойных классов». Препарат содержит два синергичных класса в одной молекуле: азоловую и бензотиафеновую группу. Сертаконазол обладает фунгицидным, фунгистатическим действием, блокирует диморфную трансформацию грибов, обладает широким спектром действия, характеризуется высокой комплаентностью. При этом имидазоловая часть молекулы обеспечивает нарушение биосинтеза эргостерола, вмешательство на уровне цитохром Р450-зависимого фермента 14а, ингибирует рост грибов, обеспечивает фунгистатический механизм. Бензотиафеновая структура замещает триптофан в мембране гриба, что приводит к разрушению и гибели гриба, т. е. осуществляется фунгицидное действие. Местное использование сертаконазола (суппозитории Залаин) позволяет повысить эффективность терапии вульвовагинального кандидоза. Схема лечения предусматривает однократное назначение препарата.
При необходимости (выраженности субъективных ощущений, снижения дозы препарата из-за беременности или сопутствующего заболевания и т. п.) антимикотическая терапия кандидозного вульвовагинита может быть дополнена неспецифическими средствами. К ним относятся: 10–20% раствор буры в глицерине, растворы марганцовокислого калия 1 : 5000, нитрата серебра 1 : 2000. Эти препараты не обладают ни фунгицидным, ни фунгистатическим свойством, а лишь способствуют максимальному удалению мицелиальных форм гриба из крипт влагалища, а также нарушению прикрепления гриба к стенке влагалища и торможению его размножения.
Поскольку нередко наблюдается сочетанная инфекция, обусловленная дрожжеподобными грибами и различными бактериями, в последние годы применяют комплексные препараты, к которым относится, в частности, Макмирор комплех (1 вагинальный суппозиторий содержит 10 г нифуратела и 200 000 ЕД нистатина).
При вульвовагинальном кандидозе Макмирор назначают по 1 свече перед сном в течение 10 дней. При применении препарата возможны местные аллергические реакции. Макмирор противопоказан при беременности и лактации.
Обоснована комбинация антимикотических средств с метронидазолом. Метронидазол обладает антибактериальным, противопротозойным, трихомонацидным действием, воздействует на простейшие грамотрицательные анаэробные бактерии, грамположительные анаэробные палочки и кокки, подавляя в них синтез ДНК и РНК, вызывая их деградацию. Вагинальные суппозитории Нео-пенотран содержат (1 доза) 100 мг миконазола и 500 мг метронидазола. Вагинальные таблетки Клион Д 100 (1 доза) содержат 100 мг миконазола и 100 мг метронидазола.
Литература
И. В. Хамаганова, доктор медицинских наук, профессор
РГМУ, Москва






