Снижение слуха: причины, лечение и профилактика
Умение слышать — это очень важная способность человека, благодаря которой становится возможным контактировать с внешним миром, воспринимать внешние звуки, общаться с другими людьми. Нарушенный слух приводит к ухудшению качества жизни. Снижение остроты восприятия вызывает рассеянность, ослабление мышления, трудности в обучении. Да и один тот факт, что при общении с другими людьми приходится постоянно переспрашивать, не прибавляет уверенности в себе.
По статистике, более десяти миллионов граждан России страдают снижением или потерей слуха, в том числе около одного миллиона — несовершеннолетние.
Эта патология встречается даже у новорождённых малышей. Если снижение слуховой чувствительности возникло ещё во время беременности матери или в период первого года жизни, восстановить слух будет очень непросто, поскольку малыши ещё не слышали звуков и речь.
Сохранить стопроцентный слух — задача не из лёгких. Если вы почувствовали, что слух ухудшается, незамедлительно обращайтесь к врачу-оториноларингологу.
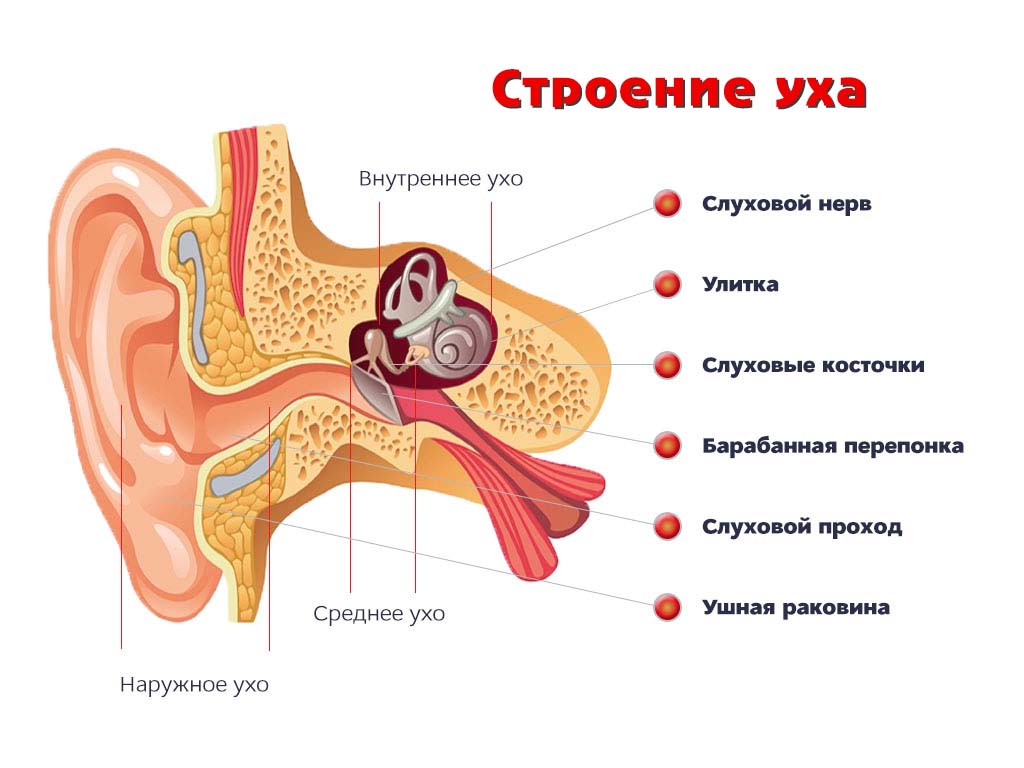
Как устроено наше ухо
Чтобы разобраться, почему происходит снижение способности обнаруживать и понимать звуки, давайте рассмотрим, как функционируют элементы системы уха.
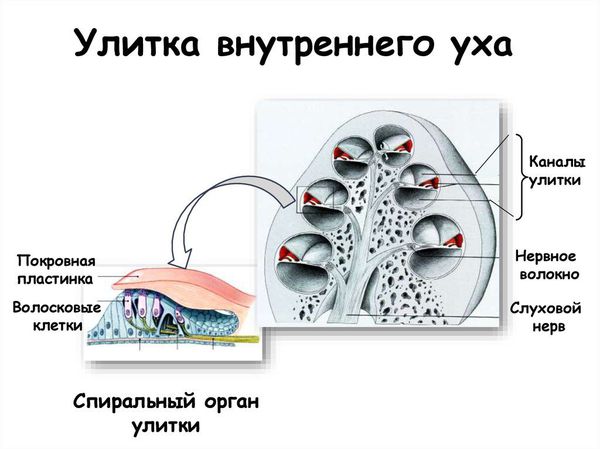
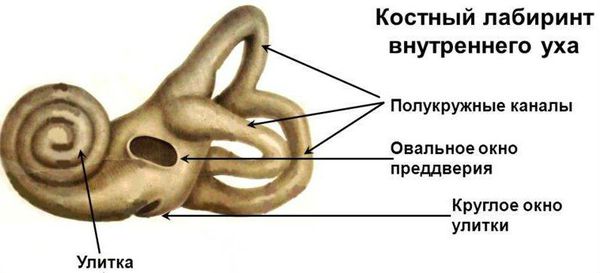
Видимая часть уха, называемая наружным ухом, подобно локатору улавливает звуковые колебания, создаваемые источником шума. Далее звук проходит по слуховому проходу и достигает барабанной перепонки. Она в свою очередь приводит в движение слуховые косточки, расположенные в среднем отделе уха. Сигнал поступает во внутренний отдел уха (улитку), в котором он преобразуется в микроимпульсы и отправляются непосредственно в головной мозг.
Снижение слуховых способностей может быть связано с нарушениями работы одного или нескольких элементов этой цепочки.
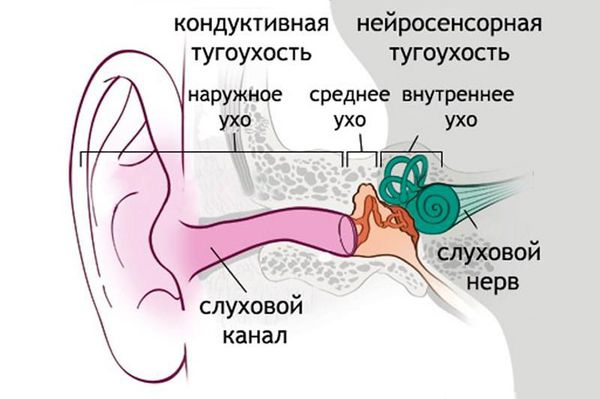
Формы тугоухости
Снижение звуковосприятия может затронуть как одно ухо, так и оба. Поэтому разделяют одностороннюю тугоухость и двустороннюю.
Если причина ухудшения слуха связана со снижением звукового восприятия наружного и среднего уха, мы говорим о кондуктивной тугоухости.
Снижение функции слуховых рецепторов внутреннего уха приводит к ещё одной разновидности болезни — сенсо-невральной тугоухости. Такой диагноз встречается наиболее часто.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Существует и третий тип болезни — смешанный тип, включающий сочетание первых двух типов тугоухости. Этот диагноз наиболее сложный, и подразумевает медикаментозное, хирургическое лечение, а в некоторых случаях, и использование слуховых аппаратов.
Глухоту мы называем снижением уровня звукового восприятия выше 90 децибелов.
Болезнь, в свою очередь, характеризуется постепенным либо быстрым снижением восприятия звуковой волны. Снижение способности различать звуки происходит в течение жизни, но тугоухость может также быть и врождённой.
Проблемы со слухом: симптомы
Признаки снижения восприимчивости звуков и снижения шумового эффекта могут проявляться постепенно, хотя могут развиться и стремительно. При резком снижении слуха прогноз благоприятный, главное вовремя обратиться за профессиональной врачебной помощью. Существует несколько признаков снижения способностей улавливать звуки. Если вы обнаружили у себя хотя бы один из них, вам необходимо обратиться к ЛОР-врачу, чтобы проверить слух.
Итак, предпосылками того, что у вас снижается восприимчивость звуков, являются следующие симптомы:
Разумеется, подобное состояние приводит человека к раздражительности, постоянному чувству тревоги и снижению самооценки. Если вы понимаете, что функции слуха утрачиваются, не медлите и обращайтесь к ЛОР-врачу, чтобы получить грамотную своевременную помощь и избежать полной потери слуха.
Причины тугоухости
Чтобы избежать глухоты или частичной потери слуха, нужно знать причины, из-за которых он может нарушиться.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Безусловно, нельзя исключать наследственный фактор. Зачастую развитие тугоухости передаётся по наследству.
Причинами снижения слуха могут стать врождённые патологии, которые являются следствиями проблемной беременности или тяжёлых родов. К проблемам звуковосприятия могут привести ДЦП, травмы во время родов, не до конца сформированные составляющие уха.
Ни для кого не секрет, что слух утрачивается с возрастом. Обычно проблемы начинаются после 50 лет. К этому времени волосковые клетки слухового нерва сильно «изнашиваются», и как следствие, слуховые рецепторы утрачивают свои функции. В медицине есть специальный термин, описывающий это состояние — пресбиакузис.
Привести к тугоухости могут травмы и повреждения уха, черепно-мозговые травмы. К этой же категории относятся акустические травмы (вследствие воздействия очень громких звуков) и баротравмы (вследствие воздействия атмосферного давления).
Нужно с осторожностью относиться к выбору лекарственных средств, особенно антибиотиков. Бесконтрольный приём некоторых ототоксичных препаратов может завершиться снижением или отсутствием слуха в конечном итоге.
Различные заболевания могут протекать с осложнениями, которые оказывают неблагоприятные воздействие в том числе и на уши. К таким заболеваниям относят отит, отосклероз, лабиринтит, грипп, менингит, и это лишь неполный список. На остроту слуха влияют различного рода опухоли, а также серные пробки и инородные предметы в слуховых проходах.
Причиной ослабления слуха может стать воздействие громких звуков на организм человека в течение длительного времени. Громкая музыка на концерте или в наушниках, шум транспорта, залпы фейерверков — всё это также подвергает наши уши большой нагрузке.
К особой группе риска относятся работники так называемых «шумных» производств, которые ежедневно испытывают звуковую нагрузку, взаимодействуя со станками и транспортом (например, сотрудники метро и пилоты).
Диагностика
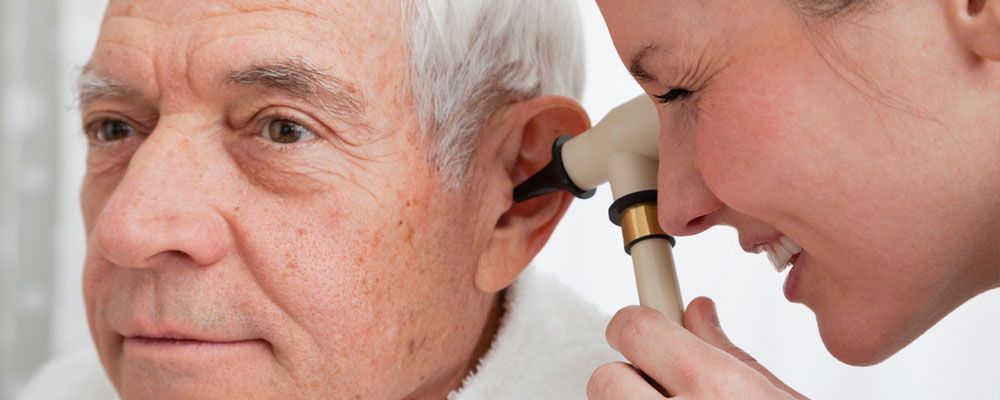
Восстановлением слуха занимается врач-оториноларинголог. На первичном приёме ЛОР-врач определит степень развития тугоухости. Для диагностики обычно используются следующие приёмы: осмотр с помощью отоскопа, аудиометрическое исследование, исследование с помощью камертонов, при необходимости КТ и МРТ, а также тимпанометрия.
Случается, что тугоухость наблюдается в связи с несоблюдением элементарных правил гигиены. В этом случае правильно назначенное лечение быстро решит проблему тугоухости. При наличии в ухе серной пробки или инородного тела, манипуляции по их удалению существенно облегчают состояние больного и улучшает звуковосприятие. Но если в основе ухудшения тугоухости лежат более серьёзные заболевания, здесь требуется более сложная терапия.
Лечение
Поскольку причин, приводящих к тугоухости, много, соответственно лечение в каждом конкретном случае подбирается индивидуально после определения верного диагноза.
Применение лекарственных средств показано при наличии воспалительных заболеваний. В этом случае назначаются противовирусные или антибактериальные препараты. При воздействии аллергенов — антигистаминные препараты.
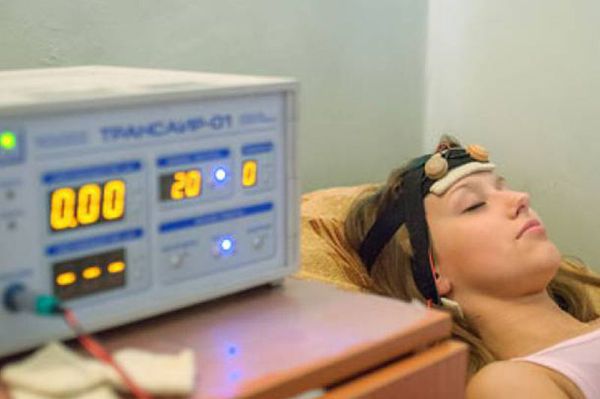
Хорошо зарекомендовали себя при терапии тугоухости физиотерапевтические процедуры.
Применение таких физиотерапевтических аппаратов для лечения кондуктивной, сенсо-невральной и смешанной тугоухости как Трансаир-07 и Аудитон дают поистине отличные результаты! Воздействие микротоковых электрических импульсов в сочетании с инфракрасным лазерным излучением и виброаккустическим воздействием эффективно сказывается на работе уха, стимулируя волосковые клетки слухового нерва.
В некоторых случаях, например при отосклерозе, вернуть слух хоть на один процент возможно только хирургическим способом.
Если, несмотря на лечебные процедуры и манипуляции, звуковосприятие продолжает страдать и стремительно снижаться, чтобы не потерять слух полностью, в ход идут слуховые аппараты и кохлеарные импланты для детей до 3-х лет.
Профилактические мероприятия
Сохранить уши здоровыми — важная задача каждого человека. Чтобы избежать осложнений в будущем, нужно придерживаться несложных правил:
И, конечно, самое главное правило — при возникновении малейших проблем со слухом, появлении эха, шума и звона — незамедлительно обращайтесь за профессиональной медицинской помощью.
Наша клиника специализируется исключительно на заболеваниях уха, горла и носа.
Мы знаем о болезнях ушей всё, используем в лечении авторские методики и работаем на самом современном оборудовании.
Методы восстановления и коррекции слуха
Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
Тугоухость – коварное заболевание, которое способно развиваться, как в течение нескольких часов, так и нескольких лет. Довольно часто человек просто не замечает, что его слух становится все менее острым, и безнадежно опаздывает с лечением. Большинство случаев снижения слуха являются необратимыми. Однако современные технологии достигли такого уровня, что при помощи специальных устройств можно полностью компенсировать проблемы со слухом. О методах компенсации мы поговорим в этой статье.
Можно ли восстановить слух при тугоухости?
Многие люди, узнав о том, что их случай тугоухости не поддается медикаментозному или хирургическому лечению, готовятся остаток жизни провести в вынужденной социальной изоляции. Но сегодняшнее развитие науки и техники позволяет полноценно жить и общаться людям даже с очень глубоким снижением слуха.
Методы коррекции слуха
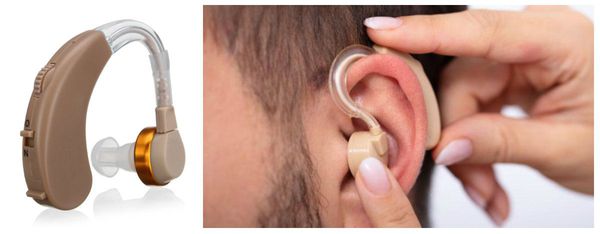
Нужно понимать, что когда мы говорим о методах коррекции, мы не говорим о чудесном исцелении или чудо-лекарствах. Мы говорим о применении индивидуальных технических средств реабилитации слабослышащих людей – о слуховых аппаратах и кохлеарных имплантах. При одном только упоминании этих устройств многие слабослышащие отказываются от коррекции, категорически не желая носить нечто подобное прямо на ухе.
Прежде чем отказаться от возвращения в мир звуков, мы рекомендуем ознакомиться с историями людей, которые решились на использование слуховых аппаратов и прекрасно адаптировались. Специалисты по слуху «Аудионика» пригласили их поучаствовать в проекте «Люди слышат», чтобы более подробно познакомить наших читателей с реальным жизненным опытом слабослышащих людей.
Итак, в зависимости от проблемы со слухом, существует два вида коррекции слуха: электроакустическое слухопротезирование и кохлеарная имплантация.
Электроакустическое слухопротезирование подразумевает под собой постоянное (кроме сна и водных процедур) ношение пользователем цифрового слухового аппарата. Обозначить такую необходимость могут следующие специалисты: лор, сурдолог, аудиолог, сурдоакустик.

Особенности электоакустического слухопротезирования
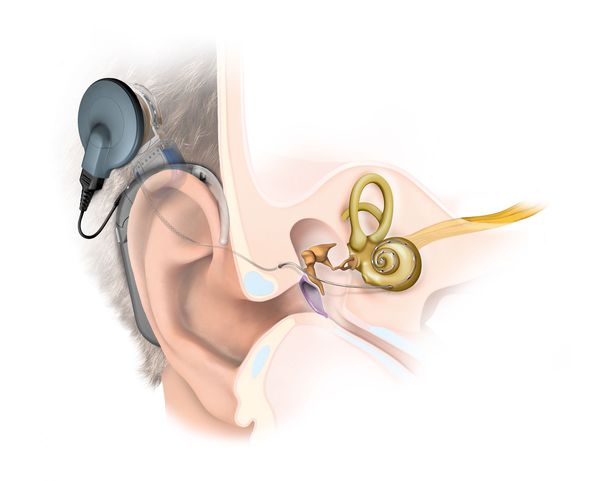
Кохлеарная имплантация
Имплант – это техническое приспособление, которое вживляется непосредственно в тело человека. Кохлеарный имплант призван заменить собой улитку из внутреннего уха. Устройство превращает звуковые сигналы в электрические и отправляет их через слуховой нерв человеческий мозг. При этом показатели чистоты звука и разборчивости речи у импланта значительно превосходят показатели слуховых аппаратов.

Особенности кохлеарной имплантации
Как вернуть слух?
Как мы уже говорили, в большинстве случаев восстановить слух невозможно. Однако существует простая инструкция, которая поможет вам сориентироваться и сделать первый шаг. Мы будем говорить об электро-акустическом слухопротезировании при помощи слуховых аппаратов, так как кохлеарная имплантация – сложный процесс, требующий получения квоты.
Итак, если вы решили вернуться в мир полный живого человеческого общения и ваших любимых звуков, то присмотритесь к этой инструкции.
Как восстановить слух при тугоухости? 8 простых шагов
Шаг 1. Признание проблемы.
Время: от 1 дня до 7 лет. Если вы уже твердо решили преодолеть все проблемы тугоухости и провести восстановление слуха, то мы вас поздравляем. Если же нет, то обратите пристальное внимание на свою способность слышать. Поэкспериментируйте в разговоре с близкими людьми – слышите ли вы так же, как они? Можете услышать свое имя из соседней комнаты?
Шаг 2. Диагностика.
Шаг 3. Не паниковать.
Если ваши опасения подтвердились, и ваш слух снижен. По данным Всемирной организации здравоохранения в мире, на сегодняшний день, более 460 000 000 человек с проблемами слуха. Конечно, это достойный повод расстроиться, но вы уже совершили главный шаг – первый.
Шаг 4. Подбор слухового аппарата.
Время: от 15 минут до 2 часов. Это важный шаг, который вы можете сделать либо самостоятельно, либо при помощи специалиста. Если вы решили подобрать слуховой аппарат сами, то вам придется провести огромное количество времени в каталоге слуховых аппаратов и на специализированных сайтах, так как без минимальной подготовки разобраться во всех тонкостях довольно сложно. Если же вы выбрали помощь специалиста, то сообщите ему ключевую информацию: для чего вам нужен слуховой аппарат (работа, учеба, просмотр ТВ, общение), в какой бюджет было бы неплохо уложиться (эконом, оптимум, бизнес), какие требования вы предъявляете к дополнительным функциям устройства (улучшение разборчивости речи, подавление шума ветра и обратной связи).
Шаг 5. Настройка слухового аппарата.
Время: 15 минут. Когда вы выбрали устройство, отвечающее всем вашим требованиям, придет время его настройки. Настройка цифрового слухового аппарата проводится только специалистом на специализированном оборудовании. Любому специалисту по настройке необходима ваша аудиограмма. Если вам обещают настройку без нее, скорее всего вас обманывают.
Шаг 6. Адаптация.
Время: от 2 недель до 2 месяцев. Итак, казалось бы, вы провели электроакустическую коррекцию слуха при помощи цифрового слухового аппарата, но на приобретении устройства процесс коррекции не заканчивается. За длительное время без звуков мозг отвыкает обрабатывать звуковые сигналы, и, когда вы начинаете резко слышать, вы слышите все вокруг. Вы слышите собственное дыхание, шум машин, тиканье часов – все те звуки, о которых давно не слышащий человек забывает первыми. Поначалу это невероятно раздражает. Все кажется навязчивым и слишком громким. Это ответная реакция мозга, который стремится к состоянию покоя. Проявите терпение. Через несколько недель он привыкнет снова обрабатывать большое количество информации.
Шаг 7. Донастройка.
Время: 15-20 минут. Через две-три недели ношения слухового аппарата, вас должен пригласить специалист учреждения, в котором вы проходите коррекцию, и провести беседу. Он расспросит вас о том, комфортно ли вам, все ли вас устраивает, и, при необходимости, проведет донастройку (чтобы тикало не так громко).
Шаг 8. Возвращение в мир звуков.
Период адаптации позади, и вы снова можете свободно общаться с близкими, ходить в театр и кино, смотреть любимые сериалы, не выкручивая громкость на максимум. Вы можете подумать о возвращении к работе или учебе с которыми, возможно, пришлось расстаться из-за плохого слуха. Теперь ваши возможности в слухе не ограничены. Вы снова полноценный член социума. Мы вас поздравляем!
Специалисты по слуху рекомендуют проходить проверку слуха людям с тугоухостью хотя бы раз в полгода. Это необходимо для точной донастройки цифровых слуховых аппаратов, в случае, если ваш слух изменится.
Максименко Людмила Владимировна
Закончила Дальневосточный медицинский университет. Сертификат об обучении в Москве у ведущих сурдоакустиков компании WIDEX
Нейросенсорная тугоухость – классификация, проявление и лечение
Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
Потеря слуха редко волнует молодых людей – тугохость традиционно считается уделом пожилого населения. Однако, по данным Всемирной организации здравоохранения, от потери слуха в мире страдает более 460 000 000 человек. И вот, что настораживает врачей по всему свету: эта проблема затрагивает все более молодых людей. Самый частый диагноз при этом – нейросенсорная потеря слуха.
Что такое нейросенсорная потеря слуха
При нейросенсорной потере слуха поражается один из участков нашей слуховой системы: волосковые клетки, структуры внутреннего или среднего уха, участки мозга, которые отвечают за слух. Отличительная черта этого вида снижение слуха – развитие патологии нервных клеток внутреннего уха, слухового нерва или центральной нервной системы.
Если упустить момент и не заняться болезнью вовремя, то она может развиться до полной глухоты. Это может произойти в течение семи лет или семи часов. Особое внимание следует обратить на то, что потеря слуха по нейросенсорным причинам является необратимой, однако такая тугоухость поддается протезированию. Чтобы узнать, есть ли у вас нарушение слуха, необходимо пройти диагностику.
Причины возникновения нейросенсорной тугоухости
Нейросенсорная тугоухость бывает двух видов: врожденной и приобретенной, к тому же это заболевание передается по наследству. Если среди ваших родственников есть слабослышащие люди с таким диагнозом, вам следует обратить особое внимание на защиту вашего слуха от шума – болезнь может не дожидаться ваших преклонных лет и может проявиться даже в молодом возрасте.
Причинами нейросенсорной потери слуха чаще всего становятся:
Все эти факторы вызывают нарушение циркуляции крови в сосудах головного мозга, которые снабжают кислородом слуховую систему человека, из-за чего гибнут нервные ткани.
Главным признаком нейросенсорной тугоухости является потеря остроты слуха. Шум в ушах, тошнота, головокружение, нарушение координации могут быть сопутствующими симптомами.
Формы нейросенсорной потери слуха
Нейросенсорная тугоухость проявляется в двух формах: острой и хронической. Диагноз острой формы ставится в том случае, если симптомы появились и развились за 30 дней. Если проблемы со слухом тревожат человека дольше – то мы имеем дело с хронической формой тугоухости. Следует отметить, что острая форма нейросенсорной потери слуха быстро переходит в хроническую, именно поэтому при первых признаках снижения остроты слуха следует немедленно обратиться за помощью к специалистам.
Нейросенсорная потеря слуха двусторонняя что это такое?
Также нейросенсорная тугоухость делится на одностороннюю и двустороннюю. Нейросенсорная потеря слуха односторонняя – случай, когда патология коснулась только одно уха, а двусторонняя – обоих ушей.
Лечение нейросенсорной потери слуха
Чтобы поставить диагноз «нейросенсорная потеря слуха», специалист должен провести тональную пороговую аудиометрию – объективное исследование слуха пациента при помощи аудиометра. На человека надеваются специальные наушники, и он берет в руки специальный пульт с кнопкой. В каждое ухо пациента по очереди подают звуки разной частоты и громкости, если человек слышит их, он реагирует нажатием на кнопку. Таким образом формируется аудиограмма – график, отражающий степень и характер нарушения слуха.
Лечение нейросенсорной тугоухости может быть успешным только на самых ранних стадиях. Как мы помним, слух начинает снижаться из-за того, что нервные клетки слухового анализатора плохо снабжаются кислородом. Задача пациента и специалиста своевременно среагировать до того, как они погибнут. Поэтому лечение будет направлено на улучшение циркуляции крови в проблемных зонах. Если человек не получит квалифицированную помощь вовремя, то нейросенсорная потеря слуха станет необратимой.
Как и любую болезнь нейросенсерную тугоухость проще предупредить, чем лечить: здоровый образ жизни, своевременное лечение отитов и вирусных заболеваний, свежий воздух и внимательное отношение к защите от окружающего шума позволит вам сохранить слух здоровым.
В случае если болезнь перешла в хроническую форму – не нужно отчаиваться. Да, последствия необратимы, да, человек уже никогда не сможет слышать сам, но сегодня существуют такие технологии, которые позволяют слабослышащему человеку не только вернуться к живому общению, но и сохранить остаточный слух.
Нейросенсорная потеря слуха, инвалидность
На сегодняшний день в России инвалидность при нейросенсорной потере слуха назначается при 4-й степени снижения. Это самая глубокая степень, за которой следует только полная глухота. Детям статус инвалида присваивают при 3-й степени. Также на инвалидность довольно часто могут рассчитывать, у кого хроническая нейросенсорная потеря слуха, двусторонняя, 3-ей степени и ниже.
Слухопротезирование при нейросенсорной тугоухости
Учитывая опыт нашей практики, можно сказать, что лечение нейросенсорной тугоухости бывает успешным только в 10% случаев, но остальные 90%, хоть и являются необратимыми, поддаются слухопротезированию.
Слухопротезирование сегодня – одна из наиболее активно развивающихся отраслей на грани медицины и новейших технологий. Современные цифровые слуховые аппараты созданы с учетом возможности индивидуальной настройки под каждый случай тугоухости индивидуально. Устройство будет обеспечивать пользователю максимальный комфорт при общении, как если бы он смог снова полноценно слышать.
Кропачева Елена Юрьевна
Врач сурдолог-оториноларинголог. Осуществляет консультативный и диагностический прием по оториноларингологии, сурдологии, слухопротезированию
Что такое тугоухость нейросенсорная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Токаревой Ираиды Юрьевны, сурдолога со стажем в 40 лет.
Определение болезни. Причины заболевания
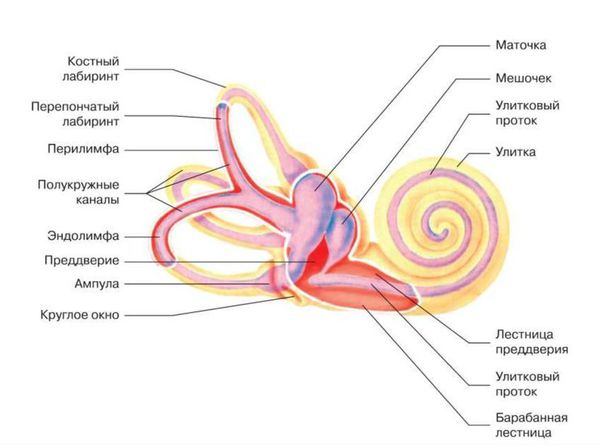
В органе слуха выделяют звукопроводящий и звуковоспринимающий отделы. Звукопроводящий отдел предназначен для передачи звуковых колебания к рецептору, он включает в себя:
З вуковоспринимающий отдел отвечает за реакцию нервной ткани на звуковое раздражение, он включает:
Нейросенсорная тугоухость возникает при нарушениях отдела звуковосприятия. Снижение слуха, связанное с повреждениями в звукопроводящем отделе, называется кондуктивной тугоухостью. Если нарушения есть в обоих отделах, говорят о смешанной тугоухости.
Нейросенсорная тугоухость — это не самостоятельная форма заболевания, это собирательное понятие, объединяющее несколько разных нозологических форм. Причин её возникновения может быть много, но симптом всегда один — снижение слуха. В разных странах и даже внутри одной страны, но в разных научных сообществах, эту болезнь называют по-разному: сенсоневральная тугоухость, нейросенсорная потеря слуха, перцептивная тугоухость, кохлеоневрит, кохлеарная невропатия. Все эти названия актуальны, так как каждое из них отображает понятие о нарушении слуха на разном уровне слуховой системы человека. В России принято название «Сенсоневральная тугоухость».
В Международной классификации болезней 10 пересмотра (МКБ-10) закреплено название “Нейросенсорная потеря слуха”. Согласно определению в Клинических рекомендациях, разработанных Национальной медицинской ассоциацией оториноларингологов Министерства здравоохранения Российской Федерации в 2016 году: “Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) — форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур.” [8]
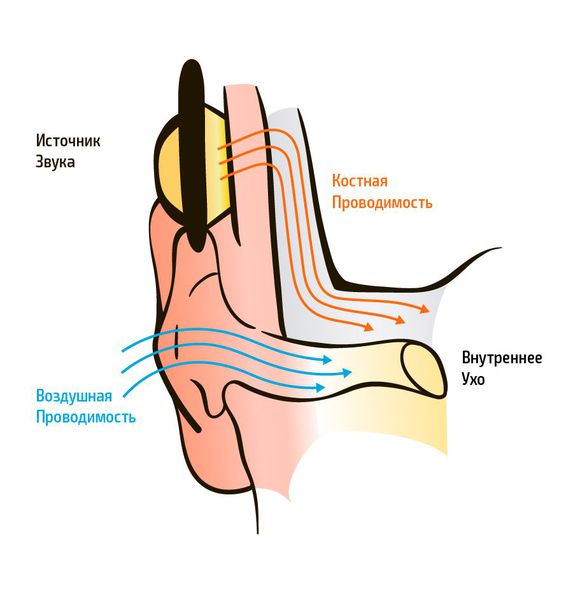
Существует два типа передачи звуковых колебаний из внешней среды: воздушное звукопроведение и костное. Воздушное звукопроведение — это обычный путь поступления звуковых колебаний в ухо, когда звук проходит через ушную раковину и наружный слуховой проход к барабанной перепонке. При костном звукопроведении звуковая вибрация проходит через кости черепа прямо в улитку, минуя среднее ухо.
Причины заболевания
При нейросенсорной тугоухости причина снижения слуха кроется в нарушении (или заболевании) звуковоспринимающей части слухового анализатора на кохлеарном и ретрокохлеарном уровне.
Кохлеарный уровень:
Ретрокохлеарный уровень:
Любая патология, затрагивающая один или несколько уровней звуковоспринимающего слухового анализатора может привести к нейросенсорной тугоухости или глухоте.
Факторы развития нейросенсорной тугоухости
Нейросенсорная тугоухость (сенсоневральная) — заболевание, которое развивается в результате воздействия множества факторов [1] [2] [3] [4] [6] [7] [8] : сосудистых, инфекционных, травматических, обменных, возрастных, врождённых, наследственных, метаболических, иммунных, как осложнение после перенесённых отитов и других заболеваний среднего уха, например отосклероза, тимпаносклероза и многих других.
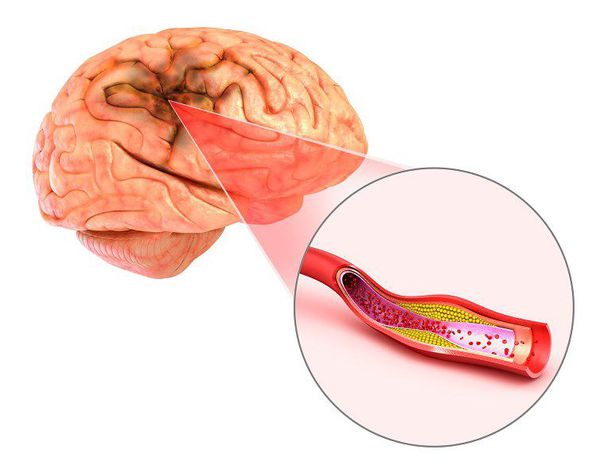
Сосудистые нарушения — самая частая причина возникновения сенсоневральной тугоухости — выявляется примерно в 40 % случаев.
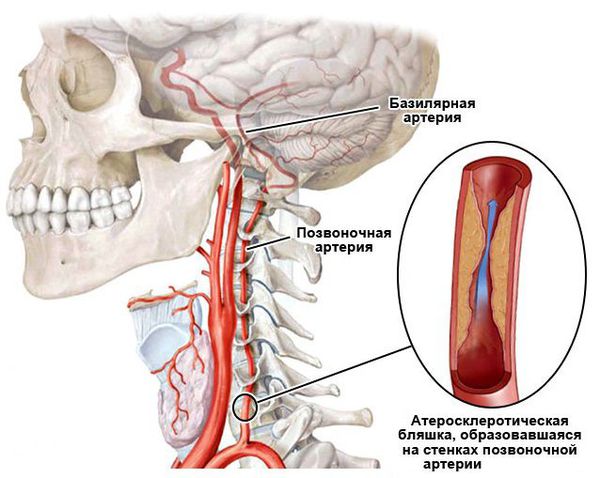
Сосудистые нарушения в слуховом анализаторе возникают при гипертонической болезни, нейроциркуляторной дистонии, при нарушении мозгового кровообращения (инсульте), атеросклерозе сосудов головного мозга, изменении свёртывающей системы крови, при шейном остеохондрозе.
Предрасполагает к сосудистым нарушениям во внутреннем ухе особенность его кровоснабжения — внутренняя слуховая артерия является конечной артерией и не имеет анастомозов (соединения с другими артериями). Поэтому малейшие изменения в кровоснабжении приводят к гипоксии (недостатку кислорода) волосковых клеток и их гибели.
К сосудистым факторам можно отнести и возникновение нейросенсорной тугоухости у детей в околородовый период — это гипоксия плода и гипоксия, возникающая во время родов при нарушении мозгового кровообращения разной степени тяжести.
В 30 % случаев сенсоневральная тугоухость развивается под воздействием инфекционных факторов. Особенно часто поражение слухового анализатора происходит при вирусных инфекциях: чаще всего это грипп, эпидемический паротит (характеризуется преимущественным поражением околоушных слюнных желёз), корь, клещевой энцефалит, герпес, цитомегаловирусная инфекция, особенно перенесённая внутриутробно, менингококковая инфекция, сифилис и некоторые другие. Иногда нейросенсорная тугоухость развивается как осложнение на фоне вирусного неврита (воспаления нервов), вирусного ганглионита (воспаления симпатического нервного узла) или арахноидита задней черепной ямки с поражением мосто-мозжечкового угла.
Инфекционный фактор часто бывает причиной внутриутробно приобретённой нейросенсорной тугоухости у детей, чьи матери во время беременности переболели или были носителям таких инфекций, как токсоплазмоз, ветряная оспа, краснуха, герпетическая инфекция, цитомегаловирусная инфекция, ВИЧ, хламидиоз, гепатит В и С, сифилис, листериоз.
К группе риска по развитию нейросенсорной тугоухости в период новорождённости относятся дети, перенёсшие генерализованные и локализованные инфекционные заболевания: сепсис, омфалит (бактериальное воспаление дна пупочной ранки), менингоэнцефалит, пневмонию.
Любые токсичные вещества, способные проникать через гематоэнцефалический барьер могут вызвать нейросенсорную тугоухость, особенно при сопутствующих заболеваниях почек, отите или снижении иммунитета. Чаще всего это ототоксичные медикаменты, а также бытовые и промышленные яды.
К ототоксичным препаратам относятся:
Ототоксические медикаменты должны назначаться строго только по жизненным показаниям. Их нельзя назначать детям до двух лет, беременным женщинам и лицам из группы риска по развитию тугоухости или уже имеющим любую тугоухость. Тем более нельзя применять эти препараты без назначения врача при самолечении.
К токсическим факторам развития нейросенсорной тугоухости можно отнести гемолитическую болезнь новорождённого или длительную гипербилирубинемию с повышением билирубина у ребёнка более 20 ммоль\л.
Травматические факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть последствием травмы головы, а также акустической травмы, баротравмы (повреждения стенок барабанной полости, вызванного перепадами давления внешней среды), воздействия вибрации, длительного воздействия шума (профессиональная сенсоневральная тугоухость). К травматическим факторам также можно отнести родовые травмы при применении акушерских пособий.
Возрастной фактор нейросенсорной тугоухости.
Пресбиакузис — так называемая старческая тугоухость, связана атрофией слухового анализатора в ходе естественного старения.
Наследственные факторы нейросенсорной тугоухости.
Генетически обусловленная нейросенсорная тугоухость может проявляться с рождения или в любом более позднем возрасте. Может быть изолированной (проявляться только как нейросенсорная тугоухость) или быть синдромальной (существовать наряду с другими генетическими аномалиями). Существует более 300 различных генетических заболеваний с проявлениями нейросенсорной тугоухости. Тугоухость может быть доминантным признаком, либо, чаще, рецессивным и проявляться даже через 6-9 поколений.
Иммунные факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть осложнением или даже первичным признаком некоторых аутоиммунных заболеваний, например рассеянного склероза. Кроме того, в последние десятилетия учёные обнаружили во внутреннем ухе иммуноглобулины, что говорит о наличии иммунной системы внутреннего уха. Поэтому острая или прогрессирующая нейросенсорная тугоухость иногда может проявляться как самостоятельное аутоиммунное заболевание.
Нейросенсорная тугоухость может быть следствием злокачественных или доброкачественных опухолей головного мозга.
Таким образом, при разных причинах и уровнях поражения слухового анализатора патогенез, а следовательно и тактика лечения, будут разными, но без лечения в конечном итоге все факторы приводят к дегенеративно-атрофическим изменениям в тканях слухового анализатора.
Симптомы нейросенсорной тугоухости
При всех формах и видах сенсоневральной тугоухости симптомы будут практически одинаковыми:
Патогенез нейросенсорной тугоухости
1.Сенсоневральная тугоухость вследствие недоразвития или гибели наружных волосковых клеток — это так называемая перцептивная или сенсорная тугоухость.
1.1. Гибель волосковых клеток вследствие сосудистых нарушений. В основе патогенеза лежат гемодинамические нарушения во внутреннем ухе, хотя в зависимости от этиологического фактора имеются некоторые различия:
Среди всех форм врождённой нейросенсорной тугоухости около 70 % — это генетически обусловленные формы тугоухости. В России наиболее часто встречается генетическая мутация в гене GJB2. На сегодняшний день мутации в гене GJB2, кодирующем белок коннексин 26 (Сх26), во всем мире признаны главной причиной врождённой и доречевой несиндромальной тугоухости.
Патология коннексинов нарушает рециркуляцию ионов калия (К+) в органе Корти, что является главным условием механо-электрической трансдукции (преобразования механического стимула в электрическую активность).
3.Сенсоневральная тугоухость, обусловленная патологией на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва, самого слухового нерва — в последние годы выделена в отдельную группу заболеваний, называемых “аудиторная нейропатия”.
Классификация и стадии развития нейросенсорной тугоухости
Приобретённая имеет несколько форм:
Хроническая тугоухость по течению заболевание может быть стабильной, прогрессирующей и флюктуирующей.
В зависимости от стороны поражения нейросенсорная тугоухость бывает двух видов:
По уровню повышения порогов слуха сенсоневральная тугоухость делится по степеням: 1,2,3,4 степень и глухота. В 1997 году Всемирной организацией здравоохранения была утверждена единая классификация степеней тугоухости.
Периферическая нейросенсорная тугоухость, в свою очередь, делится на кохлеарную и ретрокохлеарную.
Виды кохлеарной нейросенсорной тугоухости.
1. Сенсоневральная тугоухость, возникшая вследствие недоразвития или гибели наружных волосковых клеток (перцептивная, или сенсорная тугоухость). Имеется две формы:
2. Сенсоневральная тугоухость, возникшая вследствие изменения гидродинамики внутреннего уха.
3. Сенсоневральная тугоухость, возникшая вследствие нарушения функции водопровода улитки — нарушение гомеостаза перилимфы.
4. Сенсоневральная тугоухость, возникшая вследствие патологических процессов на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва и самого слухового нерва. Это так называемая аудиторная нейропатия или синдром десинхронизации. Причина может быть в недоразвитии синапсов или в нарушении миелинизации волокон слухового нерва либо пре- и постсинаптические поражения вследствие генетических синдромальных и несиндромальных заболеваний.
В зависимости от уровня нарушения клиническая картина может быть очень разнообразной — от диссоциации нарушений разборчивости речи при незначительном повышении порогов слуха до полной глухоты.
Осложнения нейросенсорной тугоухости
В свете современных представлений об этиологии и патогенезе нейросенсорной тугоухости и возможностей диагностики локализации и уровня поражения слухового анализатора можно сделать вывод, что нейросенсорная тугоухость как таковая не является самостоятельным заболеванием в классическом понимании. Это симптом или осложнение какого-либо врождённого, приобретённого или генетического заболевания, которое вызывает те или иные нарушения в функционировании слухового анализатора.
К осложнениям нейросенсорной тугоухости, особенно у детей, относятся:
У взрослых:
В пожилом возрасте:
Феномен ускоренного нарастания громкости (ФУНГ) — непереносимость громких звуков при значительном снижении слуха (когда человек не слышит, но малейшее усиление чуть выше его порога слышимости вызывает неприятные ощущения) можно также считать осложнением длительной некомпенсированной нейросенсорной тугоухости, особенно это выражено при поражении внутренних волосковых клеток.
Диагностика нейросенсорной тугоухости
Диагноз нейросенсорной тугоухости устанавливается на основании:
Наибольшую диагностическую ценность для установления диагноза нейросенсорной тугоухости имеют данные аудиологических методов исследования, как субъективных, так и объективных.
К субъективным методам относятся разные виды аудиометрии: тональная пороговая, игровая тональная пороговая, надпороговая, речевая и др. Аудиометрия проводится на аппарате аудиометр, проверяются пороги слуха по воздушному проведению — через наушники и по костному звукопроведению — через костный вибратор.
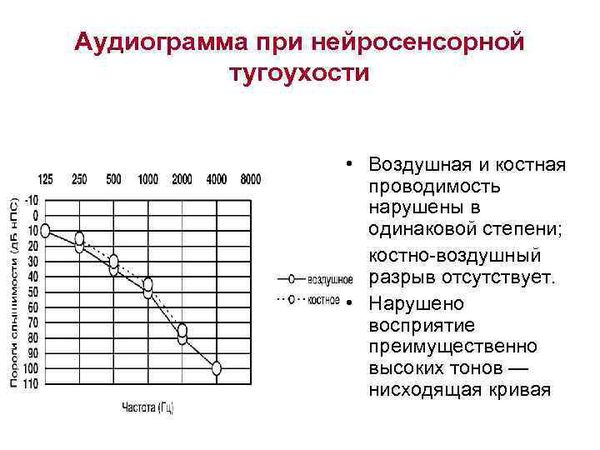
По результатам аудиометрии составляется аудиограмма. При нормальном слухе костная и воздушная кривые на аудиограмме идут параллельно. Костная кривая всегда имеет лучшее значение порогов, разница порогов по костной и воздушной кривой не должно превышать 10 дБ.
Далее по графику оценивается характер нарушения слухового восприятия и степень тугоухости (если имеется).
Кондуктивную тугоухость диагностируют, если снижение восприятия звука (или повышение порогов слуха) при проведении аудиометрии выявляется только при проверке воздушного звукопроведения, т. е. только по воздушной кривой, а костная кривая в пределах нормы. В основном это бывает при нарушениях в наружном или среднем ухе.
Если при аудиометрии отмечается повышение порогов слуха и по воздушной, и по костной кривой, то при оценке разности порогов слуха между воздушной и костной кривой делается заключение о наличии нейросенсорной тугоухости или о смешанной форме тугоухости. Нейросенсорная тугоухость характеризуется отсутствием костно-воздушного интервала между костной и воздушной кривой на аудиограмме, или этот интервал не более 10 дБ.
Объективные методы исследования слуха позволяют определить уровень поражения слухового анализатора. К ним относятся импедансометрия, исследование отоакустической эмиссии и др.
Импедансометрия состоит из тимпанометрии, акустической рефлексометрии и объективного теста слуховой трубы:
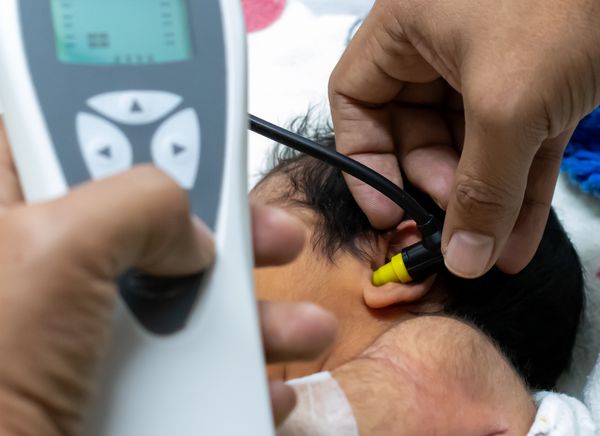
Исследование отоакустической эмиссии (ОАЭ) позволяет судить о функции волосковых клеток улитки. Отоакустическая эмиссия — это акустический ответ, который отражает нормальное функционирование слухового рецептора. Исследование ОАЭ проводится при скрининге новорождённых для выявления подозрения на тугоухость. При нормальном функционировании среднего уха и при нормальном слухе ОАЭ регистрируется. Также ОАЭ может регистрироваться при аудиторных нейропатиях и центральных нарушениях слуха несмотря на то, что фактический слух будет снижен. ОАЭ не регистрируется при периферической (сенсорной) тугоухости и при патологии среднего уха.
Исследование слуховых вызванных потенциалов — подразумевает регистрацию ответов различных структур головного мозга на внешние стимулы. Данное исследование позволяет определить уровень поражения слухового анализатора и порог слухового восприятия мозгом. На голове пациента закрепляются электроды — специальные датчики для записи потенциалов мозга, через наушники подаются звуковые сигналы.
Электрокохлеография — объективный метод исследования слуха, регистрирующий активность улитки, применяется при подозрении на эндолимфатический гидропс.
Мультиспиральная компьютерная томография височных костей — позволяет оценить структуру костной капсулы улитки, врождённые аномалии развития, выявить патологию на уровне внутреннего слухового прохода, перилимфатическую фистулу, аномалии водопровода преддверия и водопровода улитки, дефекты и очаги склероза костной капсулы улитки.
Магнитно-резонансная томография вещества и сосудов головного мозга, в том числе с контрастированием — позволяет обнаружить опухоли и аномалии сосудов, вызывающие нейросенсорную тугоухость, и вовремя устранить причину путём хирургического лечения.
Иммунологическое исследование позволяет определить наличие аутоиммунного компонента в патогенезе нейросенсорной тугоухости.
При необходимости назначается консультация генетика, невролога и других узких специалистов, а также клинический и биохимический анализы крови.
Лечение нейросенсорной тугоухости
При назначении лечения прежде всего оценивают остроту процесса и локализацию нарушений слухового анализатора.
Клинические воздействия при нейросенсорной тугоухости очень разнообразны. Основным тактическим моментом при назначении лечения острой нейросенсорной тугоухости является немедленное, срочное, желательно в течение первых суток от появления жалоб, максимум в течение первых трёх дней, назначение глюкокортикоидной терапии и бетагестина.
Затем на фоне начатой терапии необходимо своевременное установление уровня поражения слухового анализатора и причины острой тугоухости. Для этого проводится очень подробный сбор анамнеза с выявлением сопутствующих заболеваний, которые могли бы вызвать тугоухость или осложнить течение заболевания.
В назначении других медикаментозных средств и способов лечения необходимо учитывать все выявленные факторы и подходить строго индивидуально в каждом конкретном случае заболевания, чтобы не навредить и не усугубить течение заболевания.
Реабилитация при хронической нейросенсорной тугоухости.
Лечение и реабилитация пациентов с синдромом широкого водопровода преддверия [4] [10] .
При воздействии производственного шума для сохранения как можно более длительного периода работоспособности необходима ранняя медикаментозная и социальная реабилитация.
Прогноз. Профилактика
Прогноз для жизни при любой форме тугоухости благоприятный, т. е. от нейросенсорной тугоухости не умирают. Неблагоприятным прогнозом является исход тугоухости в глухоту. Но реабилитации поддаётся любая форма тугоухости, она заключается в подборе слуховых аппаратов: для лучшей разборчивости и ориентации слухопротезирование должно быть бинауральным, т. е. на оба уха.
При глубокой степени тугоухости и глухоте проводится кохлеарная имплантация, при аномалии улитки в настоящее время проводят операцию по стволомозговой имплантации.
При хронической двусторонней тугоухости 3, 4 степени и глухоте назначается инвалидность и разрабатывается индивидуальная программа реабилитации. Инвалид по слуху имеет право один раз в 4 года получить бесплатно слуховые аппараты, один раз в год изготовить индивидуальный вкладыш для слухового аппарата или, при отсутствии противопоказаний, может быть направлен на операцию по кохлеарной или стволомозговой имплантации.
При врождённой наследственной глухоте не все граждане хотят обучать своих детей устной речи и пользоваться слуховыми аппаратами или проводить операции, либо некоторые дети в силу определённых обстоятельств не могут овладеть устной речью. Для таких детей в России имеются бесплатные школы, где учат жестовой речи и обучают также на основе дактильной речи и жестов. В дальнейшем эти люди при общении с гражданами, не владеющими жестовой речью, пользуются услугами сурдопереводчика.
Профилактика
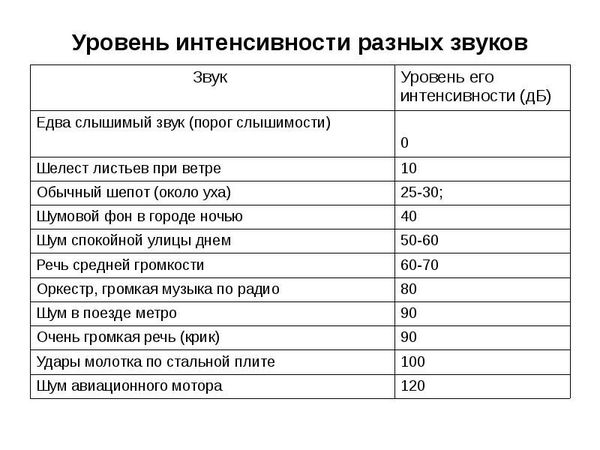
Самой важной профилактикой развития тугоухости является охранительный слуховой режим от излишне громкого бытового шум. К бытовому шуму, который может вызвать повреждение слуха, можно отнести громкую музыку, громкий стереозвук в кинотеатре, в автомобиле и даже музыкальные детские игрушки.
Для здорового человека комфортным является звук интенсивности разговорной речи — это 60-70 дБ, неприятные ощущения вызывает звук в 90 дБ — это интенсивность крика человека.
Ещё со времен Советского Союза и у нас шум на производстве включен в раздел профессиональной вредности, указаны также специальные средства защиты от шума. В России есть закон, запрещающий шуметь после 22:00 ночи, но про ограничение интенсивности шума в быту ничего не сказано. Например, в современных кинотеатрах звук намного превышает допустимые нормы.