Лечение коронавируса: рекомендации Минздрава
Вспышка пандемии COVID-2019 в прошлом году поставила перед медицинскими работниками непростые задачи, связанные с диагностикой и лечением больных с новой инфекцией. Не исключение и Минздрав, который регулярно создает, редактирует и перевыпускает рекомендации направленные на борьбу с COVID-19.
Почему рекомендации постоянно обновляются?
Когда врачи столкнулись с инфекцией впервые, у них было недостаточно знаний о коронавирусе и мало опыта в лечении пациентов, заразившихся COVID-19. Симптомы болезни сходны с ОРВИ, что затрудняло в первое время диагностику. Также было мало информации о протекании заболевания у детей и беременных женщин.
Как изменился протокол лечения?
В обновленном документе прописаны новые схемы лечения коронавируса, которые позволяют лечить больных в амбулаторных условиях при наличии необходимых условий. Лечиться дома разрешается взрослым пациентам, находящимся в состоянии средней тяжести.
Рентгенография или КТ не являются обязательными процедурами перед выпиской.
Препараты, рекомендованные для лечения
Единой методики лечения COVID сегодня не существует. В первую очередь терапия направлена на предупреждение развития таких грозных осложнений, как пневмония, сепсис, ОРДС.
В зависимости от тяжести состояния и выраженности симптомов, назначают препараты:
Основу терапии составляют противовирусные средства. За время пандемии врачи использовали разные препараты этой группы, но нет оснований говорить о том, что какой-то из этих препаратов действительно эффективен.
Что делать, если вы подозреваете у себя COVID-19
Шествие незнакомого убийственного вируса по планете не остановилось. Пандемия продолжает оставаться главной новостью. Лекарства от COVID-19 нет, нет и вакцины. Можно только отсидеться или, если повезет, более или менее легко переболеть.
А что же медицина? Медики как раз вышли на передовую в этой драматической для человечества ситуации. Жертвуя собой, пытаются помочь. Все, что можно сделать, – бороться с проявлениями инфекции. А они у разных больных различные. Доктора любят повторять, что надо лечить больного, а не болезнь. Вот как раз тот самый случай. Медики стараются.
А что делать пациентам? Вызывать скорую? Врача из поликлиники? Придет обычный терапевт, не инфекционист. В больницу рваться – стоит ли? Может, кашель и температура – вовсе не COVID-19. А в больнице как раз и заразишься.
Вот некоторые советы Антона Родионова, кандидата медицинских наук, кардиолога, работающего сейчас в короновирусном отделении Первого Московского медицинского университета.
Если появились симптомы недомогания (повышение температуры, кашель, потеря обоняния, боль в горле и т.д.), но при этом вполне достаточно дышать комнатным воздухом, сидите дома. При плохой переносимости высокой температуры принимайте парацетамол. Не нагружайте собой систему здравоохранения, она до предела загружена тяжелыми больными (это для легких форм болезни).
При обращении в поликлинику все равно ничего хорошего не получите: мазок, карантин, постановление, программа слежения на телефон… Противовирусных лекарств как не было, так до сих пор и нет (сейчас уже понятно, что ни гидроксихлорохин, ни ритонавир-лопинавир не действуют). Как ни обидно, нет возможности на ранних стадиях остановить прогрессирование болезни. Поэтому разумная, с точки зрения обывателя, идея вовремя обратиться к врачу, чтобы не запустить болезнь, в ситуации с COVID-19 не работает.
Не надо забывать, что сейчас любой медработник в любом медучреждении может сам быть потенциальным источником инфекции. Так что если вы еще не инфицированы, то обращение «не по делу» может стать причиной заболевания. Таких примеров много.
За медицинской помощью – вызов скорой и решение вопроса о госпитализации – надо обращаться в следующих ситуациях: при тяжелой одышке, ощущении нехватки воздуха, длительно сохраняющейся высокой температуре (выше 38,5 градуса), наличии дополнительных факторов риска: возраст 65+, сопутствующие сердечно-сосудистые заболевания, диабет, ожирение, онкологические заболевания. Главное основание для вызова скорой – устойчивая лихорадка, а не начало одышки. Одышка уже снижает шансы на выздоровление, тогда как при лихорадке можно остановить процесс поражения легких вследствие цитокиновой реакции моноклональными антителами или гормонами.
При опасении, что заразились коронавирусом, не надо бежать делать какие-то анализы. Чувствительность тестов полимеразной цепной реакции (ПЦР) весьма невелика (30–60%). Иными словами, если вы типично болеете, а мазок отрицательный, то с вероятностью 40–70% вы все равно инфицированы коронавирусом.
Компьютерная томография (КТ) – прекрасный метод, но он используется не для диагностики коронавируса как такового, а для диагностики вирусной пневмонии. У многих больных же, к счастью, инфекция протекает без воспаления легких или с минимальным поражением легких. Делать КТ «для интереса» не нужно. Это может повлечь за собой инфицирование во время посещения КТ-центра, а также неоправданную госпитализацию. КТ нужно делать только в том случае, когда состояние достаточно тяжелое и обсуждается вопрос госпитализации.
Главное, если вы подозреваете у себя болезнь, примите меры к изоляции и не заражайте окружающих. Если вам кажется, что вы уже переболели коронавирусом, поскольку в январе–марте был сильный кашель, не надо сдавать анализ крови на антитела. Чувствительность и специфичность этих тестов неизвестны. Нет и ответа на самый важный вопрос: гарантирует ли наличие антител IgG невосприимчивость к (повторному) заражению? Высока вероятность того, что у вас был не COVID-19, сезонные респираторные инфекции никто не отменял.
Похожие советы давал месяц назад доктор Артемий Охотин, кардиолог Тарусской больницы, куда не случайно приезжают лечиться со всей страны. Он тоже считает, что не надо стремиться сдать анализ на коронавирус: это никак не повлияет на шанс выздороветь, а осложнить ситуацию может сильно. Например, можно заразиться во время сдачи анализа. Отрицательный анализ создаст ложное чувство спокойствия, тогда как анализы при коронавирусе часто бывают ложноотрицательными. Положительный анализ сам по себе никак не повлияет на то, что надо делать. Не надо стремиться сделать и КТ.
Во-первых, как и с анализом, само по себе обнаружение признаков COVID-19, даже двусторонней пневмонии, никак не повлияет на то, что надо делать дальше. Даже у самых легких пациентов на КТ часто выявляется двусторонняя пневмония, которая проходит сама. Но, как и с анализом, если на КТ найдут двустороннюю пневмонию, очень велики шансы, что вы окажетесь в больнице только из-за результатов КТ, и пользы от этого не будет. Во-вторых, томографы часто должным образом не обеззараживают, и, даже если у пациента не COVID-19, он может заразиться – в зоне ожидания или при общении с персоналом.
Больницы находятся в очень сложном положении, что во многом обусловлено поступлением большого числа нетяжелых пациентов. Врачей не хватает, они стараются спасти тех, кто находится в тяжелом состоянии. Обращаться в больницу, если нет угрозы жизни, опасно. Не стоит рисковать.
Эти советы не заменяют врачебную консультацию. Это скорее житейские советы, но которые дают хорошие практические врачи. Принимает же решение каждый сам.
Опасный признак: симптомы, по которым можно распознать COVID-19
Обнаружение у себя COVID-19, несмотря на опасность болезни, не должно становиться поводом для паники. При подозрении на заражение вирусом SARS-CoV-2 следует обратиться за консультацией на горячую линию или в поликлинику в дистанционном режиме, а при резком ухудшении состояния – в службу экстренной медицинской помощи.
Самые распространенные симптомы
Клинически COVID-19 может проявляться по-разному. В первую очередь это зависит от индивидуальных особенностей человека — возраста и наличия сопутствующих заболеваний, которые отягощают течение инфекции. У здоровых, молодых людей заболевание часто протекает в легкой форме или без каких-либо симптомов вовсе. Разницы в клинических проявлениях между мужчинами и женщинами при этом не наблюдается.
Чаще всего ранними признаками новой коронавирусной инфекции (COVID-19) являются симптомы типичной острой респираторной вирусной инфекции (ОРВИ), а именно:
О поражении легких может говорить одышка (наиболее частый симптом новой коронавирусной инфекции) из-за снижения насыщения эритроцитов кислородом (сатурация, SpO2) ниже 95%. Как правило, человек при этом быстро устает, испытывает головокружения, его преследует ощущение нехватки воздуха. Однако точно определить этот симптом можно только при помощи специального прибора — пульсоксиметра (рис. 1).

Важно! Коронавирусная болезнь и ОРВИ имеют много общих симптомов, в том числе — повышение температуры тела, кашель и головную боль. В то же время специфические проявления COVID-19 могут отсутствовать. Поэтому при первых признаках ОРВИ следует обратиться к врачу и пройти диагностику.
Иногда COVID-19 провоцирует конъюнктивит — воспаление слизистых оболочек глаза и век. Это проявляется их покраснением, ощущением «песка в глазах» и чрезмерным слезотечением, светобоязнью.
Реже заболевание сопровождается утратой аппетита, умеренной болью в животе, диареей (она встречается у 5-18% заболевших), тошнотой и рвотой.
Наиболее характерными признаками диареи при COVID-19 являются:
Специфические симптомы
Существует ряд симптомов, которые отличают COVID-19 от других заболеваний. Наиболее часто первым признаком, указывающим на развитие именно коронавирусной болезни, является утрата обоняния и вкуса. При этом больные отмечают, что еда становиться безвкусной, будто «резиновой». У молодых людей не из групп риска этот симптом может быть единственным. Если он появился, следует самоизолироваться, ограничив контакты с другими людьми во избежание распространения инфекции.
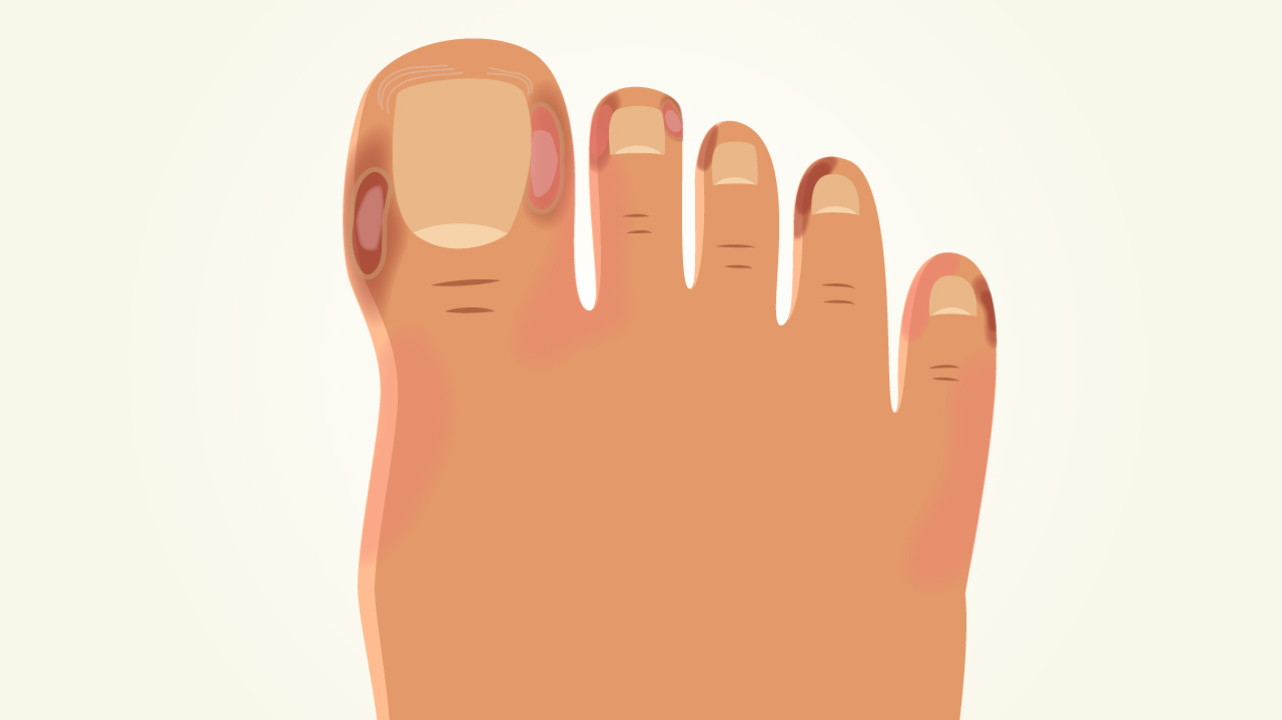
Еще один специфический симптом COVID-19 — так называемые «ковидные пальцы». Это пурпурно-красная кожная сыпь в виде папул, располагающаяся между пальцами верхних и (чаще) нижних конечностей. Внешне такие изменения могут быть похожи на термическое повреждение кожи (рис. 2). В некоторых наблюдениях сыпь сопровождается зудом и болью. Как правило, симптом наблюдается у детей и лиц молодого возраста.
Редкие симптомы
Сравнительно редко при COVID-19 наблюдают расстройства психики. Как правило, они встречаются среди лиц старшего возраста, а также у людей с заболеваниями центральной нервной системы. Чаще всего это:
Также встречаются более тяжелые и редкие неврологические осложнения:
В некоторых случаях, на фоне заболеваний зубов, десен или неправильного прикуса, COVID-19 способствует осложнениям в виде:
Новые симптомы
В редких случаях кожные высыпания при COVID-19 возникают не только в межпальцевых промежутках. Аналогичные «ковидным пальцам» элементы сыпи могут наблюдаться на коже конечностей и тела.
Очаги беловатого или розоватого цвета сыпи, напоминающей крапивницу, могут формироваться на теле и ладонях. Также возможно возникновение высыпаний в виде небольших, плоских или выпуклых волдырей. Чаще всего все вышеупомянутые симптомы сохраняются не более 10 дней.
Течение COVID-19 у детей
Дети болеют COVID-19 значительно реже, чем взрослые, а клинические проявления у них менее выражены. Основными симптомами у детей являются (рис. 3):
Также наблюдаются характерные изменения вкуса и утрата обоняния.

В отличие от взрослых, у детей чаще встречаются расстройства желудочно-кишечного тракта в виде диареи, боли в животе, тошноты и рвоты. При этом нарушения работы ЖКТ в сочетании с лихорадкой у них часто являются единственными клиническими проявлениями коронавирусной болезни.
У детей на фоне инфицирования SARS-CoV-2 может развиваться мультисистемный воспалительный синдром, который считается аналогом «цитокинового шторма» у взрослых. Клинически он проявляется периодически возникающим повышением температуры тела до 38℃ и воспалительным поражением внутренних органов и систем, в том числе — дыхательной и сердечно-сосудистой систем, желудочно-кишечного тракта, почек, нервной системы, кожных покровов. В тяжелых случаях у детей наблюдают сепсис и полиорганную недостаточность, приводящие к смерти.
Что делать, если появились симптомы COVID-19?
При подозрении на развитие COVID-19, например — при контакте с больным человеком, необходимо придерживаться следующего порядка действий:
Заключение
Учитывая все еще неполное понимание COVID-19 учеными и медиками, стоит прислушиваться к своему телу и обращать внимание на все изменения, которые в нем происходят. Несмотря на то, что в большинстве случаев коронавирусная инфекция сопровождается довольно характерными клиническими признаками, например — утратой обоняния и вкуса, заболевание также может протекать в стертой или бессимптомной форме. Нужно быть внимательным и при первых подозрениях обратиться за консультацией к специалисту.
Правила домашнего лечения COVID-19: как не пропустить ухудшение состояния
Атака на вирус
— Сергей Владимирович, что означает понятие «легкая форма вирусной инфекции»?
— Давайте представим болезнь, спровоцированную вирусными инфекциями, в виде айсберга. То, что над водой, — тяжелые формы, которые могут заканчиваться серьезными осложнениями, инвалидностью, смертью. То, что под водой, — легкие формы, при которых вирус получает необходимую «подпитку», однако не убивает и не лишает организм важнейших условий для существования. В процессе эволюции все вирусные и бактериальные инфекции должны становиться легко переносимыми для большинства населения, поскольку, во-первых, ни вирус, ни бактерия не заинтересованы в убийстве своих носителей, а во-вторых, человеческий и животный организмы постепенно адаптируются к любой болезни.

— В обязательном порядке. И это тот важнейший момент, который упускают многие противники масок и социального дистанцирования. Да, ни одно средство индивидуальной защиты не дает стопроцентной гарантии в случае с SARS-CoV-2, поскольку инфекция передается воздушно-капельным путем. Однако маски, особенно в сочетании с дистанцией между людьми в 1,5—2 метра, способны значительно уменьшить дозу возбудителя болезни. Не случайно сейчас по всей стране введен масочный режим, а на предприятиях и в организациях настойчиво рекомендуют отменять массовые мероприятия, включая совещания и т.д., поскольку доказано, что в условиях замкнутого пространства и отсутствии циркуляции воздуха вирус распространяется быстрее. В некоторых западноевропейских и восточных странах в школах, где еще не введены дистанционное обучение и карантин, ученики даже в промозглую погоду сидят за партами при открытых окнах. Многие в шапках, шубках, закутаны по самый нос — но на холоде, в режиме постоянного проветривания.
— Как врачи определяют, легкая форма у пациента или осложненная, можно ему лечиться дома или требуется стационар?
— Лучший метод — измерить пульсоксиметром сатурацию (насыщение крови кислородом) и определить, есть ли у пациента дыхательная недостаточность. Сейчас мы рекомендуем всем людям старше 60 лет иметь такие пульсоксиметры дома — купить их можно в аптеках. Человек пожилого возраста с факторами риска может отслеживать свое состояние каждые шесть часов. Если значение сатурации снижается, нужно обязательно обращаться за помощью к врачу.
Врачи просят пациента регулярно измерять температуру: если она выше 38 градусов и не сбивается жаропонижающими, это уже может говорить о тяжелой форме болезни. Также важно обращать внимание на признаки гипоксии, когда человеку не хватает кислорода и он не может выполнять привычные физические нагрузки, на сильный сухой кашель, который не проходит в течение нескольких дней.
Кроме того, важнейшее значение имеет наличие у пациента сопутствующих заболеваний — самыми опасными, которые могут привести к серьезным осложнениям при COVID-19, считаются сахарный диабет, артериальная гипертензия, ожирение, а также венозная недостаточность.
Вообще, сейчас для медиков основная задача — не допустить, чтобы пациент стал реанимационным. Посмотрите на статистику, которую публикует Минздрав: каждый день выявляют по 1500 новых случаев ковида, 20 % от этого количества — это 300 человек. Если каждый день в наши реанимации будет попадать столько пациентов, это приведет к перегрузке системы здравоохранения. И мы будем вынуждены столкнуться с ситуацией, которая была в Италии в первую волну пандемии, когда врачи решали, кого перевести на аппарат ИВЛ. Поэтому любое, даже незначительное ухудшение состояния больного сейчас отслеживается самым тщательным образом.
— Вы упомянули статистику Минздрава. Но не будем забывать, что это только официально зарегистрированные случаи болезни. А сколько пациентов еще не знают о своем диагнозе?
— И это самый опасный пласт людей — бессимптомные разносчики инфекции, вращающиеся в обществе и заражающие своих родных, друзей, коллег. Сегодня большинство из них — школьники и студенты, а также молодежь, которая ходит на работу. К сожалению, никто из нас не может быть уверен в том, что стоящий рядом в транспорте или очереди человек, коллега или начальник, забежавшая на кофеек подруга не являются носителями
SARS-CoV-2. Поэтому, повторюсь, во избежание получения мощнейшей дозы вируса от зараженного лучше всего пользоваться маской и по возможности соблюдать социальную дистанцию.
— Мы уже усвоили, что у каждого пациента коронавирус протекает индивидуально, но, может, за прошедшее с начала пандемии время медикам удалось установить какие-то типичные фазы развития болезни?
— Мы условно делим COVID-19 на три фазы. Первая отличается так называемым гриппоподобным синдромом, когда пациент жалуется на высокую температуру, боль в мышцах, общую слабость, кашель, иногда — на рвоту и диарею, потерю обоняния (вопреки устоявшемуся заблуждению, этот симптом встречается примерно в 15—20 % случаев). К счастью, у восьми из десяти пациентов начальная фаза ковида примерно через полторы-две недели заканчивается выздоровлением.
Но есть другая категория больных, у которых начинается вторая — легочная — фаза, которая характеризуется дыхательной недостаточностью, снижением сатурации, сильным сухим кашлем. Как правило, таких пациентов госпитализируют с ковидной пневмонией.
Самая опасная фаза — третья, получившая в медицинских кругах название «гипервоспалительная». К ней пациент может прийти через 8—12 дней после первых симптомов болезни. Это период «цитокинового шторма», когда иммунитет больного готовит чрезмерный ответ на болезнь и в итоге начинает разрушать органы и ткани. Несмотря на то что при гипервоспалительной фазе врачи используют препараты, которые подавляют функции отдельных звеньев иммунной системы и не позволяют ей разрушить организм, благоприятные прогнозы на выздоровление сильно снижаются.
— Как нужно лечиться при легкой форме болезни? Многие начинают принимать оставшиеся в домашней аптечке антибиотики, кто-то бежит за жаропонижающими и отхаркивающими средствами в аптеку…
Жаропонижающие средства врачи рекомендуют принимать, только если температура перешагнула отметку 38 градусов, в противном случае вы просто не даете своему иммунитету шансов самостоятельно бороться с вирусом.
Что касается отхаркивающих (или секретомоторных) средств, они имеют место быть при сухом кашле, однако здесь лучше положиться на совет вашего лечащего врача.
Очень важно при легкой форме болезни обильное питье — теплая вода, морсы, чаи. Жидкость вымывает из организма токсины. Незаменимый помощник — витамин С, и чем его больше — тем лучше. Не будем забывать, что коронавирус — не единственная напасть в это время года,
ОРВИ и грипп, к сожалению, тоже никто не отменял. Поэтому ешьте лимоны, добавляйте их в чай, в салаты. Многие врачи считают, что хорошую противовирусную защиту обеспечивают три компонента — цинк, селен и витамин D. Цинк угнетает размножение вируса в клетке, усиливает иммунитет. Такое же действие и у витамина D — он вообще крайне полезен белорусам, особенно в осенне-зимний период. Дополнительный прием этого витамина для профилактики коронавирусной инфекции прописан во многих официальных рекомендациях. Селен тоже положительно влияет на иммунитет, кроме того, хорошо защищает наши легкие от воспалительных реакций.
Первая партия вакцины против COVID-19 будет произведена в лабораторных условиях в Беларуси уже в этом году, рассказал министр здравоохранения Дмитрий Пиневич, сообщает БЕЛТА. Он пояснил, что максимальная оперативность важна для того, чтобы уже в следующем году начинать вакцинацию. Планы по развитию этого направления и ресурсы по поручению Главы государства определены и зарезервированы. Напомним, в Беларуси продолжаются клинические испытания российской вакцины «Спутник V». Пока никаких проблем среди населения, которому данная вакцина была введена, не отмечалось. Окончательные выводы о применении вакцины будут сделаны после всех испытаний.
Тем временем, по данным BBC, эффективность вакцины от коронавируса британско-шведской фармацевтической компании AstraZeneca по итогам испытаний составила 70 %. По мнению экспертов, препарат сыграет значительную роль в борьбе с пандемией, если будет одобрен регулирующими органами. Правительство Великобритании предварительно заказало 100 миллионов доз вакцины этого производителя, которых хватит для иммунизации 50 миллионов человек.
Ранее американо-немецкая вакцина против коронавируса от Pfizer и BioNtech по итогам испытаний показала эффективность 95 %. Также на 95 % эффективной оказалась американская вакцина Moderna. Однако вакцина AstraZeneca будет стоить значительно дешевле, также ее намного проще хранить и транспортировать, чем две предыдущие.
Генеральный секретарь ООН Антониу Гутерриш во время саммита «Группы двадцати» (G20) обратился к лидерам стран с призывом обеспечить справедливое распределение вакцины от коронавирусной инфекции: «Последние прорывы в области вакцины от COVID-19 дают нам лучик надежды. Но этот лучик должен осветить всех. Это означает, что вакцина должна восприниматься как глобальное общественное достояние — вакцина для народа, доступная для всех и повсюду», — приводит ТАСС слова Гутерриша. Он отметил, что страны уже инвестировали 10 миллиардов долларов в программу равного доступа к инструментам против COVID-19, однако требуется еще 28 миллиардов, в том числе 4,2 миллиарда до конца 2020 года.
Вторую волну пандемии называют более агрессивной, чем первую. С чем это связано? Профессор Жаворонок говорит, что дело в высокой заразности вируса: он мутировал, приспособился к человеческим рецепторам. Сегодня у SARS-CoV-2 появилось более семи разных субтипов. Еще в начале первой волны заболеваемости многие эпидемиологи в мире были настроены оптимистично, рисовали графики, рассказывали, что пандемия коронавируса неизбежно пойдет на спад и больше не вернется, поскольку у населения выработается популяционный иммунитет.
Однако теперь известно, что SARS-CoV-2 не подчинился ни одному из известных законов эпидемиологии, он оказался живуч и на жаре, и на морозе. Как только пришел сентябрь — с вернувшимися за парты школьниками и студентами, с совещаниями в различных учреждениях, с активным перемещением детей и взрослых в общественном транспорте без соблюдения масочного режима, — коронавирус снова начал активно циркулировать в воздухе, особенно в закрытых, непроветриваемых помещениях. Те же школьники приходят домой после занятий, заражают родителей, бабушек, дедушек. Отсюда и резкий всплеск подтвержденных случаев.
Если у вас коронавирус: отвечаем на 10 главных вопросов о правах пациентов при заражении COVID-19
Вместе с экспертами по ОМС мы изучили действующие рекомендации для врачей и органов здравоохранения.
Количество заразившихся коронавирусом растет, число запросов о ковиде в поисковых системах увеличивается, а получить достоверные ответы на некоторые вопросы не так-то просто.
На этой неделе нехваткой доступной информации о лечении COVID-19 возмутилась на своей странице в соцсетях главный редактор телеканала Russia Today Маргарита Симоньян. Тут же последовал ответ замминистра здравоохранения Олега Салагая. Представитель Минздрава пояснил, что все подробности о диагностике, терапии, реабилитации после ковида и т.д. можно найти в соответствующих рекомендациях ведомства. Однако документ это объемный, сложный, предназначенный в первую очередь для медиков и органов здравоохранения.
Мы изучили обновленную версию методички Минздрава вместе с кандидатом медицинским наук, экспертом по обязательному медицинскому страхованию Всероссийского союза страховщиков (ВСС) Сергеем Шкитиным. В этом материале вы найдете ответы на 10 главных вопросов, которые чаще всего возникают у заразившихся коронавирусом и их близких.
1. При каких симптомах к пациенту на дом обязан прийти врач из районной поликлиники?
Врача на дом можно вызвать, если есть повышение температуры — выше 37,2 градуса и/или признаки ОРВИ: кашель, заложенность носа, затрудненное дыхание, одышка, боли в груди, слабость, головная боль, потеря обоняния.
Кроме того, есть условия, когда вызов врача на дом при таких симптомахне просто желателен, а строго необходим. Это:
! Обязательно сообщите об этих фактах, вызывая врача.
2. В течение какого времени должен прийти участковый терапевт из «районки»?
По законодательству врач, вызванный на дом, должен прийти в течение 24 часов.
3. Когда звонить в «скорую»?
Сегодня диспетчеры службы скорой медицинской помощи (СМП) занимаются распределением вызовов. Поэтому сюда можно звонить, если чувствуете, что состояние ухудшается, а ждать врача на дом еще долго. Либо сразу при появлении тяжелых симптомов: температура выше 38,5 градусов, боли в груди, чувство нехватки воздуха и т.д.
При поступлении вызова на пульт СМП оператор проводит опрос позвонившего. Кроме жалоб важно сразу назвать свой возраст, сопутствующие болезни и сообщить, если были контакты с зараженными коронавирусом. По итогам опроса принимается одно из трех решений:
4. Что должны сделать прибывшие медики?
По правилам осмотр пациента включает:
5. Когда и у кого должны взять мазок из носоглотки на коронавирус?
В Методических рекомендациях Минздрава сказано, что подозрительным на COVID-19 считается случай, когда у пациента температура выше 37,5 °C и есть один или более из следующих признаков: кашель (сухой или со скудной мокротой), одышка, ощущение заложенности в грудной клетке, уровень кислорода в крови ≤ 95%, боль в горле, заложенность носа, нарушение или потеря обоняния, конъюнктивит, слабость, мышечные боли, головная боль, рвота, диарея, кожная сыпь – при отсутствии других известных причин для таких симптомов (скажем, отравления, обострения давней хронической болезни и т.п.).
Кроме того, по правилам обязательно должны брать мазок на коронавирус:
Забор анализа проводит выездная бригада медицинской организации. Либо врач поликлиники при первичном осмотре, если есть подозрения на covid- инфекцию (см. выше).
Результаты анализа должны сообщить пациенту в разумный срок, ориентировочно в течении 2-3 суток.
6. Когда и как сдается анализ крови?
Необходимость проведения лабораторных исследований крови определяется врачом. В методичке Минздрава сказано, что при легком течении COVID-19 и лечении пациента на дому, как правило, не требуются ни анализ крови, ни лучевая диагностика (рентген, компьютерная томография, УЗИ). Если пациента госпитализируют — в основном, начиная со среднетяжелого состояния, то при госпитализации должны сделать общий анализ крови и биохимический анализ крови.
Если больного оставляют лечиться на дому, сажают на режим изоляции и врач считает необходимым лабораторное исследование крови (в частности, при сопутствующих хронических болезнях), то для забора анализа должна прибыть выездная бригада поликлиники.
Как определяется степень тяжести COVID-19
! Легкое течение
— частота дыхания > 22/мин
— одышка при физических нагрузках
— изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
— уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
— частота дыхания > 30/мин
— нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
— объем поражения легких значительный или субтотальный (КТ 3-4)
— снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача «скорой». Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.


